-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Porovnání výsledků invazivních vyšetření a močové cytologie: Zkušenosti jednoho urologického centra po prvním roce užívání Pařížské klasifikace pro hodnocení močových cytologií
Correlation of invasive methods and urine cytology in detection of urothelial neoplasms: one centre early experience with application of The Paris System for Reporting Urinary Cytology
Major statement:
Original study dealing with urine cytology, comparing urine cytology and results of invasive methods in detection of urothelial carcinoma.
Aim:
To evaluate the results and influence of new classification (The Paris System for Reporting Urinary Cytology, 2016) on non-invasive urothelial carcinoma (UC) detection.
Material and methods:
A retrospective review of urine cytology reported from 1/2017 to 12/2017 was performed – 629 cases of urine cytology (from 267 patients) were found. The urine cytology („cytological diagnosis”) was carried out with histological/radiologic/cystoscopic correlation („final diagnosis”), wherever available. The patients with no biopsy/imaging examination/cystoscopy were excluded from the study (because there was no possibility to verify the final diagnosis). Finally, 480 cytological specimens from 208 patients were evaluated. The specimens were divided in 230 complex cytological examinations – according to timeline. Results: Overall sensitivity of urine cytology in UC detection was 47.5% (specificity 92.3%). Sensitivity selective in detection of high-grade UC achieved 73% (specificity 87.1%). In low-grade UC, the sensitivity achieved 32.1%, with specificity 100%. The significant difference in sensitivity was observed between patients with three and more in one timeline collected cytological specimens and patients with only one specimen (in high-grade UC was the sensitivity 92.9% for patients with three and more cytology, compared to 60% for patients with only one specimen). The category of atypical urothelial cells (AUC) occurred with a frequency of 1.3% – UC was detected in all AUC cases subsequently.
Conclusions:
The majority of low-grade UCs is evaluated as negative in the Paris system. Many in urine detected low-grade UCs are classified as suspect for high-grade UC (SHGUC). The category AUC should raise the suspicion of presence of UC every time. We recommend three urine collections for cytological evaluation to be provided on subsequent days in all patients.
KEY WORDS
Atypical urothelial cell, Paris classification, urine cytology, urothelial carcinoma, upper urinary tract.
Autoři: Tomáš Pitra 1; Marie Dikanová 2; Milan Hora 1; Michal Michal 3,4
; Ondřej Hes 3,4; Kristýna Pivovarčíková 3,4
Působiště autorů: Urologická klinika LF UK a FN, Plzeň 1; Západočeská univerzita v Plzni, Fakulta zdravotnických studií, Plzeň 2; Šiklův ústav patologie LF UK a FN, Plzeň 3; Bioptická laboratoř, s. r. o., Plzeň 4
Vyšlo v časopise: Ces Urol 2018; 22(4): 275-284
Kategorie: Originální práce
Souhrn
Hlavní stanovisko práce:
Originální práce zabývající se močovou cytologií, porovnávající výsledky močové cytologie a invazivních vyšetření v detekci uroteliálního karcinomu.
Cíl:
Zhodnotit výsledky a vliv Pařížské klasifikace (The Paris System for Reporting Urinary Cytology, 2016) na diagnostiku uroteliálních lézí.
Materiál a metody:
Retrospektivně byly vyhledány a hodnoceny všechny močové cytologie provedené na Urologické klinice FN Plzeň za období 1/2017–12/2017. Nalezeno bylo 629 cytologických vyšetření moči (od 267 pacientů). V nemocničním systému byly vyhledány výsledky následně provedených vyšetření (cystoskopie, CT/MR, výsledky biopsie). Konečný výsledek cytologického vyšetření („cytologická diagnóza“) byl korelován s výsledky následujících vyšetření („finální diagnóza“). Pacienti, u nichž nebylo možné ověřit finální diagnózu, byli ze studie vyřazeni. Finálně tak bylo zahrnuto 480 cytologií (od 208 pacientů), které byly na základě časové osy rozděleny celkem do 230 komplexních cytologických vyšetření.
Výsledky:
Celková senzitivita močové cytologie v záchytu uroteliálního karcinomu (UC) byla 47,5 % (specificita 92,3 %). Senzitivita vyšetření selektivně v záchytu high‑grade UC dosáhla 73 % (specificita 87,1 %). U low‑grade UC se senzitivita pohybovala okolo 32,1 %, specificita však dosáhla 100 %. Významný rozdíl v senzitivitě vyšetření byl zaznamenán u pacientů se třemi a více za jedno časové období provedenými cytologickými odběry v porovnání s pacienty s pouze jedním cytologickým vzorkem (u high‑grade UC senzitivita 92,9 %, versus 60 % u pacientů s jedním vzorkem). Kategorie atypické uroteliální buňky (AUC) se vyskytovala s frekvencí 1,3 % – ve všech případech následně prokázán UC.
Závěr:
Velká část low‑grade UC je v Pařížské klasifikaci hodnocena jako negativních. Většina low‑grade UC detekovaných močovou cytologií byla klasifikována jako suspektní pro high‑grade UC (SHGUC). Kategorie AUC by u klinického lékaře měla vyvolat suspekci na přítomnost UC. Doporučujeme u každého pacienta provést nejméně tři močové cytologie za jedno časové období.
KLÍČOVÁ SLOVA
Atypické uroteliální buňky, Pařížská klasifikace, močová cytologie, uroteliální karcinom, horní cesty močové.
ÚVOD
Diagnostika, sledování efektu léčby a dispenzarizace pacientů s uroteliálním karcinomem (UC) je založena na invazivním vyšetření pomocí cystoskopie (CSK) (1, 2). Další diagnostickou metodou je močová cytologie, tedy neinvazivní vyšetření sloužící k detekci neoplastických buněk ve vzorku moči. Vyšetření však nedosahuje potřebné specificity a senzitivity v záchytu uroteliálních neoplazií (především low‑grade lézí) a je tak využíváno pouze jako doplněk k cystoskopii.
V roce 2016 byla publikována nová patologická klasifikace pro hodnocení močových cytologií (The Paris System for Reporting Urinary Cytology) (tabulka 1) (3). Přehled této problematiky byl nedávno publikován v České urologii (4). Od 1/2017 je pak tato klasifikace používána jako jediný klasifikační systém močové cytologie i na našich pracovištích (Urologická klinika a Šiklův ústav patologie FN Plzeň).
Tab. 1. Pařížská klasifikace pro hodnocení močových cytologií
Tab. 1. The Paris system for reporting urinary cytology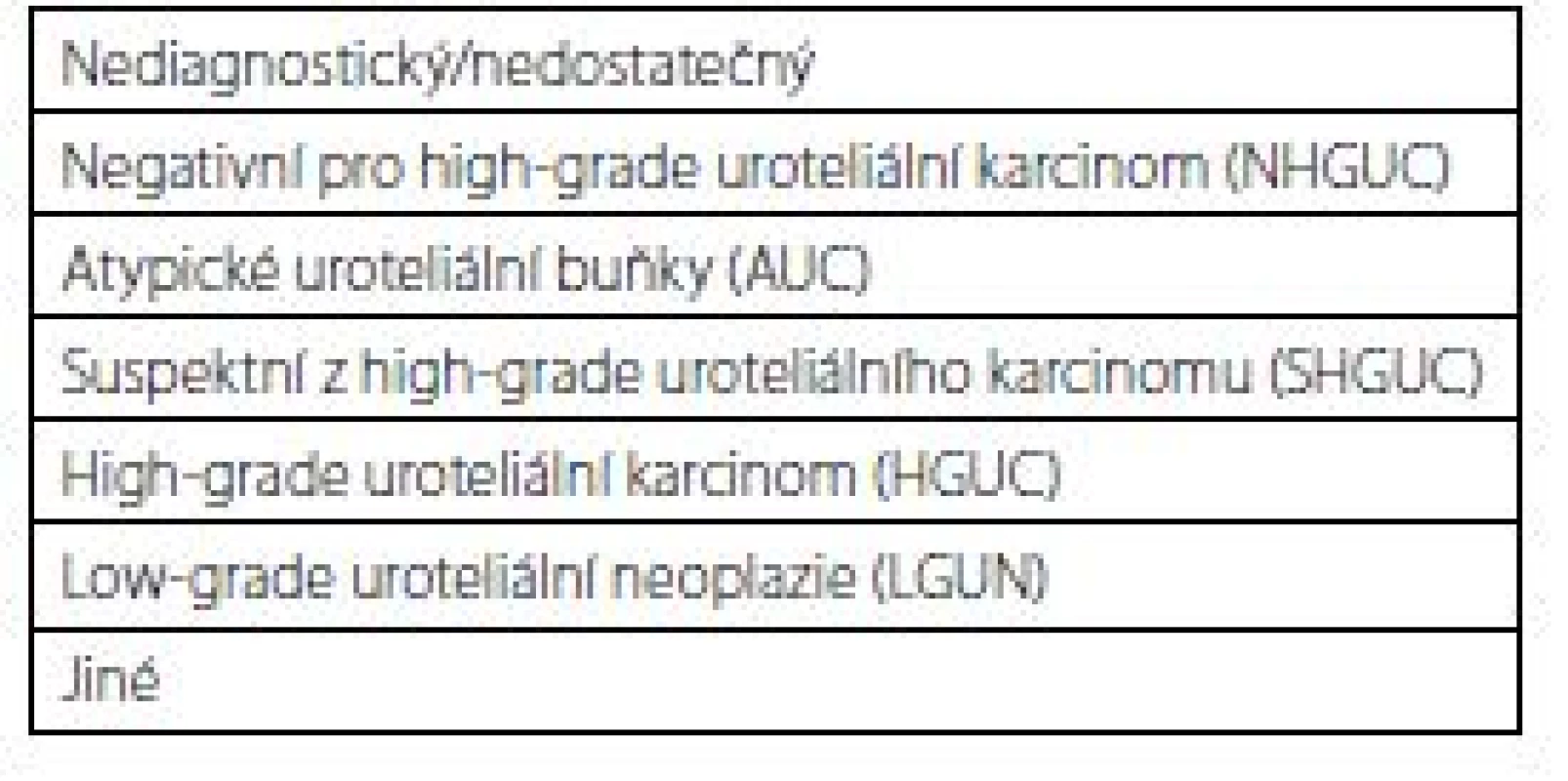
Snahou tohoto klasifikačního systému je snížit interobservační variabilitu při odečítání cytologie různými patology, minimalizovat užívání atypické kategorie („atypické uroteliální buňky“ – AUC) a tím této kategorii přidat na výpovědní hodnotě (3). Asi nejzásadnější informací pro vyšetření indikujícího urologa je fakt, že tato klasifikace se orientuje především na záchyt high‑grade UC, low‑grade léze cytologie moči často zcela míjí a v rámci této klasifikace jsou často hodnoceny jako negativní nález (kategorie „negativní pro high‑grade UC“ – NHGUC). Cílem této práce je zhodnotit výsledky a vliv Pařížské klasifikace na cytologickou diagnostiku po prvním roce užívání této klasifikace.
MATERIÁL A METODY
Retrospektivně byly vyhledány a opětovně hodnoceny všechny močové cytologie provedené na Urologické klinice FN Plzeň za období 1/2017 – 12/2017.
Všechny cytologické vzorky byly ihned po odběru fixovány 1% roztokem merthiolátu sodného (koncentrace cca 1 ml merthiolátu sodného na 100 ml moči). Vzorky byly po co nejkratší dobu skladovány v chladu (v lednici, do 4 °C) a urychleně transportovány na oddělení patologie ke zpracování. Zde byl materiál bez odkladu zpracován metodou cytocentrifugace, zhotoveny byly celkem čtyři cytologické preparáty, které byly barveny metodou dle Papanicolaoua. Všechny močové cytologie byly hodnoceny alespoň jedním ze dvou specializovaných uropatologů (KP, OH) a klasifikovány pomocí Pařížské klasifikace pro reportování močových cytologií (3).
V nemocničním systému byly vyhledány výsledky následujících vyšetření (cystoskopie, CT/MR vyšetření, výsledky provedené biopsie). Finální výsledek cytologického vyšetření („cytologická diagnóza“) byl korelován s výsledky výše jmenovaných následujících vyšetření („finální diagnóza“) ve snaze ověřit správnost výsledku cytologického vyšetření. Pro účely této práce byli ze souboru vyřazeni pacienti, u nichž nebyl dostupný žádný diagnostický cytologický vzorek, dále i pacienti, u kterých nebylo provedeno žádné další diagnostické vyšetření (zobrazovací metody, cystoskopie, transuretrální resekce s odběrem vzorku k bioptickému vyšetření), tj. nebylo možné ověřit správnost výsledku cytologie. Bioptické vzorky byly klasifikovány dle WHO klasifikace tumorů urogenitálního traktu z roků 1973 a 2016 (5, 6) (dle doporučení Evropské asociace urologů – EAU) (1, 2).
U většiny pacientů bylo v průběhu jednoho roku odebráno tři a více močových cytologií, u těchto pacientů se pak ve většině jednalo o sérii na sebe navazujících vyšetření za určité krátké časové období – ve snaze o spolehlivou detekci bylo dle všeobecných doporučení provedeno 3–4 diagnostických odběrů v průběhu několika po sobě následujících dnů (v rozmezí tří po sobě následujících dnů až jednoho měsíce). Tyto navazující cytologie jsou ve výsledcích hodnoceny jako jeden celek – při přítomnosti alespoň jednoho suspektního (suspektní pro high‑grade uroteliální karcinom/SHGUC) či pozitivního (pozitivní pro high‑grade uroteliální karcinom /HGUC) výsledku v sérii navazujících vyšetření, je celé vyšetření finálně vyhodnoceno jako pozitivní. Stejně tak jsou mezi pozitivní případy řazeny cytologie, u nichž byla alespoň jednou popsána kategorie atypické uroteliální buňky/AUC, tj. po kombinaci jednotlivých cytologických výsledků byla diagnóza jiná než NHGUC v určování definitivního cytologického závěru superiorní. U některých pacientů bylo cytologické vyšetření moči v průběhu roku opakováno (22 pacientů), tj. byly v rámci dispenzarizace u jednoho pacienta uskutečněny série cytologických vyšetření v různých časových obdobích v průběhu roku na sebe nenavazující (ve výsledcích tato vyšetření hodnocena samostatně).
Pro snadnější orientaci byly výsledky rozděleny do tří skupin podle počtu provedených cytologických vyšetření za jedno období (skupina jedna – tři a více cytologií, skupina dvě – dvě cytologie za časové období, skupina tři – pouze jedna cytologie v daném čase).
VÝSLEDKY
Za období 1/2017–12/2017 bylo Urologickou klinikou vyžádáno a následně na ŠÚP provedeno celkem 629 vyšetření močové cytologie (od 267 pacientů). Z celkového počtu 629 vyšetření bylo 590 cytologií diagnostických, 39 vzorků (od 28 pacientů) bylo vyhodnoceno jako nediagnostických (6,2 %), přičemž u sedmi pacientů nebyl dostupný žádný diagnostický vzorek. Objem jednotlivých vzorků byl 5–120 ml (průměr 62,1 ml, medián 55 ml). Na podkladě výše definovaných kritérií bylo finálně do studie zahrnuto 480 cytologií od 208 pacientů, jednotlivé cytologie nebyly posuzovány samostatně, ale na základě časové osy byly cytologie rozděleny celkem do 230 komplexních cytologických vyšetření (viz materiál a metody). Soubor zahrnoval 73 žen a 135 mužů, s věkem od 30 do 89 let (průměr 67,4 let, medián 69 let). Ve 414 případech se jednalo o vzorek spontánně vymočené moči (86,25 %), 60 vzorků bylo výplachových (12,5 %), u šesti vzorků (1,25 %) se jednalo o vzorek moči získaný katetrizací močových cest. 467 cytologií splnilo kritéria pro adekvátnost vzorku, tedy mohla být hodnocena. Výsledky močové cytologie byly stratifikovány do třech skupin – podle počtu provedených cytologických vyšetření za jedno období.
Detailní výsledky korelace cytologické a finální diagnózy ve skupině 1 (3–4 močové cytologie za dané krátké časové období) jsou shrnuty v tabulce 2. Celkem bylo v této skupině biopticky/pomocí zobrazovacích vyšetření/CSK verifikováno 40 uroteliálních karcinomů (22x low‑grade UC, 14x high‑grade UC, 4x tumor bez histologické verifikace/NOS). Cytologické vyšetření v této skupině odhalilo přes polovinu UC (22/40), tj. 45 % UC močová cytologie neobjevila – v 15 případech šlo o low‑grade neoplazii, v jednom případě high‑grade UC, ve dvou případech nemohl být grade tumoru stanoven (jednalo se o nález během cystoskopie/zobrazovacích vyšetření, který nebyl biopticky verifikován). Senzitivita v záchytu high‑grade UC v této skupině dosáhla 92,9 %, senzitivita v záchytu low‑grade lézí 31,8 %, přičemž většina močovou cytologií detekovaných low‑grade lézí (6/22) byla cytologií hodnocena jako SHGUC, jeden low‑grade UC hodnocen v kategorii AUC. Celkem tři cytologie (0,9 %) v této skupině byly hodnoceny falešně pozitivně jako suspektní či pozitivní na přítomnost high‑grade UC (SHGUC/HGUC): 2x byla cytologie hodnocena jako SHGUC, následující finální diagnóza byla bez nálezu malignity (1x ověřeno pomocí CSK, která bez nálezu tumoru, v druhém případě byla histologicky zachycena papilární hyperplazie), dále jedna cytologie hodnocena jako HGUC, definitivní histologická diagnóza byla pouze denudující cystitida, tj. diagnózu high‑grade UC nelze spolehlivě vyloučit, ale ani potvrdit.
Tab. 2. Pacienti s třemi a více cytologiemi v jednom časovém období – 112 vyšetření (343 cytologií)
Tab. 2. Patients with three and more cytologies in one time period – 112 examinations (343 cytologies)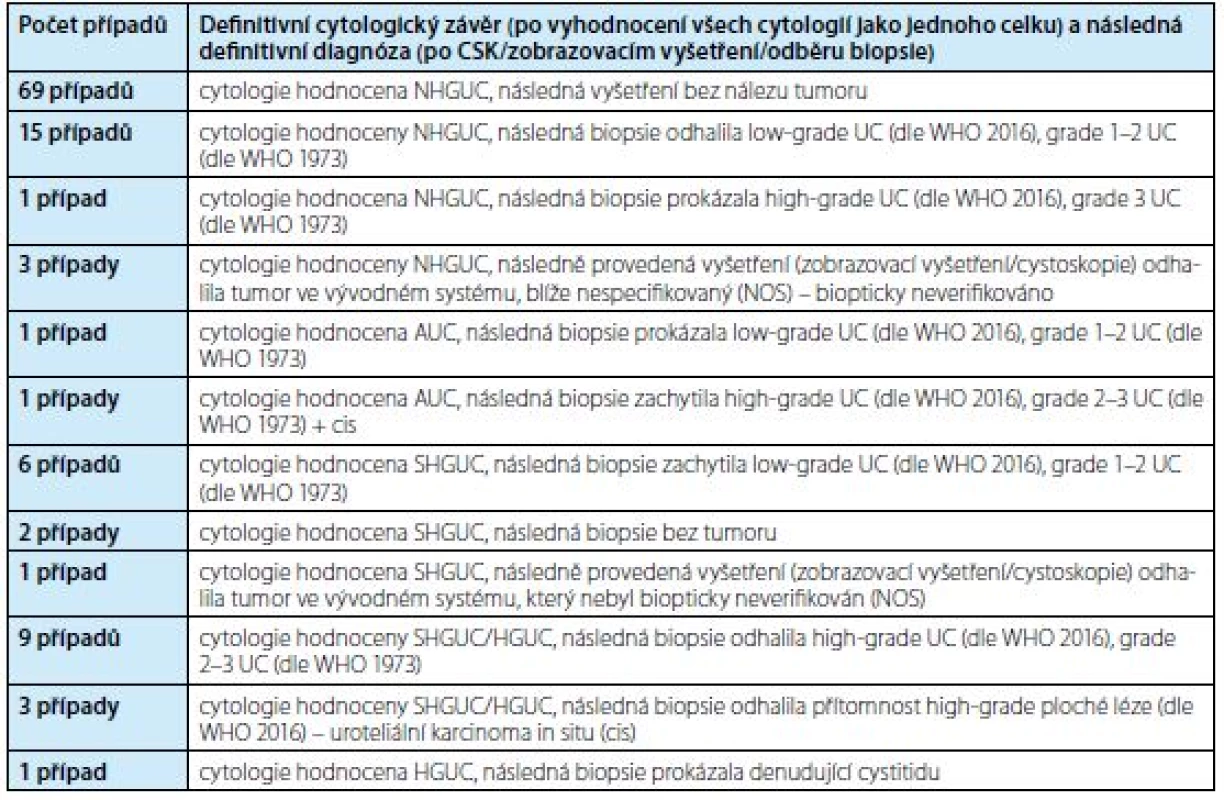
V druhé skupině (dvě cytologie za jedno časové období) bylo biopticky/pomocí zobrazovacích vyšetření/ CSK verifikováno 12 uroteliálních karcinomů (3x low‑grade UC, 8x high‑grade UC, 1x tumor bez histologické diagnózy). Močová cytologie odhalila v této skupině celkem 9/12 neoplazií, tři cytologická vyšetření (25 %) byla při detekci UC falešně negativní – ve všech případech detekci unikla high‑grade léze (2x hig‑grade uroteliální plochá léze – uroteliální karcinoma in situ, jednou high‑grade papilární UC). V jednom z falešně negativních případů byly popsány mírné nespecifické cytologické atypie, které však nesplnily kritéria Pařížské klasifikace pro diagnózu AUC/SHGUC/HGUC. Senzitivita v záchytu high‑grade UC tak byla 62,5 %. Senzitivita v záchytu low‑grade lézí dosáhla v této skupině 100 %, avšak stejně jako v předchozí skupině většina detekovaných low‑grade neoplazií byla cytologicky hodnocena jako SHGUC (2/3), jedna z následně biopticky potvrzených low‑grade lézí (1/3) byla cytologicky hodnocena kategorií AUC. Detailní přehled výsledků skupiny 2 je v tabulce 3.
Tab. 3. Pacienti s dvěma cytologiemi v jednom časovém období – 19 vyšetření (38 cytologií)
Tab. 3. Patiens with two cytologies in one time period – 19 examinations (38 cytologies)
Výsledky porovnání močové cytologie s finální diagnózou ve skupině 3 (pacienti s pouze jedním cytologickým vyšetřením) jsou shrnuty v tabulce 4. Definitivním vyšetřením (biopticky/pomocí zobrazovacích vyšetření/CSK) bylo v této skupině finálně verifikováno 49 uroteliálních neoplazií (28 low‑grade lézí, 15 high‑grade UC a 6 tumorů NOS). Močová cytologie v této skupině dokázala detekovat pouze 17/49 neoplazií (34,7 %). Nezachytila tak více než polovinu uroteliálních karcinomů (65,3 %), v 21 případech šlo o low‑grade lézi, v šesti případech o high‑grade UC a ve třech případech o tumor bez histologické diagnózy. Senzitivita v záchytu high‑grade lézí v této skupině představovala 60 %, senzitivita v záchytu low‑grade uroteliálních lézí 25 %. Čtyři případy s následně diagnostikovanou low‑grade lézí byly z močové cytologie klasifikovány v kategorii SHGUC, ve dvou případech low‑grade léze cytologicky zhodnocena jako NHGUC avšak s komentářem, že přítomnost low‑grade léze je z této cytologie vysoce pravděpodobná (cytologický nález však nesplňoval diagnostická kritéria žádné z kategorií – AUC/LGUN/SHGUC/ HGUC/jiné, nedovoloval tedy jiné označení). Pouze v jednom případě byl cytologický materiál od následně diagnostikované low‑grade léze diagnostikován v kategorii LGUN (jednalo se o výplach). V této skupině též v jednom případě (1 %) došlo k falešně pozitivnímu vyhodnocení cytologie (cytologie s diagnózou SHGUC, následná biopsie neprokázala přítomnost tumoru). V této skupině pak dále jedna cytologie hodnocena v kategorii jiné, následným bioptickým vyšetřením diagnostikován malobuněčný karcinom s neuroendokrinními rysy vycházející z urotelu. V dalším ojedinělém případu (cytologicky hodnoceném NHGUC, s popsanými necharakteristickými atypiemi) bioptickým vyšetřením verifikován kolorektální adenokarcinom per continuitatem prorůstající do močového měchýře.
Tab. 4. Pacienti s jednou cytologií v daném časovém období – 99 vyšetření (99 cytologií)
Tab. 4. Patiens with one cytology in one time period – 99 examinations (99 cytologies)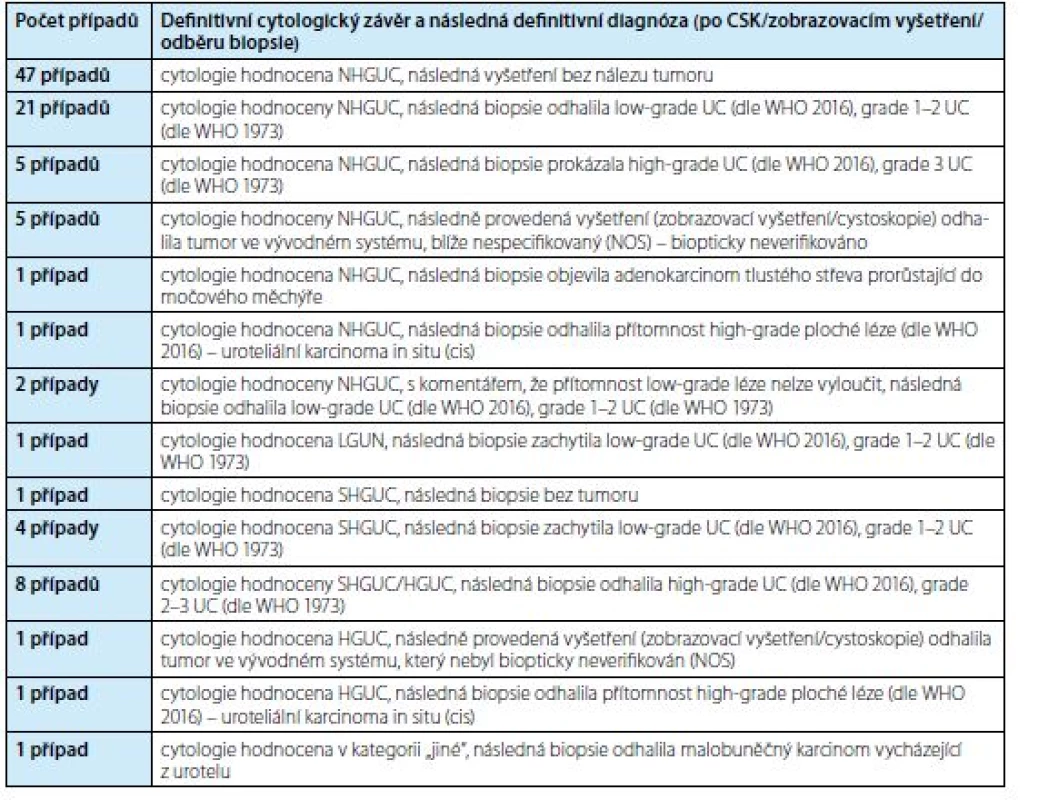
V průběhu jednoho roku tak bylo u 208 pacientů provedeno 230 komplexních cytologických vyšetření vzorku moči (sestávající celkem ze 480 cytologických vyšetření), za jejichž pomoci bylo diagnostikováno 48/101 high‑grade a low‑grade UC (celková senzitivita močové cytologie v záchytu uroteliálních lézí 47,5 %, specificita 92,3 %). Senzitivita vyšetření pouze v záchytu high‑grade UC dosáhla 73 %, specificita 87,1 %, naopak u low‑grade UC se senzitivita pohybovala nízko okolo 32,1 %, naopak specificita dosáhla 100 %).
Vzhledem k tomu, že snahou Pařížské klasifikace je snížit užívání atypických diagnostických závěrů, je dalším zajímavým parametrem frekvence výskytu atypických diagnóz (kategorie AUC), která se v našem selektovaném souboru vyskytovala s frekvencí 1,3 %. Ve všech případech klasifikovaných v kategorii AUC byla následně v biopsii zachycena přítomnost neoplazie (2x low‑grade a 2x high‑grade UC).
Celkem 30 pacientů bylo vyšetřováno pro suspektní nález v horních cestách močových (UUT). U 16 pacientů byl následně opravdu za pomoci CT, ureteroskopie nebo biopsie diagnostikován uroteliální tumor v UUT. U pacientů byla v 11 případech nabrána jen spontánně vymočená moč, u dvou pacientů byly k dispozici vzorky jak spontánně vymočené, tak výplachové moči (selektivní výplach z horních cest močových) a ve třech případech byl dostupný jen jeden vzorek ze selektivního výplachu UUT. Močová cytologie úspěšně odhalila UC v devíti případech (56,3 %). Ve 3/9 případů byl pozitivní cytologický nález detekován pouze v materiálu ze selektivního výplachu UUT (neboť jiný materiál nebyl dostupný). Ve dvou případech byly k dispozici vzorky jak spontánně vymočené, tak výplachové moči, v jednom případě byly oba vzorky správně hodnoceny jako pozitivní, v druhém případě byly oba vzorky nesprávně hodnoceny jako negativní (falešná negativita).
Výplachová cytologie v souboru tvořila pouze malé procento vyšetřovaného materiálu (60/480 – 12,5 %), provedena byla celkem u 54 pacientů. U 46 cytologií se jednalo o výplach z močového měchýře při CSK, 14x šlo o selektivní výplach z horních cest močových. U části případů byla výplachová cytologie provedena jako doplňkové vyšetření u pacienta se současně odebraným materiálem spontánní moči (v jednom daném časovém období – 19 pacientů, 19 případů). Ve 39 případech (u 37 pacientů) však byl proveden pouze výplach močových cest, jiná cytologie nebyla v daném časovém období odebrána. Porovnáním výsledků jednotlivých cytologií u případů (bez ohledu na to, zda se jednalo o nález v močovém měchýři či UUT), u nichž byla kromě výplachu provedena i cytologie spontánně vymočené moči, byla zjištěna 88,2% shoda výsledků. Samotná výplachová cytologie byla úspěšná v detekci UC (low‑grade i high‑grade) v 62,5 % (zároveň jedna výplachová cytologie v tomto souboru byla falešně pozitivní – 5,6 %). Ve stejném souboru spontánně vymočená moč odhalila 71,4 % UC.
DISKUZE
Některé práce jasně označují močovou cytologii za nadbytečný test, který by měl být eliminován z diagnostických postupů a provedení CT urografie a flexibilní cystoskopie jsou podle nich zcela dostačujícími testy (7). Močová cytologie je však „tradičním“, neinvazivním a snadno dostupným testem s jasně známými limitacemi, který v rukou zkušeného urologa jistě může mít svou výpovědní hodnotu, i když není testem absolutně spolehlivým. I proto močová cytologie stále zůstává zahrnuta v obecných doporučeních EAU (1).
Močová cytologie sice vykazuje relativně vysokou specificitu a senzitivitu v záchytu high‑grade lézí, data publikovaná v literatuře udávají senzitivitu okolo 79 % a specificitu blízkou 100 %. V detekci low‑grade uroteliálních lézí je však metoda nízce senzitivní (dle dat v literatuře senzitivita 25–40 % a specificita přibližně 98 %) (8, 9, 10). V našem souboru senzitivita močové cytologie v záchytu high‑grade UC dosáhla 73 % (specificita 87,1 %), u low‑grade UC se senzitivita pohybovala okolo 32,1 %, naopak specificita dosáhla 100 %. Výrazný rozdíl senzitivity močové cytologie při detekci UC jsme zaznamenali mezi skupinou 1 a skupinou 3. Toto zjištění jasně ověřilo dlouho známý fakt z literatury (11, 12, 13), že senzitivita vyšetření stoupá se zvyšujícím se počtem vzorků od jednoho pacienta a závisí i na objemu, který je zpracováván (14). V našem souboru celková senzitivita močové cytologie (low‑grade a high‑grade UC) dosáhla 55 % ve skupině 1, resp. 34,7 % ve skupině 3, mluvíme‑li selektivně o high‑grade lézích je rozdíl ještě markantnější – senzitivita vyšetření 92,9 % ve skupině 1, versus 60 % ve skupině 3 a tento rozdíl nemůže být vysvětlen jiným faktorem než počtem jednotlivých zpracovaných vzorků za dané období.
Na známou nízkou senzitivitu močové cytologie u low‑grade neoplazií jsme narazili i my v našem souboru – vyšetření neodhalilo celkem 36 (67,9 %) low‑grade UC (močové cytologie s diagnózou NHGUC). Relativně překvapující pro nás byl fakt, že významná část močovou cytologií odhalených low‑grade lézí byla v cytologii převážně zařazena do kategorie SHGUC (70,6 %). Stejných závěrů recentně ve své práci došli i autoři Rohilla a kol. (15). Jen jediná cytologie v našem souboru splnila přísná kritéria Pařížské klasifikace pro diagnózu LGUN a mohla být tedy do kategorie zařazena. Dvě low‑grade léze nesly cytologickou diagnózu AUC a u dvou bylo z cytologického materiálu vzneseno silné podezření na přítomnost low‑grade léze, avšak při absenci nutných diagnostických znaků, léze museli být dle klasifikace stratifikovány v kategorii NHGUC (ve statistice tyto případy započítány do pozitivních výsledků). Cytologií neodhalené případy low‑grade UC (cytologická diagnóza NHGUC) pak ve velkém procentu (30,6 %) nesly v popisu společného jmenovatele – floridní zánět, jehož přítomnost patologovi značně znesnadňuje diagnostiku.
V rámci naší studie byly celkem čtyři případy močové cytologie hodnoceny falešně pozitivně (4/230 – 1,7 %), což je sice číslo nižší, než známe z jiných prací (Tan a kol. popsali ve své práci až 4,3 % falešně pozitivních výsledků (16)), ovšem není zanedbatelné. V literatuře udávané nejčastější důvody falešně pozitivních výsledků jsou litiáza, zánět, či předchozí intravezikální chemoterapie/ imunoterapie – BCG (15). V naší studii byly 3/4 falešně pozitivních případů ověřeny biopticky, v materiálu sice nebyla prokázána malignita, ovšem v jednom případě byla popsána přítomnost uroteliální proliferace nejistého maligního potenciálu dle WHO 2016 (v dřívějších klasifikacích označovaná též papilární hyperplazie), léze s nejistým chováním, která podle některých autorů může být velmi brzkou manifestací low-grade papilární uroteliální neoplazie (6). U jednoho falešně pozitivního případu změny ve vzorku odpovídali denudující cystitidě a v jednom případě biopsie prokázala výrazné reparativní změny a reaktivní cytologické atypie po předchozím výkonu (pacient, u nějž močová cytologie byla odebrána jeden měsíc po transuretrální resekci high-grade UC). Poslední falešně pozitivní biopsie byla verifikována pouze cystoskopicky, při CSK pět měsíců po cytologických vyšetřeních nebyl nalezen tumor, o pacientovi nemáme další informace (pro další sledování předán do soukromé urologické praxe).
Výplach sice při správně provedeném odběru může vést k cytologickému vzorku vyšší buněčnosti, s lepším zachováním buněk, ani to však není pravidlem (17). Vlastní instrumentace močových cest generuje cytologické artefakty (výraznější cytomorfologická alterace buněk), které mohou vést k falešně pozitivnímu výsledku cytologie, dle některých prací až v 11 % případů (18). Vlastní práce porovnávající cytologii spontánně vymočené moči s cytologií výplachovou neprokázaly relevantní rozdíl mezi oběma metodami v záchytu UC v oblasti močového měchýře (14, 19). V našem souboru jsme též při výplachové cytologii dostali jeden falešně pozitivní závěr (jednalo se o výše popsaného pacienta v následné biopsii s potvrzenou low‑grade papilární uroteliální neoplazií) a při porovnání výsledků od pacientů, u nichž byla ve stejném časovém období provedena jak výplachová cytologie, tak i odběr spontánně vymočeného vzorku, bylo vyššího záchytu uroteliálního karcinomu dosaženo ve vzorku spontánně vymočeném (senzitivita 62,5 %, resp. 71,4 % u spontánně vymočené moči). Invazivní výplachové vyšetření tak neshledáváme superiorní nad vzorkem spontánně vymočené moči.
V literatuře udávaná senzitivita močové cytologie v diagnostice uroteliální neoplazie v UUT se pohybuje v rozmezí 40–78 % (20, 21). Diskutovaným tématem zůstává využití výplachové cytologie při vyšetřování pacientů se suspektním nálezem v oblasti UUT. U neoplastických buněk pocházejících z UUT je v případě odběru vzorku spontánně vymočené moči doba pobytu v agresivním prostředí (agresivní cytolytické působení vlastní moči) prodloužena o jejich transport do močového měchýře, buňky jsou dále exponovány i mechanickým silám peristaltiky. To je důvodem, proč mohou být neoplastické buňky původem z UUT ve spontánní cytologii hůře zachovány v porovnání s neoplastickými buňkami pocházejícími z tumorů močového měchýře (22). Práce porovnávající spontánně vymočenou moč a vzorek výplachový u tumorů UUT však došly k částečně konfliktním výsledkům. Existují jak práce prokazující zvýšení senzitivity cytologického vyšetření, je-li provedeno selektivním výplachem (oproti spontánně vymočenému vzorku) (20, 22, 23), zároveň však lze dohledat i práce deklarující jen minimální zvýšení senzitivity oproti spontánně vymočenému vzorku (21). Jednoznačných doporučení v tomto případě tak nelze dojít, prací zabývajících se selektivně neinvazivní detekcí tumorů UUT je o poznání méně, než prací soustředících se na tumory močového měchýře. Na základě výsledků v našem souboru nelze vliv výplachové cytologie na diagnostiku tumorů UUT spolehlivě hodnotit (malý počet vyšetření).
Hlavní limitací této studie je nejspíše kromě retrospektivního charakteru a ne příliš velkého souboru i fakt, že studie je postavena na výsledcích cytologických vyšetření v prvním roce užívání nové klasifikace a nového cytologického barvení – počáteční nezkušenost patologů se jistě do značné míry podepsala na prezentovaných výsledcích.
ZÁVĚR
Na základě zde prezentovaných dat nedoporučujeme pro získání důvěryhodného výsledku provedení pouze jednoho cytologického vyšetření moči. Pokud je opravdovou snahou urologa při indikaci tohoto vyšetření udělat neinvazivní diagnostikou pro pacienta maximum, lze na základě našich zkušeností doporučit u každého pacienta provést tři močové cytologie za jedno časové období, k vyšetření pak zaslat celý materiál, ne jen část z jeho celkového objemu. I v tomto případě však není vyšetření zcela spolehlivé, má výrazné limitace a nikdy nemůže nahradit invazivní vyšetření. Velká část low‑grade UC je v rámci Pařížské klasifikace hodnocena v kategorii NHGUC, pokud je však low‑grade neoplazie močovou cytologií přece jen detekována, často bývá klasifikována v kategorii SHGUC. Též se ukazuje, že kategorie AUC Pařížské klasifikace by u klinického lékaře měla vyvolat suspekci na přítomnost UC.
Invazivní forma močové cytologie (výplach) podle nás nepřináší lepší výsledky v záchytu UC v močovém měchýři, proto nedoporučujeme upřednostňovat invazivní vyšetření výplachovou cytologií před neinvazivním spontánně vymočeným vzorkem. Samozřejmě, základem pro spolehlivou diagnostiku je nutnost dodržovaní základních pravidel při odběru vzorku (zvolit vhodnou fixaci, skladovat v chladu, zajistit urychlené zpracování v laboratoři, v neposlední řadě poskytnout patologovi všechny relevantní klinické informace). Močová cytologie tak může být nápomocným, avšak pouze doplňkovým vyšetřením k invazivním metodám.
Došlo: 5. 9. 2018
Přijato: 9. 10. 2018
Kontaktní adresa:
MUDr. Kristýna Pivovarčíková, Ph.D.
Šiklův ústav patologie LF UK a FN, Plzeň
Alej Svobody 80, 304 60 Plzeň
e‑mail: pivovarcikovak@fnplzen.cz
Střet zájmů: Žádný
Prohlášení o podpoře: Podpořeno programem rozvoje vědních oborů Karlovy univerzity (Projekt Q39) a MZ ČR RVO (Fakultní nemocnice Plzeň – FNPl, 00669806).
Zdroje
1. Babjuk M, Burger M, Compérat E, et al. Non‑muscle‑invasive bladder cancer. EAU Guidelines Edn presented at the EAU Annual Congress Copenhagen 2018. Arnhem, The Netherlands: EAU Guidelines Office; 2018.
2. Witjes JA, Bruins M, Compérat E, et al. Muscle‑invasive and metastatic bladder cancer. Arnhem, The Netherlands: EAU Guidelines Office; 2018.
3. Rosenthal DL, Wojcik EM, Kurtycz DFI. The Paris System for Reporting Urinary Cytology. Switzerland Springer; 2016.
4. Pivovarčíková K, Pitra T, Hora M, Švajdler M, Hes O. Aktuální pohled na močovou cytologii: co by měl urolog vědět? Ces Urol. 2018; 22(4): 242-250.
5. Mostofi FK, Sobin LH, Torloni H. International histological classification of tumors. Geneva: World Health Organization; 1973.
6. Moch H, Humphrey PA, Ulbright TM, Reuter VE. WHO classification of tumours of the urinary system and male genital organs. Lyon: IARC; 2016.
7. Blick CG, Nazir SA, Mallett S, et al. Evaluation of diagnostic strategies for bladder cancer using computed tomography (CT) urography, flexible cystoscopy and voided urine cytology: results for 778 patients from a hospital haematuria clinic. BJU Int. 2012; 110(1): 84–94.
8. Koss LG, Deitch D, Ramanathan R, Sherman AB. Diagnostic value of cytology of voided urine. Acta Cytol. 1985; 29(5): 810–816.
9. Raab SS, Grzybicki DM, Vrbin CM, Geisinger KR. Urine cytology discrepancies: frequency, causes, and outcomes. Am J Clin Pathol. 2007; 127(6): 946–953.
10. Bastacky S, Ibrahim S, Wilczynski SP, Murphy WM. The accuracy of urinary cytology in daily practice. Cancer 1999; 87(3): 118–128.
11. Hermansen DK, Badalament RA, Bretton PR, et al. Voided urine flow cytometry in screening high‑risk patients for the presence of bladder cancer. J Occup Med. 1990; 32(9): 894–897.
12. Badalament RA, Kimmel M, Gay H, et al. The sensitivity of flow cytometry compared with conventional cytology in the detection of superficial bladder carcinoma. Cancer 1987; 59(12): 2078–2085.
13. Badalament RA, Hermansen DK, Kimmel M, et al. The sensitivity of bladder wash flow cytometry, bladder wash cytology, and voided cytology in the detection of bladder carcinoma. Cancer 1987; 60(7): 1423–1427.
14. Planz B, Jochims E, Deix T, et al. The role of urinary cytology for detection of bladder cancer. Eur J Surg Oncol. 2005; 31(3): 304–308.
15. Rohilla M, Singh P, Rajwanshi A, et al. Cytohistological correlation of urine cytology in a tertiary centre with application of the Paris system. Cytopathology 2018; doi: 10.1111/cyt.12604. [Epub ahead of print].
16. Tan WS, Sarpong R, Khetrapal P, et al. Does urinary cytology have a role in haematuria investigations? BJU Int. 2018; doi: 10.1111/bju.14459. [Epub ahead of print].
17. Zhang ML, Rosenthal DL, VandenBussche CJ. The cytomorphological features of low‑grade urothelial neoplasms vary by specimen type. Cancer Cytopathol. 2016; 124 (8): 552–564.
18. Chu YC, Han JY, Han HS, Kim JM, Suh JK. Cytologic evaluation of low grade transitional cell carcinoma and instrument artifact in bladder washings. Acta Cytol. 2002; 46(2): 341–348.
19. Keller AK, Jensen JB. Voided urine versus bladder washing cytology for detection of urothelial carcinoma: which is better? Scand J Urol. 2017; 51(4): 290–192.
20. Messer J, Shariat SF, Brien JC, et al. Urinary cytology has a poor performance for predicting invasive or high‑grade upper‑tract urothelial carcinoma. BJU Int. 2011; 108(5): 701–705.
21. Dev HS, Poo S, Armitage J, et al. Investigating upper urinary tract urothelial carcinomas: a single‑centre 10-year experience. World J Urol. 2017; 35(1): 131–138.
22. Zhang ML, Rosenthal DL, VandenBussche CJ. Upper urinary tract washings outperform voided urine specimens to detect upper tract high‑grade urothelial carcinoma. Diagn Cytopathol. 2017; 45(8): 700–704.
23. Zincke H, Aguilo JJ, Farrow GM, Utz DC, Khan AU. Significance of urinary cytology in the early detection of transitional cell cancer of the upper urinary tract. J Urol. 1976; 116(6): 781–783.
Štítky
Detská urológia Nefrológia Urológia
Článek Editorial
Článok vyšiel v časopiseČeská urologie
Najčítanejšie tento týždeň
2018 Číslo 4- Aktuálne európske odporúčania pre liečbu renálnej koliky v dôsledku urolitiázy
- MUDr. Šimon Kozák: V algeziológii nič nefunguje zázračne cez noc! Je dôležité nechať si poradiť od špecialistov
- Vyšetření T2:EGR a PCA3 v moči při záchytu agresivního karcinomu prostaty
- Lék v boji proti benigní hyperplazii prostaty nyní pod novým názvem Adafin
-
Všetky články tohto čísla
- Editorial
- Roboticky asistovaná resekce objemného angiomyolipomu levé ledviny
- Roboticky asistovaná pyeloplastika pro obstrukci pelviureterálního spojení
- Aktuální pohled na močovou cytologii: Co by měl urolog vědět?
- Nové možnosti intravezikální instilační terapie u karcinomu močového měchýře
- Využití softwarové fúze multiparametrické magnetické rezonance a transrektální ultrasonografie při cílené biopsii nejen signifikantního karcinomu prostaty
- Andrologický faktor - rozhodujúci vplyv veku na úspešnosť asistovanej reprodukcie?
- Porovnání výsledků invazivních vyšetření a močové cytologie: Zkušenosti jednoho urologického centra po prvním roce užívání Pařížské klasifikace pro hodnocení močových cytologií
- Kazuistika pacientky s renálním karcinomem a metachronním postižením bilaterálních nadledvin a kontralaterální ledviny v průběhu 16 let
- Looking back at the 64th annual meeting of the Czech urological society in Ostrava
- Zpráva z nejstarší dětské nemocnice Spojených států
- Výsledky soutěže ČUS o nejlepší vědeckou publikaci za rok 2017
- Dr. h.c. prof. MUDr. Jan Breza, DrSc., MHA - 70-ročný
- Česká urologie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Andrologický faktor - rozhodujúci vplyv veku na úspešnosť asistovanej reprodukcie?
- Porovnání výsledků invazivních vyšetření a močové cytologie: Zkušenosti jednoho urologického centra po prvním roce užívání Pařížské klasifikace pro hodnocení močových cytologií
- Aktuální pohled na močovou cytologii: Co by měl urolog vědět?
- Nové možnosti intravezikální instilační terapie u karcinomu močového měchýře
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



