-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Klinický případ: Svědivé papuly na hrudi
Autoři: O. Kodet 1,2; S. Dudková 1; D. Kovandová 1; J. Štork 1
Působiště autorů: Dermatovenerologická klinika 1. LF UK a VFN přednosta prof. MUDr. Jiří Štork, CSc. 1; Anatomický ústav 1. LF UK přednosta prof. MUDr. Karel Smetana, DrSc. 2
Vyšlo v časopise: Čes-slov Derm, 88, 2013, No. 4, p. 181-183
Kategorie: Repetitorium - klinickopatologické korelace
Pacientem byl 62letý muž, jenž v rodinné anamnéze udával úmrtí otce na infarkt myokardu a úmrtí sestry na blíže neurčený karcinom. Byl dlouhodobě léčen pro arteriální hypertenzi, prodělal operaci varixů dolních končetin, tříselné kýly bilaterálně, tonzilektomii a prostatektomii pro benigní hyperplazii prostaty; před 2 lety byl léčen pro erysipel levého bérce. Z léků užíval kombinovaný preparát perindoprilu s indapamidem.
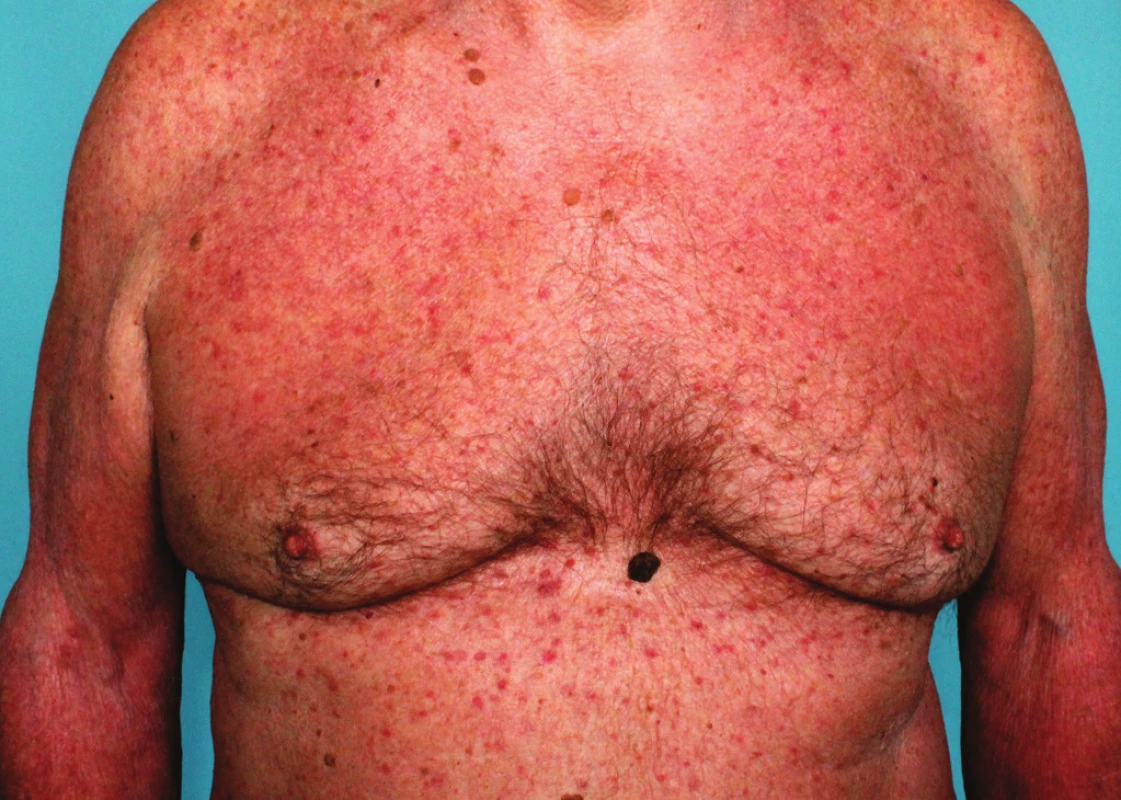
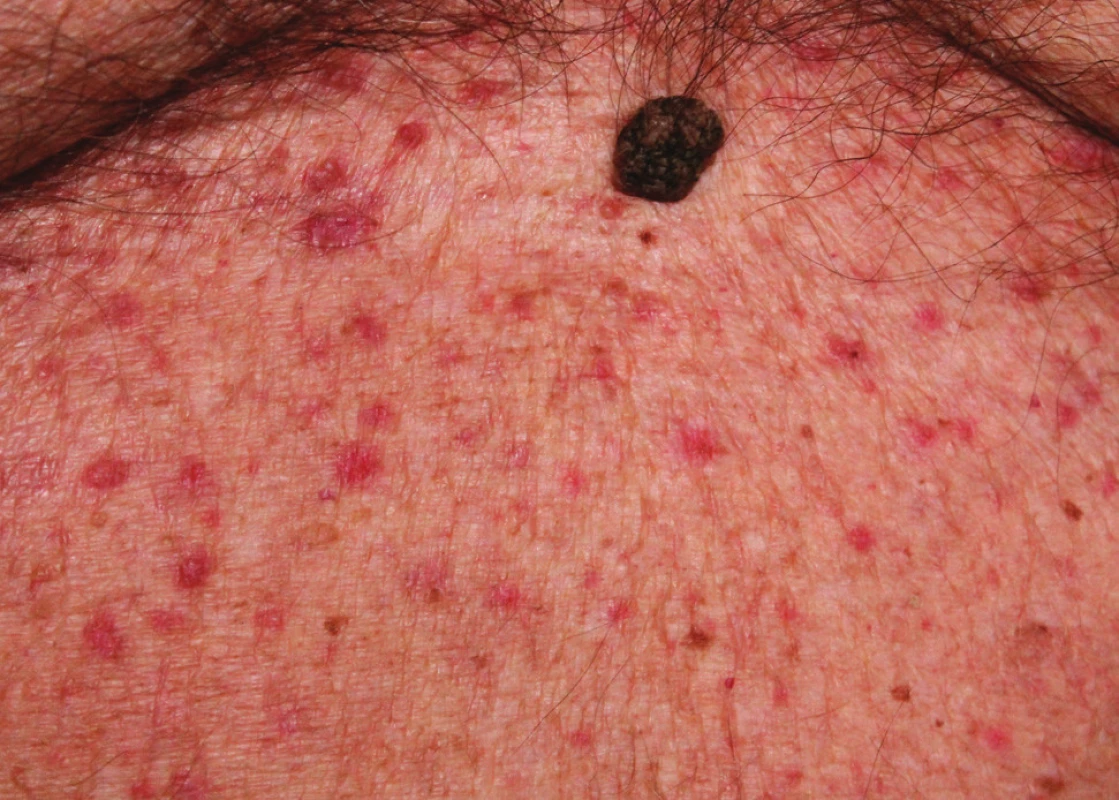
Pacient 8 let trpěl recidivující stasis dermatitis a mikrobiálním ekzémem bérců při chronické žilní insuficienci ustupujícím po lokálních kortikoidech. Před 2 měsíci došlo k recidivě svědivých erytématózních projevů na bércích s generalizací na trup i končetiny. Po intenzivní léčbě lokálními kortikoidy došlo ke zlepšení kožních projevů, přetrvávaly však diseminované, silně svědivé papuly do 5 mm v průměru drsného povrchu na trupu (obr. 1, 2). Byla provedena probatorní excize jedné papuly na hrudi (obr. 3, 4)
HISTOPATOLOGICKÉ VYŠETŘENÍ
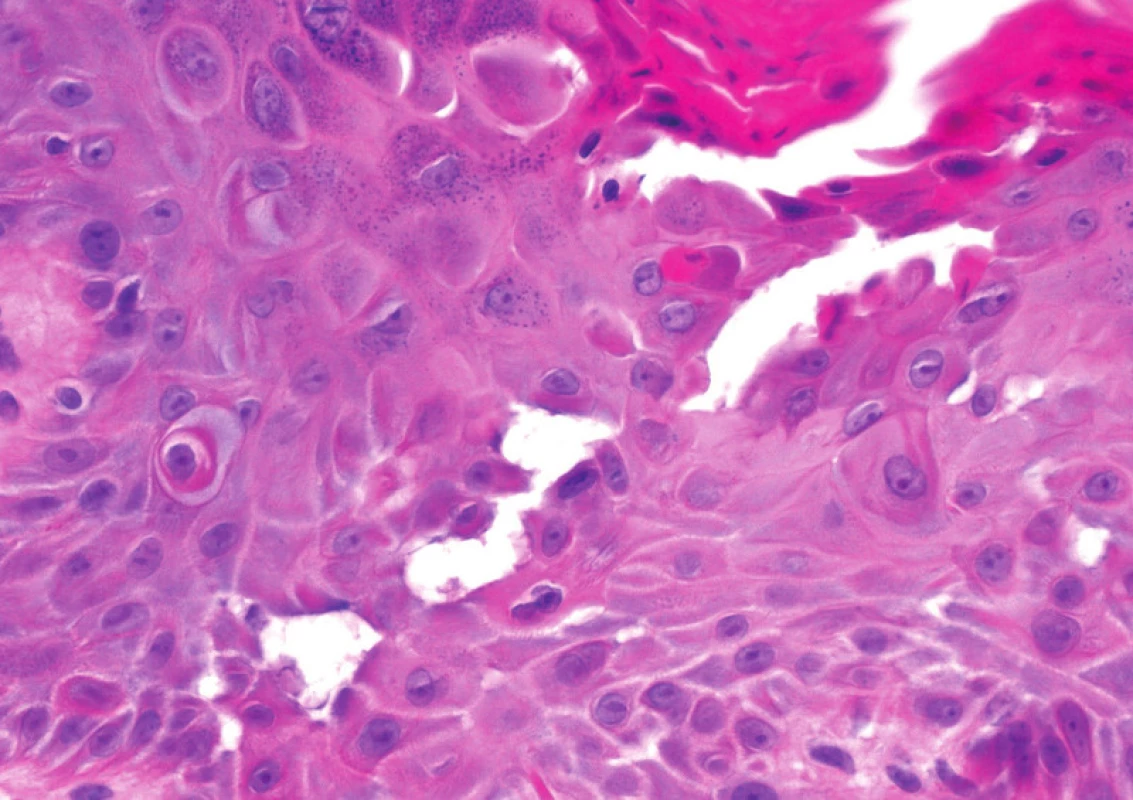
V centru excize je epidermis nepravidelně akantotická, proliferuje v prstovitých čepech do koria (viz obr. 3), vykazuje známky suprabazální akantolýzy, dyskeratózu i naznačené dyskeratotické keratinocyty typu corp ronds (viz obr. 4). V přilehlém koriu je patrný perivaskulární mononukleární infiltrát místy s převahou plasmocytů.
Závěr
Přechodná akantolytická dermatóza (morbus Grover).
Průběh
Pro neúplnou terapeutickou odpověď na lokální léčbu byl pacientovi aplikován depotní kortikosteroid i. m. (kombinace: Betamethasoni dipropionas 6,43 mg/ml – odpovídá Betamethasonum 5,0 mg a Betamethasoni natrii phosphas 2,63 mg/ml – odpovídá Betamethasonum 2,0 mg; Diprophos 1 amp.), po kterém došlo k výraznému zlepšení projevů a ústupu pruritu. Při ambulantní kontrole po 2 měsících byl pacient zhojen.
DISKUSE
Morbus Grover neboli přechodná akantolytická dermatóza (syn. benigní papulózní akantolytická dermatóza) je primární získaná, většinou dočasná (trvající týdny až měsíce), papulovezikulózní akantolytická dermatóza neznámé etiologie postihující typicky osoby starší a středního věku světlé pleti, především muže, vzácně byla popsána u dětí. Onemocnění může vzácně recidivovat, při chronickém průběhu je onemocnění označováno jako perzistující akantolytická dermatóza. Onemocnění bylo popsáno v roce 1970 americkým dermatologem Ralphem Groverem, který pozoroval šest pacientů s neobvyklou papulovezikulózní dermatózou, jejíž histologický obraz připomínal Darierovu chorobu nebo familiární benigní chronický pemfigus (morbus Hailey-Hailey) s atypickým klinickým průběhem, rychlou tendencí k hojení. Jednotku označil jako přechodnou akyntolytickou dermatózu [1].
Etiopatogeneze tohoto onemocnění je nejasná. Uvažuje se o poruše a ucpávání vývodů mazových a potních žláz. Některé studie poukazují na vliv nadměrného pocení, prolongovaných febrilií nebo delší upoutání na lůžko [9]. Nadměrné pocení a následné naplnění a ucpání vývodu potní žlázy může vyvolat akantolýzu nebo některé menší molekuly, např. koncentrovaná urea (sudoriformní akrosyringealní akantolytická dermatóza), které pronikají z duktů žláz přímo do epitelu a způsobují epidermální akantolýzu. Na postižení epidermis akantolýzou se může podílet také vliv tepelného poškození epidermis. Výskyt je dále popisován u pacientů s různým maligním onemocněním, u pacientů imunosuprimovaných, včetně infekce HIV a u pacientů po transplantaci orgánů. Přímá souvislost s paraneoplastickým procesem nebyla však potvrzena [5]. Některé práce poukazují naopak na zvýšenou incidenci v zimních měsících a vliv nadměrné suchosti kůže tzv. xerózy v těchto měsících [7]. Jiné práce poukazují na vliv chronické či krátkodobé solární expozice, či chronické poškození kůže ionizujícím zářením. Vzácněji je popsán vliv některých léků, jako je sulfadoxine-pyrimethamin, 2-chlorodeoxyadenosin, D-penicillamin, recombinant interleukin-4, cetuximab, nebo indukční chemoterapie při transplantaci kostní dřeně.
V klinickém obraze dominují silně svědivé, diseminované, drsné papuly či papulovezikuly až několik mm v průměru, červenohnědé barvy či barvy kůže, primárně lokalizované na horních partiích trupu, zejména na hrudi a středu zad, někdy postihující i končetiny, jen ojediněle při chronickém průběhu mohou projevy generalizovat [8]; sliznice, dlaně a plosky však nejsou postiženy. Současně mohou být přítomny sekundární projevy v důsledku intenzivního svědění jako jsou exkoriace a krusty [7]. Vzácněji jsou přítomny projevy charakteru pustul, vezikul až bul, folikulárně vázané, herpetiformní či zosteriformní. Současně bývá pozorován atopický ekzém, asteatotický ekzém, kontaktní dermatitida, které mohou zastírat přítomnost primárních lézí m. Grover [2].
Hlavními histopatologickými znaky je fokální akantolýza s dyskeratózou a intraepidermálním puchýřem. Nález může mít vzhled upomínající m. Darier (nejčastější), m. Hailey-Hailey, pemfigus (vulgaris či foliaceus), vzhled spongiotické dermatitidy s akantolýzou, či nepříznačný obraz spongiotické dermatitidy. Všechny typy vykazují superficiální perivaskulární lymfohistocytární infiltráty s častou příměsí eozinofilů, případně plazmocytů u chronických projevů. Může být přítomna akantolýza distálních partií ekrinních vývodů [9]. Přímá imunofluorescence je negativní. K zastižení změn je často nutné důkladné prokrájení vzorku.
V krevním obraze může být výraznější eozinofilie a biochemicky lze prokázat vyšší hladiny celkového IgE. To však může být způsobeno doprovodným kožním onemocněním, např. atopickou dermatitidou [8].
Diagnostika se opírá o korelaci klinického obrazu a histopatologického nálezu. K diagnóze onemocnění jsou často nutné opakované biopsie také proto, že primární projevy jsou často zaměnitelné za jiné kožní léze (solární keratózy, seboroické veruky, névy aj.).
V diferenciální diagnostice můžeme zvažovat i prurigo, folikulitidu, potničky, scabies, poštípání hmyzem, lékový exantém. Při delším průběhu je možné zvažovat morbus Darier a morbus Hailey-Hailey, které vykazují obdobný histopatologický obraz [9]. Pro tyto diagnózy však nesvědčí poměrně pozdní nástup příznaků a negativní rodinná anamnéza. Pemfigus vulgaris může mít také podobné histologické rysy, ale vyloučíme ho negativní přímou imunofluorescencí a výraznějším klinickým nálezem, případně postižením sliznic. Dále podle histopatologického obrazu s ložiskovou akantolýzou lze myslet na aktinické keratózy, pityriasis rubra pilaris, lichenoidní a seboroické keratózy.
Léčba přechodné akantolytické dermatózy je někdy svízelná. Důležitá jsou režimová opatření odstraňující zhoršující vlivy jako je namáhavé cvičení s nadměrným pocením, UV záření, neprodyšné tkaniny a nadměrné teplo.
U mírných postižení postačí lokální aplikace kortikosteroidů, případně calcipotriolu, inhibitorů kalcineurinu či antipruriginózních extern a celková antihistaminika na svědění. V těžších případech lze přistoupit k celkovému podání kortikosteroidů, u kterých může po vysazení dojít k časné recidivě, někdy i rebound fenoménu. V celkové léčbě se uplatňují retinoidy (acitretin, isotretinoin) a metotrexát [6]. Z fototerapie lze zvážit aplikaci PUVA, UVA1, UVB [4], což je však diskutováno vzhledem k možnému podílu UV záření na exacerbaci onemocnění.
Prognóza tohoto onemocnění je ve většině případů příznivá. Postižení je obvykle přechodné, trvající od 2 týdnů do několika měsíců. Vzácněji onemocnění může recidivovat či mít chronický, roky trvající, průběh [8].
Podpořeno projektem UK: SVV 264 510.
Do redakce došlo dne 15. 6. 2013.
Adresa pro korespondenci:
MUDr. Ondřej Kodet
Dermatovenerologická klinika 1. LF UK
U Nemocnice 2
128 08 Praha 2
e-mail: ondrej.kodet@lf1.cuni.cz
Zdroje
1. GROVER, R. W. Arch. Dermatol., 1970, 101, p. 426–434.
2. GROVER, R. W., ROSENBAUM, R. The association of transient acantholytic dermatosis with other skin diseases. J. Am. Acad. Dermatol., 1984, 11, p. 253–256.
3. HU, CH., MICHEL, B., FARBER, E. M. Transient acantholytic dermatosis (Grover’s disease). A skin disorder related to heat and sweating. Arch. Dermatol., 1985, 121, p. 1439–1441.
4. LUFTL, M., DEGITZ, K., PLEWING, G., ROCKEN, M. Bath psoralen-UV-A therapy for persistent Grover disease. Arch. Dermatol., 1999, 135, p. 606–607.
5. MANTEAUX, A. M., RAPINI, R. P. Transient acantholytic dermatosis in patients with cancer. 1990, 46, p. 488–490.
6. MILJKOVIĆ, J., MARKO, P. B. Grover’s disease: successful treatment with acitretin and calcipotriol. Wien Klin Wochenschr., 2004, 116, p. 81–83.
7. SCHEINFELD, N., MONES, J. Seasonal variation of transient acantholytic dyskeratosis (Grover’s disease). J. Am. Acad. Dermatol., 2006, p. 263–268.
8. VOSMÍK, F., KRAJSOVÁ, I. Chronická benigní akantolytická dermatóza – varianta přechodné akantolytické dermatózy Groverovy. Čes.-slov. Derm., 1980, 55, 5, s. 301–308.
9. WEAVER, J., BERGFELD, W. F. Grover disease (transient acantholytic dermatosis). Arch. Pathol. Lab. Med., 2009, 133, p. 1490–1494.
Štítky
Dermatológia Detská dermatológia
Článek Odborné akce v roce 2013
Článok vyšiel v časopiseČesko-slovenská dermatologie
Najčítanejšie tento týždeň
2013 Číslo 4- První zkušenosti s léčbou psoriázy bimekizumabem v české reálné praxi – kazuistika z FNUSA
- Na český trh přichází biosimilar adalimumabu s prokázanou terapeutickou ekvivalencí
- Nehoňte nemocné s mMCC od čerta k ďáblu!
- První a jediná schválená imunoterapie vzácného agresivního karcinomu kůže
-
Všetky články tohto čísla
- Chirurgie nehtového aparátu: úvod do problematiky, přehled operačních technik a naše zkušenosti u vybraných onemocnění nehtového aparátu
- Doškolování lékařů – kontrolní test
- Využitie UVA 1 žiarenia v liečbe dermatóz
- Zriedkavá forma Tinea capitis profunda spôsobená Trichophyton tonsurans u dietata
- Klinický případ: Svědivé papuly na hrudi
- Dermatochirurgie a její zásadní postavení v oboru dermatovenerologie
- Psychosociální aspekty života pacientů s psoriázou v České republice
- Odborné akce v roce 2013
- Kontaktné alergeny v pracovnom a životnom prostredí
- Česko-slovenská dermatologie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Chirurgie nehtového aparátu: úvod do problematiky, přehled operačních technik a naše zkušenosti u vybraných onemocnění nehtového aparátu
- Klinický případ: Svědivé papuly na hrudi
- Dermatochirurgie a její zásadní postavení v oboru dermatovenerologie
- Zriedkavá forma Tinea capitis profunda spôsobená Trichophyton tonsurans u dietata
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy