-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Klinický případ: Bolestivá lividní rezistence
Autoři: Š. Hrňa 1; O. Kodet 1,2; M. Bucifalová 1; J. Štork 1
Působiště autorů: Dermatovenerologická klinika 1. LF UK a VFN přednosta prof. MUDr. Jiří Štork, CSc. 1; Anatomický ústav 1. LF UK přednosta prof. MUDr. Karel Smetana, DrSc. 2
Vyšlo v časopise: Čes-slov Derm, 91, 2016, No. 6, p. 288-290
Kategorie: Repetitorium
K vyšetření se dostavil 62letý pacient pro asi 3 roky trvající bolestivou rezistenci v oblasti pod pravou hýždí. V rodinné anamnéze udal prodělaný kolorektální karcinom u otce. Pacient byl v roce 2012 léčen pro lichen sclerosus et atrophicus penisu s následnou cirkumcizí. Dále byl dispenzarizován pro benigní hypertrofii prostaty a pro tinnitus léčené tamsulosinem a extraktem z Ginko biloby. Pacient si bolestivého projevu na dorzální straně pravého stehna všiml asi před třemi roky.
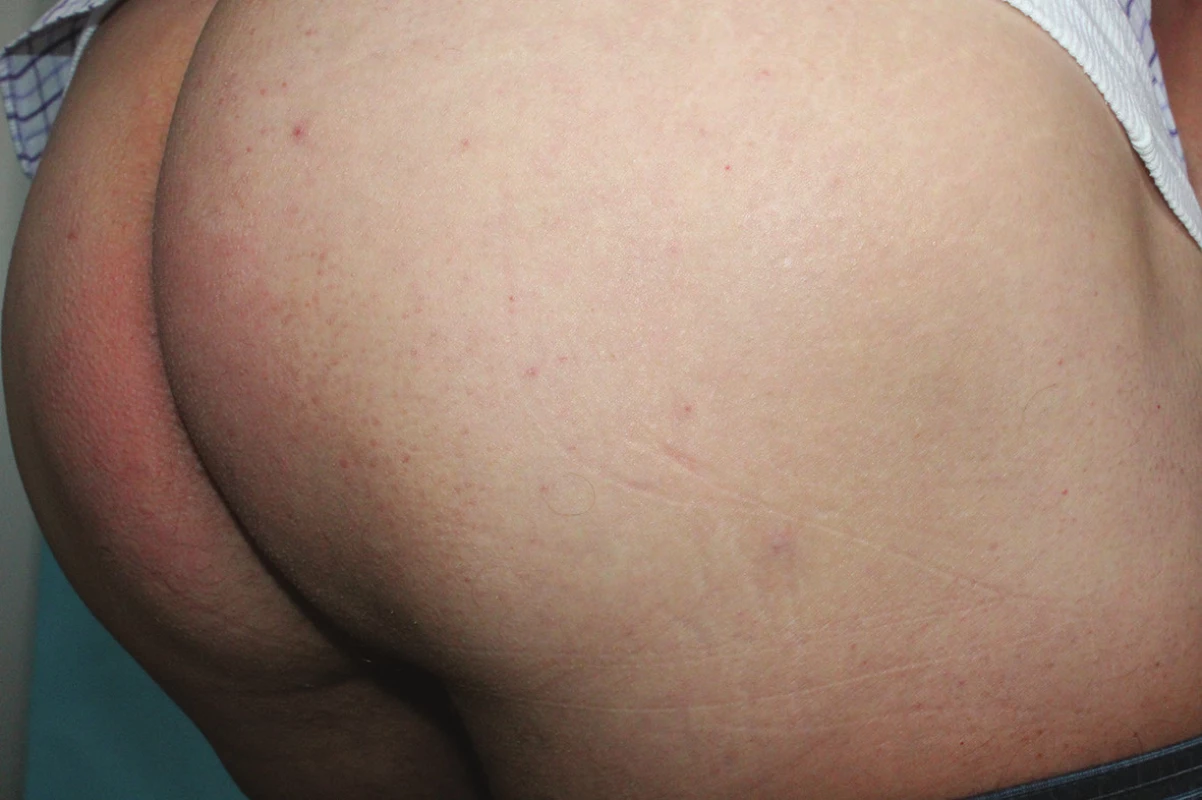
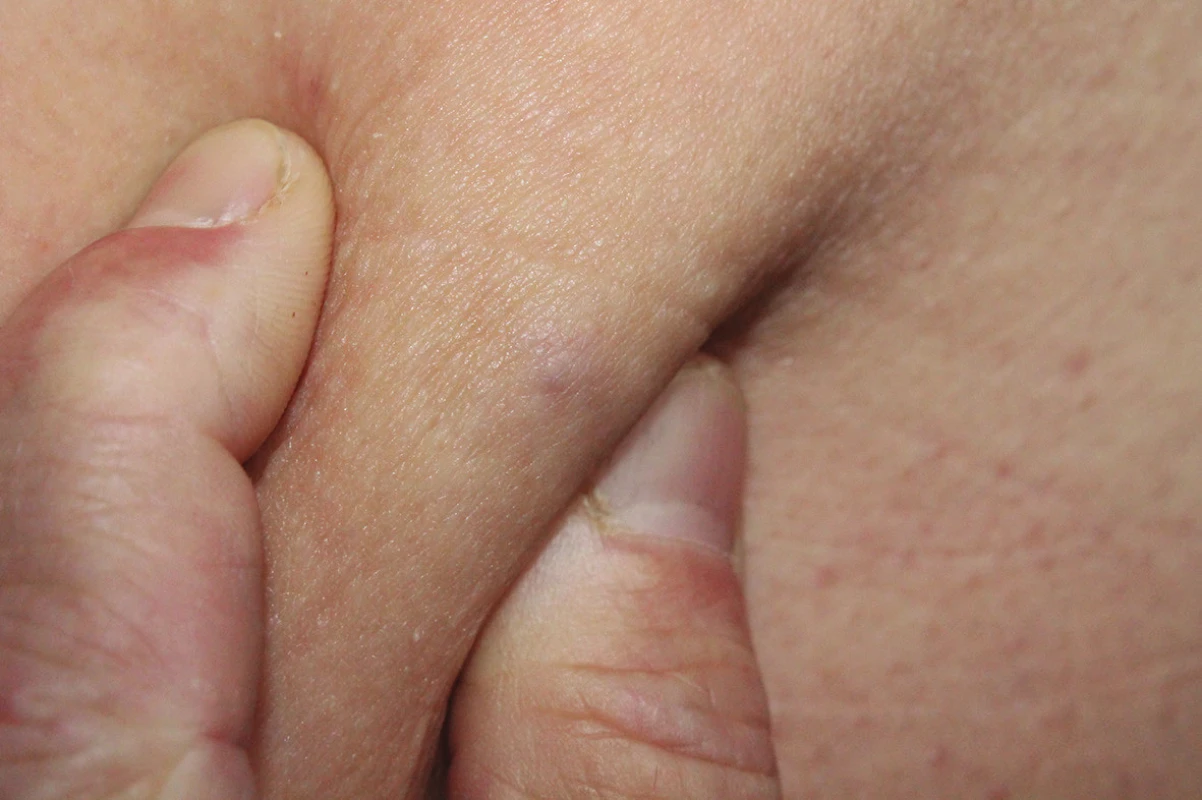
V posledním měsíci udával intenzivnější bolesti projevu rušící spánek a vystřelující do přední části stehna. Při vyšetření byla pod pravou gluteální rýhou patrna modravě prosvítající rezistence, která se při uchopení v řasu mírně vyklenovala a při palpaci byla bolestivá (obr. 1, 2). Vzhledem k bolestivosti byla provedena totální excize projevu (obr. 3, 4).
HISTOPATOLOGIE
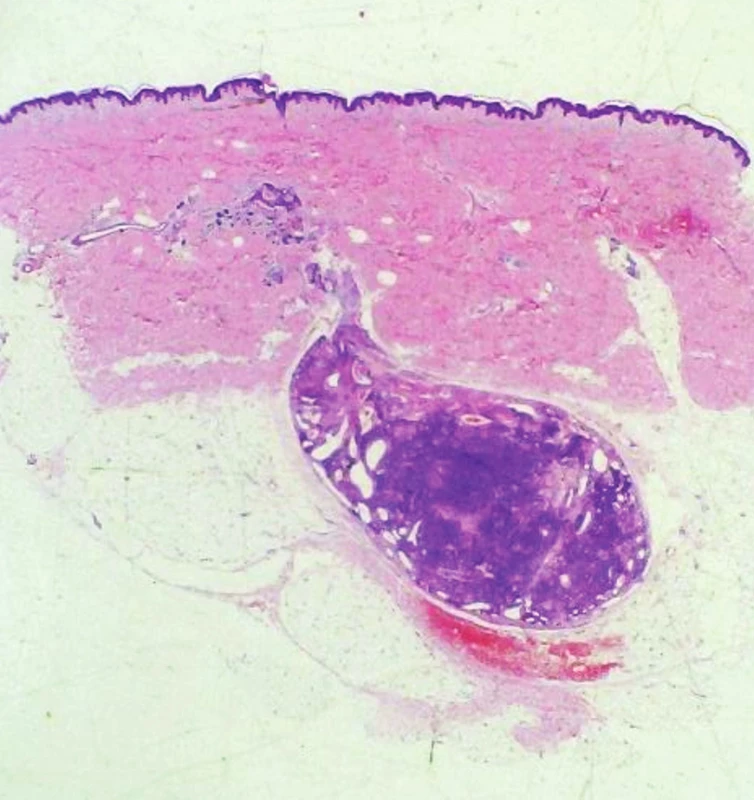
Epidermis je beze změn. V podkoží a koriu je patrný dobře ohraničený oválný tumor (viz obr. 3) převážně tvořený malými okrouhlými buňkami s pravidelnými jádry a úzkou eozinofilní cytoplazmou, místy obklopující četné vaskulární prostory (viz obr. 4).
Závěr
Glomus tumor.
PRŮBĚH
Šest měsíců po totální excizi byl pacient bez obtíží, jizva byla klidná.
DISKUSE
Glomus tumor je relativně vzácný benigní nádor vycházející z myoarteriálního cévního glomu složeného z vaskularizovaných kanálků, které jsou obklopeny proliferujícími glomovými buňkami. Při převažování vaskularizovaných kanálků rozlišujeme ještě glomangiom a při převaze hladkosvalových buněk glomangiomyom. Glomové buňky vznikají přeměnou buněk hladké svaloviny tzv. Sucquet-Hoyerova kanálku, který představuje arteriovenózní anastomózu na konečcích prstů s termoregulační funkcí [2, 7]. Přestože glomus tumor vzniká predilekčně na prstech rukou, pod nehty a na dlaních, nález glomových buněk byl prokázán i v jiných anatomických lokalitách (hlava, krk, genitál, gastrointestinální trakt aj.). Tato skutečnost je dána schopností diferenciace perivaskulárních buněk v buňky glomové [8]. Glomus tumor může být označován též jako hamartom nebo neuromyoarteriální neoplazie.
Incidence glomus tumoru se v populaci odhaduje asi okolo 1,6 % a představuje asi 1–2 % všech benigních nádorů měkkých tkání [9]. Typicky glomus tumor vzniká u mladších dospělých ve druhém až čtvrtém deceniu, bez pohlavní závislosti, s výjimku subunguálního glomus tumoru, který postihuje více ženy [11]. Některé glomus tumory jsou přítomny již během narození nebo se vzácněji objevují již v kojeneckém věku. Mnohočetný výskyt (označován jako glomovenózní malformace nebo glomangiomatóza) je až 10krát častější u dětí než v dospělosti. Relativně vzácně jsou popsány extrakutánní glomus tumory postihující viscerální orgány. Tyto léze mohou mít i maligní potenciál vzhledem k poměrně invazivnímu růstu. Tvorba metastáz byla popsána jen v několika sporadických případech [4]. Jsou zdokumentovány i familiární případy s autosomálně dominantní formou dědičnosti, mutací v cytoplazmatickém proteinu globulinu s lokalizací na 1 chromozomu 1p21-22 [3].
V klinickém obraze je glomus tumor charakterizován palpovatelnou červenou či modrofialovou papulou nebo uzlem v podkoží, nejčastěji pod nehty, na prstech rukou a na dlaních, dosahující okolo 1–20 mm. Subunguální glomus tumor je patrný jako modrofialové oválné zabarvení nehtové ploténky, dosahující několika milimetrů. Solitární glomus tumory se projevují paroxysmální výraznou bolestivostí, často závislou na chladu nebo tlaku, u subungulních projevů může být výrazná bolestivost i jen milimetrových projevů vyprovokována mírným traumatem. Mnohočetné glomus tumory a glomanigomy jsou větší léze tmavě modré barvy, často uložené v hlubší dermis a mohou být často zcela asymptomatické [4].
Diagnostika onemocnění se opírá o anamnézu, klinický obraz včetně klinického vyšetření, zahrnujícího tzv. Love test – bolestivost při tlaku tupým předmětem, nebo Hildrethovo znamení – snížení bolesti a citlivosti při Love testu vyvolané krátkodobou ischémií pomocí turniketu. Končená diagnóza je však histologická [13].
Histopatologický obraz glomus tumoru představuje dobře ohraničený solidní útvar v dermis a subcutis, tvořený okrouhlými buňkami s velkými jádry a úzkou eozinofilní cytoplazmou, tzv. glomovými buňkami. Velká pravidelná jádra s centrálně uloženým jadérkem propůjčují vzhled charakteru perlového náhrdelníku. Imunohistochemicky prokazujeme uniformní pozitivitu alfa hladkosvalového aktinu a může být patrna i pozitivita CD34 (marker progenitorové hematopoetické a vaskulární tkáně). Podle podílu glomových buněk, vaskularizovaných kanálků a hladkosvalových buněk můžeme ještě rozlišit: glomus tumor (25 %), glomangiom (s větší podílem vaskularizace, 60 %) a glomangiomyom (s větším podílem hladké svaloviny, 15 %) [4, 8]. Poměr glomových buněk a vaskularizovaných kanálků může být poměrně rozmanitý. Drobné, výrazně bolestivé léze jsou histologicky bohaté na glomové buňky, zatímco větší, často asymptomatické léze jsou hojně prostoupeny vaskularizovanými kanálky, které obklopují jen shluky glomových buněk. Maligní varianta (glomangiosarkom) je extrémně vzácná, jedná se většinou o léze větší než 2 cm s lokalizací pod fascií svalů nebo postihující viscerální orgány (plíce, játra, žaludek, ledviny), histopatologicky jsou patrny četné atypické mitózy včetně buněčných a jaderných nepravidelností [4, 6].
Diferenciální diagnostika je poměrně široká, v první řadě je nutné odlišit celou řadu obdobně typicky bolestivých tumorů, nejčastější z nich jsou: leiomyom, angiolipom, ekrinní spiradenom, neurom či neurilemmom. Bolestivost může doprovázet i dermatofibrom (kavernózní), endometriom, nebo tumor z granulárních buněk [10]. Obdobný klinický obraz včetně subjektivní bolestivosti může být i u granulomu z cizích těles. Vzhledem k barevným změnám doprovázejícím glomus tumor (lividní, modrofialové) je nutné pomýšlet i na modrý névus, případně podkožní metastázy zhoubných nádorů včetně melanomu, které ale bývají spíše asymptomatické. Ze zhoubných nádorů lze v širší diferenciální diagnostice zmínit i Kaposiho sarkom [14].
Hlavním léčebným přístupem solitárních glomus tumorů je totální excize [7], při které je nutné pamatovat na to, že glomus tumor může zasahovat až do podkožního tuku, a volit tak dostatečně radikální řez k bezpečnému odstranění celé léze [7]. Nekompletní excize projevu zvyšuje možnost recidivy projevu. Při lokalizaci glomus tumoru pod nehtem se provádí celková ablace nehtu s následnou totální excizí. Pro mnohočetné glomangiomy je nejúčinnějším způsobem léčby NdYAG, CO2 nebo argonový laser [14], eventuálně doplněný o sklerotizaci pomocí hypertonického roztoku chloridu sodného nebo síranu tetradecyl sodného [15]. Laserové ošetření a sklerotizace jsou sice relativně šetrné metody, ale jsou zatíženy značným rizikem lokálních recidiv [13].
Glomus tumor je benigní zpravidla kožní nádor s velmi dobrou prognózou. Totální excize projevu vede k plné úlevě od bolesti a snižuje riziko recidivy onemocnění.
Do redakce došlo dne 22. 11. 2016.
Adresa pro korespondenci:
MUDr. Štěpán Hrňa
Dermatovenerologická klinika 1. LF UK a VFN
U Nemocnice 499/2
128 00 Praha 2
e-mail: stepan.hrna@vfn.cz
Zdroje
1. BOON, L. M., BROUILLARD, P., IRRTHUM, A. et al. A gene for inherited cutaneous venous anomalies („glomangiomas“) localizes to chromosome 1p21–22. Am. J. Hum. Genet., 1999, 65, p. 125–133.
2. BRAUER, J. A., ANOLIK, R., TZU, J. et al. Glomuvenous Malformations (Familial generalized multiple glomangiomas). Dermatol. Online J., 2011, 17.
3. BROUILLARD, P., GHASSIBÉ, M., PENINGTON, A. et al. Four common glomulin mutations cause two thirds of glomuvenous malformations („familial glomangiomas“): evidence for a founder effect. J. Med. Genet., 2005, 42, p. e13.
4. FOLPE, A. L., FANBURG-SMITH, J. C., MIETTINEN, M. et al. Atypical and malignant glomus tumors: analysis of 52 cases, with a proposal for the reclassification of glomus tumors. Am. J. Surg. Pathol., 2001, 25, p. 1–12.
5. GOULD, E. P. Sclerotherapy for multiple glomangiomata. J. Dermatol. Surg. Oncol., 1991, 17, p. 351–352.
6. LAMBA, G., RAFIYATH, S. M., KAUR, H. et al. Malignant glomus tumor of kidney: the first reported case and review of literature. Hum. Pathol., 2011, 42, p. 1200–1203.
7. LEE, S. H., ROH, M. R., CHUNG, K. Y. Subungual glomus tumors: surgical approach and outcome based on tumor location. Dermatol. Surg., 2013, 39, p. 1017–1022.
8. LEGER, M., PATEL, U., MANDAL, R. et al. Glomangioma. Dermatol. Online J., 2010, 16, p. 11.
9. MUKHERJEE, S., BANDYOPADHYAY, G., SAHA, S. et al. Cytodiagnosis of glomus tumor. J. Cytol., 2010, 27, p. 104–105.
10. NAVERSEN, D. N., TRASK, D. M., WATSON, F. H. et al. Painful tumors of the skin: „LEND AN EGG“. J. Am. Acad. Dermatol., 1993, 28, p. 298–300.
11. SHIVASWAMY, K. N., THAPPA, D. M., JAYANTHI, S. A solitary painful nodule. Indian. J. Dermatol. Venereol. Leprol., 2003, 69, p. 359–360.
12. SIEGLE, R. J., SPENCER, D. M., DAVIS, L. S. Hypertonic saline destruction of multiple glomus tumors. J. Dermatol. Surg. Oncol., 1994 May, 20, 5, p. 347–348.
13. TANG, C. Y., TIPOE, T., FUNG, B. Where is the Lesion? Glomus Tumours of the Hand. Arch. Plast. Surg., 2013, Sep. 40, 5, p. 492–495.
14. THEUMANN, N. H., GOETTMANN, S., LE VIET, D. et al. Recurrent glomus tumors of fingertips: MR imaging evaluation. Radiology, 2002, Apr. 223, 1, p. 143–151.
15. WANG, P. J., ZHANG, Y., ZHAO, J. J. Treatment of Subungual Glomus Tumors Using the Nail Bed Margin Approach. Dermatol. Surg., 2013 Oct 9.
Štítky
Dermatológia Detská dermatológia
Článok vyšiel v časopiseČesko-slovenská dermatologie
Najčítanejšie tento týždeň
2016 Číslo 6- První zkušenosti s léčbou psoriázy bimekizumabem v české reálné praxi – kazuistika z FNUSA
- Na český trh přichází biosimilar adalimumabu s prokázanou terapeutickou ekvivalencí
- Nehoňte nemocné s mMCC od čerta k ďáblu!
- První a jediná schválená imunoterapie vzácného agresivního karcinomu kůže
-
Všetky články tohto čísla
- Úvodník
-
Lokalizovaná sklerodermie – morfea:
současný stav a možnosti léčby -
DOŠKOLOVÁNÍ LÉKAŘŮ
KONTROLNÍ TEST - Vztah závažnosti atopické dermatitidy s výskytem inhalační alergie na prach, srst, roztoče, peří a IgE potravinové alergie na kravské mléko, vejce, sóju, arašídy a pšeničnou mouku
- Obrovskobuněčná temporální arteritida s oboustranným postižením – popis případu
- Klinický případ: Bolestivá lividní rezistence
- Hyperkeratotický exantém s pruritom
-
Zápis ze schůze výboru ČDS
konané dne 8. září 2016 v Kuníně -
Zápis ze schůze výboru ČDS
Praha 14. 10. 2016 - 25. kongres Evropské akademie dermatovenerologie (EADV) ve Vídni (29. 9.–2. 10. 2016) – některé poznatky
-
Zpráva z 25. Fortbildungswoche für praktische Dermatologie und Venerologie (FOBI)
Mnichov 24.–29. 7. 2016 - 10. KONFERENCE AKNÉ A OBLIČEJOVÉ DERMATÓZY
- Odborné akce v roce 2017
- Rejstříky
- Česko-slovenská dermatologie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle-
Lokalizovaná sklerodermie – morfea:
současný stav a možnosti léčby - Obrovskobuněčná temporální arteritida s oboustranným postižením – popis případu
- Klinický případ: Bolestivá lividní rezistence
- Hyperkeratotický exantém s pruritom
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy