-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Psychiatrické vyšetrenie pacienta vo vyššom veku
Psychiatric assessment in older age
Cognitive impairment in older age can disturb functioning and autonomy of older people. This review will adress possibilities of clinical psychiatric assessment and tests and need for narrow collaboration between gerontopsychiatrists and geriatrists.
Key words:
older adults – cognitive function
Autori: M. Ondriášová
Pôsobisko autorov: Psychiatrická klinika Slovenskej zdravotníckej univerzity, Bratislava
Vyšlo v časopise: Geriatrie a Gerontologie 2012, 1, č. 1: 33-37
Kategória: Původní práce/studie
Súhrn
Poruchy kognitívnych psychických funkcií vo vyššom veku môžu narúšať bežné denné fungovanie jedinca a obmedzovať jeho autonómiu. Práca sa zaoberá ich identifikáciou v rámci základného psychiatrického vyšetrenia, upozorňuje na možnosti využitia jednoduchých testových metód a na potrebu spolupráce geriatrov a praktických lekárov s gerontopsychiatrami.
Kľúčové slová:
vyšší vek – kognitívne psychické funkcieÚvod
Klinické psychiatrické vyšetrenie má ustálené postupy a metódy overené praxou. Sú nimi predovšetkým rozhovor, odoberanie anamnézy a pozorovanie. Podľa individuálnych potrieb, vychádzajúcich z ťažkostí chorého, bývajú modifikované časovým rozsahom, úsekom dňa, kedy sa jedinec vyšetruje, či zohľadnením špecifických potrieb (napr. zmyslové poruchy). Cieľom je identifikovanie patologických zmien psychických funkcií. Odkrytie patologických zmien psychických funkcií, psychopatologických symptómov, následne vedie k ich zaradeniu do vyšších rámcov psychopatologickej štruktúry a k stanoveniu psychiatrickej diagnózy v rámci aktuálneho psychiatrického klasifikačného systému.
Psychopatologické symptómy sa prejavujú v pozorovateľných zmenách správania jedinca, v nápadnostiach v konaní, vo verbálnom vyjadrovaní, v úprave zovňajšku, ale aj vo fungovaní pracovnom, rodinnom a spoločenskom. U ľudí vo vyššom veku nad 65 rokov sa náročnosť pri odkrývaní psychopatologickej symptomatiky zvýrazňuje pôsobením dôležitého faktora, ktorým je starnutie.
Gerontopsychiatrický pacient
Záujem o gerontopsychiatrickú problematiku, resp. o problematiku psychiatrických pacientov vyššieho veku, vzrástol najmä pre významné demografické zmeny, ktoré prebiehajú predovšetkým v ekonomicky vyspelých štátoch. V ich populácii možno pozorovať zvyšovanie podielu jedincov vo veku nad 65 rokov. Takýto trend bude zrejme pokračovať aj v budúcnosti a bude sa zvýrazňovať. Významným momentom, ktorý ho ovplyvňuje, je predlžovanie veku dožitia. Umožnil ho nielen medicínsky vývoj prinášajúci nové poznatky do postupov prevencie a terapie somatických ochorení, ale aj lepšie životné podmienky, v ktorých žili generácie v ekonomicky vyspelých štátoch v posledných desaťročiach. Aj roky staroby sa prežívajú na kvalitatívne vyššej úrovni. Samotný proces starnutia však zatiaľ ovplyvnený nebol. Zasahuje telesné orgány a orgánové systémy a nevynecháva ani mozog. Možno preto predpokladať, že u človeka sa budú starnutím meniť určité psychické funkcie. Ak zohľadníme aktuálnu náročnosť životného prostredia (predovšetkým sociálneho), predpoklady, ktoré podmieňujú fungovanie jedinca v spoločnosti, nároky kladené na jeho adaptačné schopnosti, schopnosť vývoja či podmienky na udržanie autonómie, ozrejmuje sa význam a dôležitosť nenarušených poznávacích, kognitívnych funkcií.
Kognitívne funkcie
Kognitívne funkcie sú skupinou viacerých úzko spolupracujúcich psychických funkcií, ktoré umožňujú správne rozpoznanie a psychické uchopenie situácie, v ktorej sa jedinec ocitol, jej analýzu a vyhodnotenie, výber vhodného spôsobu riešenia problému, vyplývajúci z predchádzajúcich skúseností, alebo z nového tvorivého prístupu, a tiež adekvátne konanie, ktoré optimálne vedie k zvolenému cieľu. Ku kognitívnym funkciám možno zaradiť pozornosť, pamäťové funkcie, funkcie intelektové a jazykové, a v širšom zmysle aj vnímanie, frontálne mozgové funkcie, tzv. exekutívne funkcie, predovšetkým výber cieľa, plánovanie, schopnosť kontroly vlastného konania, jeho reguláciu na základe priebežného vyhodnotenia, selektívnu pozornosť(1).
Kognitívne funkcie ostávajú u zdravého človeka aj vo vysokom veku nenarušené. Kognitívne zdravý človek dokáže aj vo vysokom veku konať účelne, primerane situácii a s ohľadom na cieľ. Dochádza len k zmenám dynamickej zložky kognície, rýchlosti kognitívneho výkonu. Pri porovnaní s mladším jedincom je na riešenie potrebný dlhší čas(2).
Klinické psychiatrické vyšetrenie kognitívnych funkcií prebieha už počas rozhovoru s vyšetrovaným jedincom a počas odoberania anamnézy. Nevyhnutné je ozrejmiť si na začiatku vyšetrenia, či nie je u vyšetrovaného prítomná kvalitatívna porucha vedomia, narušenie jasnosti vedomia, lucidity a idiognózie. Neistota v odpovediach, nepresnosti, odklon od témy rozhovoru alebo, naopak, lipnutie na nepodstatných detailoch, ľahká rozptýliteľnosť pozornosti prostredím, neschopnosť dopracovať sa k jadru problému, to všetko indikuje potrebu dôkladného cieleného vyšetrenia kognitívnych funkcií.
Pri vyšetrení pamäti sa snažíme odhaliť problémy v jej jednotlivých moduloch. Vyšetrujeme pamäť krátkodobú aj pamäť dlhodobú. Krátkodobú (pracovnú) pamäť, ktorá obstaráva niekoľkosekundové podržanie informácie a umožňuje spracovanie viacerých súčasne prebiehajúcich dejov, vyšetrujeme opakovaním číselného radu. Správne fungujúca krátkodobá pamäť umožňuje zopakovanie šiestich čísel v správnom poradí. U jedincov nad 65 rokov možno považovať za dobrý výsledok zopakovanie piatich čísel v priamom poradí, v spätnom poradí tri čísla. Dôležité pri tomto vyšetrení je zachovanie správneho odstupu medzi jednotlivými číslami (1 sekunda). Číselný rad odráža popri fungovaní pamäti aj fungovanie pozornosti, predovšetkým jej schopnosť koncentrácie.
Pri vyšetrení dlhodobej pamäti pri základnom klinickom psychiatrickom vyšetrení si môžeme ozrejmiť predovšetkým fungovanie explicitnej (deklaratívnej) pamäti. Jej súčasť, epizodickú pamäť, vyšetrujeme zameraním sa na osobné zážitky jedinca. Epizodická pamäť umožňuje uskladnenie a používanie kontextovo špecifických informácií o osobných skúsenostiach, aktívna je vtedy, keď sa snažíme aktivovať informáciu, ktorá bola do pamäti uložená, po najmenej 15 minútach. Otázkami na zážitky nedávne alebo na zážitky z dávnejšieho obdobia (napr. čo bolo dnes na raňajky, kto bol včera za chorým na návšteve, ako sa volal náš olympijský víťaz v krasokorčuľovaní) môžeme ozrejmiť deficity epizodickej pamäti, prípadne identifikovať časový gradient, kedy si jedinec dokáže lepšie vybaviť dávnejšie epizódy ako epizódy nedávne.
Epizodická pamäť je len jednou zo súčastí dlhodobej explicitnej pamäti. Presnejšie informácie o jej stave získame vyšetrením jej ďalšieho modulu, sémantickej pamäti. Úlohou sémantickej pamäti je spracovanie epizód, ich konceptualizácia, ktorá vedie v mysli jedinca k vytvoreniu konceptu sveta, uloženiu faktov a vedomostí o ňom. Ich používanie dáva možnosť vyznať sa v javoch, ktoré nás obklopujú, používať pojmy a znaky v primeraných súvislostiach. Pri klinickom vyšetrení sémantickej pamäti jednou z možností je zisťovanie, ako dokáže vyšetrovaný vytvárať kategórie, skupiny pojmov vyznačujúce sa spoločnými znakmi. Sú to napr. kategórie zvierat, farieb, ovocia, miest. Jedinci nad 65 rokov by mali pri menovaní pojmov zo 4 kategórií (každá po 10 položiek) vymenovať aspoň 25 pojmov(3).
Aj prospektívna pamäť je súčasťou dlhodobej explicitnej pamäti. Zabezpečuje spojenie prítomnosti s budúcnosťou, jej správne fungovanie je pre samostatný život veľmi významné. O jej poruchách sa dozvedáme obyčajne vtedy, keď kladieme otázky osobe sprevádzajúcej chorého na vyšetrenie, ktorá je s ním v častom kontakte. Všimne si, že chorý zabudne prísť na dohovorenú schôdzku, zabudne si nechať vyplatiť výdavok pri pokladni, nedodrží termín návštevy u lekára a pod.
Podobne ako o pamäti, aj o pozornosti chorého môže vyšetrujúci lekár získať základný obraz už pri rozhovore. Narušená schopnosť koncentrácie vedie k rozptyľovaniu rôznymi konštelačnými faktormi, je znížená distribúcia pozornosti, schopnosť venovať sa naraz niekoľkým aktivitám, pozornosť sa rýchlo unaví, dochádza k chybám v činnosti. Možno ich odhaliť aj jednoduchými počtovými úlohami (napr. odčítanie).
Súčasťou psychiatrického vyšetrenia zameraného na kognitívne funkcie je aj ozrejmenie si deteriorácie intelektových schopností a jazykových funkcií. Zaujíma nás, či jedinec dostatočne chápe situáciu, či je k nej kritický, má náhľad na svoje ochorenie. Zisťujeme, či má dostatočné všeobecné vedomosti o dianí vo svete (vo vzťahu k jeho vzdelaniu a záujmom), či dokáže na základe čiastkových poznatkov vyvodiť správny záver, dokáže abstrahovať konkrétnu situáciu, riešiť ju tvorivým spôsobom, alebo sa utieka len k automatickému nacvičenému konaniu.
Dôležité je zachovanie slovnej zásoby primeranej vzdelaniu a profesii, ktorú v minulosti jedinec vykonával. Sledujeme poruchy obsahu reči, presnosť vyjadrovania, logické väzby. Slová môžu byť používané v konkrétnych súvislostiach alebo môžu byť pri kognitívnej deteriorácii zamieňané všeobecnými nejasnými pojmami, opisom či náhradnými slovami (sémantická parafázia). Narušením verbálneho prejavu je jeho redukcia na používanie stereotypných formúl, časté prestávky v reči na „hľadanie slov“. Popri verbálnom prejave je potrebné všímať si aj prejav písomný, napr. úpravnosť písma (vo vzťahu k vzdelaniu a predošlému fungovaniu), gramatiku, prípadne vynechávanie hlások.
Integrácia informácií pochádzajúcich z rôznych systémov – somatosenzorických, vizuopriestorových, verbálnych, je dôležitá v ich spojení s motorickým výkonom. Pri narušení dochádza k chybovým výkonom, objavujú sa poruchy praxie. Ich dôsledkom je narušenie používania objektov a narábania s nimi (ideatórna apraxia), objavuje sa neschopnosť vykonať určité gesto na základe verbálneho podnetu (ideomotorická apraxia). Býva apraxia obliekania, kedy má jedinec problém pri stanovení správneho poradia jednotlivých úkonov a ich realizácie. Konštruktívna apraxia vedie k neschopnosti kopírovať jednoduchú grafickú figúru či obrázok. Objavujú sa aj problémy pri lokalizácii objektu v priestore (detská hra „pexeso“), či pri rozlišovaní tvarov.
Testy a škály
Aby sme komplexne dokázali posúdiť stav kognitívnych funkcií vyšetrovaného jedinca, popri základnom klinickom vyšetrení sa používajú aj rôzne škály a testové metódy. Majú objektivizovať kognitívny status ako celok, alebo vyhodnocujú jednotlivé kognitívne funkcie (napr. pamäť, pozornosť, praxia). Testy by mali mať dostatočnú spoľahlivosť a výpovednú hodnotu, mali by spoľahlivo merať zvolenú psychickú funkciu alebo vyhodnocovať zložitejšie zmeny v správaní. Zároveň by mali byť časovo nenáročné a dostatočne jednoduché, aby sa dali používať aj v bežnej ambulantnej praxi. Vyšetrujúci lekár očakáva od ich použitia doplnenie psychiatrického nálezu, ktorý zistil pri základnom klinickom psychiatrickom vyšetrení, resp. jeho potvrdenie či objektivizovanie.
Takýchto testov je dostatok, sú obľúbené, ale jednotlivo majú aj isté výpovedné obmedzenia. Tie vedú k tendencii vytvárať nové komplexnejšie testy, ktoré sú zostavené z niekoľkých testov, využívajú ich pozitíva a zároveň sa snažia minimalizovať ich nedostatky. Sú zamerané na zistenie celkového kognitívneho statusu.
Globálne testy zamerané na kognitívnu deterioráciu sú z väčšej časti orientačné, ich výsledok môže byť vo veľkej miere ovplyvnený napr. vzdelaním a vekom vyšetrovaného.
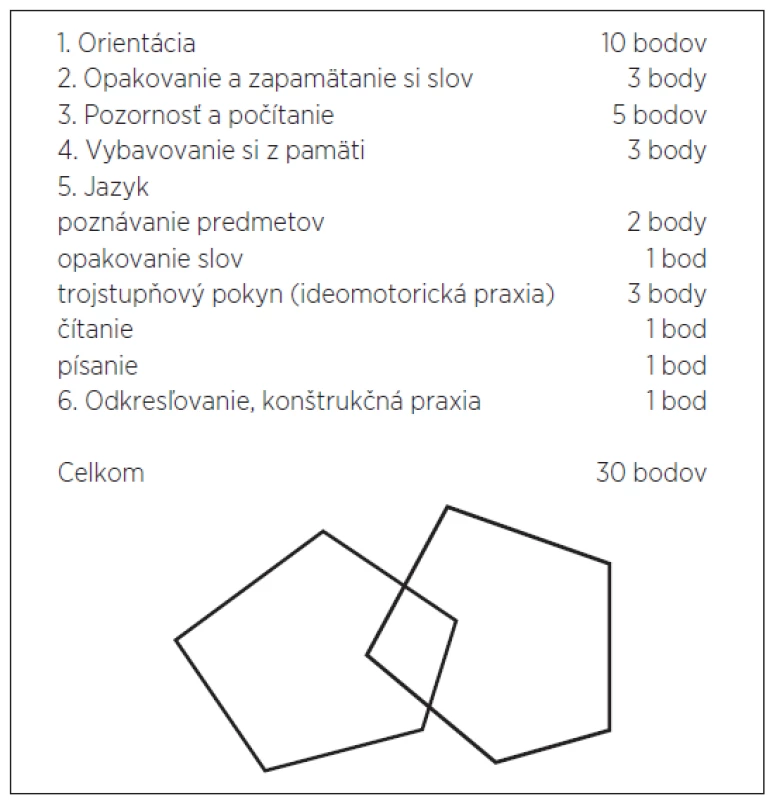
Jedným z najčastejšie používaných je MMSE (The Mini – Mental State Examination). Tento test bol publikovaný v r. 1975(4) a odvtedy si získal veľkú obľubu pre administratívnu aj časovú nenáročnosť. Umožňuje kvantifikovať stupeň kognitívnej deteriorácie orientačným vyhodnotením siedmich oblastí kognície:
- orientácia
- pozornosť
- počítanie
- jazyk
- ideomotorická praxia
- konštrukčná praxia
- pamäť.
Celkové skóre môže dosiahnuť maximálne 30 bodov. Za hranicu, pod ktorou možno hovoriť o kognitívnej deteriorácii, sa považuje dosiahnutie 23/24 bodov. Táto hranica je však významne závislá od veku. U veľmi starých ľudí môže byť skóre 23 bodov aj u kognitívne zdravých jedincov(5). Testu MMSE sa vyčíta aj skreslenie na základe dosiahnutého vzdelania. Jedinci s nízkym vzdelaním dosahujú nižšie skóre, ich kognitívne poškodenie sa javí výraznejšie ako u jedincov s vyšším vzdelaním, ktorí napriek jestvujúcim kognitívnym deficitom dokážu dosiahnuť vyššie bodové skóre(6). Negatívny je aj pohľad na vnútornú koreláciu jednotlivých položiek (vypovedajúcich o jednotlivých psychických funkciách), ktorá sa nepovažuje za dostatočnú. Celkový význam dosiahnutého skóre by sa nemal preceňovať a MMSE by sa mal považovať predovšetkým za skríningový inštrument na odhaľovanie rôznych kognitívnych deficitov.
Obľúbenou pomôckou pri objektivizovaní kognitívnej deteriorácie, najmä pri podozrení na demenciu, je Blessedova škála demencie(7), BDS (Blessed Dementia Scale). Má dve časti. Prvá časť je test informácií, pamäti, koncentrácie pozornosti (Blessed Dementia Information Concentration Test). V druhej časti sa hodnotia zmeny každodenných aktivít, zvykov, osobnosti (Blessed Dementia Scale). Zdrojom informácií sú štruktúrované otázky určené pre pozorovateľa, osobu v častom kontakte s chorým.
Pre skríning kognitívnych aj nekognitívnych funkcií u ľudí s pravdepodobnou Alzheimerovou chorobou je odporúčanou škálou ADAS, The Alzheimers´s Disease Assessment Scale(8).Kognitívna časť tejto škály (ADAS – Cog) sa používa najmä na hodnotenie kognitívneho fungovania v súvislosti s podávanou farmakoterapiou.
Súčasťou vyšetrenia kognitívnych funkcií je aj vyšetrenie funkcií vizuopriestorových a exekutívnych. Je viacero testov schopných hodnotiť vizuopriestorové a často zároveň aj exekutívne funkcie. Umožňujú odhalenie aj začiatočných stupňov kognitívneho poškodenia. Často sa používa test hodín (Clock Drawing Test), ktorý má niekoľko modifikácií týkajúcich sa vyhodnocovania(9, 10). Základnou inštrukciou pre vyšetrovaného je nakreslenie ciferníka hodín s označením konkrétneho času. Hodnotí sa správnosť nakreslenia kruhu, počet a správnosť čísiel na ciferníku, pozícia ručičiek. Výhodou testu je krátke trvanie (2 minúty).
Z novovytvorených batérií testov na vyšetrenie kognitívnych funkcií možno uviesť napr. Montrealské vyšetrenie kognitívnych funkcií (Montreal Cognitive Assessment – MoCA). Je to súbor už predtým známych testov a vyšetrovacích postupov, ktorý umožňuje získanie rýchleho prehľadu o stave a prípadnej deteriorácii jednotlivých kognitívnych funkcií. Súbor je jednoduchý a presne štruktúrovaný vo vzťahu k inštrukcii pre vyšetrovaného, je časovo nenáročný a poskytuje vyšetrujúcemu spoľahlivú informáciu. MoCA sa začína vyšetrením pozornosti, pri ktorom je úlohou vyšetrovaného spájať čiarami postupne čísla a písmená (1 – A, 2 – B...trail making). Druhou úlohou je odkreslenie kocky. Odráža poruchy konštrukčnej praxie. Do súboru je zaradený aj test kreslenia hodín. Sémantickú pamäť testuje pomenovanie nakreslených zvierat. Pamäť je vyšetrovaná naučením sa 5 slov a ich vyvolaním z pamäti po 5 minútach. Pozornosť sa vyšetruje číselným radom v priamom aj v spätnom poradí, odčítaním, a na základe inštrukcie očakávanou motorickou reakciou pri čítaní zoznamu hlások („tlesknite dlaňami vždy, keď poviem C“). Jazyk je vyšetrovaný opakovaním viet, vyšetruje sa verbálna plynulosť a vystihnutím spoločných znakov pojmov sa vyšetruje abstrakcia.
Z hľadiska smerovania podpory a opatrovateľskej starostlivosti o jedincov s kognitívnou deterioráciou je dôležité určenie stupňa závislosti jedinca od pomoci okolia v činnostiach nevyhnutných na zvládanie bežných denných situácií. Škály na hodnotenie sociálneho fungovania uľahčujú manažovanie starostlivosti o chorého.
Škála ADL (Activities of Daily Living), označovaná ako Škála všedných činností, sa začala sa používať v roku 1965(11), má niekoľko verzií. Umožňuje u vyšetrovaného objektivizovať bazálne samoobslužné všedné činností (jedenie, pitie, obliekanie sa, kúpanie, osobná hygiena, kontinencia moču a stolice, používanie WC, presun posteľ – stolička, chôdza po rovine, chôdza po schodoch). Celkové skóre je 100 bodov. Čím je dosiahnuté skóre nižšie, tým vyšší je stupeň závislosti chorého v základných denných činnostiach.
Škála IADL (Instrumental Activities of Daily Living ) hodnotí vykonávané inštrumentálne denné činnosti(12). Podľa výšky dosiahnutého skóre možno zistiť stupeň závislosti jedinca v inštrumentálnych všedných činnostiach (telefonovanie, transport, nakupovanie, varenie, domáce práce, práca okolo domu, užívanie liekov, financie). Celkovo možno dosiahnuť 80 bodov. Čím je skóre nižšie, tým je závislosť chorého vyššia.
Nekognitívne psychické funkcie
Ako nekognitívne psychické funkcie sa, najmä pri vyšetrovaní kognitívneho statusu, zvyknú označovať všetky psychické funkcie, ktoré nemožno nazvať kognitívnymi. Často sa používa, najmä v anglosaskej literatúre, aj pojem behaviorálne funkcie. Sú to poruchy emotivity, psychomotoriky, vnímania, myslenia, vôľových funkcií, konania, osobnosti. Vyskytujú sa spolu s poruchami kognitívnych funkcií, ale aj samostatne, ako súčasť viacerých klinických jednotiek, a to v závislosti od syndromologických zoskupení, ktoré vytvárajú. Spomenieme niektoré z často sa vyskytujúcich porúch behaviorálnych funkcií.
Vo vyššom veku sú časté napr. poruchy nálad a poruchy afektivity. Najmä depresívna nálada a úzkostná nálada svojimi dôsledkami na viaceré telesné funkcie a na bežné denné fungovanie jedinca a jeho sebaobslužnosť bývajú dôvodom, pre ktorý chorý hľadá lekársku pomoc. Ak sa však poruchy nálad prejavujú najmä v somatickej oblasti a chorý ich neprežíva ako primárne psychický problém (maskovaná depresia, somatizácia úzkosti), porucha môže zostať dlho nesprávne diagnostikovaná. Pri vyšetrení gerontopsychiatrického pacienta je preto dôležité zamerať pozornosť na zmeny denného režimu, stratu radosti z aktivít, ktoré predtým radosť prinášali, stratu chuti do jedla, nespavosť, nezáujem o koníčky, zanedbávanie predpísanej terapie alebo jej vynechanie, zaoberanie sa myšlienkami na smrť. Najmä osamelo žijúci pacienti môžu byť rizikoví z hľadiska suicidálneho konania, ktoré nemusí byť primárne zreteľné a môže sa skrývať aj za rizikovým správaním. Aj úzkostné poruchy sa môžu maskovať ako zmeny v správaní, ktoré imponuje ako naliehavosť, hostilita, agresivita.
Aj poruchy myslenia, predovšetkým obsahové, bludy, ktoré môžu byť súčasťou psychopatologických syndrómov rôzneho typu, s prítomnosťou kognitívnej deteriorácie alebo bez nej (organický psychosyndróm, syndróm demencie, depresívny syndróm, paranoidný syndróm a ďalšie). Môžu významne obmedzovať samostatné fungovanie jedinca a ovplyvňovať náročnosť asistovanej starostlivosti.
Komplexnými psychopatologickými symptómami, ktoré významne ovplyvňujú starostlivosť o psychiatrických pacientov vo vyššom veku, sú agitovanosť a agresivita.
Agitovanosť býva rôzne definovaná, napr. Monfort a spolupracovníci(13) za agitovanosť považujú stereotypné správanie, ktoré stratilo intencionalitu. Za také považujú verbálne iteratívne neadekvátne produkcie, bezcieľne fyzické správanie (upratovanie, rozhadzovanie, obliekanie sa/vyzliekanie sa), elementárnu vokalizáciu a ďalšie. Agresivita alebo agresívne správanie je hostilnou reakciou zameranou voči iným osobám alebo voči sebe. Môže mať rôzne formy, napr. verbálnu agresiu, fyzickú agresiu, agresívnu rezistenciu, odmietanie hovoriť, obštruktívne správanie.
Špecifiká pacientov vyššieho veku
Pre vyšší vek nad 65 rokov je typický výskyt somatických ochorení, ktoré s vekom súvisia, predovšetkým ochorení kardiovaskulárneho systému, pohybového systému, systému respiračného a ďalších systémov. S nimi sa viaže aj podávanie farmakologickej medikácie. Somatické ochorenia aj farmakologická medikácia môžu ovplyvňovať správanie a psychické prežívanie jedinca, môžu sa stať etiologickým faktorom pre prítomnosť psychopatologickej symptomatiky. Na odkrytie takýchto vzťahov je potrebné realizovanie základných vyšetrení laboratórnych aj zobrazovacích, a to nielen v prípade, ak psychiater nemá informáciu o ich prítomnosti.
U každého gerontopsychiatrického pacienta je vhodné vyšetriť:
- kompletný krvný obraz (anémia či leukocytóza pri chronickej únave imitujúcej depresiu, nežiaduce účinky liekov)
- hepatálne funkcie (zneužívanie alkoholu, chronické hepatálne infekcie)
- renálne funkcie (chronická únava, potreba úpravy farmakologickej terapie pre zmenu farmakokinetiky pri renálnej dysfunkcii)
- thyreoidálne funkcie (hypofunkcia môže imitovať depresiu alebo kognitívnu deterioráciu, hyperfunkcia úzkostné poruchy)
- lipidový metabolizmus, metabolizmus glukózy (odhalenie metabolického syndrómu)
- hladiny elektrolytov (SIADH – Syndrom of Inappropriate Antidiuretic Hormone pri podávaní psychofarmák, najmä antidepresív, delíriá pri hyponatriémii)
- BWR (terciárne štádiá syfilisu)
- analýza moču ( infekt močových ciest, prítomnosť drog)
- hladiny vitamínu B12 a B6 (nízke hladiny môžu byť faktorom zhoršujúcim kognitívny deficit alebo môžu prispievať k rozvoju depresie)
- hladiny farmák, ktoré pacient pravidelne užíva a majú úzke terapeutické okno (digoxín, antikonvulzíva, lítium, tricyklické antidepresíva)
- rtg hrudníka (pri delíriu, podozrení na infekt dýchacích ciest pri horúčke alebo pri dyspnoe)
- elektrokardiogram
- elektroencefalogram (typické zmeny pri Creutzfeld Jacobovej chorobe, pri demenciách)
- mozog zobrazovacími metódami (počítačová tomografia, nukleárna magnetická rezonancia – odhalia atrofiu, zmeny v bielej hmote, vnútrolebkový expanzívny proces).
Pri vyšetrení gerontopsychiatrického pacienta treba venovať mimoriadnu pozornosť aj farmakologickej terapii. Vo vyššom veku sú jedinci často polymorbídni, s čím súvisí aj polyfarmácia. Ak nemáme dostatočnú informáciu o liekoch, ktoré chorý užíva, alebo rozhodujeme o psychofarmakoterapii bez dostatočného poznania súvislostí, môže dôjsť k významným liekovým interakciám na úrovni farmakokinetickej aj farmakodynamickej. Aj vedľajšie účinky psychofarmák môžu byť pre somaticky chorého príliš vysokou záťažou. Ide predovšetkým o anticholínergické účinky centrálne aj periférne, hypotenziu, ktorá vedie k pádom, sérotonínergický syndróm pri súčasnom užívaní antidepresív zo skupiny SSRI (Selective Serotonin Reuptake Inhibitors) a niektorých antiparkinsoník, riziko vzniku extraparamídového syndrómu či vznik tardívnych dyskinéz. Predchádzať takýmto komplikáciám možno dôsledným zvažovaním každej zmeny terapie, snahou o jej zjednodušenie a dosiahnutie terapeutického efektu čo najnižšími dávkami.
Záver
Psychiatrický pacient vo vyššom veku, gerontopsychiatrický pacient, sa môže stať pre psychiatra zaujímavou odbornou výzvou. Množstvo faktorov, ktoré je potrebné pri vyšetrení a pri plánovaní terapie u takéhoto pacienta zvažovať, ho núti k neustálemu udržiavaniu aktuálnosti vedomostí nielen zo svojho odboru, ale aj k sledovaniu nových možností somatickej medicíny. Plnohodnotná staroba prežívaná v najlepšej možnej psychickej aj fyzickej kondícii je cieľom, ku ktorému môže prispieť aj gerontopsychiater. V tejto súvislosti možno zamerať pozornosť na potrebu úzkej spolupráce geriatrov a všeobecných, praktických lekárov s gerontopsychiatrami. Úbytok kognitívnych funkcií je patologickým fenoménom, ktorý možno terapiou aspoň parciálne korigovať. Terapia psychopatologických porúch, ktoré sme označili ako nekognitívne zlepší kvalitu života pacientov a často aj ich blízkych. Takýto postoj oboch medicínskych odborníkov podieľajúcich sa na starostlivosti o gerontopsychiatrických pacientov je pre spoluprácu dobrým východiskom.
doc. MUDr. Mária Ondriášová, Ph.D.
Psychiatrická klinika Slovenskej zdravotníckej univerzity, Bratislava
doc. MUDr. Mária Ondriášová, Ph.D.
e-mail: maria.ondriasova@ru.unb.sk
Je absolventkou Lekárskej fakulty Univerzity Komenského v Bratislave. Po ukončení štúdia pracovala v psychiatrických zariadeniach rôzneho typu, od roku 1990 prešla na Katedru psychiatrie Slovenskej zdravotníckej univerzity v Bratislave. V odbore psychiatria získala atestáciu I. a II. stupňa a nadstavbovú atestáciu v odbore gerontopsychiatria. V r. 2003 obhájila dizertačnú prácu „Prejavy somatopsychickej záťaže u neformálnych opatrovníkov pacientov vyššieho veku s demenciou“, v roku 2007 habilitačnú prácu „Agresivita ako psychopatologický fenomén, ošetrovateľský a opatrovateľský problém, s dôrazom na demencie vo vyššom veku“. Venuje sa postgraduálnej výučbe v oblasti psychiatrie a gerontopsychiatrie a pregraduálnej výučbe v oblasti psychiatrie a ošetrovateľstva Slovenskej zdravotníckej univerzity v Bratislave. V gerontopsychiatrickej ambulancii sa zameriava na problematiku kognitívnych a afektívnych porúch vo vyššom veku.
Zdroje
1. Sirven, J., Malamut, B. L.: Clinical neurology of the older adult. Philadelphia, Lippincott Williams & Wilkins 2008 : 642.
2. Compton, D. M., Bachman, L. D., Brand, D. et al.: Age associated changes in cognitive function in highly educated adults. Emerging myths and realities. Int J Geriatr Psychiatr 2000; 15 : 75–85.
3. Cauthen, N. R.: Verbal fluency: normative data. J Clin Psychology 1978; 34 : 126–129.
4. Folstein, M., Folstein, S., Mc Hugh, P.: Mini Mental State: A practical method for grading the cognitive state of patients for the clinician. J Psychiatr Res 1975; 12 : 189–192.
5. Schmand, B., Lindenboom J., Launer, L., Dinkgrave, M., Hooyer, C., Jonker, C.: What is a significant score change on the Mini Mental State Examination. Int J Geriatr Psych 1995; 10 : 411–414.
6. Uhlman, R. F., Larson, F. B.: Effect of education on the Mini Mental State Examination as a screening test for dementia. J Am Geriat Soc 1991; 39 : 876–880.
7. Blessed, G., Tomlinson, B. E., Roth, M.: The association between quantitative measures of dementia and senile changes in the central grey matter of elderly subjects. Br J Psych 1968; 114 : 797–811.
8. Mohs, R. C., Rosen, W. G., Davis, K. L.: The Alzheimer´s Disease Assessment Scale: An instrument for assessing treatment efficacy. Psychopharmacol Bull 1983; 19 : 450–488.
9. Mendez, M. T.: Development of scoring criteria for the clock drawing task in Alzheimer´s disease. J Am Geriat Soc 1992; 40 : 1095–1099.
10. Nolan, K. A., Mohs, R. C.: Screening for dementia in family practice. In: Richter, R. W., Blass, J. P. (eds): Alzheimer´s disease. A guide to practical management. Part II. St Louis: Mosey Year Book Inc. 1994 : 81–95.
11. Mahoney, F. I., Barthel, D. W.: „Functional evaluation: The Barthel Index“. Md St Med 1965 : 14.
12. Lawton, M. P., Brody, E. M.: Assessment of older people: selfmaintaining and instrumental activities of daily living. Gerontologist 1969; 9 : 179–186.
13. Monfort, J., Hervey, M. P. Felive, A.: Troubles psycho – comportementaux dans la maladie d´Alzheimer. Ann Médio – psychologiques 2000; 158 : 357–369.
Štítky
Geriatria a gerontológia Praktické lekárstvo pre dospelých Protetika
Článek Sociální vztahy ve stáříČlánek EditorialČlánek Právní odpovědnost za škodu vzniklou pacientovi ve zdravotnických zařízeních podle občanského právaČlánek Zápis ze zasedání výboru a revizní komise České gerontologické a geriatrické společnosti ČLS JEPČlánek Dopis hlavnímu hygienikoviČlánek Pozvánky na konferenci
Článok vyšiel v časopiseGeriatrie a Gerontologie
Najčítanejšie tento týždeň
2012 Číslo 1- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
- Vareniklin jako pomocník v léčbě nikotinismu i u psychiatrických pacientů
- Fixní kombinace paracetamol/kodein nabízí synergické analgetické účinky
-
Všetky články tohto čísla
- Posouzení edukační potřeby žen v prevenci osteoporózy
- Vnímání zdravého životního stylu seniory: komparativní kvalitativní studie
- Zjišťování subjektivních změn v polykání u seniorů
- Sociální vztahy ve stáří
- Zásady výživy u geriatrických nemocných v programu paliativní onkologické péče
- Editorial
- Psychiatrické vyšetrenie pacienta vo vyššom veku
- Kdy začíná paliativní péče o nemocného s CMP?
- Aspekty compliance u seniorov
- Právní odpovědnost za škodu vzniklou pacientovi ve zdravotnických zařízeních podle občanského práva
- Zápis ze zasedání výboru a revizní komise České gerontologické a geriatrické společnosti ČLS JEP
- Možnosti screeningu osteoporózy pomocí ortopantomografického snímku
- Dopis ministrovi zdravotnictví
- Dopis hlavnímu hygienikovi
- K životnímu jubileu prof. MUDr. Pavla Webera, CSc. – 60 let
- Pozvánky na konferenci
- Geriatrie a Gerontologie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Právní odpovědnost za škodu vzniklou pacientovi ve zdravotnických zařízeních podle občanského práva
- Psychiatrické vyšetrenie pacienta vo vyššom veku
- Sociální vztahy ve stáří
- Zjišťování subjektivních změn v polykání u seniorů
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy