-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Zjišťování subjektivních změn v polykání u seniorů
Determination of subjective changes in swallowing of elderly patients
Determination of subjective changes in swallowing of elderly patients Swallowing disorders (aphagopraxia) are fairly common problem which causes a lot of serious, life-threatening complications. Their formation involves a wide range of causes e.g. tumorous, inflammatory, cardiovascular and neurological diseases or head and neck injuries. A considerable incidence of swallowing disorders is also associated with the old age. International studies and scientific literature show various values depending on the population and the type of study where the percentage of the incidence of swallowing disorders of persons over 65 years range from 13,8 % to 50 %. Physiological changes in the digestive tract happen in connection with degenerative, morphologic and functional changes of elderly patients’ organs. They may result in possible problems with swallowing. That is why we are focused on persons over sixty-five years in our research study to confirm or disproved this theory. The running preliminary results of our investigations have revealed the occurrence of swallowing disorders in persons over 65 years in 55,36 %. To collect the data we used the subjective evaluation of swallowing function method and EAT-10 questionnaire. This thesis presents the running preliminary results of our investigations which still continue.
Key words:
dysphagia – EAT-10 –Mini-Cog – seniors – quality of life
Autoři: L. Karásková; J. Škvrňáková; P. Mandysová
Působiště autorů: Fakulta zdravotnických studií, Univerzita Pardubice
Vyšlo v časopise: Geriatrie a Gerontologie 2012, 1, č. 1: 20-23
Kategorie: Původní práce/studie
Souhrn
Poruchy polykání jsou poměrně častým problémem způsobujícím řadu vážných, život ohrožujících komplikací. Jejich vznik zahrnuje široké spektrum příčin, do nichž řadíme onemocnění nádorová, zánětlivá, neurologická či kardiovaskulární a také úrazy hlavy a krku. Značný výskyt poruch polykání je však spojován i s vysokým věkem. Zahraniční studie a odborná literatura uvádějí rozlišné hodnoty v závislosti na populaci a typu studie, kde se procentuálně výskyt poruch polykání u osob nad 65 let pohybuje v rozmezí od 13,8 do50 %. V souvislosti s degenerativními, morfologickými i funkčními změnami orgánů ve stáří dochází mimo jiné k fyziologickým změnám zažívacího traktu majícím za následek možné potíže s polykáním. Právě proto jsme se v našem výzkumném šetření zaměřily na osoby starší šedesáti pěti let, abychom potvrdily, nebo vyvrátily tuto teorii. Průběžné výsledky našeho šetření odhalily výskyt poruch polykání u osob nad 65 let až v 55,36 %. Ke sběru dat byla použita metoda subjektivního hodnocení polykací funkce pomocí dotazníku EAT-10. Tento článek prezentuje průběžné výsledky našeho šetření, jež dále pokračuje.
Klíčová slova:
dysfagie – EAT-10 –Mini-Cog – senioři –kvalita životaÚvod
Stárnutí je přirozený proces, během kterého dochází k degenerativním, morfologickým i funkčním změnám orgánů, klesají adaptační schopnosti a funkční rezervy organismu. V souvislosti s těmito fyziologickými procesy dochází u seniorů ke změnám v zažívacím traktu, které se mohou podílet na vzniku potíží při polykání(5). Podle odborné literatury a výzkumných studií trpí poruchou polykání 13,8–50 % seniorů(1–4).
Důsledkem poruch polykání bývá mimo jiné snížení příjmu potravy či zúžení jeho spektra, což vede téměř u 50 % seniorů k závažné malnutrici spojené se zhoršením zdravotního stavu a nárůstem výskytu komplikací(5). Tyto potíže ovlivňují současně i psychosociální oblast života seniora. Porucha příjmu potravy a tekutin vede k úbytku na váze a snížení fyzické výkonnosti. Senior již není schopen zastávat své obvyklé funkce v rodině, z čehož vyplývá změna či ztráta jeho sociální role a pozice.
Snaha zakrývat problém může vyústit až v sociální izolaci jedince z důvodu neochoty k stravování ve společnosti, s rodinou a přáteli. Reakcí na tuto změnu bývá často deprese z důvodu narušení běžného životního rytmu a případná izolace. Těmto důsledkům se dá předejít aktivním vyhledáváním počínajících poruch polykání v rizikové skupině jak objektivními metodami zaběhlými v praxi, tak i subjektivními, které hodnotí vlastní schopnost polykání. Právě subjektivní metody v českém zdravotnictví rozšířené nejsou, přitom pomocí nich můžeme zhodnotit nejen míru potíží při polykání, ale i úroveň kvality života, která s tím souvisí(4,6).
Dysfagií charakterizujeme poruchu polykání pevné nebo tekuté stravy, která je důsledkem organických či funkčních poruch v transportu potravy od úst po žaludek. Podle lokalizace poruchy dělíme dysfagii na dysfagii orofaryngeální (charakterizovanou jako neschopnost zahájit polykání, což vede k selhání transportu sousta z úst do jícnu) a esofaryngeální (vyznačující se potížemi při přepravě sousta jícnem). Dalším typem je dysfagie paradoxní, při níž je prvořadá porucha polykání tekutin, například u difuzního spazmu jícnu. Poruchy polykání mohou být způsobeny mechanickou obstrukcí, či funkční poruchou motility jícnu, zapříčiněnou celou řadou onemocnění. Orofaryngeální dysfagie vzniká ve spojitosti s neurologickými i kardiovaskulárními onemocněními (ischemická choroba srdeční, cévní mozková příhoda, Parkinsonova choroba atd.), poruchami svalů (svalové dystrofie, zánětlivé myopatie), tumory (oblasti hlavy, dutiny ústní a nasofaryngu) a dalšími (Zenkerův divertikl, patologické změny dentice a následky po ozařování). Ezofageální dysfagii způsobují primární funkční poruchy motility (achalázie, difuzní spazmy jícnu), slizniční léze (reflexní ezofagitida, Baretův jícen), tumory, jizvy, divertikly a cizí tělesa způsobující mechanickou obstrukci a v neposlední řadě systémová onemocnění jako sklerodermie, amyloidóza a diabetes mellitu(7–9).
Diagnostiku poruch polykání lze rozdělit do několika úrovní. Významnou roli dnes mají ambulance poruch polykání, které jsou součástí otorinolaryngologických a logopedických ambulancí specializujících se mimo jiné na diagnostiku a léčbu organických a funkčních poruch polykání. Diagnózu dysfagie můžeme stanovit anamnesticky, orientačním vyšetřením nebo specializovanými diagnostickými metodami. Při anamnéze je důležité shrnout jak aktuální příznaky, čas trvání, charakter, tak i přímý či potenciální vztah dysfagie k některým chorobám. Dysfagii můžeme odhalit i zhodnocením stavu výživy nutriční anamnézou, antropometrickými, laboratorními nebo funkčními vyšetřeními(4–5).
Orientační neurologické vyšetření sestrou nebo lékařem může být provedeno samostatně, nebo v rámci screeningu polykání, kde kontrolujeme úroveň vědomí, výdrž při sezení a kontrolu hlavy, polknutí a známky aspirace. V klinickém vyšetření následuje vyšetření orální motoriky, kde si vystačíme s orientačním vyšetřením hlavových nervů. Poté by mělo navazovat vyšetření klinickým logopedem a otorinolaryngologem, které zahrnuje podrobné vyšetření dutiny ústní, krku, hltanu a hrtanu a doporučení specializovaných vyšetření videofluoroskopem či videoendoskopem, při podezření na aspiraci(4). Tyto metody se zaměřují na objektivní screening výskytu poruch polykání, ale již neodhalují změny v psychosociální oblasti nemocného. Ke zhodnocení kvality života a případných změn vyvolaných poruchami polykání slouží především standardizované dotazníky kvality života. V oblasti diagnostiky je role sestry nezastupitelná a právě tento krátký dotazník by mohl posloužit sestrám k rychlému a přesto kvalitnímu odhalení poruch polykání v bio-psycho-sociálním kontextu choroby u seniorů.
Metodika
V našem výzkumném šetření jsme se zaměřily na vyhledávání subjektivně hodnocených změn v polykání u osob starších 65 let. Oslovení respondentů probíhalo celkem v pěti zdravotně sociálních zařízeních (domovy seniorů) a volnočasových organizacích (seniorské spolky) Pardubického kraje od března do září roku 2011. Pro sběr dat jsme zvolily rozhovor založený na dotazníkovém šetření pomocí nástroje EAT-10 (Eating Assessment Tool)(10). Vzhledem k tomu, že se jednalo o subjektivní hodnocení klientovy schopnosti polykat, bylo součástí dotazníku orientační vyšetření kognitivních funkcí pomocí předtestu Mini-Cog(10–11). Tento test nám umožnil zhodnotit klientovu kognitivní úroveň a zároveň vyřadil ze sběru dat ty respondenty, jejichž poznávací procesy byly sníženy a nedokázali by tedy zodpovědět otázky v dotazníku EAT-10.
Mini-Cog se skládal ze tří částí. V první z nich klient zopakoval tři slova podle vzoru, která mu byla řečena. Ve druhé části byl požádán, aby do kruhu na papíře zapsal čísla na ciferníku hodin a ručičky ukazující předem stanovený časový údaj. Tento test se nazývá „test hodin“ a jedná se o zkoušku prostorové orientace. V poslední části bylo klientovým úkolem zopakovat tři slova, která mu byla na začátku testu výzkumníkem zadána, čímž došlo k prověření jeho krátkodobé paměti.
Bodové hodnocení bylo jeden bod za každé správně zopakované slovo. Tedy tři, dva, jeden nebo žádný bod za opakování slov a dva nebo žádný za test hodin, kde k získání dvou bodů musely zakreslené hodiny splňovat všech šest zadaných kritérií. Klient byl úspěšný v případě, že získal tři a více bodů, v opačném případě byl ze studie vyřazen.
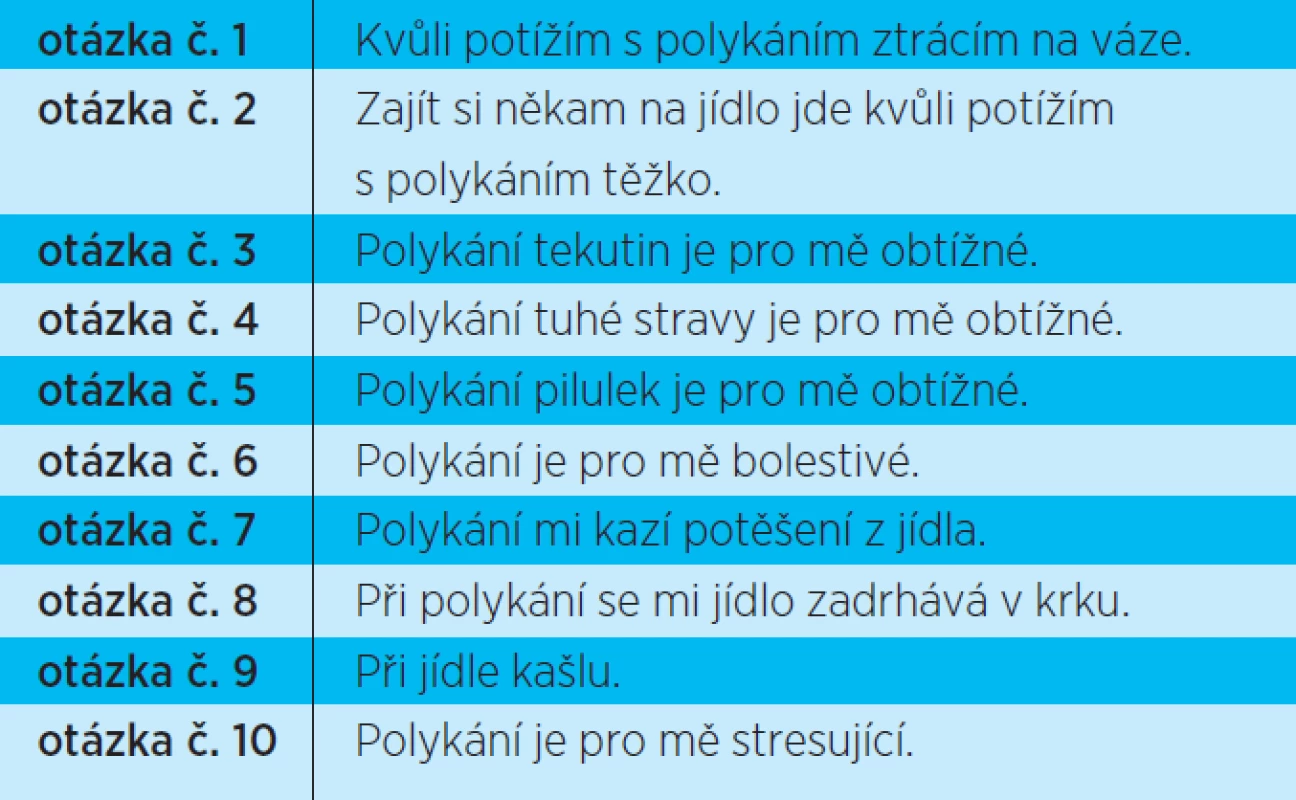
EAT-10 je metodou dotazníkového šetření. Jedná se o překlad z anglického originálu(10,12), jehož podstatou je subjektivní zhodnocení vlastní schopnosti polykat. Skládá se z deseti otázek uvedených ve spojitosti s poruchou polykání. Otázky jsou zaměřené na počínající, či vážné problémy související se ztrátou hmotnosti, zajít si někam na jídlo, polykání tekutin, polykání tuhé stravy, polykání pilulek, bolest při polykání, potěšení z jídla atd. (tab. 1). Každá položka v dotazníku byla hodnocena stupnicí bodové škály od nuly do čtyř bodů. Nula znamenala, že byl klient v této oblasti bez obtíží a čtyřka naopak, že dotazovaná oblast byla pro něj velkým problémem. Při hodnocení míry potíží byly do studie zařazeny výsledky pouze těch respondentů, kteří danou oblast označili jedním a více body.
Zápis do bodové škály byl proveden proškoleným pracovníkem z důvodu zachování objektivity vyplnění. Došlo tím k vyloučení možné chyby v přiřazování bodů k jednotlivým otázkám a zároveň to umožnilo zahrnout do průzkumu i ty respondenty, jejichž zrakový deficit nebo neschopnost psaní z jakéhokoliv jiného důvodu, by jim nedovolovaly dotazník vyplnit.
Výsledky
Počet respondentů zařazených do výzkumného šetření byl 147 osob starších šedesáti pěti let. Kognitivním screeningem testu Mini-Cog prošlo 112 seniorů, kteří odpověděli na 10 otázek týkajících se subjektivního hodnocení vlastní schopnosti polykat, pomocí nástroje EAT-10. Průměrný věk respondentů vyplňujících EAT-10 byl 80,76 let.
Ze 112 respondentů vyplňujících EAT-10 jich potíže s polykáním uvedlo 62 (55,36 %). V zařízení A udávalo potíže s polykáním 19 z 29 respondentů (65,52 %). V zařízení B 11 ze 17 respondentů (64,71 %), v zařízení C 5 z 11 respondentů (45,45 %), v zařízení D 13 z 23 respondentů (56,52 %) a v zařízení E 14 z 32 respondentů (43,75 %) (graf 1).
Graf 1. Respondenti vyplňující EAT-10 (absolutní četnost) 
Nejčastějšími problematickými oblastmi byly podle četnosti řazené následující položky. Na prvním místě otázka číslo č. 9 „při jídle kašlu“, kterou označilo 45 respondentů (72,58 %). Druhé místo obsadila otázka č. 8 „při polykání se mi jídlo zadrhává v krku“ zvolená 24 respondenty (38,71 %). Na třetím místě se umístily dvě položky, které označil stejný počet respondentů , a to otázka č. 10 „polykání je pro mě stresující“ a otázka č. 4 „polykání tuhé stravy je pro mě obtížné“, které byly vybrány 19 respondenty (30,65 %). Čtvrtou příčku obsadila otázka č. 5 „polykání pilulek je pro mě obtížné“, byla zvolena 17 respondenty (27,42 %), na pátém místě skončila otázka č. 7 „polykání mi kazí potěšení z jídla“, označená 12 respondenty (19,35 %).
Nejzávažnější potíže byly zjištěny u otázky č. 2 „zajít si někam na jídlo jde kvůli potížím s polykáním těžko“ (hodnocené v průměru 2,5 body), u otázky č. 10 „polykání je pro mě stresující“ (hodnocené v průměru 1,84 body) a u otázky č. 1 „kvůli potížím s polykáním ztrácím na váze“ (hodnocené v průměru 1,83 body) (graf 2).
Graf 2. Průměrná hodnota bodů u nejzávažněji hodnocených otázek 
Diskuse
V našem výzkumném šetření jsme se zaměřily na zjišťování subjektivních změn v polykání v populaci nad 65 let. Průběžné výsledky nám potvrdily poznatky výzkumných studií a odborné literatury(1–4), že se potíže s polykáním vyskytují u seniorů poměrně často. Nejvyšší procento výskytu uvedené v odborné literatuře bylo 50 %(4). Výzkum prováděný Benešovou a kolektivem v roce 2010 prokázal výskyt poruch polykání pomocí nástroje EAT-10 u 58 ze 104 (55,8 %) respondentů(10).
V našem šetření je předběžné výsledné procento podobné, 55,36 %. Ve třech z pěti zařízení se poruchy polykání objevily dokonce u více jak poloviny oslovených respondentů (graf 1).
Ze zjištěných údajů vyplývá, že jsou zde četně zastoupeny i problémy ovlivňující kvalitu života seniorů, což potvrzuje vhodnost použití dotazníku subjektivního hodnocení EAT-10, který tyto oblasti zahrnuje(13). Konkrétně u četnosti uváděných odpovědí zaujímají otázky mapující psychosociální problematiku poruch polykání 3. a 5. místo. Jednalo se o otázku č. 10 „polykání je pro mě stresující“ (3. místo) a otázku č. 7 „polykání mi kazí potěšení z jídla“ (5. místo). U hodnocení míry závažnosti obsadila dokonce psychosociální oblast první dvě příčky (graf 2). Jednalo se o otázku č. 2 „zajít si někam na jídlo jde kvůli potížím s polykáním těžko“ hodnocenou v průměru 2,5 body (1. místo) a otázku č. 10 „polykání je pro mě stresující“ ohodnocenou v průměru 1,84 body (2. místo). Kvalita života je poruchami polykání nepochybně ovlivněna, a je proto důležité věnovat této oblasti dostatek pozornosti, a to již při prvotním zachycení výskytu potíží s polykáním(6).
Závěr
Průběžné výsledky výzkumného šetření potvrzují již dříve zjištěné poznatky, že se poruchy polykání u seniorů vyskytují poměrně často. V našem šetření je to u 55,36 % oslovených respondentů. Jedná se tedy o aktuální a závažné téma, kterému je třeba věnovat pozornost.
EAT-10 se jeví jako vhodná metoda pro zjištění výskytu poruch polykání. Lze předpokládat, že EAT-10 vyplnili pouze ti respondenti, jejichž kognitivní schopnosti nebyly vážně porušeny, vzhledem k tomu, že museli předem absolvovat test Mini-Cog. EAT-10 představuje svým rozsahem nenáročný dotazník, jehož použití v praxi by sestrám zjednodušilo identifikaci změn v polykání a umožnilo včasný záchyt poruch polykání.
Role sestry v péči o pacienta je nezastupitelná. Sestra může být první, kdo u pacienta zaznamená změny v polykání například při podávání stravy nebo léků. Podstatné jsou nejen objektivní příznaky poruch polykání, ale i zjištění subjektivně prožívaných změn, které hrají v této problematice stejně důležitou roli. Bolest při polykání, stres z polykání nebo snížený pocit potěšení z jídla jsou faktory, které musejí identifikovat a brát na ně ohled například při volbě způsobu podávání i konzistence stravy a tekutin, ve spolupráci s lékařem. Snahou zdravotnického personálu je především zabránit vzniku možných komplikací (malnutrici, aspiraci), které přímo ohrožují pacienta na životě. Vhodné je zohlednit zde i možné snížení kvality života. V této problematice je tedy důležitá proškolenost sester v technikách správného podávání stravy rizikovým pacientům, v roli edukátora ostatního ošetřovatelského personálu i rodinných příslušníků, ale i ve vyhledávání rizikových faktorů naznačujících snížení kvality života (počínající známky deprese, sociální izolace)(14). Dotazník subjektivního hodnocení polykací funkce EAT-10 zahrnuje všechny tyto položky, a je proto vhodný pro včasnou identifikaci poruch polykání.
Výzkumné šetření bylo podpořeno projektem studentské grantové soutěže Interní grantové agentury Univerzity Pardubice č. SG710005.
Bc. Lenka Karásková,
Mgr. Jana Škvrňáková, Ph.D.,
Petra Mandysová, MSN
Fakulta zdravotnických studií, Univerzita Pardubice
Bc. Lenka Karásková
e-mail: karaskova.lenka.pce@gmail.com
V letech 2003–2007 vystudovala Střední zdravotnickou školu v Pardubicích, obor Všeobecná sestra. Poté absolvovala tříleté bakalářské studium na Fakultě zdravotnických studií Univerzity Pardubice (2007–2010), kde v současné době studuje druhým rokem navazující magisterský studijní obor Ošetřovatelství (2010–2012).
Zdroje
1. Kawashima, K., Motohashi, Y., Fujishima, I.: Prevalence of dysphagia among community-dwelling elderly individuals as estimated using a questionnaire for dysphagia screening. Dysphagia 2004; 19(4): 266–271.
2. Roy, N., Stemple, J., Merrill, R. M. et al.: Dysphagia in the elderly: Preliminary evidence of prevalence, risk factors, and socioemotional effect. Annals of Otology, Rhinology And Laryngology 2007; 116(11): 858–865.
3. Allepaerts, S., Delcourt, S., Wislez, S. et al.: Promoting factors of laryngeal penetrations in elderly. Gériatrie et psychologie neuropsychiatrie du vieillissement 2011; 9(1): 45–50.
4. Tedla, M., Komínek, P., Chrobok, V. a kol.: Poruchy polykání. 1. vyd. Havlíčkův Brod: Tobiáš 2009.
5. Jurašková, B. Hrnčiariková, D., Holmerová, I. a kol.: Poruchy výživy ve stáří. Medicína pro praxi (online) 2007; 4(11): 443–446, (cit. 2011–07-09). Dostupný z: www.solen.cz/pdfs/med/2007/11/02.pdf
6. Chen, P. H., Golub, J. S., Hapner, E. R. et al.: Prevalence of perceived dysphagia and quality-of-life impairment in a geriatric population. Dysphagia 2009; 24(1): 1-6.
7. Škodová, E., Jedlička, I. a kol.: Klinická logopedie. 2. aktualiz. vyd. Praha: Portál 2007.
8. Gasiorowska, A., Fass, R.: Current Approach to Dysphagia. Gastroenterology & Hepatology (online) 2009; 5(4): 269–279, (cit. 2011-07-03). Dostupný z: www.clinicaladvances.com/article_pdfs/gh-article-200904-fass.pdf
9. Nečas, E.: Patologická fyziologie orgánových systémů: Část 2. 1. vyd. Praha: Karolinum 2007.
10. Benešová, P., Mikulajová, P., Mandysová, P. a kol.: Polykací funkce u seniorů. Sestra 2011; 10(21): 62–64.
11. Borson, S., Scanlan, J. M., Watanabe, J. et al.: Improving identification of cognitive impairment in primary care. International Journal of Geriatric Psychiatry 2006; 21(4): 349–355.
12. Belafsky, P. C., Mouadeb, D. A., Rees, C. J. et al.: Validity and reliability of the eating assessment tool (EAT-10). Annals of Otology, Rhinology and Laryngology 2008; 117(12): 919–924.
13. Mandysová, P., Petržílková, K., Škvrňáková, J., Karásková, L.: Subjektivně pociťované potíže s polykáním – využití nástroje EAT-10. In: Česká a Slovenská neurologie a neurochirurgie 2011; 74(107): 118–119.
14. Mandysová, P., Zeleníková, R.: Ošetřovatelská péče o nemocné s poruchami polykání. In: Tedla, M., Komínek, P. (eds). Poruchy polykání. Havlíčkův Brod: Tobiáš 2009 : 218–235.
Štítky
Geriatria a gerontológia Praktické lekárstvo pre dospelých Protetika
Článek EditorialČlánek Sociální vztahy ve stáříČlánek Právní odpovědnost za škodu vzniklou pacientovi ve zdravotnických zařízeních podle občanského právaČlánek Zápis ze zasedání výboru a revizní komise České gerontologické a geriatrické společnosti ČLS JEPČlánek Dopis hlavnímu hygienikoviČlánek Pozvánky na konferenci
Článok vyšiel v časopiseGeriatrie a Gerontologie
Najčítanejšie tento týždeň
2012 Číslo 1- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
- Vareniklin jako pomocník v léčbě nikotinismu i u psychiatrických pacientů
-
Všetky články tohto čísla
- Posouzení edukační potřeby žen v prevenci osteoporózy
- Vnímání zdravého životního stylu seniory: komparativní kvalitativní studie
- Zjišťování subjektivních změn v polykání u seniorů
- Sociální vztahy ve stáří
- Zásady výživy u geriatrických nemocných v programu paliativní onkologické péče
- Editorial
- Psychiatrické vyšetrenie pacienta vo vyššom veku
- Kdy začíná paliativní péče o nemocného s CMP?
- Aspekty compliance u seniorov
- Právní odpovědnost za škodu vzniklou pacientovi ve zdravotnických zařízeních podle občanského práva
- Zápis ze zasedání výboru a revizní komise České gerontologické a geriatrické společnosti ČLS JEP
- Možnosti screeningu osteoporózy pomocí ortopantomografického snímku
- Dopis ministrovi zdravotnictví
- Dopis hlavnímu hygienikovi
- K životnímu jubileu prof. MUDr. Pavla Webera, CSc. – 60 let
- Pozvánky na konferenci
- Geriatrie a Gerontologie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Právní odpovědnost za škodu vzniklou pacientovi ve zdravotnických zařízeních podle občanského práva
- Psychiatrické vyšetrenie pacienta vo vyššom veku
- Sociální vztahy ve stáří
- Zjišťování subjektivních změn v polykání u seniorů
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy