-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Doporučení diagnostických a léčebných postupů u arteriální hypertenze – verze 2004
Autoři: R. Cífková; K. Horký; sr. J. Widimský; J. Widimský jr.; J. Filipovský; M. Grundmann; V. Monhart; H. Rosolová; M. Souček; J. Špinar; J. Vítovec Za Českou Společnost Pro Hypertenzi
Vyšlo v časopise: Kardiol Rev Int Med 2005, 7(1): 28-40
Doporučení České společnosti pro hypertenziOd roku 2000, kdy Česká společnost pro hypertenzi vydala zatím svoje poslední doporučení pro diagnostiku a léčbu hypertenze, se nashromáždilo značné množství nových vědeckých poznatků v oblasti hypertenze. Všechna klíčová doporučení v tomto materiálu vycházejí z dostupných důkazů obsažených především v Doporučeních Evropské společnosti pro hypertenzi a Evropské kardiologické společnosti pro diagnostiku a léčbu arteriální hypertenze – 2003 s přihlédnutím k Evropským doporučením pro prevenci kardiovaskulárních onemocnění v klinické praxi a posledním americkým doporučením (JNC 7).
Lékaře s hlubším zájmem o hypertenzi odkazujeme na in extenso verzi Doporučení Evropské společnosti pro hypertenzi a Evropské kardiologické společnosti pro diagnostiku a léčbu arteriální hypertenze (J Hypertens 2003; 21 : 1011–1063). Český překlad je umístěn na webových stránkách České společnosti pro hypertenzi (www.hypertension.cz). Připravuje se také kapesní verze Doporučení České společnosti pro hypertenzi.
I. Definice hypertenze, její prevalence a klasifikace
Arteriální hypertenze svou vysokou prevalencí v dospělé populaci v průmyslově vyspělých zemích (20–50 %) představuje závažný zdravotní problém. Zároveň je spolu s kouřením, diabetem, dyslipidemií a obezitou (zejména abdominální) i jedním z nejzávažnějších rizikových faktorů ischemické choroby srdeční (ICHS). Metaanalýza 17 populačních studií ukázala jednoznačnou závislost cerebrovaskulární a kardiovaskulární morbidity a mortality na výši krevního tlaku (TK).
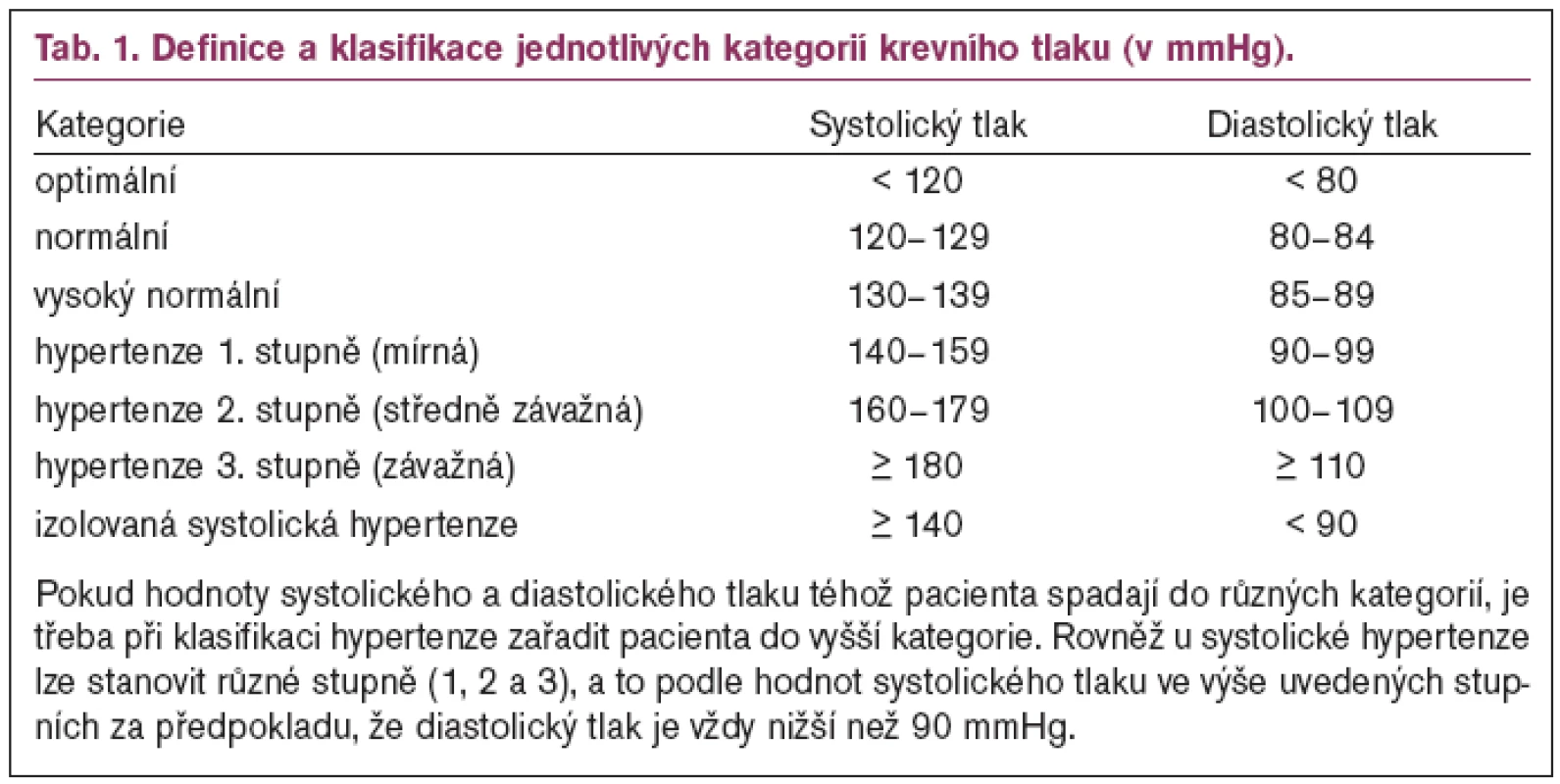
Za arteriální hypertenzi označujeme opakované zvýšení TK ≥ 140/90 mm Hg naměřené minimálně při 2 různých návštěvách. Vedle této systolicko–diastolické hypertenze je nutno diagnostickou a léčebnou pozornost věnovat i tzv. izolované systolické hypertenzi, definované jako systolický TK ≥ 140 mm Hg a současně diastolický TK < 90 mm Hg. Definice a klasifikace jednotlivých kategorií krevního tlaku je uvedena v tab. 1.
I v rozmezí normotenze jsou hodnoty TK dále stratifikovány: jako normální krevní tlak označujeme hodnoty systolického tlaku 120–129 mm Hg a diastolického tlaku 80–84 mm Hg (tab. 1), za optimální jsou považovány hodnoty systolického tlaku < 120 mm Hg a diastolického tlaku < 80 mm Hg. Hodnoty systolického TK v rozmezí 130–139 mm Hg nebo diastolického TK v rozmezí 85–89 mm Hg označujeme jako vysokýnormální TK.
Podle výše TK (tab. 1) rozlišujeme mírnou hypertenzi s hodnotami TK 140–159/90–99 mm Hg, středně závažnou s TK 160–179/100–109 mm Hg a závažnou hypertenzi s hodnotami TK ≥ 180/110 mm Hg. Za rezistentní označujeme hypertenzi, kterou se při vhodně volené trojkombinaci antihypertenziv, obsahující diuretikum, nepodaří snížit TK pod 140/90 mm Hg.
Technice měření TK je nutno věnovat velkou pozornost. Měření se provádí v ordinaci u sedícího pacienta po 10minutovém uklidnění na paži (při první návštěvě pacienta na obou pažích) s volně podloženým předloktím ve výši srdce. Jako zlatý standard se užívá konvenční rtuťový tonometr s přiměřeně širokou a dlouhou manžetou (při obvodu paže do 33 cm obvyklá manžeta šíře 12 cm, u paže s obvodem 33–41 cm manžeta šíře 15 cm a u paže nad 41 cm manžeta šíře 18 cm). Krevní tlak měříme s přesností na 2 mm Hg. Diastolický krevní tlak odečítáme u dospělých a nově i u dětí při vymizení ozev (V. fáze Korotkovových fenoménů). U těhotných žen zaznamenáváme IV. (náhlé oslabení ozev) i V. fázi Korotkovových fenoménů (viz Hypertenze v těhotenství, str. 00doplnit). U některých dětí, pacientů s vysokým minutovým objemem srdečním nebo periferní vazodilatací jsou často Korotkovovy fenomény slyšet při hladinách nižších, než při kterých nastává oslabení (někdy až k nule mm Hg, tzv. „fenomén nekonečného tónu“). Za těchto situací odečítáme diastolický krevní tlak jako IV. fázi Korotkovových fenomenů. U hypertoniků a starších osob může být přítomna auskultační mezera neboli auskultační gap. Měření opakujeme 3krát a řídíme se průměrem z 2. a 3. měření. Při kontrolních vyšetřeních měříme TK vždy na stejné paži, na které byl při vstupním vyšetření naměřen vyšší TK.
TK bychom měli měřit na konci dávkovacího intervalu, tj. před podáním další dávky. Pokud jsou prováděny kontroly nemocných v ranních a časných dopoledních hodinách, doporučujeme pacientům užít ranní dávku léku až po změření TK. Měření TK vestoje je důležité u starších nemocných a diabetiků s hypertenzí pro častější možnost ortostatické hypotenze. U mírné hypertenze opakujeme měření v rozmezí 1–3 měsíců, při těžké hypertenzi v kratším odstupu.
Měření TK pomocí aneroidního manometru je méně přesné a vyžaduje opakovanou kalibraci přístroje oproti rtuťovému manometru. Lze také užít poloautomatické přístroje (auskultační nebo oscilometrické), které byly validizovány podle standardních protokolů a jejich přesnost musí být pravidelně kontrolována (porovnáním měřených hodnot zjištěných rtuťovým tonometrem).
Ambulantní monitorování krevníhotlaku (ABPM) po dobu 24 nebo 48 hodin provádíme při podezření na fenomén bílého pláště, rezistenci hypertenze k léčbě, epizodické hypertenzi, při nevysvětlených hypotenzích, diabetické vegetativní dysautonomii, při ověřování účinnosti nových léčiv a z výzkumných důvodů. Novou indikací pro ABPM je maskovaná hypertenze, kdy má pacient normální TK u lékaře a vyšší hodnoty TK doma. Nejčastěji se jako normální udávají při ABPM průměrné denní hodnoty < 135/85, noční < 120/70 a 24hodinový průměr < 125/80 mm Hg.
Vedle měření TK v ordinaci (příležitostný, kazuální, klinický TK) je pro zlepšení adherence k léčbě doporučováno měření TK v domácích podmínkách. Hodnoty TK v domácích podmínkách ≥ 135/85 mm Hg jsou považovány za zvýšené. Digitální přístroje s manžetou přikládanou na prsty nebo zápěstí nejsou z důvodu značné nepřesnosti doporučovány.
Prevalence hypertenze v ČR v dospělépopulaci ve věku 25–64 let se pohybuje kolem35 % se zřetelným nárůstem prevalence ve vyšších věkových skupinách (graf 1). Tyto údaje vycházejí ze screeningového vyšetření náhodně vybraného reprezentativního vzorku populace (průměr ze 2. a 3. měření při 1 návštěvě, definice hypertenze TK ≥ 140/90 mm Hg nebo užívání antihypertenziv) v roce 2000–2001.
Graf 1. Prevalence hypertenze v ČR (podle věkových skupin a pohlaví). 
Etiopatogenetická klasifikace rozlišuje primární (esenciální) hypertenzi, kde známe řadu patogenetických mechanizmů, ale neznáme vlastní vyvolávající příčinu, a dále sekundární hypertenzi, kde je zvýšení TK důsledkem jiného, přesně definovaného patologického stavu (renální, endokrinní hypertenze, atd). Diagnózu esenciální hypertenze (EH) stanovíme vyloučením příčiny sekundární hypertenze. EH představuje asi 95 % hypertenzní populace, kdežto sekundární hypertenze tvoří přibližně 5 %. Výskyt sekundární hypertenze je podstatně vyšší u těžké hypertenze. Jejich odlišení od EH je důležité pro možnosti specifické léčby, která může vést u odstranitelných příčin (primární hyperaldosteronizmus, renovaskulární hypertenze, feochromocytom, koarktace aorty aj) v časných stadiích k vymizení hypertenze. Na možnost sekundární hypertenze pomýšlíme také u náhlého zhoršení nebo náhlého začátku těžké hypertenze, u rezistence na léčbu nebo při přítomnosti klinických a laboratorních markerů naznačujících možnost sekundární příčiny hypertenze.
Podle vývojových stadií třídíme hypertenzi do stadia I (prosté zvýšení TK bez orgánových změn), stadium II, kde vedle vyššího TK jsou již přítomny orgánové změny (např. hypertrofie levé komory srdeční na EKG či echokardiogramu, mikroalbuminurie, mírné zvýšení kreatininu v séru, kalcifikace aorty nebo jiných tepen, změny na karotických či femorálních tepnách při ultrazvukovém vyšetření), avšak bez výraznější poruchy jejich funkce (odpovídá definici poškození cílových orgánů v tab. 3). III. stadium pak představuje hypertenzi s těžšími orgánovými změnami provázenými selháváním jejich funkce (levostranné srdeční selhání, ICHS, renální insuficience a selhání, cévní mozkové příhody, atd – odpovídá přibližně definici přidružených onemocnění v tab. 3).
Prognóza arteriální hypertenze závisí na výši TK, přítomnosti dalších rizikových faktorů, poškození cílových orgánů a přítomnosti přidružených onemocnění (tab. 3). Pro prognózu onemocnění není rozhodující výchozí TK před léčbou, ale výše TK dosažená při léčbě.
Stanovení celkového kardiovaskulárního rizika
Při určování celkového kardiovaskulárního rizika postupujeme podle barevných nomogramů (obr. 1 a 2) vycházejících z projektu SCORE, který provádí odhad rizika fatálních kardiovaskulárních příhod v následujících 10 letech. Za vysoké riziko je považována hodnota ≥ 5 % (tzn. pravděpodobnost úmrtí na kardiovaskulární onemocnění v následujících 10 letech ≥ 5 %). Uvedené barevné nomogramy vycházejí z mortalitních dat České republiky a hodnot základních rizikových faktorů kardiovaskulárních onemocnění, získaných od reprezentativního vzorku české populace. Osoby s již manifestním kardiovaskulárním onemocněním nebo přidruženými onemocněními (tab. 3) mají vysoké (≥ 5 %) nebo velmivysoké ( ≥ 10 %) riziko úmrtína kardiovaskulární onemocnění v následujících10 letech. K asymptomatickým jedincům přistupujeme na základě odhadu celkového kardiovaskulárního rizika. Odhad rizika úmrtí na kardiovaskulární onemocnění vychází z věku, pohlaví, kuřáckých zvyklostí, hodnot systolického TK a celkového cholesterolu nebo poměru celkového a HDL–cholesterolu, který má význam používat pouze u osob se sníženou koncentrací HDL–cholesterolu (< 1,0 mmol/l u mužů; < 1,2 mmol/l u žen). Diabetiky 1.typu s mikroalbuminurií a všechny diabetiky 2.typu považujeme automaticky za osobys vysokým kardiovaskulárním rizikem ( ≥ 5%). Ostatní situace, kdy je riziko úmrtí na kardiovaskulární příhody vyšší než hodnoty odečtené z barevných nomogramů, jsou uvedeny u obr. 1 a 2.
Obr. 1. 10leté riziko fatálního kardiovaskulárního onemocnění v ČR podle pohlaví, věku, systolického TK, celkového cholesterolu a kuřáckých návyků. 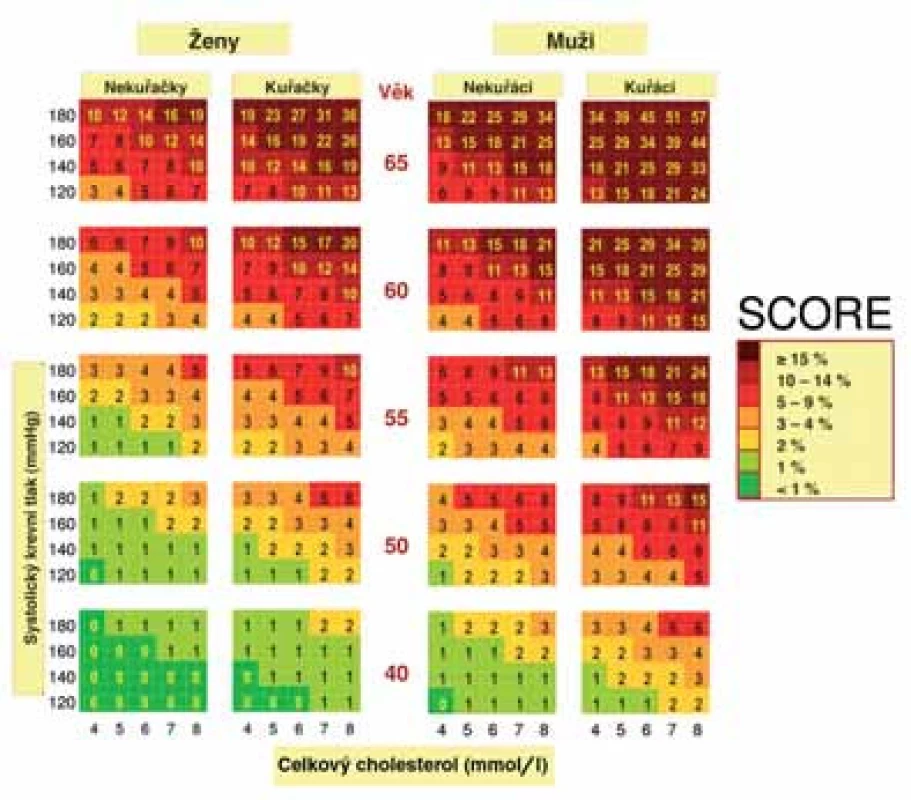
Obr. 2. 10leté riziko fatálního kardiovaskulárního onemocnění v ČR podle pohlaví, věku, systolického TK, poměru celkového a HDL-cholesterolu a kuřáckých návyků. 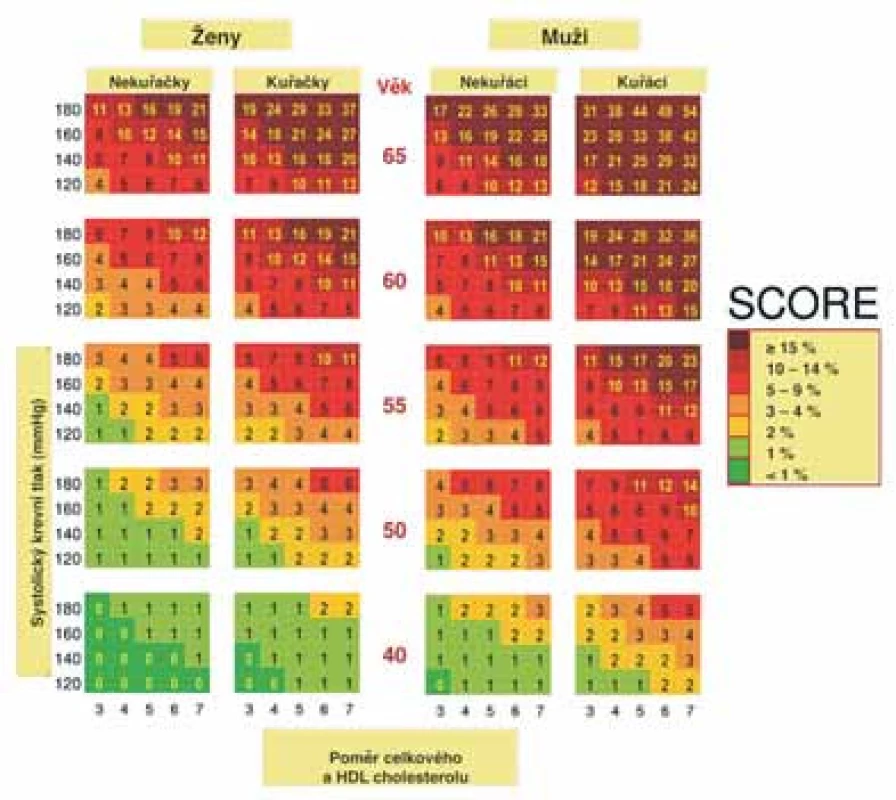
Definice poškození cílových orgánů je uvedena v tab. 3. Jako nová známka poškození cílových orgánů se objevuje sonograficky prokázané ztluštění arteriální stěny nebo nález plátu a mírný vzestup sérové koncentrace kreatininu (u mužů 115–133 μmol/l, u žen 107–124 μmol/l). Naopak generalizované či fokální zúžení tepenného řečiště sítnice bylo ze seznamu známek poškození cílových orgánů vypuštěno, protože se u osob ve věku nad 50 let vyskytuje příliš často.
Definici přidružených onemocnění uvádí rovněž tab. 3. Krvácení do sítnice, exsudáty a edém papily zůstávají jako přidružená onemocnění zachována. Mezi přidružená onemocnění je řazena i proteinurie (> 300 mg/24 hod).
II. Diagnostika arteriální hypertenze
Vzhledem k počtu nemocných v populaci (v ČR kolem 2,5 milionů hypertoniků) nelze provádět k rozlišení esenciální a sekundární hypertenze všechna vyšetření známá z literatury. Musíme vycházet ze screeningových vyšetření, která provádíme povinně u všech hypertoniků a doplňujeme je podle další diagnostické úvahy o vhodná vyšetření (tab. 4).
Pravidelné klinické kontroly u stabilizovaných hypertoniků stačí provádět jednou za 3 měsíce. U komplikovaných nebo nevyrovnaných stavů, na počátku léčby a při změně antihypertenziva kontrolujeme nemocné častěji (za 4–6 týdnů). Naopak u pacientů s nízkým celkovým kardiovaskulárním rizikem, u nichž postačuje ke kontrole TK monoterapie, lze stanovit interval mezi jednotlivými návštěvami u lékaře až na 6 měsíců. Pokud se nedaří medikamentózní léčbou dosáhnout cílových hodnot krevního tlaku do 6 měsíců, měl by praktický lékař zvážit odeslání nemocného k odborníkovi pro hypertenzi. Biochemická vyšetření kontrolujeme jednou ročně, podobně jako EKG, pokud nejsou klinické známky svědčící pro vznik kardiovaskulárních nebo jiných orgánových změn. Změna terapie může být důvodem pro častější kontrolní biochemické nebo EKG vyšetření. Vzhledem k výpovědní hodnotě echokardiografie pro průkaz hypertrofie levé komory srdeční by bylo vhodné provádět toto vyšetření u všech hypertoniků. Vzhledem k prevalenci hypertenze to však není v současné situaci ekonomicky únosné. Proto doporučujeme provádět echokardiografii u pacientů s těžší hypertenzí, hypertenzí špatně reagující na léčbu, při její kombinaci s ICHS a při nejistých EKG známkách hypertrofie levé komory. Přítomnost hypertrofie nebo dysfunkce levé komory může napomoci při rozhodování o zahájení léčby. Kontrolní echokardiografické vyšetření provádíme jednou za 2 roky, při změnách klinického stavu dříve.
Tato vyšetření nám umožní zásadní diferenciálně diagnostickou orientaci o druhu a tíži hypertenze. Hypertonici s podezřením na sekundární hypertenzi by měli být vyšetřeni na specializovaném pracovišti s možností podrobnějších hormonálních vyšetření (např. renin, aldosteron, katecholaminy) a zobrazovacích metod (např. sonografie, CT nebo MR ledvin, nadledvin, arteriografie).
III. Léčebné postupy
Příznivý vliv antihypertenzní léčby na koronární a cerebrovaskulární morbiditu a mortalitu byl prokázán jak u pokročilých forem hypertenze, tak u mírné hypertenze a od počátku 90. let 20. století i u hypertenze ve vyšším věku a izolované systolické hypertenze starších osob. V léčbě hypertenze využíváme jak léčby farmakologické, tak i léčby nefarmakologické. Nefarmakologická léčba je součástí léčby všech nemocných s hypertenzí (tab. 5).
Algoritmus léčby hypertenze je znázorněn na obr. 3. Rozhodujícími faktory jsou hodnoty systolického a diastolického krevního tlaku, celkové kardiovaskulární riziko a přítomnost nebo nepřítomnost poškození cílových orgánů.
Obr. 3. Doporučený postup pro léčbu hypertenze. 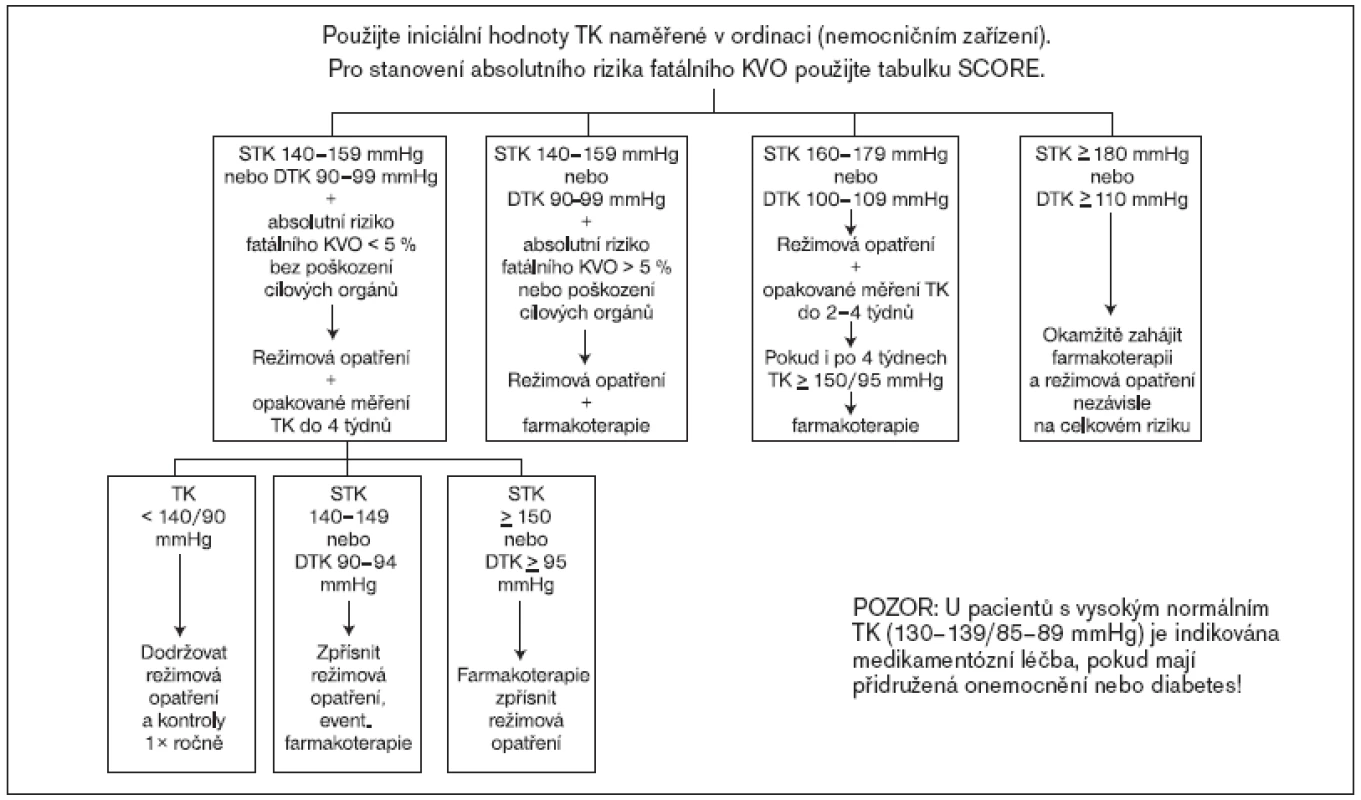
Farmakologickou léčbu zahajujeme neprodleně u všech nemocných se systolickým TK ≥ 180 mm Hg nebo diastolickým TK ≥ 110 mm Hg bez ohledu na jejich celkové kardiovaskulární riziko nebo přítomnost poškození cílových orgánů. U pacientů se systolickým krevním tlakem v rozmezí 160–179 mm Hg nebo diastolickým krevním tlakem v rozmezí 100–109 mm Hg je farmakologická léčba indikována, přetrvávají-li hodnoty TK ≥ 150/95 mm Hg i přes uplatňovaná režimová opatření po dobu 4 týdnů nebo při přítomnosti přidružených onemocnění nebo poškození cílových orgánů. Medikamentózní léčbu hypertenze zahajujeme také u všech nemocných se systolickým krevním tlakem ≥ 140 mm Hg nebo diastolickým krevním tlakem ≥ 90 mm Hg, pokud je jejich riziko fatálních kardiovaskulárních příhod v následujících 10 letech ≥ 5 %, bez ohledu na přítomnost nebo nepřítomnost poškození cílových orgánů, a dále u nemocných, jejichž riziko úmrtí na kardiovaskulární onemocnění je sice menší než 5 %, ale mají přítomny známky poškození cílových orgánů. Medikamentózní léčba hypertenze je indikována u nemocných s vysokým normálním krevním tlakem (130–139/85–89mm Hg) po prodělané cévní mozkovénebo koronární příhodě, s manifestní ICHS,chronickým renálním onemocněním, u diabetiků nebo u osob s kumulací rizikových faktorů.
Naproti tomu TK v rozmezí 140–159/90–99 mm Hg u osob s kardiovaskulárním rizikem < 5 % a bez známek poškození cílových orgánů má být opakovaně měřen po dostatečně dlouhou dobu (několik měsíců, minimálně 3 měsíce). Pokud i nadále přetrvává TK ≥ 150/95 mm Hg, je indikováno zahájení farmakoterapie. Pokud přetrvává TK v rozmezí 140–149/90–94 mm Hg, je indikována nefarmakologická léčba a měření TK minimálně 2krát ročně. Alternativně je možno zahájit medikamentózní léčbu, v úvahu se berou ekonomické možnosti i pacientovy preference. Pokud hodnoty TK klesnou do 6 měsíců pod 140/90 mm Hg, je třeba pokračovat v režimových doporučeních a měřit krevní tlak minimálně jednou ročně.
Jedinci se systolickým krevním tlakem < 140 mm Hg a diastolickým TK < 90 mm Hg obvykle nevyžadují antihypertenzní léčbu. Recentní analýza framinghamských dat ukázala, že jedinci s vysokým normálním krevním tlakem mají vyšší incidenci kardiovaskulárních příhod než jedinci s optimálním TK (< 120/80 mm Hg). U osob s vysokým normálním tlakem také častěji dochází k rozvoji hypertenze. Na základě těchto nálezů se doporučuje měřit krevní tlak u osob s vysokým normálním tlakem jednou ročně a u osob s normálním tlakem jednou za 2 roky.
Některé studie u pacientů s diabetem, řadou dalších rizikových faktorů kardiovaskulárních onemocnění nebo infarktem myokardu či cévní mozkovou příhodou v anamnéze prokázaly, že další profit pro nemocné lze získat dalším snížením TK podáváním inhibitorů ACE, event. v kombinaci s diuretiky. Průkaz z dalšího snížení TK byl pozorován i u osob s iniciální hodnotou systolického TK < 140 mm Hg a diastolického TK v rozmezí 80–85 mm Hg (HOPE, PROGRESS, EUROPA).
Léčbu hypertenze lze zahájit monoterapií, obvykle v nízké dávce, nebo kombinací 2 léků v nízké dávce. Monoterapie hypertenze bývá úspěšná u 30–40 % nemocných. U ostatních dosahujeme normalizace TK kombinací 2 i více antihypertenziv (tab. 6). Fixní kombinace 2 antihypertenziv může mít v léčbě hypertenze určité výhody. Pokud iniciální hodnoty TK převyšují hodnoty cílového systolického TK o více než 20 mm Hg nebo cílového diastolického o více než 10 mm Hg, je vhodné zvážit zahájení antihypertenzní léčby kombinací 2 léků. Kombinace inhibitorů ACE a AT1–blokátorů nepatří u nekomplikované esenciální hypertenze mezi standardně doporučované.
Léčbu vyžaduje i hypertenze starších osob nad 65 roků a izolovaná systolická hypertenze. V současné době neexistují důkazy o profitu z farmakologické léčby hypertenze pacientů starších 80 let. Pokud však byla antihypertenzní léčba zahájena dříve (tj. před 80. rokem věku), léčbu po dosažení 80. roku věku nepřerušujeme.
Cíl léčby hypertenze
Léčbou se snažíme dosáhnout normalizace TK, tj. jeho snížení pod 140/90 mm Hg. U mladších hypertoniků a u diabetiků je cílem TK < 130/80 mm Hg. U nemocných s postižením ledvin a proteinurií < 1 g/24 hod se doporučuje udržovat TK < 130/80 mm Hg, při proteinurii > 1 g/24 hod TK < 125/75 mm Hg. Cílem není jen snížení TK, ale také zpomalení rozvoje, event. regrese orgánových změn a ovlivnění dalšího průběhu vaskulárních komplikací hypertenze. U izolované systolické hypertenze starších osob je cílem rovněž dosažení systolického TK < 140 mm Hg, krevní tlak však snižujeme velmi pozvolna (ne více než o 10 mm Hg za měsíc) za použití nižších dávek antihypertenziv. U nemocných s výraznější systolickou hypertenzí je někdy nutné nejdříve dosáhnout tzv. mezicíle, tj. systolického krevního tlaku 150–160 mm Hg.
Výběr jednotlivých antihypertenziv
Při farmakoterapii hypertenze užíváme následující skupiny antihypertenziv: diuretika, betablokátory, ACE–inhibitory, dlouhodobě působící blokátory kalciových kanálů, antagonisty receptorů angiotenzinu II (AT1–blokátory), alfablokátory, centrálně působící látky a antihypertenziva s přímým vazodilatačním účinkem (přímé vazodilatátory). Poslední 3 uvedené třídy (tj. alfablokátory, centrálně působící látky a přímé vazodilatátory) jsou vhodné pouze v kombinaci.
Důkazy o snížení kardiovaskulární a cerebrovaskulární mortality existují pro diuretika, betablokátory, blokátory kalciových kanálů, inhibitory ACE a blokátory angiotenzinu II (AT1–blokátory).
Hlavní přínos z medikamentozníléčby hypertenze plyne z vlastního sníženíkrevního tlaku.
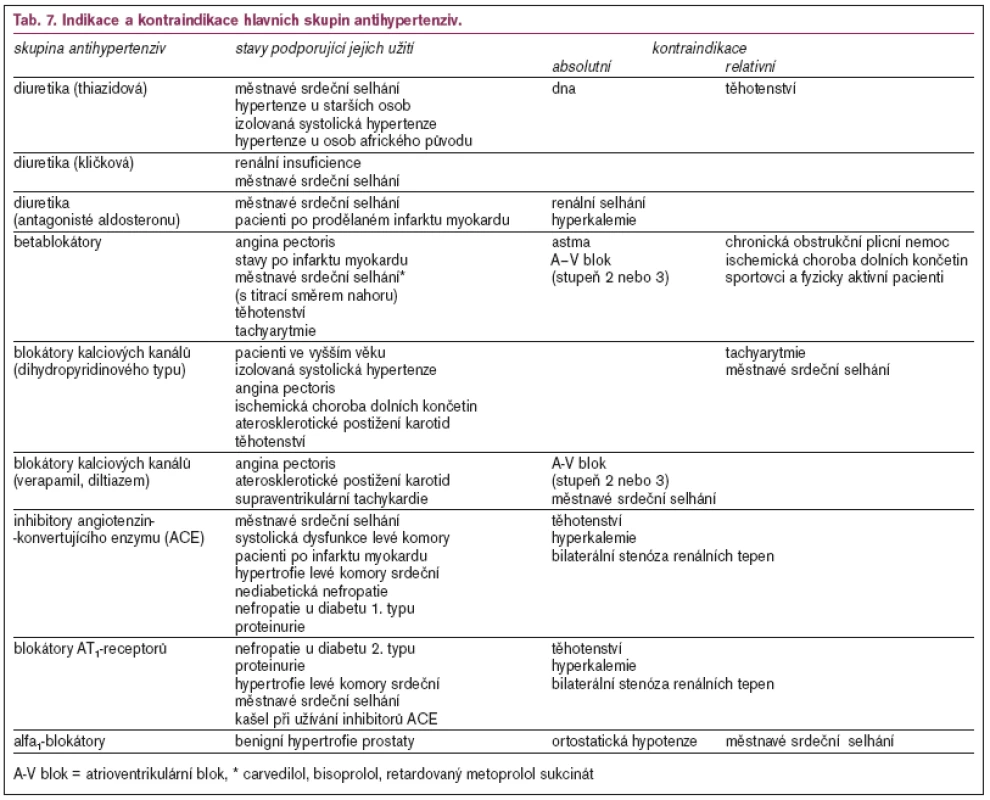
U některých skupin pacientů se mohou v některých účincích jednotlivé skupiny antihypertenziv lišit. Indikace a kontraindikace hlavních skupin antihypertenziv jsou uvedeny v tab. 7.
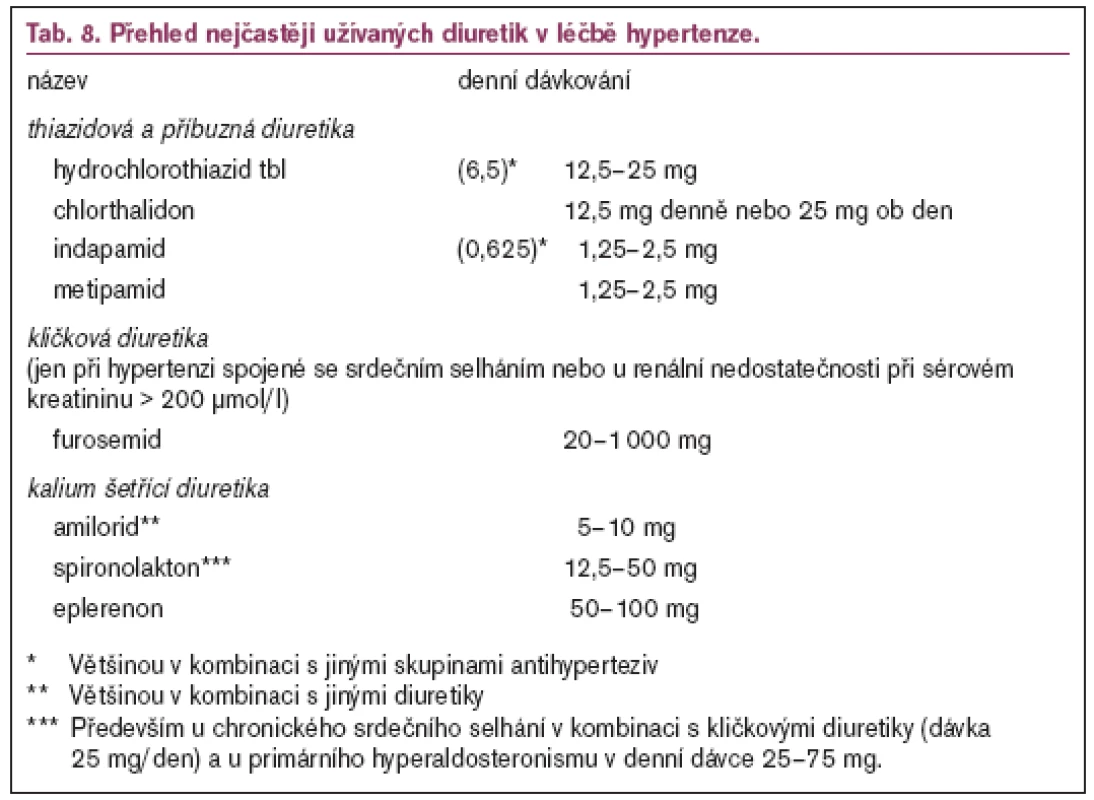
Diuretik (tab. 8) jako antihypertenziv prvé volby užíváme u hypertenze starších osob, při současné městnavé srdeční slabosti a u hypertenze provázené retencí sodíku a vody. K léčbě hypertenze využíváme především thiazidová diuretika v dávkách podstatně nižších než dříve, tj. 12,5–25 mg hydrochlorothiazidu za den, nebo chlortalidon 12,5 mg denně, nebo 25 mg ob den. Thiazidová diuretika mohou mít přechodný vliv na plazmatické koncentrace lipoproteinů, který však není spojen se zvýšením kardiovaskulární mortality. U starších osob naopak diuretika v malých dávkách snižují kardiovaskulární i celkovou mortalitu. Thiazidová diuretika mohou urychlit manifestaci diabetu, ale naproti tomu příznivě ovlivňují osteoporózu.
Novějších diuretik, jako jsou metipamid a indapamid, můžeme využít u diabetiků (nejčastěji jako součást kombinace antihypertenziv) nebo u nemocných s hyperlipoproteinemií. Působí mírně vazodilatačně, mají zanedbatelný natriuretický, ale zachovaný kaliuretický účinek.
Furosemid je indikován u hypertenzí provázených renální nedostatečností (při poklesu GF pod 0,5 ml/s, event. při hladině sérového kreatininu > 200 μmol/l), hypertenzní krizí nebo akutním levostranným srdečním selháním. Furosemid rovněž podáváme u hypertenze provázené těžšími formami chronického srdečního selhání.
Spironolakton je indikován především u chronického srdečního selhání (NYHA III nebo IV) v kombinaci s kličkovými diuretiky (dávka 25 mg/den) a u primárního hyperaldosteronismu v denní dávce 25–75 mg.
Diuretika indikujeme v léčbě hypertenze buď jako monoterapii, nebo častěji v kombinaci s jinými antihypertenzivy, jejichž účinek na snížení TK potencují.
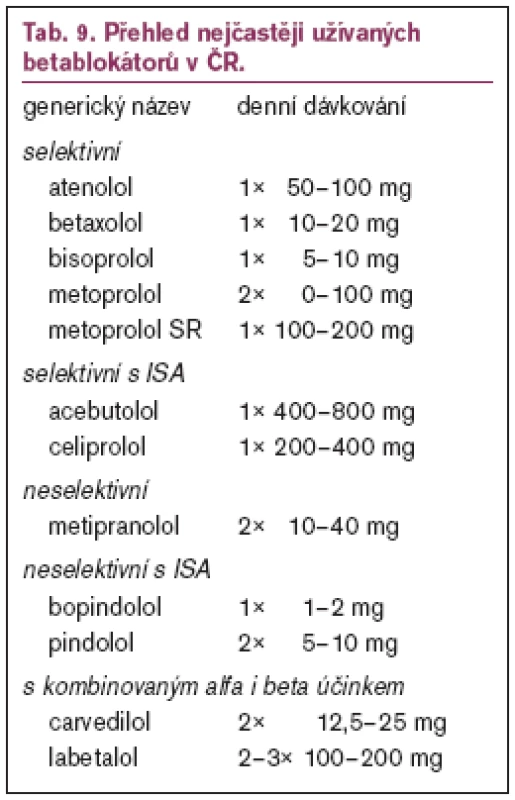
Blokátory betareceptorů patří mezi nejužívanější antihypertenziva vhodná jak k monoterapii mírné až středně závažné hypertenze, tak pro kombinační léčbu těžké hypertenze (s diuretiky, blokátory kalciových kanálů, ACEI nebo AT1–blokátory a látkami s alfaadrenergním účinkem).
Podle jejich afinity a vazby na beta1 – a beta2–receptory je dělíme na selektivní a neselektivní (tab. 9). Některé betablokátory mají i částečnou betaagonistickou aktivitu (vnitřní sympatická aktivita – ISA). Byly syntetizovány betablokátory, které mají ještě další aditivní působení – vazodilatační účinek (např. labetalol s alfablokujícím účinkem, nebo carvedilol, celiprolol).
Betablokátory jsou léky volby u hypertenze provázené ICHS, anginou pectoris, stavy po akutním infarktu myokardu a u hypertenze s hyperkinetickou cirkulací. Výhodné je jejich podání u tachyarytmií. U hypertenze starších osob je podáváme nejčastěji v kombinaci s diuretiky. Kardioselektivní betablokátory můžeme použít i u diabetiků a také u hypertenze v těhotenství. Betablokátory s mírnou ISA jsou vhodné u hypertenze provázející diabetes mellitus. Betablokátory se silně vyjádřenou ISA (pindolol) nemají kardioprotektivní účinek a nejsou vhodné pro pacienty s ICHS. Betablokátory se slabším ISA–účinkem tento nepříznivý účinek nemají. Některé betablokátory (carvedilol, bisoprolol, retardovaný metoprolol sukcinát) zlepšují prognózu nemocných s chronickým srdečním selháním. Léčbu zahajujeme malými dávkami, které jsou postupně titrovány směrem nahoru.
Betablokátory jsou kontraindikovány u asthma bronchiale, při atrio–ventrikulární blokádě II. a III. stupně, bradykardické formě sick–sinus syndromu a při akutním srdečním selhání.
Inhibitory angiotenzin–I–konvertujícíhoenzymu (ACEI) mají vedle svého antihypertenzního účinku i kardio–, vazo – a renoprotektivní efekt a nemají nepříznivé metabolické účinky. Jejich přehled je uveden v tab. 10. Captopril pro nutnost podávání ve 3 denních dávkách není vhodným lékem pro chronickou terapii hypertenze. Inhibitory ACE se středně dlouhým poločasem účinku (enalapril) je nutno k dosažení účinného snížení TK po celých 24 hodin podávat 2krát denně. Naproti tomu u dlouhodobě působících ACEI stačí obvykle 1 denní dávka.
ACEI využíváme v léčbě arteriální hypertenze buď jako monoterapii nebo u těžších forem hypertenze v kombinaci s jinými antihypertenzivy. Nejvhodnější je kombinace s diuretiky nebo blokátory kalciového kanálu.
ACEI jako lék volby indikujeme u arteriální hypertenze se srdečním selháním nebo s echokardiograficky prokázanou systolickou dysfunkcí levé komory srdeční i bez klinické manifestace srdečního selhání, dále u hypertoniků po infarktu myokardu i se zachovalou funkcí levé komory. Inhibotory ACE jsou dále indikovány u hypertenze při diabetes mellitus 1. typu provázeném diabetickou nefropatií a hypertenze při onemocnění ledvin provázeným proteinurií nebo renální insuficiencí.
Inhibitory ACE jsou dále vhodné u hypertenze spojené s hypertrofií levé komory srdeční, hyperlipoproteinemií, s diabetem bez nefropatie, u hypertenze starších osob a u hypertenze refrakterní na ostatní léčbu.
Inhibitory ACE (ramipril) zlepšují prognózu u vysoce rizikových nemocných (s ICHS, CMP, ICHDK nebo u diabetiků s dalším rizikovým faktorem) s normální funkcí levé komory (HOPE). Studie EUROPA rovněž prokázala prospěšnost z léčby inhibitory ACE (perindopril) i u nemocných s ICHS a normální systolickou funkcí levé komory. Podávání inhibitorů ACE je nově indikováno u každého pacienta s ischemickou chorobou srdeční.
Podávání ACEI u renovaskulární hypertenze a u osob s renální insuficiencí vyžaduje specifický, velmi opatrný postup a časté kontroly renálních funkcí (alespoň kreatininu a kalia v séru). Léčbu zahajujeme obvykle menšími dávkami a jen pozvolna dávky zvyšujeme za kontroly renálních funkcí.
Zvláštní indikací krátkodobého ACEI (captoprilu) je podání u urgentní hypertenzní krize v ambulantních podmínkáchnebo při akceleraci hypertenze.
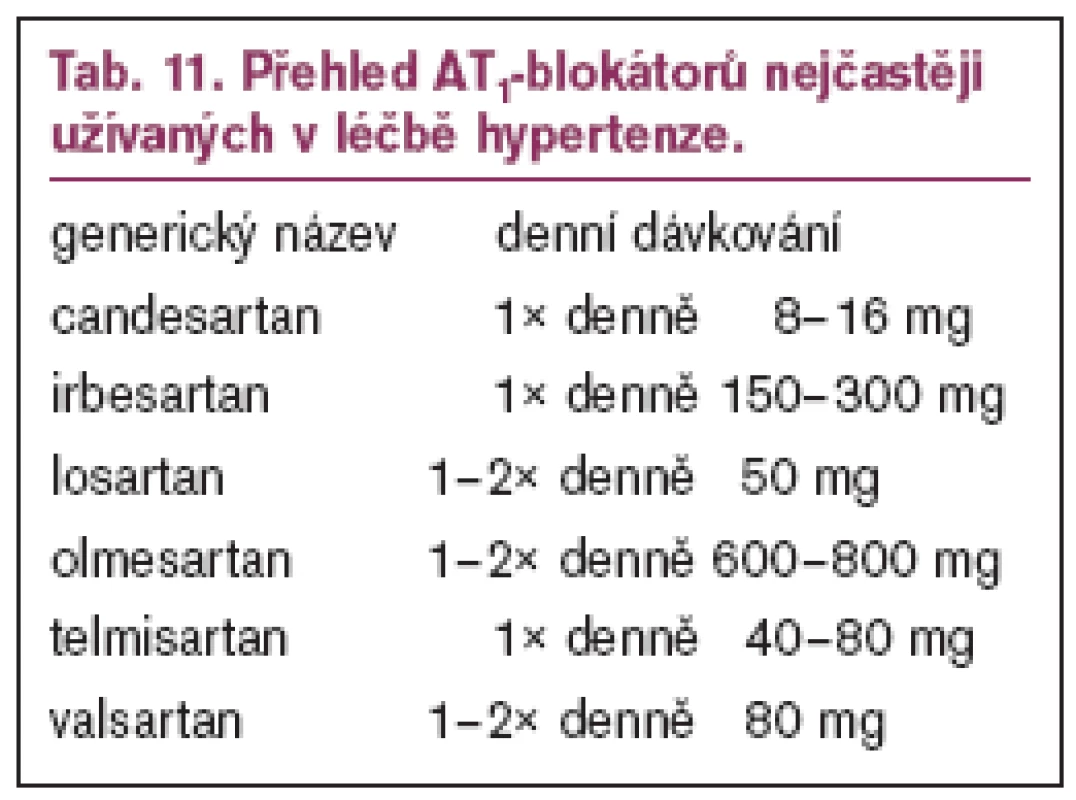
Inhibitory receptorů angiotenzinuII, typ AT1 (AT1–blokátory, sartany) je možné využít k léčbě hypertenze u diabetiků 2. typu s nefropatií, u pacientů s proteinurií, hypertrofií levé komory nebo srdečním selháním a při intoleranci ACEI pro kašel. Nefroprotektivní účinek AT1–blokátorů byl opakovaně prokázán u diabetiků 2. typu s nefropatií (RENAAL, IRMA–2, IDNT, MARVAL). Diabetici s EKG známkami hypertrofie levé komory profitovali více z léčby losartanem než atenololem. Přehled AT1 blokátorů je uveden v tab. 11.
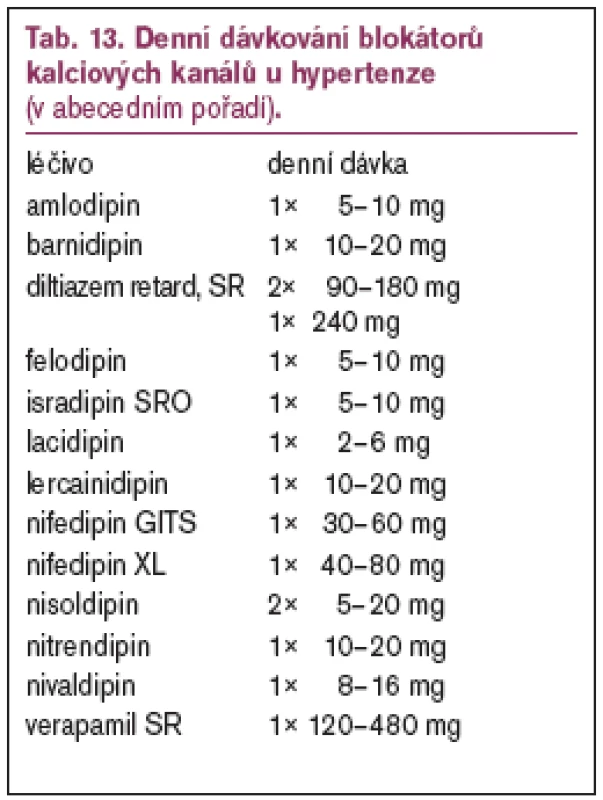
Blokátory kalciových kanálů (tab. 12 a 13) snižují TK systémovou vazodilatací. Nevyvolávají ortostatickou hypotenzi, nepodporují sklon k retenci sodíku a vody, neovlivňují negativně metabolizmus lipidů a glycidů, nevedou k bronchokonstrikci, příznivě ovlivňují regresi hypertrofie levé komory srdeční, průtok krve ledvinou a periferním řečištěm. Otoky končetin jsou projevem zvýšené propustnosti kapilár a nikoliv důsledkem zmnožení celkového extracelulárního objemu.
Studie Syst–Eur prokázala signifikantní pokles fatálních a nefatálních cerebrovaskulárních příhod (o 42 %) u izolované systolické hypertenze léčené nitrendipinem. Studie STOP–2, INSIGHT a NORDIL prokázaly rovnocennou účinnost dlouhodobě působících blokátorů kalciových kanálů s diuretiky a betablokátory v ovlivnění kardiovaskulární morbidity a mortality.
Blokátory kalciových kanálů (s výjimkou krátkodobě působících) jsou proto indikovány v léčbě hypertenze starších osob včetně izolované systolické hypertenze, dále u hypertenze provázené diabetes mellitus, chronickou obstrukční plicní nemocí, hypertrofií levé komory, paroxysmálními supraventrikulárními tachykardiemi (verapamil), renálním postižením a ischemickou chorobou dolních končetin. Blokátory kalciových kanálů je možno užít v léčbě hypertenze u těhotných. Isradipin i.v. může být použit v emergentních situacích.
Vzhledem k nepříznivému dlouhodobému účinku krátkodobě působících dihydropyridinů na výslednou kardiovaskulární mortalitu je třeba se jejich užití v léčbě hypertenze vystříhat, a to i v akutních stavech, kdy bylo dříve doporučováno podání nifedipinu. Tyto nepříznivé účinky nebyly prokázány u dihydropyridinů s dlouhodobým účinkem. Upozorňujeme, že z přípravků nifedipinu, je dostatečně retardován nifedipin XL a nifedipin GITS, jehož účinnost v prevenci kardiovaskulárních a cerebrovaskulárních komplikací byla prokázána ve studii INSIGHT.
Blokátory kalciových kanálů typu verapamilu, méně diltiazemu nejsou vhodné k léčbě hypertenze provázené srdeční slabostí nebo poruchami A–V vedení pro jejich negativně inotropní účinek a zpomalení sinoatriálního a atrioventrikulárního vedení.
Ostatní antihypertenziva
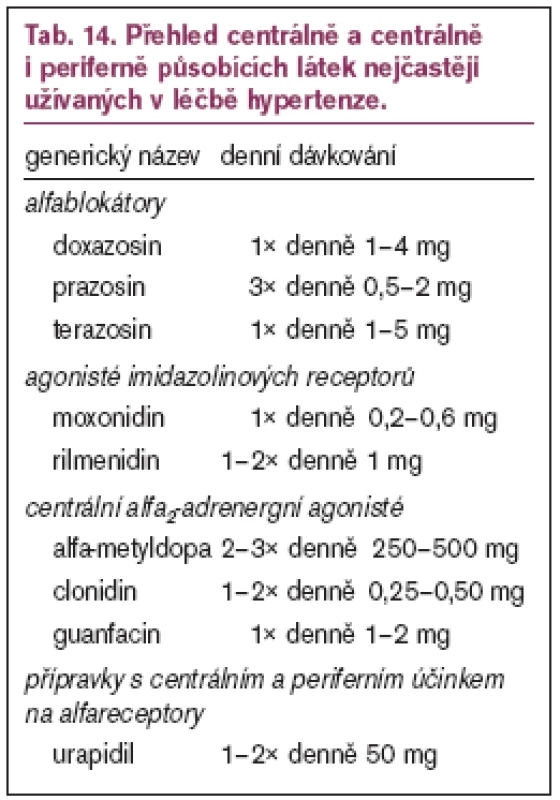
Centrálně, nebo centrálně i periferně účinkující léky z této skupiny (alfamethyldopa, clonidin, guanfacin, urapidil) jsou pro svůj sedativní účinek vhodné jako součást kombinace antihypertenziv k léčbě hypertenze spojené s psychickou tenzí, dále pro léčbu renální hypertenze, hypertenze s metabolickými odchylkami a u hypertenze při diabetes mellitus. Metyldopa stále zůstává hlavním lékem pro perorální léčbu hypertenze v těhotenství. Jejich přehled je uveden v tab. 14.
Nový typ centrálně působících antihypertenziv představují agonisté imidazolinových receptorů I1 v CNS (moxonidin, rilmenidin), které způsobují méně nežádoucích účinků (sedace, sucho v ústech) a při náhlém vysazení nenavozují rebound fenomen. Podávají se v 1 denní dávce a jsou metabolicky neutrální.
Blokátory periferních alfareceptorů (doxazosin, prazosin, terazosin) jsou indikovány v kombinaci s ostatními antihypertenzivy v léčbě těžké nebo rezistentní hypertenze. Na základě výsledků studie ALLHAT není doxazosin doporučován jako antihypertenzivum prvé linie. Pravděpodobně to bude platit i pro ostatní léky této skupiny. Doxazosin by rozhodně neměl být podáván nemocným s manifestním nebo latetním srdečním selháním. U prazosinu brání širšímu rozšíření prudký počáteční pokles TK (syndrom první dávky). Proto zahajujeme vždy minimální dávkou 0,5 mg na noc a teprve při dobré toleranci pozvolna zvyšujeme. V současné době preferujeme alfablokátory s delším poločasem účinku (doxazosin, terazosin).
Antihypertenziva s přímým vazodilatačním účinkem
Jejich antihypertenzní účinek je zprostředkován poklesem periferní cévní rezistence. Využívají se v léčbě esenciální hypertenze jen jako součást kombinační léčby. Vzhledem k časté reflexní tachykardii a zvýšeným metabolickým nárokům na myokard je výhradně kombinujeme s betablokátory, event. ještě s diuretiky. U nemocných s ICHS nejsou vhodná bez kombinace s bradykardizujícími látkami (betablokátory, verapamil, diltiazem).
Dihydralazin i.v. se využíval především v léčbě těhotenské hypertenze. Intravenózně podávaný dihydralazin již není považován za lék volby, protože jeho podávání je spojeno s větším výskytem nežádoucích účinků (častější hypotenze u matek, častější porod císařským řezem, častější abrupce placenty).
Minoxidil (denní dávka 2,5–5 mg, postupně zvyšovat až na 20–50 mg/den) je velmi účinné vazodilatační antihypertenzivum, ale vzhledem k velkému množství nežádoucích účinků je indikován jen u úporné rezistentní hypertenze jako součást kombinační léčby (vždy s betablokátory a diuretiky).
Parenterální nitráty (nitroglycerin, isosorbitdinitrát, nitroprusid sodný) – viz léčba hypertenzní krize.
Léčba hypertenzní krize
Hypertenzní krize je akutní, život ohrožující stav spojený s náhlým zvýšením TK. Je-li zvýšení TK provázeno poškozením cílových orgánů, hovoříme o emergentní situaci, pokud jsou potíže nemocných dané jen vysokou hypertenzí bez orgánových poškození, jde o urgentní situaci. Emergentní situace vyžadují hospitalizace na JIP nebo koronárních jednotkách s monitorací životních funkcí, urgentní situace lze léčit na běžném oddělení nebo i ambulantně při zajištění pravidelné klinické kontroly.
Základním léčebným postupem je u hypertenzní krize snížení TK: u emergentních situací většinou parenterálními antihypertenzivy, u urgentních situací často vystačíme jen s vystupňováním a zintenzivněním perorální antihypertenzní léčby. Výběr jednotlivých druhů antihypertenziv závisí na základním onemocnění, které k hypertenzní krizi vedlo, nebo ji provází:
U ischemických cévních mozkových příhod dochází v prvních dnech autoregulačním mechanizmem ke zvýšení TK, který po několika dnech klesá spontánně na původní hodnoty. Příliš intenzivní snížení TK v této fázi může být škodlivé pro porušení autoregulační rovnováhy a snížení průtoku krve v okolí ischemického ložiska. Pokud nejsou hodnoty TK enormně vysoké (> 200/120 mm Hg), nebo pokud není CMP provázená dalšími závažnými stavy jako jsou aortální disekce, srdeční selhání nebo akutní koronární syndrom, vyčkáváme raději s antihypertenzní léčbou. V případě nutnosti jsou indikovány parenterálně urapidil (počáteční dávka 12,5–25 mg i.v., pak pokračovat v i.v. infuzi do dávky 100 mg), labetalol (i.v. bolus 20–40 mg během 1 minuty a pak pokračovat v kontinuální infuzi rychlostí 1–2 mg/min, není vhodný při dysfunkci levé komory), esmolol (bolus 200 mg a pak 200–300 mg/hod.) a nověji je doporučován enalaprilát (0,625–1,25 mg). Naproti tomu nejsou vhodné dihydropyridinové blokátory kalciových kanálů a přímá vazodilatancia, protože svým vazodilatačním účinkem podporují vznik kolaterálního edému v okolí ischemického ložiska a zvyšují možnost sekundárních hemoragií.
U mozkového krvácení postupujeme podobně, jen TK snižujeme již od hodnot 160/110 mm Hg při opakované kontrole neurologického nálezu. Z léků jsou indikovány urapidil, labetalol a opatrně nitroprusid v infuzi (počáteční dávka 0,3 μg/kg/min, rychlost infuze se upravuje dle klinického stavu maximálně na rychlost 8 μg/kg/min.) s malou dávkou betablokátorů. Jinou eventualitou je podání nicardipinu 5–15 mg/hod. v i.v. infuzi nebo nimodipinu v počáteční dávce 1 mg/hod., při dobré toleranci zvyšovat o 2 mg/hod, dokud nedojde k výraznému poklesu TK.
Hypertenzní encefalopatie je indikována k parenterální léčbě labetalolem, esmololem, enalaprilátem. Je zde patrný určitý odklon od užití nitroprusidu sodného. Opatrně je třeba podávat urapidil, protože ve vyšších dávkách svým sedativním účinkem může zastřít poruchy vědomí dané vlastním mozkovým postižením. Nevhodná jsou antihypertenziva s vazodilatačním účinkem pro možnost zhoršování mozkového edému.
Hypertenzní krize při levostrannémsrdečním selhání je indikací pro léčbu parenterálními nitráty (nitroglycerin 0,5–10 mg/hod nebo isosorbit dinitrát 2–10 mg/hod v infuzi), potencovanou event podáním kličkového diuretika furosemidu (20–80 mg i.v.) a enalaprilátu. Podání nitroprusidu je hemodynamicky méně výhodné.
Akutní koronární syndromy přihypertenzní krizi jsou indikací pro léčbu parenterálními nitráty v kombinaci s urapidilem nebo esmololem či jinými betablokátory.
Disekce aorty vyžaduje urychlené snížení TK nejčastěji kombinací nitroprusidu sodného s betablokátory. Jinou alternativu představují labetalol, esmolol a urapidil.
Hypertenzní krizi při renálníinsuficienci léčíme podáním urapidilu nebo clonidinu, při hyperhydrataci vyššími dávkami furosemidu event extrakorporálními eliminačními metodami.
Feochromocytomovou krizi léčíme i.v. urapidilem nebo i.v. nitráty. Jako příprava k operaci nebo prevence peroperačního vzestupu TK je vhodná kombinace doxazosinu nebo dalšího periferního alfa1–blokátoru s betablokátorem.
Léčba hypertenze v těhotenství (viz další kapitola).
Cílové snížení TK u hypertenzní krize by mělo v průběhu první hodiny představovat 20–25 % výchozích hodnot, nebo dosažení TK 160–150/110–100 mm Hg. Prudký nekontrolovaný pokles TK může být nevýhodný u starších pacientů s koronární a cerebrovaskulární aterosklerózou. V dalších dnech pak ve snižování TK podle stavu nemocného postupně pokračujeme až do dosažení doporučovaných cílových hodnot.
U urgentních stavů, jako jsou např. akcelerovaná nebo maligní hypertenze, vystačíme s méně razantním a pozvolnějším snižováním v časovém horizontu několika hodin až 2 dnů. Ke snížení TK většinou vystačíme s intenzivnější léčbou perorálními antihypertenzivy. V případě neúspěchu využíváme parenterální antihypertenziva podobně jako u emergentní krize. Jako první pomoc v ambulantní praxi se osvědčilo podání krátce působícího captoprilu (12,5–50 mg) event. s diuretikem.
Hypertenze a diabetes
Hypertenze se vyskytuje častěji u diabetiků a výrazně zvyšuje riziko kardiovaskulárních komplikací. Hypertenze také akceleruje rozvoj diabetické retinopatie. Současný výskyt hypertenze a diabetu stoupá s věkem. Diabetes mellitus 1. typu je provázen hypertenzí nejčastěji v souvislosti s mikroalbuminurií, což znamená, že hypertenze je důsledkem renálního poškození. V době, kdy je diabetes 1. typu diagnostikován, je TK obvykle normální a v rozmezí normálních hodnot se pohybuje ještě dalších 5–10 let. Naproti tomu prevalence hypertenze u diabetiků 2. typu je velmi vysoká i v nepřítomnosti mikroalbuminurie a dále stoupá, objeví-li se mikroalbuminurie. Hodnoty krevního tlaku při léčbě výrazně ovlivňují prognózu diabetiků. Antihypertenzní léčba zpomaluje progresivní snižování ledvinných funkcí u diabetiků s hypertenzí, zvláště při současně přítomné proteinurii.
U všech pacientů s diabetem 2. typu, a to bez ohledu na výši krevního tlaku, je nutno doporučit režimová opatření (zejména snížení tělesné hmotnosti a omezení příjmu soli, tab. 15). Tato opatření mohou být dostatečná k normalizaci hodnot krevního tlaku u pacientů s vysokým normálním tlakem nebo s mírnou hypertenzí a mohou přispět k lepší kontrole hypertenze pomocí antihypertenziv.
Cílovými hodnotami, jichž je třeba dosáhnout ať už režimovými opatřeními nebo farmakologickou léčbou, jsou hodnoty nižší než 130/80 mm Hg. K dosažení těchto cílových hodnot je obvykle nutná kombinace antihypertenziv, lze užít kterékoli z dnes dostupných, účinných a dobře tolerovaných antihypertenziv. Existují důkazy pro renoprotektivní účinky léčby, jsou-li do kombinace pravidelně zařazeny inhibitory ACE u diabetiků 1. typu a blokátory AT1 receptorů u diabetiků 2. typu. Farmakologickou léčbu hypertenze zahajujeme při neúspěchu režimových opatření u diabetiků s vysokýmnormálním krevním tlakem (130–139/85–89 mm Hg). Jako lék 1. volby doporučujeme blokátor systému renin–angiotenzin.
Nález mikroalbuminurie u diabetiků 1. a 2. typu je indikací k zahájení antihypertenzníléčby, především blokátorem renin–angiotenzinového systému, a to bez ohledu na hodnotu krevníhotlaku.
V poslední době byla dokončena řada studií prokazující nižší incidenci (počet nových případů) diabetuu nemocných léčených inhibitory ACE neboAT1–blokátory. Z tohoto důvodu doporučujeme u všech hypertoniků s vyšší glykemií nalačno nebo poruchou glukózové tolerance zvážit podávání inhibitorů ACE nebo AT1–blokátorů.
Hypertenze v těhotenství
Hypertenzi v těhotenství nově definujeme rovněž pomocí absolutních hodnot TK (systolický TK ≥ 140 mm Hg nebo diastolický TK ≥ 90 mm Hg). Při výskytu hypertenze v těhotenství je nutno nejprve zodpovědět otázku, zda jde o hypertenzi pokračující v těhotenství z dřívější doby (tzv. preexistující hypertenzi) nebo gestační hypertenzi, která se objevuje obvykle po 20. týdnu těhotenství a buď je (tzv. preeklampsie) nebo není provázena proteinurií, event. preeklampsií naroubovanou na dřívější esenciální hypertenzi.
Nefarmakologická léčba má být zvažována u těhotných žen se systolickým TK 140–150 mm Hg nebo diastolickým TK 90–99 mm Hg (měřeno v ambulanci). Krátkodobá hospitalizace může být zapotřebí pro diagnózu a vyloučení těžké gestační hypertenze (preeklampsie), kde jediným účinným léčebným prostředkem je porod. Paliativní léčba závisí na hodnotách krevního tlaku, gestačním stáří a přítomnosti ostatních rizikových faktorů pro matku a plod. Paliativní léčba zahrnuje těsnou monitoraci, omezení aktivit a klid na lůžku. Nedoporučuje se omezení soli v potravě. Podobně není v těhotenství doporučována redukce hmotnosti, a to ani u obézních žen (nebezpečí nízké porodní hmotnosti a nižší následný růst). Podávání nízkých dávek kyseliny acetylsalicylové (60–80 mg denně) se doporučuje u žen s vysokým rizikem rozvoje gestační hypertenze.
Systolický krevní tlak ≥ 170 mm Hg nebo diastolický krevní tlak ≥ 110 mm Hg u těhotných musí být považován za závažnou situaci s nutností hospitalizace. Z farmakologické léčby by měl být zvažován labetalol i.v. nebo metyldopa či nifedipin perorálně. Intravenózně podávaný dihydralazin již není považován za lék volby, protože jeho podávání je spojeno s větším výskytem nežádoucích účinků (častější hypotenze u matek, častější porod císařským řezem, častější abrupce placenty).
Prahovou hodnotou pro zahájení antihypertenzní léčby jsou hodnoty systolického krevního tlaku 140 mm Hg nebo diastolického krevního tlaku 90 mm Hg u žen s gestační hypertenzí bez proteinurie nebo s pre–existující hypertenzí před 28. týdnem těhotenství. Medikamentózní léčbu hypertenze zahajujeme při stejných prahových hodnotách u žen s gestační hypertenzí a proteinurií nebo při výskytu symptomů (bolest v epigastriu, poruchy vidění nebo silné bolesti hlavy) kdykoliv v těhotenství. Medikamentózní léčba hypertenze je zahajována při stejných prahových hodnotách TK u preexistující hypertenze za přítomnosti doprovodných onemocnění nebo při orgánovém postižení a dále u preexistující hypertenze a naroubované gestační hypertenze. V ostatních případech se doporučuje zahajovat medikamentózní léčbu hypertenze při hodnotách systolického krevního tlaku 150 mm Hg nebo diastolického krevního tlaku 95 mm Hg. U nepříliš závažné hypertenze je základem léčby metyldopa (lék 1. volby) nebo labetalol. Atenolol a metoprolol lze bezpečně podávat v pozdější fázi těhotenství (léky 2. volby). Blokátory kalciových kanálů jsou považovány za bezpečné. Pokud se současně podává magnezium sulfát, který je vhodný k prevenci a léčbě křečí, potenciální synergismus může navodit těžkou hypotenzi. Podávání inhibitorů ACEa AT1-blokátorů (sartanů) je v těhotenství kontraindikováno. Diuretika jsou doporučována v nízkých dávkách u chronické hypertenze, pokud byla podávána i před těhotenstvím. Diuretika jsou rovněž doporučována u pacientek senzitivních na sůl. Podávání diuretik naopak není doporučováno u gestační hypertenze s proteinurií.
Nemocné s preeklampsií a jejími komplikacemi hospitalizujeme, monitorujeme klinické příznaky, diurézu, tělesnou hmotnost, TK, event alteraci plodu. Tento postup vyžaduje komplexní péči porodníka, internisty, event kardiologa a v případě, že i přes intenzivní péči a léčbu narůstají příznaky s hrozící eklampsií, těhotenství předčasně ukončujeme.
Jako známky hrozící eklampsie se uvádí zvýšení TK nad 160/110 mm Hg, bolesti hlavy, poruchy vizu, krvácení do sítnice, exsudáty a edém papily, proteinurie 0,2–2,0 g/24 hod, zvyšování kreatininu v plazmě, hyperurikemie. Pokles destiček pod 200000/μl a zvýšení hepatálních enzymů (ALT, AST) jsou již projevy počínajícího HELLP (Hemolysis, Elevated Liver enzymes, Low Platelet count) syndromu.
Hypertenze a laktace
Kojení nezvyšuje krevní tlak matky. Všechna antihypertenziva užitá matkou se vylučují do mateřského mléka. Většina z nich se vyskytuje ve velmi nízkých koncentracích, výjimku představují betablokátory, kromě propranololu a nifedipinu, které se vyskytují v obdobných koncentracích jako v plazmě matky.
Protidestičková léčba
Protidestičková terapie (zejména kyselinou acetylsalicylovou – ASA – v nízkých dávkách) je vhodná u pacientů s již prodělanou kardiovaskulární příhodou (pokud u nich nehrozí zvýšené riziko krvácivých komplikací), neboť bylo prokázáno, že snižuje riziko cévní mozkové příhody a infarktu myokardu.
Podávání ASA v nízkých dávkách se ukázalo prospěšné (pokles rizika infarktu myokardu je významnější než zvýšení rizika krvácení) u hypertoniků ve věku nad 50 let s již středně zvýšenou plazmatickou koncentrací kreatininu nebo s vysokým celkovým kardiovaskulárním rizikem.
U hypertoniků je vhodné zahájit podávání nízkých dávek ASA až po dosažení uspokojivé kontroly krevního tlaku.
Hypolipidemická léčba
Statiny by měly být podávány hypertonikům s manifestní ICHS, ICHDK, po proběhlé CMP nebo TIA a diabetikům (všem diabetikům 2. typu, diabetikům 1. typu s mikroalbuminuriií), u kterých není nefarmakologickou léčbou dosaženo cílové hodnoty celkového cholesterolu 4,5 mmol/l a LDL–cholesterol 2,5 mmol/l. V ostatních případech doporučujeme podávání statinů u hypertoniků s 10letým rizikem fatální kardiovaskulární příhody ≥ 5 % (tabulky SCORE), pokud u nich nebylo dosaženo cílových hodnot (celkový cholesterol 5,0 nebo LDL–cholesterolu 3,0 mmol/l) nefarmakologickou léčbou.
IV. Primární a sekundární prevencearteriální hypertenze
V primární prevenci arteriální hypertenze se uplatňuje dosažení ideální tělesné hmotnosti, omezení přívodu kalorií a tuků, omezení nadměrného přívodu sodíku a alkoholu (> 30 g/den), zvýšení fyzické aerobní aktivity. Zároveň intervenujeme i další rizikové faktory ICHS, např. kouření.
Sekundární prevence spočívá v časném odhalení nemocných s existující hypertenzí (cca 1/3 pacientů o své hypertenzi neví). Lze toho dosáhnout nikoliv širokými populačními akcemi, ale měřením TK při každé návštěvě v ordinaci kteréhokoliv lékaře a měřením TK u rizikových skupin (potomci z hypertenzních rodin, diabetici).
Podle výsledků velkých metaanalýz účinná léčba hypertenze významně přispívá ke snížení kardiovaskulární (o 16 %) a cerebrovaskulární mortality (až o 42 %). Léčba hypertenze příznivě ovlivňuje mikroalbuminurii a proteinurii u renálních komplikací esenciální hypertenze a u nemocných s diabetes mellitus zpomaluje pokles renálních funkcí.
V. Další postupy
Pro zlepšení adherence pacientů prakticky k celoživotní léčbě přispívá edukace pacientů, domácí měření TK a používání dlouhodobě působících antihypertenziv, která jsou podávána jen 1krát denně a mají dostatečný účinek po celých 24 hodin. Mohou tak příznivě ovlivnit zvýšený vznik cerebrovaskulárních příhod v pozdních nočních hodinách a koronárních příhod v ranních hodinách. Lázeňská léčba má jen nespecifický účinek daný změnou denního režimu, stravování a fyzické aktivity.
Otištěno se svolením České společnosti pro hypertenzi
doc. MUDr. Renata Cífková, CSc., odd. preventivní kardiologie IKEM
Zdroje
1. 1993 Guidelines for the management of mild hypertension: memorandum from WHO/ISH meeting. Guidelines subcommittee. J Hypertens 1993; 11 : 905–918.
2. 1999 World Health Organization–International Society of Hypertension Guidelines for the management of hypertension. Guidelines subcommittee. J Hypertens 1999; 17 : 151–183.
3. 2003 European Society of Hypertension–European Society of Cardiology guidelines for the management of arterial hypertension. Guidelines Committee. J Hypertens 2003; 21 : 1011–1053.
4. The 1998 Report of the Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure. Arch Intern Med 1988; 148 : 1023–1038.
5. Expert consensus document on angiotensin converting enzyme inhibitors in cardiovascular disease. The Task Force on ACE–inhibitors of the European Society of Cardiology. Eur Heart J 2004; 25(16): 1454–1470.
6. Conroy RM, Pyöräla K, Fitzgerald AP et al. Estimation of ten–year risk of fatal cardiovascular disease in Europe: the SCORE Project. Eur Heart J 2003; 11 : 987–1003.
7. De Backer G, Ambrosioni E, Borch–Johnsen K et al. Executive summary. European guidelines on cardiovascular disease prevention in clinical practice. Third Joint Task Force of European and other societies on cardiovacular disease prevention in clinical practice. Eur Heart J 2003; 24 : 1601–1610.
8. Horký K, Widimský J sr, Cífková R et al. Doporučení diagnostických a léčebných postupů u arteriální hypertenze (verze 2000). Cor Vasa 2001; 1(Supl K): 6–15.
9. Chobanian AV, Bakris GL, Black HR et al. The Seventh Report of the Joint National Committee on Prevention, Detection, Evaluation and Treatment of High Blood Pressure. JAMA 2003; 19 : 2560–2572.
10. Widimský J et al. Hypertenze. 2. vyd. Praha: Triton 2004.
Štítky
Detská kardiológia Interné lekárstvo Kardiochirurgia Kardiológia
Článek Aortální stenóza
Článok vyšiel v časopiseKardiologická revue – Interní medicína
Najčítanejšie tento týždeň
2005 Číslo 1- Parazitičtí červi v terapii Crohnovy choroby a dalších zánětlivých autoimunitních onemocnění
- I „pouhé“ doporučení znamená velkou pomoc. Nasměrujte své pacienty pod křídla Dobrých andělů
- Intermitentní hladovění v prevenci a léčbě chorob
- Statinová intolerance
- Monoklonální protilátky v léčbě hyperlipidemií
-
Všetky články tohto čísla
- Praktické aspekty a novinky ve farmakologické léčbě arytmií
- Trimetazidin v léčbě anginy pectoris a ostatních forem ICHS
- Renesance antialdosteronik v soudobé kardiologii
- Klinické studie ukončené, přednesené nebo publikované v poslední době
- Michael Aschermann et al. Kardiologie. Praha: Galén 2004. 1540 s. ISBN 8072622900
- Doporučení diagnostických a léčebných postupů u arteriální hypertenze – verze 2004
- Srdce v obraze lidových rčení
- Srdeční infarkt a změny počasí – další možné souvislosti
- Aortální stenóza
- Rehabilitace po infarktu myokardu
- Professor Medicinae Internae, Jiří Widimský
- Tomáš Baťa, podpůrce moderních trendů ve zdravotní péči, se zařadil mezi dlouhověké
- Kardiologická revue – Interní medicína
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Aortální stenóza
- Doporučení diagnostických a léčebných postupů u arteriální hypertenze – verze 2004
- Trimetazidin v léčbě anginy pectoris a ostatních forem ICHS
- Praktické aspekty a novinky ve farmakologické léčbě arytmií
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy