-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Incidentálna paratyreoidektómia pri chirurgickej liečbe ochorení štítnej žľazy
Incidental Parathyroidectomy in Surgical Treatment of Thyroid Gland Diseases
Introduction:
Incidental parathyroidectomy is one of the complications of thyroid surgery. In this study, we investigated the frequency, risk factors, clinical and laboratory symptoms of incidental parathyroidectomy.Materials and methods:
The retrospective study included 419 patients who had undergone thyroid surgery in our department between January 2011 and December 2013. The incidental parathyroidectomy was identified based on the pathological reports. For statistical purpose we use the CHI – test.Results:
419 patients were enrolled in the study. The number of incidental parathyroidectomy cases was determined as 26 (6.2%). In 3 cases, two parathyroid glands were excised. The laboratory values of hypocalcaemia were observed in 133 patients (31.74%), 29 of them had clinical symptoms of hypocalcaemia (6.92%). In the group of 26 patients with the incidental parathyroidectomy, there were 5 of them with clinical and laboratory signs of hypocalcaemia. In the group of 393 patients without incidental parathyroidectomy, there were 128 patients (32.57%) with low calcium levels and 24 patients (6.1%) with clinical signs of hypocalcaemia. In the group of patients with incidental parathyroidectomy the rate of clinical signs of hypocalcaemia was statistically higher (P=0.01).
Risk factors for inadvertent parathyroid resection included malignant etiology (P<0.05). Bilateral thyroid resection wasn't significant risk factor (P>0.05).Conclusion:
Papillary thyroid carcinoma is the risk factor of the incidental parathyroidectomy. In the group of patients with incidental parathyroidectomy the rate of symptomatic hypocalcaemia is significantly higher.Keywords:
incidental parathyroidectomy, hypocalcaemia, parathyroid glands, thyroid surgery
Autoři: M. Žárska; P. Hanzel; A. Hajtman
Působiště autorů: Klinika ORL a ChHaK JLF UK a UNM v Martine, prednosta prof. MUDr. A. Hajtman, Ph. D.
Vyšlo v časopise: Otorinolaryngol Foniatr, 64, 2015, No. 4, pp. 201-204.
Kategorie: Původní práce
Souhrn
Úvod:
Incidentálna paratyreoidektómia je jedna z komplikácií chirurgickej liečby ochorení štítnej žľazy. V našej štúdii sme skúmali jej incidenciu, určovali faktory, ktoré zvyšujú riziko incidentálnej paratyreoidektómie, hodnotili jej vplyv na pooperačnú klinickú a laboratórnu hypokalciémiu.Metodika:
V retrospektívnej štúdii sme hodnotili 419 pacientov, u ktorých bola vykonaná operácia štítnej žľazy na Klinike ORL a ChHaK JLF UK a UNM v Martine od januára 2011 do decembra 2013. Výskyt náhodného odstránenia prištítneho telieska sme zisťovali na základe výsledkov histologických vyšetrení resekátov. Na spracovanie výsledkov a určenie miery štatistickej významnosti sme použili CHI - kvadrát test.Výsledky:
Z celkového počtu 419 chorých bola incidentálna paratyreoidektómia potvrdená u 26 pacientov (6.2 %), u 3 chorých z tohto počtu boli náhodne extirpované 2 prištítne telieska. Pooperačné laboratórne príznaky hypokalciémie sme pozorovali u 133 pacientov (31,74 %), klinické príznaky sa vyskytovali u 29 pacientov (6,92 %). Z 26 chorých s potvrdenou incidentálnou paratyreoidektómiou malo klinické a laboratórne príznaky hypokalciémie 5 pacientov (19,23 %). V súbore 393 chorých, u ktorých boli prištítne telieska zachované, sme laboratórnu hypokalciémiu potvrdili u 128 pacientov (32,57 %), u 24 chorých (6,1 %) bola laboratórna hypokalciémia sprevádzaná aj klinickými prejavmi. Potvrdili sme štatisticky významne vyšší výskyt parestézíí u pacientov s náhodne exstirpovaným prištítnym telieskom (P=0,01). Pri hodnotení vplyvu histologickej diagnózy na výskyt incidentálnej paratyreoidektómie sme potvrdili štatisticky významne vyšší výskyt náhodného odstránenia prištítneho telieska pri papilárnom karcinóme štítnej žľazy (P<0,05). Rozsah výkonu nemal štatisticky významný vplyv na výskyt incidentálnej paratyreoidektómie (P>0,05).Záver:
Papilárny karcinóm štítnej žľazy je rizikový faktor výskytu incidentálnej paratyreoidektómie. U pacientov s náhodne odstráneným prištítnym telieskom je výskyt parestézií vyšší.Kľúčové slová:
incidentálna paratyreoidektómia, hypokalciémia, prištítne telieska, chirurgia štítnej žľazyÚVOD
Tyreoidektómia sa v 21. storočí stala bezpečným a efektívnym liečebným postupom, ktorý je spojený s minimálnou morbiditou a uspokojivými liečebnými výsledkami (11).
Najčastejšia pooperačná komplikácia chirurgickej liečby ochorení štítnej žľazy je pooperačná tranzientná hypokalciémia, ktorá vzniká ako následok devaskularizácie, traumy alebo náhodnej excízie prištítneho telieska (6).
Incidencia pooperačnej hypokalciémie je pomerne vysoká. U 1,6-50 % pacientov je pooperačne laboratórne potvrdená tranzientná hypokalciémia, trvalú hypokalciémiu zistíme u 1,5-4 % operovaných (6). Incidentálna paratyreoidektómia je histopatologicky potvrdená u 6,4-30 % pacientov (4).
Ďalšie komplikácie, s ktorými sa stretávame u 5 % chorých, sú krvácanie z operovanej oblasti, infekcia operačnej rany, tvorba serómu v rane a keloidu v mieste kožného rezu (3). Najobávanejšou komplikáciou je poranenie návratného nervu, ktoré pri jednostrannom poškodení môže viesť k trvalej poruche hlasovej funkcie. Obojstranné poranenie môže spôsobiť kritické zúženie hlasivkovej štrbiny.
Prištítne telieska sú malé, párovo usporiadané útvary žltohnedej farby, uložené na laterálnej strane lalokov štítnej žľazy, spravidla v kontakte s väzivom capsula propria. Najčastejšie sú štyri, avšak stretaváme sa s variáciami ich počtu od 2 do 6 (19), resp. až 19 (15). Horné prištítne telieska sú najčastejšie lokalizované posterolaterálne od horného pólu štítnej žľazy, 1 cm nad krížením a. thyroidea inferior a n. laryngeus reccurens. Uloženie dolných prištítnych teliesok vykazuje väčšiu variabilitu, spravidla ich nachádzame posteriórne od dolného pólu štítnej žľazy, alebo v tyreotymickom ligamente, v ktorom prebiehajú aj ich vyživujúce cievy (3, 5).
Arteriálne zásobenie prištítnych teliesok je zabezpečené najmä prostredníctvom vetiev a. thyroidea inferior, v menšej miere sa na ich cievnom zásobení podieľa a. thyroidea superior. V 45 % prípadov nachádzame anastomózu medzi hornou a dolnou tyreoidálnou artériou (12). Pri operáciách štítnej žľazy je dôležité prištítne telieska identifikovať a zachovať ich aj s neporušeným cievnym zásobením.
MATERIÁL A METODIKA
Retrospektívnou štúdiou sme zisťovali výskyt incidentálnej paratyreoidektómie pri chirurgickej liečbe ochorení štítnej žľazy. Do štúdie boli zaradení chorí liečení na Klinike ORL a ChHaK JLF UK a UNM v Martine od januára 2011 do decembra 2013. Probandi boli rozdelení podľa pohlavia, rozsahu operačného výkonu a histopatologickej diagnózy. Hodnotili sme počet pacientov, u ktorých bola laboratórne potvrdená hypokalciémia, určovali sme kvantitatívny vzťah medzi poklesom sérovej hladiny celkového a ionizovaného kalcia a klinickými príznakmi hypokalciémie a skúmali sme vplyv incidentálnej paratyroidektómie na pokles sérovej hladiny celkového a ionizovaného vápnika. Laboratórne sme hypokalciémiu definovali ako pokles sérovej koncentrácie celkového vápnika pod 2,20 mmol/l a ionizovaného vápnika pod 0,80 mmol/l. Pooperačná kalciémia bola kontrolovaná v deň operácie vo večerných hodinách, následne v prípade klinických prejavov hypokalciémie každý deň až do ústupu ťažkostí. Deň pred operáciou bola kalciémia v rámci mineralogramu kontrolovaná u pacientov liečených diuretikami, diabetikov a u chorých s ochorením obličiek. U ostatných sme predpokladali fyziologickú hodnotu kalciémie. Na spracovanie dát sme použili CHI – kvadrát test, miera štatistickej významnosti bola stanovená ako P<0,05.
VÝSLEDKY
Na Klinike ORL a ChHaK JLF UK a UNM v Martine bola v r. 2011-2013 vykonaná operácia štítnej žľazy u 419 chorých, 346 žien (82,58 %) a 73 mužov (17,42 %). Z celkového počtu bola u 235 pacientov (56,09 %) vykonaná totálna tyreoidektómia, u 68 (16,23 %) pravostranná hemityreoidektómia a u rovnakého počtu chorých ľavostranná hemityreoidektómia. Totálnu tyreoidektómiu spolu s elektívnou disekciou oblasti VI v jednom alebo dvoch krokoch podstúpilo 48 pacientov (11,46 %).
Porovnanie pacientov s náhodne odstráneným prištítnym telieskom so zvyškom súboru
Zo súboru 419 pacientov bola incidentálna paratyreoidektómia histopatologicky potvrdená u 26 chorých (6,2 %). Jedno prištítne teliesko bolo identifikované v 23 resekátoch, v troch boli opísané 2 prištítne telieska.
Zo skupiny 23 pacientov s náhodne odstráneným jedným prištítnym telieskom sme klinické a laboratórne príznaky hypokalciémie diagnostikovali u štyroch pacientov. Z troch chorých, u ktorých boli náhodne exstirpované 2 prištítne telieska, mal potvrdenú laboratórnu hypokalciémiu a parestézie 1 pacient.
V súbore 393 chorých, u ktorých boli prištítne telieska zachované, sme laboratórne hypokalciémiu potvrdili u 128 pacientov, u 24 z nich bola laboratórna hypokalciémia sprevádzaná aj klinickými prejavmi. Tie sa vyskytovali pri priemernej sérovej koncentrácii 1,78mmol/l celkového vápnika (1,44-1,96 mmol/l) a 0,95 mmol/l ionizovaného vápnika (0,741-1,182 mmol/l).
V súbore chorých s náhodne odstráneným prištítnym telieskom bol potvrdený štatisticky významne vyšší výskyt klinických prejavov hypokalciémie v porovnaní s pacientmi, u ktorých boli prištítne telieska zachované (P=0,01). Naopak, výskyt laboratórnej hypokalciémie u chorých s incidentálnou paratyreoidektómiou nebol štatisticky významne vyšší v porovnaní s druhou skupinou (P<0,05).
Výskyt incidentálnej paratyreoidektómie podľa diagnózy
Zastúpenie incidentálnej paratyreoidektómie pri jednotlivých histopatologických diagnózach uvádzame v tabuľke 1. V našom súbore sa potvrdil štatisticky významne vyšší výskyt náhodného odstránenia prištítneho telieska u pacientov s histologicky verifikovaným papilárnym karcinómom štítnej žľazy.
Tab. 1. Výskyt incidentálnej paratyreoidektómie podľa diagnózy. 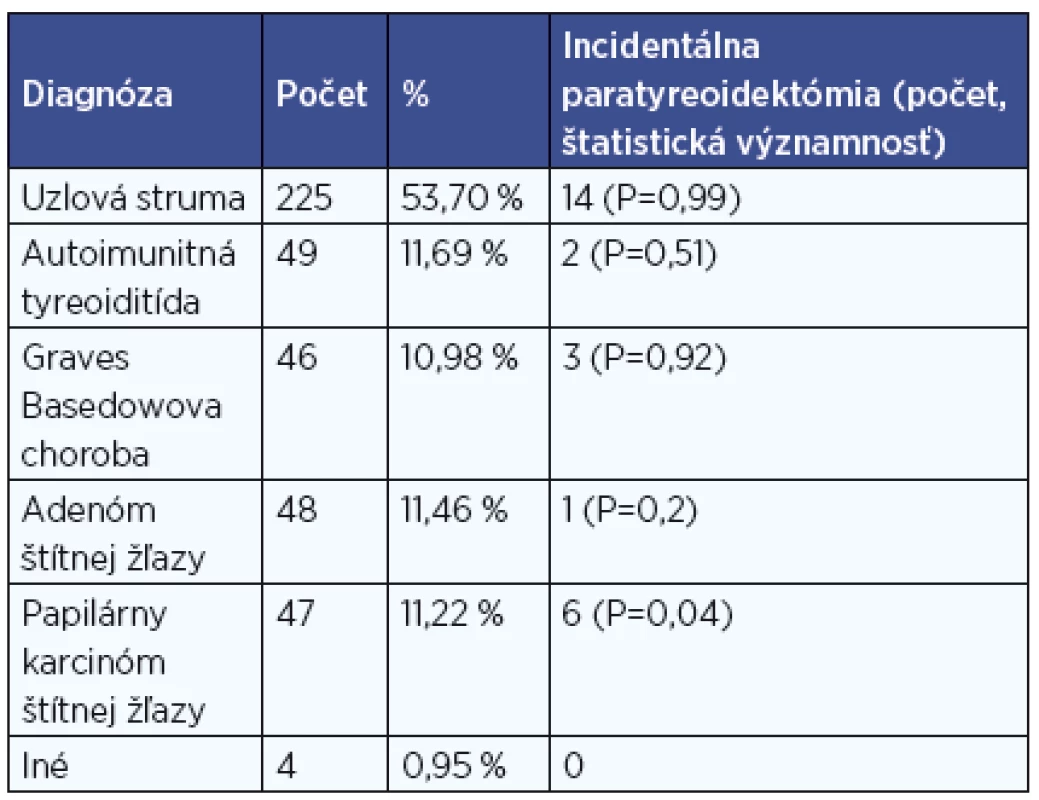
Výskyt incidentálnej paratyreoidektómie podľa rozsahu výkonu
Zastúpenie incidentálnej paratyreoidektómie podľa rozsahu výkonu uvádzame v tabuľke 2. V našej práci nebol potvrdený štatisticky významný vplyv rozsahu výkonu na náhodné odstránenie prištítneho telieska.
Tab. 2. Výskyt incidentálnej paratyreoidektómie podľa rozsahu výkonu. 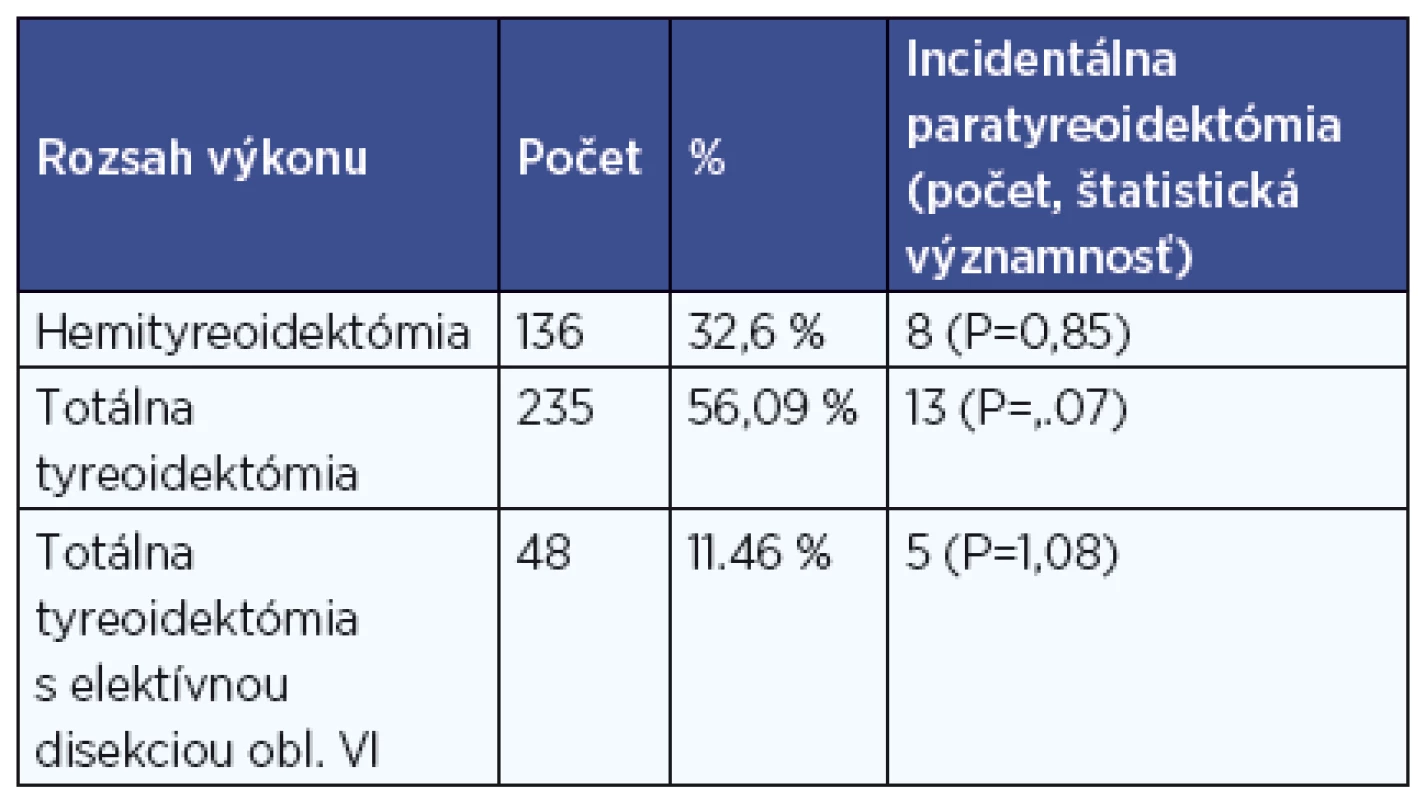
DISKUSIA
Výskyt komplikácií pri chirurgickej liečbe ochorení štítnej žľazy je v dnešnej dobe relatívne nízky. V literatúre sa stretávame s veľkou diskrepaciou v údajoch o incidencii jednotlivých komplikácií. Prechodná paréza návratného nervu sa podľa literárnych zdrojov vyskytuje u 4 %-12 % chorých, percentuálny výskyt trvalého poškodenia návratného nervu je 0,2 %-8,1 % (20). Riziko poškodenia návratného nervu je vyššie pri chirurgickej liečbe karcinómu štítnej žľazy, Graves –Basedowovej chorobe a reoperáciách (9).
Krvácanie po operácii štítnej žľazy pozorujeme u 1,6 %-2,1 % chorých. Výskyt tejto komplikácie je vyšší u pacientov starších ako 45 rokov, chorých s chronickým ochorením obličiek, poruchou hemostázy a zápalovým ochorením štítnej žľazy (20). Ďalšími potenciálnymi komplikáciami sú infekcia operačnej rany, tvorba serómu a keloidu.
Jednou z najčastejších komplikácií operácií štítnej žľazy je prechodná alebo trvalá hypokalciémia. Tranzientnú hypokalciémiu pozorujeme v 1,6 %-50 % prípadov, trvalá hypokalciémia pretrváva u 1,5 %-4 % chorých (10, 15). Častou príčinou hypokalciémie je poranenie prištítnych teliesok (8), preto je nevyhnutná ich peroperačná identifikácia a protekcia. Ak prištítne teliesko nie je počas chirurgického výkonu vizualizované, riziko poranenia sa zvyšuje. Rôzny počet prištítnych teliesok a ich anatomické variácie sú faktory, ktoré ovplyvňujú riziko poranenia, porušenia ich krvného zásobenia, a incidentálnej paratyreoidektómie (1).
V našej práci sme skúmali vplyv incidentálnej paratyreoidektómie na pooperačnú hypokalciémiu. Khairy a kol. potvrdili signifikantne vyšší výskyt klinickej a laboratórnej hypokalciémie po náhodnom odstránení prištítneho telieska (11). V iných prácach vzťah medzi incidentálnou paratyreoidektómiou a pooperačnou hypokalciémiou nebol dokázaný (17, 21). My sme v našej štúdii potvrdili štatisticky významne vyšší výskyt klinických prejavov hypokalciémie po náhodnom odstránení prištítneho telieska. Z troch chorých, ktorým boli náhodne exstirpované dve prištítne telieska, mal parestézie jeden pacient, zvyšní dvaja pacienti klinické ani laboratórne príznaky hypokalciémie nemali. Výskyt laboratórnej hypokalciémie u chorých s incidentálnou paratyreoidektómiou nebol štatisticky významne vyšší v porovnaní s druhou skupinou (P>0,05).
Percentuálne zastúpenie incidentálnej paratyreoidektómie pri chirurgickej liečbe ochorení štítnej žľazy je podľa literárnych údajov 2,3 %-31,0 % (6,7). V našom súbore bolo náhodné odstránenie prištítneho telieska potvrdené u 6,2 % pacientov.
Youssef a kol. a Campos a kol. retrospektívnou štúdiou určili tri rizikové faktory, ktoré signifikantne zvyšujú riziko incidentálnej paratyreoidektómie – reoperácia, konkomitantná disekcia centrálneho kompartmentu pri karcinóme štítnej žľazy a histologicky potvrdené malígne ochorenie štítnej žľazy (21). V ďalších prácach sa okrem spomenutých faktorov potvrdil štatisticky významne vyšší výskyt náhodne odstráneného prištítneho telieska pri tyreoiditíde (11, 14). Lokalizácia prištítnych teliesok vo vzťahu k väzivovému púzdru štítnej žľazy tiež výrazne mení riziko incidentálnej paratyreoidektómie. Extrakapsulárne umiestnené prištítne telieska je môžné peroperačne identifikovať a predísť ich poškodeniu. Naopak, subkapsulárna a intraparenchymatózna lokalizácia prištítnych teliesok sťažuje ich identifikáciu a chirurgickú protekciu.
Pri hodnotení vplyvu typu ochorenia na náhodné odstránenie prištítneho telieska sa v našom súbore potvrdil štatisticky významne vyšší výskyt incidentálnej paratyreoidektómie u pacientov s histologicky verifikovaným papilárnym karcinómom štítnej žľazy (P<0,05). Naopak, vyšší výskyt náhodnej paratyreoidektómie u pacientov s autoimunitnou tyreoiditídou, ktorá je podľa literálnych zdrojov ďalším rizikovým faktorom, potvrdený nebol.
V literatúre sa uvádza štatisticky významný vzťah medzi incidentálnou paratyreoidektómiou a chirurgickou liečbou v rozsahu totálnej tyreoidektómie (6, 11, 17), ktorý sa v našom súbore nepotvrdil. U pacientov po hemityreoidektómii sme klinické príznaky hypokalciémie nepozorovali, preto môžeme predpokladať, že dve intaktné žliazky postačujú na zabezpečenie dostatočnej sérovej koncentrácie vápnika.
ZÁVER
Incidentálna paratyreoidektómia bola v našom súbore potvrdená u 6,2 % pacientov. Výskyt tejto komplikácie bol štatisticky signifikantne vyšší v skupine pacientov s papilárnym karcinómom štítnej žľazy. U chorých s náhodne odstráneným prištítnym telieskom bol potvrdený štatisticky významne vyšší výskyt parestézíí. Pri operáciách štítnej žľazy je preto dôležitá identifikácia prištítnych teliesok, šetrné zaobchádzanie s nimi a zachovanie neporušeného cievneho zásobovania každého z nich.
Adresa ke korespondenci:
MUDr. Miroslava Žárska
Klinika ORL a ChHaK JLF UK a UNM
Kollárova 2
036 01 Martin
Slovenská republika
e-mail: miroslava.zarska@gmail.com
Zdroje
1. Abboud, B.: Topographic anatomy and arterial vascularization of the parathyroid glands: practical application. Presse Med., 13, 1996, 25, s. 1156-1161.
2. Begarmashi, R., Becouarn, G., Roncera,Y. J., Arnaud, J. P.: Morbidity of thyroid surgery. Am. J. Surg., 176, 1998, 1, s. 71-75.
3. Butterworth, P. C., Nicholson, M. L.: Surgical anatomy of the parathyroid glands in secondary hyperparathyroidism. J. R. Coll. Surg. Edinb., 43, 1998, s. 271-273.
4. Campos, N. S., Cardozo, L. P., TanioS, R. T., de Oliveira, B. C., Guimaraes, A.V., Dedivitis, R. A., Macopito, L. F.: Risk factors for incidental parathyroidectomy during thyroidectomy. Brazilian Journal of Otorhinolaryngology, 78, 2012, 1, s. 75-61.
5. Čihák, R.: Anatomie 2. Grada Publishing, Praha, 2002, s. 406-407.
6. Erbil, Y., Barbados, U., Ozbey, N., Aral, F., Ozarmagan, S.: Risk factors of incidental parathyroidectomy after thyroidectomy for benign thyroid disorders. International Journal of Surgery, 7, 2009, 1, s. 58-61.
7. Gourgiotis, S., Moustafellos, P., Dimopoulos, N., Papaxoinis, G., Baratsis, S., Hadjivannakis, E.: Inadvertent parathyroidectomy during thyroid surgery: the incidence of a complication of thyroidectomy. Langenbecks Arch. Surg., 134, 2006, 6, s. 557-560.
8. Halsted, W. S., Evans, H. M.: The parathyroid glandules. Their blood supply and their preservation in operations upon the thyroid gland. Ann. Surg., 46, 1907, s. 489-506.
9. Chiang, F. Y., Wang, L. F., Huang, Y. F., Lee, K. W., Kuo, W. R.: Recurrent laryngeal nerve palsy after thyroidectomy with routine identification of the recurrent laryngeal nerve. Surgery, 137, 2005, 3, s. 342-347.
10. Ignatovic, M., Cuk, V., Ozegovic, A., Cerovic, S., Kostic, Z, Romic, P.: Early complications in surgical treatment of thyroid diseases: analysis of 2100 patients. Acta Chir. Iugosl., 50, 2003, 3, s. 155-175.
11. Khairy, G. A., Al-Saif, A.: Incidental parathyroidectomy during thyroid resection: incidence, risk factors, and outcome. Ann. Saudi Med., 31, 2011, 3, s. 274-278.
12. Nobori, M., Saiki, S., Tanaka, N., Harihara, Y., Shindo, S., Fujimoto, Y.: Blood supply of the parathyroid gland from the superior thyroid artery. Surgery, 115, 1994, 4, s. 417-423.
13. Ondik, M. P., McGinn, J., Ruggiero, F., Goldenberg, D.: Unintentional parathyroidectomy and hypoparathyroidism in secondary central compartment surgery for thyroid cancer. Head Neck, 32, 2010, 4, s. 262-266.
14. Ozogul, B., Nuran Akcav, M., Kisaoglu, A., Atamanalp, S. S., Ozturk, G., AvdinlI, B.: Incidental parathyroidectomy during thyroid surgery: risk factors, incidence, and outcomes. Turk. J. Med. Sci., 44, 2014, 1, s. 84-88.
15. Pattou, F., Combermale, F., Fabre, S., Carnaille, B., Decoulx, M., Wemeau, J. L., Racadot, A., Proye, C.: Hypocalcemia following thyroid surgery: incidence and prediction of outcome. World J. Surg., 22, 1998, 7, s. 718-724.
16. Sakorafas, G. H., Stafyla, V., Bramis, C., Kotsifopoulos, N., Kolettis, T., Kassaras, G.: Incidental parathyroidectomy during thyroid surgery: an underappreciated complication of thyroidectomy. World J. Surg., 29, 2005, 12, s. 1539-1543.
17. Sasson, A. R., Pingpank, J. F., Wetherington, R. W., Hanlon, A. L., Ridge J. A.: Incidental parathyroidectomy during thyroid surgery does not cause transient symptomatic hypocalcemia. Arch. Otolaryngol. Head Neck Surg., 127, 2001, 3, s. 304-308.
18. Udelsman, R., Chen, H.: The current management of thyroid cancer. Adv. Surg., 33, 1999, s. 1-27.
19. Wang, C.: The anatomic basis of parathyroid surgery. Ann. Surg., 183, 1976, 3, s. 271-275.
20. Weiss, A., Lee, K. C., Brumund, K. T., Chang, D. C., Bouvet, M.: Risk factors for hematoma after thyroidectomy: results from the nationwide inpatient sample. 156, 2014, 2, s. 399-404.
21. Youssef, T., Gaballah, G., Abd-Elaal, E., El-Dosoky, E.: Assessment of risk factors of incidental parathyroidectomy during thyroid surgery: A prospective study. International Journal of Surgery, 8, 2010, 3, s. 207-211.
Štítky
Audiológia a foniatria Detská otorinolaryngológia Otorinolaryngológia
Článok vyšiel v časopiseOtorinolaryngologie a foniatrie
Najčítanejšie tento týždeň
2015 Číslo 4- Subkutánne vs. intravenózne imunoglobulíny u pacientov s CLL
- Facilitovaná subkutánna imunoglobulínová terapia u seniorov s imunodeficienciami v reálnej praxi
- fSCIG v reálnej klinickej praxi u pacientov s hematologickými malignitami
-
Všetky články tohto čísla
- Projekt moderního časopisu
- Úloha Narrow Band Imaging (NBI) v hodnocení leukoplakií hrtanu
- Chirurgická liečba rinofymy
- Infračervené lasery versus klasická technika při tonzilektomii
- Incidentálna paratyreoidektómia pri chirurgickej liečbe ochorení štítnej žľazy
- Narůstající incidence HPV pozitivních orofaryngeálních karcinomů
- Psychogenní porucha sluchu u dětí
- Zánětlivý pseudotumor spánkové kosti
- Papilární karcinom v mediální krční cystě
- 3rd Congress of European ORL-HNS
- XVI. RINOFEST – demonštračný kurz septorinoplastiky a endoskopickej chirurgie prínosových dutín
- Studijní pobyt v Centru chirurgie hrtanu a hlasové rehabilitace v Bostonu
- Maastrichtská Master Class profesora Hermana Kingmy
- International Workshop on Nasal and Sinus Surgery, Lacrimal System Surgery
-
Kutvirtova cena 2014
Výsledky soutěže o nejlepší publikaci České společnosti otorinolaryngologie a chirurgie hlavy a krku 2014 - K úmrtí primáře MUDr. Josefa Maňáka
- Karcinomy dutiny ústní a hltanu
- Rejstříky
- Otorinolaryngologie a foniatrie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Zánětlivý pseudotumor spánkové kosti
- Narůstající incidence HPV pozitivních orofaryngeálních karcinomů
- Psychogenní porucha sluchu u dětí
- Papilární karcinom v mediální krční cystě
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



