-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Role audiologických metod v diagnostice lézí mostomozečkového koutu
Role of Audiological Methods in Diagnostics of Lesions in the Pontocerebellar Angle
Diagnosis of diseases of the bridge-fronted area even during sophisticated imaging methods may not be easy. It is based, in particular, on the MR brain, which, however, due to a large number of patients, often with non-specific symptoms (hypacusis, vertigo, tinnitus, headache), cannot serve as the first-choice examination method. In addition, organic changes are not always more visible than functional changes that are always primary and precede the bearing finding Because the vast majority of patients come with symptoms of hearing impairment, we can rely on audiological examinations. The detailed otoneurological and audiological examination thus becomes an important method for the diagnosis of organic bearing lesions in the bridge-cerebellum angle. We present a set of 5499 patients examined from 2008 to 2017 in the otoneurological laboratory of AUDIO-Fon Brno. On the basis of a complete otoneurological examination, it was found that in 523 patients the disorder is not an otogenous disorder but has another source of difficulty - a suspected central lesion. According to the audiological methods, it was determined that 130 patients from the group were predisposed to occupational disability in the retrocochlear region. All of them were tested for MR in the area. In 21 cases, the lesion was confirmed. The thesis analyzes the clinical problems of these patients, the audiological finding and the time lag between audiological and imaging examinations. Audiological methods appear to be a reliable and affordable method in patients with non-specific symptoms, which may be a symptom of the involvement of the mosquito node.
Keywords:
audiology, audiologic methods, cerebellopontine angle, neurinomas
Autoři: E. Kadaňková 1,2; M. Lejska 1; Z. Kadaňka 2
Působiště autorů: AUDIO-Fon centr. s. r. o., Brno 1; Klinika neurologie, Fakultní nemocnice Brno Bohunice 2
Vyšlo v časopise: Otorinolaryngol Foniatr, 67, 2018, No. 3, pp. 49-54.
Kategorie: Původní práce
Souhrn
Diagnostika chorob mostomozečkového koutu i v době sofistikovaných zobrazovacích metod nemusí být jednoduchá. Opírá se zejména o vyšetření NMR mozku, které však vzhledem k velkému množství pacientů, často s nespecifickými příznaky (hypacusis, vertigo, tinnitus, bolesti hlavy), nemůže sloužit jako vyšetřovací metoda první volby. Kromě toho ne vždy jsou organické změny viditelnější než změny funkční, které jsou vždy primární a předcházejí ložiskový nález. Vzhledem k tomu, že valná většina pacientů přichází s příznaky postižení v oblasti sluchově rovnovážné, můžeme se opřít o audiologická vyšetření. Podrobné otoneurologické a audiologické vyšetření se tak stává významnou metodou pro diagnostiku organických ložiskových lézí mostomozečkového koutu. Prezentujeme soubor 5499 pacientů vyšetřených od roku 2008 do roku 2017 v otoneurologické laboratoři AUDIO-Fon Brno. Na základě kompletního otoneurologického vyšetření bylo možno konstatovat, že u 523 pacientů se nejedná o postižení otogenní, ale má jiný zdroj potíží - suspektní centrální léze. Podle audiologických metod (třmínkové reflexy a ABR) bylo stanoveno, že u 130 pacientů z uvedené skupiny je předpoklad ložiskového postižení v retrokochleární oblasti. U všech bylo provedeno vyšetření NMR na uvedenou oblast. Ve 21 případech pak byla ložisková léze potvrzena. V práci je podán rozbor klinických potíží těchto pacientů, audiologický nález a časová prodleva mezi audiologickým a zobrazovacím vyšetřením a hlavně je uveden případ, kdy výsledky audiologických objektivních vyšetření byly přesnější než samotná NMR. Audiologické metody se jeví jako spolehlivá a dostupná metoda u pacientů s nespecifickými příznaky, které mohou být projevem postižení mostomozečkového koutu.
klíčová slova:
audiologie, audiologické metody, mostomozečkový kout, neurinomy
ÚVOD
Diagnostika chorob mostomozečkového koutu, především organických ložiskových lézí (vestibulárních schwannomů), i v době sofistikovaných zobrazovacích metod nemusí být jednoduchá. Stále nám může unikat řada pacientů s touto závažnou diagnózou, především proto, že symptomy mohou být podceněny nebo považovány za přechodné a banální či vykázány jako fyziologický projev stárnutí organismu. Téměř všichni pacienti přicházejí k lékaři s projevy v oblasti sluchově rovnovážné (1, 5,12, 13), a proto se s nimi nejprve setkává otorinolaryngolog, případně foniatr. V učebnicích ORL je vždy upozornění, že každý otorinolaryngolog se již ve své praxi s vestibulárním schwannomem setkal, ale velmi často jsou jeho příznaky přehlédnuty. Vzhledem k vysoké četnosti těchto příznaků v populaci (především závratí, poruchy sluchu a tinnitu) je třeba, abychom měli možnost pacienty vyšetřit metodami, které jsou jednak dostupné a současně mají také vysokou validitu. Takovými metodami jsou audiologická vyšetření pomocí objektivních audiologických vyšetřovacích metod. Přestože za konečnou diagnostiku je pokládána v současnosti provedení NMR ohrožené oblasti mozku, bylo by takové vyšetření u všech pacientů se závratěmi, ztrátou sluchu či tinnitem časově zdlouhavé, provedením náročné a finančně drahé. Kromě toho ne vždy jsou organické změny viditelnější než změny funkční, které jsou vždy primární a vždy předcházejí ložiskový nález. Proto se jako metody první volby primární diferenciace uplatňují metody audiologické a otoneurologické.
Termín mostomozečkový kout se v odborné literatuře poprvé objevuje v r. 1902, kdy ho Henneberg a Koch použili k popsání dvou případů oboustranného vestibulárního swannomu jako tzv. Kleinhirnbrückenwinkel (s Kleinhirn = mozeček, e Brücke = most, r Winkel = kout) (10). Mostomozečkový kout je trojúhelníkovitý prostor mezi mozečkem (cerebellum) a mostem (pons Varoli) vyplněný mozkomíšní tekutinou, lokalizovaný za pyramidou, pod tentoriem, laterálně od pontu a ventrálně od cerebella. Obsahuje hlavový nerv V. (n. trigeminus), VI. (n. abducens), VII. (n. facialis) a VIII.(n. vestibulocochlearis), flocculus, laterální recesus IV. komory mozkové, dále a. cerebelli superior a a. cerebelli anterior inferior (21).
Tumory mostomozečkového koutu jsou relativně časté a tvoří cca 10 % všech intrakraniálních nádorů. Mohou primárně vyrůstat z mozkových cisteren, cévních či nervových struktur, zbytků embryonální tkáně nebo ze skalních či lebečních kostí. Stejně tak mohou být sekundární jako exofytické tumory mozkového kmene nebo komor (1, 3). Nejčastěji vyskytujícím se nádorem této lokalizace je vestibulární schwannom (80-94 %), dále pak meningeomy (3-10 %) a epidermoidy (2-4 %). Méně časté jsou schwannomy lícního a trojklanného nervu (2). Jiné patologické procesy v této lokalitě tvoří méně než jedno procento případů (6). Vestibulární schwannom je intrakraniální extraaxiální nádor, který vyrůstá ze schwannových buněk vestibulární porce n VIII (1).
Nejběžnější klinické symptomy spojené s vestibulárním schwannomem jsou způsobené tlakem na kochleární a vestibulární část VIII. hlavového nervu a projevují se nejčastěji senzorineurální postupně narůstající jednostrannou ztrátou sluchu, jednostranným tinnitem či závrativým stavem (1, 9, 11, 12, 13), což zcela koresponduje i se souborem našich pacientů. Zřídka se vyskytují parestezie obličeje či paréza n. facialis či postižení trigeminu - ztráta korneálního reflexu a hypestezie v obličeji (22). Masivní tumory mohou způsobit bolesti hlavy, nevolnost, postižení dalších kraniálních nervů, mozečkové symptomy či příznaky hydrocefalu, což je ovšem vzácné (20) a v našem souboru jsme tyto potíže nezaznamenali.
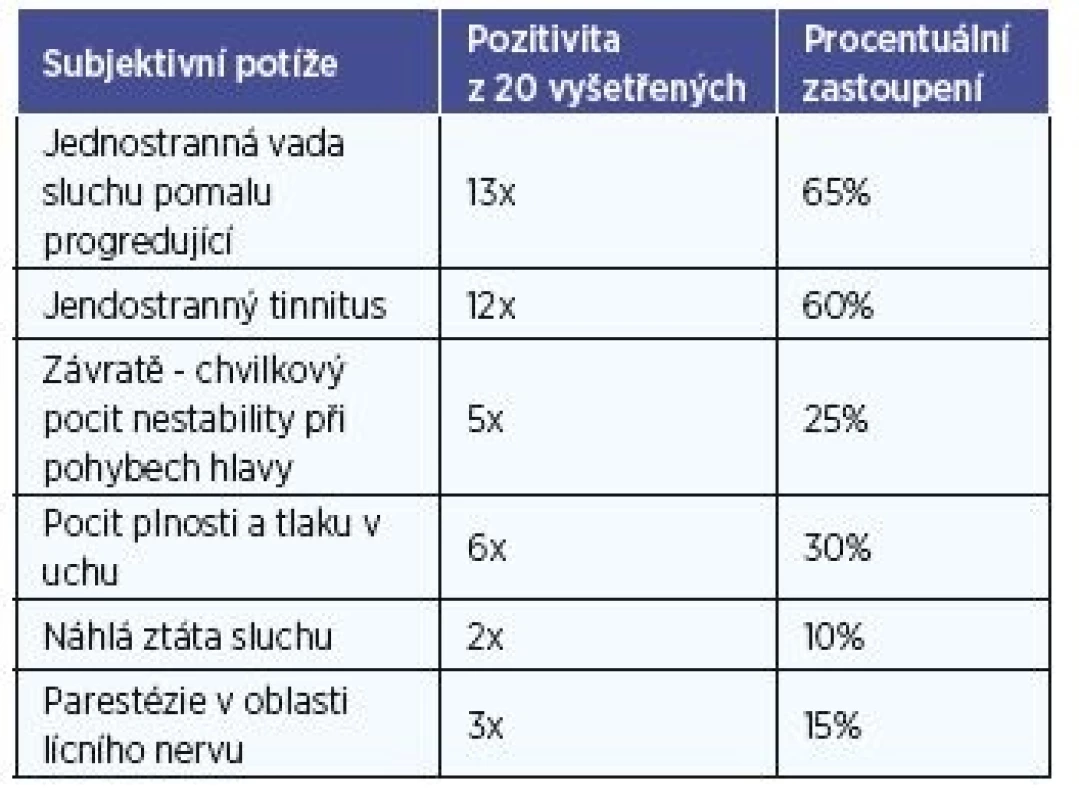
V práci je podán rozbor pacientů, kteří podstoupili otoneurologické vyšetření v letech 2008-2017 na klinice AUDIO-Fon centr. s.r.o. Toto komplexní vyšetření bylo indikováno především pro diferenciální diagnostiku závrativých stavů, jednostranných senzorineurálních progredujících vad sluchu, jednostranný tinnitus a náhlé idiopatické ztráty sluchu (tab. 1, tab. 2).
Tab. 2. Tympanometrie a třmínkové reflexy. 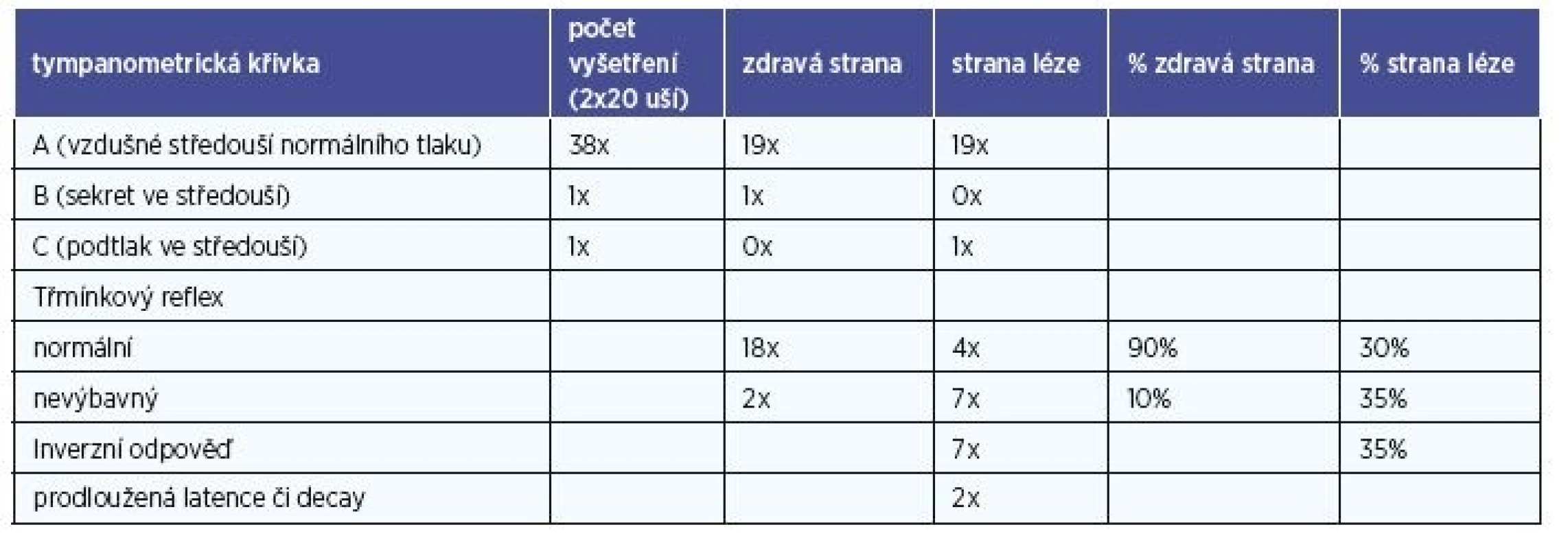
SOUBOR PACIENTŮ A METODIKA
Zde předkládaná práce vychází z retrospektivní studie. Během 10 let (tj. od roku 2008 do roku 2017) bylo v otoneurologické laboratoři pracoviště AUDIO-Fon centr Brno vyšetřeno pro závratě, tinnitus nebo asymetrické vady sluchu 5499 pacientů. U všech těchto jedinců bylo provedeno kromě dalších i kompletní audiologické a otoneurologické vyšetření s cílem posoudit funkčnost sluchově rovnovážného aparátu v jeho periferní i centrální porci. Audiologické vyšetření v otoneurologické laboratoři obsahuje vyšetření prahovou tónovou audiometrií, vyšetření pomocí metod impedanční audiometrie (tj. tympanometrická křivka a vyšetření třmínkových reflexů), vyšetření ABR (sluchové kmenové evokované potenciály), příp. vyšetření otoakustických emisí.
Kromě audiologických metod bylo cíleně provedeno podrobné vyšetření anamnestické, vyšetření na spontánní či provokované vestibulární jevy, orientační vyšetření hlavových nervů, vyšetření posturografické či kraniokorpografické a pak vyšetření elektronystagmografické s posouzením spontánní nystagmické aktivity, polohovacích či kalorických nystagmických jevů. Je třeba zdůraznit, že pacienti jsou vždy odesíláni z odborných ORL nebo neurologických ambulancí. Mají základní vyšetření již provedeno.
V souboru 5499 pacientů mělo jasnou otologickou etiologii závrativého stavu celých 4976 (benigní polohová závrať, vestibulopatie (7, 14), vestibulární neuritida, endogenní závrativé stavy jako vestibulární paroxysmus či M. Meniere a další). U zbývajících 523 pacientů byla otogenní příčina vyloučena. Základní soubor pak tvoří právě těchto 523 pacientů s neotogenním závrativým stavem.
Soubor 523 pacientů s neotogenními příznaky byl na základě vyšetření třmínkových reflexů a ABR rozdělen na skupinu s normálními výsledky těchto audiologických vyšetření, což bylo u 393 vyšetřovaných. Zbývajících 130 pacientů mělo jasné příznaky retokochleárního postižení – ipsi třmínkové reflexy a ABR (viz výsledky).
Impedanční audiometrie (tympanometrie + třmínkové reflexy)
Vyšetření bylo prováděno na přístroji Interacoustic C49 podle standardizované metodiky Interacoustic a klinických doporučení (9). Pro účely posouzení oblasti mostomozečkového koutu jsou využívány ipsilaterální akustickou stimulací vyvolané třmínkové reflexy (15).
Sluchové evokované potenciály nadprahové (ABR)
Vyšetření evokovaných sluchových potenciálů bylo provedeno na přístroji ABR firmy Bio-Logic USA. Jako stimul byl použit nefiltrovaný akustický klik v repetici 26 Hz s ohlušením nevyšetřovací strany -20 dB. Hodnoceno bylo vždy PC zprůměrnění 1000 či 2000 sweepů. Hodnocení grafického záznamu ABR bylo standardní – podle neurologické i audiologické metodiky (15, 19).
Magnetická rezonance (NMR)
Vyšetření NMR bylo provedeno na přístroji GE Healthcare - Optima MR 450w GEM 1,5 T. Standardní protokol zahrnoval sekvence T1WI, T2WI, DWI, FLAIR v transverzálních, sagitálních a koronárních řezech se zaměřením na oblast mostomozečkového koutu, dále 3D DRIVE v transverzální rovině. U všech nemocných bylo vyšetření doplněno i podáním kontrastní látky (sloučeniny gadolinia), postkontrastně sekvence T1 TSE s tenkými řezy (2-3 mm).
VÝSLEDKY
Z celkového množství 5499 pacientů, kteří byli vyšetřováni pro závrativé stavy, tinnitus či jednostrannou progredující vadu sluchu, bylo na základě kompletního audiologického a otoneurologického vyšetření stanoveno, že u 523 vyšetřovaných se jednoznačně nejedná o otogenní periferní stav, tedy postižení vestibulo kochleární. Na základě klinického průběhu závrativých stavů je jednalo o postižení v centrální rovnovážné části, což reprezentuje 8,73 % základního souboru. Skupina 523 pacientů s centrálním postižením byla na základě vyšetření ipsilaterálně vyvolaného třmínkového reflexu a vyšetření ABR rozdělena na skupinu pacientů, kteří měli audiologické výsledky odpovídající periferní sluchové vadě, nebo zcela normální. Tak byla vyloučena organická ložisková léze mostomozečkového koutu, a to u 393 pacientů. U zbývajícího počtu, tedy 130 pacientů, bylo opět na základě ipsilaterálněího třmínkového reflexu a ABR stanoveno podezření na ložiskový nález retrokochleární lokalizace, což je 2,36 % z celé základní skupiny 5499 pacientů a 24,86 % ze skupiny neotogenních postižení.
U těchto 130 pacientů bylo provedeno vyšetření NMR mozku, které potvrdilo ložiskovou lézi v oblasti sluchově rovnovážného nervu u 21 pacientů, 4,02 % všech centrálních typů postižení a dokonce 16,15 % ze skupiny se suspektní retrokochleární ložiskovou lézí. Schwanommy sluchověrovnovážného nervu jsou v běžné populaci zachycovány po propuknutí klinických potíží v 1-2 % (11). Naše výsledky překračují uvedenou validitu více jak 10x. Z rozboru byl dále vyloučen nejmladší pacient (21 let), u kterého byl následně potvrzen m. Recklinghausen, jako genetická léze, tedy ne vestibulární schwannom ve vlastním slova smyslu.
Takto vytvořený soubor 20 pacientů se sestává ze 4 mužů ve věku 40-52 let, s průměrným věkem 46,5 let a 16 žen, od 28 do 72 let, s věkovým průměrem 51,5 let. Subjektivní potíže pacientů jsou uvedeny v tabulce 1. U všech pacientů se jednalo o subjektivní potíže funkčního charakteru, které přivádějí nemocného k lékaři. Patří sem jako nejčastější příčina jednostranná senzorineurální vada sluchu a jednostranný tinnitus. Závrativé stavy, pocit zalehnutí a plnosti v uchu jsou velmi častými doplňujícími příznaky. Náhlou ztrátu sluchu jsme zaznamenali ve dvou případech a parestezie v průběhu lícního nervu ve 3.
Výsledky impedanční audiometrie jsou popsány v tabulce 2. V horní polovině jsou popsány výsledky tympanometrických křivek. Je zřejmé, že typ křivky nemá pro diferenciální diagnostiku význam. Mnohem významnější je poznatek, že nález reflexní odpovědi třmínkového svalu při ipsilaterální akustické stimulaci byl v 80 % případů patologický. Za závažnou patologii pro diferenciaci kochleární versus retrokochleární lze považovat nález reflexní odpovědi nevýbavné či inverzní. Jako normální reflexní odpověď bylo podle stejného klíče naopak hodnoceno 90 % záznamů zdravé strany.
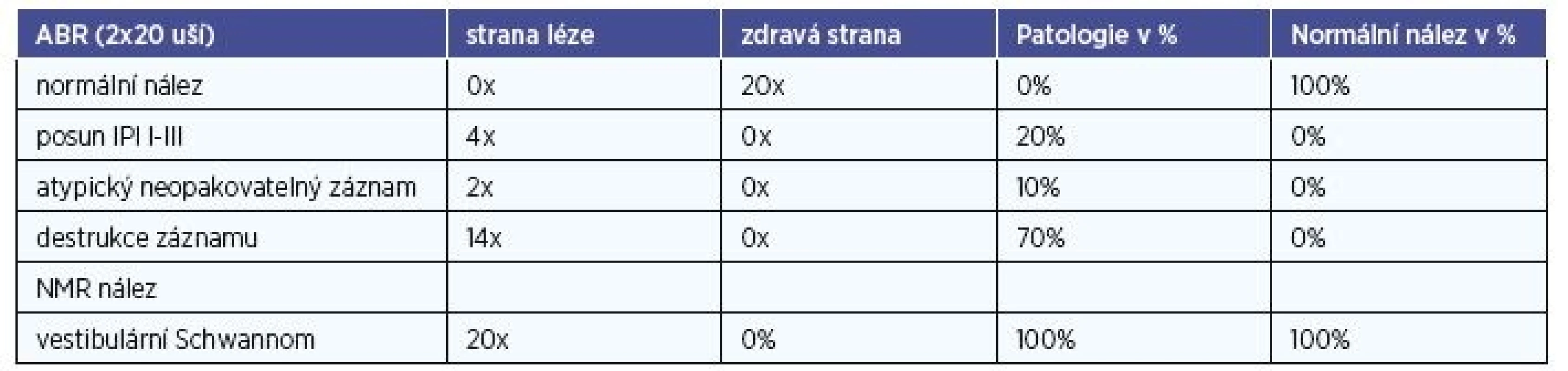
Vyšetření ABR a NMR zahrnuje tabulka 3. Z tabulky je zřejmé, že patologický nález v retrokochleární oblasti ve všech případech ukazuje i patologický záznam ABR. Lze nalézt prodloužení IPI latence I-III, atypický neopakovatený záznam a hlavně ve většině případů destrukce záznamu, a to především při srovnání se zdravou druhou stranou. V tabulce 4 jsou uvedeny doby prodlev mezi diagnostikou audiologickou a NMR.
Tab. 4. Časová prodleva mezi provedením BAEP a MR. 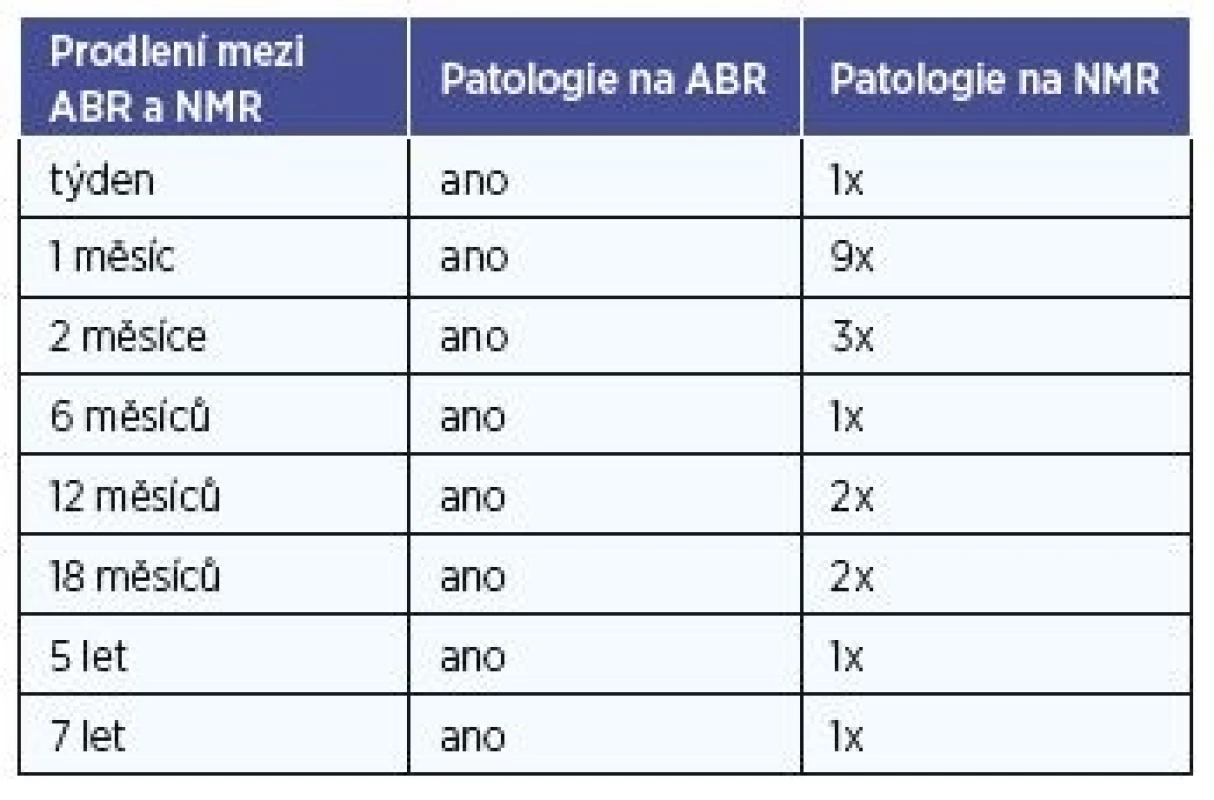
DISKUSE
Diagnostika lézí mostomozečkového koutu se opírá především o zobrazovací metody - zejména NMR. Vestibulární schwannomy jsou izodenzní až hypodenzní v T1-vážených obrazech a hyperdenzní v T2-vážených obrazech a vyniknou po aplikaci kontrastní látky. Mohou být heterogenní díky cystickým degeneracím, hemoragiím nebo vaskularitě. Jsou většinou kulaté nebo oválné ve své cisternální porci a zužují se podél osy vnitřního zvukovodu. Senzitivita MR vyšetření při diagnostice vestibulárního schwannomu bývá vysoká, některé studie uvádějí, že až 97-100%, specificita 92,86% (22).
V diagnostice lézí cerebropontinního úhlu však hrají podstatnou roli i metody audiologické. Impedanční tympanometrické vyšetření ve své složce měření a zaznamenávání reakcí třmínkového svalu na akustickou stimulaci dokáže prověřit všechny prvky třmínkového reflexu. Tedy funkci kochleární, průchodnost vestibulokochleárního nervu, centrální přepojovací oblast mozkového kmene, odstředivou dráhu lícního nervu a konečně i reakci vlastního třmínkového svalu. Samotná pozitivita třmínkového reflexu v našem souboru (ve smyslu postižení v retrokochleární oblasti) byla v 17 případech z 20, což je 85,0 % (8).
Vyšetření pomocí evokovaných kmenových sluchových potenciálů (ABR) pak prověřuje percepční schopnost struktur vnitřního ucha, mapuje sluchově rovnovážný nerv i kmenovou oblast horního olivárního jádra. Zásadní pro využití metod ABR je hodnocení zkušeným a zapracovaným specialistou. Posouzení lékařem je mnohem významnější parametr než kvalita či modernost vyšetřovacího přístroje. Závažnou skutečností je pak fakt, že celý záznam kmenových potenciálů je vždy formován funkcí sluchového aparátu. To, jak vyšetřovaný slyší, jaký je typ postižení a sluchové poruchy, jaká je hloubka postižení, zda lze nalézt známky recruitment fenoménu a jaké jsou další příznaky sdružené se sluchovým orgánem, to jsou parametry, které se promítají do závěrečného hodnocení. Je tedy metodologicky správné, že tato vyšetření jsou centralizována do audiologických či otoneurologických center. Je třeba zdůraznit, že senzitivita ABR je vysoká – uvádí se (dle velikosti tumoru) až na 98 % (8, 18). Specificita tohoto vyšetření vzhledem k dalším lézím koutu je však nižší (4). V našem souboru dosáhl záchyt patologie v oblasti mostomozečkového koutu na NMR 16,15 % případů ze všech pacientů se zjištěnou lézí suspektní ložiskovou retrokochleární lézí. Montaguti a spol. zjistili podobnou senzitivitu u svého souboru 50 pacientů s vestibulárním schwannomem, který srovnávali se 130 zdravými jedinci (17). Náhodný výskyt vestibulárního schwannomu se přitom při provedení NMR mozku odhaduje cca na 1 % (24). Pedrialli a spol. provedli metaanalýzu literárních odkazů za posledních patnáct let. V něm uvádějí, že citlivost záchytu ABR u malých nádorů se pohybuje mezi 58 a 93 % a u velkých nádorů je 100% (18). Podle Holého a kol. (12) byla v jejich souboru nalezena patologická ABR v 93 % případů. Kombinovaná citlivost ABR + SR byla 98% (9). Falešně negativní nálezy závisely na lokalizaci a velikosti nádoru. Nižší specificita byla u nádorů, jejichž intrakanalikulární část byla menší než 18 mm, s průměrem 15 mm a žádný z těchto nádorů nedosáhl mozkového kmene. U pacientů s jednostranným vestibulokochleárním deficitem navrhují autoři ABR a SR jako primární metody vyšetření. Pokud tyto testy vykazují známky možného ložiskového postižení retrokochleárně, pak tyto testy se opakují po 6 měsících , příp. 1 roku i v případě normálních výsledků NMR.
Je třeba si uvědomit, že ložiskový nález v mostomozečkovém koutu není jedinou patologií v této oblasti a jedinou patologií v průběhu VIII. hlavového nervu. Součástí kompletního vyšetření u každého pacienta, kde je podezření na postižení koutu, je vyšetření krevního séra na neuroinfekty. Nález proběhlé virové infekce ve zmíněné oblasti je několikanásobně vyšší než nález ložiskového schwannomu (25). Specificita je uváděna podle různých autorů v 58 – 88 % (16, 24).
Pozitivita audiologického vyšetření je závažný diagnostický nález, který by se nikdy neměl podceňovat. Měl by být podnětem k vyšetření zobrazovacími technikami. Alarmující jsou případy, které se vyskytly i v našem souboru. Většina nemocných byla sice vyšetřena NMR časně (tj. v řádu týdnů), ale vyskytli se i pacienti, kteří vyšetření NMR odkládali o měsíce, dokonce i o řadu let. Zajímavostí je jedna žena z našeho souboru, která vyšetření zobrazovacími metodami neustále odkládala a až po 5 letech, kdy se rozvinula paréza lícního nervu na postižené straně, se dostavila opětně na otoneurologické vyšetření a byla teprve až v této druhé době vyšetřena na NMR (tab. 4).
Zcela opačnou zkušenost však přinesl příklad jiné pacientky, u které bylo na základě audiologického vyšetření vyjádřeno přesvědčení, že se jedná o vestibulární schwannom v retrokochleární oblasti a pacientka časně podstoupila NMR s nečekaně negativním výsledkem. Avšak vzhledem k tomu, že audiologické výsledky byly jednoznačné a ukazovaly jasně na ložiskové postižení mostomozečkového koutu, byla odeslána za rok na druhé vyšetření NMR, kde již byl nález vestibulárního schwannomu definitivně potvrzen. V tomto případě prokázaly audiologické metody vyšší senzitivitu než NMR. Funkční změny vždy předcházejí změnám organickým.
Betka a kol. (1) uvádějí, že (cit.) „ Negativní audiologické vyšetření jednoznačně vestibulární schwannom nevylučuje.“ Naše zkušenost a výše uvedený příklad jsou s tímto tvrzením v opozici. Naopak platí, že pozitivní audiologický nález je vždy primární a NMR se ve svém nálezu opožďuje. Jak je doporučováno, pokud je jasné podezření na ložiskové retrokochleární postižení a NMR je negativní, je třeba stejné vyšetření provést opakovaně. Další nespornou výhodou audiologických metod je kromě snadnější dostupnosti a dobré snášenlivosti i výrazně nižší cena těchto vyšetření.
ZÁVĚR
V této studii jsme potvrdili, že otoneurologické a audiologické vyšetření, které prokáže retrokochleární patologii u nemocných s nespecifickými příznaky ze zadní lební jámy, má k detekci nádorů v této oblasti vysokou senzitivitu. V případě pozitivního nálezu třmínkových reflexů a ABR (suspektní retrokochleární ložisková léze) byl záchyt patologie v mostomozečkovém koutu v 16,15 % pacientů, což je vzhledem k velikému počtu vyšetřovaných jedinců klinicky vysoce významné a jednoznačně opodstatňuje užívání této metody. Jedná se o téměř 10x vyšší záchytnost tumorů retrokochleární oblasti ve srovnáním s jinými vyšetřovacími metodami.
V případě pozitivity audiologických vyšetření je třeba v krátké době provést zobrazovací vyšetření a v případě eventuální negativity NMR nálezu toto vyšetření s časovým odstupem opakovat. Funkční změny sluchově rovnovážného nervu vždy předcházejí změnám viditelným zobrazovacími metodami.
Audiologické vyšetření vzhledem k snadné dostupnosti, dobré snášenlivosti a nízké finanční náročnosti je vhodnou primární metodou při diferenciaci kochleární či retrokochleární léze.
Adresa ke korespondenci:
MUDr. Eva Kadaňková
AUDIO-Fon centr., s.r.o., Brno
Obilní trh 310/4
602 00 Brno
e-mail: audio.fon@volny.cz
Zdroje
1. Betka, J., Zvěřona, E., Lisý, J., Chovanec, M., Kluh, J., Kraus, J.: Vestibulární schwannom. Otorinolaryng. a Foniat./Prague/, 57, 2008, 4, s. 221-225.
2. Bonneville, F., Sarrazin. J. L., Marsot-Dupuch, K. et al.: Unusual lesions of the cerebellopontine angle: A segmental approach. Radiographics, 21, 2001, 2, s. 419-438.
3. Caporlingua, F., Lapadla, G., Antonelli, M. et al.: Pleomorphic rhabdomyosarcoma of the cerebellopontine angle in an adult: a review of literature. BMJ Case Rep., 2014; bcr2013203257.Published online 2014 Jan 30. doi: 10.1136/bcr-2013-203257.
4. Cueva, R. A.: Auditory brainstem response versus magnetic resonance imaging for the evaluation of asymmetric sensorineural hearing loss. Laryngoskope, 114, 2004, 10, s. 1686-1692.
5. Čada, Z., Černý, R., Čakrt, O. a kol.: Závratě. Tobiáš, 2017, ISBN 978-80-7311-165-6.
6. Ganesan, P., Sankaran, P., Kothandaraman, P. P.: A rare case of hearing impairment due to cerebello-pontine angle lesion: Trigeminal schwannoma. J. Int. Adv. Otol., 11, 2015, 2, s.170-172. doi: 10.5152/iao.2015.252.
7. Gans, R. E.: Vestibular rehabilitation: Protocols and programs. Singular Publishing Group, Inc. San Diago, London, 1996.
8. Godey, B., Morandi, X., Bust, L. et al.: Senzitivity of auditory brainstem response in acoustic neurinoma screening. Acta Otolaryngol., 118, 1998, 4, s. 501-504.
9. Hahn, A.: Diagnostika a léčba závratí. Grada Publishing, a.s., 2004, s. 119.
10. Henneberg, R., Koch, M.: Ueber „centrale“ Neurofibromatose und die Geschwülste des kleinhirnbrückenwinkels (Acusticusneurome). Arch. F. Psychiatry, 36, 1902, s. 251-304.
11. Hause,W. F., Hitsenberger,W. E., Brachmann, D. E., Nelson, R. A.: Am. Otol. Rhinol. Laryngol., 99, 1990, 10, s. 789-790.
12. Holý, R., Praženica, P., Fundová, P., Kovář, D., Skutil, J., Hahn, A.: Ovlivnění funkce sluchové dráhy u pacientů s vestibulárním schwannomem léčených Leksellovým gama nožem. Cesk. Slov. Neurol. N, 77, 2014 (110), 2, s. 223-229.
13. Kalitová, P., Čakrt, O., Čada, Z., Profant, O., Chovanec, M., Betka, J., Jeřábek, J.: Význam vestibulárního a posturografického vyšetření u pacientů s vestibulárním schwannomem. Cesk. Slov. Neurol. N, 76, 2013 (109), 4, s. 469-474.
14. Lejska, M.: Komplexní řešení závrativých stavů funkčními metodami. Otorilaryngol. /Prague/, 47, 1998, 4, s. 212-221.
15. Lejska, M.: Audiologické rozlišení kochleární a retrokochleární nedoslýchavosti. Příručka pro praxi, Praha, 015.
16. McClelland, R. J., Watson, D. R., Lawless,V. et al.: Reliability and effectiveness of screening for hearing loss in high risk neonates. BMJ, 304, 1992 (6830), s. 806–809.
17. Montaguti, M., Bergonzoni, C., Zanetti, M. A. et al:. Comparative evaluation of ABR abnormalities in patient with and without neurinoma of VIII. cranial nerve. Acta Otolaryngol. Ital., 27, 2007, 2, s. 68-72.
18. Pedrialli, I., Kozlowski, L.: Auditory brainstem response on the detection of the acoustic neurinoma. International. Archives of Otorhinolaryngology, 9, 2005, 1, s. 303.
19. Prat, H., Aminoff, M. J., Numer, M. R. et al.: Potentiels évoqués auditifs de courte latence. In: Guérit J. M., Mauguière F., Plouin, P (eds). Guide pratique de neurophysiologie clinique. Recommandations de la Fédération international de neurophysiologie clinique. Paris, Elsevier, 2002, s. 95-110.
20. Ramly, N. A., Roslenda, A. R., Suraya, A. et al.: Vascular loop in the cerebellopontine angle causing pulsatile tinnitus and headache: A case report. EXCLI J., 13, 2014, 2, s. 192-196.
21. Rhoton, A. L. Jr.: The cerebellopontine angle and posterior fossa cranial nerves by the retrosigmoid approach. Neurosurgery, 47, 2000, 3, s. 93-129.
22. Selesnick, S. H., Jackler, R. K.: Clinical manifestations and audiologic diagnosis of acoustic neuromas. Otolaryngol. Clin .North Am., 25, 1992, 3, s. 521-551.
23. Singh, K., Singh, M. P., Thukral, K. T. et al.: Role of magnetic resonance imaging in evaluation of cerebellopontine angle schwannomas. Indian J. Otolaryngol. Head Neck Surg., 67, 2015, 1, s. 21-27. doi: 10.1007/s12070-014-0736-0.
24. Schmidt, R. J., Sataloff, R. T., Newman, J. et al.: The sensitivity of auditory brainstem response testing for the diagnosis of acoustic neuromas. Arch. Otolaryngol. Head Neck Surg., 12, 2001, 7, s.:19-22.
25. Zhang, M. J., Juan, T. M., Wang, L. Z.: Risk factors for hearing impairment induced by cytomegalovirus infection. Zhongguo Dang Dai Er Ke Za Zhi, 18, 2016, 3, s. 224-228.
Štítky
Audiológia a foniatria Detská otorinolaryngológia Otorinolaryngológia
Článek Silent sinus syndrom
Článok vyšiel v časopiseOtorinolaryngologie a foniatrie
Najčítanejšie tento týždeň
2018 Číslo 3- Subkutánne vs. intravenózne imunoglobulíny u pacientov s CLL
- Facilitovaná subkutánna imunoglobulínová terapia u seniorov s imunodeficienciami v reálnej praxi
- fSCIG v reálnej klinickej praxi u pacientov s hematologickými malignitami
-
Všetky články tohto čísla
- Endoskopická resekce juvenilního angiofibromu nosohltanu
- Role audiologických metod v diagnostice lézí mostomozečkového koutu
- Spontánní sublinguální hematom jako manifestace získané hemofilie
- Silent sinus syndrom
- Mukopolysacharidózy z pohledu otorinolaryngologa
- Přehled implantátů pro kostní vedení a aktivních středoušních implantátů
- Rekonstrukce lícního nervu po resekčních výkonech parotiché žlázy: Ausa cervicalis hypoglosso faciální anastomóza
- Zpráva z 80. kongresu České společnosti otorinolaryngologie a chirurgie hlavy a krku ČLS JEP
-
Kutvirtova cena 2017 - výsledky
Cena České společnosti otorinolaryngologie a chirurgie hlavy a krku ČLS JEP - Zpráva ze 14denní stáže v Düsseldorfu
- Zahraniční stáž na ORL klinice v Curychu
- Stáž na ORL klinice Univerzitní nemocnice v Lipsku
- Studijní pobyt na ORL klinice v Lipsku
- Otorinolaryngologie a foniatrie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Přehled implantátů pro kostní vedení a aktivních středoušních implantátů
- Spontánní sublinguální hematom jako manifestace získané hemofilie
- Silent sinus syndrom
- Role audiologických metod v diagnostice lézí mostomozečkového koutu
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy