-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Endovenózní laserová terapie varixů dolních končetin
Autoři: I. Malý 1; S. Julínek 2; L. Winkler 2
Působiště autorů: Ambulantní poradna pro všeobecnou a cévní chirurgii, vedoucí lékař: doc. MUDr. I. Malý, CSc. 1; Oddělení jednodenní chirurgie, Palas Athena, vedoucí lékař: MUDr. L. Winkler 2
Vyšlo v časopise: Rozhl. Chir., 2009, roč. 88, č. 5, s. 274-276.
Kategorie: Monotematický speciál - Původní práce
Chronické žilní onemocnění, projevující se žilními městky dolních končetin, je velmi časté a postihuje velkou část naší populace.
METODA LÉČBY
Každý nemocný měl před operací provedeno barevné ultrazvukové Doppler vyšetření obou končetin.
K endovenózní laser terapii (ELVeS, ELVT, ELVA) jsme použili přístroje CERELAS D 15 fy. Biolitec s vlnovou délkou 980 nm. Všichni naši nemocní podstoupili zákrok v celkové nebo spinální anestezii. Laser vlákno zásadně zavádíme z mikroincize nad kotníkem do vena safena magna v celé její délce až k saféno-femorálnímu ústí. Zde jsme u všech našich nemocných provedli krosektomii a transekci velké safény – rovněž z krátké incize, s preparací a s podvázáním všech větví. Pomalým zpětným posunem, v kontinuálním modu, působením laser paprsku, jsme velkou safénu uzavírali v celé její délce. Dilatované postranní větve jsme uzavírali po punkci buď opět laser vláknem, nebo při velké vinutosti většího úseku žíly – instrumentálně.
Okamžitě po operaci byla nemocnému na končetinu natažena nová, vysoká, elastická punčocha, druhé kompresní třídy a ponechána na končetině – s výjimkou krátkých ambulantních kontrol – po dobu jednoho týdne trvale. Druhý týden po operaci si nemocný punčochu natahoval na operovanou končetinu jen přes den, dále již ji na běžnou činnost nepotřeboval. Pracovní uschopnění přicházelo v úvahu od pátého do desátého dne od operace, v závislosti na rozsahu onemocnění a pracovním zařazení.
NAŠE SESTAVA A VÝSLEDKY LÉČBY
Od 27. 11. 2004 do 31. 12. 2007 jsme provedli 134 ELVeS výkony u 104 pacientů. U 30 (29 %) pacientů jsme metodou ELVeS ošetřili obě dolní končetiny, muži byli zastoupeni 26 % z celého souboru. Průměrný věk byl 46 let. K následným kontrolám ve třetím měsíci a po jednom roce se dostavilo 98 % pacientů (Tab. 1).
Tab. 1. Charakteristika souboru Tab. 1. Group characteristics 
K objektivnímu posouzení stupně chronického onemocnění se dnes nejčastěji používá CEAP klasifikace (C – klinické známky onemocnění, E – etiologie, A – anatomická klasifikace, P – patofyziologická příčina).
Zastoupení pacientů v našem souboru podle klinických známek onemocnění ukazuje tabulka 2.
Tab. 2. CEAP klasifikace Tab. 2. CEAP classification 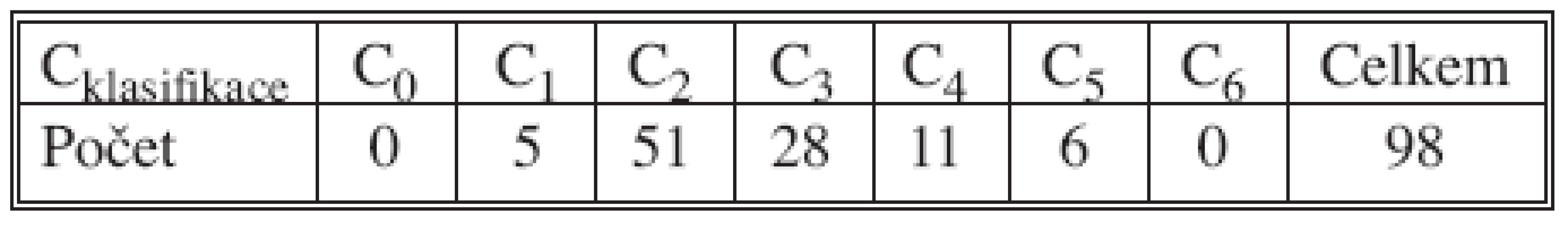
Vysvětlivky: C0 – žádné varixy, C1 – metličky, C2 – kmenové varixy, C3 – otoky, C4 – lipodermatoskleróza, C5 – zhojený bércový vřed, C6 – otevřený bércový vřed Významným parametrem hodnocení úspěšnosti ELVeS je procento rekanalizací – obnovení průtoku v ošetřené velké saféně. V našem souboru jsme zaznamenali barevným Doppler vyšetřením rekanalizaci u pěti pacientů (5 %) po jednom roce jejich sledování. Vždy se jednalo o částečné zprůchodnění průsvitu žíly a jen v okolí kolenního kloubu (Tab. 3).
Tab. 3. Rekanalizace vena saphena magna Tab. 3. Recanalization of the vena saphena magna 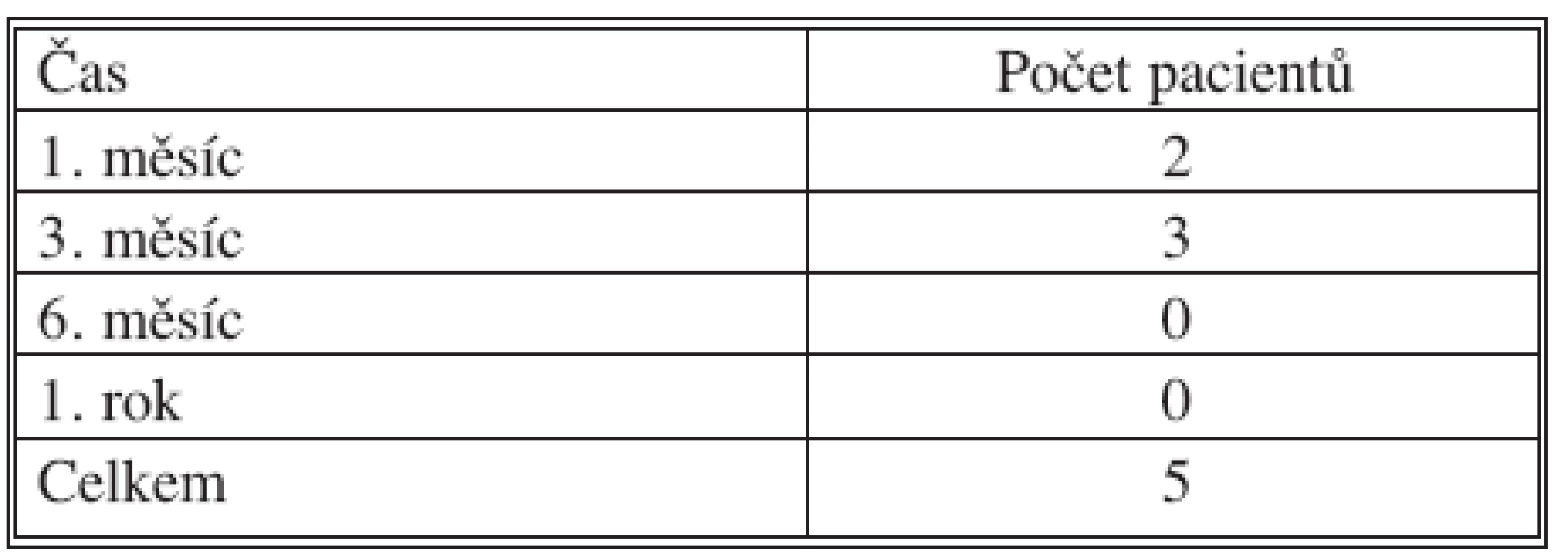
V našem souboru se nevyskytly žádné závažné komplikace, jako je flebotrombóza hlubokého žilního systému, plicní embolie, velké krvácení, flebitida koagulované safény nebo trvalý kosmetický defekt kůže.
Z méně závažných komplikací se nejčastěji objevovaly přechodné dysestezie v okolí nervus safenus, asi v třetině případů. Trvání těchto obtíží nebylo zpravidla delší než tři měsíce. Dále jsme zaznamenali přechodný výskyt hmatného infiltrátu a místní bolestivosti v místě uzavřené safeny u 10 % pacientů , maximálně do tří měsíců (Tab. 4).
Tab. 4. Komplikace ELVeS Tab. 4. Complications of ELVeS 
Vysvětlivky: VSM.. vena saphena magna *Trvání infiltrátu bylo nejčastěji do 3měsíců Pro výsledný efekt požadovaného uzávěru – v celé délce – průsvitu venasafena magna, je velmi důležité nastavení výkonu laserového paprsku a především a zároveň rychlost resp. pomalost posunu vlákna žilou. Použitý výkon laseru a výsledky jsou v tabulce 5.
Tab. 5. Výkon laseru a kompletní okluze VSM Tab. 5. The laser output and complete occlusion of the VSM 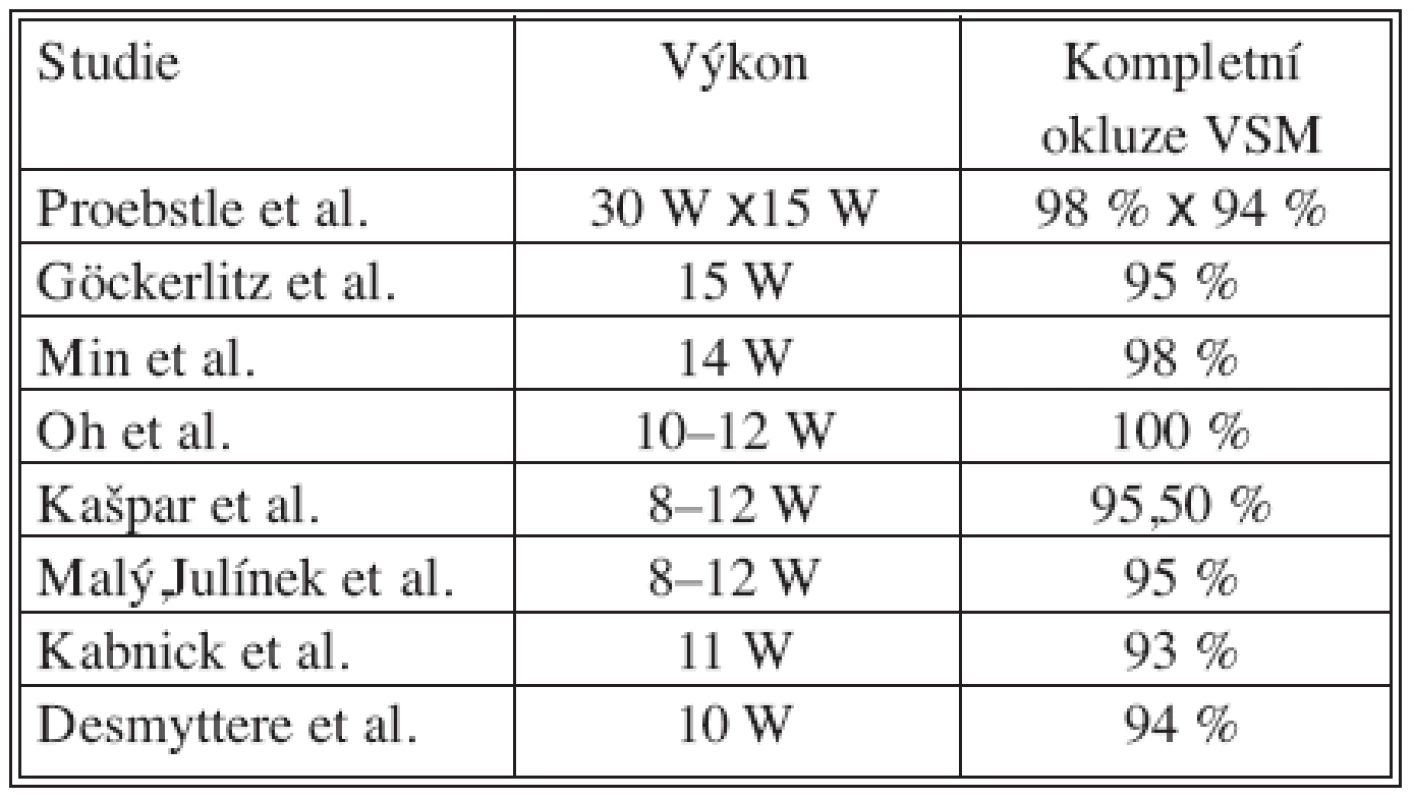
Vysvětlivky: VSM.. vena saphena magna DISKUSE
Rizikové faktory vzniku varixů dolních končetin jsou – genetické (rodinná predispozice), mechanické (zábrana žilního návratu), hormonální (progesteron) i pracovní (dlouhodobý pobyt ve stoje). Výskyt onemocnění zřetelně převažuje u žen s prevalencí od 25 % do 40 %, u mužů od 15 % do 25 %. Existují i údaje o vyšší prevalenci v obou skupinách. Žilní nedostatečnost dolních končetin je charakterizována širokým spektrem obtíží a její klinické známky jsou rovněž rozmanité – od teleangiektazií až po bércové vředy, tak jak je popisuje např. CEAP klasifikace.
Chronické žilní onemocnění je evidentně následkem žilní hypertenze a důsledkem refluxu na insuficientních žilních chlopních. Je pravděpodobné, že je dále vyvoláváno i interakcí leukocytů a endotelu stěny a ve spojení se žilní hypertenzí pak dochází k trvalé progresi onemocnění.
Konvenční radikální chirurgická metoda léčby varixů dolních končetin vede – i při trvalém zlepšování techniky operace – k vytváření pooperačních sufuzí v okolí odstraněných žilních kmenů a jejich postranních větví. Zhojení těchto sufuzí pak vytváří nutnost různě dlouhého pooperačního doléčení s různě dlouhou pracovní neschopností.
Stripping velké ev. malé safény s instrumentálním ošetřením postižených větví, znamená stále „zlatý standard“ této léčby. Koncem dvacátého a začátkem jednadvacátého století se však výrazně rozšířily miniinvazivní metody odstranění postiženého povrchního žilního systému – endolaserem, radiofrekvenčí terapií, pěnovou sklerotizací [1, 2, 7, 9, 13, 14, 15].
Je zajímavé, že i spektrum lékařských odborností, provádějících tyto endovazální zákroky, dnes sahá od invazivních radiologů přes cévní chirurgy až po dermatology [1, 3, 4, 17].
Základem úspěšnosti každé léčby, včetně endovazální terapie křečových žil, je vždy správná diagnostika. Proto stejně jako většina autorů zdůrazňujeme nezbytnost předoperačního barevného duplexního sonografického vyšetření. Je nutné získat detailní informaci o stavu hlubokého žilního systému, spojek s povrchním systémem, kompetentnosti chlopní, zvláště safénofemorální junkce, samozřejmě obou končetin i když se operuje jen jedna. Na podkladě předcházejícího klinického vyšetření a sono nálezu je pak zvolen operační postup – endovazální, v našem případě endolaserový samotný nebo kombinovaný, tyto nyní převažující, nebo klasický stripping.
Domníváme se, že endolaserová ablace velké safény je – stejně jako u klasického postupu – nutná v celém rozsahu od kotníku až do třísla.
Nedovedeme si představit, že celkové žilní onemocnění v budoucnosti vynechá v progresi choroby úsek od kolenního kloubu ke kotníku a že vždy dojde k jeho vyřazení a uzávěru bez vlastního endovazálního ošetření.
Zajímavý je rovněž přístup řady autorů ke krosektomii – zda z incize nebo uzávěr velké safény endovazálně, cca dva cm před vústěním do hluboké stehenní žíly a dále zda zde ponechat jednu větev apod.
V této naší skupině byla vždy krosektomie provedena z velmi krátké incize s uzávěrem a přerušením žíly těsně před vstupem do hlubokého systému a s podvazem všech postranních větví. Při srovnávání s předchozími zkušenostmi s klasickými výkony se tak domníváme, že problém tzv. neoangiogeneze je vyjma defektu ve kvalitě žilní stěny u daného nemocného způsoben i nedostatkem v ošetření těchto větví. Totéž uvádějí i další autoři [6, 13]. Výhody krosektomie jsou i v menších pooperačních hematomech [10].
Je samozřejmé, že vnímáme současnou diskusi o potřebě či nepotřebě krosektomie [11, 12, 21]. Domníváme se, že u některých, zvláště méně rozsáhlých postižení vena safena magna, v jejím proximálním úseku, při její zjevné gracilitě, lze se bez krosektomie obejít, ale nikdy by to nemělo být na úkor radikality výkonu, zvláště z dlouhodobého hlediska. Totéž uvádějí i další autoři [13, 23] – a i zde je zdůrazňována nutnost zrušení všech větví.
Během postupného posunu vlákna a v našem případě kontinuálního působení laserového paprsku, je extrémně důležitá rychlost posunu a výkon laseru [2].
Rovněž průměr safény je velmi důležitý a může být i pro primární stanovení vhodnosti endovazální techniky limitujícím faktorem [18].
Vzhledem k tomu, že výkony provádíme ve velké většině při jednodenní hospitalizaci a v celkové nebo spinální anestezii, snažíme se tak o co nejradikálnější odstranění i dilatovaných postranních žil na celé končetině. Zde, po prvních zkušenostech s obtížným prostupem laser vlákna některými vinutějšími větvemi, používáme nyní i kombinovaný postup instrumentálním odstraněním těchto varixů [8, 13]. Je to prevence nutnosti další ambulantní léčby.
Pooperační komplikace jsme měli vesměs velmi řídké, některé v literatuře uváděné, jsme nepozorovali [5, 20]. Trvalé parestezie (3 %) v distální třetině lýtka se nám daří dále snižovat úpravou síly laserového paprsku a zdá se, že z dlouhodobějšího hlediska jsou méně významné. Rovněž procento rekanalizací velké safény je v této naší první sestavě přijatelné a pokud by to pacient vyžadoval, je stav snadno odstranitelný.
Endovazální výkony vyžadují v současné době dlouhodobější – až desetileté srovnávací studie [14]. Měly by však být ve spektru výkonů, které jsou, při požadavku radikálního řešení žilních městků, nemocným nabízeny [15]. Pacient má být o těchto možnostech informován [18].
V budoucnosti vidíme další možnosti zlepšení výsledků léčby v používání laserových přístrojů s vyšší vlnovou délkou a s možností snižování dávky laseru v konkrétním místě – tak, jak již v poslední době praktikujeme. Další zlepšení je v používání tumescentní doplňkové anestezie [18]. Rovněž endolaserové ošetření insuficietní malé safény je naším cílem.
Výhody endovazálního endolaserového způsobu řešení varixů dolních končetin lze shrnout takto:
- lepší pooperační komfort,
- lepší bezprostřední kosmetický efekt,
- kratší pracovní neschopnost a rychlejší návrat do plné socioekonomické aktivity [4].
ZÁVĚR
Závěrem lze říci, že převážná většina našich nemocných byla s endolaserovým způsobem řešení varixů jejich končetin spokojena. Zvláště kladně hodnotili metodu léčby ti nemocní, kteří mohli srovnávat s předchozí strippingovou operací na jedné končetině.
Doc. MUDr. I. Malý, CSc.
Ambulantní poradna pro všeobecnou a cévní chirurgii
Korunní 58
120 00 Praha 2
Zdroje
1. Badri H., Bhatacharya, V. A review of current treatment strategies for varicose veins. Cardiovasc. Drug. Discov., 2008, Jun, 3 : 126–136.
2. Desmyttere, J., Grard, C., Wassmer, B., Mordon, S. Endovenous laser treatment of saphenous veins in series of 500 patients. J. Vasc. Surg. 2007, Dec., 46/6/: 1242–1247.
3. van den Bos, R., Arends, L., Kockaert, M., Neuman, M., Nijsten T. Endovenous therapies of lower extremity varicosities are at least as effective as surgical stripping or foam sclerotherapy: Meta-analysis and meta regression of case series and randomized clinical trials. J. Vasc. Surg., 2008, Aug., 8, 49–56.
4. Darwood, R. J., Theivacumar, N., Dellagrammaticas, D., Mavor, A. I., Gough, M. J. Randomized clinical trial comparing endovenous laser ablation with surgery for the treatment of primary great saphenous varicose veins. Br. J. Surg., 2008, Mar, 95/3/, 294–301.
5. Disselhoff, B. C., der Kinderen, D. J., Moll, F. L. Is there risk for lymphatic complications after endovenous laser treatment versus cryostripping of the great saphenous vein? A prospective study. Phlebology, 2008, 23/1/: 10–14.
6. Egan, B., Donnely, M., Bresnihan, M., Tierney, S., Feely, M. Neovascularisations – recurrency of varicose veins. J. Vasc. Surg., 2006, 44 : 1279–1284.
7. Elmore, F. A., Lackey, D. Effectivness of endovenous laser treatment in eliminating superficial venous reflux. Phlebology, 2008, 23/1/, 21–31.
8. Fernández, C. F., Roizental, M., Carvallo, J. Combined endovenous laser therapy and microphlebectomy in the treatment of varicose veins: Efficacy and complications of a large single-center experience. J. Vasc. Surg., 2008, Aug 7, 36–42.
9. Hnátek, L., Duben, J., Dudešek, J., Gatěk, J. Endoluminální radiofrekvenční ablace křečových žil. Rozhl. Chir., 2007, 86, 11, 582–586.
10. Kalteis, M., Berger, I., Messie-Werndl, S., Pistrich, R., Schmietta, W., Polz, W., Hieller, F. High ligation combined with stripping and endovenous laser ablation of the great saphenous vein: early results of a randomized controlled study. Vasc. Surg., 2008, Apr., 47/4/, 822–829.
11. Kašpar, S., Červinková, Z. Endovenozní laserová fotokoagulace insuficientní safény v experimentu. Rozhl. Chir., 2007, 86, 2, 78–84.
12. Kašpar, S., Šiller, J. Krosektomie nezlepšuje výsledky endovenózní laserové léčby varixů. Rozhl. Chir., 2007, 86, 3, 144–149.
13. Longhini A., Borelli P., Franzini M., Kazemian A. R., Munari G., Marcolli G. Combination of endovenous laser treatment and a surgical approach for venous disease. Chir. Ital., 2007, Jul - Aug., 59/4/, 475–479.
14. Luebke, T., Brunkwall, J. Systematic review and meta-analysis of endovenous radiofrequency obliteration, endovenous laser therapy, and foam sclerotherapy for primary varicosis. Cardiovasc. Surg., 2008, Apr., 49/2/, 213–233.
15. Lu, X., Ye, K., Li, W., Lu, M. Huang, X., Juany, M. Endovenous ablation with laser for great saphenous vein insufficiency and tributary varices: A retrospective evaluation. J.Vasc. Surg., 2008, Jun, 27, 86–92.
16. Min, R. J., Khilnani, N., Zimmet, S. E. Endovenous laser treatment of saphenous vein reflux: Long term results. J. Vasc. Interv. Radiol., 2003,14, 991–996.
17. Noppeney, T., Rewerk, S., Winkler, M., Nullen, H., Schmedt, H. C. Primary varicosis. Chirurg, 2007, Jul 78/7/, 620–629.
18. dOthée, J., Faintuch, S., Schirmang, T., Lang, E. V. Endovenous laser ablation of the saphenous veins: bilateral versus unilateral single-session procedures. J. Vasc. Interv. Radiol., 2008, Feb, 19/2/, 211–215.
19. dOthée, J., Ghiorse, D. Non-infected, non - haematic fluid collection after endovenous laser ablation of the saphenou veins : a noteworthy complication. Phlebology, 2008, 23/1/, 47–49.
20. Reček, Č., Suchý, T. Stanovisko k publikaci – Krosektomie nezlepšuje výsledky endovenozní laserové léčby varixů. Rozhl. Chir., 2007, 86, 12, 681–682.
21. Sharif, M. A., Lau, L. L., Lee, B., Hannon, R. J., Soong, C. V. Role of endovenous laser treatment in the management of chronic venous insuficiency. Ann. Vasc. Surg., 2007, Sep. 21/5/, 551–555.
22. Theimvacumar, N. S., Dellagramaticas, D., Beale, D. J., Maror, A. J., Gough, M. J. Fate and clinical significance of saphenofemoral junction tributaries following endovenous laser ablation of great saphenous vein. Br. J. Surg., 2007, Jun 94/6/, 722–725.
Štítky
Chirurgia všeobecná Ortopédia Urgentná medicína
Článek Česká hrudní chirurgie
Článok vyšiel v časopiseRozhledy v chirurgii
Najčítanejšie tento týždeň
2009 Číslo 5- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Fixní kombinace paracetamol/kodein nabízí synergické analgetické účinky
- Když se ve střevech děje něco nepatřičného...
-
Všetky články tohto čísla
- Česká hrudní chirurgie
- Mezinárodní setkání východoevropských hrudních chirurgů – milníky na cestě vědy a přátelství
- Maligní teratom mediastina – kazuistika
- Vliv neoadjuvantní terapie na pooperační komplikace po pneumonektomii
- Otevřené pleurální okénko v léčbě pokročilého empyému hrudníku: zkušenosti s léčbou dvaceti rizikových pacientů
- Nevýhody jednostranné videotorakoskopické tymektomie
- Plicní segmentektomie pro nádor
- Využití KLS Martin Nd: YAG laseru MY 40 1.3 v plicní chirurgii
- Akutní mediastinitis – optimální diagnostická a léčebná opatření
- Mediastinální lymfadenektomie v chirurgii plicních metastáz
- Pozdně diagnostikovaná ruptura bránice – kazuistika
- Postavení peroperační neuromonitorace, neuroprotekce a preventivní karotické endarterektomie u nemocných se zvýšeným rizikem mozkové ischemie indikovaných ke kardiochirurgické operaci
- GIST ako náhla brušná príhoda
- Další možnost modifikovaného přístupu při laparoskopické cholecystektomii
- Endovenózní laserová terapie varixů dolních končetin
- Hemotorax při tupém poranění hrudníku
- Zánětlivá onemocnění hrudníku v chirurgii
- Rozhledy v chirurgii
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Hemotorax při tupém poranění hrudníku
- Akutní mediastinitis – optimální diagnostická a léčebná opatření
- Zánětlivá onemocnění hrudníku v chirurgii
- Maligní teratom mediastina – kazuistika
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy


