-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Využití KLS Martin Nd: YAG laseru MY 40 1.3 v plicní chirurgii
Use of the KLS Martin Nd:YAG laser MY 40 1.3 in Lung Parenchyma Surgery
Introduction:
Nd:YAG laser MY 40 1.3 has been developed to be employed in lung tumor resections. The method’s principle is based on tissue absorption of light energy and its transformation into heat. The light beam wavelength is 1318 nm and its output power is 40 W. The beam even penetrates fluid media up to the depth of 6mm, and its hemostatic effect is much larger than in other models (obstruction of arteries of up to 2 mm in diameter, veins of up to 3 mm in diameter). The laser beam application to the lung parenchyma is continuous and non-contact.Aim:
Analysis of our initial experience with the use of the instrument in surgical management of primary and secondary lung tumors.Methodology:
From March 2008 to December 2008, the authors operated 12 male and 5 female patients, the average age was 60.7 years. In 12 subjects, lung metastases of malignant tumors were detected, 3 subjects suffered from primary lung carcinoma and two from benign lung lesions. 7 operated subjects had multiple secondary lung tumors in various lobes of a single lung or both lungs, in 5 subjects, the secondary tumors were solitary. Most commonly – in 7 cases, the subjects suffered from colorectal carcinoma metastases. All the above surgical procedures were performed under general anesthesia with selective lung ventilation via posterolateral thoracotomy.Results:
In the all 12 patients, the lung metastases were radically removed using parenchyma-saving laser metastasectomy. In 3 subjects with primary pulmonary carcinoma, the laser was used to perform limited resection for intraoperative biopsy purposes, which was followed by standard radical pulmonary resection. The two benign lesions were managed in a similar way. Perioperative morbidity and mortality was nil, no significant air leak was recorded in the subjects during the postoperative period.Conclusion:
Nd:YAG laser MY 40 1.3 facilitates radical removals of secondary pulmonary neoplasms, in particular of the multiple and deeply located ones, with no need for extensive lung parenchyma resections and with minimum intraoperative morbidity and mortality rates. Furthermore, it can be successfully used in a numer of other surgical procedures, such as management of pleural adhesions, lung biopsies, resections of emphysematous bullae, resections of benign lung tumors, dissections of inerlobal fissures, etc., where the method can fully replace staplers. It has potential for its further application in miniinvasive pulmonary surgery in the near future.Key words:
Nd: YAG laser MY 40 1.3 – metastasectomy – air-leak – hemostasis
Autoři: J. Vodička
; Špidlen V.; Klečka J.; Šimánek V.; Šafránek J.
Působiště autorů: Chirurgická klinika Lékařské fakulty Univerzity Karlovy a Fakultní nemocnice v Plzni přednosta: prof. MUDr. Vladislav Třeška, DrSc.
Vyšlo v časopise: Rozhl. Chir., 2009, roč. 88, č. 5, s. 248-252.
Kategorie: Monotematický speciál - Původní práce
Souhrn
Úvod:
Nd:YAG laser MY 40 1.3 byl speciálně vyvinut pro resekční léčbu plicních nádorů. Principem metody je absorpce světelné energie tkání a její přeměna v teplo. Používá paprsek vlnové délky 1318 nm o výkonu 40 W, který proniká i přes tekutá prostředí do hloubky až 6 mm, a jeho hemostatický účinek je podstatně větší než u jiných modelů (uzávěr tepen do průměru 2 mm, žil do průměru 3 mm). Aplikace laserového paprsku na plicní tkáň je kontinuální a nekontaktní.Cíl:
Analýza prvních zkušeností s využitím tohoto přístroje při chirurgické léčbě primárních a sekundárních nádorů plic.Metodika:
Od března do prosince roku 2008 bylo na pracovišti autorů operováno 12 mužů a 5 žen, průměrného věku 60,7 roku. Ve 12 případech se jednalo o metastázy jiných maligních nádorů do plic, ve třech o primární plicní karcinom a ve dvou o benigní plicní léze. Sekundární plicní nádory byly u 7 operovaných vícečetné v různých lalocích jednoho či obou plicních křídel, u 5 pacientů pak solitární. Nejčastěji, sedmkrát, se jednalo o metastázy kolorektálního karcinomu. Operační výkony byly vždy prováděny v celkové anestezii za selektivní plicní ventilace cestou posterolaterální torakotomie.Výsledky:
U všech 12 pacientů s plicními metastázami byly tyto radikálně odstraněny parenchym šetřící laserovou metastazektomií, u třech nemocných s primárním plicním karcinomem byl laser použit k jeho limitované resekci pro účely peroperační biopsie, na kterou navázala standardní radikální plicní resekce. Obdobně byly řešeny i dvě benigní léze. Perioperační morbidita a mortalita byla nulová, v pooperačním období nebyl ani u jednoho operovaného zaznamenán signifikantní air-leak drénem.Závěr:
Nd:YAG laser MY 40 1.3 umožňuje radikální odstranění sekundárních plicních neoplazií, zejména vícečetných a hlouběji uložených, bez nutnosti rozsáhlejší resekce plicního parenchymu a při minimální perioperační morbiditě a mortalitě. Současně jej lze s úspěchem použít i při řadě dalších operačních výkonů, jako je např. přerušení pleurálních adhezí, plicní biopsie, resekce emfyzematózních bul, odstranění benigních plicních nádorů, disekce mezilalokových rýh, apod., kde plně nahradí staplery. V blízké budoucnosti bude možná jeho širší aplikace i v miniinvazivní plicní chirurgii.Klíčová slova:
Nd: YAG laser MY 40 1.3 – metastazektomie – air-leak – hemostázaÚVOD
Radikální chirurgická léčba vybraných sekundárních plicních nádorů, a to nejen solitárních, ale i vícečetných či oboustranných, je dnes všeobecně přijatým terapeutickým postupem, který prokazatelně prodlužuje dlouhodobé přežívání takto postižených při akceptabilní perioperační morbiditě a mortalitě [1,2,3,4]. Rovněž použití laseru, ať již CO2, argonového či Nd: YAG (Neodymium: Yttrium-Aluminium-Garnet), není v této souvislosti žádnou převratnou novinkou [5, 6]. Nd:YAG laser MY 40 1.3 však přináší do této oblasti onkochirurgie zcela novou, vyšší kvalitu, jež může podle dosavadních referencí významně rozšířit okruh pacientů, kteří mohou profitovat z radikální plicní metastazektomie [7, 8]. Následující řádky mají za cíl přinést širší chirurgické obci bližší poznatky o tomto přístroji a jeho výhodách, a také seznámit ji s prvními zkušenostmi s jeho použitím v klinické praxi českého chirurgického pracoviště.
Nd:YAG laser MY 40 1.3
Nd:YAG laser MY 40 1.3 byl německou společností KLS Martin uveden na evropský trh v roce 1999 a v současné době je využíván ve více než 40 centrech hrudní chirurgie nejen v samotném Německu, ale například i v Rakousku, Švýcarsku, Itálii, Francii, Polsku či Rusku. Přístroj byl speciálně vyvinut pro potřeby plicní chirurgie, prvotním impulzem byla snaha najít operační metodu, resp. techniku, která by umožnila onkologicky radikální odstranění mnohočetných sekundárních plicních nádorů při zachování maxima zdravé plicní tkáně.
Při jeho konstrukci sehrály rozhodující roli tkáňové determinanty plicního parenchymu, jimiž jsou především jeho nízká hustota (0,15 g/cm3), 80% obsah vody, a silná smršťovací kapacita daná obsahem vzduchu v alveolech. Principem metody je absorpce světelné energie tkání a její přeměna v teplo. Jako optimální, s ohledem na efektivní kontrolu dvou největších rizik operačního zákroku, tj. hemostázu a aerostázu, byla identifikována vlnová délka laserového paprsku 1318 nm, při které jsou dosahovány nejkvalitnější koagulační a sekční vlastnosti. Zásadní biofyzikální charakteristikou této vlnové délky je její desetkrát vyšší absorpce ve vodě, než je tomu u paprsku vlnové délky 1064 nm. Laserový paprsek tak optimálně pronikne tekutým prostředím až do hloubky 6 mm s ideální kombinací resekce, koagulace a spékání plicní tkáně, která se odráží v možnosti spolehlivého uzávěru tepen do průměru 2 mm a žil do průměru až 3 mm. V plicním parenchymu lze po zásahu laserem odlišit 3 zóny změn – vaporizační kráter ve středu, okolo širokou koagulační zónu a konečně zevně hyperemický okraj. U laseru 1064 nm jsou to pouze 2 zóny – vaporizační kráter a v okolí hyperemický okraj, vždy ale s malým krvácením, které je přítomné i v kráteru.
Přístroj poskytuje výkon až 40 wattů, přičemž 36 W je minimem potřebným pro úspěšné použití při operacích plic. Aplikace laserového paprsku je kontinuální a nekontaktní, jeho fokus je na výstupu z vlákna 260 μm, na výstupu z pracovní rukojeti a tedy při kontaktu s tkání 600 μm. Pomocí kombinací čoček s různou ohniskovou vzdáleností (30 mm a 50 mm) a zaměřovacích rukojetí (pouzder) je možné dosáhnout dvou pracovních vzdáleností – 12 a 35 mm – a optimalizovat tak nastavení přístroje podle typu operačního výkonu. Důležitou součástí celé přístrojové sestavy (Obr. 1) je regulátor proudu plynu MY GAS 2. Plyn, jenž trvale proudí podél laserového paprsku, mu udržuje cestu mezi zaměřovací rukojetí a tkání prostou absorpčních částic. Těmi mohou být částečky nekrotické tkáně či kouř, které část paprsku absorbují a snižují tak jeho účinek. Proud plynu rovněž spolehlivě zamezuje kontaminaci ohniskové čočky. Kouř vznikající spékáním tkáně je odsáván pomocí standardní odsávačky, jež je také součástí celé soupravy.
Obr. 1. KLS Martin Nd:YAG laser MY 40 1.3 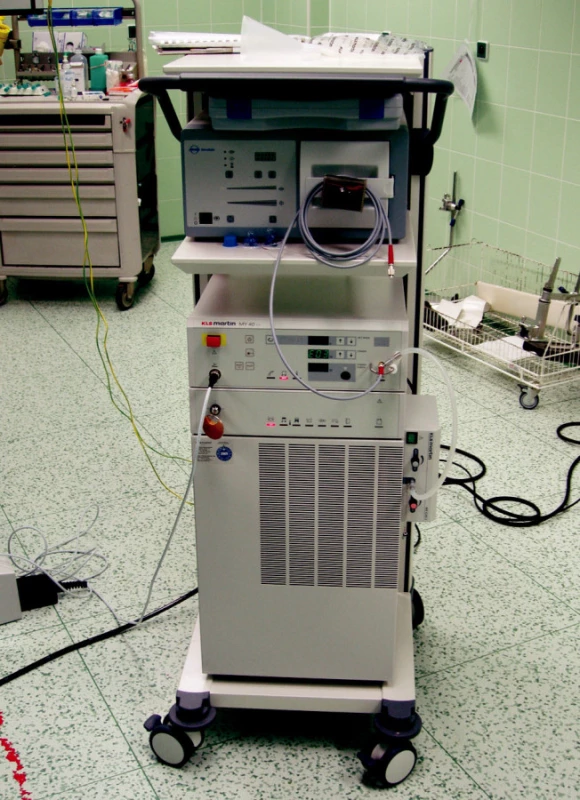
KLINICKÝ SOUBOR
KLS Martin Nd:YAG laser MY 40 1.3 byl našemu pracovišti zakoupen Fakultní nemocnicí v Plzni koncem roku 2007 a počátkem následujícího roku jsme jej poprvé využili při operaci plicní metastázy kolorektálního karcinomu. V období od března do prosince roku 2008 jsme pak s jeho pomocí operovali 17 nemocných, 12 mužů a 5 žen, průměrného věku 60,7 roku. Operačním přístupem byla vždy posterolaterální torakotomie za selektivní plicní ventilace biluminální kanylou. U 3 nemocných s morfologicky neověřeným plicním tumorem jsme laserem provedli jeho limitovanou resekci pro účely peroperační biopsie, po potvrzení diagnózy primárního plicního karcinomu následovala standardní radikální plicní resekce. Jednomu pacientovi byl takto odstraněn chondroidní hamartom pravého dolního plicního laloku. U dalšího muže jsme laser s úspěchem použili k segmentektomii prvního, resp. druhého segmentu levého horního plicního laloku při intra-bronchiálním benigním chondromu. Největší skupinu operovaných pak tvořilo 12 pacientů, jimž jsme touto technikou odstranili celkem 28 plicních metastáz. Metastázy byly vícečetné v 7 případech, z toho třikrát oboustranné, solitární pak u 5 nemocných. Vícečetné bilaterální metastázy jsme resekovali u dvou operovaných, u dalšího pak po jedné na každé straně. Tyto oboustranné výkony jsme prováděli ve dvou dobách s odstupem jednoho až dvou měsíců. Histologicky se jednalo o sekundární ložiska kolorektálního karcinomu v 7 případech, v ostatních pak o metastázy osteosarkomu, karcinomu prsu, maligního histiocytomu, maligního melanomu a světlobuněčného renálního karcinomu. Všechny resekce byly shledány radikálními.
Perioperačně jsme v souvislosti s použitou operační technikou nezaznamenali významnější komplikace, u žádného z operovaných nebyl přítomen déletrvající air-leak či krvácení. Stejně tak perioperační mortalita byla nulová. Průměrná doba nutné drenáže příslušné operované pleurální dutiny nepřesáhla 5 dnů, pooperační hospitalizace týden. Vliv plicní metastazektomie na délku přežívání nemocných jsme pro krátký časový odstup od operace nehodnotili a nebylo to ani cílem tohoto sdělení. Je ještě potřebné doplnit, že kromě výše uvedených 20 operací u 17 nemocných jsme laser úspěšně použili také u řady dalších pacientů při disekci mezilalokových rýh během anatomických plicních resekcí.
DISKUSE
Hlavní oblastí, kde Nd:YAG laser MY 40 1.3 najde své uplatnění, je chirurgie plicních metastáz, pro kterou byl koneckonců původně vyvinut. Na rozdíl od jiných typů těchto přístrojů neodstraňuje sekundární nádorová plicní ložiska vaporizací, tj. odpařením, ale umožňuje jejich radikální excizi s doporučeným bezpečnostním lemem 1 cm. Tak lze spolehlivě řešit, vedle ložisek pleurálních či subpleurálních, i léze uložené hlouběji v plicním parenchymu či dokonce v oblasti plicního hilu. Technika precizní excize metastázy, kdy s vlastním nádorovým uzlem odstraňujeme pouze bezpečnostní lem tkáně, výrazně šetří okolní zdravý plicní parenchym, který je při metastazektomiích klasickou technikou (staplery, na svorce) vždy zbytečně resekován spolu s vlastním patologickým uzlem. Nemluvě pak o lobektomiích či dokonce pneumonektomiích s více než spornými výsledky [9, 10]. Tyto výkony nadměrně redukují zdravou plicní tkáň a tedy plicní funkce operovaného, a limitují tak možnost odstranit ložisek více či provést zákrok opakovaně. Šetření nádorem nepostiženého plicního parenchymu lze proto považovat za asi hlavní výhodu tohoto typu laseru. S jeho pomocí jsme dnes schopni radikálně chirurgicky ovlivnit právě léze vícečetné, resp. oboustranné, a to i opakovaně. Tím se výrazně rozšiřuje okruh pacientů, kteří mohou z této metodiky profitovat, a kteří by jinak byli dříve či později v podstatě odsouzeni k úmrtí [7, 8].
Jednoduchá aplikace a spolehlivá aerostáza a hemostáza však umožňuje využít výhod Nd:YAG laseru MY 40 1.3 také v dalších oblastech plicní chirurgie, kde může úspěšně konkurovat staplerům nebo klasické technice resekce na svorce [11]. Nejčastější indikace jeho použití v plicní chirurgii lze tak shrnout do následujících bodů:
- chirurgie plicních metastáz,
- odstranění plicních ložisek nejasné povahy – radikálně či pro účely biopsie,
- biopsie plic,
- rušení pleurálních adhezí,
- volumreduktivní plicní resekce,
- anatomické plicní resekce – preparace v mezilalokových rýhách, segmentektomie.
Vývoj neobyčejně tenkých křemíkových vláken (260, 400, 600 μm) umožnil proniknout tomuto typu laseru i do miniinvazivní chirurgie hrudníku. Prostřednictvím speciálního nástavce (Obr. 2) lze tak ošetřit spontánní pneumotorax, provést plicní biopsii, odstranit různé pleuropulmonální léze, přerušit pleurální adheze, resekovat emfyzematicky změněnou plicní tkáň, apod. Technika miniinvazivní aplikace tohoto laseru však není ještě tak rozšířena jako klasická, zatím ji provádí v rámci výzkumu a klinických zkoušek jen několik málo evropských pracovišť, nicméně můžeme předpokládat, že její širší použití je jen otázkou času a vývoje.
Obr. 2. Speciální aplikátory pro miniinvazivní použití Nd:YAG laseru MY 40 1.3 Fig. 2. Special applicators for miniinvasive use of the Nd:YAG laser MY 40 1.3 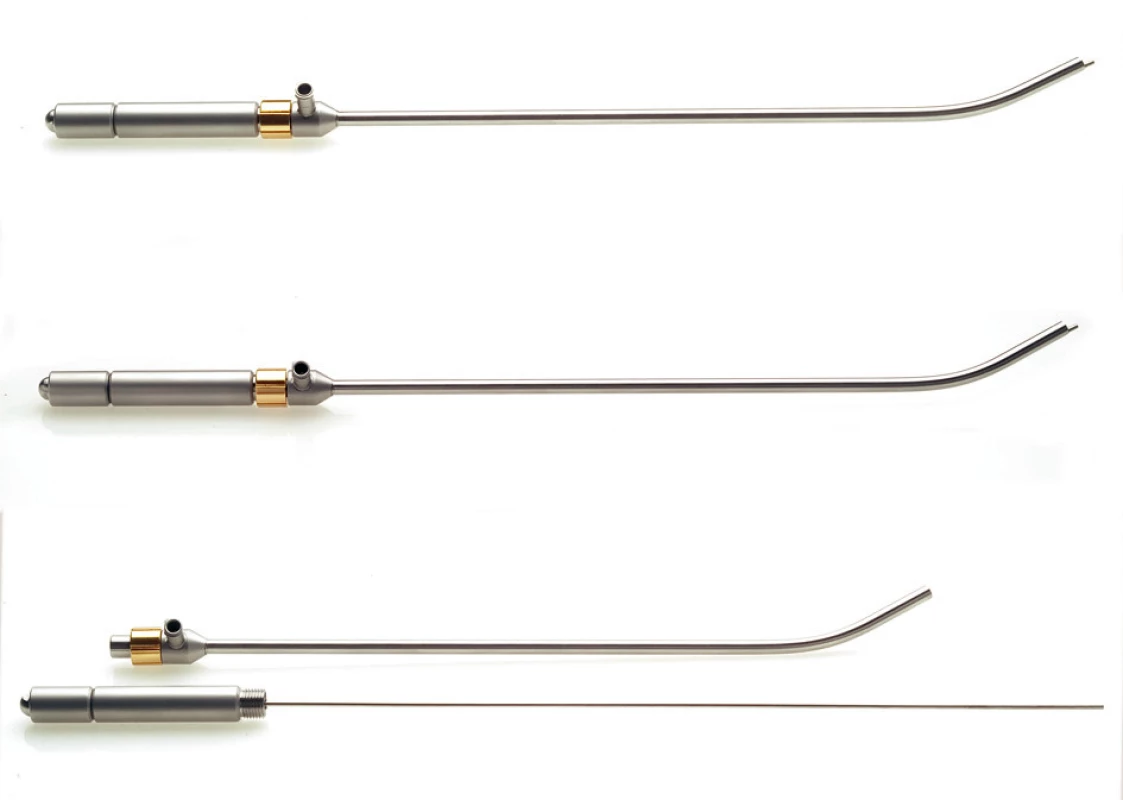
Nelze nezmínit také ekonomické aspekty přístroje a jeho provozu. Nutno přiznat, že pořizovací náklady jsou relativně vysoké, na druhou stranu jsou však vyváženy minimálními provozními náklady, jimiž je v podstatě pouze platba za spotřebovanou elektrickou energii. Další významnou ekonomickou úsporu pak přináší omezení používání staplerů, případně tkáňových lepidel, které laser plně a spolehlivě nahrazuje. Konstrukce přístroje a ultratenká křemíková vlákna navíc dovolují i endobronchiální aplikaci laseru, tedy uplatnění na poli pneumologie, resp. bronchologie, což dále zlepšuje ekonomickou stránku věci, neboť jeden přístroj tak slouží několika medicínským oborům.
Několik poznámek si zaslouží i vlastní operační technika. Je otázkou volby operatéra, zda dá přednost operaci na plíci rozepjaté či kolabované. Nám se zdá výhodnější při odstraňování drobných ložisek pleurálních či těsně subpleurálních ponechat plíci rozvinutou, ale neventilující, naopak jsou-li léze uloženy hlouběji v plicním parenchymu či jsou větší, pak je výkon snazší, je-li prováděn na plíci kolabované. Povrchní ložiska je dobré fixovat stehem, který jimi umožní mírně pohybovat a usnadní tak jejich laserovou excizi se stejnoměrným a spolehlivým bezpečnostním lemem po celém obvodě (Obr. 3). Hlouběji uložené léze je lépe podložit si při výkonu prstem, čímž se jednak stále kontroluje aktuální lokalizace útvaru a jednak se opět usnadní jeho precizní odstranění. Důležité je rovněž udržet během celého výkonu optimální pracovní vzdálenost zaměřovací rukojeti přístroje od resekční linie, jež je potřebná pro maximální účinnost laseru. Pracovní vzdálenost je dána kombinací čoček s různou ohniskovou vzdáleností a zaměřovacích pouzder, sami zpravidla používáme hodnotu 12 mm. Jakmile se tato zkrátí či oddálí od optimální, prudce klesá účinnost laseru, zejména se zhoršují jeho sekční vlastnosti. Větší pracovní vzdálenost (35 mm) je vhodná v místech, kde nelze zcela přiblížit zaměřovací pouzdro k operované tkáni, tj. je nutné operovat s určitou distancí. Laserový paprsek spolehlivě uzavírá tepny do průměru 2 mm a žíly do průměru 3 mm. Excidujeme-li ložisko centrálněji uložené, musíme počítat s tím, že narazíme na průdušky či cévy většího průměru, které je pak nutné uzavřít opichovým stehem [7]. Po správně provedené precizní excizi patologického plicního ložiska zůstává v parenchymu kuželovitý kráter, z něhož není patrný žádný únik vzduchu či pokračující krvácení (Obr. 4). Přesto je doporučováno provést jakousi adaptační suturu vzniklého defektu, která je jednak určitou pojistkou před event. pooperačně vzniklým krvácením či air-leakem, ale zejména obnovuje přirozenou kontinuitu povrchu plíce a její tvar [7]. Na závěr výkonu se, stejně jako při většině jiných nitrohrudních operací, zakládá standardní drenáž pohrudniční dutiny.
Obr. 3. Operační technika precizní excize pomocí Nd:YAG laseru MY 40 1.3 na rozepjaté plíci – metastáza fixována stehem, vlevo patrné zelené zaměřovací pouzdro laseru, vpravo odsávačka plynných zplodin Fig. 3. Surgical technique of precise excisioning, using the Nd:YAG laser MY 40 1.3 on an inflated lung – a metastasis fixed by stitching, a green laser focusing handpiece sleeve is visible on the left, a waste gas suction apparatus on the right 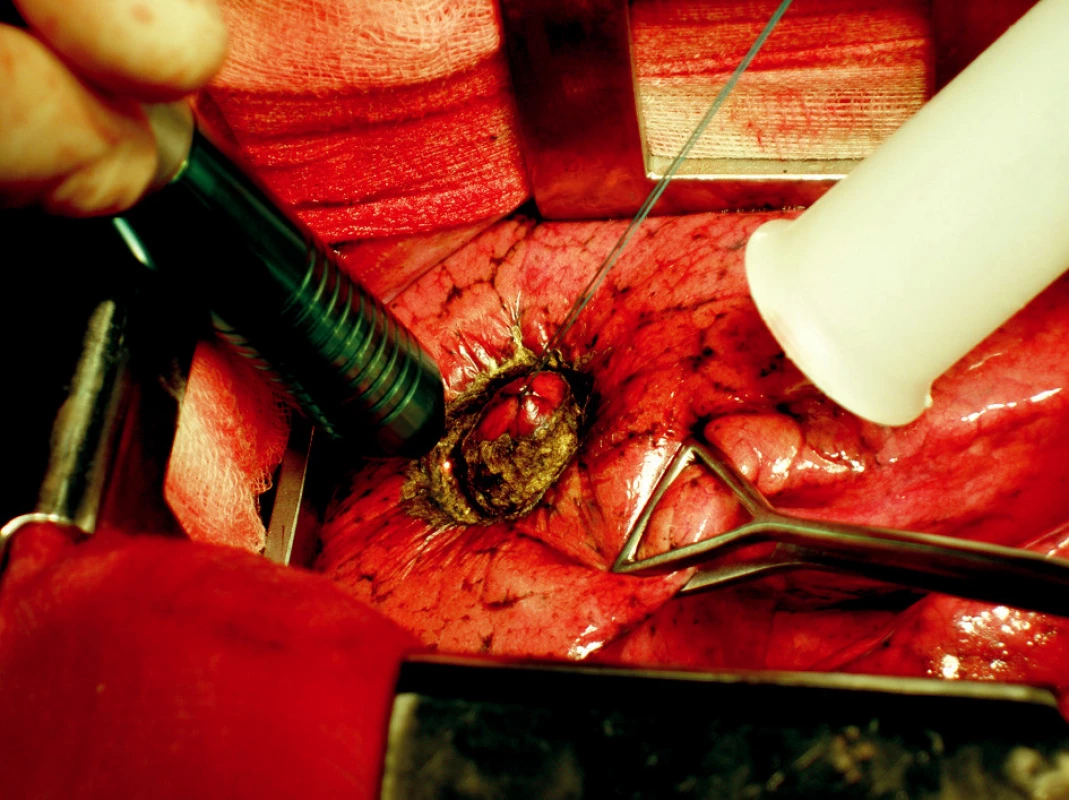
Obr. 4. Výsledný kuželovitý kráter v plicní tkáni po precizní excizi patologického ložiska Nd:YAG laserem MY 40 1.3 – při ventilované plíci není patrný žádný únik vzduchu z resekční plochy, ani významnější krvácení Fig. 4. A conical crater in the lung parenchyma resulting from precize excisioning of the pathological focus, using the Nd:YAG laser MY40 1.3 – upon the lung ventilation, no air leak from the resection area or significant bleeding is detectable 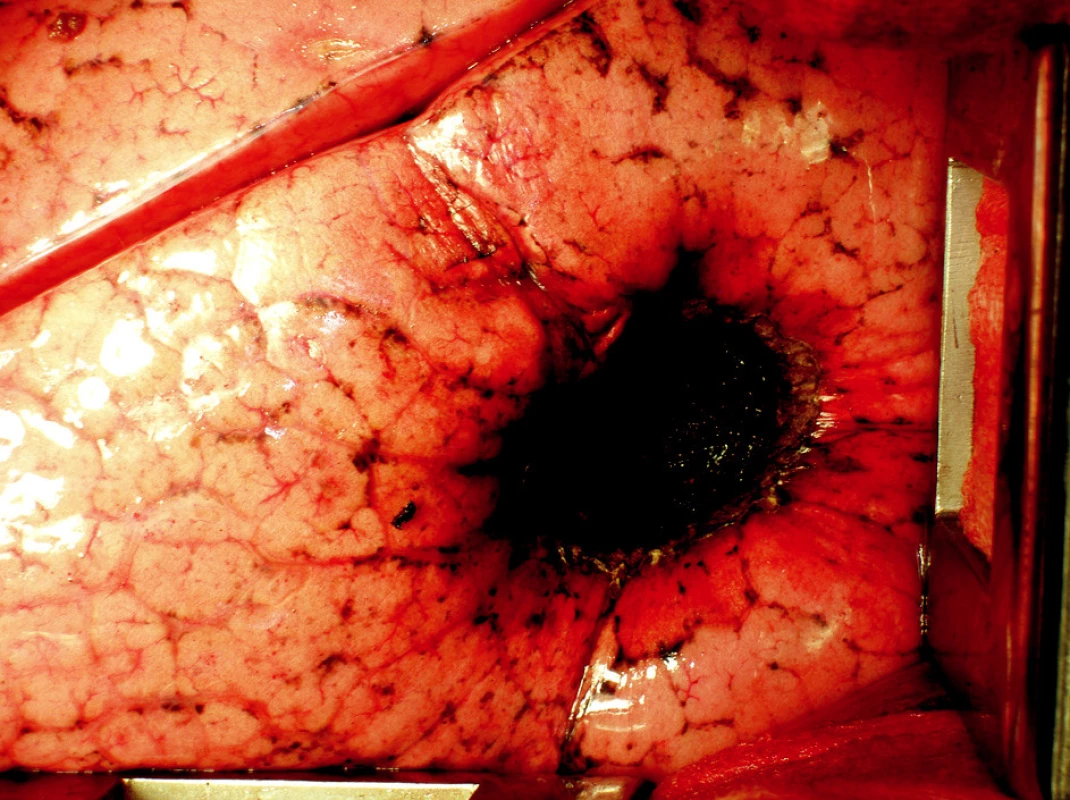
ZÁVĚR
Nd:YAG laser MY 40 1.3 umožňuje radikální odstranění sekundárních plicních neoplazií, zejména vícečetných a hlouběji uložených, bez nutnosti rozsáhlejší resekce plicního parenchymu a při minimální perioperační morbiditě a mortalitě. Tím se výrazně rozšiřuje okruh pacientů, kterým může takto provedená radikální metastazektomie významně prodloužit a zkvalitnit dlouhodobé přežívání. Současně lze přístroj s úspěchem použít i při řadě dalších operačních výkonů, jako je např. přerušení pleurálních adhezí, plicní biopsie, resekce emfyzematózních bul, odstranění benigních plicních nádorů, disekce mezilalokových rýh, apod., kde plně nahradí staplery. V blízké budoucnosti bude možná jeho širší aplikace i v miniinvazivní plicní chirurgii.
Doc. MUDr. J. Vodička, Ph.D.
Chirurgická klinika LF UK a FN v Plzni
Alej Svobody 80
304 60 Plzeň
e-mail: vodicka@fnplzen.cz
Zdroje
1. Čapov, I., et al. Chirurgie orgánových metastáz. Praha, Galén, 2008.
2. Jedlička, V., Doležel, J., Vlček, P., Peštál, A., Veselý, K., Bednařík, O., Čapov, I. Metastazektomie vícečetných plicních metastáz nízce diferencovaného synoviálního sarkomu. Rozhl. Chir., 2007; 86 : 85–88.
3. Miller, G., Biernacki, P., Kemeny, N., Gonen, M., Downey, R., Jarnagin, W., D‘Angelica, M., Fong, Y., Blumgart, L., DeMatteo, R. Outcomes after resection of synchronous or metachronous hepatic and pulmonary colorectal metastases. J. Am. Coll. Surg., 2007; 205 : 231–238.
4. Welter, S., Jacobs, J., Krbek, T., Krebs, B., Stamatis, G. Long-term survival after repeated resection of pulmonary metastases from colorectal cancer. Ann. Thorac. Surg., 2007; 84 : 203–210.
5. Fanta, J., Řehák, F., Koutecký, J., Kofránek, I. Chirurgická léčba plicních metastáz. Sb. Lek., 1991; 93 : 101–107.
6. Fanta, J. Indikace a operační technika pro Nd:YAG laser v hrudní a břišní chirurgii. Kandidátská dizertační práce. Praha, Univerzita Karlova, 1989.
7. Rolle, A., Koch, R., Alpard, S., Zwischenberger, J. Lobe-sparing resection of multiple pulmonary metastases with a new 1318-nm Nd:YAG laser – first 100 patients. Ann. Thorac. Surg., 2002; 74 : 865–869.
8. Rolle, A., Pereszlenyi, A., Koch, R., Richard, M, Baier, B. Is surgery for multiple lung metastases reasonable? A total of 328 consecutive patients with multiple-laser metastasectomies with a new 1318-nm Nd:YAG laser. J. Thorac. Cardiovasc. Surg., 2006; 131 : 1236–1242.
9. Grunenwald, D., Spaggiari, L., Girard, P., Baldeyrou, P., Filaire, M., Dennewald, G. Completion pneumonectomy for lung metastases: is it justified? Eur. J. Cardiothorac. Surg., 1997; 12 : 694–697.
10. Jungraithmayr, W., Hasse, J., Stoelben, E. Completion pneumonectomy for lung metastases. Eur. J. Surg. Oncol., 2004; 30 : 1113–1117.
11. Pereszlenyi, A., Rolle, A., Rudek, B., Schilling, A., Bis, B. Laser-assisted resection of a giant pulmonary chondrohamartoma – a case report. Thorac. Cardiovasc. Surg., 2007; 55 : 201–202.
Štítky
Chirurgia všeobecná Ortopédia Urgentná medicína Dermatológia Diabetológia Gynekológia a pôrodníctvo Chirurgia cievna Chirurgia plastická Interné lekárstvo Kardiológia Pediatria Praktické lekárstvo pre deti a dorast Praktické lekárstvo pre dospelých Urológia
Článek Česká hrudní chirurgie
Článok vyšiel v časopiseRozhledy v chirurgii
Najčítanejšie tento týždeň
2009 Číslo 5- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
-
Všetky články tohto čísla
- Česká hrudní chirurgie
- Mezinárodní setkání východoevropských hrudních chirurgů – milníky na cestě vědy a přátelství
- Maligní teratom mediastina – kazuistika
- Vliv neoadjuvantní terapie na pooperační komplikace po pneumonektomii
- Otevřené pleurální okénko v léčbě pokročilého empyému hrudníku: zkušenosti s léčbou dvaceti rizikových pacientů
- Nevýhody jednostranné videotorakoskopické tymektomie
- Plicní segmentektomie pro nádor
- Využití KLS Martin Nd: YAG laseru MY 40 1.3 v plicní chirurgii
- Akutní mediastinitis – optimální diagnostická a léčebná opatření
- Mediastinální lymfadenektomie v chirurgii plicních metastáz
- Pozdně diagnostikovaná ruptura bránice – kazuistika
- Postavení peroperační neuromonitorace, neuroprotekce a preventivní karotické endarterektomie u nemocných se zvýšeným rizikem mozkové ischemie indikovaných ke kardiochirurgické operaci
- GIST ako náhla brušná príhoda
- Další možnost modifikovaného přístupu při laparoskopické cholecystektomii
- Endovenózní laserová terapie varixů dolních končetin
- Hemotorax při tupém poranění hrudníku
- Zánětlivá onemocnění hrudníku v chirurgii
- Rozhledy v chirurgii
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Hemotorax při tupém poranění hrudníku
- Akutní mediastinitis – optimální diagnostická a léčebná opatření
- Zánětlivá onemocnění hrudníku v chirurgii
- Maligní teratom mediastina – kazuistika
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



