-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Močový katetr jako rizikový faktor vzniku urologických komplikací po TEP kolenního kloubu – retrospektivní analýza
Urethral catheter as a risk factor of urologic complications after total knee arthoplasty – the retrospective analysis
Introduction:
In the literature, there are only few articles about urologic complications after total knee arthroplasty. We have evaluated our group of patients focusing on urethral catheter as a risk factor for urologic complications after the replacement.Material and Method:
We have evaluated a group of 236 patients (143 female and 93 male subjects) aged 71.3 years on average, after primary total knee arthroplasty in 2008–2009, focusing on urologic complications of the patients. Permanent catheter was introduced in all the subjects after the operation. The group of patients was evaluated at end of 2010. We have evaluated urologic complications, the period of time the catheter was in place and analyzed the risk factors one year after the operation.Results:
The incidence of urologic complications is 19.4% in men and 6.3% in women. The average duration of catheterization was 4 days, and 7 days in patients with complications. 126 patients (53.4%) had their catheter introduced for up to 4 days, out of whom complications occured in 5 (4%) patients. 110 patients (46.4%) were catheterized for over 4 days, and in this subgroup, complication occured in 23 (21%) subjects. IPSS is 8, on average, in complications 12/35, on average. A total of 5 patients were unsatisfied (2.1%). The combination of male gender with catheterization for over 4 days, is the main risk factor for urologic complications.Conclusion:
In the literature the authors found only several articles related to urologic complications after the knee arthroplasty focused on postoperative urinary retention and the catheter. The risk factor is increased duration of catheterization , male gender and, partially, positive urologic anamnesis. There is a posibility to use „safe catheter“ in the risky patients in future.Key words:
urologic complications of treatment – knee arthroplasty
Autoři: J. Hrubinová 1; M. Hrubina 2; J. Pangrác 1
Působiště autorů: Urologické oddělení Nemocnice Pelhřimov, primář: MUDr. Jaromír Pangrác 1; Ortopedické oddělení Pelhřimov, vedením oddělení pověřen: MUDr. Miroslav Skoták 2
Vyšlo v časopise: Rozhl. Chir., 2012, roč. 91, č. 1, s. 12-17.
Kategorie: Původní práce
Souhrn
Úvod:
V literatuře je málo prací o urologických komplikacích po TEP kolenního kloubu. Zhodnotili jsme proto náš soubor pacientů se zaměřením na permanentní močový katetr jako rizikový faktor jejich vzniku.Materiál a metoda:
Zhodnotili jsme soubor 236 pacientů (143 žen a 93 mužů) s průměrným věkem 71,3 roku po primární TEP kolenního kloubu v letech 2008–2009, se zaměřením na urologické komplikace. Permanentní močový katetr byl zaveden po operaci u každého pacienta. Soubor byl zhodnocen koncem roku 2010. Hodnoceny byly komplikace urologické. Kontrola pacientů byla provedena za rok po operaci. Byla sledována doba zavedení katetru, analyzovány rizikové faktory.Výsledky:
Z operovaných pacientů jsme zaznamenali urologické komplikace u 18 mužů (19,4 %) a 9 žen (6,3 %). Katetr byl zaveden v průměru 4 dny, u komplikací v průměru 7 dní. 126 pacientů (53,4 %) mělo katetr zaveden do 4 dní, z nich 5 (4 %) mělo urologické komplikace. 110 pacientů (46,4 %) mělo katetr déle než 4 dny, z nich 23 (21 %) mělo komplikace. IPSS u mužů za rok po operaci je v průměru 8, u komplikací v průměru 12/35. Nespokojeno je 5 pacientů (2,1 %). Rizikový faktor je muž s katetrem zavedeným více než 4 dny.Závěr:
V literatuře autoři našli pouze několik prací o urologických komplikacích po TEP kolenního kloubu se zaměřením na pooperační retenci a též katetr. Rizikový faktor je narůstající délka trvání zavedení katetru, mužské pohlaví a částečně pozitivní urologická anamnéza. V budoucnu je možnost používat „safe catheter“ u rizikových pacientů.Klíčová slova:
urologické komplikace – totální endoprotéza kolenního kloubuÚvod
Totální endoprotéza (TEP) je často používanou metodou k řešení degenerativních a jiných postižení kolenního kloubu. Dlouhodobému sledování výsledků protéz a specifických komplikací je v literatuře věnovaná dostatečná pozornost [1]. Komplikace nespecifické, ke kterým řadíme i urologické, jsou zpravidla uvedeny jenom okrajově jako jedna z možných příčin infektu TEP [2, 3]. Některé z nich, jako močová inkontinence či striktura uretry [4] následující po zavedení a následném odstranění permanentního močového katetru (PMK) po implantaci endoprotézy, jsou však pacienty subjektivně vnímané jako velmi nepříjemné s často zhoršenou kvalitou života. V konečném důsledku tyto urologické komplikace můžou zhoršit celkový výsledek operace. Na urologickém oddělení spolupracujeme s oddělením ortopedickým již dlouhodobě při diagnostice a následné léčbě těchto komplikací. Vzhledem k jejich incidenci, někdy s dlouhodobým a subjektivně velmi nepříjemným postižením, jsme se rozhodli zhodnotit soubor pacientů po primární náhradě kolenního kloubu se zaměřením na výskyt těchto obtíží. Cílem práce je zhodnotit náš soubor pacientů, zjistit incidenci a rozložení urologických komplikací a pokusit se definovat rizikové faktory vzniku těchto komplikací ve vztahu k PMK.
Materiál a metoda
Soubor: Zhodnoceno bylo 236 pacientů (143 žen a 93 mužů) s 239 TEP kolenních kloubů – primoimplantací operovaných na ortopedickém oddělení v Pelhřimově od 1. 1. 2008 do 31. 12. 2009. Z toho 3krát byla ve sledovaném období provedena implantace TEP oboustranně s odstupem 9–16 měsíců. Věkové rozložení pacientů je 40–83 let, s průměrným věkem v době operace 71,3 roku. Délka hospitalizace byla 7–15 dní, v průměru 10 dní. Do jednoho roku od operace zemřeli 3 pacienti (1,3 %). Vzhledem k přítomnosti časných urologických komplikací i u těchto pacientů, jsme je do souboru zařadili. Všech dalších 233 pacientů bylo dohledáno a zhodnoceno. Urologické onemocnění v anamnéze udalo 26 mužů (28 %) a 11 žen (7,7 %).
Metoda: Pacienti měli před nástupem k hospitalizaci vyšetřen močový sediment v rámci předoperační přípravy, u hraničních nálezů kultivační vyšetření moče. Před operací byli pacienti bez PMK. Operační výkon byl proveden v spinální anestezii. Profylakticky byla standardně podávána ATB celkem do 48 hodin od výkonu. PMK byl zaváděn u všech operovaných následně po výkonu na jednotce intenzivní péče nebo na anesteziologicko-resuscitačním oddělení, kde byli pacienti sledováni 1–2 dny po operaci. K dezinfekci byl použit Skinsept, jako lokální anestetikum Mesocain gel. Používali jsme měkký latexový katetr (výrobní šarže ani velikost nebyly hodnoceny). V případě potíží se zavedením PMK byla v indikovaných případech provedena epicystostomie. Prevence trombembolické nemoci (TEN) byla prováděna dle platných doporučení. Odstranění PMK bylo prováděno na ortopedickém oddělení s ohledem na celkový stav pacienta a zvládnutí pooperační rehabilitace. V případě potíží po jeho odstranění byl v indikovaných případech opět zaveden. Tyto případy řešil urolog.
Hodnocení: Diagnóza implantace nebyla sledovaná. Typ endoprotézy, způsob její fixace ani operační technika nebyly hodnoceny. Za rok po operaci, při klinické kontrole TEP s RTG, byli všichni pacienti dotazováni na celkovou spokojenost i s TEP s ohledem na urologické komplikace. Všichni muži byli zhodnoceni s pomocí dotazníku IPSS (Mezinárodní skóre prostatických symptomů /35) a odrazem mikčních symptomů v kvalitě života. Pacienti s urologickými komplikacemi byli dále sledováni individuálně urologem. Zaměřili jsme se na komplikace urologické, které jsme rozdělili na časné (diagnostikované během hospitalizace na ortopedickém oddělení) a pozdní (diagnostikované po propuštění pacienta).
Z časných komplikací jsme sledovali infekci močových cest (IMC), močovou retenci, hematurii, nutnost zavedení epicystostomie a jiné. Tuto skupinu jsme dále rozdělili na: A – komplikace při nemožnosti zavedení PMK, B – komplikace zjištěné v době zavedení PMK, C – komplikace diagnostikované po odstranění PMK.
Z pozdních komplikací jsme diagnostikovali inkontinenci, strikturu uretry, dekompenzaci hyperplaze prostaty. Dále jsme zaznamenávali nově zjištěné urologické onemocnění. Byla provedena analýza dokumentace z centrálního nemocničního informačního systému, použili jsme informace z našich spádových urologických a ortopedických ambulancí. Byly použity metody deskriptivní statistiky. Hodnotili jsme věk pacientů v době implantace TEP, pohlaví. Sledovali jsme časový interval trvání zavedení PMK ve vztahu ke vzniku urologických komplikací.
Výsledky
Časné komplikace jsme zjistili 20krát (Tab. 1) u 18 pacientů (7,6 %), pozdní komplikace jsme diagnostikovali 10krát (Tab. 1) u 9 pacientů (3,8 %). Nejčastější byla IMC. Z 11 pacientů bylo 8 žen. Nejčetnější byl agens E.Coli a Enterococcus Faecalis (Tab. 2).
Tab. 1. Urologické komplikace po TEP kolenního kloubu Tab. 1: Urologic complications after total knee replacement 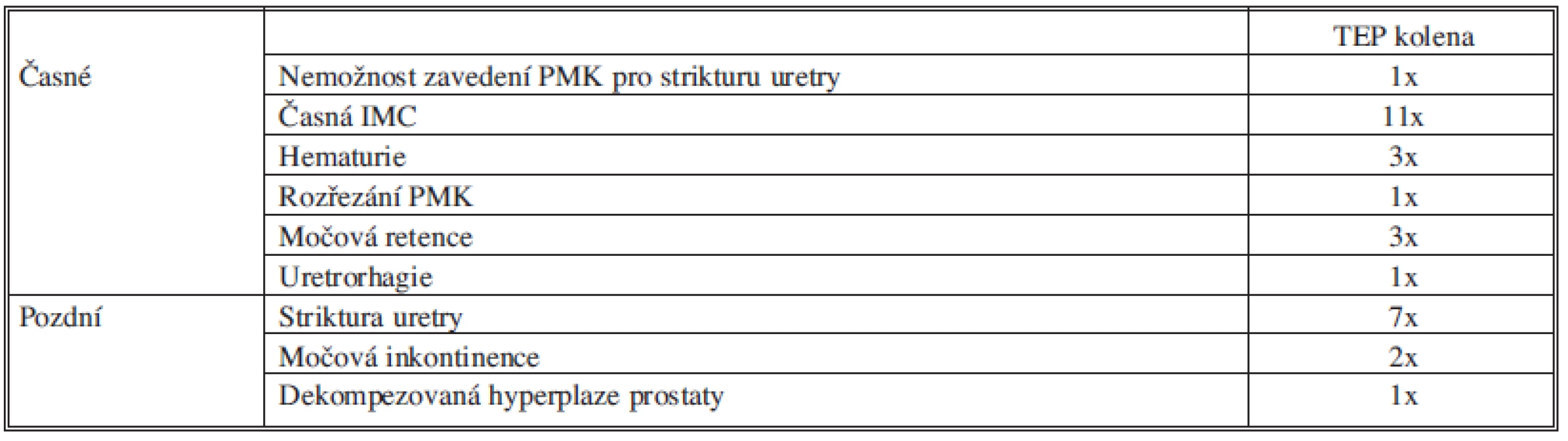
Tab. 2. Infekční agens a použité ATB u uroinfekcí po TEP kolena Tab. 2: The pathogens and used antibiotics in urinary infections after total knee replacement 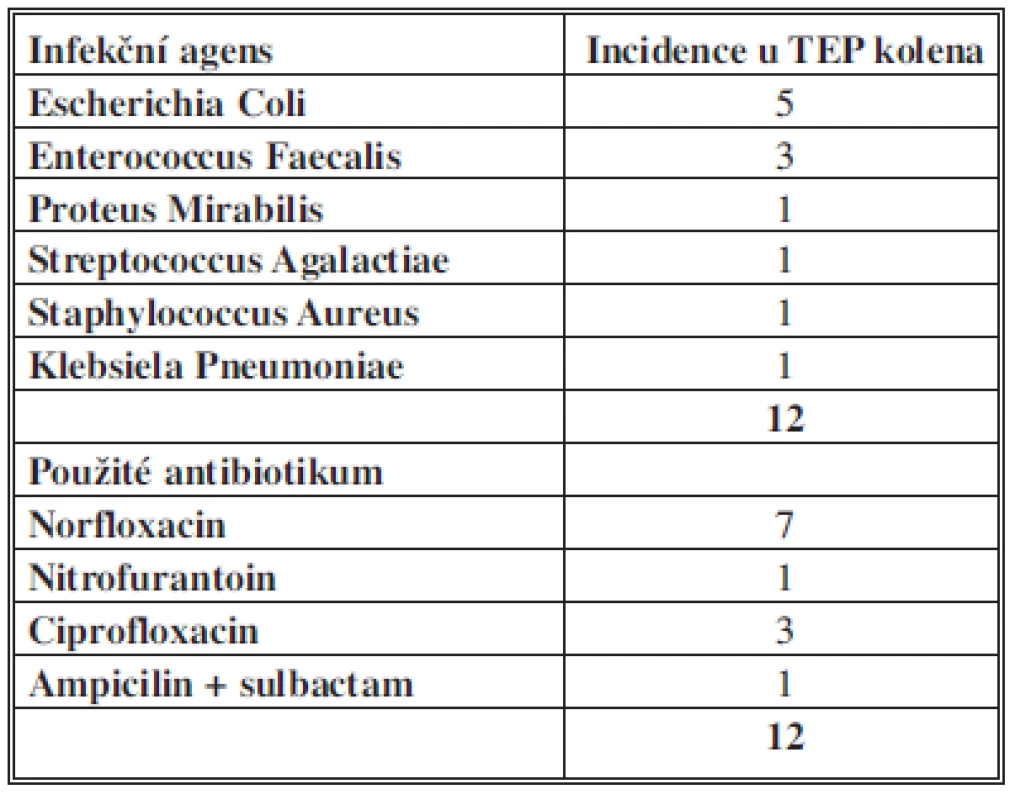
Všichni byli přeléčeni ATB dle kultivace v délce 8–10 dní. ATB jsme vysazovali při dobrém klinickém nálezu a negativní kultivaci moče. Pro trvající obtíže u jedné 80leté pacientky se smíšenou močovou inkontinencí I. st. a s PMK ponechaným 10 dní byla provedena opakovaná kutlivace moče, zjištěn odlišný infekční agens od prvního výsledku. Pacientka byla dále léčená na urologickém oddělení parenterálním podáváním ATB, uroinfekt byl sanován. Za rok po operaci trvá močová inkontinence I. st. pro bolesti v oblasti operované TEP je sledovaná s podezřením na mitigovaný infekt. S celkovým výsledkem není spokojena. Přehled dalších komplikací s ohledem na pohlaví, délku zavedení katetru a způsob léčby ukazuje Tab. 3.
Tab. 3. Urologické komplikace, pohlaví, délka zavedení katetru, léčba a výsledek Tab. 3: Urologic complications, gender, duration of catheterization, treatment method and result 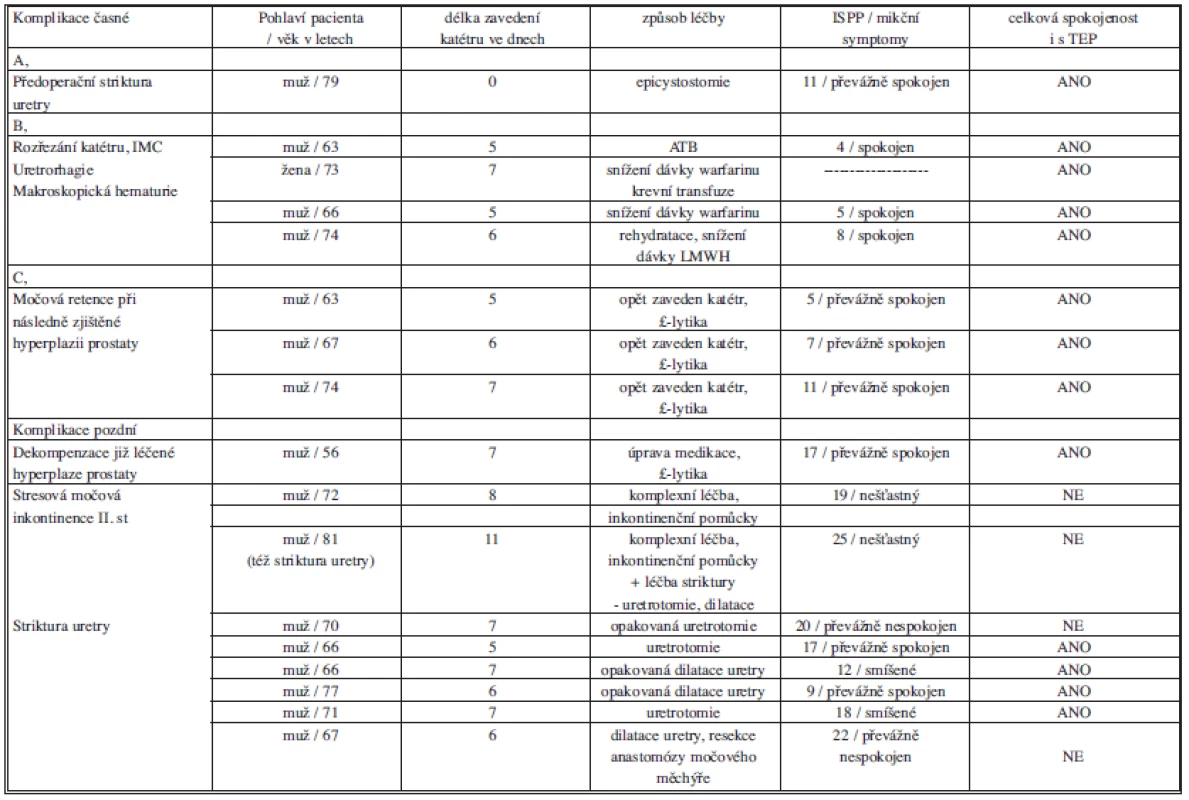
U pacientů s TEP kolenního kloubu jsme zaznamenali 11,4 % urologických komplikací (u 18 mužů a 9 žen) celkově. PMK byl zaveden celkově 1–11 dní (v průměru 4 dny), u pacientů s komplikacemi v průměru 7 dní. U 126 (53,4 %) pacientů byl PMK zaveden do 4 dní od operace. Z těchto 126 měla 4 % – 1 muž a 4 ženy – komplikace. Významný vzestup incidence komplikací je patrný v rozmezí 4–8 dní (graf 1), kde z 91 pacientů mělo 21 % – 14 mužů a 5 žen – komplikace. PMK zaveden 8 dní a déle mělo pouze 19 pacientů (8 %) z 236, z nich u 3 jsme zaznamenali urologickou komplikaci. IPSS za rok po operaci je v průměru 8/35, u mužů s komplikacemi je 4–25 (v průměru 12/35). Nebyla zjištěna urologická komplikace u 2 žen a 1 muže, kterým byla ve sledovaném období provedena implantace TEP postupně obou kolen.
Graf 1. Rozložení urologických komplikací u pacientů podle pohlaví a délky zavedení katetru Graph 1: Urologic complications distribution based on gender and duration of catheterization 
Z 93 mužů byly zaznamenány komplikace u 18 (19,4 %), z nich 8 podstoupilo jeden nebo více urologických zákroků následujících po implantaci TEP. 4 muži (4,3 %) jsou celkově nespokojeni i s odrazem mikčních symptomů (2krát nešťastní, 2krát převážně nespokojeni). Infekt TEP byl diagnostikován jednou (0,9 %). U 5 mužů s urologickými komplikacemi je pozitivní urologická anamnéza. Nově zjištěné urologické onemocnění registrujeme 4krát.
Ze 143 žen byly zaznamenány komplikace u 9 (6,3 %), z nich 1 podstupuje pravidelné urologické výkony (dispenzarizace). Celkově nespokojena je jedna pacientka i s podezřením na infekt TEP (0,7 %). U 2 žen s urologickými komplikacemi je pozitivní urologická anamnéza.
Diskuze
Urologické komplikace jsou v pracích zabývajících se výsledky endoprotéz či osteosyntéz [5] uvedeny jenom okrajově, mimo publikací o poraněních pánve [6, 7, 8]. Tyto komplikace najdeme popisovány v oblastech zabývajících se infektem TEP [9]. IMC a opakovaná uretrální instrumentace jsou obecně považovány za rizikové faktory jeho vzniku se všemi následky. Za zmínku stojí i další komplikace. Z časných zejména močová retence, kde byla následně u 3 pacientů diagnostikovaná hyperplaze prostaty, kterou považuje též Kotwal a spol. [10] za významný faktor rozvoje retence po TEP. Hematurie dle našeho zjištění může souviset se způsobem zajištění prevence TEN [11, 12]. Z komplikací pozdních je to hlavně stresová močová inkontinence, kdy pacient jde na operaci plně kontinentní s postiženým kloubem. Po operaci je sice zbaven bolesti v kloubu, ale je inkontinentní a následně nespokojen celkově i s dobře fungující endoprotézou, jak jsme zaznamenali u 2 z nich. Za nejzávažnejší pozdní komplikaci považujeme strikturu uretry [4, 13]. Je to stav zrádný, kdy je pacient po odstranění PMK přechodně bez potíží propuštěn. V rozmezí 1–5 měsíců se pak pravidelně objevovaly močové obtíže. Po stanovení diagnózy následovaly opakované urologické výkony. Následně již většinou pacienti nebyli celkově spokojeni. Ze 7 mužů (průměrný věk 71 let) takto postižených jich 5 mělo pozitivní urologickou anamnézu (obr. 1).
Obr. 1. RTG dokumentace 67letého pacienta po radikální prostatektomii a TEPkolenního kloubu, komplikováno rozvojem striktury uretry v oblasti <em>pars bulbaris</em> a neoanastomozy močového měchýře Fig. 1 X-ray picture of the 67years old man after the radical prostatectomy and total knee replacement. Complication – urethral stricture in <em>pars bulbaris</em> and neoanastomosis of the bladder 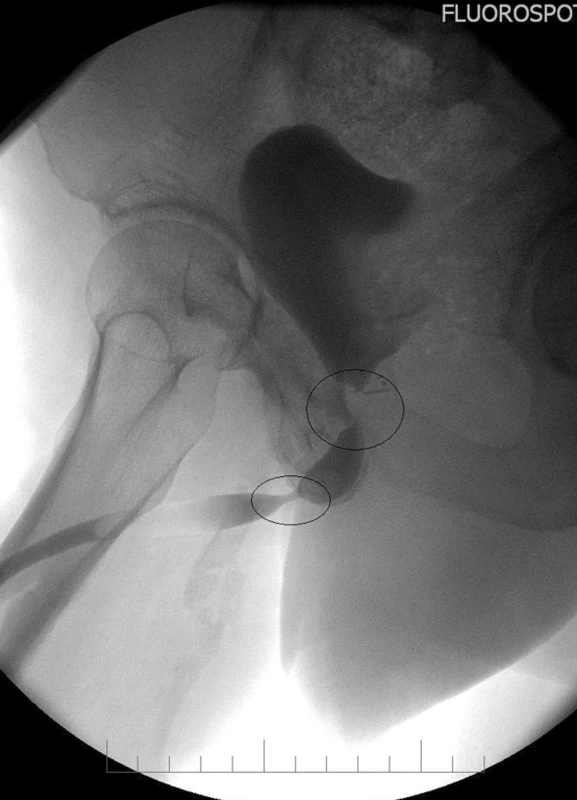
PMK měli průměrně 7 dní. Jako možné příčiny vzniku striktury zvažujeme individuální hypersenzitivitu na PMK a též „šetrnost“ při manipulaci s katetrem. V souladu s pracemi o pooperační retenci tekutin [14, 15] zavádíme téměř vždy PMK po operaci. Výjimku tvoří několik málo mladých a dobře spolupracujících pacientů, kteří pooperační režim zvládnou bez katetru. Ve sledovaném období to byli pouze 4 muži věku 39–44 let, které jsme do souboru nezařadili. Neměli zavedený PMK a ani u jednoho z nich jsme urologickou komplikaci nezaznamenali. Z analýzy komplikací usuzujeme, že výrazný vliv na jejich vznik má délka ponechání PMK [16]. Vzestupný trend incidence komplikací po 4 dnech jeho zavedení je zřejmý, kdy ze 110 pacientů jsme zjistili komplikace až u 23 z nich (21 %) celkově. Stejný závěr má i Izard a spol. [17]. U pacientů s PMK do 4 dní jsme zaznamenali minimum obtíží (4 %). Ve vztahu k pohlaví pacientů dosahují komplikace u mužů vyšší incidence, kdy nejkritičtější čas je mezi 4. a 8. dnem zavedení PMK (až 46% riziko komplikací v tomto pásmu). Komplikace u žen mají nižší incidenci, která je mezi 4. a 6. dnem (6 %) a výrazněji stoupá mezi 6. a 10. dnem (18 %).
Při analýze osobní anamnézy jsme zjistili komplikace z 37 pacientů u 7 z nich, kteří urologické onemocnění či operaci udávali již při příjmu. IPSS je u pacientů s komplikacemi vyšší, ale spíše považujeme za validní hodnocení celkové spokojenosti i s TEP. Za slabinu studie považujeme nevyšetření IPSS před operací a nemožnost porovnání souboru s odpovídajícím počtem pacientů bez zavedení PMK po operaci. Muži jsou dle našeho názoru postiženi častěji i z důvodu anatomických – delší uretra. Ženy jsou zase výrazně náchylnější na vznik časné IMC, což dáváme do souvislosti též s anatomickými poměry. V léčbě uroinfektů postupujeme v souladu s jinými autory [18] včetně použití imunoterapie. U pacientů s komplikacemi byla ATB standardně podávána preventivně [19] během každé uretrální instrumentace dle platných doporučení. Možnosti snížení incidence urologických komplikací vidíme jednak v aktivnější spolupráci mezi ortopedem a urologem u rizikových pacientů, kdy je vhodné urologické vyšetření před plánovanou operací. Dále je vhodné minimalizovat délku zavedení PMK, což je ale u starších lidí s omezenou mobilitou a sebeobsluhou problematické. V budoucnu by bylo možné v těchto případech používat „safe catheter“, tedy PMK potažený tenkou vrstvou antibakteriálně působícího oxidu titaničitého, což je nyní ve stadiu klinického testování [20].
Závěr
Urologické komplikace v souvislosti se zavedením PMK po implantaci totálních endoprotéz kolenních kloubů jsou velmi nepříjemnou stránkou endoprotetiky. Celkově jsme je zjistili u 19,4 % mužů a 6,3 % žen. Z operovaných pacientů jsou z důvodu urologické komplikace celkově nespokojeni i s TEP 4 muži (4,3 %) a 1 žena (0,7 %). Za rizikový faktor považujeme mužské pohlaví, PMK zaveden déle než 4 dny a částečně pozitivní urologickou anamnézu. Vzhledem k uretrální instrumentaci při řešení komplikací následně narůstá též riziko infektu TEP. Proto je vhodné na tyto možné komplikace pacienty upozornit již během edukace před plánovaným výkonem a zavádět katetr jen v případě, kdy to vyžadují zdravotní stav, věk a možnost spolupráce. Doporučujeme redukovat délku zavedení PMK na minimální možnou dobu. U rizikových pacientů a v případě komplikací včas kontaktovat urologa. Sledovaný soubor plánujeme s odstupem času opět zhodnotit se zaměřením na výskyt pozdních infekčních komplikací TEP.
MUDr. Jana Hrubinová
Ul. Osvobození 1691
393 01 Pelhřimov
e-mail: janaamrich@seznam.cz
Zdroje
1. Vavřík P, Landor I, Tomaides J, et al. Střednědobé výsledky u náhrad kolenního kloubu Medin Modular. Acta Chir Orthop Traumatol Cech 2009;76 : 30–34.
2. Jahoda D, Nyč O, Šimša J, et al. Pozdní hematogenní infekce kloubních náhrad. Acta Chir Orthop Traumatol Cech 2008;75 : 88–92.
3. Tomáš T. Pacient – rizikový faktor infekce totální endoprotézy. Acta Chir Orthop Traumatol Cech 2008;75 : 451-456.
4. Ženíšek J. Striktury uretry. Urolog pro Praxi 2002;2 : 67–69.
5. Hrubina M, Skoták M, Běhounek J. Komplikace operační léčby zlomenin proximálního femuru metodou DHS. Acta Chir Orthop Traumatol Cech 2010;77 : 395–401.
6. Frank M, Dědek T, Broďák M. Ošetření ruptury močového měchýře při zlomenině pánve bez epicystostomie – kazuistika. Rozhl Chir 2011;4 : 226–228.
7. Džupa V, Chmelová J, Pavelka T, et al. Multicentrická studie pacientů s poraněním pánve: základní analýza souboru. Acta Chir Orthop Traumatol Cech 2009;76 : 404–409.
8. Chmelová J, Džupa V, Pleva L. Role zobrazovacích metod v diagnostice poranění pánve. Acta Chir Orthop Traumatol Cech 2008;75 : 93–98.
9. Jamsen E, Huhtala H, Puolakka T, et al. Risk factors for infection after knee arthroplasty. J Bone Joint Surg 2009; 91-A:38–47.
10. Kotwal R, Hodgson P, Carpenter C. Urinary retention following lower limb arthroplasty: analysis of predictive factors and review of literature. Acta Orthop Belg 2008; 74 : 332–336.
11. Míka P, Hrubina M. Zkušenosti s podáváním bemiparinu na ortopedickém oddělení. Bemiparin Update 11, 2011;1 : 5–6.
12. Míka P, Běhounek J, Skoták M, et al. Komplikace a rizika profylaktické antikoagulační léčby prováděné kombinací nízkomolekulárního heparinu (LMWH) a Warfarinu po implantaci TEP velkých kloubů – naše zkušenosti. Acta Chir Orthop Traumatol Cech 2004;71 : 237–244.
13. Kočvara R. Poranění mužské uretry – časné a odložené řešení. Urol List 2005;3 : 26–31.
14. Balderi T, Carli F. Urinary retention after total hip and knee arthroplasty. Minerva Anestesiol 2010;76 : 120–130.
15. Baldini G, Bagry H, Aprikian A, et al. Postoperative urinary retention: anesthetic and perioperative considerations. Anesthesiology 2009;5 : 1139–1157.
16. Van den Brand IC, Castelein RM. Total joint arthroplasty and incidence of postoperative bacteriuria with an indwelling catheter of intermitent catheterization with one-dose antibiotic prophylaxis: a prospective randomized trial. J Arthroplasty 2001;16 : 850–855.
17. Izard J P, Sowery RD, Jaeger MT, et al. Parameters affecting urologic complications after major joint replacement surgery. Can J Urol 2006;13 : 3158–3163.
18. Macek P. Komplikované infekce močových cest. Urolog pro Praxi 2010;11 : 302–307.
19. Broďák M, Košina J, Holub L, et al. Antibiotická profylaxe v urologii. Urolog pro Praxi 2010;11 : 97–100.
20. Stenzelius K, Persson S, Olsson UB, et al. Noble metal alloy-coated late versus silicone foley catheter short-term catheterization: a randomized controlled study. Scand J Urol Nephrol 2011;3 : 31.
Štítky
Chirurgia všeobecná Ortopédia Urgentná medicína
Článek Kolorektální karcinomČlánek Bodná poranění u dětí
Článok vyšiel v časopiseRozhledy v chirurgii
Najčítanejšie tento týždeň
2012 Číslo 1- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
-
Všetky články tohto čísla
- Močový katetr jako rizikový faktor vzniku urologických komplikací po TEP kolenního kloubu – retrospektivní analýza
- Farmakorezistentní epilepsie po kraniocerebrálním poranění
- Uzávěr stěny břišní po laparostomii s použitím negativního tlaku pro těžkou peritonitidu pomocí dynamické fasciální sutury – výsledky prospektivní randomizované studie
- Proč je dobré zachránit Rozhledy v chirurgii
- Bodná poranění u dětí
- 15th Annual meeting European society of Surgery
- Kolorektální karcinom v ČR – data minulá a budoucí
- Kolorektální karcinom
- Chirurgická léčba kolorektálního karcinomu
- Pohled na současnou bariatricko-metabolickou chirurgii
- Přínos neoadjuvantní a adjuvantní léčby v léčbě kolorektálního karcinomu
- Rozhledy v chirurgii
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Uzávěr stěny břišní po laparostomii s použitím negativního tlaku pro těžkou peritonitidu pomocí dynamické fasciální sutury – výsledky prospektivní randomizované studie
- Farmakorezistentní epilepsie po kraniocerebrálním poranění
- Chirurgická léčba kolorektálního karcinomu
- Přínos neoadjuvantní a adjuvantní léčby v léčbě kolorektálního karcinomu
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



