-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Purtscher-like retinopatia ako komplikácia akútnej pankreatitídy
Purtscher-like retinopathy as a complication of acute pancreatitis
Introduction:
Purtscher-like retinopathy as a complication of acute pancreatitis is a disease which causes generalized retinal and macular oedema associated with retinal surface haemorrhage, which results in a permanent, sometimes partially reversible visual loss.Case report:
The case report presented in this article refers to the case of a 36-year-old woman with severe acute pancreatitis. The pancreatitis led to the development of acute respiratory insufficiency with signs of septic shock and consequently, the patient was transferred to the critical care unit. The patient underwent a total of 8 surgical interventions with the revision of the abdominal cavity, necrectomy and application of the vacuum system into the abdominal cavity. Eye exams were conducted for impaired vision with the conclusion of Purtscher-like retinopathy associated with acute pancreatitis, occlusion of the central retinal artery of both eyes, confirmed by fluorescence angiography. After one year, alterations of the retina show no signs of improvement in this case; the loss of vision is permanent.Key words:
acute pancreatitis − Purtscher-like retinopathy
Autori: L. Rišková 1,2; L. Korec 2; M. Alexík 3; E. Huľo 4; S. Huľová 4
Pôsobisko autorov: Chirurgická klinika a transplantačné centrum UNM a Jesseniova lekárska fakulta v Martine Univerzita Komenského v Bratislave prednosta: prof. MUDr. Ľ. Laca, PhD. 1; Chirurgické oddelenie NsP Považská Bystrica primár: MUDr. L. Korec 2; Oftalmologické oddelenie FNsP Žilina primár: MUDr. M. Štubňa, PhD. 3; Chirurgické oddelenie NsP Levoča primár: MUDr. E. Huľo, PhD. 4
Vyšlo v časopise: Rozhl. Chir., 2016, roč. 95, č. 12, s. 449-452.
Kategória: Kazuistika
Súhrn
Úvod:
Purtscher-like retinopatia ako komplikácia akútnej pankreatitídy je ochorenie, pri ktorom dochádza ku generalizovanému edému retiny aj makuly asociovanému s povrchovými hemorágiami sietnice, čoho následkom je trvalá, niekedy čiastočne reverzibilná strata zraku.Kazuistika:
Kazuistika prezentovaná v tomto článku hovorí o prípade 36ročnej pacientky s ťažkou akútnou pankreatitídou. Pankreatitída viedla až k rozvoju akútnej respiračnej insuficiencie so známkami septického šoku, prečo musela byť pacientka preložená na Oddelenie anesteziológie a intenzívne medicíny. U pacientky bolo realizovaných celkovo 8 operačných zákrokov s revíziou dutiny brušnej, nekrektomiou a aplikáciou podtlakového systému do dutiny brušnej. Pre zhoršený visus bolo realizované očné vyšetrenie so záverom Purtscher-like retinopatia pri akútnej pankreatitíde, oklúzia arteria centralis retinae obidvoch očí potvrdená fluorescenčnou angiografiou. S odstupom jedného roka sú zmeny u pacientky na sietnici bez známok zlepšenia, strata zraku je u nej trvalá.Kľúčové slová:
akútna pankreatitída − Purtcher-like retinopatiaÚvod
Purtcherova retinopatia alebo tiež angiopathia retinae traumatica bola po prvýkrát popísaná rakúskym oftalmológom Otmarom Purtscherom v roku 1910 u pacienta trpiaceho ťažkou kraniotraumou po páde zo stromu, ktorá sa prejavila ako náhla strata zraku rozvíjajúca sa len niekoľko hodín po úraze. Vtedy Purtscher pri oftalmoskopickom vyšetrení odhalil niekoľko oblastí zblednutia retiny (Purtscherove fľaky) s intraretinálnymi hemorágiami viazané na zadný pól oboch očí. Odvtedy je Purtscherova retinopatia definovaná ako chorioretinopatia asociovaná s nepriamou traumou, non-okulárne poranenie, asociované s konšteláciou nálezov na sietnici zahŕňajúcich „vatové vankúše“, hemorágie retiny, opuch optického disku a Purtcherove fľaky. Napriek závažnosti zrakového deficitu sa u tohto pacienta zrak obnovil bez ďalšej špecifickej liečby [1].
Odkedy bola po prvýkrát Purtscherova retinopatia popísaná, boli dokumentované aj iné okolnosti jej vzniku, vrátane akútnej pankreatitídy, lymfoproliferatívnych ochorení, kompresie hrudníka, transplantácie kostnej drene, tukovej embolizácie, embolizácie plodovou vodou, Valsalvov manéver, či adenokarcinóm pankreasu [2]. V prípade, že Purtcherova retinopatia nie je asociovaná s traumou, označuje sa ako Purtscher-like retinopatia.
Asociácia medzi Purtscherovou retinopatiou a akútnou pankreatitídou bola prvýkrát popísaná Inkelesom a Walshom v roku 1975 [3].
Patogenéza Purtscher-like retinopatie je pomerne kontroverzná a naďalej zostáva predmetom debát. Najprijateľnejšia teória hovorí o embolizácií leukocytov, ktoré spôsobujú arteriálnu oklúziu a infarzáciu mikrovaskulárneho lôžka retiny. Agregácia leukocytov nastáva vtedy, keď pri poškodení pankreasu dôjde k uvoľneniu proteolytických enzýmov do systémovej cirkulácie, ktoré postupne aktivujú kaskádu komplementu a formovanie C5a-indukovaných leukocytov, trombocytov a agregáciu fibrínu. V klinicko-patologických štúdiách bola popísaná oklúzia arteriol retiny a ciev chorioidei spolu s poškodením fotoreceptorov [4].
Iné teórie embolizácie hovoria o embolizácií tuku pri fraktúrach dlhých kostí, natrávení a embolizácií tuku omenta pri akútnej pankreatitíde, embolizácií plodovej vody počas a po pôrode, vzduchovej embólií pri kompresívnom poranení hrudníka a agregácií granulocytov ako následok aktivácie komplementu.
Ďalšie diskutované mechanizmy cievnej oklúzie zahŕňajú angiospazmus ako následok náhleho vzostupu venózneho tlaku pri kompresívnom poranení hrudníka alebo hlavy, a poškodenie buniek endotelu pri náhlom vzostupe intraluminálneho tlaku. Jedna z novších štúdií modelujúca „shear stress“ v sietnici predpokladá, že Purtscherova retinopatia je výsledkom reologickej situácie v zadnom póle sietnice na základe dysregulácie cievneho endotelu, nasledovaná endotelín-indukovanou vaskulopatiou po prúde [5].
Kazuistika
Kazuistika prezentovaná v tomto článku ilustruje raritne sa vyskytujúcu komplikáciu akútnej pankreatitídy, ktorá je pomerne dobre dokumentovaná v oftalmologickej literatúre, ale vo všeobecnosti veľmi málo známa v radoch chirurgov, internistov a iných špecialistov.
36-ročná pacientka bola vyšetrená na urgentnom príjme a následne prijatá na chirurgické oddelenie pre silné bolesti brucha s maximom v epigastriu a zvracanie. Vstupne v laboratórnom obraze bola prítomná ľahká leukocytóza Leu 12,0x109/l, všetky ostatné parametre krvného obrazu boli v norme. V biochemických parametroch bola prítomná elevácia pankreatických enzýmov v sére (AMS 14,10 µkat/l; LIP 145,84 µkat/l), hepatopatia (BIL 9,3 µmol/l; ALT 1,49 µkat/l; AST 1,87 µkat/l; GMT 7,48 µkat/l; ALP 1,16 µkat/l), hladina CRP bola nízka (16,6 mg/l). Pri USG vyšetrení brucha bola popísaná akútna pankreatitída s voľnou tekutinovou kolekciou perihepaticky, perisplenicky a v cavum Douglasi. V rámci diferenciálnej diagnostiky bolestí brucha bolo doplnené CT vyšetrenie brucha potvrdzuje akútnu exudatívnu pankreatitídu, s neohraničenými tekutinovými kolekciami v retroperitoneu a s voľnou peritoneálnou tekutinovou kolekciou. Klinicky bola pacientka tachykardická, normotenzná, schvátená, klinický stav hovoril o prebiehajúcej ťažkej akútnej pankreatitíde. V deň príjmu dostala pacientka epiparoxizmus typu grand mal (doteraz nebola na epilepsiu liečená), preto bolo doplnené aj CT mozgu a neurologické vyšetrenie so záverom sekundárneho epiparoxizmu pri ťažkej akútnej pankreatitíde a chronickom etylizme.
Vzhľadom na celkový klinický stav bola pacientka od začiatku hospitalizácie sledovaná na chirurgickej JIS. V liečbe bola podávaná komplexná parenterálna liečba zahrňujúca antibiotickú (Imipenem), analgetickú, transfúznu aj nutričnú liečbu. Na 3. deň hospitalizácie dochádza k rozvoju abstinenčného delirantného stavu, ktorý postupne o 2 dni pri podávaní antipsychotík odoznel. Od príjmu majú pankreatické enzýmy klesajúcu tendenciu, zatiaľ čo CRP stúpa na 6. deň na 266,6 mg/l. Po deviatich dňoch sa hladiny sérových amyláz a lipáz upravujú takmer na normu (AMS 1,83 µkat/l; LIP 4,05 µkat/l), hladina CRP má klesajúcu tendenciu (197,0 mg/l), pacientka je obehovo stabilná. Na poruchy zraku sa v tejto fáze ochorenia zatiaľ subjektívne nesťažuje.
Na 10. deň bolo pre zhoršenie klinického stavu realizované kontrolné CT brucha, kde bola popísaná hemoragicko-nekrotická pankreatitída (Balthazar D), progresia veľkosti tekutinových kolekcií v retroperitoneu aj v dutine brušnej, taktiež boli popísané zmeny hrubého čreva ako pri kolitíde. Na 13. deň hospitalizácie je pacientka febrilná, respiračne insuficientná so známkami stredne ťažkého ARDS, obehovo nestabilná, laboratórne Leu 16,8x109/l; HGB 95 g/l; PLT 348x109/l; Quick 78 %, INR 1,15; CRP 172,4 g/l; stav hodnotený ako ťažká sepsa so septickým šokom, na základe čoho bol nutný preklad na Oddelenie anesteziológie a intenzívnej medicíny.
Na 15. deň dochádza k ďalšiemu vzostupu zápalových parametrov CRP 273,9 mg/l; je nevyhnutná umelá plúcna ventilácia, stúpa intraabdominálny tlak. U pacientky je indikovaná operačná revízia dutiny brušnej, kedy bola realizovaná nekrektomia retroperitonea a bursa omentalis, laváž peritoneálnej dutiny aj retroperitonea, aplikovaný podtlakový systém Vivano do dutiny brušnej. V liečbe zmena ATB na Meronem parenterálne, dávky upravené aktuálne podľa clearence kreatinínu. Pre početné riedke stolice, CT známky bronchopneumonie obojstranne a kultivačný nález multirezistentných kmeňov v spúte MRSA, Klebsiela pneumoniae, Pseudomonas aeruginosa bol do liečby pridaný Vankomycín v kontinuálnej infúzií. Brušný set bol postupne vymenený na operačnom sále 8x. Na 32. deň hospitalizácie je pacientka afebrilná, obehovo stabilná, bola uzavretá dutina brušná, zrušená tracheostomia, nutričná jejunostomia, žalúdočná sonda. Pacientka je pri vedomí, dýcha spontánne, začína prijímať tekutú stravu a je preložená späť na JIS chirurgického oddelenia.
Na 38. deň po stabilizácii celkového stavu bolo pre anamnestický údaj zhoršeného vízu doplnené očné vyšetrenie so záverom nekrotizujúcej retinitídy pri akútnej pankreatitíde, embolia arteria centralis retinae bilat., roziahly edém – retina je biela, v makule a perimakulárne sú hemorágie. Do liečby boli pridané kortikoidy a bola dohovorená konzultácia vyššieho pracoviska – Oftalmologické oddelenie FNsP Žilina. Tam boli potvrdené zhodné zmeny na oboch očiach: Vízus 1/50, IOT (vnútroočný tlak – intraocular tension) 15/16, predný segment v norme, na očnom pozadí oblasť makuly a predovšetkým papilomakulárneho zväzku ischemická, cievy úzke, foveola živo červená (Obr. 1). Na fluorescenčnej angiografií (FAG) bol popísaný stop v nazálnej časti makuly, kde nedochádza k plneniu arteriol, vény sú primerane plnené, cievna kresba bez výplne fovea centralis (FC) aj v neskorých fázach FAG - nález nonperfúzie makuly bilaterálne (viď Obr. 2). Na základe týchto vyšetrení bol zhodnotený záver Purtscherova retinopatia charakteru oklúzie arteria centralis retinae oculus utro, v tom čase už bez možnosti ďalšieho terapeutického ovplyvnenia stavu.
Obr. 1. Foto očného pozadia oboch očí s viditeľnou ischémiou v makule a chýbajúce drobné cievy na terči zrakového nervu (TZN) Fig. 1: Photographs of the retinal background of both eyes with visible macular ischemia and lacking small vessels in the optic disc 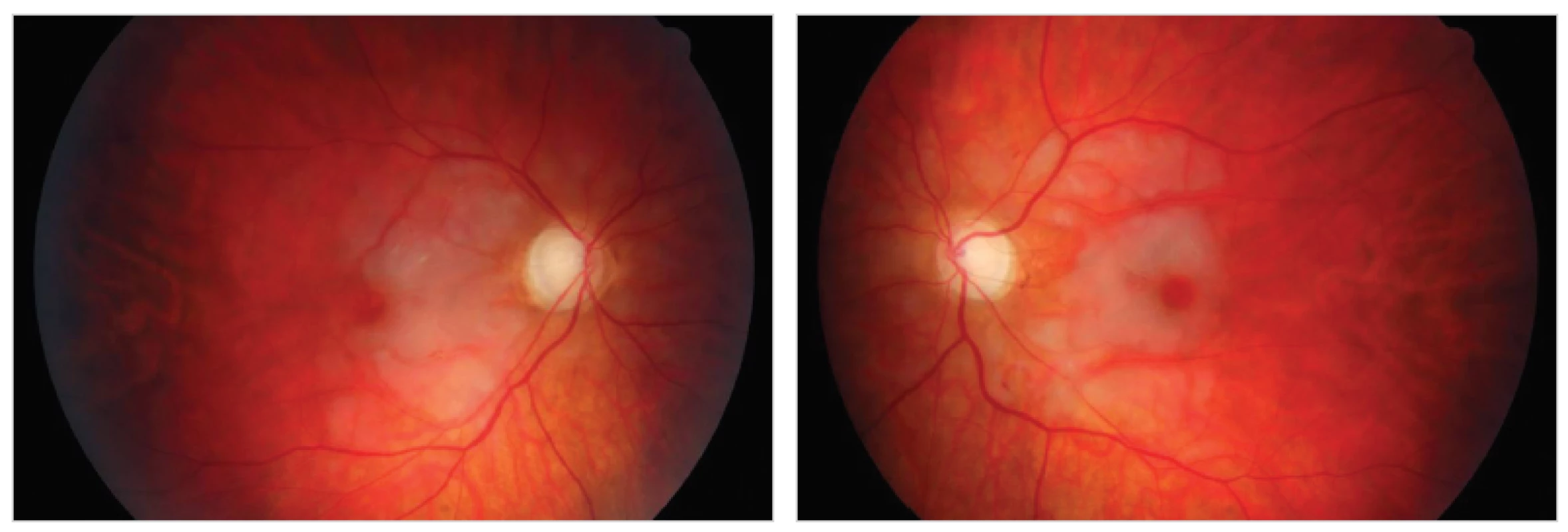
Obr. 2. Fluorescenčná angiografia – oklúzia arteria centralis retinae bilateralis, cieva je bez perfúzie aj po 10 minúte Fig. 2: Fluorescence angiography – bilateral central retinal artery occlusion; perfusion loss of the vessels even after 10 minutes 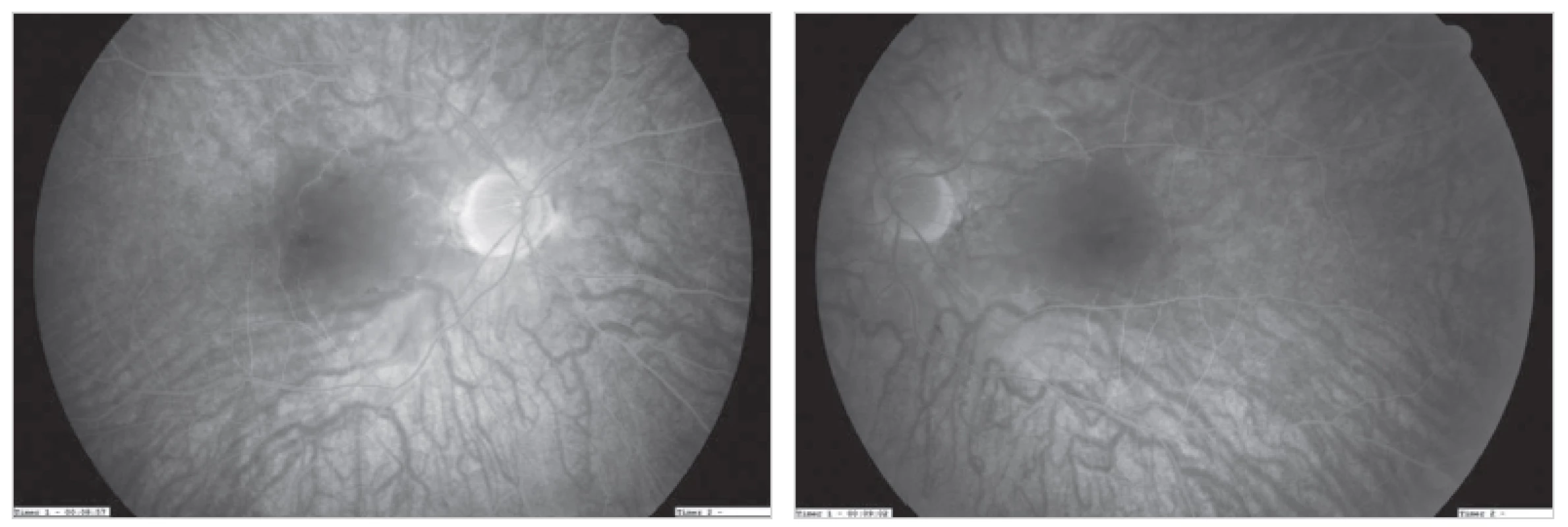
Diskusia
Purtscher-like retinopatia s bilaterálnou stratou zraku je veľmi zriedkavá a napriek tomu závažná komplikácia akútnej pankreatitídy.
Klinický obraz našej pacientky je podobný, ako bol doteraz dokumentovaný v iných prácach opisujúcich Purtscher-like retinopatiu asociovanú s akútnou pankreatitídou. V zhode s ostatnými prácami aj naša pacientka podľa anamnézy trpela chronickým etylizmom. Prítomnosť retinopatie napriek tomu nesúvisí so závažnosťou pankreatitídy. Prvý prípad Purtscher-like retinopatie dokumentovaný na Slovensku popísal vznik Purtscher-like retinopatie pri ľahkej pankreatitíde nevyžadujúcej hospitalizáciu, ktorá bola preliečená ambulantne a u ktorej došlo k úplnej obnove zraku [6]. Vo všeobecnosti sa popisuje nástup zrakového deficitu ako náhly, napriek tomu sa rozsah deficitu môže líšiť, v závislosti od oblastí retiny postihnutých patologickými zmenami, zriedkavo môže byť postihnutie unilaterálne [7].
Vo väčšine prípadov sa strata zraku obnoví do 1−3 mesiacov po jej náhlej strate bez špecifickej liečby, ale bolo popísaných niekoľko prípadov úspešnej liečby podávaním vysokých dávok kortikoidov intravenózne [8].
Nie je jasné, ako často sa Purtscher-like retinopatia vyskytuje v súvislosti s akútnou pankreatitídou. Podľa súčasnej literatúry bolo doteraz vo svete publikovaných približne 100 prípadov Purtscherovej retinopatie, z čoho približne len 20 bolo asociovaných s akútnou pankreatitídou.
Niektorí autori udávajú incidenciu 0,24 prípadov na milión ľudí ročne (spolu Purtscher aj Purtscher-like retinopatia), ale je možné, že toto číslo je o niečo vyššie vzhľadom na asymptomaticky prebiehajúce prípady [7,8]. Predpokladá sa, že väčšina prípadov je nediagnostikovaná alebo prehliadnutá.
V našom prípade sme na odporučenie oftalmológa kortikoidy podávali celkovo 5 dní od záchytu retinopatie, avšak bez akéhokoľvek efektu, čo môže byť zapríčinené aj neskorým záchytom retinopatie. Retrospektívna analýza predpokladá rozvoj retinopatie u našej pacientky pravdepodobne v úvode hospitalizácie, spolu so zhoršovaním sa priebehu akútnej pankreatitídy. Neskorý záchyt retinopatie bol ovplyvnený okrem ťažkého priebehu pankreatitídy v úvode hospitalizácie aj nedostatočnou schopnosťou adekvátnej komunikácie pacientky pri rozvoji delirantného a neskôr septického šokového stavu, keďže sa pacientka spočiatku na zhoršený vízus nesťažovala. Toto malo za následok premeškanie možného farmakologického ovplyvnenia retinopatie. Po roku od prepustenia je u nej strata zraku trvalá, bez známok zlepšenia, v rozsahu približne 90% straty vízu.
Záver
Napriek raritnému výskytu Purtscher-like retinopatie pri akútnej pankreatitíde by bolo vhodné, keby sa povedomie o tomto ochorení v radoch chirurgov, ale aj ostatných lekárov zlepšilo, čím by sa umožnila včasná diagnostika a tým aj včasné farmakologické ovplyvnenie retinopatie s možnou redukciou rozsahu trvalého zrakového deficitu.
Konflikt záujmov
Autori článku vyhlasujú, že nie sú v súvislosti so vznikom tohto článku v konflikte záujmov a že tento článok nebol publikovaný v žiadnom inom časopise.
MUDr. Lucia Rišková
1. mája 1159/34
020 01 Púchov
e-mail: lucia.riskova@gmail.com
Zdroje
1. Purtscher O. Noch unbekannte befunde nach schadeltrauma. Ber Zusammenkunft Dtsch Ophthalmol Ges Journal 1910;36 : 294−301.
2. Tabandeh H, Rosenfeld PJ, Alexandrakis G, et al. Purtscher-like retinopathy associated with pancreatic adenocarcinoma. Am J Ophthalmol 1999;128 : 650−2.
3. Inkeles DM, Walsh JB. Retinal fat amboli as sequela to acute pancreatitis. Am J Ophthalmol 1975;80 : 935-8.
4. Kincaid MC, Green WR, Knox DL, et al. A clinicopathological case report of retinopathy of pancreatitis. Br J Ophthalmol 1982;66 : 219−26.
5. Harrison TJ, Abbasi CO, Khraishi TA. Purtscher retinopathy: an alternative etiology supported by computer fluid dynamic simulations. Invest Ophthalmol Vis Sci 2011;528102−7.
6. Krahulec B, Stefaničková J, Hlinst‘áková S, et al. Purtscher-like retinopathy – a rare complication of acute pancreatitis. Vnitr Lek 2008;54 : 276−81.
7. Agrawal A, McKibbin M. Purtscher´s retinopathy: epidemiology, clinical features and outcome. Br J Ophthalmol 2007;91 : 1456−9.
8. Atabay C, Kansu T, Nrlu G, Late visual recovery after intravenous methylprednisone treatment of Purtscher´s retinopathy. Annals of Ophalmology 1993;25 : 330−3.
Štítky
Chirurgia všeobecná Ortopédia Urgentná medicína
Článok vyšiel v časopiseRozhledy v chirurgii
Najčítanejšie tento týždeň
2016 Číslo 12- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
-
Všetky články tohto čísla
- Jak dál se vzděláváním ve všeobecné chirurgii
- 10 let sleeve gastrectomy – tubulizace žaludku v České republice z hlediska operačního výkonu
- Princípy chirurgie IV
- Transfer nádorových buněk mezi pacientem a laboratorním zvířetem jako základní metodický přístup ke studiu kancerogeneze a identifikace biomarkerů
- Proximální gastrektomie u selektovaných pacientů s adenokarcinomem gastroezofageální junkce, bezprostřední a dlouhodobé výsledky operační terapie
- Dekompresivní kraniektomie
- Kvalita života u pacientů s Crohnovou chorobou po střevní resekci – první výsledky
- Purtscher-like retinopatia ako komplikácia akútnej pankreatitídy
- Raritní případ obrovského adenomu příštítného tělíska
- Castlemanova choroba - chirurgická léčba, kazuistiky
-
Zpráva z 10. mezinárodního kongresu malignit peritoneálního povrchu ve Washingtonu DC.,
17.–19. listopadu 2016 - Současné požadavky na trénink robotické chirurgie − zpráva z robotického kurzu
- Rozhledy v chirurgii
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Raritní případ obrovského adenomu příštítného tělíska
- 10 let sleeve gastrectomy – tubulizace žaludku v České republice z hlediska operačního výkonu
- Purtscher-like retinopatia ako komplikácia akútnej pankreatitídy
- Proximální gastrektomie u selektovaných pacientů s adenokarcinomem gastroezofageální junkce, bezprostřední a dlouhodobé výsledky operační terapie
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



