-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Naše zkušenosti s levostranným retroperitoneálním přístupem při řešení výdutí břišní aorty
Our experience with left-sided retroperitoneal approach to resection of abdominal aortic aneurysm
Introduction:
At most vascular surgery departments, transperitoneal approach predominates in resections of the aortic aneurysms. For difficult reconstructions of the aorta in the visceral segment, a left flank retroperitoneal approach is used most frequently.Method:
The authors retrospectively evaluate the left retroperitoneal approach in the management of abdominal aortic aneurysms during a 10-year period. From the total number of 445 operated patients, the left-sided retroperitoneal approach was used in 23 cases.Result:
All operated patients survived. Average hospital stay was 10 days in the case of elective operations.Conclusion:
Based on favorable results, the authors confirm that left-sided retroperitoneal approach is rightly considered as a choice in the technically demanding reconstruction of the aorta in the visceral segment.Key words:
aortic aneurysm − visceral segment of the aorta − retroperitoneal approach
Autoři: B. Čertík; V. Třeška; J. Moláček; M. Čechura; R. Šulc; K. Houdek
Působiště autorů: Chirurgická klinika, LF v Plzni, Univerzita Karlova, FN Plzeň
Vyšlo v časopise: Rozhl. Chir., 2018, roč. 97, č. 2, s. 88-93.
Kategorie: Původní práce
Souhrn
Úvod:
Na většině cévně-chirurgických pracovišť převládá transperitoneální přístup při resekcích výdutí subrenální aorty. Pro obtížné rekonstrukce aorty ve viscerálním segmentu se používá retroperitoneální přístup z levého boku.Metoda:
Autoři retrospektivně za 10leté období hodnotí levostranný retroperitoneální přístup při řešení výdutí břišní aorty. Z celkového počtu 445 operovaných nemocných byl levostranný retroperitoneální přístup použit ve 23 případech.Výsledky:
Všichni operovaní operační výkon přežili, u elektivních výkonů byla doba hospitalizace průměrně 10 dní.Závěr:
Na základě dobrých výsledků autoři potvrzují, že levostranný retroperitoneální přístup je oprávněně považován za přístup volby při technicky náročné rekonstrukci aorty ve viscerálním segmentu.Klíčová slova:
aneuryzma aorty − viscerální segment aorty − retroperitoneální přístupÚVOD
Rekonstrukce břišní aorty pro aneuryzmatické či aterosklerotické postižení v subrenálním úseku se stala rutinním cévně-chirurgickým zákrokem. Od prvotních operací Oudota a Dubosta na počátku padesátých let minulého století míra úmrtnosti na rekonstrukci aorty postupně klesala a nyní se pohybuje okolo 3 %. Přesto je zde skupina nemocných, která může být vystavena v důsledku technických problémů zvýšenému perioperačnímu riziku. Většina těchto potíží vychází z omezené dostupnosti aorty při použití standardního transperitoneálního přístupu.
Jde především o juxta či pararenální aneuryzmata, aterotrombotické změny ve viscerálním segmentu aorty s nutností endarterektomie ústí viscerálních tepen a opakované aortální rekonstrukce pro centrální pseudovýdutě. Problémy mohou vyplývat také z předcházejících nitrobřišních operací, u nemocných obézních a vzácně u nemocných s podkovovitou ledvinou. Levostranný retroperitoneální přístup k aortě v těchto případech dává možnost překonat technické problémy přístupu transperitoneálního.
METODA
Materiál – retrospektivní analýza souboru nemocných
V 10letém období od roku 2007 jsme se retrospektivně zaměřili na nemocné operované na chirurgické klinice FN Plzeň pro výdutě břišní aorty a z celkového souboru 445 nemocných jsme vyhledali nemocné – celkem 23 –, kterým byl resekční výkon proveden z levostranného retroperitoneálního přístupu. V této skupině 23 nemocných byl levostranný retroperitoneální přístup veden pro juxtarenální až pararenální aneuryzma v 12 případech elektivně a ve 2 případech akutně. Ve 2 případech byl přístup zvolen pro řešení pseudovýdutě nad ABF rekonstrukcí a v 1 případě pro zvředovatělou aortu ve viscerálním segmentu při salmonelové aortitidě. Ve zbylých 6 případech byl levostranný retroperitoneální přístup využit k simultánní levostranné nefrektomii pro nádor levé ledviny a resekci subrenální výdutě aorty. Jde o malý soubor nemocných, počet je dán především nízkou četností výskytu výdutí v oblasti viscerálního segmentu aorty. Jistě by bylo možné do souboru s levostranným retroperitoneálním přístupem zařadit více nemocných operovaných pro juxtarenální aneuryzma, především v těch případech, kdy z transperitoneálního přístupu bylo k obnažení krčku nutné resekovat levou renální žílu. V těchto pomezních indikacích hraje rozhodující úlohu volba operujícího cévního chirurga. Do souboru jsme samozřejmě nezařazovali retroperitoneální výkony na pánevním řečišti či distální aortě, které jsou v cévní chirurgii běžnější, ale jedná se o zcela odlišný výkon.
Průměrný věk nemocných z celého souboru operovaných z levostranného retroperitoneálního přístupu byl 70 let. Nejmladší nemocný v souboru byl 50letý muž s výdutí ve viscerálním segmentu aorty a nejstarší 82letá žena s výdutí subrenální aorty a tumorem levé ledviny. Všichni operovaní operační výkon přežili, u elektivních výkonů byla doba hospitalizace průměrně 10 dní a pooperační průběh byl u většiny nemocných bez závažných komplikací, pouze v jednom případě byla nutná delší intenzivní léčba pro rozsáhlou pravostrannou pneumonii. Přestože byla perioperační svorka naložena ve 14 případech subdiafragmaticky a v 9 případech jsme museli reimplantovat samostatně levou renální tepnu do náhrady, pouze u jednoho nemocného akutně operovaného byla nutná přechodně hemodialýza.
Operační technika
Pacient je umístěn na operační stůl jako na levostrannou torakotomii, ale pánev je co nejvíce položena. Bod zlomu stolu je pod levým žeberním obloukem, aby se při zlomu co nejvíce otevřel nemocného levý bok (Obr. 1).
Obr. 1. Poloha nemocného Fig. 1: Position of the patient 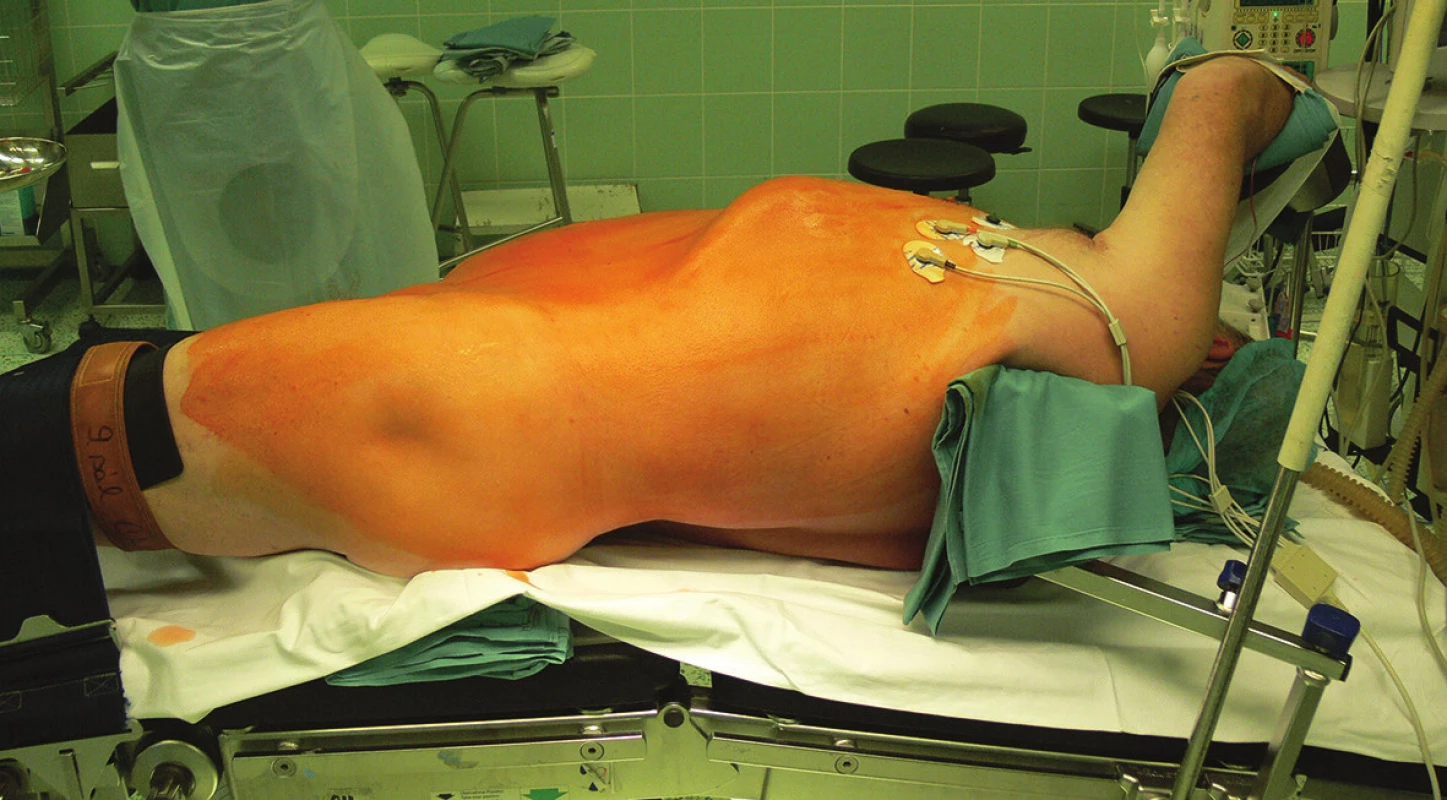
Šikmý řez vedeme z bočního okraje levého přímého břišního svalu pod úrovní pupku směrem do desátého mezižebří (podél žeberního oblouku). Ventrální konec 11 žebra event. resekujeme. Rotací útrob doprava včetně levé ledviny a jejího močovodu otevřeme retroperitoneální prostor vymezený kraniálně bránicí, dorzálně psoatem a po celé mediální straně probíhající aortou. Distálně se podle potřeby dostaneme na levostranné pánevní řečiště. Levá renální žíla se uvolní přerušením lumbální větve, levá renální tepna je dobře dostupná a celý viscerální segment aorty včetně subdiafragmatické porce se uvolní přerušením levého bráničního krus. Jedinou nedostupnou tepnou je pravá renální tepna, ale endarterektomie jejího ústí z lumen aorty je možná. Dolní mezenterická tepna se prošívá z lumen vaku.
Na našem pracovišti upřednostňujeme svorkování subdiafragmatické aorty nad suprarenální svorkou pro často minimální prostor mezi levou renální tepnou a odstupem horní mezenterické tepny a eliminaci zbytečného preparování v oblasti slinivky. Navíc je v této lokalitě často nástěnný trombus či aterosklerotická debris. Po otevření aorty lze bezpečně endarterektomovat ústí jak pravé renální tepny, tak celého viscerálního segmentu aorty. Retrográdní krvácení z viscerálního řečiště následně stavíme zavedením Foleyova katétru. Centrální anastomózu šijeme do zdravé aortální stěny, a pokud aneuryzma přesahuje na viscerální segment, šijeme anastomózu šikmou přes společný terč trunku, horní mezenterické tepny a pravé renální tepny. Levou renální tepnu implantujeme či bypassujeme zvlášť do náhrady. Doba centrální svorky je v průměru 15−20 min. a rozhodující je při snímání svorky připravenost a spolupráce s anesteziologem. Vykrvácení do viscerálního řečiště je provázeno velkým tlakovým poklesem a dle potřeby je nutné i přechodně svorku sevřít. Tato jediná nevýhoda subdiafragmatické svorky je při dobré týmové spolupráci rychle kompenzována.
VÝSLEDKY
Jako velice pozitivní výsledek celé léčby vidíme v retrospektivním pohledu dlouhodobého přežívání nemocných po velkém operačním výkonu, i když se jedná převážně o nemocné vysokého věku a často interně závažně kompromitované.
Z celého souboru v 10letém období zemřeli pouze 2 nemocní – v jednom případě 72letá obézní žena, která byla na naší klinice již v roce 2007 léčena pro pokročilý zánět žlučníku komplikovaný i kardiálními obtížemi ve smyslu flutteru síní a cholecystektomie se musela odkládat až po zvládnutí kardiálních obtíží. S odstupem let jsme nemocnou v roce 2014 operovali pro nález juxtarenální výdutě, po výkonu byla odeslána do lázní po 17 dnech a po 5 měsících od výkonu nemocná pod obrazem závažné sepse plicní etiologie zemřela.
Ve druhém případě se jednalo o muže, kterému bylo v době operace v roce 2008 55 let. Měl velkou juxtarenální výduť a již před operací byl závažně kardiálně kompromitován po CABG s EF LK 25 %. Po výkonu byl propuštěn 10. den domů. V listopadu 2014 byl přijat na internu s kardiální dekompenzací a vzhledem k věku, k tomu datu 61 let, byl nabízen k zařazení na waiting list k transplantaci srdce, bohužel k přítomnosti generalizované aterosklerózy bylo rozhodnuto o konzervativním postupu.
Ve skupině nemocných s levostrannou nefrektomií pro nádor a resekcí subrenální výdutě do dnešního dne přežívají všichni a naše nejstarší nemocná v souboru se dožívá 85 let.
Obrazová dokumentace
Muž, 79 let, pararenální aneuryzma 80x70mm
Obr. 2. CTA předoperační nález Fig. 2: CTA preoperative finding 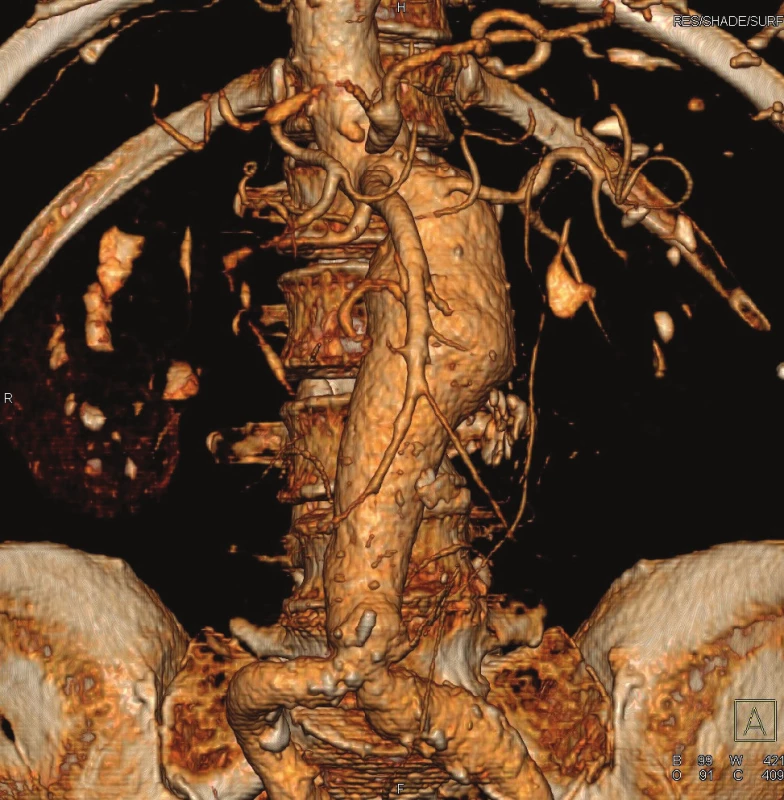
Obr. 3. Náhrada s implantací levé renální tepny Fig. 3: Aortic replacement with left renal artery implantation 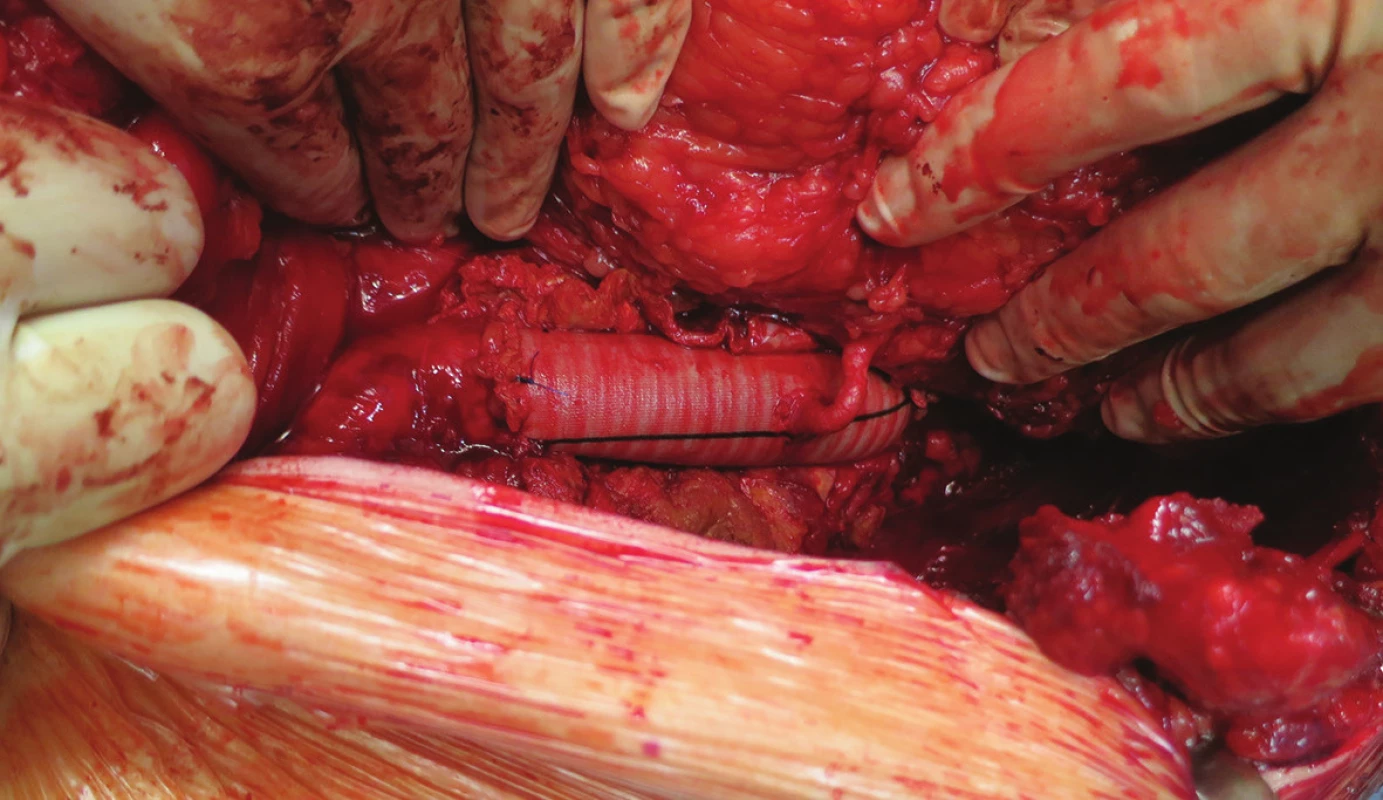
Obr. 4. CTA kontrola po roce od výkonu Fig. 4: Follow-up CTA one year after surgery 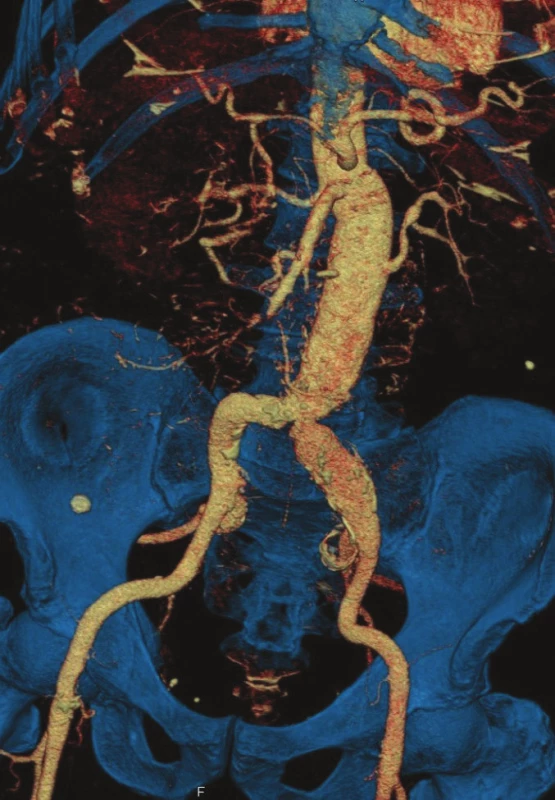
Muž, 69 let, bolestivá „zvředovatělá“ aorta ve viscerálním segmentu při prokázané salmonelové infekci.
Obr. 5: CTA předoperační nález Fig. 5: CTA preoperative finding 
Obr. 6: CTA předoperační nález Fig. 6: CTA preoperative finding 
Obr. 5. Náhrada aorty s byppasem na pravou i levou renální tepnu Fig. 7: Aortic replacement with bypass to right and left renal artery 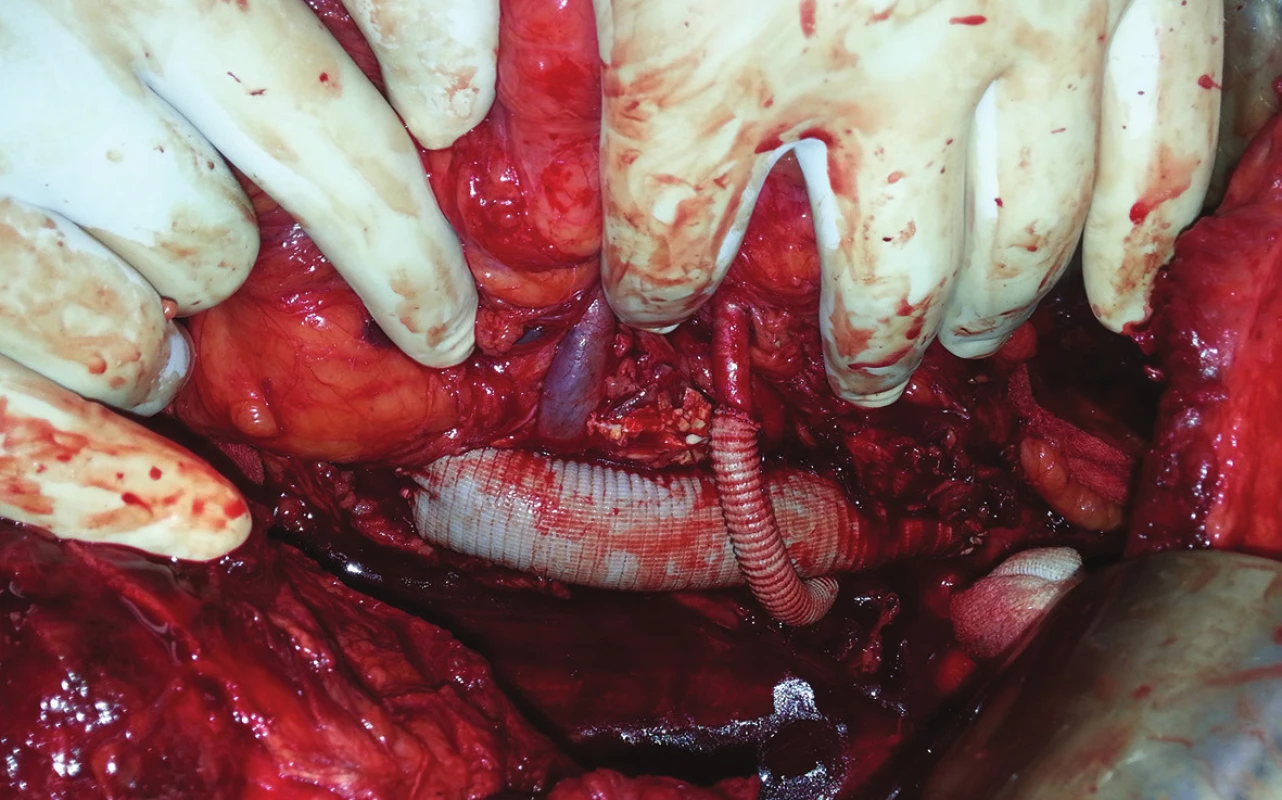
Obr. 6. CTA kontrola po 3 letech od výkonu Fig. 8: Follow-up CTA 3 years after surgery 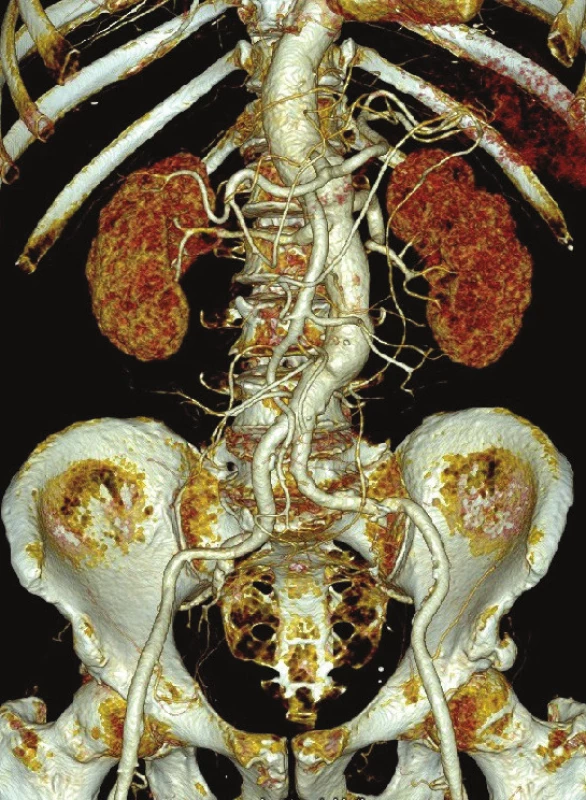
Žena, 80 let, velká výduť nad ABF rekonstrukcí
Obr. 7. CTA předoperační nález Fig. 9: CTA preoperative finding 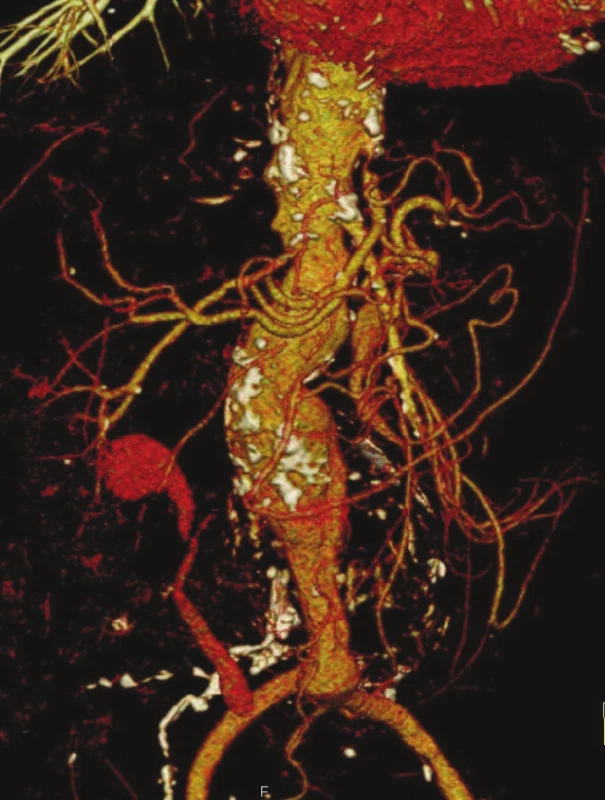
Obr. 8. CTA kontrola 1,5 roku po výkonu Fig. 10: Follow-up CTA 1.5 years after surgery 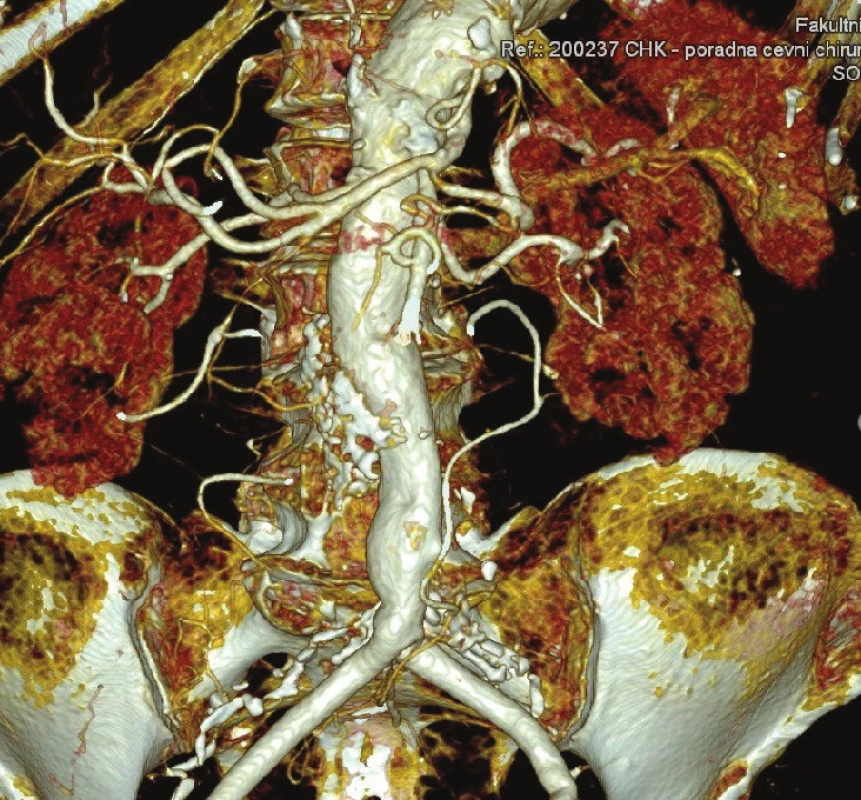
Muž, 63 let, urgentně operován pro ileocékální gangrénu při uzávěru horní mezenterické tepny a těsné stenóze coeliackého trunku, navíc s již chronickou afunkcí svráštělé pravé ledviny. V tomto případě jsme operační postup modifikovali, ze střední laparotomie jsme v první době resekovali ileocékálně gangrenózní střevo, které bylo bez perforace. Následně jsme rotací útrob doprava zjednali přístup k subdiafragmatické aortě jako při levostranném retroperitoneálním přístupu a resekovali zvředovatělou a aneuryzmaticky změněnou aortu s desobliterací trunku, přes který jsme šikmo našili centrální anastomózu. Jedno z ramének větvené protézy jsme následně využili k bypassu na levou renální tepnu jediné funkční ledviny a poté jsme druhé raménko protáhli do střední čáry a využili k bypassu na horní mezenterickou tepnu. Vzhledem k chronickému uzávěru levého pánevního řečiště jsme celou rekonstrukci ukončili našitím ABF bypassu. Po překrytí rekonstrukce zadním listem peritonea jsme na závěr dokončili resekci již dobře prokrvených pahýlů střeva s ileokolickou anastomózou.
Obr. 11, 12, 13: CTA předoperační – malá výduť s masivní nástěnnou trombózou ve viscerálním segmentu, těsná stenóza coeliackého trunku a uzávěr kmene horní mezenterické tepny. Chronický uzávěr pravé renální tepny a levého pánevního řečiště. Fig. 11, 12, 13: CTA preoperative finding – a small aneurysm with massive wall thrombosis in the visceral segment, tight stenosis of the coeliac trunk and occlusion of the superior mesenteric artery. Chronic occlusion of the right renal artery and left iliac artery. 
Obr. 9. Perioperační nález ischemické gangrény céka Fig. 14: Perioperative finding of ischemic cecal gangrene 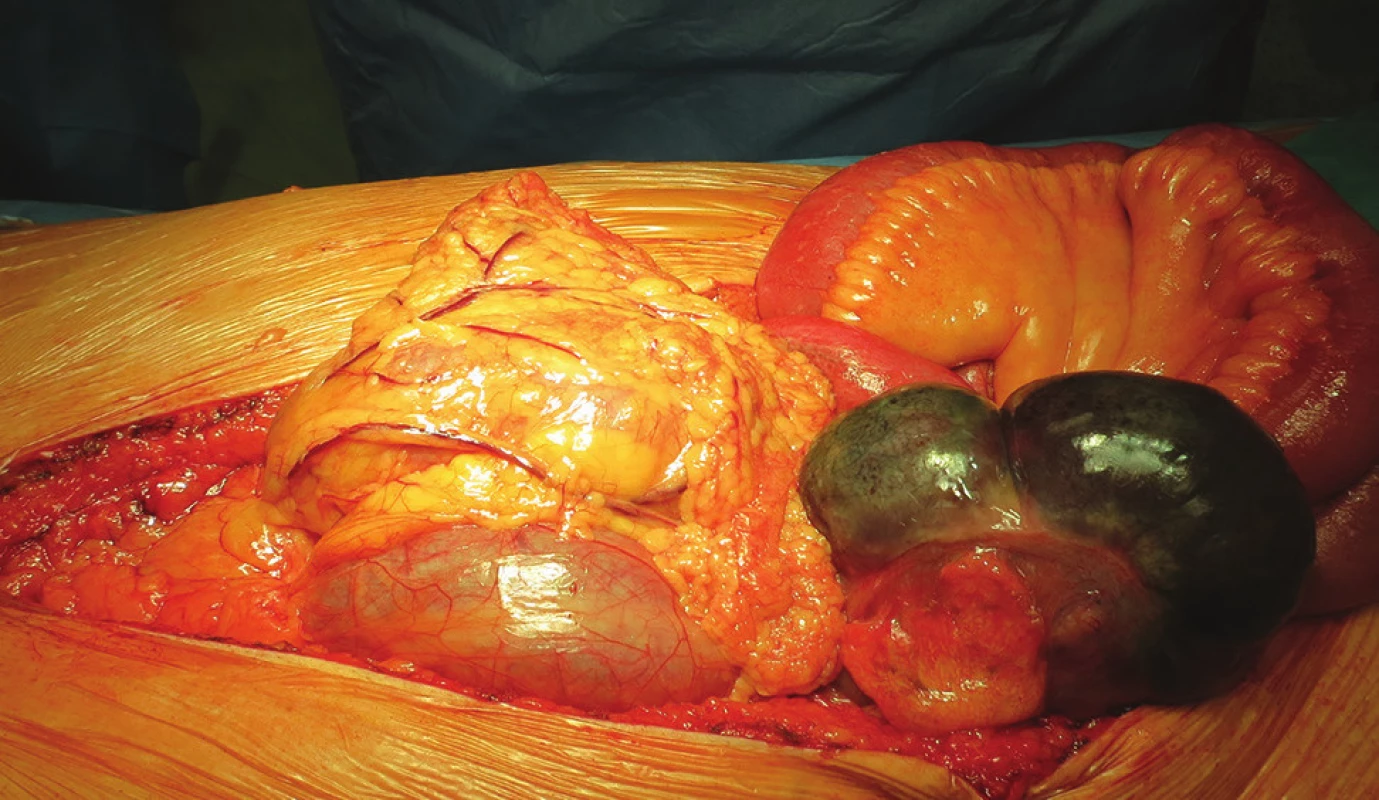
Obr. 10. Náhrada aorty od coeliackého trunku, bypass na levou renální tepnu Fig. 15: Aorta replacement from coeliac trunk, bypass to left renal artery 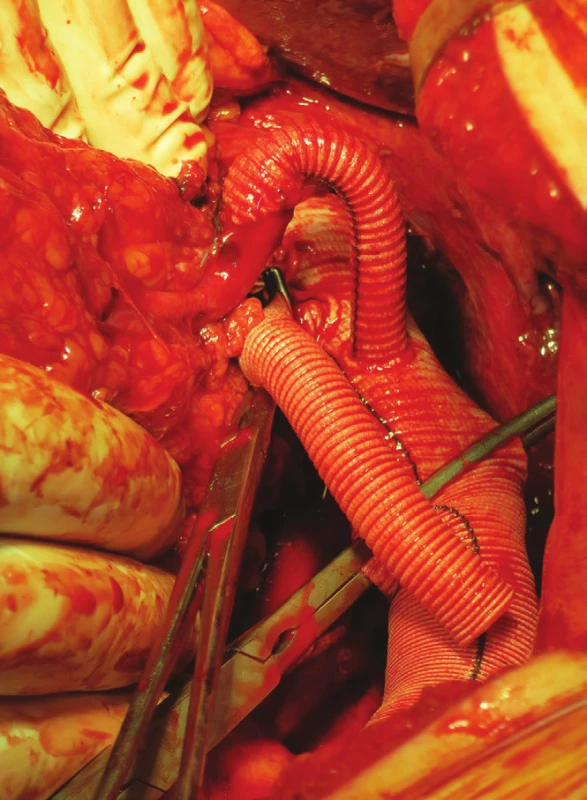
Obr. 11. Kompletní rekonstrukce, bypass na AMS a levou renální tepnu a ABF bypass Fig. 16: Complete reconstruction, bypass to SMA and left renal artery and ABF bypass 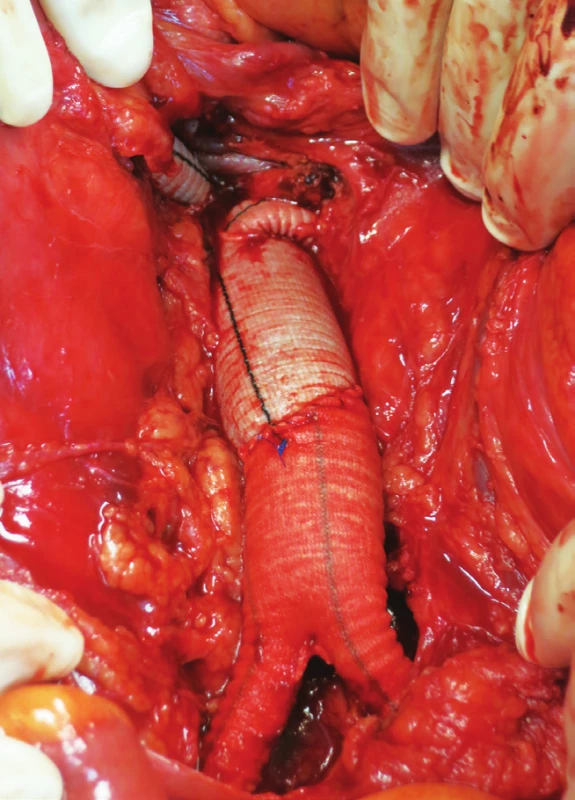
Obr. 12. CTA kontrola po 4 letech od výkonu Fig. 17: Follow-up CTA 4 years after surgery 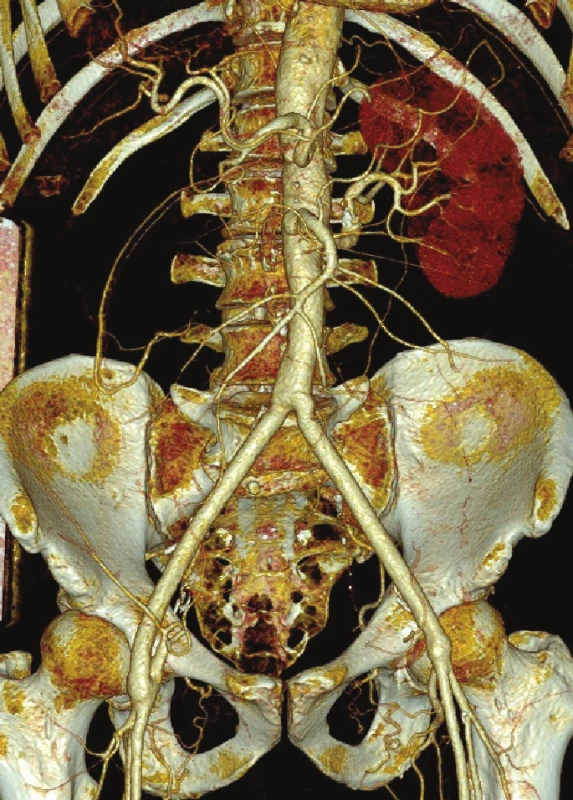
DISKUZE
Na většině cévně-chirurgických pracovišť převládá transperitoneální přístup pro rekonstrukční výkony na subrenální aortě, přestože Oudotova resekce distální aorty pro aterosklerotickou okluzi v roce 1950 a Dubostova náhrada výdutě aorty o rok později byly provedeny z retroperitoneálního přístupu. Tato oblíbenost transperitoneálního přístupu je dána jeho jednoduchostí s poskytnutím pohodlného a nekomplikovaného výkonu na infrarenální aortě. Zastánci retroperitoneálního přístupu jako Rob v roce 1963 uvedli několik výhod u skupiny 500 rekonstrukcí aorty provedených z retroperitoneálního přístupu – „hladší a rychlejší“ zotavování nemocných v důsledku neporušené pasáže trávicího traktu a nižšího výskytu respiračních komplikací. Vzhledem k problémům s proximální dostupností aorty při klasickém retroperitoneálním přístupu byl však tento přístup vyhrazen pouze pro nízko ležící výdutě a distální aortální uzávěry [1]. Teprve v roce 1980 Williams uvádí rozšířený levostranný retroperitoneální přístup z levého boku umožňující odhalení proximálního úseku aorty a tento přístup se stává užitečným při řešení proximálních aortálních lézí [2].
V současnosti platí obecná shoda, že levostranný retroperitoneální přístup poskytuje značné technické výhody pro obtížné rekonstrukce aorty. Pokud existuje pochybnost o proximálním začátku výdutě (juxtarenální versus suprarenální), potom retroperitoneální přístup z levého boku umožňuje vyšetření celé proximální břišní aorty a dle nálezu stanovení správné úrovně k naložení svorky a našití centrální anastomózy. Transperitoneální přístup v takových případech může mít za následek neúplnou resekci výdutě s našitím centrální anastomózy do manžety infrarenální aorty, navíc si může nález vynutit disekci adherujícího duodena a přerušení levé renální žíly. Pokud se aneuryzma šíří nad úroveň renálních tepen, lze dosáhnout resekčního výkonu transperitoneálně pouze při rotaci orgánů do střední čáry, zatímco s levostranným retroperitoneálním přístupem je celá abdominální aorta snadno a rychle obnažena bez nutnosti těchto pomocných manévrů.
Opakované aortální resekce patří mezi nejnáročnější aortální rekonstrukce. Po vypořádání se s nevyhnutelnými intraperitoneálními adhezemi je chirurg obvykle konfrontován s pevnou jizvou obklopující aortu po předchozí anastomóze. Za těchto okolností retroperitoneální přístup opět zjednodušuje přístup k proximální aortě. Podobně může být obtížný transperitoneální přístup k aortě u nemocných po řadě abdominálních výkonů a obézních [3,4,5,6,7].
ZÁVĚR
Nízká incidence renální dysfunkce potvrdila bezpečnost suprarenální nebo supraceliakální aortální svorky při těchto technicky náročných rekonstrukcích aorty. Důraz je především kladen na to, aby nebyla svorka nakládána na nemocný segment juxtarenální či suprarenální aorty. Právě nízko uložená svorka na aortu v místě aterosklerotické debris je zodpovědná za pooperační dysfukci orgánů v důsledku viscerální embolizace.
Nízká perioperační úmrtnost při levostranném retroperitoneálním přístupu umožňuje, aby tyto technicky náročné postupy byly prováděny stejně bezpečně jako standardní infrarenální rekonstrukce transperitoneální. Navíc pooperační zotavení je rychlé a skutečně se neliší od rutinních transperitoneálních výkonů na aortě.
Naše zkušenost naznačuje, že levostranný retroperitoneální přístup je oprávněně považován za přístup volby při technicky náročné rekonstrukci aorty ve viscerálním segmentu.
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise.
doc. MUDr. Bohuslav Čertík, Ph.D.
Valcha E 1713
301 00 Plzeň
e-mail: certik@fnplzen.cz
Zdroje
1. Rob C. Extraperitoneal approach to the abdominal aorta. Surgery 1963;53 : 87−9.
2. Williams GM, Ricotta J, Zinner M, et al. The extended retroperitoneal approach for treatment of extensive atherosclerosis of the aorta and renal vessels. Surgery 1980;88 : 846−55.
3. Sicard GA, Reilly JM, Rubin BG, et al. Transperitoneal versus retroperitoneal incision for abdominal aortic surgery: report of prospective randomized trial. J Vasc Surg 1995;21 : 174−81.
4. Wahlgren CM, Piano G, Desai T, et al. Transperitoneal versus retroperitoneal suprarenal cross-clamping for repair of abdominal aortic aneurysm with a hostile infrarenal aortic neck. Ann Vasc Surg 2007;21 : 687−94.
5. van Lammeren GW, Ünlü Ç, Verschoor S, et al. Results of open pararenal abdominal aortic aneurysm repair: single centre series and pooled analysis of literature. Vascular 2017;25 : 234−41.
6. Kabbani LS, West CA, Viau D, et al. Survival after repair of pararenal and paravisceral abdominal aortic aneurysms. J Vasc Surg 2014;59 : 1488−94.
7. Jeyabalan G, Park T, Rhee RY, et al. Comparison of modern open infrarenal and pararenal abdominal aortic aneurysm repair on early outcomes and renal dysfunction at one year. J Vasc Surg 2011;54 : 654−9.
Štítky
Chirurgia všeobecná Ortopédia Urgentná medicína
Článek Poranění pohybového aparátuČlánek Zlomeniny báze 5. metatarzu
Článok vyšiel v časopiseRozhledy v chirurgii
Najčítanejšie tento týždeň
2018 Číslo 2- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
-
Všetky články tohto čísla
- Poranění pohybového aparátu
- Klasifikace zlomenin zadní hrany tibie u zlomenin hlezna
- Zlomeniny báze 5. metatarzu
- Klasifikace zlomenin těla lopatky
- Anatomie zlomenin dolního úhlu lopatky
- Kvalita operačnej liečby nefrolitiázy: čo na ňu vplýva?
- Naše zkušenosti s levostranným retroperitoneálním přístupem při řešení výdutí břišní aorty
- Vliv průkazu cirkulujících nádorových buněk na přežívání pacientů s karcinomem pankreatu – pětileté výsledky
- Rozhledy v chirurgii
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Zlomeniny báze 5. metatarzu
- Klasifikace zlomenin zadní hrany tibie u zlomenin hlezna
- Klasifikace zlomenin těla lopatky
- Anatomie zlomenin dolního úhlu lopatky
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



