-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
LYMFATICKÁ DRENÁŽ PROSTATY
LYMPHATIC DRAINAGE OF THE PROSTATE
Distinct sentinel lymph node marking is an objective pursued by surgeons tackling the issue of removal of lymph node metastases. Meeting this objective continues to be a challenge in the case of prostate metastases. Lymph from the prostate drains in 3 directions, into 2 groups of lymph nodes in the pelvis, i.e. nodi lymphatici iliaci interni (nodi lymphatici obturatorii, nodi lymphatici sacrales), nodi lymphatici iliaci externi.
KEY WORDS:
nodi lymphatici iliaci interni, nodi lymphatici iliaci externi, prostate, prostate sentinel lymph node
Autoři: prof. MUDr. Libor Páč, CSc.
Působiště autorů: Anatomický ústav LF MU, Brno
Vyšlo v časopise: Urol List 2006; 4(4): 10-12
Souhrn
Snahou chirurgů při řešení odstranění metastáz v mízních uzlinách je jednoznačné označení tzv. sentinelové mízní uzliny. Tato snaha nebyla u metastáz prostaty dosud úspěšná. Míza z prostaty je totiž odváděna 3 směry do 2 skupin pánevních mízních uzlin - nodi lymphatici iliaci interni (nodi lymphatici obturatorii, nodi lymphatici sacrales), nodi lymphatici iliaci externi.
KLÍČOVÁ SLOVA:
nodi lymphatici iliaci interni, nodi lymphatici iliaci externi, prostata, sentinelová mízní uzlina prostatyANATOMIE PÁNEVNÍCH MÍZNÍCH UZLIN
Mízní uzliny v pánvi (obr. 1, 2) se rozdělují podle vztahu k cévám do několika základních skupin [4,8,5].
Obr. 1. Lymfatické uzliny pánve: 1 - nodi lymphatici iliaci communes 2 - nodi lymphatici iliaci externi 3 - nodi lymphatici obturatorii 4 - nodi lymphatici iliaci interni 5 - nodi lymphatici sacrales p - prostata vu - vesica urinaria 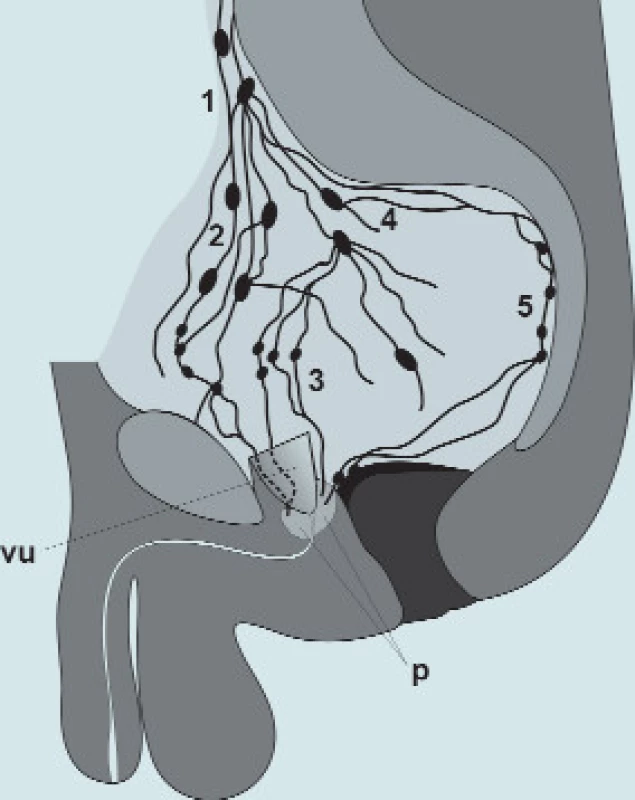
Obr. 2. Mízní uzliny pánve: 1 - nodi lymphatici iliaci communes 2 - nodi lymphatici iliaci externi 3 - nodi lymphatici obturatorii 4 - nodi lymphatici iliaci interni 5 - nodi lymphatici sacrales li -ligamentum inguinale 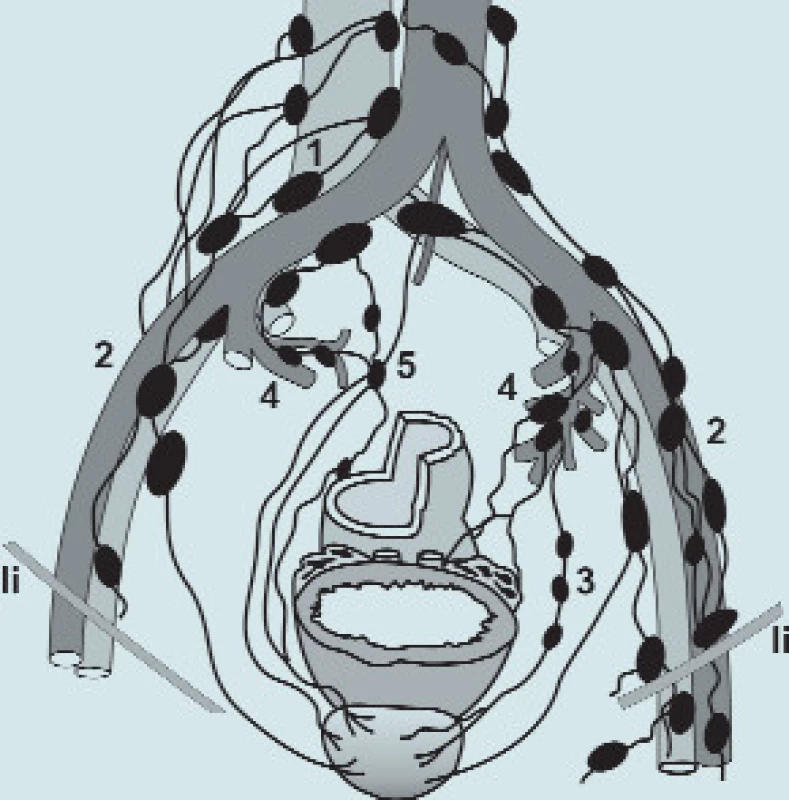
Nodi lymphatici iliaci externi tvoří 3 nekompletní řetězce - laterální, střední a mediální. Největší z uzlin leží podél dolního okraje cév - většinou jedna před, jedna mediálně a jedna laterálně. Mohou je provázet drobnější uzliny. Aferentní cévy přicházejí ze skupiny ingvinálních uzlin a ze stěny břišní. Část cév přichází přímo z pánevních útrob. Eferentní cévy směřují do nodi iliaci communes.
Nodi lymphatici iliaci interni jsou rozloženy podél vasa iliaca int. a jejich větví. Leží na laterální stěně pánve a v tukovém vazivu kolem orgánů. Aferentní cévy přicházejí z pánevních orgánů, perinea a gluteální krajiny. Na pánevní stěně část uzlin podél kmene a. iliaca int. navazuje na nodi externi. Skupiny uzlin leží kolem aa. gluteae, pudenda (nodi lymphatici pudendi), obturatoria nodi lymphatici obturatorii - jsou rozloženy podél vasa pudenda interna v tzv. obturátorové jámě. Tzv. obturátorová jáma je trojúhelníkovitý prostor na stěně malé pánve. Proximálně dosahuje k vasa iliaca communa, distálně k v. circumflexa ilium profunda a lig. inguinale a k femorálnímu kanálu. Laterální hranici tvoří mediální plocha v. iliaca externa. Kaudálně dosahuje k n. obturatorius et vasa obturatoria [2]. Zvláštní skupinou jsou nodi lymphatici sacrales - mezi rektem a os sacrum. Kolem orgánů jsou drobné skupinky malých uzlin - mají vztah k zadní stěně měchýře a k ampule rekta (nodi lymphatici rectales medii, nodi lymphatici vesicales anteriores et laterales).
Nodi lymphatici iliaci communes navazují na oba předchozí řetězce. Leží laterálně a za kmeny aa. iliacae communes.
Mízní cévy z prostaty provázejí především a. vesicalis inferior a končí v drobných předních a laterálních uzlinách kolem měchýře (viz výše nodi lymphatici vesicales anteriores et laterales) a v nodi lymphatici iliaci interni. Část směřuje dozadu do nodi sacrales. Některé směřují přímo do nodi iliaci communes. Část cév navazuje na cévy z membranózní části uretry [4]. V periprostatickém prostoru se sbírá lymfa pomocí lymfatické pleteně. Odtud teče především podél vasa vesicalia inferiora do nodi lymphatici iliaci interni. Část mízních cév směřuje podél ligamentum puborectale do nodi lymphatici sacrales. Míza odtud pokračuje do nodi lymphatici iliaci communes a nodi lymphatici lumbales [11].
Podobné údaje uvádí i Gray [7] a Čihák [5]. Z prostaty směřují odvodné cévy především do nodi lymphatici iliaci interni a do nodi lymphatici sacrales. Ze zadní plochy jdou cévy spolu s cévami z měchýře do nodi lymphatici iliaci externi. Z přední plochy prostaty jdou společně s cévami do nodi lymphatici iliaci interni.
LYMFATICKÁ DRENÁŽ PROSTATY
Prostata je v pánvi uložená centrálně, těsně nad hiatus urogenitalis. Míza je z prostaty odváděna do periprostatické subkapsulární sítě. Odvodné mízní cévy pak směřují 3 směry: z kraniální části prostaty probíhají ascendentně do nodi lymphatici iliaci externi, z laterálních částí do nodi lymphatici iliaci interni - především do nodi lymphatici obturatorii v tzv. obturátorové jámě (viz výše) a ze zadních kaudálních částí dozadu za konečník do nodi lymphatici sacrales. Del Regato [6] popsal další drenáž z apexu prostaty do nodi lymphatici iliaci interni podél vasa pudenda interna, tj. do nodi lymphatici pudendi interni.
Odtok mízy z prostaty je tedy „difuzní“ a „mnohosměrný“. Dosavadní snaha nalézt tzv. sentinelovou lymfatickou uzlinu, která primárně sbírá mízu z prostaty, je proto velmi problematická. Difuzní lymfatická drenáž znemožňuje přesněji určit, která z mízních uzlin je primárně postižená metastázou. I přes četné pokusy označit peroperačně mízní uzliny, jsou dosavadní výsledky nepřesvědčivé. K průkazu sentinelové uzliny lze použít řadu metod, např. barvení metylénovou modří nebo scintigrafické vyšetření pomocí gamasondy (značení techneciem). K vyhledání zasažených uzlin je možné při operačním výkonu aplikovat do periferní zóny prostaty techneciem označené koloidní částice. Radioizotop směřuje do mízních uzlin, které se scintigraficky zobrazí. Pokud jsou tyto odstraněné uzliny histologicky negativní, dá se předpokládat, že další uzliny daného řetězce nebudou zachyceny. Při pozitivním nálezu, se musí pokračovat ve vyhledání dalších uzlin. Tento postup však vyžaduje kontrolu ve všech skupinách spádových uzlin.
Wawroschek et al [17] testovali uzliny výše popsaným způsobem (koloidní částice značené techneciem) s cílem najít a označit sentinelovou (primární) uzlinu. Podle jeho nálezů je 14 % pozitivních uzlin podél a. iliaca externa, v 11 % ve fossa obturatoria, 14 % u a. iliaca interna. V několika procentech také v sakrální skupině uzlin. Pomocí této metody autoři spolehlivě prokazovali metastázy v uzlinách - citlivost vyšetření byla až 98%.
Jeschke et al [10] použili ke značení mízního toku a uzlin laparoskopický přístupu - 72 % metastáz bylo touto metodou detekováno mimo obturátorovou jámu, všechny metastázy byly nalezeny jen v uzlinách, které byly označené radioizotopem. Tyto zákroky jsou však přesnější při transperitoneálním přístupu - snadnější vyhledání a preparace nodi lymphatici iliaci interni. Při laparoskopické operaci se sonduje prostata a injikuje koloid do prostaty na několika místech. Označené uzliny (autoři je velmi často nesprávně označují jako sentinelové) leží především v oblast uzlin kolem vasa iliaca externa, ve fossa obturatoria a podél vasa iliaca interna - 53 % uzlin však leží mimo fossa obturatoria. Je proto nebezpečí, že by mohly být uzliny s pozitivním nálezem při kontrole jen ve fossa obturatoria přehlédnuty [9].
Snaha o nalezení jednoznačné sentinelové uzliny prostaty není dosud zcela úspěšná. Karcinomy prostaty metastazují do všech přilehlých skupin uzlin - nodi lymphatici iliaci interni, obturatorii, externi a sacrales. Chirurgové se však dosud omezovali především na odstranění uzlin z obturátorové jámy [15]. Uvedená fakta proto nutí chirurga vždy pečlivě kontrolovat všechny výše uvedené skupiny mízních uzlin a v případě jejich postižení je odstranit - lymfadenektomie tedy musí být dostatečně rozsáhlá. Dosavadní postupy, při kterých jsou odstraňovány pouze uzliny z tzv. obturátorové jámy, se tedy jeví jako naprosto nedostačující. Lymfadenektomii je proto nutné rozšířit i na uzliny kolem vasa iliaca interna (nodi lymphatici iliaci interni). Takto koncipovaný zákrok zvyšuje záchyt metastaticky postižených uzlin [8,16,14]. V současné době je požadováno, aby bylo odstraněno alespoň 10 až 20 mízních uzlin [1,2,18,12].
Vzhledem k tomu, že uzliny jsou uloženy v pánvi v tukovém vazivu, obtížně se většinou vyhledávají a preparují a při jejich odstraňování proto hrozí nebezpečí poškození významných anatomických struktur - cév a nervů.
ZÁVĚR
Dosavadní snahy o určení a přesnější lokalizaci tzv. sentinelové uzliny prostaty jsou vzhledem k anatomickým poměrům v pánvi neúspěšné. Míza z prostaty je odváděna několika směry do všech blízkých skupin mízních uzlin (nodi lymphatici iliaci interni, nodi lymphatici sacrales, nodi lymphatici obturatorii, nodi lymphatici iliaci externi). Tzv. sentinelová uzlina proto může být součástí kterékoliv z uvedených skupin pánevních uzlin.
prof. MUDr. Libor Páč, CSc.
Anatomický ústav LF MU, Brno
Zdroje
1. Bader P, Burkhard FC, Markwalder R, Studer UE. Is a limited lymph node dissection an adequate staining procedure for prostate cancer? J Urol 2002; 168 : 514 - 518.
2. Bader P, Burkhard FC, Studer UE. Lymfadenektomie beim Prostatakarzinom. In: Der Urologe B. Springer: Heidelberg 2004 : 42-45.
3. Brooks JD. Anatomy of the lower urinary tract and mail genitalia. In: Campbell´s Urology. 8th ed. Elsevier: Saunders and Mosby W.B. 2002 : 1-80.
4. Cunningham FG. Cunningham´s Textbook of Anatomy. 9th ed. Oxford: University Press 1951.
5. Čihák R. Anatomie. 2. ed. Praha: Grada Publishing 2002, Vol 2.
6. Del Regato J, Ackermann L. Diagnosis, treatment and prognosis of cancer. In: Campbell´s Urology. 4th ed. Philadelphia: WB Saunders 1977.
7. Williams PL, Warwick R. Gray´s Anatomy. Edinburgh: Churchill Livingstone 1980.
8. Heidenreich A, Varga Z, Von Knobloch R. Extended palvic lymphadenectomy in patiens undergoing radical prostatectomy: high incidence of lymph node metastasi. J Urol 2002; 167 : 1681-1686.
9. Janetschek G. Sentinel-Lymphknotendissektion beim Prestatakarzinom. J Urol Urogyn 2004; 11 : 6-8.
10. Jeschke S, Nambirajan T, Leeb K. Detection of early lymph node metastase in prostate cancer by laparoscopic radioisotope-guided sentinel lymph node dissection. J Urol 2005; 173 : 1943-1946.
11. Páč L. Morphologie der Prostata. In: Schneider HJ, Kohlíček J (eds). Die Prostata. Leipzig: VEB Georg Thieme 1977 : 13-24.
12. Rigatti P, Chun F, Salonia A. A nomogram for staining of exclusive nonobturator lymph node metastase in men with localized prostate cancer. Eur Urol 2006; v tisku.
13. Shink S. Das metastasierte Prostatakarzinom. Identifikation von Patiente, die von einer Lymfadenektomie profitiere. Dissertation. Műnchen: Techn. Univ. 2005.
14. Schumacher M, Burkhard F, Thalmann G. Is pelvic lymph node dissection necessary in patiens with a serum PSA<10 ng/ml undergoing radical prostatectomy for prostate cancer? Eur Urol 2006; 50 : 572-579.
15. Staník M. Pánevní lymfadenektomie u karcinomu prostaty a její hranice. Urol List 2006; 4(4):14.
16. Stone NN, Stock RG, Unger P. Laparoscopic pelvic lymph node dissection for prostatae cancer: Comparison of extended and modified techniques. J Urol 1997; 158 : 891-1894.
17. Wawroshek F, Vogt H, Weckewrmann D. Radioisotope guided pelvic lymph node dissection for prostate cancer. J Urol 2001; 166 : 1715-1719.
18. Weingartner KM, Ramaswamy A, Bittinger A. Anatomical basis for pelvic lymphadenectomy in prostate cancer: results of an autopsy and implications for the clonic. J Urol 1996; 156 : 1969-1971.
Štítky
Detská urológia Urológia
Článok vyšiel v časopiseUrologické listy
Najčítanejšie tento týždeň
2006 Číslo 4- Vyšetření T2:EGR a PCA3 v moči při záchytu agresivního karcinomu prostaty
- Lék v boji proti benigní hyperplazii prostaty nyní pod novým názvem Adafin
-
Všetky články tohto čísla
- LYMFATICKÁ DRENÁŽ PROSTATY
- PÁNEVNÍ LYMFADENEKTOMIE U KARCINOMU PROSTATY A JEJÍ HRANICE
- Kvíz
- GENETICKÁ NÁCHYLNOST A OXIDAČNÍ STRES U KARCINOMU PROSTATY: INTEGROVANÝ MODEL S DOPORUČENÍMI PRO PREVENCI
- KINETIKA PSA − MŮŽE POMOCI PREDIKOVAT PŘÍTOMNOST A ZÁVAŽNOST KARCINOMU PROSTATY?
- PSA A VČASNÁ DETEKCE KARCINOMU PROSTATY
- PATOLOGIE PROSTATY A HLADINY ANDROGENŮ A ESTROGENŮ
- KLINICKÝ PŘÍSTUP K SUPRESI ANDROGENŮ A RADIOTERAPII ZALOŽENÝ NA DŮKAZECH U MUŽŮ S LOKÁLNĚ POKROČILÝM NEBO LOKALIZOVANÝM KARCINOMEM PROSTATY
- CO JE NOVÉHO V HODNOCENÍ PATOLOGIE KARCINOMU PROSTATY V ROCE 2006
- CYTOTOXICKÁ CHEMOTERAPIE U KARCINOMU PROSTATY
- ROBOTICKY ASISTOVANÁ RADIKÁLNÍ LAPAROSKOPICKÁ PROSTATEKTOMIE: SOUČASNÝ STAV
- STRAVA A KARCINOM PROSTATY
- AKTUÁLNÍ INFORMACE O KARCINOMU PROSTATY
- CO NA PUBLIKOVANÉ ČLÁNKY ŘÍKÁ PROFESOR PATRICK C. WALSH?
- ZE ZAHRANIČNÍCH PERIODIK
- GUIDELINES EAU PRO KARCINOM PROSTATY
- Urologické listy
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- STRAVA A KARCINOM PROSTATY
- PSA A VČASNÁ DETEKCE KARCINOMU PROSTATY
- PÁNEVNÍ LYMFADENEKTOMIE U KARCINOMU PROSTATY A JEJÍ HRANICE
- LYMFATICKÁ DRENÁŽ PROSTATY
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



