Stopkované laloky jako jedna z možností rekonstrukce hlavy a krku
Pedicled Flaps for Reconstruction of Head and Neck Region
Background:
There has been a consistent increase in the number of publications on pedicled flaps for the reconstruction of post ablation defects in the oropharyngeal area. In principle, tissue is lifted from a donor site and moved to a recipient site without disruption of blood supply. The donor site is an exact anatomically defined region of tissue that is capable of sustaining its own blood supply. The benefits of pedicled flaps include lower technical demands that obviate the need for microsurgical anastomosis and shorter operating times. For this reason, they are mostly indicated in elderly and at risk patients. The aim of this paper is to describe our experience with the regional (pedicled) (submental, supraclavicular) flaps with a focus on reliability, function, cosmesis, donor site morbidity, and oncological safety.
Material and Methods:
Reconstructive techniques using distal flaps are described in 12 patients. A submental flap for reconstruction was used in 7 patients. In 5 patients, we used the supraclavicular flap. A total of 9 patients were treated primarily for squamous cell carcinoma of the orofacial region, and 3 for low-grade adenocarcinoma of the small salivary gland.
Results:
In 5 patients, there was successful engraftment of the submental flap. Ischemia and necrosis of the edges of the flap occurred in 1 case. In one patient, the 3rd day after surgery, the flap was almost totally necrotised. The supraclavicular flap in 4 patiets healed completely, 1 time during the postoperative period it was infected with partial loss of the outer part of the flap from the pre auricular region. In one case there was necrosis of the terminal part of the flap in the reconstructed part of the tongue, the defect was healed by granulation tissue. In all patients, after reconstruction using supraclavicular and submental flaps, the donor site closed primarily with minimal morbidity.
Conclusion:
Regional (pedicled) flaps are thin, and pliable with good cosmetic and functional results. Reconstruction using these flaps can be accomplished in one-stage with minimum morbidity of the donor site.
Key words:
pedicled flap – surgical flap – head and neck cancers
Submitted:
11. 5. 2017
Accepted:
5. 11. 2017
The authors declare they have no potential conflicts of interest concerning drugs, products, or services used in the study.
The Editorial Board declares that the manuscript met the ICMJE recommendation for biomedical papers.
Authors:
Richard Pink 1; Zdeněk Dvořák 1,2; Petr Heinz 1; Petr Michl 1; Petr Tvrdý 1; Bsel Azar 1
Authors‘ workplace:
Klinika ústní, čelistní a obličejové chirurgie LF UP a FN Olomouc
1; Klinika plastické a estetické chirurgie LF MU a FN u sv. Anny v Brně
2
Published in:
Klin Onkol 2018; 31(1): 59-65
Category:
Case Report
doi:
https://doi.org/10.14735/amko201859
Overview
Východiska:
Za poslední roky postupně narůstá počet publikovaných prací zaměřených na lokoregionální laloky využívané v rekonstrukci orofaryngeální oblasti. Jejich principem je elevace segmentu tkáně v daném rozsahu na definované nutriční cévě. Za výhody cévně definovaných stopkovaných laloků lze považovat nižší náročnost na technické vybavení pracoviště bez nutnosti provedení mikrochirurgické anastomózy. Proto jsou většinou indikovány u starších a rizikových pacientů. Autoři v této práci sdělují zkušenosti a výsledky dvou regionálních rekonstrukčních technik použitých k rekonstrukci defektů v orofaciální oblasti.
Materiál a metody:
V celkovém souboru 12 nemocných je popsána rekonstrukční technika submentálního a supraklavikulárního laloku. Submentální lalok jsme k rekonstrukci použili u 7 pacientů. U 5 pacientů jsme využili supraklavikulární lalok. Celkem 9 pacientů bylo primárně léčeno pro spinocelulární karcinom orofaciální oblasti a 3 pacienti pro low-grade adenokarcinom vycházející z malých slinných žláz patra.
Výsledky:
Submentální lalok se přihojil u 5 pacientů v plném rozsahu, u 1 nemocného došlo k parciální nekróze laloku, s kompletním odhojením laloku jsme se setkali v jednom případě. Supraklavikulární lalok se vhojil kompletně ve 4 případech. Jedenkrát došlo k nekróze zevní porce laloku při rekonstrukci tváře a v jednom případě došlo k nekróze terminální části při rekonstrukci jazyka, defekt se dohojil postupnou granulací. Morbidita donorských míst u obou typů laloků byla přijatelná, ani v jednom případě jsme nepozorovali omezenou hybnost hlavy či pohybu ramenního kloubu.
Závěr:
Submentální a supraklavikulární laloky představují tenké, plikabilní a snadno preparovatelné laloky s dobrými kosmetickými a funkčními výsledky. Jejich výhodou je možnost jednodobé rekonstrukce s minimální morbiditou donorského místa.
Klíčová slova:
stopkový lalok – laloková plastika – karcinomy hlavy a krku
Úvod
V onkologii hlavy a krku je vedle prodlužování života stále více zmiňována také kvalita života nemocného a je kladen důraz nejen na udržení funkčnosti orofaciálního systému (mastikace, polykání, dýchání), ale také na přijatelný estetický výsledek, bez zásadního negativního dopadu na socio-ekonomický status nemocného [1]. Před chirurgickým výkonem je třeba přihlédnout k několika hlediskům a najít mezi nimi co nejlepší spojitost a rovnováhu. Kompletní odstranění nádoru je absolutní prioritou a nesmí být ovlivněno složitostí rekonstrukce defektu. V rekonstrukční chirurgii jsou důležitá dvě hlediska funkčnost a estetika. Z hlediska funkčnosti hodnotíme schopnost vyslovovat, žvýkat a polykat.
Rekonstrukční chirurgie hlavy a krku představuje škálu rekonstrukčních technik, počínaje od místních lalokových technik až po vzdálené, potažmo volné lalokové techniky [2]. Jednou z možností jsou také vzdálené neboli stopkované laloky.
Cévně definované stopkované laloky se šířeji využívají od 70. let minulého století a jejich rozmach souvisí s popisem konceptu angiozomů [3]. Principem těchto laloků je vypreparování segmentu tkáně v daném rozsahu na definované nutriční cévě, lze tedy říci, že jejich cévní zásobení je přesně definované. Principiálně se ale stále jedná o laloky místní, i když vzdálenost transferu tkáně na cévě je často velká. Terminologicky se též tyto laloky nazývají regionální či lokoregionální. Z regionálních technik se k rekonstrukci defektů v orofaryngeální oblasti nejčastěji využívají laloky pektorální, submentální, supraklavikulární a temporální, méně často se také využívají laloky čelní (paramediánní), trapézové a stopkovaný lalok musculus latissimus dorsi. Za výhody cévně definovaných stopkovaných laloků lze považovat nižší náročnost na technické vybavení bez nutnosti provedení mikrochirurgické anastomózy, čímž zkrátíme operační dobu. Většinou jsou indikovány u starších a rizikových pacientů. Za jejich omezení lze považovat menší dosah a rozsah laloků a s tím související horší marginální prokrvení než u laloků volných (které jsou obvykle rozsáhlejší s robustnějším cévním zásobením) a praktickou využitelnost jen při rekonstrukci měkkých tkání hlavy a krku. Esteticky se mohou zdát méně vhodné s větším rozsahem pooperačních jizev, ale na druhou stranu většinou zachovávají přijatelnou barvu a texturu, a tím jsou v obličeji méně nápadné než laloky volné. Hlavně submentální a supraklavikulární laloky představují tenké, plikabilní a snadno preparovatelné laloky s dobrými kosmetickými a funkčními výsledky. Jejich výhodou je možnost jednodobé rekonstrukce s minimální morbiditou donorského místa. Zvláště supraklavikulární lalok je již dnes některými autory považován za zlatý standard pro rekonstrukce měkkotkáňových defektů hlavy a krku [4].
Metodika
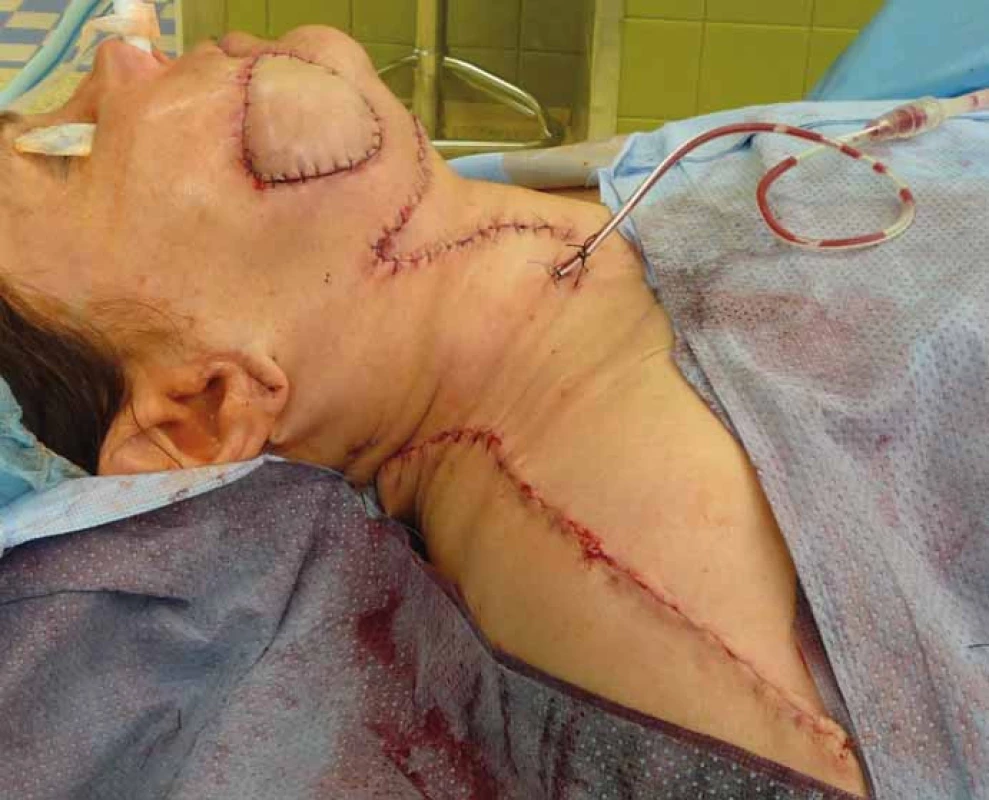
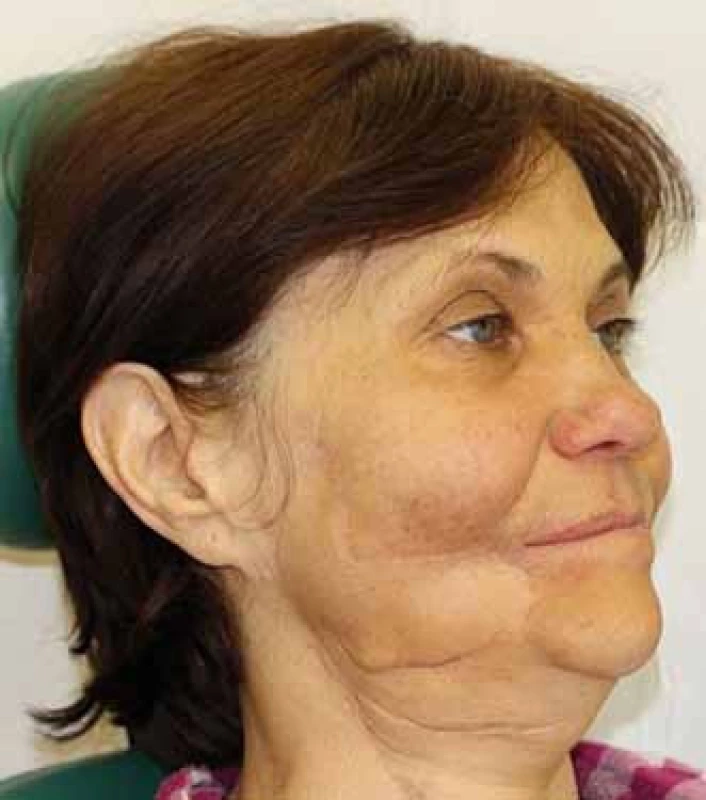
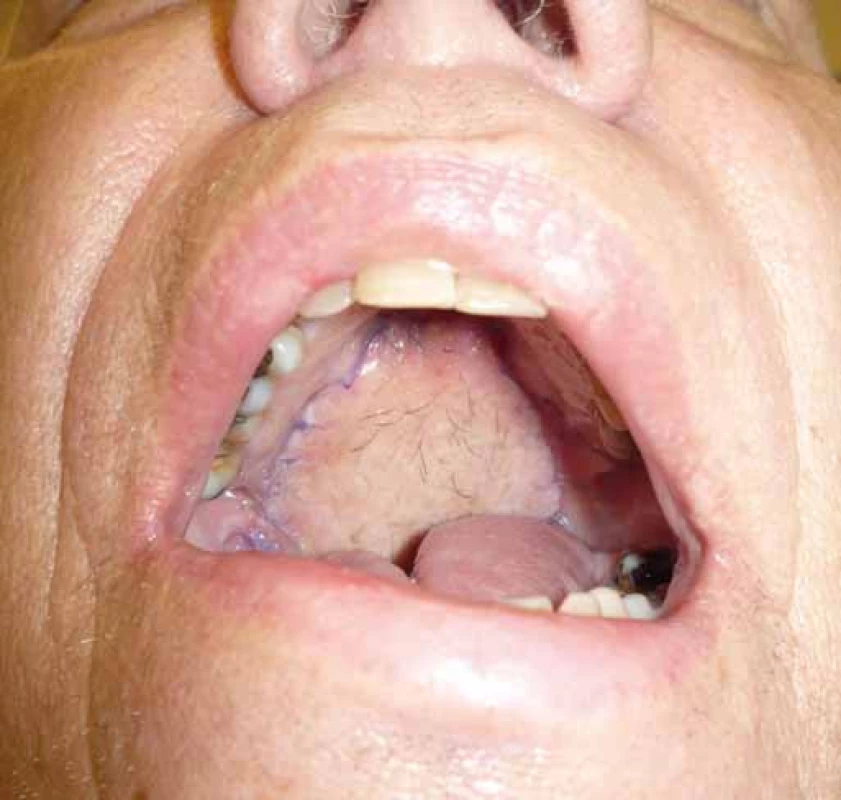
Do sledovaného souboru bylo zahrnuto 12 pacientů léčených v období leden 2015 až prosinec 2016 na Klinice ústní, čelistí a obličejové chirurgie ve FN Olomouc (tab. 1). Celkem 9 pacientů bylo primárně léčeno pro spinocelulární karcinom orofaciální oblasti a 3 pacienti pro low-grade adenokarcinom vycházející z malých slinných žláz patra. Do sestavy pacientů bylo zahrnuto 7 mužů a 5 žen ve středním věku. Submentální lalok jsme k rekonstrukci použili u 7 pacientů. U 4 pacientů byla provedena okamžitá rekonstrukce defektu spodiny dutiny ústní a jazyka a u dalších 3 nemocných jsme provedli touto technikou rekonstrukci patra. U 5 pacientů jsme využili supraklavikulární lalok k sekundární rekonstrukci dvou defektů lokalizovaných na krku a v jednom případě byl supraklavikulárním lalokem sekundárně rekonstruován defekt tváře v plné tloušťce (obr. 1). U 1 nemocného byla touto technikou sekundárně rekonstruována spodina dutiny ústní pro přetrvávající píštěl po exstirpaci spinocelulárního karcinomu spodiny dutiny ústní. Pro lepší cévní zásobení terminální části laloku byl tento chirurgický výkon proveden jako „delay“ [5]. V jednom případě jsme rekonstruovali supraklavikulárním lalokem defekt kořene jazyka orofaryngu po exstirpaci spinocelulárního karcinomu. Všichni sledovaní pacienti byli před výkonem plně informováni o povaze a charakteru výkonu a podepsali informovaný souhlas.
Výsledky
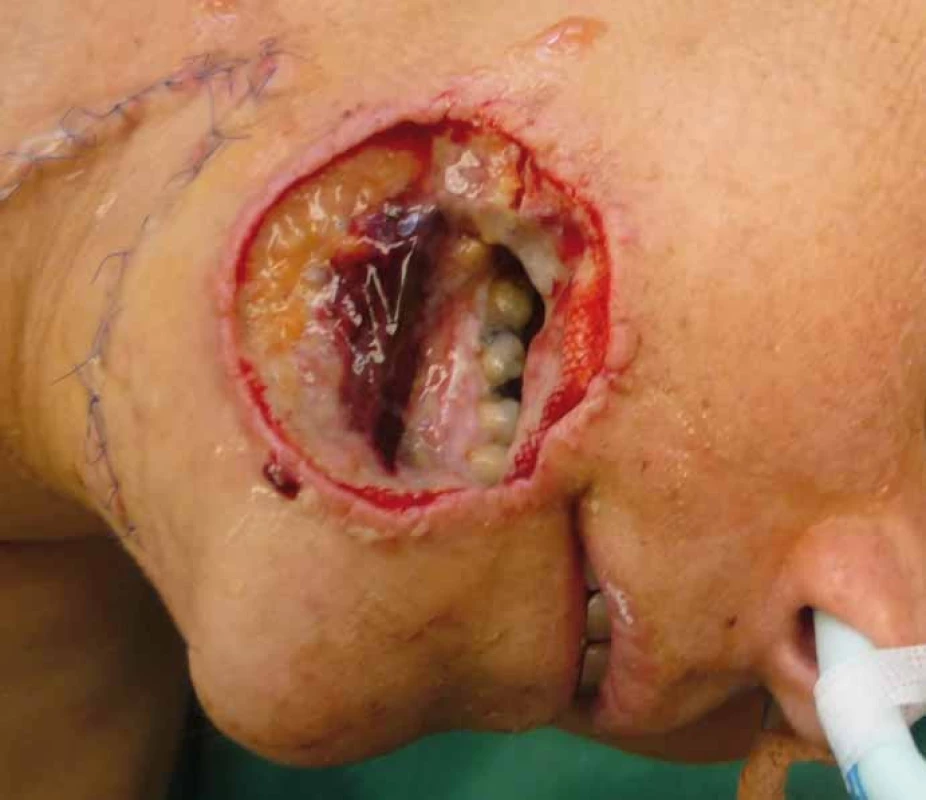
Submentální lalok byl u pěti pacientů přihojen v plném rozsahu s velmi dobrým funkčním a estetickým výsledkem s minimální morbiditou donorského místa. V jednom případě došlo po rekonstrukci patra k ischemii a následné nekróze okraje laloku, projevující se únikem tekutin nosem. Defekt byl sekundárně rekonstruován nasolabiálním lalokem s dobrým výsledkem. U jednoho pacienta 3. den po výkonu lalok znekrotizoval téměř v celém rozsahu. Nekrektomii jsme prováděli postupně, až po úplném odloučení tkáně, a tím jsme umožnili postupnou granulaci defektu, aniž by pacient upadal do sepse. U jedné pacientky bohužel došlo za 4 měsíce k progresi spinocelulárního karcinomu z metastatické uzliny lokalizované v submandibulární oblasti. Supraklavikulární lalok se 4× vhojil kompletně, 1× došlo v pooperačním průběhu vlivem infektu k parciální ztrátě vnější části laloku, která byla nahrazena bilobed flapem z pre-a retroaurikulární oblasti (obr. 2–4). U pacientky po rekonstrukci orofaryngu došlo vlivem ischemie k nekróze terminální části a defekt na kořeni jazyka se zhojil postupnou granulací. U všech nemocných po rekonstrukci supraklavikulárním lalokem bylo donorské místo uzavřeno primárně s minimální morbiditou.
Diskuze
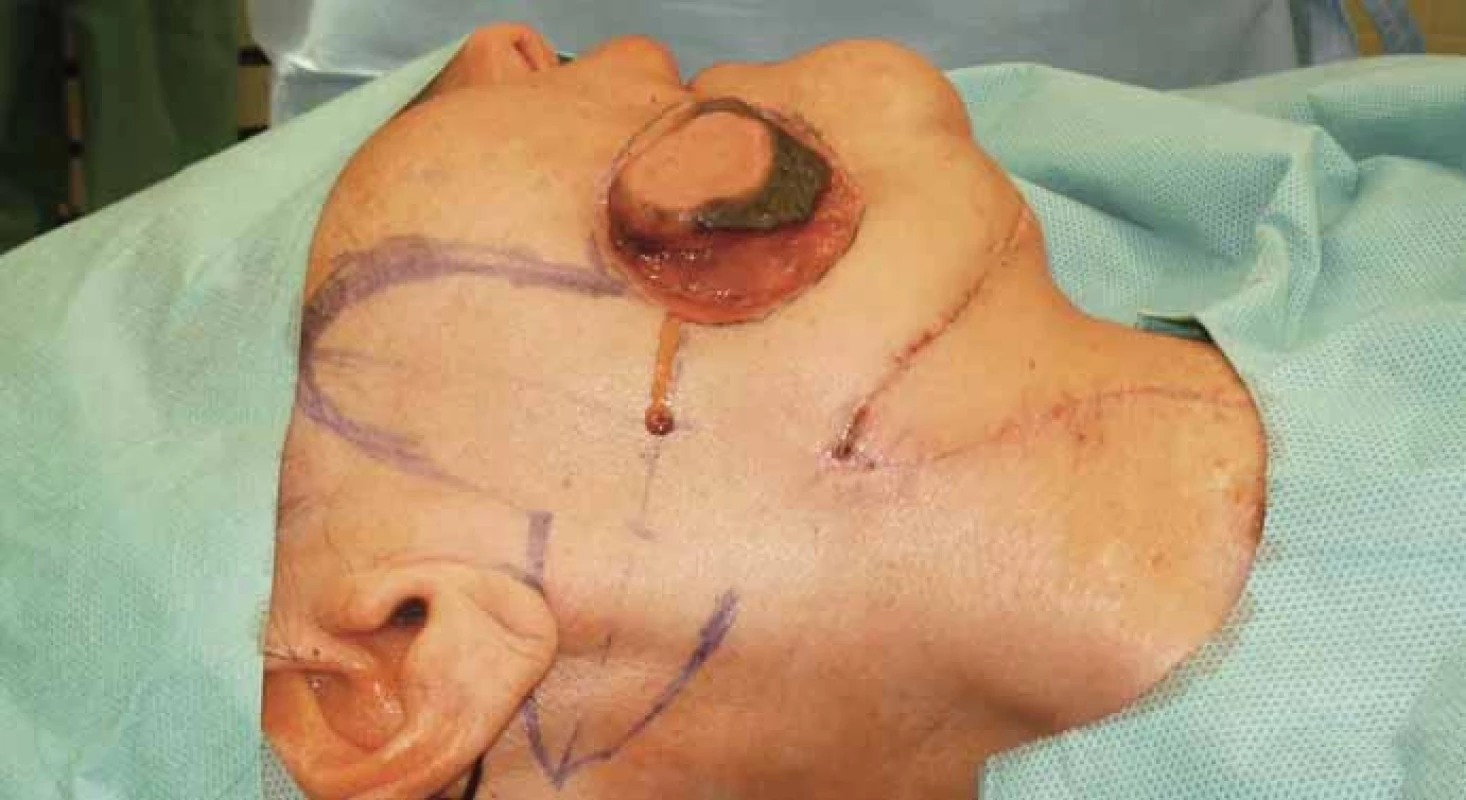
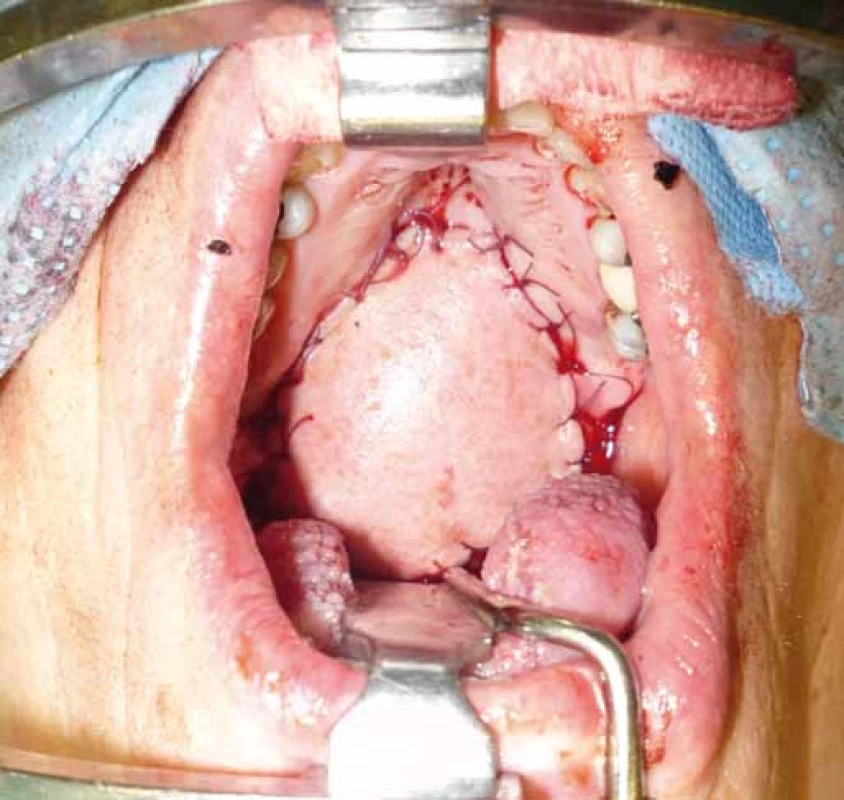
Za poslední roky postupně narůstá počet publikovaných prací zaměřených na stopkované laloky využívané v rekonstrukci orofaryngeální oblasti [6]. Historie submentálního laloku je relativně mladá, v roce 1990 byl poprvé představen Martinem et al [7–9] (obr. 9). Hlavní výživnou cévou je submentální arterie, větev arteria facialis, jejíž průběh je konstantní. Hlavní výhodou tohoto laloku je minimální morbidita donorského místa (obr. 5). Lalok je plikabilní s barvou kůže a texturou zapadající do anatomie orofaciální oblasti, a proto jsou estetické výsledky lepší než u rekonstrukcí volnými laloky. Velikost odebraného kožního ostrova si před výkonem ozřejmíme pomocí tak zvaného „pinch testu“, který spočívá ve stisknutí kůže a podkoží v podčelistní krajině v kožní řase, uzavření defektu spočívá v prosté sutuře defektu po mobilizaci okrajů (obr. 6). Estetický výsledek je zpravidla velice dobrý, jak mohou potvrdit i naše zkušenosti, zvláště u postarších nemocných, kde jizva zůstane nenápadná ve vrásčité kůži [10–12]. Dosah laloku je také přijatelný, spolehlivě slouží k vykrytí defektů jazyka a jeho spodiny, spodiny dutiny ústní, tváře a měkkého i tvrdého patra (obr. 7, 8). Tento autory nazývaný tzv. „hybribní lalok“ pro antero-retrográdní faciální zásobení laloku má po odpojení žilního zásobení dosah bez tendence k venostáze až k okcipální krajině [13]. Dokonce je možné při úponu předního bříška digastriku odebrat část dolní hrany mandibuly k rekonstrukci kostěných defektů, tuto možnost jsme doposud ještě nevyužili [8]. Indikace této rekonstrukční techniky jsou omezené u nádorů s četnými uzlinovými metastázami v podčelistní krajině a některými autory jsou považovány dokonce až za kontraindikované. V našem souboru pacientů jsme u jednoho nemocného po odstranění objemného spinocelulárního nádoru hrany jazyka (pT3, N2b, Mx) zaznamenali časnou progresi uzlinové metastázy v podčelistní krajině. Naopak u nemocných léčených pro spinocelulární karcinom v časném stadiu onemocnění a nádorů malých slinných žláz s nízkou tendencí metastazovat do podčelistních a hlubokých krčních uzlin jsme nezaznamenali žádný relaps nádorového onemocnění. U mužů po rekonstrukci orálních defektů bez následné radioterapie se setkáváme s růstem adnex v dutině ústní, což nemocný vnímá dosti nepříjemně. Jednou z možností je laserová terapie, která po několika cyklech růst adnex zastaví. Tento výkon není v ČR hrazen ze zdravotního pojištění a pro některé pacienty se stává finančně nedostupný.
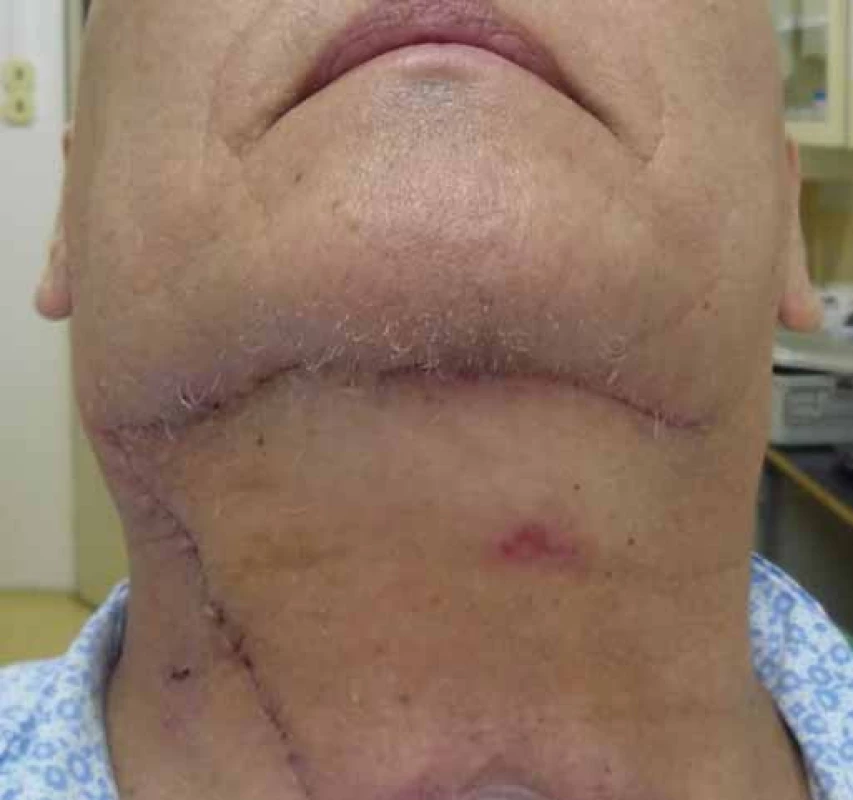
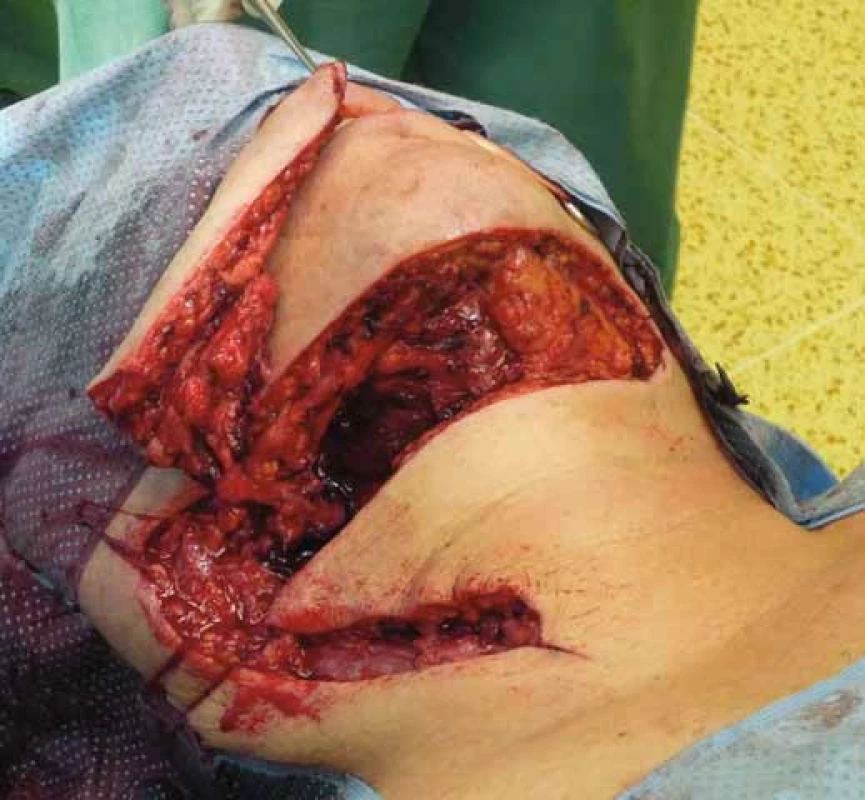
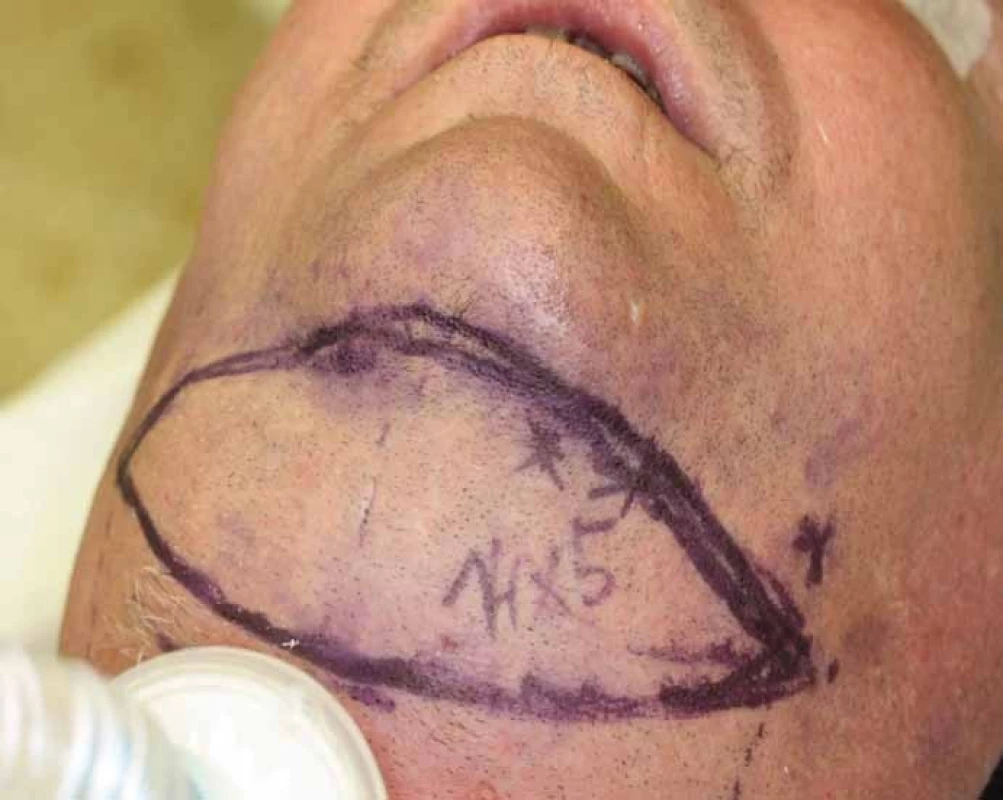
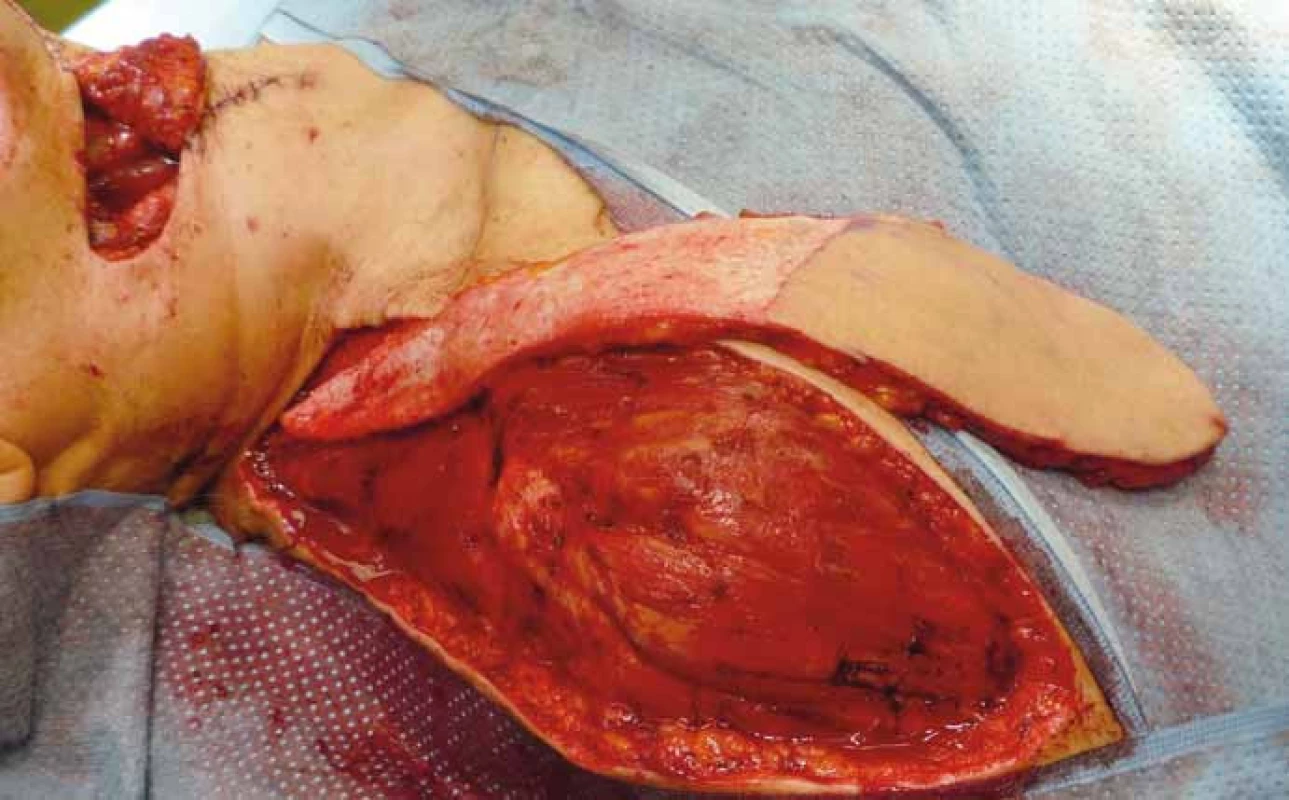
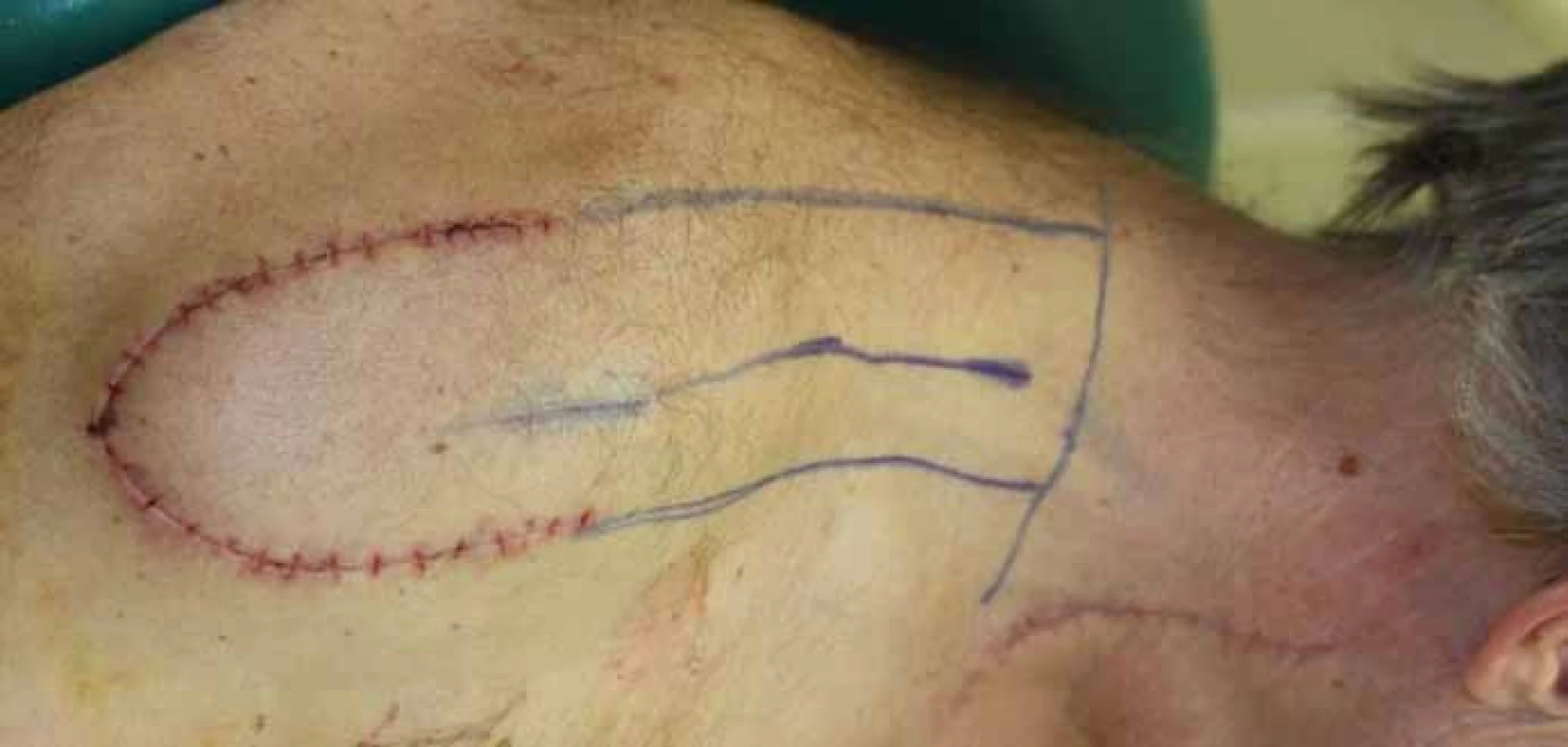
Jak již bylo řečeno, rekonstrukce lalokovými technikami v orofaciální oblasti by měla splňovat několik faktorů. Lalok by měl svou velikostí odpovídat defektu, a tím vyhovovat i po funkční stránce. V obličejové oblasti je velice důležité i hledisko kosmetické (barva kůže, její textura), které je u stopkovaných laloků lepší než u laloků volných. Právě pro tento aspekt a menší morbiditu donorského místa je supraklavikulární lalok dnes „rehabilitován“ a některými autory dokonce i upřednostňován před předloketním lalokem, kterému se svou stavbou velice podobá. Supraklavikulární lalok byl poprvé představen relativně nedávno a pravděpodobně díky širšímu využívání pektorálního laloku nebyl tak úplně rutinně používán [14] (obr. 11). Na jeho novodobé využití upozornili Pallua et al, kteří lalok využili k rekonstrukcím defektů hrudníku a obličeje [4]. Hlavní nutriční arterií je arteria supraclavicularis vycházející zpravidla z truncus thyroideocervicalis, méně často z arterie suprascapularis či arterie subclavia (obr. 10). Pro tuto variabilitu někteří autoři doporučují před výkonem zhotovení CT – angio uvedené oblasti, naše pracoviště se opírá o monitoraci cévy dopplerovskou technikou nejen před výkonem, ale i v průběhu výkonu [15]. Maximální odebraná délka laloku okolo 25 cm by neměla ohrozit jeho vitalitu a současně by měla zajistit adekvátní dosah (jazyk, podjazyková oblast, patro, okcipitální krajina a faryngoezofageální oblast) [16]. Dle našich zkušeností z hlediska vitality je bezpečné lalok odebírat do první třetiny deltoideu. V případě rekonstrukcí vzdálenějších defektů využíváme „delay“ techniku, která spočívá asi týden před výkonem v elevaci terminální části laloku a její opětovné sutuře. Tímto zajistíme lepší terminální cévní zásobení laloku a snížíme riziko jeho nekrózy [5,17]. Vlastní odběrová technika je poměrně snadná, zvláště zpočátku v deltoidní krajině, větší opatrnosti je třeba při preparaci v akromioklavikulární oblasti a v supraklavikulární fosse (jamce), ze které vychází vlastní výživná tepna laloku [15,18–21]. V poslední době je popsán modifikovaný postup, který využívá jako nutriční cévu arterii supraclavicularis anterior, která probíhá v oblasti axilární řasy, což má zajistit snížení morbidity donorského místa a lepší estetický výsledek [22]. Tuto operační techniku jsme v našem souboru nemocných zatím nepoužili.
Závěr
Závěrem lze konstatovat, že submentální a supraklavikulární laloky představují tenké, plikabilní, versatilní a snadno preparovatelné laloky s dobrými kosmetickými a funkčními výsledky. Jejich výhodou je možnost jednodobé rekonstrukce s minimální morbiditou donorského místa. Zvláště supraklavikulární lalok je již dnes některými autory považován za zlatý standard pro rekonstrukce měkkotkáňových defektů hlavy a krku.
Obdrženo: 11. 5. 2017
Přijato: 5. 11. 2017
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
MUDr. Richard Pink, Ph.D.
I. P. Pavlova 185/6
Nová ulice
779 00 Olomouc
e-mail: richard.pink@seznam.cz
Sources
1. Cvek J, Knybel L, Stránský J et al. Hyperfrakcionovaná akcelerovaná radioterapie s modulovanou intenzitou u pokročilých nádorů hlavy a krku – prediktivní faktory celkového přežití. Klin Onkol 2017; 30 (4): 282–288. doi: 10.14735/amko2017282.
2. Pink R, Molitor M, Tvrdy P et al. Reconstructive procedures in maxillofacial oncosurgery. Biomed Pap Med Fac Univ Palacky Olomouc Czech Repub 2016; 160 (1): 153–157. doi: 10.5507/bp.2014.055.
3. Taylor GI, Palmer JH. The vascular territories (angiosomes) of the body: experimental study and clinical applications. Br J Plast Surg 1987, 40 (2): 113–141.
4. Pallua N, Machens HG, Rennekampff O et al. The fasciocutaneous supraclavicular artery island flap for releasing postburn mentosternal contractures. Plast Reconstr Surg 1997; 99 (7): 1878–1884.
5. Lee LN, Smith DF, Boahene KD et al. Intraoperative laser-assisted indocyanine green imaging for objective measurement of the vascular delay technique in locoregional head and neck flaps. JAMA Facial Plast Surg 2014; 16 (5): 343–347. doi: 10.1001/jamafacial.2014. 106.
6. Husso A, Suominen S, Acarturk TO et al. Submental artery flap with sentinel lymph node biopsy in the reconstruction of oral cancer. J Reconstr Microsurg 2016; 32 (2): 153–159. doi: 10.1055/s-0035-1564 061.
7. Martin D, Baudet J, Mondie JM et al. The submental island skin flap. A surgical protocol. Prospects of use. Ann Chir Plast Esthet 1990; 35 (6): 480–484.
8. Martin D, Pascal JF, Baudet J et al. The submental island flap: a new donor site. Anatomy and clinical applications as a free or pedicled flap. Plast Reconstr Surg 1993; 92 (5): 867–873.
9. Moubayed SP, Rahal A, Ayad T. The submental island flap for soft-tissue head and neck reconstruction: step-by-step video description and long-term results. Plast Reconstr Surg 2014; 133 (3): 684–686. doi: 10.1097/PRS.0000000000000058.
10. Pistre V, Pelissier P, Martin D et al. Ten years of experience with the submental flap. Plast Reconstr Surg 2001; 108 (6): 1576–1581.
11. Yilmaz M, Menderes A, Barutçu A. Submental artery island flap for reconstruction of the lower and mid face. Ann Plast Surg 1997; 39 (1): 30–35.
12. Sterne GD, Januszkiewicz JS, Hall PN et al. The submental island flap. Br J Plast Surg 1996; 49 (2): 85–89.
13. You YH, Chen WL, Wang YP et al. Reverse facial-submental artery island flap for the reconstruction of maxillary defects after cancer ablation. J Craniofac Surg 2009; 20 (6): 2217–2220. doi: 10.1097/SCS.0b013e3181bf8 4d7.
14. Lamberty BG. The supra-clavicular axial patterned flap. Br J Plast Surg 1979; 32 (3): 207–212.
15. Chen W-L, Zhang D, Yang Z et al. Extended supraclavicular fasciocutaneous island flap based on the transverse cervical artery for head and neck reconstruction after cancer ablation. J Oral Maxillofac Surg 2010; 68 (10): 2422–2430. doi: 10.1016/j.joms.2010.01.015.
16. Su T, Pirgousis P, Fernandes R. Versatility of supraclavicular artery island flap in head and neck reconstruction of vessel-depleted and difficult necks. J Oral Maxillofac Surg 2013; 71 (3): 622–627. doi: 10.1016/j.joms.2012.07. 005.
17. Khouri, RK, Upton J, Shaw WW. Principles of flap prefabrication. Clinics Plast Surg 1992, 19 (4): 763–771.
18. Granzow JW, Suliman A, Roostaeian J el al. The supraclavicular artery island flap (SCAIF) for head and neck reconstruction: surgical technique and refinements. Otolaryngol Head Neck Surg 2013; 148 (6): 933–940. doi: 10.1177/0194599813484288.
19. Granzow JW, Suliman A, Roostaeian J et al. Supraclavicular artery island flap (SCAIF) vs free fasciocutaneous flaps for head and neck reconstruction. Otolaryngol Head Neck Surg 2013; 148 (6): 941–948. doi: 10.1177/0194599813476670.
20. Chen WL, Yang ZH, Zhang DM et al. Reconstruction of major full cheek defects with combined extensive pedicled supraclavicular fasciocutaneous island flaps and extended vertical lower trapezius island myocutaneous flaps after ablation of advanced oral cancer. J Oral Maxillofac Surg 2012; 70 (5): 1224–1231. doi: 10.1016/j.joms.2011.06.208.
21. Wu H, Chen WL, Yang ZH. Functional reconstruction with an extended supraclavicular fasciocutaneous island flap following ablation of advanced oropharyngeal cancer. J Craniofac Surg 2012; 23 (6): 1668–1671. doi: 10.1097/SCS.0b013e318266f948.
22. Pallua N, Wolter TP. Moving forwards: the anterior supraclavicular artery perforator (a-SAP) flap: a new pedicled or free perforator flap based on the anterior supraclavicular vessels. J Plast Reconstr Aesthetic Surg 2013; 66 (4): 489–496. doi: 10.1016/j.bjps.2012.11.013.
Labels
Paediatric clinical oncology Surgery Clinical oncologyArticle was published in
Clinical Oncology

2018 Issue 1
- Possibilities of Using Metamizole in the Treatment of Acute Primary Headaches
- Metamizole at a Glance and in Practice – Effective Non-Opioid Analgesic for All Ages
- Metamizole vs. Tramadol in Postoperative Analgesia
- Spasmolytic Effect of Metamizole
- Metamizole in perioperative treatment in children under 14 years – results of a questionnaire survey from practice
-
All articles in this issue
- Kurkumin (Kurkumovník dlouhý – Curcuma longa) jako podpůrný fytoterapeutický prostředek v onkologii
- Kontroverze protonové terapie u nádorů centrálního nervového systému
- Protinádorovou léčbou indukované změny renálních funkcí u pacientů s tumory – update aktuálních poznatků
- Současné postavení checkpoint inhibitorů v léčbě nádorů jícnu a žaludku – přehled studií
- Pacientka se třemi EGFR mutacemi – postupný rozvoj rezistence na předchozí cílenou léčbu
- Stopkované laloky jako jedna z možností rekonstrukce hlavy a krku
- Testování varianty androgenového receptoru AR-V7 pro výběr pacientů s kastračně refrakterním metastazujícím karcinomem prostaty k léčbě novými hormonálními léky
- Nemelanómové zhubné nádory kože – klinicko-patologická štúdia pacientov s bazocelulárnym karcinómom a skvamocelulárnym karcinómom
- Chirurgická léčba ampulárního adenokarcinomu – zkušenosti jednoho centra a přehled literatury
- Clinical Oncology
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Chirurgická léčba ampulárního adenokarcinomu – zkušenosti jednoho centra a přehled literatury
- Kurkumin (Kurkumovník dlouhý – Curcuma longa) jako podpůrný fytoterapeutický prostředek v onkologii
- Stopkované laloky jako jedna z možností rekonstrukce hlavy a krku
- Současné postavení checkpoint inhibitorů v léčbě nádorů jícnu a žaludku – přehled studií
