Pohlavie ako faktor ovplyvňujúci klinicko-patologické ukazovatele a prognózu karcinómu obličky
Gender as a factor influencing clinico-pathological parameters and prognosis of renal cell carcinoma
Background:
Renal cell carcinoma (RCC) represents a heterogeneous group of oncological entities, that are characterized by some gender-related differences.
Aim:
The purpose of our paper was to evaluate the basic clinico-pathological parameters of the patients with RCC and to assess their gender-related disparities.
Material and methods:
A study group consisted of 172 bioptically verified cancers from 170 subjects (106 men, 64 women) in the age range between 18–90 years.
Results:
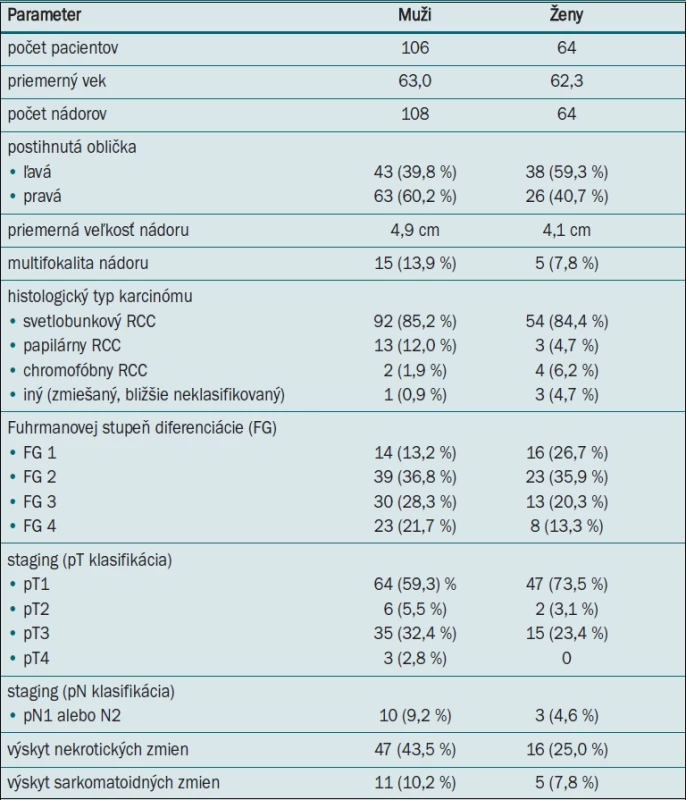
The mean age of the patients was almost the same for both sexes (men 63.0 years, women 62.3 years). A right kidney was more frequently affected in men (60.2%) and a left kidney in women (59.3%). Histologically, in both subgroups, clear cell type of RCC prevailed with approximately the same percentage (85.2 vs 84.4%). Papillary RCC occurred more commonly in men (12 vs 4.6%) and conversely, chromophobe RCC in women (6.2 vs 1.9%). Pathological stages confined to the kidney (pT1 and pT2) represented 64.8% and 76.6% in men and women, respectively. Stages with extrarenal propagation (pT3 and pT4) were found to be more common in men (35.2%) than women (23.4%). Compared to women, male gender exhibited larger cancers (mean size 4.9 vs 4.1 cm), more common multifocal lesions (13.9 vs 7.8%), more frequent metastatic involvement of the regional lymph nodes (9,2 vs 4,6%), as well as necrotic (43.5 vs 25%) and sarcomatoid changes (10.2 vs 7.8%) and their tumors tended to be poorely differentiated.
Conclusion:
Our study showed, that depending on gender, there were some differences in several clinico-pathological parameters of disease. Males more frequently exhibited unfavourable histomorphological findings, that probably correspond with their worse prognosis reported in the literature.
Key words:
renal cell carcinoma, gender, prognosis
Authors:
V. Bartoš; R. Mráz; J. Mikuláš
Published in:
Urol List 2013; 11(1): 60-63
Overview
Úvod:
Karcinóm z renálnych buniek (RCC – Renal Cell Carcinoma) predstavuje rôznorodú skupinu nádorových jednotiek, ktoré sú charakteristické aj niektorými rozdielmi súvisiacimi s pohlavím pacienta.
Cieľ:
V našom príspevku sme sa zamerali na hodnotenie základných klinicko-patologických ukazovateľov pacientov s karcinómom obličky a ich rozdiely medzi pohlavím.
Materiál a metodika:
Hodnotený súbor pozostával z biopticky verifikovaných 172 karcinómov od 170 pacientov (106 mužov, 64 žien) vo veku 18–90 rokov.
Výsledky:
Pri obidvoch pohlaviach bol takmer vyrovnaný priemerný vek pacientov (muži 63,0 rokov, ženy 62,3 rokov). Muži mali viac postihnutú pravú (60,2 %) a ženy ľavú obličku (59,3 %). V obidvoch podskupinách histologicky dominoval svetlobunkový typ RCC s približne rovnakým percentuálnym zastúpením (85,2 vs 84,4 %). U mužov sa častejšie vyskytoval papilárny RCC (12 vs 4,6 %), naopak u žien bol častejší chromofóbny RCC (6,2 vs 1,9 %). Patologické štádiá lokalizované na obličku (pT1 a pT2) predstavovali u mužov 64,8 % prípadov a u žien 76,6 % prípadov. Štádiá s extrarenálnou propagáciou (pT3 a pT4) boli častejšie u mužov (35,2 %) než u žien (23,4 %). Muži mali v porovnaní so ženami nádory väčších rozmerov (priemerná veľkosť 4,9 vs 4,1 cm), častejšiu multifokalitu lézií (13,9 vs 7,8 %), častejšie metastatické postihnutie regionálnych lymfatických uzlín (9,2 vs 4,6 %), častejšie nekrotické (43,5 vs 25 %) a sarkomatoidné zmeny (10,2 vs 7,8 %) a ich nádory mali tendenciu nižšej diferenciácie.
Záver:
Naša štúdia poukázala, že v závislosti od pohlavia sa odlišujú viaceré klinicko-patologické ukazovatele ochorenia. U mužov sa častejšie vyskytovali nepriaznivejšie histomorfologické nálezy, ktoré najskôr korešpondujú s ich horšou prognózou uvádzanou v literatúre.
Kľúčové slová:
karcinóm obličky, pohlavie, prognóza
Karcinóm z renálnych buniek (RCC – Renal Cell Carcinoma) patrí v súčasnosti medzi najčastejšie urologické malignity so stále stúpajúcou incidenciou. U dospelých ľudí tvorí približne 2–3 % všetkých zhubných onkologických ochorení a takmer 90 % všetkých malígnych nádorov obličiek [1–3]. Po histogenetickej stránke predstavuje veľmi rôznorodú skupinu nádorových jednotiek, ktoré majú odlišný makroskopický vzhľad, histologické a ultraštrukturálne črty, ako aj imunohistochemický profil. Tieto rozdiely sú zapríčinené individuálnymi a mnohokrát špecifickými cytogenetickými a chromozomálnymi aberáciami, ktoré sú pre jednotlivé histologické typy charakteristické [4]. Karcinóm obličky má vo všeobecnosti zlú prognózu, ktorá závisí od viacerých prediktorov súvisiacich jednak s nádorom, ako aj samotným pacientom, jeho manažmentom a liečbou [2,5]. K jednému z týchto faktorov, ktoré ovplyvňujú klinický priebeh ochorenia, patrí aj pohlavie pacienta. Výsledky väčšiny štúdií indikujú [6–11], že muži s RCC majú v porovnaní so ženami horšiu prognózu a odlišujú sa v niektorých klinických a morfologických charakteristikách. Zatiaľ však nie je definitívne objasnené, do akej miery môže súvisieť horšia prognóza RCC u mužskej populácie s geneticky predisponovaným agresívnejším fenotypom nádoru a do akej miery k tomu prispievajú aj iné okolnosti, napríklad oneskorenie diagnostiky a zachytenie lézií v pokročilejších štádiách ochorenia. V našom príspevku sme sa zamerali na hodnotenie základných klinicko-patologických parametrov pacientov s karcinómom obličky a ich rozdielov medzi pohlavím.
MATERIÁL A METODIKA
V štúdii sme retrospektívne hodnotili všetky prípady histologicky verifikovaných karcinómov z renálnych buniek, ktoré boli diagnostikované na oddelení patologickej anatómie FNsP v Žiline v období január 2010–október 2012. Zo všetkých RCC sme selektovali iba tie prípady, pri ktorých sme mohli objektívne hodnotiť základné histomorfologické parametre (stupeň diferenciácie, rozmer nádoru, pTNM klasifikáciu). Vylúčené boli teda všetky punkčné biopsie (n = 9) a nekompletné resekcie tumoru (n = 4). Celkový hodnotený súbor tak pozostával zo 172 karcinómov od 170 pacientov vo veku 18–90 rokov (priemerný vek 62,5 rokov). V uvedenom období mali dvaja muži v jednej obličke potvrdené dva separované odlišné histologické typy RCC, ktoré sme kalkulovali ako dva samostatné nádory. Okrem jedného prípadu boli všetci pacienti operovaní a liečení na urologickom oddelení FNsP v Žiline. Jednotlivé lézie boli chirurgicky odstránené radikálnou nefrektómiou (n = 104) a resekciou samotného tumoru (n = 66). V prípadoch menších nádorov do 2 cm sme lézie spracovali kompletne, pri väčších tumoroch sme odoberali na každý 1 cm nádoru jednu excíziu. Pri každom nádore sme samostatne odoberali vzorky z jeho rozhrania s povrchovým puzdrom obličky, perihilóznym tukom, ako aj excízie z hilových štruktúr a ciev a z intaktných úsekov renálneho parenchýmu. Všetky vzorky boli štandardne histologicky spracované vo forme parafínových bločkov, farbené hematoxylínom a eozínom a v prípade potreby niektorými histochemickými a imunohistochemickými metodikami a hodnotené vo svetelnom mikroskope. Histologické typy RCC a štádium ochorenia (pTNM klasifikáciu) sme klasifikovali podľa WHO klasifikácie z roku 2004 [4]. Okrem chromofóbneho RCC sme pri všetkých ostatných typoch hodnotili stupeň nádorovej diferenciácie podľa konvenčných kritérií Fuhrmanovej škály [12]. Pri hodnotení priemernej veľkosti nádorov sme kalkulovali iba prípady unilokulárnych karcinómov. Základné klinické informácie sme získavali zo Sprievodného listu k zásielke bioptického materiálu.
VÝSLEDKY
Celkový hodnotený súbor pozostával zo 106 mužov (62,3 %) a 64 žien (37,7 %), pomer mužského a ženského pohlavia bol 1,6 : 1. V najmladšej vekovej kategórii do 40 rokov (n = 6) však prevažovali ženy (pomer mužov a žien 1 : 2). Pri obidvoch pohlaviach bol takmer rovnaký priemerný vek pacientov (muži 63,0 rokov, ženy 62,3 rokov). Muži mali viac postihnutú pravú (60,2 %) a ženy ľavú obličku (59,3 %). V obidvoch podskupinách histologicky dominoval svetlobunkový typ RCC s približne rovnakým percentuálnym zastúpením (85,2 vs 84,4 %). U mužov sa zasa častejšie vyskytoval papilárny RCC (12 vs 4,6 %), naopak, u žien bol častejší chromofóbny RCC (6,2 vs 1,9 %). U mužov sa vo všeobecnosti vyskytovali nádory vo vyššom štádiu ochorenia. Pokým štádium lokalizované na obličku (pT1 a pT2) u nich predstavovalo 64,8 % prípadov, u žien to bolo až 76,6 % prípadov. Naopak, pokročilejšie štádiá s extrarenálnou propagáciou (pT3 a pT4) boli častejšie u mužov (35,2 %) než u žien (23,4 %). Muži mali v porovnaní so ženami RCC väčších rozmerov (priemerná veľkosť 4,9 vs 4,1 cm), častejšie multifokálne lézie, častejšie metastatické postihnutie regionálnych lymfatických uzlín, častejšie nekrotické a sarkomatoidné zmeny, a ich nádory mali tendenciu nižšej diferenciácie. Prehľadná sumarizácia jednotlivých klinických a histomorfologických parametrov je uvedená v tab. 1.
DISKUSIA
Karcinóm obličky má multifaktoriálnu a dosiaľ nie úplne objasnenú etiológiu, ktorá pravdepodobne súvisí aj s pohlavím pacienta. Tento nádor sa vyskytuje 1,5–3× častejšie u mužov než u žien [3,6,8,10, 11,13–15], avšak vo veku do 40 rokov býva ženská časť populácie postihnutá častejšie [3,16]. Keďže ide o fertilné obdobie života, predpokladá sa [3], že reprodukčné a hormonálne faktory môžu významne ovplyvňovať karcinogenézu RCC, čomu napovedajú aj výsledky niektorých prác. Kabat et al [17] a Lambe et al [18] napríklad preukázali, že ženy, ktoré rodili, mali vyššie riziko vzniku karcinómu obličky v porovnaní so ženami, ktoré nerodili,a toto riziko sa zvyšovalo s počtom pôrodov. Naopak, užívanie orálnej antikoncepcie súviselo s jeho poklesom [17]. Keďže uvedené faktory sú špecifické pre ženské pohlavie, možno predpokladať, že u žien sa karcinómy obličky odlišujú v niektorých klinicko-patologických nálezoch a biologickom správaní.
Prevažná väčšina autorov doteraz potvrdila [6–11,15], že ženy s RCC majú všeobecne priaznivejší klinický priebeh a prognózu ako muži, hoci v niektorých štúdiách [8,9,11,13,15] bez preukázanej štatistickej významnosti. Lepšia prognóza je najskôr zapríčinená kombináciou histopatologických nálezov, ktoré majú u žien priaznivejší charakter. V zhode s väčšinou iných prác [3,6–9,11,13,15] sme aj my potvrdili, že u žien boli karcinómy obličky diagnostikované v nižšom pT štádiu, resp. v celkovo nižšom stagingu ochorenia a mali menšie rozmery. Aj to je pravde-podobne dôvodom, prečo sa u nich častejšie vyskytujú asymptomatické a incidentálne diagnostikované RCC [7,13]. Potrebné je však podotknúť, že tento vzťah nie je úplne jednoznačný, nakoľko sú aj práce [10,14], ktoré nepotvrdili signifikantné rozdiely v pT štádiu a stagingu ochorenia medzi pohlavím.
Zastúpenie jednotlivých histopatologických typov RCC v závislosti od pohlavia môže zohrávať významnú úlohu v prognóze, keďže rozdielne histologické typy majú aj odlišné biologické správanie a malígny potenciál. Vo všeobecnosti platí, že najlepšiu prognózu má multifokálny cystický svetlobunkový RCC [1,4], papilárny a chromofóbny RCC majú lepšiu prognózu ako konvenčný svetlobunkový RCC [19] a najhoršiu prognózu má karcinóm zo zberných kanálikov [1,20] a (sarkomatoidne) dediferencované formy RCC [21]. V našom súbore bol u obidvoch pohlaví najčastejším histologickým typom svetlobunkový RCC približne v rovnakom percentuálnom zastúpení. Niektorí autori uvádzajú čiastočne vyššie zastúpenie svetlobunkového RCC u žien [3,11], iní u mužov [10]. V zhode s literárnymi údajmi sme pozorovali u žien vyššie zastúpenie chromofóbneho RCC [3,10] a nižšie zastúpenie papilárneho RCC [3,11]. Väčšina štúdií [3,6,15], vrátane našej, taktiež preukázala, že ženy majú lepšie diferencované RCC, hoci niektorí autori [10] to nepotvrdili.
Pri tejto príležitosti je však nutné poznamenať, že rozdiely v konkrétnych klinicko-patologických parametroch RCC ešte nemusia bezpodmienečne odzrkadľovať aj ich odlišný prognostický dopad. Napríklad Lee et al [10] potvrdili u žien lepšiu prognózu a prežívanie i napriek tomu, že u nich nedokázali rozdiely v patologickom T štádiu, stupni diferenciácie či prítomnosťou regionálnych alebo vzdialených metastáz. Onishi et al [9] zasa zistili, že v ženskej populácii bola štatisticky významne lepšia prognóza len pri konvenčných svetlobunkových RCC, ale nie pri ostatných histologických typoch karcinómu. Podľa Kawaciuka et al [13] pohlavie chorých s RCC prognózu štatisticky významne neovplyvňuje. Lepšie prežívanie žien zrejme súvisí s vyšším záchytom incidentálnych karcinómov v nižších štádiách ochorenia v porovnaní s mužmi, teda všeobecne s kontextom väčšej starostlivosti ženskej populácie o svoje zdravie. Niektoré súčasné poznatky však predsa len napovedajú, že muži a ženy môžu mať RCC s rozdielnymi genetickými znakmi, ktoré môžu ovplyvňovať ich ďalšie biologické správanie. Podľa najnovšej štúdie [22] vykazujú svetlobunkové RCC u obidvoch pohlaví odlišnú expresiu rôznych génov, súvisiacich najmä s imunologickými mechanizmami, reguláciou bunkového cyklu a katabolickými procesmi nádorových buniek. O možnom hormonálnom (a teda s pohlavím súvisiacom) vplyve na karcinogenézu RCC svedčia aj výsledky iných autorov. Langner et al [23] napríklad hodnotili reaktivitu hormonálnych receptorov v nádorových bunkách RCC a zistili, že stupeň expresie androgénov súvisel s nižším stupňom diferenciácie aj pT štádiom karcinómu a priaznivejším klinickým priebehom. Taktiež sa predpokladá [24], že v patogenéze RCC môžu zohrávať významnú úlohu aj polymorfizmy génov pre estrogénové receptory.
ZÁVER
Karcinóm obličky predstavuje po histogenetickej a biologickej stránke veľmi rôznorodú skupinu nádorových jednotiek. Naša štúdia poukázala, že v závislosti od pohlavia sa odlišujú viaceré klinicko-patologické ukazovatele ochorenia. U mužov prevládali nepriaznivejšie histomorfologické nálezy, ktoré najskôr korešpondujús ich horšou prognózou uvádzanou v literatúre. Súčasné pokroky v molekulovej biológii a patológii by mohli bližšie objasniť aj prípadné geneticko-molekulové zmeny, ktorými sa RCC odlišujú medzi pohlavím a zodpovedajú za ich rozdielne biologické správanie a malígny potenciál.
Poďakovanie
Ďakujeme všetkým lekárom FNsP v Žiline, ktorí sa podieľali na diagnosticko-terapeutickom procese pacientov prezentovaného súboru.
Adresa pre korešpondenciu:
MUDr. Bartoš Vladimír, PhD.
Oddelenie patologickej anatómie FNsP v Žiline
V. Spanyola 43, 012 07, Žilina
vladim.bartos@gmail.com
Sources
1. Galbavý Š. Patológia nádorov obličiek. Onkológia 2010; 5(5): 251–253.
2. Tešľa Ľ, Nagy V, Valanský L. Prognostické faktory a modely u pacientov s karcinómom obličky – súčasný prehľad. Klin Urol 2010; 6(3): 124–130.
3. Chen J, Shi B, Zhang D et al. The clinical characteristics of renal cell carcinoma in female patients. Int J Urol 2009; 16(6): 554–557.
4. Eble JN (eds). World Health Organization of tumours. Pathology & Genetics. Tumours of the urinary system and male genital organs. Lyon: IARCPress 2004 : 12–40.
5. Vít V. Nádorové markery u renálního karcinomu: pomoc při diagnostice, prognóze, léčbě a sledování. Urol List 2010; 8(2): 11–15.
6. Aron M, Nguyen MM, Stein RJ et al. Impact of gender in renal cell carcinoma: an analysis of the SEER database. Eur Urol 2008; 54(1): 133–140.
7. Beisland C, Medby PC, Beisland HO. Renal cell carcinoma: gender difference in incidental detection and cancer-specific survival. Scand J Urol Nephrol 2002; 36(6): 414–418.
8. Woldrich JM, Mallin K, Ritchey J et al. Sex differences in renal cell cancer presentation and survival: an analysis of the National Cancer Database, 1993–2004. J Urol 2008; 179(5): 1709–1713.
9. Onishi T, Oishi Y, Goto H et al. Gender as a prognostic factor in patients with renal cell carcinoma. BJU Int 2002; 90(1): 32–36.
10. Lee S, Jeon HG, Kwak C et al. Gender-specific clinicopathological features and survival in patients with renal cell carcinoma (RCC). BJU Int 2012; 110 (2 Pt 2): E28–E33.
11. Schrader AJ, Sevinc S, Olbert PJ et al. Gender-specific characteristics and survival of renal cell carcinoma. Urologe A 2008; 47(9): 1184–1186.
12. Fuhrman SA, Lasky LC, Limas C. Prognostic significance of morphologic parameters in renal cell carcinoma. Am J Surg Pathol 1982; 6(7): 655–663.
13. Kawaciuk I, Hyršl L, Dušek P et al. Vliv věku, pohlaví a ECOG skóre na prognózu karcinomu ledvin. Čes Urol 2005; 9(3): 31–35.
14. Nardi AC, Zequi Sde C, Clark OA et al. Epidemiologic characteristics of renal cell carcinoma in Brazil. Int Braz J Urol 2010; 36(2): 151–158.
15. Waalkes S, Rott H, Herrmann TR et al. Does male sex influence the prognosis of patients with renal cancer? Onkologie 2011; 34(1–2): 24–28.
16. Taccoen X, Valeri A, Descotes JL et al. Renal cell carcinoma in adults 40 years old or less: young age is an independent prognostic factor for cancer-specific survival. Eur Urol 2007; 51(4): 980–987.
17. Kabat GC, Silvera SA, Miller AB et al. A cohort study of reproductive and hormonal factors and renal cell cancer risk in women. Br J Cancer 2007; 96(5): 845–849.
18. Lambe M, Lindblad P, Wuu J et al. Pregnancy and risk of renal cell cancer: a population-based study in Sweden. Br J Cancer 2002; 86(9): 1425–1429.
19. Cheville JC, Lohse C, Zincke H et al. Comparisons of outcome and prognostic features among histologic subtypes of renal cell carcinoma. Am J Surg Pathol 2003; 27(5): 612–624.
20. Belej K, Fiala R, Jezdinská V et al. Karcinom ledviny ze zběrných kanálků – kazuistika. Čes Urol 2003; 7(2): 40–42.
21. De Peralta-Venturina M, Moch H, Amin M et al. Sarcomatoid differentiation in renal cell carcinoma: a study of 101 cases. Am J Surg Pathol 2001; 25(3): 275–284.
22. Brannon AR, Haake SM, Hacker KE et al. Meta-analysis of clear cell renal cell carcinoma gene expression defines a variant subgroup and identifies gender influences on tumor biology. Eur Urol 2012; 61(2): 258–268.
23. Langner C, Ratschek M, Rehak P et al. Steroid hormone receptor expression in renal cell carcinoma: an immunohistochemical analysis of 182 tumors. J Urol 2004; 171 (2 Pt 1): 611–614.
24. Tanaka Y, Sasaki M, Kaneuchi M et al. Estrogen receptor alpha polymorphisms and renal cell carcinoma – a possible risk. Mol Cell Endocerinol 2003; 202(1–2): 109–116.
Labels
Paediatric urologist UrologyArticle was published in
Urological Journal

2013 Issue 1
-
All articles in this issue
- Využití inhibitorů fosfodiesterázy v urologii při léčbě erektilní dysfunkce
- Tadalafil v léčbě LUTS/BPH a ED
- Varikokéla a smysl jejího řešení
- Laparoskopická nefrektomie při léčbě atrofické ledviny postižené vážnou infekcí
- Simultánní ipsilaterální nefrektomie a transplantace ledviny u pacientů s polycystickým onemocněním ledviny
- Retroperitoneální laparoskopická nefrektomie u pacientů léčených pomocí peritoneální dialýzy
- Předběžné výsledky transperitoneální laparoendoskopické radikální nefrektomie s užitím improvizovaného čínského zařízení s jedním portem
- Hodnocení současných trendů a kontroverzních otázek při užívání ureterálních stentů
- Vede časná ESWL po PCNL k uvíznutí konkrementů v přístupovém kanále? Mýtus nebo skutečnost
- Preference pacientů pro pokročilé urologické techniky: vodítko pro budoucí vývoj chirugické léčby?
- Bipolární plazmatická vaporizace prostaty při léčbě symptomatického zvětšení prostaty: klinické výsledky po dvou letech sledování
- Pohlavie ako faktor ovplyvňujúci klinicko-patologické ukazovatele a prognózu karcinómu obličky
- Guidelines EAU pro léčbu zakřivení penisu
- Urological Journal
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Varikokéla a smysl jejího řešení
- Guidelines EAU pro léčbu zakřivení penisu
- Hodnocení současných trendů a kontroverzních otázek při užívání ureterálních stentů
- Tadalafil v léčbě LUTS/BPH a ED
