-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Děti v ohrožení metabolickým syndromem
Children in the risk of metabolic syndrome
The global increase of children obesity has recently alerted top research teams. They have focused on finding causes present already in the prenatal period, on establishing diagnostic criteria for both childhood and adolescent ages, and on seeking for methods of monitoring risk and preventing metabolic syndrome manifestations. This paper is a literature review from prestigious medical journals that monitor the development of risks from the ontogenetic point of view. The paper deals not only with the issue of obesity itself, but also all risk complications like early atherosclerosis, higher blood pressure, insulin resistance, fatty liver, or sleep respiratory disorders.
Key words:
risk of obesity of children, metabolic syndrome, prevention and therapy of obesity.
Autoři: S. Bartůňková
Působiště autorů: Univerzita Karlova v Praze, FTVS, Katedra fyziologie a biochemie
Vyšlo v časopise: Čas. Lék. čes. 2009; 148: 584-590
Kategorie: Přehledový článek
Souhrn
Celosvětový nárůst obezity v dětském věku alarmoval v posledních několika letech přední vědecké týmy. Rozhodly se hledat příčiny již v prenatálním období, stanovit diagnostická kritéria pro dětský a adolescentní věk a nalézt způsoby jak monitorovat rizika a předcházet manifestaci metabolickému syndromu. Příspěvek je literární rešerší z prestižních lékařských časopisů. Zaměřuje se nejen na problém samotné obezity, ale také na rizikové komplikace, časný vývoj aterosklerózy, zvýšený krevní tlak, inzulínovou rezistenci, jaterní steatózu a spánkové poruchy dýchání.
Klíčová slova:
rizika obezity u dětí, metabolický syndrom, prevence a terapie.ÚVOD
Obezita se stala veřejným zdravotním problémem. Podle údajů IOTF (International Obesity Task Force) trpí v současné době ve světě 1,1 miliardy dospělých nadváhou a 313 milionů jedinců obezitou. Prevalence obezity se za poslední dvě desetiletí zdvojnásobila až ztrojnásobila, zvýšil se i výskyt jejích komplikací, mezi jinými i tzv. metabolického syndromu (MS). Zatímco metabolický syndrom dospělých je již desítky let pod různými názvy ostře sledován, dětské obezitě a metabolickému syndromu dětí a adolescentů je s ohledem na její nárůst věnována mimořádná pozornost až v posledních letech. Uvádí se, že v rozvinutých zemích došlo ke zvýšení dětské nadváhy a obezity z 12 % nad 30 % a v rozvojových zemích ze 2 % na 12 % (1). Problém se týká překvapivě i některých středomořských regionů. Například v některých částech Itálie dosahuje prevalence nadváhy až 36 % (2). Nárůst prevalence obezity u dětí a dospívajících se zvyšuje paralelně s jejími komplikacemi. Zvýšenou pozornost je třeba věnovat jak dětem, u nichž byla zjištěna rodinná zátěž, hypertenze nebo inzulinová rezistence, tak i těm, jejichž body mass index (BMI) přesáhl 85. percentil, nebo u nichž došlo k rychlému vzestupu hmotnosti (3).
Celosvětovou epidemii obezity považuje Bornstein et al. za komunikační, společensky nakažlivý projev globalizace, odvíjející se od generalizovaných trendů v životním stylu, stravování a kulturní adaptaci (4). Infekční agens mohou vyvolat obezitu centrálními mechanismy, modulovat adipocytární funkci nebo alespoň přispívat k chronicky zánětlivému prostředí metabolického syndromu. Porozumění obezitě jako globální komunikační poruše by podle autora pomohlo nalézt vhodnější způsoby prevence a léčby.
DĚTSKÁ OBEZITA
Situace v České republice
V naší republice byla zjištěna obezita u 6,6 % chlapců a 5,6 % dívek (5). To znamená, že u nás ještě není situace s obezitou tak závažná jako v některých jiných světových regionech, nicméně rychle se měnící životní styl může vést k urychlení jejího nárůstu. Proto byla v roce 2004 ustanovena Národní rada pro obezitu. Jejím úkolem bylo připravit Národní akční plán proti obezitě, řídící se jak směrnicemi Evropské unie, tak i zkušenostmi zemí, kterým se již podařilo provést některé zákonné úpravy. Předpokládá těsnou spolupráci s rezorty školství, zdravotnictví a Potravinářskou komorou. V roce 2007 byla komisí Evropské unie vydána publikace „White Paper“ věnovaná strategii výživy a boji proti nadváze a obezitě.
Ve stejném roce byla u nás vydána i velice přehledná a obsahově vyčerpávající publikace Pařízkové a spol. věnované této problematice (6).
Celonárodní antropometrická měření mají v České republice dlouhodobou tradici. Vlastní referenční hodnoty naší populace umožňují sledovat i vývojové trendy v našich zemích.
K hodnocení hmotnosti u dětí se využívají nejen speciálně upravené kategorizace hodnot indexu tělesné hmotnosti, BMI vzhledem k věku a pohlaví (tab. 1), ale především růstové (percentilové) grafy a standardizace pomocí z-skóre.
Tab. 1. Hodnocení BM I u různých stupňů dětské obezity v České republice (7) 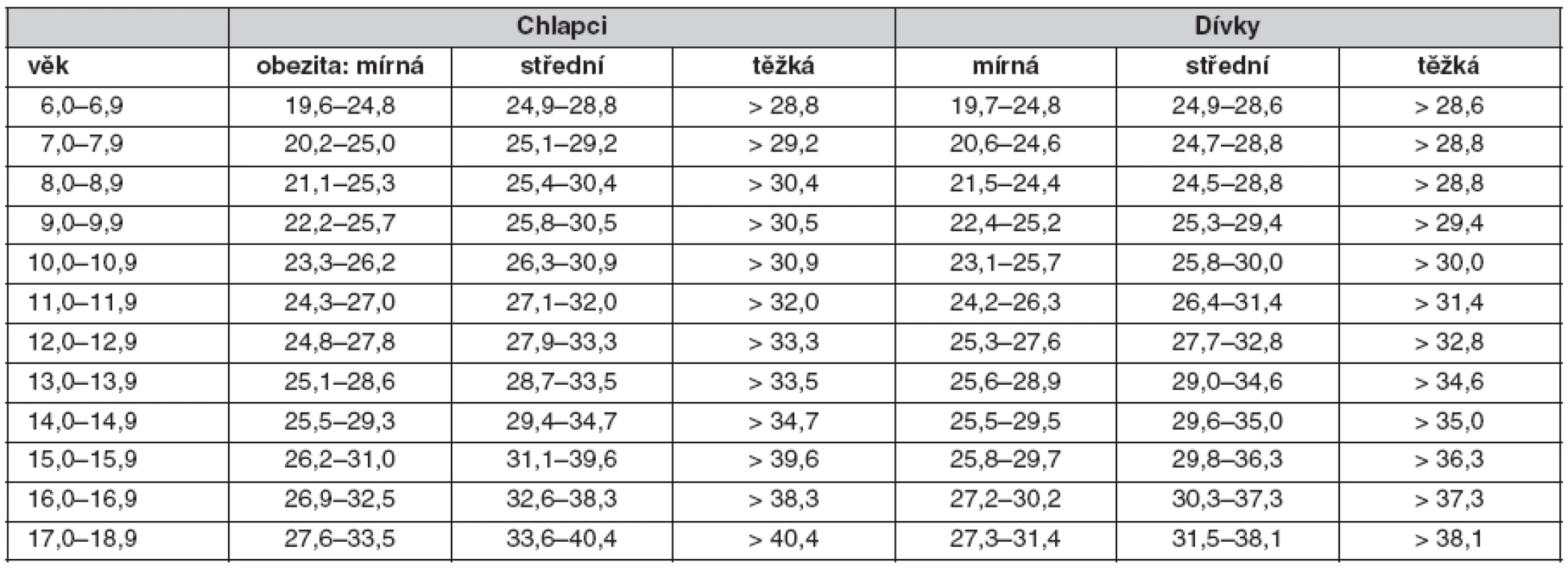
Mezinárodní kritéria nadváhy a obezity
Podle expertů Světové zdravotnické organizace je za obezitu v dětském věku považováno BMI > 97. percentil pro věk a pohlaví a za nadváhu BMI v rozmezí 90–97. percentil (8–10).
Příčiny
Obezita u dětí může být podmíněná nutričně, geneticky, hormonálně i lékově. Geneticky podmíněná obezita se vyskytuje nejčastěji ve formě polygenní, tzn. při kombinaci určité genetické dispozice a vlivů prostředí, méně často ve formě monogenní, vyvolané mutací jednoho genu. S obezitou jsou spojené i některé geneticky podmíněné syndromy (11).
Nejčastější formou obezity je však obesitas simplex vyskytující se celosvětově v energeticky nerestriktivním prostředí, tedy při nerovnováze mezi příjmem a výdejem. Ve studiích je proto sledován především životní styl, zohledňuje se nejen porodní hmotnost, délka kojení, stravovací návyky a pohybové aktivity dětí, ale někdy i bydliště, BMI rodičů a jejich vzdělání, počet dětí v rodině atd.
Problém s obezitou nepostihuje jen Evropu a Severní Ameriku, ale i asijské země (12). V posledních 30 letech zaznamenali v Číně zvýšenou prevalenci obezity u školních dětí spojenou se zvýšeným rizikem morbidity a metabolického syndromu. Podle Barkerovy hypotézy jsou za to odpovědné intrauterinní změny vyvolávající fetální adaptaci. Ty přetrvávají do dospělosti a vedou k řadě chronických onemocnění. Intenzivní studie na poli epigenetiky předpokládají i ovlivnění fenotypu prostředím s následnou genovou expresí, modifikací metylace DNK a histonů, které zpětně ovlivňují genovou expresi. Výzvou do budoucnosti je podle autorů určit, zda skutečně existují epigenetické změny odpovědné za vývoj obezity v dětství a dospělosti a zda tyto změny jsou zodpovědné za transgenerační přenos. Je pravděpodobné, že právě tento epigenetický mechanismus může být klíčem k prevenci obezity a metabolického syndromu.
Většina studií posledních let, včetně provedené meta-analýzy (13) potvrdila inverzní vztahy mezi porodní hmotností a obezitou či metabolickým syndromem. Nízká porodní hmotnost (< 2500 g) zvyšuje riziko metabolického syndromu v dospělosti. Rovněž narušení vývoje v raném dětství vlivem stresu, infekcí či nedostatečné výživy, doprovázené zpomalením růstu v prvních dvou letech života, se projevuje horším lipidovým profilem. Dlouhodobá britská studie Medical Research Council Survey of Health and Development sledovala antropometrické parametry 2311 chlapců a dívek opakovaně ve 2., 4., 7., 11., 15. a 36. roce. Získané údaje byly porovnány s jejich lipidovým profilem v 53. roce (14). U osob s vyšší výškou, zejména delší délkou končetin byl pozorován nález nižšího celkového a LDL cholesterolu. Stejně tak vyšší výška u dětí ve 2 letech a pozdější rychlejší růst po 15. roce měl protektivní význam. Ti, kdo měli do 2 let vyšší výšku, měli v 15 letech o 6–10 % nižší hodnoty celkového cholesterolu než ti, kteří měli výšku průměrnou. Naopak jedinci s vyšším BMI mezi 15–36 a 36–56 rokem měli vyšší hodnoty jak celkového, tak i LDL cholesterolu, zcela v shodě s jinými studiemi. Riziko poruch lipidového metabolismu se objevilo u osob s narušeným vývojem v raném dětství a pozdějším urychleným nárůstem BMI v dospělosti.
Na druhé straně však i vysoká porodní hmotnost (≥ 4000 g) může korelovat s pozdější nadváhou, obezitou a metabolickým syndromem, jak popsal Hirschler et al. při sledování 1027 devítiletých argentinských školáků z nižších sociálních vrstev (15).
KOMPLIKACE OBEZITY
Mezi časné zdravotní následky obezity patří ortopedické komplikace a zhoršená mobilita, poruchy glycidového a lipidového metabolismu, tedy diabetes mellitus 2. typu a časná ateroskleróza, zvýšený krevní tlak, spánkové poruchy, narušené imunitní funkce, kožní, reprodukční a psychosociální problémy i řada dalších.
V předkládané rešerši se však objevují jen vybrané studie týkající se časné aterosklerózy, jaterní steatózy a metabolického syndromu. Tyto komplikace však spolu vzájemně souvisí.
Časná ateroskleróza
Woollett et al. (16) ve své studii prokázal, že zvýšený transport mateřského cholesterolu může ovlivnit fetální metabolismus a sterolovou produkci. Zvýšené vstřebávání mateřského cholesterolu může narušit syntézu cholesterolu (např. syndrom Smith-Lemli-Opitz) nebo naopak akcelerovat rozvoj choroby, jako je například ateroskleróza.
Podle Yangaet al. má ateroskleróza svůj začátek již ve fetálním období (17). Autoři vyšetřili 79 japonských dětí a rozdělili je do dvou věkových kategorií: 42 dětí bylo ve věku 5–9 let a 37 dětí 10 až 18letých. Dědičnou dispozici (výskyt hypertenze, obezity nebo dyslipidémie) mělo 23 dětí. Dětem byly odebírány krevní vzorky na stanovení triacylglycerolů, celkového, HDL a LDL cholesterolu. Děti s rodinnou anamnézou měly signifikantně vyšší hodnoty intimy karotid v průběhu sonografického vyšetření. Diastolický tlak i aterogenní index (celkový cholesterol/HDL C) významně skórovaly pro rizikové faktory aterosklerózy. Předpokládá se, že pravidelné monitorování vysoce rizikových dětí při vývoji a progresi cévní léze přispěje k omezení vývoje kardiovaskulárního onemocnění.
V americkém projektu NGHS (National Heart, Lung and Blood Institute Growth and Health) bylo longitudinálně v ročních měřeních sledováno 1166 bělošských a 1213 afroamerických dívek ve věku od 9 do 18 let (18). Zatímco prevalence a incidence nadváhy se v průběhu dospívání zvýšila u bělošské populace ze 7 % jen na 10 %, u afroamerických dívek došlo k výraznému zvýšení ze 17 % na 24 %. Incidence nadváhy se ukázala být vyšší mezi 9. až 12. rokem než později v adolescenci. Děvčata, která měla nadváhu v dětství, byla 11–30× častěji obézní v pozdějším věku. Nadváha byla významně spojena se zvýšením krevního tlaku, cholesterolu a hladinou triacylglycerolů. Podle autorů se kardiovaskulární riziko u dětí s nadváhou objevuje již ve věku 9 let.
V rakouské studii bylo vyšetřeno 140 obézních dětí ve věku 13 let a 100 zdravých dětí stejného věku (19). Sledovaly se u nich adipocytokiny, zánětlivé biomarkery, parametry inzulinové rezistence a lipidové subfrakce. U obézních dětí bylo navíc provedeno scintigrafické vyhodnocení distribuce tukové tkáně (SAT). U obézních byly zjištěny signifikantně vyšší hladiny C-reaktivního proteinu, indikujícího časná stadia aterosklerózy. Nízké hodnoty adiponektinu negativně korelovaly s ultrasonograficky prokázanou tloušťkou karotické intimy. Adiponektin koreloval pozitivně s hladinou HDL cholesterolu a sérovým apolipoproteinem A1, negativně potom s triacylgylyceroly, inzulinovou rezistencí, kyselinou močovou a sérovou transaminázou. Regresní analýza prokázala, že adiponektin je nejsilnější predikční marker časné aterosklerózy. Adiponektin u chlapců pozitivně koreloval s distribucí tukové tkáně v gluteální krajině a na vnitřní straně stehen, u dívek negativně koreloval s tukovou vrstvou v krční krajině. Studie prokázala významné vztahy mezi rozložením podkožního tuku a hladinami adiponektinu, stejně jako mezi nízkou hladinou adiponektinu a počínající aterosklerózou.
Pomocí měření tloušťky karotické intimy byla i u 12letých německých dětí s diabetem 1. typu prokázána časná ateroskleróza (20). Tloušťka karotické intimy u diabetiků byla nevýznamně vyšší (0,571 mm, resp. 0,548 mm u zdravých). Současně byly sledovány i další rizikové faktory, jako jsou hodnoty krevního tlaku a projevy dyslipidémie. U obézních dětí byl nalezen signifikantně vyšší krevní tlak, ale přitom nižší aterogenní lipidový profil. Hodnoty BMI a markery zánětu, endoteliální dysfunkce i fibrinolytické aktivity byly sice u diabetických dětí vyšší, ale nekorelovaly významně s tloušťkou karotické intimy. Autoři se domnívají, že u dobře kontrolovaných dětí s 1. typem diabetu může mít hodnota krevního tlaku v časném stadiu aterogeneze větší význam než dyslipidémie.
Soubor 50 tureckých dětí ve věku 12 let s BMI 28,2 kg . m 2 (střední stupeň obezity) byl srovnáván s kontrolní skupinou stejně starých dětí s BMI 17,6 kg . m-2 (21). Tloušťka karotické intimy u obézních dětí byla významně větší. Byly sledovány vztahy mezi tloušťkou karotické intimy a citlivostí na inzulin. Inzulinová rezistence se u těchto dětí ukázala jako nezávislý rizikový faktor.
Další studii o kardiovaskulárním riziku obezity v dětském věku publikoval Quijada et al. (22). Šetření proběhlo u prepubertálních 6–12letých venezuelských dětí a zahrnovalo široké spektrum ukazatelů kardiovaskulárního rizika. Oproti kontrolní skupině byl u obézních nalezen signifikantně vyšší krevní tlak, významně horší lipidový profil, významně vyšší HOMA skóre, bazální a pozátěžový inzulin, stejně jako C reaktivní protein a leptin. U 69 % obézních dětí byl diagnostikován MS. Poměr mezi hladinami triacylglycerolů a HDL cholesterolem může být podle autorů velice užitečným diagnostickým ukazatelem rizika dyslipidémie, hypertenze a metabolického syndromu.
Yoshinaga et al. vyšetřil 321 japonských dětí ve věku 6–12 let (23). Z nich bylo 212 hodnoceno jako obézní, tzn. BMI u nich byl vyšší než 95. percentil pro věk a pohlaví. U obou skupin, skupiny kontrolní i obézní se měřily se hladiny adiponektinu, leptinu, grehlinu, C-reaktivního proteinu a rezistinu. Leptin byl ve studii nejcitlivějším markerem pro predikci akumulace kardiovaskulárních rizikových faktorů a přítomnosti metabolického syndromu. Obě, leptinové i adiponektinové hodnoty se zhoršily, objevil-li se alespoň jeden rizikový faktor.Yoshinaga se zajímal i o vztahy mezi celkovým počtem rizikových faktorů a jednotlivými rizikovými faktory (24). Potvrdilo se, že nejen samotná obezita, ale všechny rizikové faktory jako komplex rizika vyvolávají zhoršení jednotlivého rizika.
Jaterní steatóza
Jaterní steatóza může od své jednoduché formy přejít přes steatohepatitidu v jaterní cirhózu, s následným jaterním selháním a stát se tak velice závažnou, život ohrožující jaterní chorobou. Se zvýšením obezity dětského věku v některých západoevropských státech se zvyšuje i výskyt nealkoholového ztučnění jater. Nealkoholová jaterní steatóza je komplikací dětské obezity a výrazem nezdravého životního stylu (25). V patogenezi onemocnění hrají podstatnou roli inzulinová rezistence a porucha lipidového metabolismu. Redukce nadváhy pohybovou aktivitou a dietou je proto hlavní prevencí vzniku závažných jaterních onemocnění. Změna životního stylu může zlepšit i inzulinovou rezistenci. Farmakoterapie má podle autorů jenom přídatnou hodnotu.
Vztahem mezi středním stupněm obezity a metabolismem glukózy, inzulinovou senzitivitou a suspektní jaterní steatózou se u desetiletých italských dětí zabýval Chiloiro et al. (26). Podkožní tuk byl měřen kalipericky, játra byla vyšetřena ultrasonograficky a v krvi byly stanoveny inzulin, HOMA skóre, lipidový profil, koncentrace transamináz a glykémie nalačno. Steatóza byla diagnostikována u 64 % dětí s pozitivním vztahem k obezitě. Děti se steatózou vykazovaly vyšší produkci inzulinu a inzulínorezistenci, indikující pozdější metabolický syndrom. Autoři poukazují na to, že k diagnostice steatózy je třeba ultrasonografické vyšetření. Samotné hodnoty transamináz se neukázaly adekvátním markerem jaterní steatózy.
Metabolický syndrom
Hlavními složkami MS jsou: diabetes mellitus (DM) 2. typu s inzulinovou rezistencí, esenciální hypertenze, androidní obezita, poruchy koagulace a hyperlipoproteinémie. Zpřísněná kritéria podle IDF (International Diabetes Federation, 2002) pro dospělé jsou: obvod pasu u mužů > 94, u žen > 80 cm, TG > 1,7 mmol . l-1 nebo HDL-C (vysokodenzitní lipoproteinový cholesterol) < 0,9 mmol . l-1, glykémie > 5,6 mmol . l-1, krevní tlak > 130/85 torrů. Podle studie Li et al. (27) jsou pro diagnostiku MS a kardiovaskulárního onemocnění přísnější kritéria IDF vhodnější.
Problematikou specifických kritérií pro adolescenty se zabývala i International Diabetes Federation. Jolliffe et al. (28) použil růstové křivky z reprezentativních dat National Health and Nutrition Examination Surveys do věku 20 let, odkdy je možné akceptovat kritéria dospělých (tab. 2). Výsledky získané z růstových křivek modifikoval ke každé komponentě MS, k obvodu pasu, systolickému a diastolickému tlaku, HDL cholesterolu, triacylglycerolům a glukóze. Vypracoval tak kritéria pro metabolický syndrom pro jedince od 12 do 20 let, odlišná pohlavím. V poslední dekádě se prevalence metabolického syndromu zdvojnásobila a odpovídala tak 7,6 % při použití kritérií pro dospělé a 9,6 % při použití nových kritérií pro adolescenty.
Tab. 2. Kritéria pro metabolický syndrom u adolescentů podle IDF 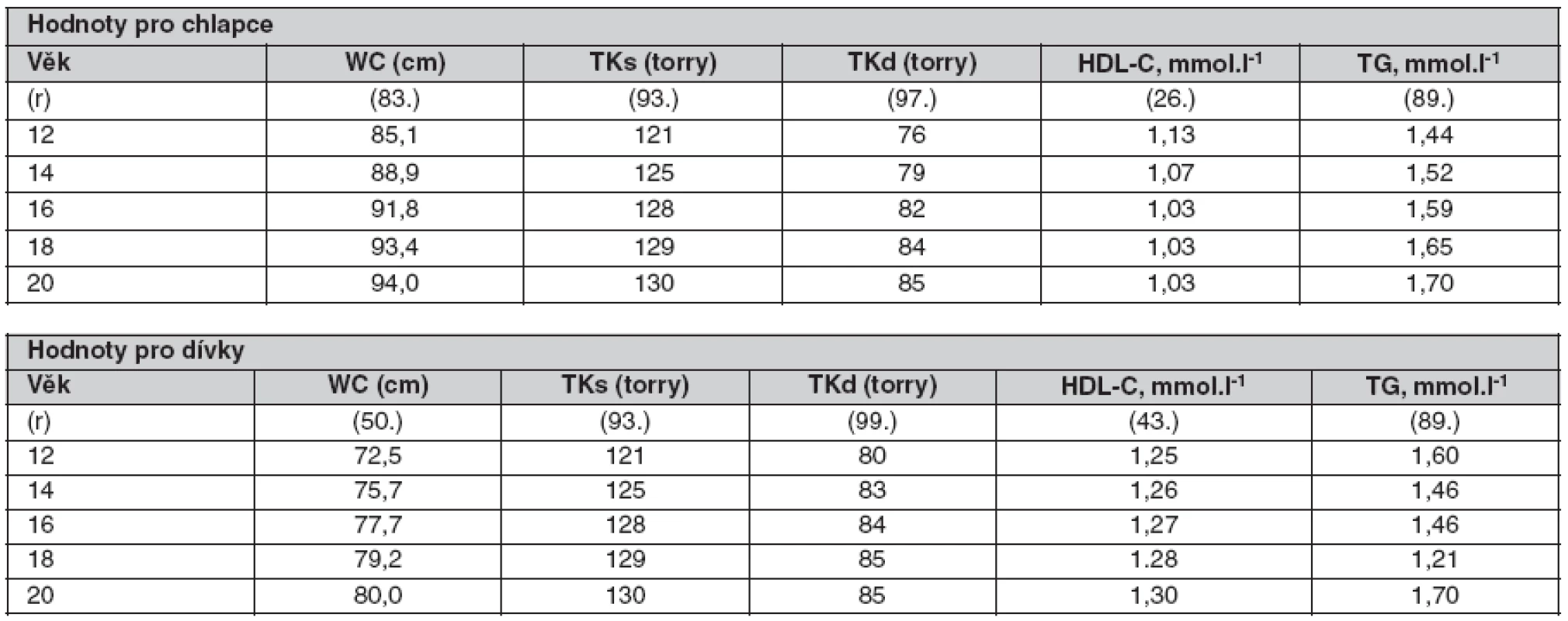
WC – obvod pasu, TKs – systolický krevní tlak, TKd – diastolický krevní tlak, HDL-C – cholesterol vysokodenzitního liporoteinu, TG – triacylglyceroly Sinaiko et al. (29) publikoval výsledky prospektivního výzkumu u souboru amerických adolescentů, vyšetřených ve 13, 15 a 19 letech. Sledoval u nich BMI, výskyt inzulinové rezistence vztažené k aktivní tělesné hmotě i lipidový profil. BMI ve 13 letech nebyl prediktorem rizika v 19 letech. Změna v BMI predikovala všechny tři faktory (vyšší krevní tlak, dyslipidémii a inzulinovou rezistenci) i celkové skóre. Inzulinová rezistence ve 13 letech predikovala vyšší TK, triacylglyceroly i celkové skóre. Změna v inzulinové rezistenci predikovala poruchy triacylglycerolů i hodnoty skóre. Výsledky ukázaly, že inzulinová rezistence nemusí být závislá na BMI, nicméně snížení inzulinové rezistence vztažené k hmotnosti může znamenat redukci prevalence kardiovaskulárního rizika.
Na dynamiku vztahů mezi zvyšující se obezitou a závažností kardiovaskulárních rizikových faktorů se u 186 třináctiletých izraelských obézních dětí zaměřil Weiss (30). Hodnotil jednotlivé složky metabolického syndromu před a průměrně po 19 měsících sledování. BMI z-skóre negativně korelovalo se změnami inzulinové senzitivity. Děti, u kterých došlo ke snížení jejich BMI z-skóre, měly oproti dětem se zvýšeným BMI z-skóre, významně snížené jak hladiny glukózy a triacylglycerolů, tak zvýšený vysokodenzitní lipoproteinový cholesterol. Změny v hmotnosti tak měly vliv na každou jednotlivou komponentu metabolického syndromu i na přetrvávání této diagnózy.
Oxysteroly je možné považovat v adolescentním věku za potenciálně významný marker jak oxidačního stresu, tak aterogenní dyslipidémie. Významné zvýšení koncentrace oxysterolů v séru korelovalo s výskytem obezity, inzulinem nalačno a hladinami apolipoproteinu B u souboru 189 patnáctiletých dívek, jejichž BMI byl 22,5 kg . cm-2 (31). Tato kanadská studie byla součástí výzkumu u dětí, jejichž matky trpěly v průběhu těhotenství gestačním diabetem.
Pro lepší diagnostiku metabolického syndromu se hledají jednoduchá kritéria. U souboru 185 čtrnáctiletých městských afroamerických dívek byl sledován výskyt MS podle kritérií dospělých (32). Osmnáct procent sledovaných dívek splňovalo 3–5 kritérií. U 64 % dívek byla zjištěna nadváha, 56 % dívek mělo vyšší obvod pasu. Dívky s nadváhou i s větším obvodem pasu měly významně vyšší výskyt MS. Autoři konstatují, že oba antropometrické parametry – hodnotu BMI i obvod pasu – je možné použít jako kritérium pro adolescentní formu metabolického syndromu, nicméně obvod pasu se podle autorů jevil jako lepší prediktor.
Spánková apnoe
Zařazení spánkových poruch dýchání a spánkové apnoe do definice metabolického syndromu je dosud kontroverzní, přestože jak obézní děti, tak obézní dospělí jsou takto ohroženi. V souvislosti se zvýšenou prevalencí dětské obezity stoupá výskyt metabolického syndromu u obézních dětí až na 30 %. Ukazuje se, že adipocytokiny, produkované z tukové tkáně hrají klíčovou roli v rozvoji metabolického syndromu. Naopak leptin, dříve označovaný za antiobézní hormon, je podle nových koncepcí důležitější pro stavy energetického deficitu než pro predikci metabolického syndromu. Na druhé straně adiponektin má vztah nejen k obezitě a inzulinové rezistenci, ale je nejlepším prediktorem metabolického syndromu i v dětském věku. U novorozenců a malých dětí se však oba adipocytokiny objevují ve vysokých koncentracích, takže je obtížné vysvětlit zvýšené riziko pro metabolickou poruchu v pozdějším věku. Seskupení rizikových metabolických faktorů je snad možné vysvětlit nízkým stupněm systémového zánětu. Všechny vlivy z tukové tkáně mohou být nejen markery, ale také mediátory metabolických složek obezity (33).
PREVENCE A TERAPIE
Předpokládá se komplex nejméně 250 interakcí obézních genů a faktorů prostředí disponujících pro obezitu. Včasná diagnostika a úprava životního stylu, případně i farmakoterapie mohou s předstihem zachytit vývoj nevratných patologických změn a redukovat tak genetickou determinaci. Komplexní přístup k prevenci je však daleko rozsáhlejší, než je uvedeno v předkládané rešerši. Ten by měl zahrnout již průběh těhotenství, kojeneckou výživu, školní i rodinné stravování, stejně jako odpovědný přístup zdravotníků, potravinářského průmyslu a obchodu i řídících státních institucí.
Koncepčnímu řešení dětské obezity v naší republice by měl přispět projekt COPAT (Childhood Obesity Prevalence and Treatment) (34).
V současné době již existuje ve světě i u nás celá řada intervenčních programů. Mezinárodní tým expertů (35) vybral z rozsáhlých databází posledních dvou dekád 982 příspěvků a 500 z nich podrobili kritické analýze. Provedli i rozbor 147 programů doporučovaných pro redukci obezity. Ukázalo se, že žádný z těchto programů není možné použít univerzálně. Je třeba vždy respektovat řadu důležitých faktorů, jako jsou věková kategorie, pohlaví, zdravotní stav, příslušné etnikum a možnosti dané skupiny. Pozitivní výsledky krátkodobého intervenčního programu nemusí mít vždy stejnou déletrvající odezvu v reálném životě.
Analýzou intervenčních programů zaměřených na redukci nadváhy a obezity u školní mládeže ve věku 6–19 let se zabývali v přehledové holandské studii Doak et al. (36). Většina studií potvrdila možnost ovlivnění antropometrických parametrů (BMI a % tuku), denního režimu (pohybová aktivita, dieta a trávení času sledováním TV) i vybraných psychologických ukazatelů (sebehodnocení, pocity diskriminace a deprese). Několik publikací však poukázalo i na opačný fenomén, prevalenci podváhy.
Edukační programy
Nejsložitějším problémem, jak se ukazuje, je edukace veřejnosti. Řada našich specializovaných pracovišť, koordinovaná z Českého institutu metabolického syndromu (37), se snaží popularizovat nejnovější poznatky. Na internetových stránkách byl založen Klub metabolického syndromu (38), určený odborné i laické veřejnosti. Pro členy klubu jsou zde k dispozici odborné novinky, pro pacienty je zřízen diskuzní klub a Fórum zdravé výživy s osvětovými informacemi. Jsou tu k dispozici informace o pohybové aktivitě s konkrétními programy, a to pod hesly „Metabolický syndrom klub“, „Český institut metabolického syndromu“. Pacienti zde naleznou srozumitelné návody pro své vytrvalostní aktivity jak z hlediska intenzity, trvání, frekvence, tak i formy zatížení.
Mezi zahraničními výzkumy se objevují studie popisující příznivý efekt vhodně zvolené edukace. V afroamerické populaci je obezita známým letitým zdravotním problémem, který stojí ročně 100 miliard dolarů. Vysoký výskyt obezity je spojen i s vysokou úmrtností na kardiovaskulární choroby. Ve studii afroamerických obézních dívek ve věku 11–15 let byl použit interaktivní behaviorální internetový program, zahrnující i internetové poradenství (39). Součástí projektu se stali i obézní rodiče. V prvních 12 týdnech půlročního sledování mívaly obě skupiny kontaktní sezení. Údaje o BMI, hmotnosti, tělesném složení, jídelníčku a váhových úbytcích byly shromažďovány na začátku a po 6 měsících sledování. Účast v programu byla měřena počtem připojení na webových stránkách. Adolescenti ztratili více tělesného tuku ( 1,6 %) a rodiče statisticky významně tělesnou hmotnost ( 2,1 kg). Společná účast rodičů a adolescentů v programu byla velice pozitivně hodnocena. Adherence k programu byla vysoká, setrvalo v něm 88 % účastníků.
Zajímavým projektem byl rovněž finský STRIP (Special Turku Coronary Risk Factor Intervention Project for Children) (40). Do tohoto projektu bylo začleněno 1062 sedmiměsíčních dětí, rozdělených na intervenční a kontrolní skupinu. Dětem nebo lépe rodinám v intervenční skupině bylo poskytnuto individuální poradenství, založené na zdravé výživě a doporučované vhodné pohybové aktivitě. Výška a hmotnost byla měřena alespoň jednou za rok. Nadváhu či obezitu představovalo zvýšení hmotnosti o 20 %, resp. o 40 % ve vztahu k průměrné finské populaci. V intervenční skupině bylo ve věku dvou let méně dívek s nadváhou než ve skupině kontrolní. Ve věku 10 let mělo nadváhu 10 % dívek v intervenční skupině a 18 % v kontrolní skupině, zatímco u chlapců rozdíly nebyly velké (11,8 % v intervenční a 12,1 % v kontrolní skupině). V intervenční skupině byly jen 3 děti obézní, v kontrolní skupině jich bylo 14. Individuální režimové poradenství prováděné 2× za rok snížilo u desetiletých školaček výskyt nadváhy a obezity bez primární energetické restrikce.
Pozitivní vliv pohybové aktivity v prevenci obezity je obecně znám. Jsou známy i pozitivní výsledky pohybové léčby u jejích komplikací. O dobré edukaci mladých diabetiků svědčí i výzkum pohybového režimu u 127 předškolních, školních dětí a adolescentů s 1. typem diabetu. Autoři (41) srovnávali jejich aktivity s aktivitami stejně starých zdravých dětí odpovídajícího věku. Diabetičtí školáci byli významně aktivnější ve středních intenzitách zatížení a adolescenti dokonce ve středních i náročnějších aktivitách než tzv. zdravá populace. U školáků i dospívajících byly nalezeny negativní korelace mezi glykovaným hemoglobinem a dobou strávenou při mírných, resp. mírných i středně intenzivních aktivitách. Většina diabetických pacientů tedy respektovala klasické pediatrické návody pro pohybovou aktivitu, a proto srovnání se zdravou populací bylo příznivé.
O současné trendy trávení volného času mezi mládeží se zajímal Mark (42). V souboru 1803 amerických adolescentů ve věku 12–19 let sledoval vztah mezi dobou strávenou u televize, počítače či videoher a diagnózou metabolického syndromu. Jedinci, kteří trávili tímto způsobem až 5 hodin denně, měli podle kritérií NCEP (National Cholesterol Education Program) nejvyšší výskyt MS. Je zajímavé, že stupeň jejich pohybové aktivity neměl na vztah mezi dobou strávenou u monitoru a výskytem metabolického syndromu významný vliv.
Základním výchovným úkolem rodičů je vypracovat u svých dětí nejen správné hygienické, ale také dietní návyky, a to nejen z hlediska množství a složení potravy, ale i z hlediska správného časování jejího příjmu.
Podle dlouholetých zkušeností a podle výsledků řady vědeckých studií byly vypracovány a zveřejněny návody specifických dietních opatření od doby kojení až po dospělost (43).V úvahu se braly i studie prenatálních a ranných postnatálních rizik. Řada opatření má sice obecnou platnost, některé poznatky však stojí za uvedení. Děti matek obézních v době těhotenství mají 2× vyšší riziko být obézní již v dětském věku. Děti s nízkou porodní hmotností a s rychlým hmotnostním přírůstkem v prvních 4–6 měsících mají celoživotní riziko pro obezitu. Děti se zvýšenou dietní samoregulací v časném věku mají lepší vyhlídky obstát v běžném přebytkovém prostředí. Pediatrické studie prokázaly, že snížením saturovaných tuků o pouhá 3 % (z 10 na 7) je možné snížit LDL cholesterol o 16 %. Zatímco zařazení ryb do jídelníčků se plně doporučuje pro přísun žádoucích nenasycených tuků (v přímořských státech až 2× týdně), mohou být některé druhy ryb pro těhotné a kojící matky rizikové. Důvodem je nebezpečí kontaminace mědí (43).
Nové dietní poznatky se týkají i oblíbené dětské pochoutky, čokolády. Konsumpce čokolády je považována za protektivní dietní složku kardiovaskulárního rizika pro vysoký obsah kyseliny stearové a antioxidačních flavinoidů. Ding et al. vypracoval rozsáhlou rešerši z publikací MEDLINE od roku 1966 do roku 2005 (44). U 236 vybraných relevantních publikací provedl metaanalýzu mezi příjmem flavinoidů a mortalitou na kardiovaskulární onemocnění. Zjistil, že kakao a čokoláda mohou působit příznivě prostřednictvím sníženého krevního tlaku, protizánětlivého a antiagregačního účinku, zvýšeného HDL-C a snížených oxidací LDL-C. Stearová kyselina hladiny cholesterolu neovlivňovala, i když výsledky epidemiologických studií u sérové a dietní stearové kyseliny mohly být zkresleny odlišnou metodologií. Většina studií se shoduje v nesporném pozitivním efektu flavinoidů.
Současná farmakoterapie obezity
Na prvním místě stojí samozřejmě režimová opatření, pohybová aktivita a dieta, nicméně u extrémních obezit a obezit nereagujících na tuto formu redukce je možno i u dětí a dospívajících použít farmakoterapii. Antiobezitika bývala dříve velice drahou záležitostí, a proto si je pacient mohl dovolit užívat jen krátkou dobu, většinou s následným jojo efektem. V současné době jsou však velmi dobré zkušenosti s daleko levnějšími preparáty, blokujícími vstřebávání tuků ze zažívacího traktu a navozujícími tak negativní energetickou bilanci. Zjistilo se, že se uplatňují i při prevenci dyslipidémie a diabetu.
Současná farmakoterapie dyslipidémie
Bez ohledu na doporučení pro změnu životního stylu budou některé děti a adolescenti s vysokým rizikem hyperlipidémie, zejména familiárního typu hypercholesterolémie, vyžadovat účinnou farmakoterapii. Proto byly vědecké týmy vyzvány předními lékařskými asociacemi k důkladnému prověření současných terapeutických efektů, týkajících se zejména užívání statinů u dětí a dospívajících (45). Následná doporučení pomohou rozhodovat o výběru pacientů, zahájení terapie, jejím monitorování a udržování.
ZÁVĚR
Epidemie obezity a nadváhy, a to i u dětí a dospívajících, je celosvětovou výzvou pro urychlené hledání nových způsobů boje s rizikem stále narůstající hrozby chronických civilizačních onemocnění.
Pro ochranu veřejného zdraví je nezbytné, aby došlo k zásadnímu posunu v odpovědnosti jedinců za stravování, pohyb a kontrolu hmotnosti. S ohledem na dětskou obezitu přebírají odpovědnost za zdraví dětí nejen rodiče, ale i společnost prostřednictvím školských, zdravotnických, potravinářských a vládních institucí.
Zkratky
BMI – body mass index
COPAT – Childhood Obesity Prevalence and Treatment
DM – diabetes mellitus
IDF – International Diabetes Federation
MS – metabolickýá syndrom
SAT – distribuce tukové tkáně
Článek byl připraven v rámci výzkumného záměru MSM 0021620864.
Adresa pro korespondenci:
doc. MUDr. Staša Bartůňková, CSc.
Katedra fyziologie a biochemie UK FTVS
José Martího 31, 162 52 Praha 6
e-mail: bartunkova@ftvs.cuni.cz
Zdroje
1. Lobstein T, Bauer L, Uauy R. Obesity in children and young people: a crisis in public health. ObesRev 2004; 5 (Suppl.1): 4–8.
2. James PT, Rigby N, Leach R. The obesity epidemic, metabolic syndrome and future prevention strategies. Eur J Cardiovasc Prev Rehabil 2004; 11 : 3–8.
3. Spiotta RT, Luma GB. Evaluating obesity and cardiovascular risk factors in children and adolescents Am Farm Physician 2008; 78 : 1052–1058.
4. Bornstein SR, Ehrhart-Bornstein M, Wong ML, et al. Is the worldwide epidemic of obesity a communicable feature of globalization? Exp Cli Endocrinol Diabetes 2008; 116 (Suppl. 1): S30–S32.
5. Lebl J, Kytnarová J. Obezita v dětském věku. Stanovisko České lékařské akademie. Revue ČLA 2008; 4 : 28–29.
6. Pařízková J, Lisá L. Obezita v dětství a dospívání. 2. doplněné a přepracované vydání. Praha: Galén 2007; 239 s.
7. Vignerová J, Bláha P. Obezita u dětí a dorostu v České republice – dlouhodobé změny, metody sledování. In: Pařízková J, Lisá L. Obezita v dětství a dospívání. 2. doplněné a přepracované vydání. Praha: Galén 2007; 27–65.
8. Cole TJ, Belizzi MC, Flegal KM, et al. Establishing a standard definition for childhood overweight and obesity world-wide: international surway. BMJ 2000; 320 : 1–6.
9. Wabitsch M. Overweight and obesity in European children:definition and diagnostic procedures, risk factors and consequences for later health outcome. Eur J Pediatr 2000; 159: S2–S11.
10. WHO. Obesity, Preventing and Managing the Global Epidemic. Report of a WHO Consultation. World Health Organisation: Geneva 2000, 894.
11. Hainerová I. Genetické faktory v etiologii a patogenezi obezity. In: Pařízková J, Lisá L. Obezita v dětství a dospívání. 2. doplněné a přepracované vydání. Praha: Galén 2007; 87–106.
12. Loke KY, Lin JB, Mabel DY. 3rd College of paediatrics and child health lecture-the past, the present and the shape of things to come. Ann Acad Med Singap 2008; 37 : 429–434.
13. Silveira WMF, Horta BL. Birth weight and metabolic syndrom in adults: meta-analysis. Rev Saúde Pública 2008; 42 : 10–18.
14. Skidmore PM, Hardy RJ, Kuh DJ, et al. Life course body size and lipid levels at 53 years in a British birth cohort. J Epidemiol Community Health 2007; 61 : 215–220.
15. Hirschler V, Bugna J, Rogue M, Gilligan T, et al. Does low birth weight predict obesity/overweight and metabolic syndrome in elementary school children? Arch Med Res 2008; 39 : 796–802.
16. Woollett LA. Maternal cholesterol in fetal development: transport of cholesterol from the maternal to the fetal circulation. Am J Clin Nutr 2005; 82 : 1155–1161.
17. Yang XZ, Liu Y, Mi J, et al. Pre-clinical atherosclerosis evaluated by carotid artery intima-media thickness and the risk factors in children. Chin Med J 2007; 120 : 359–362.
18. Thompson DR, Obarzanek E, Franko DL, et al. Childhood overweight and cardiovascular disease risk factors: the National Heart, Lung, and Blood Institute Growth and Health Study. J Pediatr 2007; 150 : 18–25.
19. Pilz S, Horejsi R, Möller R, et al. Early atherosclerosis in obese juveniles is associated with low serum levels of adiponectin. J Clin Endocrinol Metab 2005; 90 : 4792–4796.
20. Schwab KO, Doerfer J, Krebs A, et al. Early atherosclerosis in childhood type 1 diabetes: role of raised systolic blood pressure in the absence of dyslipidaemia. Eur J Pediatr 2007; 166 : 541–548.
21. Atabek ME, Pirgon O, Kivrak AS. Evidence for association between insulin resistance and premature carotid atherosclerosis in childhood obesity. Pediatr Res 2007; 61 : 345–349.
22. Quijada Z, Paoli M, Zerpa Y, et al. The triglyceride/HDL-cholesterol ratio as a marker of cardiovascular risk in obese children; association with traditional and emergent risk factors. Pediatr Diabetes 2008; 9 : 464–471.
23. Yoshinaga M, Sameshima K, Tanaka YH, et al. Adipokines and the prediction of the accumulation of cardiovascular risk factors or the presence of metabolic syndrome in elementary school children. Circ J 2008; 72 : 1874–1878.
24. Yoshinaga M, Sameshima K, Tanaka Y, et al. Association between the number of cardiovascular risk factors and each risk factor level in elementary school children. Circ J 2008; 72 : 1594–1597.
25. Bocca G, Stolk RP, Scheenstra R, et al. Non-alcoholic fatty liver disease in children: a new complication of obesity. Ned-Tijdschr-Geneeskd 2008; 152 : 2443–2447.
26. Chiloiro M, Riezzo G, Chiarappa S, et al. Relationship among fatty liver, adipose tissue distribution and metabolic profile in moderately obese children: an ultrasonographic study. Curr Pharm Des 2008; 14 : 2693–2698.
27. Li WJ, Xue H, Sun K, et al. Cardiovascular risk and prevalence of metabolic syndrome by differing criteria. Chin Med J 2008; 121 : 1532–1536.
28. Jolliffe CJ, Janssen I. Development of age-specific adolescent metabolic syndrome criteria that are linked to the Adult Treatment Panel III and International Diabetes Federation criteria. J Am Coll Cardiol 2007; 49 : 891–898.
29. Sinaiko AR, Steinberger J, Moran A, et al. Influence of Insulin Resistance and Body Mass Index at Age 13 on Systolic Blood Pressure, Triglycerides, and High-Density Lipoprotein Cholesterol at Age 19. Hypertension 2006; 48 : 730–736.
30. Weiss R, Shaw M, Savoye M, Caprio S. Obesity dynamics and cardiovascular risk factor stability in obese adolescents. Pediatr Diabetes 2009; v tisku.
31. Alkazemi D, Egeland G, Vaya J, et al. Oxysterol as a marker of atherogenic dyslipidemia in adolescence. J Clin Endocrinol Metab 2008; 93 : 4282–4289.
32. Camhi SM, Kuo KJ, Young DR. Identifying adolescent metabolic syndrome using body mass index and waist circumference. Prev Chronic Dis 2008; 5: A115.
33. Koerner A, Kratzsch J, Gausche R, et al. Metabolic syndrome in children and adolescents – risk for sleep–disordered breathing and obstructive sleep-apnoea syndrome? Arch Physiol Biochem 2008; 114 : 237–243.
34. COPAT. Základní informace o projektu. Dostupné z: www.copat.cz/index.php/aktualne-o-projektu/zakladni informace-o-projektu (26. 8. 2009).
35. Flynn MTA, McNell DA, Maloff B, et al. Reducing obesity and related chronic disease risk in children and youth: a synthesis of evidence with “best practice” recommendations. The International Association for the study of Obesity. Obesity reviews 2006; 7 (Supp. 1): 7–66.
36. Doak CM, Visscher TLS, Renders, et al. The prevention of overweight and obesity in children and adolescents: a review of interventions and programmes. International Life Sciences Institute. Obesity reviews 2006; 7 : 11–136.
37. Rosolová H. The Czech Institute of the Metabolic Syndrome. MetS insights 2005; 7 : 7–8.
38. Klub metabolického syndromu. Dostupné z: www.metabolicky syndrom-klub.cz
39. Williamson DA, Martin, DO, White MA, et al. Efficiacy of an internet–based behavioural weight loss program for overweight adolescent African-American girls. Eating Weight Disorders 2005; 10 : 193–203.
40. Hakanen M, Langstrom H, Kaitosaari T, et al. Development of overweight in an atherosclerosis prevention trial starting in early childhood. The STRIP study. Int J Obes (Lond) 2006; 30 : 618–626.
41. Massin MM, Lebrethon MC, Rocour D, et al. Patterns of physical activity determined by heart rate monitoring among diabetic children. Arch Dis Child 2005; 90 : 1223–1226.
42. Mark AE, Janssen I. Relationship between screen time and metabolic syndrome in adolescents. J Publ Health 2008; 30 : 153–160.
43. American Heart Association Scientific Statement. Dietary Recommendations for Children and Adolescents. Circulation 2005; 112 : 2061–2075.
44. Ding EL, Huffless SM, Ding X, et al. Chocolate and prevention of cardiovascular disease: a systemic review. Nutr Metab (Lond), 2006; 3 : 2.
45. McCrindl BW, Urbina EM, Dennison BA, et al. Drug therapy of high-risk lipid abnormalities in children and adolescents: a scientific statement from the American Heart Association Atherosclerosis, Hypertension, and Obesity in Youth Committee, Council of Cardiovascular Disease in the Young, with the Council on Cardiovascular Nursing. Circulation 2007; 115 : 1948–1967.
Štítky
Adiktológia Alergológia a imunológia Angiológia Audiológia a foniatria Biochémia Dermatológia Detská gastroenterológia Detská chirurgia Detská kardiológia Detská neurológia Detská otorinolaryngológia Detská psychiatria Detská reumatológia Diabetológia Farmácia Chirurgia cievna Algeziológia Dentální hygienistka
Článek Pandemic (H1N1) 2009Článek K marihuaně zcela legálněČlánek XXV. lékárnické dnyČlánek VII. Ningerovy dnyČlánek Spolek lékařů českýchČlánek KnihaČlánek LAUREÁTI NOBELOVY CENY
Článok vyšiel v časopiseČasopis lékařů českých
Najčítanejšie tento týždeň
- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
- Parazitičtí červi v terapii Crohnovy choroby a dalších zánětlivých autoimunitních onemocnění
- Srovnání analgetické účinnosti metamizolu s ibuprofenem po extrakci třetí stoličky
-
Všetky články tohto čísla
- Průtoková cytometrie a její využití
- Děti v ohrožení metabolickým syndromem
- Pandemic (H1N1) 2009
- Multianalytový přístup k diagnostice srdečních chorob technologií proteinových biočipů
- Dodržování jednoduchých zásad zdravého životního stylu má klíčový vliv na prevenci chronických onemocnění
- K marihuaně zcela legálně
- Posuzování zdravotního stavu a pracovní schopnosti u onemocnění pohybového systému
- Efektivita léčby patologického hráčství – pilotní studie
- Mezinárodní konference Analytical Cytometry V
- Mezinárodní konference Analytical Cytometry V - pokračování
- Mezinárodní konference Analytical Cytometry V - pokračování
- Způsoby boje se stafylo-superantigenem
- Dermatologie patří mezi interní obory
- Surveillance a budoucnost epidemiologie
- XXV. lékárnické dny
- VII. Ningerovy dny
-
Současný stav hormonální terapie patologií menopauzy
Aktuální zpráva z 10. konference ČMAS ČLS JEP a SOM ČGPS ČLS JEP - Spolek lékařů českých
- Slavnostní předání Cen České lékařské společnosti JEP
- Šťastné a veselé – jenom aby!
- Kniha
- LAUREÁTI NOBELOVY CENY
- Časopis lékařů českých
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Posuzování zdravotního stavu a pracovní schopnosti u onemocnění pohybového systému
- Průtoková cytometrie a její využití
- Surveillance a budoucnost epidemiologie
- Děti v ohrožení metabolickým syndromem
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



