-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Cervikální cerkláž Výsledky ve FN Olomouc za posledních 10 let (1998–2007)
Cervical Cerclage Results of the Last Ten Year Period (1997–2008) in Faculty Hospital Olomouc
Objective:
To evaluate the effectiveness of the cervical cerclage in the last ten year period on pregnancy outcome.Study design:
Retrospective study.Setting:
Gynaecological and Obstetric Clinic Medical Faculty Palacky University and Faculty Hospital Olomouc.Methods:
In the retrospective analysis of maternal and newborn records in the ten year period from 1. 1. 1998 to 31. 12. 2007 were identified three groups of indications for operative cervical closure: elective – on the basis of history without objective evidence of cervical change, emergency cerclage – with objective manifestation of cervical insufficiency and rescue cerclage of a widely dilated cervix with prolapsed unruptured membranes.Results:
A total 102 patients underwent cerclage between 11 and 31 weeks gestation. The prevalence of operative intervention was 0,6% of all mothers. Cervical cerclage was done by the McDonald technique.
17 patients had elective operations, 57 emergency and 28 rescue cerclage. Median length of interval from cerclage to delivery was significantly shorter after rescue cerclage, 26 days, (range 2-126) compared to emergency cerclage patients, 74 days (range (7-148). (P= 0,000005). Median interval from cerclage to delivery in elective operation was 105 days (range 9-188).
Newborn dates corresponds with earlies termination of pregnancy in rescue cerclage subjects, with median gestational age at time of delivery 28 weeks (range 19-41), after emergency operation median achieved 36 weeks (range 23-41). The median gestational age at delivery after elective cerclage was 36 weeks (range 22-41). Nine fetal losses were in the rescue group, sex abortions (from 260 to 560 grams) and three early neonatal deaths (530, 550, 1150 grams).Conclusion:
These results confirm that the use of cervical cerclage in prevention of the premature labour is rather rare as well as achievement outcomes did not fulfil our expectations. This fact could have been considered in the care of pregnant and lead to restriction of unnecessary investigations of uterine cervix especially in non risk and asymptomatic population.Key words:
cervical cerclage, elective, emergency, rescue, retrospective analysis.
Autoři: M. Větr
Působiště autorů: Gynekologicko-porodnická klinika LF UP a FN Olomouc, přednosta prof. MUDr. M. Kudela, CSc
Vyšlo v časopise: Ceska Gynekol 2008; 73(4): 209-213
Souhrn
Cíl studie:
Zhodnocení výsledků operačního řešení insuficience děložního hrdla v posledních deseti letech.Typ studie:
Retrospektivní studie.Název a sídlo pracoviště:
Gynekologicko-porodnická klinika Lékařské fakulty a Fakultní nemocnice Olomouc.Metodika:
Retrospektivní vyhodnocení údajů všech operovaných žen ve FN Olomouc v období od 1. 1. 1998 do 31. 12. 2007. Zákroky rozděluji do tří skupin podle stupně insuficience děložního hrdla na:
preventivní – indikované jen na podkladě anamnézy bez objektivních změn na hrdle,
akutní – na základě objektivních změn hrdla a nejzávažnější záchranné cerkláže – při prolabujícím vaku blan do pochvy.Výsledky:
Ve sledovaném období byla provedena cerkláž u 102 těhotných. Jeden výkon připadá na 160 rodiček (0,6 %). Všechny operace byly prováděny technikou podle McDonalda.
Elektivních cerkláží bylo 17, akutních 57 a záchranných zákroků 28. Medián intervalu od cerkláže k porodu byly u záchranných cerkláží významně kratší, 26 dnů (rozmezí 2–126), než u cerkláží akutních, 74 dnů (7–148) (P=0,000005). U elektivních cerkláží byl medián tohoto intervalu 105 dnů (rozmezí 9–188).
Hodnocení novorozenců koreluje v základních biometrických ukazatelích s kratší délkou těhotenství u záchranných operací. Medián gestačního týdne v době ukončení těhotenství ve skupině po elektivních cerklážích byl 36 (22-41), po akutních 36 týdnů (23-41) a po záchranných cerklážích 28 týdnů (19-41). Devět fetálních ztrát bylo ve skupině záchranných cerkláží (šest potratů 260 – 560 gramů a tři časná neonatální úmrtí: – 530, 550, 1150 gramů).Závěr:
Výsledky potvrzují, že využívání cervikální cerkláže v prevenci předčasného porodu je poměrně vzácné a dosažené výsledky nesplňují naše očekávání. Tato skutečnost by měla být zvážena v péči o těhotné a vést k omezení zbytečných vyšetřování děložního hrdla zejména u nerizikových a asymptomatických těhotných.Klíčová slova:
cervikální cerkláže, elektivní, akutní, záchranné, retrospektivní analýza.ÚVOD
Přes velké úsilí porodníků se nedaří problém předčasných porodů vyřešit a jejich incidence v posledních letech opět narůstá. Dostáváme se k hodnotám před 50 lety. Porody dětí nízké porodní hmotnosti v roce 2007 dosáhly v českých zemích 7,53 % [24]. Současná diagnostika a léčba opírající se především o symptomatologii přinesla zklamání. Je dokladem omezených možností efektivního zásahu do patogeneze procesů vedoucích k předčasnému ukončení těhotenství. Podobná zklamání provázejí i mnoho preventivních opatření vzešlých z epidemiologických studií [8, 12, 16]. V poslední dekádě nastal také ústup od dříve velmi častých operačních uzávěrů děložního hrdla. Tento trend však nesledují potřebné změny v péči o těhotné ženy, které zahrnují časté vyšetřování děložního hrdla [2, 21].
Cílem práce je zhodnotit současný stav používání cerkláží ve Fakultní nemocnici v Olomouci, která je perinatologickým centrem Olomouckého kraje. Hlavními sledovanými výsledky byl interval od cerkláže k porodu, gestační týden v době porodu a porodní hmotnost dětí.
SOUBOR PACIENTEK A METODIKA
Retrospektivně hodnotíme údaje všech provedených cerkláží v desetiletém intervalu od 1. 1. 1998 do 31. 12. 2007. Soubor 102 žen je rozdělen do tří skupin podle podmínek, za kterých byly operace provedeny, na elektivní, akutní a záchranné.
Indikací pro elektivní zásahy byly těhotné se závažnými rizikovými faktory (po předchozích předčasných porodech nebo vysokých potratech, po konizaci nebo amputaci děložního hrdla), avšak bez objektivních známek cervikální insuficience. Akutní cerkláže se prováděly na podkladě digitálně a objektivně sonograficky potvrzeném zkrácení funkční délky děložního hrdla pod 25 mm s nálezem nálevky nad vnitřní brankou. Skupina záchranných cerkláží zahrnuje případy s digitálním i vizuálním nálezem klenoucího se vaku blan do pochvy.
Cerkláže byly ve všech případech provedeny metodou podle McDonalda, převážně v jedné, zřídka ve dvou etážích silonovým vláknem nebo mersilenovou páskou (tape), při dodržování standardních podmínek, indikací a kontraindikací.
VÝSLEDKY
Ve sledovaném desetiletém období jsme cerkláž provedli u 102 žen. Prevalence byla 0,6 % všech rodiček. V celém souboru bylo dvacet vícečetných těhotenství.
Soubor tvoří 17 elektivních zákroků, 57 akutních a 28 záchranných operací (graf 1). Graf 2 dokumentuje klesající využití cerkláže a jejich strukturu v desetiletém období. V roce 2007 bylo těchto operací nejméně, pouze dvě záchranné cerkláže.
Graf 1. Rozdělení cerkláží do skupin podle závažnosti (n=102) 
Graf 2. Kumulativní četnost sledovaných skupin 
Gestační týden v době operace a dosažené výsledky v jednotlivých sledovaných skupinách i v celém souboru uvádí tabulka 1. Medián gestačního týdne v době zákroku byl 24 týdnů (rozmezí 11–31). Interval od operace k porodu byl nejkratší u nejzávažnější skupiny záchranných cerkláží, medián 26 dnů (2–126) a rovněž dosažený gestační týden u této skupiny byl nejnižší, medián 28 týdnů (19–41). (Srovnání: Kruskal-Wallis test, P = 0,000005).
Tab. 1. Výsledky (Mediány a rozmezí) 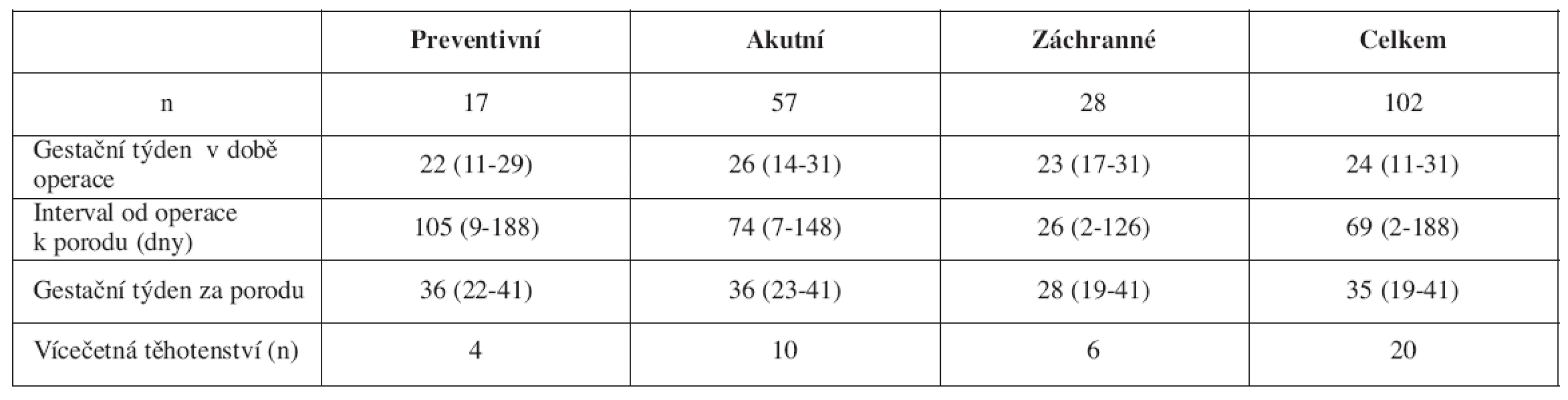
Základní biometrické údaje 124 narozených dětí potvrzují, že 49,2 % všech dětí bylo v kategorii nízké porodní hmotnosti (méně než 2500 gramů) a 22,6 % v kategorii velmi nízké porodní hmotnosti (do 1500 gramů) (graf 3).
Graf 3. Hmotnostní kategorie celého souboru (n=124) 
V tabulce 2 jsou počty narozených dětí a srovnání podle hmotnostních kategorií. Nejhorší výsledky byly ve skupině záchranných operací, 59 % dětí dosáhlo hmotnosti jen do 1500 gramů a pouze v této skupině bylo 9 fetálních ztrát (6krát potrat, AB) a 3 časná neonatální úmrtí do 7. dne od porodu (ČNÚ).
Tab. 2. Základní charakteristiky a počty narozených dětí 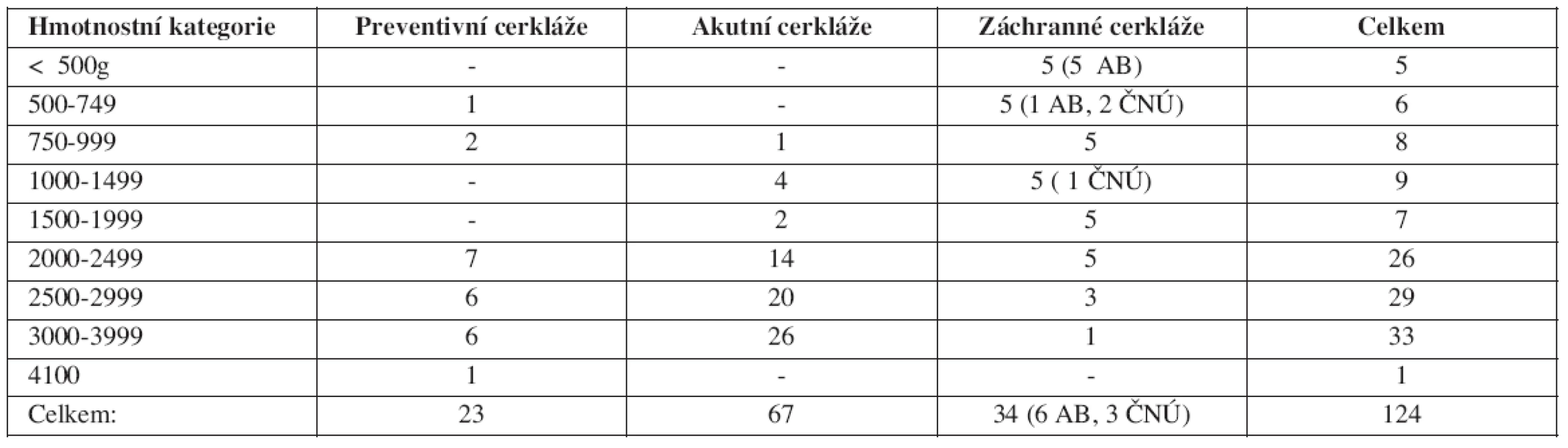
DISKUSE
Nedostatečný pokrok v řešení problematiky předčasných porodů vyžaduje přehodnocení našich postupů a zejména ve vztahu k jeho patogenezi. Dosavadní diagnostické postupy se opírají o rizikové faktory a často nespolehlivé symptomy domnělého nebo již probíhajícího porodu. Známky předčasného porodu nejsou dostatečně specifické ke včasnému odhalení hrozícího porodu, často bývají falešně pozitivní. To také potvrzují klinické studie, že i bez léčby nedojde k předčasnému porodu [9].
Klinické výzkumy v posledních letech poskytly mnoho poznatků o rizikových faktorech, avšak preventivní opatření, která z nich vzešla, problém nevyřešila.Přibližně 50 % předčasných porodů nastává u žen bez známých rizikových faktorů. Také ženy s anamnézou předčasného porodu nebo potratu mají až 85% pravděpodobnost, že i bez léčby porodí v termínu. Mnoho randomizovaných studií přineslo proto zklamání ve snaze prokázat účinnost používaných intervencí na perinatologické výsledky. Ani tokolytická léčba nevede k zásadnímu obratu v léčbě. Nastávají pochybnosti, zda dosažené prodloužení těhotenství je vůbec přínosem a zpochybňuje se dlouhodobé podávání tokolytik. Některá tokolytika jsou sice účinnější než jiná nebo s menšími vedlejšími účinky, ale výsledek porodu prokazatelně nezlepšují. Léčba déle než 48 hodin není zřejmě opodstatněná [4, 22].
Podle dosavadních poznatků se v procesu navození porodu předpokládá více mechanismů. Zejména deciduální krvácení, ascenze infekce a nadměrná distenze děložní svaloviny. Nejméně v 50 % se v patogenezi předčasného porodu podílí infekce a zánět. Průkaz intraovulární infekce je poměrně náročný, velmi často až po porodu. Mateřské známky zánětu nejsou spolehlivými testy v diagnostice intraovulární infekce. Markery zánětu jsou spíše ukazatelé špatného výsledku terapie předčasného porodu. U těchto případů nemají běžné léčebné postupy opodstatnění [14, 29].
Změny děložního hrdla, posuzované palpačním vyšetřením, a především objektivně ultrazvukem, jsou poměrně spolehlivým ukazatelem hrozícího předčasného porodu. Senzitivita se pohybuje mezi 33-54 %, tvorba nálevky vykazuje senzitivitu 16-25 %. Optimální doba pro posuzování cervikální insuficience v predikci předčasného porodu je mezi 20.-24. týdnem těhotenství. Jindy pravděpodobně již nemá smysl. Vyšší přínos mají naopak nálezy dostatečné funkční délky děložního hrdla pro dobrou prognózu těhotenství [15, 21, 26].
Je třeba zdůraznit, že diagnostikovaná cervikální insuficience ve spojení s operačním řešením nepřináší efektivní perinatální výsledky. V mnoha případech se na špatných výsledcích podílí nepoznaná intrauterinní infekce a skutečnost, že i cerkláž vytváří podmínky pro její rozvoj. Také častá palpační vyšetřování děložního hrdla zvyšují riziko zavlečení infekce do děložní dutiny a u asymptomatické a nerizikové populace těhotných nemají proto opodstatnění. Je třeba až 25 zákroků u rizikových těhotných k zabránění jednoho předčasného porodu [11, 27]. Nedostatek důkazů o přínosu cerkláže vedl proto k omezení jejího využívání. I když někteří autoři uvádějí určitý přínos, většinou jde o malé soubory těhotných [1, 8, 17, 18, 19, 23, 25]. Výsledky našeho randomizovaného souboru v rámci projektu Cipract rovněž nepotvrdily přínos cerkláže. Ve skupině 18 těhotných s operačním zákrokem předčasně porodilo 16,7 % žen, v kontrolním souboru 51 žen jich předčasně porodilo 25,5 %. (P=0,5) [28].
Lze konstatovat, že stávající diagnostické ani terapeutické možnosti předčasného porodu nesplňují naše požadavky a chybí důkazy o účinnosti intervencí ke snížení jejich frekvence.
Možnosti současné diagnostiky a terapie jsou vyčerpány. Předčasný porod z tohoto důvodu je trvalou výzvou pro klinický výzkum a lepší pochopení patogeneze. Lepší výsledky mohou přinést objevy v molekulární genetice, epigenetice a individuální cílená léčba (teranostika) [6, 10, 20].
Odklon od preventivního uzavření insuficientního děložního hrdla by měl vést ke změně standardů péče o těhotné a k omezení objektivně neprokázaných metod. Vývoj směřuje k individuálnímu přístupu, „šitému na míru“. Tento přístup na otázku, zda ještě provádět cerkláže, odpovídá, že v ojedinělých případech může být přínosná. Jde zejména o stavy výrazné cervikální insuficience u velmi rizikové skupiny těhotných (s anamnézou předčasných porodů) [3, 5, 7, 13, 30].
ZÁVĚR
Cervikální cerkláž je poměrně vzácnou metodou v léčbě předčasného porodu a její výsledky jsou málo uspokojivé. Vyžaduje velmi individuální výběr a je vhodná jen pro malou velmi rizikovou skupinu těhotných. Z tohoto pohledu a také pro poměrně malou prognostickou hodnotu nemá opodstatnění vyšetřování děložního hrdla u nerizikových a asymptomatických těhotných.
Doc. MUDr. Miroslav Větr, CSc.
I.P. Pavlova 6
775 20 Olomouc
e-mail: vetrm@fnol.cz
Zdroje
1. Althuisius, SM., Geijn, HP. Strategies for prevention-cervical cerclage. Br J Obstet Gynaecol, 2005, 112, Suppl. 1, p. 51-66.
2. Belej-Rak, T., Okeru, N., Windrim, R., et al. Effectiveness of cervical cerclage for a sonographically shortened cervix: a systematic review and meta-analysis. Am J Obstet Gynecol, 2003, 189, 6, p. 1679-1687.
3. Berghella, V., Odibo, AO, To, MS., et al. Cerclage for short cervix on ultrasonography: meta-analysis of trials using individual patient-level data. Obstet Gynecol, 2005, 106, 1, p. 181-189.
4. Bergman, ND., Thorp, JM. Jr., Lohr, KN., et al. Tocolytic treatment for the management of preterm labor: a review of the evidence. Am J Obstet Gynecol, 2003, 188, 6, p. 1648-1659.
5. Binder, T., Pařízek, A., Hájek, Z., et al. Úspěšně odložený porod těhotenství dvojčat. Čes Gynek, 2003, 68, 5, s. 333-335.
6. Buhimschi, CS., Rosenberg, VA., Dulay, AT., et al. Multidimensional system biology: genetic markers and proteomic biomarkers of adverse pregnancy outcome in preterm birth. Am J Perinatol, 2008, 25, 3, p. 175-187.
7. Debby, A., Sadan, O., Glezerman, M., et al. Favorable outcome following emergency second trimester cerclage. Int J Gynaecol Obstet, 2007, 96, 1, p. 16-19.
8. Drakeley, AJ., Roberts, D., Alfirevic, Z. Cervical cerclage for prevention of preterm delivery: meta-analysis of randomized trials. Obstet Gynecol, 2003, 102, 3, p. 621-627.
9. Fox, NS., Chervenak, FA. Cervical cerclage: a review of the evidence. Obstet Gynecol Surv, 2008, 63, 1, p. 58-65.
10. Chandiramani, M., Shennan, A. Preterm labour: update on prediction and prevention strategies. Curr Opin Obstet Gynecol, 2006, 18, 6, p. 618-624.
11. Incerti, M., Ghidini, A., Locatelli, A., et al. Cervical length < or = 25 mm in low-risk women: a case control study of cerclage with rest vs rest alone. Am J Obstet Gynecol, 2007, 197, 3, p.315, e1-4.
12. Jorgensen, AL., Alfirevic, Z., Tudur Smith, C., et al. Cervical stitch (cerclage) for preventing pregnancy loss: individual patient data meta-analysis. Br J Obstet Gynaecol, 2007, 114, 12, p. 1460-1476.
13. Kačerovský, M., Hossner, P., Bradáč, B. Odložený porod druhého dvojčete – kasuistika. Čes Gynek, 2006, 71, 5, s. 404-407.
14. Leitich, H., Bodner-Adler, B., Brunbauer, M., et al. Bacterial vaginosis as a risk factor for preterm delivery: a meta-analysis. Am J Obstet Gynecol, 2003, 189, 1, p. 139-147.
15. Lipecka-Kidawska, E., Kuzmecka-Matuszewska, J., Berner-Trabska, M., et al. Ultrasonographic diagnosis of cervical incompetence. Ginekol Pol, 2004, 75, 7, s. 518-521.
16. McNamara, HM. Problems and challenges in the management of preterm labour Br J Obstet Gynaecol, 2003, 110, Suppl. 20, p. 79-85.
17. Mikova, M., Dimitrova, V., Tsankova, M. Cervical cerclage—when is it effective? Akush Ginekol (Sofiia), 2006, 45, 7, p. 6-11.
18. Mvundura, E., Ghidini, A., Poggi, SH. Good pregnancy outcome with emergent cerclage placed in the presence of intra-amniotic microbial invasion. Am J Perinatol, 2007, 24, 7, p. 413-415.
19. Odibo, AO., Berghella, V., To, MS., et al. Shirodkar versus McDonald cerclage for the prevention of preterm birth in women with short cervical length. Am J Perinatol, 2007, 24, 1, p. 55-60.
20. Rebarbor, A., Cleary-Goldman, J., Istwan, NB., et al. The use of 17 alpha-hydroxyprogesterone caproate (17P) in women with cervical cerclage. Am J Perinatol. 2008, 25, 5, p. 271-275.
21. Rust, OA., Atlas, RO., Kimmel, S., et al. Does the presence of a funnel increase the risk of adverse perinatal outcome in a patient with a short cervix? Am J Obstet Gynecol, 2005, 192, 4, p. 1060-1066.
22. Smith, GN. What are the realistic expectations of tocolytics? Br J Obstet Gynaecol, 2003, 110, Suppl. 20, p. 103-106.
23. Stupin, JH., David, M., Siedentopf, JP., et al. Emergency cerclage versus bed rest for amniotic sac prolapse before 27 gestational weeks. A retrospective, comparative study of 161 women. Eur J Obstet Gynecol Repris. Biol. 2008, v tisku (www. sciencedirect.com).
24. Štembera, Z., Velebil P. Analýza výsledků perinatální péče v ČR v roce 2007. Konference Sekce perinatální medicíny ČGPS. Litoměřice 9.-11.4.2008.
25. Terkildsen, MF., Parilla, BV., Kumar, P., et al. Factors associated with success of emergent second-trimester cerclage. Obstet Gynecol, 2003, 101, 3, p. 565-569.
26. To, MS., Alfirevic, Z., Heath, VC., et al. Cervical cerclage for prevention of preterm delivery in women with short cervix: randomised controlled trial. Lancet, 2004, 363, 9424, p. 1849-1853.
27. Turrentine, MA., Stewart, DJ., Ramirez, MM. Use of the cervical cerclage: comparison of a community and university hospital setting. Obstet Gynecol, 2007, 109, 2, p. 320-325.
28. Větr, M., Kudela, M., Prášilová, J., et al. Cerkláž. Randomizovaný klinický pokus. Prakt Gynek, 2001, 3, s. 14-18.
29. Větr, M., Kudela, M., Dzvinčuk, P., et al. Infekce v etiologii předčasného porodu (výsledky studie CIPRACT). Prakt Gynek, 2003, 3, s. 8-12.
30. Větr, M., Hejtmánek, P. Záchranné cerkláže v léčbě cervikální insuficience. Čes Gynek, 2005, 70, 6, p. 419-425.
Štítky
Detská gynekológia Gynekológia a pôrodníctvo Reprodukčná medicína
Článok vyšiel v časopiseČeská gynekologie
Najčítanejšie tento týždeň
2008 Číslo 4- I „pouhé“ doporučení znamená velkou pomoc. Nasměrujte své pacienty pod křídla Dobrých andělů
- Ne každé mimoděložní těhotenství musí končit salpingektomií
- Gynekologické potíže pomáhá účinně zvládat benzydamin
- Mýty a fakta ohledně doporučení v těhotenství
-
Všetky články tohto čísla
- Analýza incidencí vrozených vad v České republice podle četnosti těhotenství
- Cervikální cerkláž Výsledky ve FN Olomouc za posledních 10 let (1998–2007)
- Semikvantitatívna analýza expresie mRNA aromatázy v eutopickom endometriu ako diagnostický marker endometriózy a estrogéndependentných ochorení
- Stanovení DNA HPV v lymfatických uzlinách u časných stadií karcinomu děložního hrdla
- Exprese p53, Ki-67, bcl-2, c-erb-2, estrogenového, a progesteronového receptoru v endometriálním karcinomu
- Věk žen podstupujících léčbu neplodnosti roste
- Chirurgická léčba stresové inkontinence moči pomocí tahuprosté vaginální pásky
- Rizikové faktory uroinfekcí po gynekologických operacích
- Mukokéla apendixu v diferenciální diagnóze tumorů malé pánve
- Syndróm jednej umbilikálnej artérie (review a kazuistika)
- Jsou obavy z obratu zevními hmaty oprávněné?
- Neúspěšný domácí porod hydrocefalického plodu v poloze koncem pánevním a jeho následky
- XXXIX. konference Sekce gynekologie dětí a dospívajících
- Zpráva o založení EURAPAG Evropské asociace gynekologie dětí a dospívajících
- MUDr. Vladimír Puchmeltr osmdesátiletý
- Pochybení a sankce při poskytování lékařské péče
- Jubilantka prof. MUDr. Jitka Kobilková, DrSc. F.I.A.C.
- Česká gynekologie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Jsou obavy z obratu zevními hmaty oprávněné?
- Mukokéla apendixu v diferenciální diagnóze tumorů malé pánve
- Syndróm jednej umbilikálnej artérie (review a kazuistika)
- Jubilantka prof. MUDr. Jitka Kobilková, DrSc. F.I.A.C.
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



