-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Hysteroskopie v ambulantním režimu v podmínkách gynekologické ordinace
Office hysteroscopy in the gynaecological ordination
Objective:
The office hysteroscopy is technically and legislativelly realized in the gynaecological ordination.Setting:
Gynprenatal s.r.o., Havířov, Workroom of outpatient hysteroscopy.Design:
Retrospective analysis.Methods:
From July 2009 to October 2010 we performed 238 diagnostic and operative hysteroscopic office-based procedures. The patients was recomended from 23 outpatient gynecological clinic.Conclusions:
Our present experience confirmed the outpatient hysteroscopy in the gynecological surgery as very efficacious method of assessment. At least 80% hysteroscopic procedures could be transfered to outpatient management.Key words:
office hysteroscopy, vaginoscopic approach, endometrial biopsy, endometrial polyp, submucous myoma, intrauterine adhesions, versascopy.
Autori: P. Kovář
Pôsobisko autorov: Gynprenatal s. r. o., Havířov
Vyšlo v časopise: Ceska Gynekol 2010; 75(6): 506-512
Súhrn
Cíl práce:
Smyslem sdělení je poukázat, že hysteroskopie v ambulantním režimu je v podmínkách gynekologické ordinace realizovatelná nejenom po stránce technické, ale i legislativní.Název a sídlo pracoviště:
Gynprenatal s.r.o., Havířov, Pracoviště ambulantní hysteroskopie.Typ studie:
Rektospektivní analýza.Metodika:
V období 7/2009 – 10/2010 podstoupilo na našem pracovišti diagnostickou nebo operační hysteroskopii provedenou v ambulantním režimu celkem 238 pacientek referovaných z 23 gynekologických ordinací.Závěr:
Naše dosavadní zkušenosti potvrzují původní předpoklad, že hysteroskopie v ambulantním režimu může být v podmínkách gynekologické ordinace velice efektivní vyšetřovací metodou. Minimálně 70–80 % k hysteroskopii indikovaných výkonů lze realizovat v ambulantním režimu.Klíčová slova:
ambulantní hysteroskopie, vaginoskopický přístup, biopsie endometria, endometriální polyp, submukózní myom, intrauterinní adheze, verzaskopie.ÚVOD
Část žen v průběhu svého života podstoupí z důvodů poruchy menstruačního krvácení nebo podezření na intrauterinní patologii (zpravidla stanovené ultrazvukem) diagnostický výkon, který vede k upřesnění závažnosti onemocnění a návrhu další léčby. Nejčastěji jde o hysteroskopické vyšetření doplněné cílenou biopsií či probatorní kyretáží, které je považováno za „zlatý standard“ intrauterinní diagnostiky [16]. Až doposud bylo zapotřebí spojit tento zákrok s hospitalizací a anestezií. Pro pacientku samotnou s tím souvisí především časové nároky na zajištění předoperačního vyšetření a jednodenní (i vícedenní) hospitalizace.
Jako alternativa doposud běžně praktikovaného postupu se nabízí hysteroskopie v ambulantním režimu. Umožňuje zhodnocení nálezu v dutině děložní pod přímou kontrolou zrakem, cílenou biopsii endometria a řešení většiny organických patologií – to vše bez anestezie a analgezie. Technika je u vhodně zvolených pacientek zatížena pouze malým perioperačním dyskomfortem, je doprovázena minimem komplikací. Odpadají všechny procedury související s hospitalizaci a samotnou anestezií, což přináší nemalé výhody jak pro pacientku samotnou, tak také zefektivnění chodu zdravotnického zařízení. Při dosažení stejného výsledku – získání biopsie z dutiny děložní či odstranění drobných lézí - je tak zachován velice dobrý poměr cost/benefit.
SOUHRN PACIENTŮ A METODIKA
V období 7/2009 – 10/2010 podstoupilo na našem pracovišti diagnostickou nebo operační hysteroskopii celkem238 pacientek referovaných z 23 gynekologických ordinací. Výkony provádíme pouze v režimu „office procedure“, kdy pacientky absolvují výkon v civilním oděvu, bezprostředně po výkonu odcházejí do domácího ošetření. Všechny výkony provádí jeden lékař.
Indikacemi k výkonu ve sledovaném souboru byly abnormální děložní krvácení či abnormální ultrazvukový nález, sterilita a infertilita, drobná rezidua po porodu či abortu (do 15 mm), dlouhodobá léčba tamoxifenem, pacientky ošetřené v rámci managementu spottingu při LNG-IUDs (Mirena), rovněž pacientky s indikací „ztraceného“ IUD. Indikace sekundární dysmenorey a pacientky indikované jako kontrola po operacích na děloze se v našem souboru nevyskytly.
Kontraindikací bylo děložní krvácení znemožňující adekvátní prohlídku dutiny děložní, stavy vyžadující terapeutickou kyretáž, dále gravidita, karcinom děložního hrdla, vaginitida-cervicitida, pánevní infekce. Pro operační hysteroskopii navíc považujeme za kontraindikaci nepřiměřenou velikost či rozsah inteuterinní léze. Arbitrážní hranice pro resekci endometriálního polypu je doporučena do průměru 1 cm [6]. Podmínkou výkonu je výrazně motivovaná a náležitě poučená pacientka.
Před provedením výkonu je pacientka podrobně poučena o technice provedení výkonu, podepisuje informovaný souhlas. Bezprostředně před výkonem je vyšetřena ve spekulech (vyloučení kolpitidy), je provedeno ultrazvukové vyšetření (Accuvix V20, Medison Ltd.). UZ používáme ve výjimečných případech také perioperačně k ověření správného směru zavádění operačního instrumentária.
Hysteroskopie provádíme 3,2mm rigidním hysteroskopem s přímým optickým systémem (Versascope, Gynecare, Ethicon; Johnson & Johnson), distenční médium: fyziologický roztok (0,9% F1/1). Verzaskopická soustava je dále doplněna o kamerový systém (Rudolf EC2110, Rudolf Medical) a světelný zdroj (xenonový zdroj 350W, CME-CL350DL XE, CME).
Výkony primárně provádíme za použití atraumatické techniky bez fixace děložního hrdla, bez dilatace hrdla a bez anestezie. K intrauterinním manipulacím a biopsii endometria používáme 7Fr bioptické kleště, grasper či nůžky (Gynecare, Ethicon, Johnson & Johnson). K intrauterinním resekčním výkonům je používána 5Fr bipolární koaxiální elektroda typu „twizzle“ nebo „spring“ (Gynecare, Ethicon, Johnson & Johnson). Vždy se odebírá cílená biopsie z endometria (z několika míst), event. odstraněná intreuterinní léze je rovněž vždy zasílána k histologickému rozboru (obr. 1). Preferujeme techniku „grasp“ biopsie endometria před technikou „punch“. V indikovaných případech odebíráme rovněž biopsii z endocervixu.
Obr. 1. Cílená biopsie endometria z fundu děložního 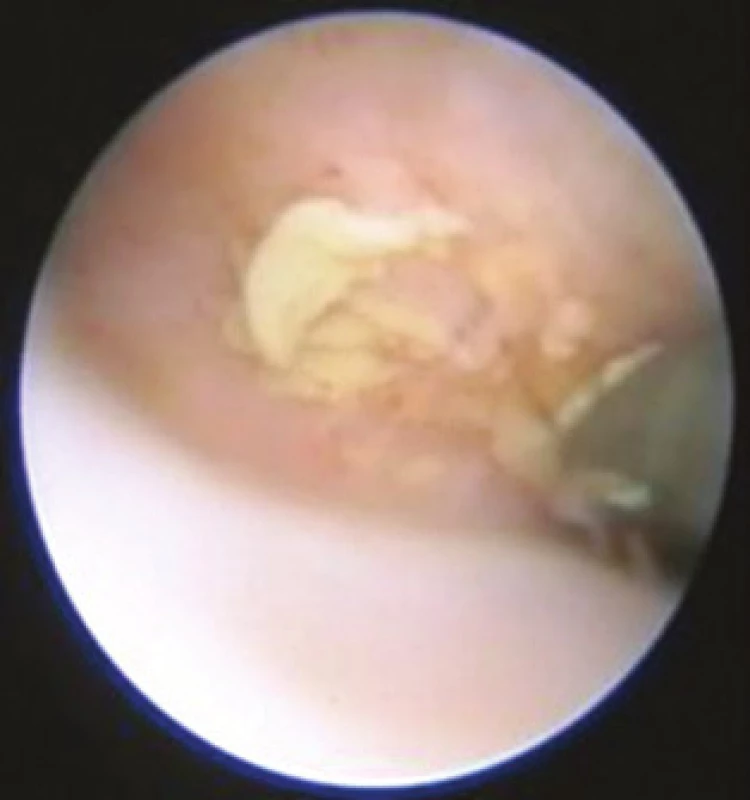
Endometriální a hluboko uložené endocervikání polypy do velikosti asi 5 mm odstraňujeme zpravidla v celku, u větších polypů provádíme v případě suspekce nejprve biopsii, následné zmenšení intrauterinně pomocí bipolární elektrody (obr. 2), extrakci polypu s jeho následným histologickým vyšetřením. Úplná ablace polypu a ošetření jeho stopky vaporizací je ukončena po dosažení hranice myometria, jež pacientka zpravidla vnímá jako mírný dyskomfort. Při adheziolýze preferujeme užití nůžek před elektrodou – přímý kontakt „studeným“ nástrojem umožňuje zpravidla lépe odhadnout, zda jde ještě o fibrózní srůst, či již děložní stěnu. Při jemných plošných adhezích rovněž upřednostňujeme taktilní kontrolu za použití studeného nástroje – nůžek. Tyto výkony však provádíme po pečlivém uvážení a pouze v případě, že je zajištěna bezpečná kontrola operačního pole.
Obr. 2. Endometriální polyp zmenšovaný před extrakcí valorizační elektrodou 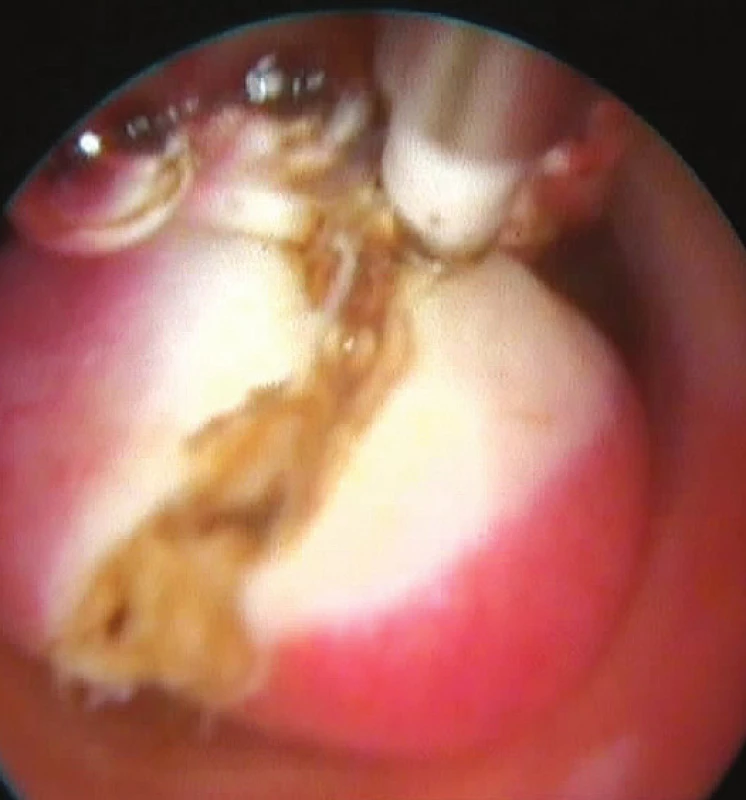
Standardně provádíme výkon pouze za použití perorální premedikace: 1 hod. před výkonem pacientka užije sama adekvátní dávku nesteroidního antiflogistika (ibuprofen 600 mg. p.o., event. odpovídající množství jiného NSAID). V období 7/2009 – 1/2010 jsme u části pacientek používali k premedikaci kombinaci s tramadolem p.o., nepozorovali jsme však výraznější rozdíl oproti pacientkám premedikovaných pouze NSAID a tuto variantu jsme opustili.
U pacientek, kde je nutno dilatovat děložní hrdlo či podle subjektivního pocitu pacientky je výkon peroperačně vnímán jako bolestivý, přistupujeme k paracervikální anestezii aplikované samotným operatérem – gynekologem. Jako lokální anestetikum je používán 1% trimecain (Mesocain, Zentiva), event. bupivacain 0,5% (Marcaine 0,5%, AstraZeneca).
U 7 pacientek ve sledovaném souboru jsme aplikovali do zadní klenby poševní 2–5 hodin před výkonem syntetický prostaglandin E1 (PGE1) analog, misoprostol v dávce 200 mg (Cytotec 200, Pharmacia). Naše zkušenosti s tímto přípravkem jsou však omezené, sledovaný soubor příliš malý, než aby bylo možno z prospěšnosti jeho aplikace vyvozovat jakékoliv závěry či doporučení.
VÝSLEDKY
V období 7/2009 – 10/2010 podstoupilo diagnostickou nebo operační hysteroskopii prováděnou v režimu „office“ 238 pacientek referovaných na naše pracoviště z 23 gynekologických ordinací.
Za optimálních podmínek průměrná délka diagnostické hysteroskopie s biopsií zpravidla nepřesahuje 3–5 minut, operační 15 minut. V případě dilatace děložního hrdla či použití paracervikálního bloku se výkon prodlužuje.
Ve 3 případech (u pacientek odeslaných z jiného pracoviště) jsme výkon pro provedení v režimu „office“ kontraindikovali ještě před jeho započetím (nepřiměřená velikost inreuterinní léze podle UZ) a ošetření provedli následně za hospitalizace pomocí resektoskopu. Ve 2 případech byl výkon ukončen perioperačně pro riziko poranění (jednou děloha fixovaná v AVF vysoko nad sponou stydkou, jednou riziko poranění při stenotickém děložním hrdle u postmenopauzální pacientky), výkony byly realizovány za hospitalizace, v narkóze.
V souvislosti se zaváděním instrumentária jsme zaznamenali u 9 pacientek přechodnou nevolnost a u 2 pre-synkopální stav způsobený vazovagální iritací. U všech těchto pacientek se ve výkonu po odeznění přechodné reakce pokračovalo a byl úspěšně dokončen. K dilataci stenotického hrdla děložního jsme přistoupili ve 39 případech (16,3 %). V naprosté většině případů v paracervikálním bloku. Ve třech případech (1,3 %) nebylo k dilataci hrdla topické anestezie zapotřebí.
Diagnostická hysteroskopie byla v našem souboru provedena v 146 případech (61,3 %), operační u 92 pacientek (38,7 %). Histologicky normální nález byl prokázán u 116 pacientek (48,7 %), dysfunkční proliferace u 38 (15,9 %), hyperplazie endometria ve 31 případech (13,0 %). Nediagnostický materiál se vyskytl v našem souboru u 2 pacientek (0,8 %) – v obou případech u postmenopauzálních pacientek s opticky vizualizovanou atrofií endometria, bez přítomnosti intrauterinní patologie.
Endometriální polyp byl odstraněn v 64 případech (26,8 %), submukózní myom 6krát (2,5 %), endocervikální polyp 26krát (10,9 %). U několika pacientek byl nalezen endometriální i endocervikální polyp současně, stejně tak endometriální polyp a hyperplazie či dysfunkční proliferace endometria. V jednom případě následná histologie prokázala karcinosarkom, který byl následně adekvátně ošetřen na vyšším pracovišti (FIGO IB, pT1b, N0, M0, low grade L0 R0).
Ve 2 případech byl peroperačně diagnostikován submukózní myom svojí velikostí nebo uložením nevhodný pro ošetření v ambulantním režimu, výkon byl po odebrání biopsií ukončen a resekce myomů byla provedena v nemocničním lůžkovém zařízení resektoskopem v celkové anestezii. V jednom případě jsme diagnostikovali septum děložní, pacientka námi navrženou resekci septa za laparoskopické kontroly prozatím odložila.
Adheze různého stupně (od lehce rozrušitelných až po celoplošné srůsty) jsme jako jedinou intrauterinní patologii nalezli u 18 pacientek (obr. 3). V dalších případech byly synechie přítomny současně s jinou nitroděložní lézí. U jedné z ošetřených pacientek (indikace habituální potrácení) máme potvrzené následné úspěšně donošené těhotenství.
Obr. 3. Četné pevné adheze v dutině děložní u postmenopazuální pacientky (indikace na základě susp. UZ) 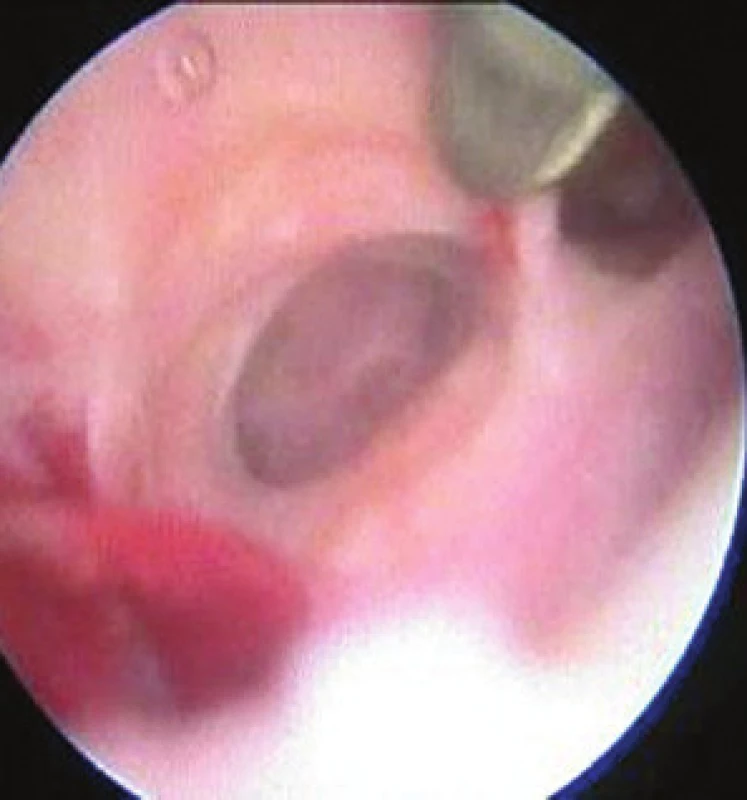
Jemné celoplošné srůsty jsme nalezli u dvou postmenopauzálních pacientek (obr. 4). Adheziolýza byla provedena v rozsahu, který umožnil bezpečně vyloučit jinou intrauterinní patologii a odebrat adekvátní množství bioptického materiálu.
Obr. 4. Suspektní ultrazvukový nález u postmenopauzální pacientky byl indikací k hysteroskopii prokazující téměř kompletní plošný adhezivní proces, se zachovanou pouze malou částí intaktní dutiny děložní u tubárního ústí (viz anechogenní útvar ve fundu děložním) 
V našem souboru byly ošetřeny čtyři pacientky s podezřením na drobná rezidua (odstup od porodu či potratu 2–4 měsíce, klinicky přetrvávající spotting a UZ nález). Ve všech případech bylo odstranění reziduí úspěšně provedeno, u všech ošetřených potíže vymizely (obr. 5).
Obr. 5. Rezidua přetrvávající 4. měsíc po porodu, doprovázená klinickou symptomatologií intermitentního spottingu 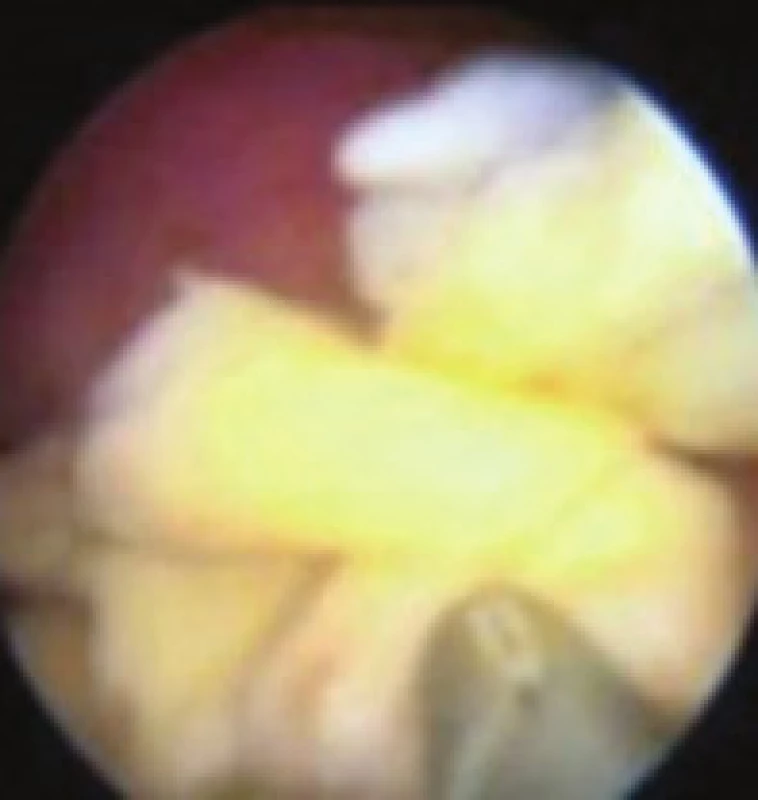
Pro potíže při zavedeném IUDs (LNG-IUS Mirena) či IUD bylo ošetřeno18 pacientek referovaných převážně z jiných pracovišť. Indikací byl několik měsíců trvající spotting, lokální bolest, patologické uložení, jiná intrauterinní léze. V části případů byla indikace sdružená z více výše uvedených.
V 11 případech byla provedena repozice IUDs (obr. 6–8), vždy doplněná o biopsii endometria, v 1 případě byl odstraněn endometriální polyp, v 1 případě byl popsán submukózní myom, který byl ponechán in situ. Ve zbývajících případech bylo zčásti zarostlé IUD (Multiload CU 375) odstraněno z dutiny děložní (1krát), IUDs zavedené paracervikálně v sekundární dutině odstraněno (1krát). V jednom případě nebylo IUDs nalezeno v dutině děložní a následně bylo za hospitalizace v nemocničním zařízení laparoskopicky odstraněno z dutiny peritoneální (obr. 9).
Obr. 6. IUDs posunuté kaudálně v dutině děložní 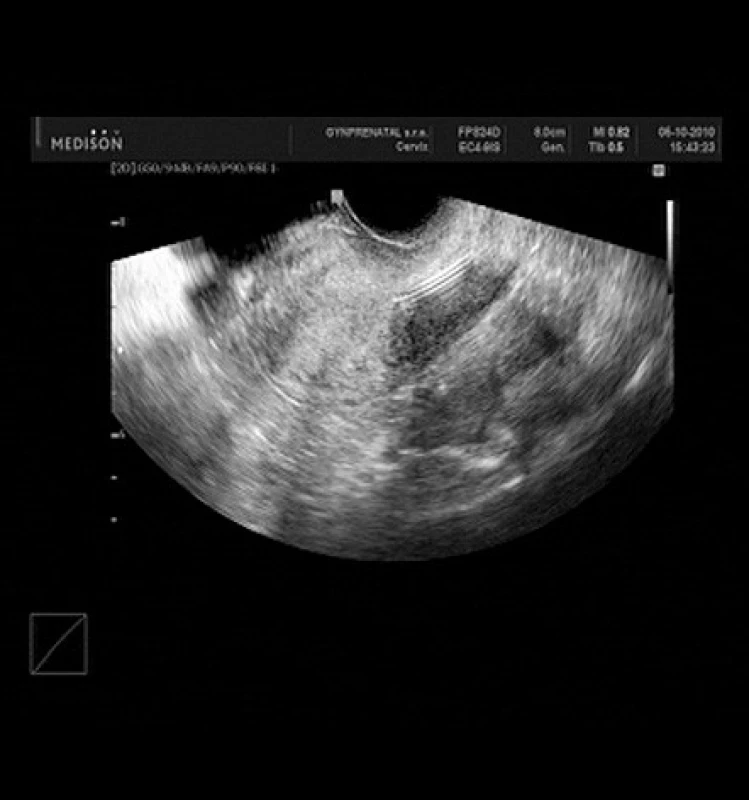
Obr. 7. Intrauterinní manipulace s IUDs 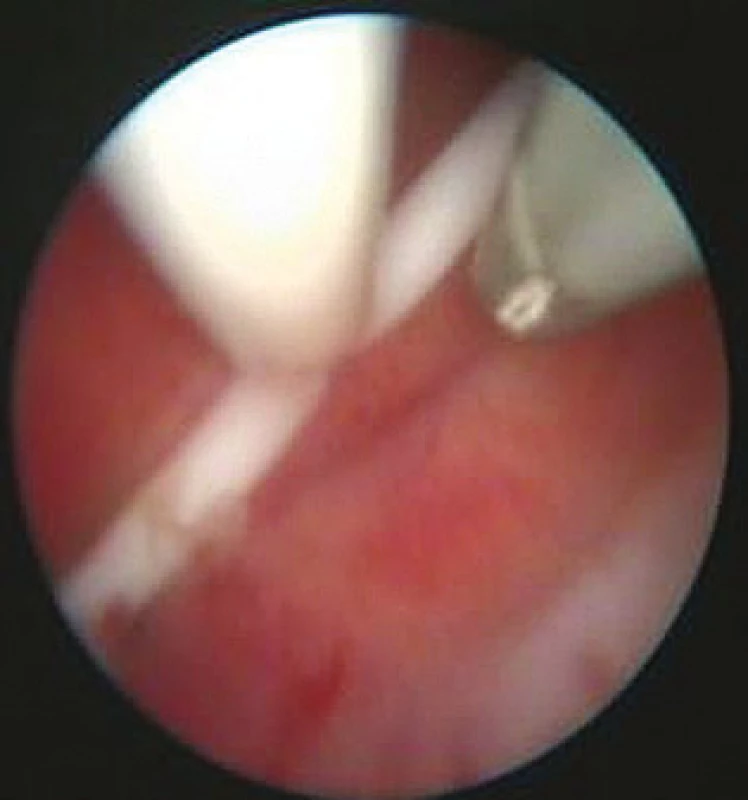
Obr. 8. Kontrolní UZ po repozici IUDs 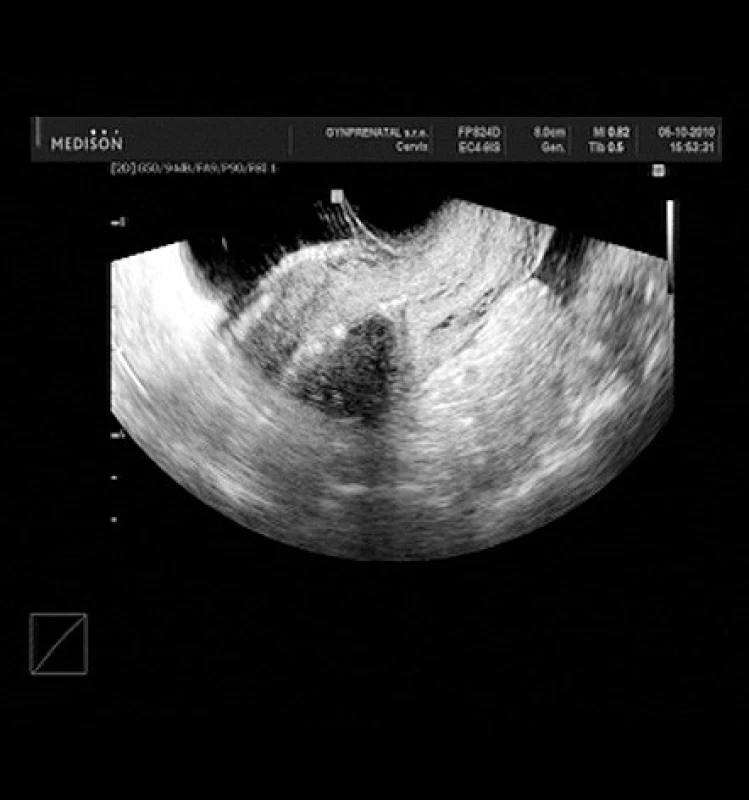
Obr. 9. Odstranění IUDs laparoskopicky z omenta 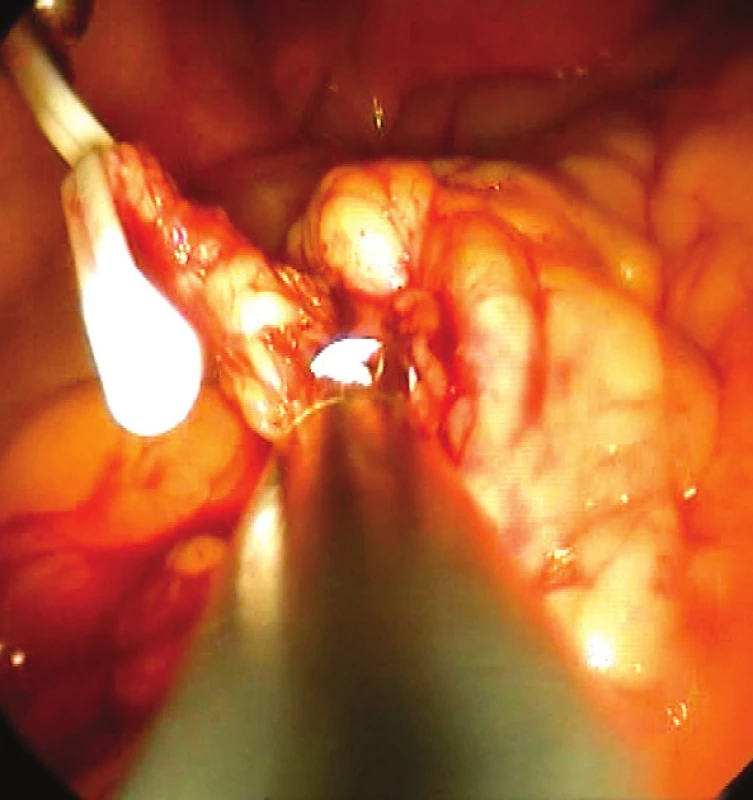
U 7 pacientek jsme v rámci premedikace použili misoprostol 200 mg (Cytotec 200, Pharmacia) zavedený do zadní klenby poševní 2–5 hodin před výkonem. Sledovaný soubor je však příliš malý, nelze z něj vyvozovat závěry.
Nejčastější komplikací výkonu byl pacientkou udávaný dyskomfort. Ačkoliv jsme ve sledovaném souboru pro stanovení míry bolestivosti nepoužili žádnou z exaktních statisticky vyhodnotitelných metod, na základě odpovědí pacientek odhadujeme, že 50–60 % z nich vnímalo výkon jako naprosto komfortní. Zbývající pacientky absolvovaly výkon s „určitým“ stupněm dyskomfortu, zpravidla srovnávaným s dyskomfortem při menstruaci, který byl nicméně hodnocen jako snesitelný. Pouze ve dvou případech (0,8 %) pacientka označila výkon zpětně jako velice nepříjemný a bolestivý. Na cílený dotaz, zda by podobný zákrok v případě nutnosti absolvovala raději příště v celkové anestezii, by však preferovala opět ambulantní výkon.
Ve dvou případech (0,8 %) byl pacientkou vznesen v souvislosti s výkonem následně dotaz na sílu děložního krvácení. Oběma pacientkám bylo vysvětleno jako důsledek nitroděložní manipulace (v obou případech šlo postmenopauzální pacientky, krvácení bylo naprosto adekvátní provedenému výkonu). V jednom případě (0,4 %) byla s 48hod. odstupem od výkonu diagnostikována incipientní endomyometritida, která byla sanována za použití širokospektrých antibiotik. Ve sledovaném souboru nebyla zaznamenána žádná komplikace vyžadující hospitalizaci v souvislosti s peroperačním poraněním či v pooperačním období.
DISKUSE
První zmínka v odborné literatuře o vizualizaci dutiny děložní pochází z roku 1869. Pantaleoni referuje o použití 12mm uretroskopu ke kauterizaci endometriálních polypů [22]. První komplexní knižní vydání věnované hysteroskopii pochází od autorů S. Duplay a S. Clado z roku 1898, vč. popisu technik, intrumentária a klinických studií. Další vývoj hysteroskopických operačních technik byl dán rozvojem optických systémů, elektrochirurgie a instrumentária, ale i dalších diagnostických metod, z nichž největším přínosem byl rozvoj ultrazvuku.
Počátek moderní diagnostické hysteroskopie je datován do roku 1970, kdy Edström a Fernström [8] popsali a modifikovali hysteroskopickou techniku pomocí 32 % dextranu jako distančního média. Vysoce viskózní tekutina se nemíchala s krví nebo hlenem a podstatně vylepšila intrauterinní zobrazovací podmínky, což umožnilo nejen prohlídku dutiny děložní, ale také ji zpřístupnilo k přímé endometriální biopsii. Sciarra a Valle [24] v roce 1977 referují o úspěšném provedení hysteroskopií za použití paracervikálního bloku u 214 pacientek v ambulantním režimu. Zmenšování průměrů hysteroskopů umožnilo postupný přesun značného počtu výkonů intrauterinní diagnostiky a operativy z operačních sálů do gynekologických ambulancí [17]. Rozvoj atraumatické techniky hysteroskopie bez použití gynekologických zrcadel, fixace a dilatace děložního hrdla dovolil provádět výkony u vhodných pacientek bez nutnosti analgezie a anestezie [1, 3, 23].
Hysteroskopie dovoluje optickou vizualizací děložní dutiny cílený odběr tkání. Její provedení v ambulantním režimu může výrazně zefektivnit diagnostiku intrauterinní patologie přímo v gynekologických ordinacích. Senzitivita vyšetření, pokud je připojena biopsie, je vysoká, pohybuje se až na hranici 100 % [11, 12, 20, 21]. O užití bipolární elektrody k hysteroskopické vaporizaci tkání byly publikovány četné studie [14, 15, 16, 17, 25]. Bettocchi referuje o odstranění 445 endometriálních polypů pomocí 5Fr. bipolární elektrody. Velikost polypů se pohybovala v rozmezí 0,5–4,5 cm, k jejich odstranění bylo použito atraumatické techniky, průměrný čas výkonu byl 17 min. Neudává žádnou komplikaci [2]. ČGPS doporučila jako výkony pro ambulantní hysteroskopii prováděné v gynekologických ambulancích diagnostickou hysteroskopii a operační hysteroskopii s odstraňováním endometriálního polypu do velikosti 1 cm [6].
U postmenopauzálních žen může být problém s odstraněním polypu vzhledem ke stavu vnitřní branky (rigidita, stenóza). Kromě redukce velikosti polypu a jeho parciálního rozdělení někteří autoři doporučují protětí fibrózního kruhu v oblasti vnitřní branky ve dvou až třech místech [17]. Rovněž doporučují ošetření stopky resekovaného endometriálního i endocervikálního polypu jako definitivní řešení k zabránění recidivy [17, 25, 26].
Hysteroskopie v ambulantním režimu nabízí zcela nový pohled na management některých komplikací [10, 13, 18]. Potenciál spatřujeme mj. také v řešení drobných reziduí po porodu či potratu, kdy lze nabídnout velice elegantní alternativu revize dutiny děložní v anestezii. Možný přínos v řešení komplikací IUDs a IUD, zvl. patologického uložení, bude v budoucnu zcela jistě předmětem dalšího zhodnocení a analýz.
Posouzení komfortu v návaznosti na rozsah výkonu se zabývá celá řada studií [14, 16, 25]. Tóth a kol. udává při použití bipolární elektrody Versapoint komfortní velice dobrou snášenlivost při snesení či odstranění intrauterinních polypů, vaporizaci intrauteriního septa a intrauterinních adhezí, jako méně komfortní snesení intrauterinních myomů do 2 cm v průměru, jako obtížnou označil vaporizaci myomů nad 2 cm [25]. Pro ambulantní výkon (office procedure) doporučuje indikovat bez anestezie nebo analgezie pouze myomy bez propagace do děložní stěny, do velikosti 1 cm, za předpokladu volně prostupného hrdla děložního. Kužel a kol. v podrobné analýze 1065 výkonů indikovaných jako „see and treat“ bez anestezie a analgezie udává optimální komfort u 89,4 % pacientek při resekci endometriálního polypu do velikosti 1,5 cm a 82,2 % při resekci intrauterinních adhezí, ale pouze 36,8 % pacientek, pokud byla velikost polypu nad 1,5 cm [16]. Poznatek, že se vzrůstající velikostí myomů se zvyšuje také dyskomfort pacientky [14, 16], je ve shodě i s našimi dosavadními zkušenostmi.
Možnosti způsobu ovlivnění bolesti jsou do značné míry dány místem provedení výkonu. Je-li výkon prováděn v gynekologické ambulanci jako místně izolovaném pracovišti, v úvahu připadá nejspíše podání analgetik perorálně, rektálně, případně aplikace paracervikálního bloku [17]. Z perorálních analgetik je možno využít celé škály nesteroidních antirevmatik, antiflogistik, analgetik – anodyn aj. V našem souboru se plně osvědčil ibuprofen 600 mg.p o. 30–60 min. před výkonem. Jiná pracoviště preferují aplikaci indometacinu supp. per rectum v režimu podávání 100-200 mg 2 hodiny před výkonem nebo 100 mg 12 a 1 hodinu před výkonem [15].
V tom, zda používat topickou anestezii, nepanuje v recentní literatuře zcela jednotný názor. Několik studií poukazuje na to, že infiltrace lokálními anestetiky je neefektivní v redukci bolesti a dyskomfortu v průběhu ambulantní hysteroskopie [4, 19, 27]. Cooper a Khan [5] v metaanalýze 20 studií dochází k závěru, že nejefektivněji redukuje bolest intracervikální a paracervikání injekce, kdežto transcervikální a topická povrchová aplikace anestetika nikoliv. Dále prokazují, že není signifikantní souvislost mezi vazovagální epizodou a mezi tím, zda je, či není použita topická anestezie. Na základě svých osobních zkušeností a pozorování se domníváme, že by správná aplikace paracervikálního bloku měla patřit do spektra výkonů ovládaných operatérem provádějícím hysteroskopii v ambulantním režimu.
De Iaco et al. [7] uvádějí, že hysteroskopie v ambulantním režimu sice není zcela ideálně všemi ženami tolerovaná (35 % z jejich souboru vnímalo bolest, 17 % vazovagální iritaci), nicméně v případě nutnosti opakování výkonu preferují tento postup. Závěr je v plné shodě s našimi dosavadními pozorováními, kdy i případná předchozí zkušenost s krátkodobým dyskomfortem je pro pacientku rozhodnutou podstoupit výkon v režimu „office“ v jejím motivačním žebříčku podružná.
Jako slibné se jeví užití misoprostolu k přípravě děložního hrdla. V podmínkách gynekologické praxe nejsou zkušenosti s jeho použitím v rámci premedikace před hysteroskopickými výkony. Některá pracoviště však referují zkušenosti s jeho rutinním použitím v rámci přípravy děložního hrdla před zaváděním IUDs [9]. Ve sledovaném souboru bylo takto postupováno u 200 premenopauzálních pacientek s velice slibnými výsledky, jež však nesplňují kritéria srovnávací studie. Zhodnocení potenciálního přínosu užití syntetického analogu PGE1 bude zřejmě v budoucnu předmětem dalšího zkoumání.
ZÁVĚR
Naše dosavadní zkušenosti potvrzují původní předpoklad, že hysteroskopie v ambulantním režimu může být v podmínkách gynekologické ordinace velice efektivní vyšetřovací metodou. Minimálně 70–80 % k hysteroskopii indikovaných výkonů by mohlo být převedeno do ambulantního režimu. Současně se ale domníváme, že by metoda měla být zaváděna pouze tehdy, pokud má operatér dostatečnou předchozí erudici v hysteroskopických technikách. I tak je nutné držet se zásady „primum nil nocere“ – nejít za hranice limitované zkušeností operatéra, možnostmi instrumentária a režimu výkonu.
Jako nejoptimálnější varianta se nám jeví vznik center ambulantní hysteroskopie, která by po linii spolupráce s jinými gynekologickými pracovišti byla schopná zabezpečit adekvátní a bezpečné ošetření pacientek.
S poděkováním doc. MUDr. Davidu Kuželovi, CSc., za jeho mnoholetou snahu o rozvoj a výuku hysteroskopických technik, jeho četné rady, nápomoc a metodické vedení, a v neposlední řadě s poděkováním za podporu pilotního projektu pracoviště ambulantní hysteroskopie.
MUDr. Petr Kovář
Gynprenatal s.r.o.
Místní 9
736 01 Havířov
Zdroje
1. Bettocchi, S., Selvaggi, L. A vaginoscopic approach to reduce the pain of office hysteroscopy. J Am Assoc Gynecol Laparosc, 1997, 4, p. 255-258.
2. Bettocchi, S., Ceci, O., Venere, RD., et al. Advanced operative office hysteroscopy without anaesthesia: analysis of 501 cases treated with a 5 Fr. bipolar electrode. Hum Reprod, 2002, 17, 9, p. 2435-2438.
3. Bettocchi, S., Nappi, L., Ceci, O., et al. Office hysteoscopy. Obstet Gynecol Clin N Am, 2004, 31, p. 641-654.
4. Broadbent, JAM., Hill, NCV., Molnar, BG., et al. Randomised placebo controlled trial to assess the role of intracervical lignocaine in outpatient hysterosocopy. Br J Obstet Gynaecol, 1992, 99, p. 777-780.
5. Cooper, NA., Khan, KS., Clark, TJ. Local anaesthesia for pain kontrol dutiny outpatient hysteroscopy: systematic review and meta-analysis. Brit Med J, 2010, 340:c1130. doi: 10.1136//bmj.c1130.
6. Doporučení schůze vedení ČGPS ČLS JEP - výkony pro ambulantní hysteroskopii prováděné v gynekologických ambulancích ze dne 30. dubna 2010 http://www.laparoskop.cz/, vstup 13.10.2010
7. De Iaco, P., Marabini, A., Stefanetti, M., et al. Acceptability and pain of outpatient hysteroscopy. J Am Assoc Gynecol Laparosc, 2000, 7, p. 71-75.
8. Edström, K., Fernström, I. The diagnostic possibilities of a modified hysteroscopic technique. Acta Obstet Gynecol Scand, 1970, 49, p. 327-330.
9. Hlaváčková O. Nepublikované sdělení, Praha 10/2010.
10. Hrazdirová, L., Žižka, Z., Kužel, D. Hysteroskopie v řešení poporodních reziduí, nepublikované sdělení, XIX. Konference Sekce gynekologické endoskopie ČLS JEP, Poděbrady, 9/2010.
11. Kovář, P. Hysteroskopie – nadstandardní nebo standardní vyšetřovací metoda? (analýza 690 diagnostických hysteroskopií). Čes Gynek, 1998, 63, s. 418-422.
12. Kovář, P., Slonka, J., Šrubař, V. Může hysteroskopující spolehlivě odhadnout malignitu? (Analýza 1 200 hysteroskopických nálezů). Čes Gynek, 2000, 65, s. 447-451.
13. Kovář P. Ambulantní hysteroskopie a její přínos v managementu IUDs a IUD, XIX. Konference Sekce gynekologické endoskopie ČLS JEP, Poděbrady, 9/2010.
14. Kužel D. Hysteroskopie v terapii děložních myomů. ČesGynek, 2003, 68, 2, s. 133-135.
15. Kužel, D. Operační hysteroskopie. In: Holub, Z., Kužel, D., a kol. Minimálně invazivní operace v gynekologii. Praha: Grada Publishing, 2005.
16. Kužel, D., Tóth, D., Hrazdírová, L., et al. „See and Treat“ hystroskopie: limity velikosti intrauterinní patologie. Čes Gynek, 2006, 71, 4, s. 325-328.
17. Kužel, D., Tóth, D., Hrazdírová, L., et al. Současný stav ambulantní hysteroskopie. Čes Gynek, 2006, 71, 3, s.220-225.
18. Kužel, D. , Kovář, P., Hrazdirová, L., et al. Hysteroskopie při komplikacích intrauterinně zavedeného LNG-IUS. Mod Gynek Porod, 2010, Suppl. 19, 3, s. 336-342.
19. Lau, WC., Tam, WH., Lo, WK. A randomised double-blind controlled trial of transcervical intrauterine local anaesthesia in outpatient hysteroscopy. BJOG, 2000, 107, p. 610-613.
20. Loffer, FD. Hysteroscopy with selective endometrial sampling compared with D&C for abnormal sterine bleeding: the value of a negative hysteroscopis view. Obstet Gynecol, 1989, 73, p. 1-20.
21. Mencaglia, L. Hysteroscopy and adenocarcinoma. Obstet Gynecol Clin North Am, 1995, 3, p. 573-579.
22. Pantaleoni, D. On endoscopic examination of the cavity of the womb. Med Press Circ, 1969, 8, p. 26-27.
23. Porreca, MR., Pansini, N., Bettocchi, S., et al. Hysteroscopic polypectomy in the office, without anesthesia. J Am Assoc Gynecol Laparosc, 1996, 3 (Suppl.), S40.
24. Sciarra, JJ., Valle, RF. Hysteroscopy: A clinical experience with 320 patients. Am J Obstet Gynecol, 1977, 127, p. 340-348.
25. Tóth, D., Kužel, D., Fučíková, Z., et al. Naše první zkušenosti s bipolární elektrodou Versapoint k hysteroskopické vaporizaci tkání. Čes Gynek 2000, 65, 4, s. 269-272.
26. Tóth, D., Kužel, D., Fučíková, Z., et al. Alternativy intrauterinní minimálně invazivní diagnostiky. Endoskopie, 2001, 10, 1, s. 12‑16.
27. Unfried, G., Wieser, F., Albrecht, A., et al. Flexible versus rigid endoscopes for outpatient hysteroscopy: a prospective randomised clinical trial. Hum Reprod, 2001, 16, p. 168-171.
Štítky
Detská gynekológia Gynekológia a pôrodníctvo Reprodukčná medicína
Článok vyšiel v časopiseČeská gynekologie
Najčítanejšie tento týždeň
2010 Číslo 6- Ne každé mimoděložní těhotenství musí končit salpingektomií
- I „pouhé“ doporučení znamená velkou pomoc. Nasměrujte své pacienty pod křídla Dobrých andělů
- Mýty a fakta ohledně doporučení v těhotenství
- Gynekologické potíže pomáhá účinně zvládat benzydamin
-
Všetky články tohto čísla
- Výchova gynekologických operatérov
- Editorial
- Ashermanův syndrom I – historie, prevalence, histopatologie, klasifikace, etiologie, symptomatologie a vyšetřovací metody
- Ashermanův syndrom II – terapie, asistenční metody, prevence readhezí, komplikace a výsledky léčby
- Hysteroskopie v ambulantním režimu v podmínkách gynekologické ordinace
- Operační metody sterilizace u žen
- Nový pohled na problematiku vulvodynie
- Česká verze dotazníku EORTC QLQ - CX24 pro pacientky s karcinomem děložního hrdla
- Sekundární malignity ženského genitálu
- Hodnotenie funkčného stavu panvového dna metódou EMG-Biofeedback podľa Perfect schémy u pacientiek po abdominálnej a vaginálnej hysterektómii
- Jak dále v diagnostice kvasinek u gynekologických pacientek?
- Postižení parametrií u pacientek s časným stadiem cervikálního karcinomu s velikostí nádoru do 2 cm: mýtus, nebo realita?
- Metastázy extramamárních solidních tumorů do mléčné žlázy – skutečný diagnostický problém
- Využití nalbuphinu v porodnické analgezii
- Česká gynekologie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Nový pohled na problematiku vulvodynie
- Operační metody sterilizace u žen
- Ashermanův syndrom II – terapie, asistenční metody, prevence readhezí, komplikace a výsledky léčby
- Využití nalbuphinu v porodnické analgezii
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



