-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Molární těhotenství z pohledu patologa a klinika
Histopathological and clinical features of molar pregnancy
Objective: To analyse own set of molar pregnancies and to develop clinically relevant procedures.
Type of study: Review article with analysis of own data.
Settings: Department of Pathology 3rd Faculty of Medicine, Charles University, Faculty Hospital Královské Vinohrady, Prague; Department of Obstetrics and Gynecology 3rd Faculty of Medicine, Charles University, Faculty Hospital Královské Vinohrady, Prague.
Introduction: The study monitors the decrease of laboratory values of beta-subunit of hCG gonadotropin (beta-hCG) after evacuation of partial and complete hydatidiform moles in a set of 45 partial and 46 complete moles. Two case reports of invasive moles.
Results: In cases of partial hydatidiform moles there was complete regression of beta-hCG in all cases, 89% regressed in six weeks, none of the women showed no subsequent elevation after reaching negativity. In cases of complete hydatidiform moles the decrease was less gradual, the negativity after six weeks was confirmed in 78%, three complete moles became malignant.
Conclusion: The decrease of beta-hCG after molar pregnancy termination is variable. Even if in cases of complete hydatidiform moles the risk of malignization after reaching negativity is low, beta-hCG checks are recommended at monthly intervals for 6 months. Correct diagnosis of complete mole and its differentiation from partial mole can be achieved using immunohistochemistry – p57 antibody.
Keywords:
histopathology – complete hydatidiform mole – partial hydatidiform mole – invasive mole – p57
Autoři: J. Heřman 1; Lukáš Rob 2
; Helena Robová 2
; Vít Drochýtek 2
; Martin Hruda 2
; Tomáš Pichlík 2
; Petr Kujal 1; Jana Drozenová 1
Působiště autorů: Ústav patologie 3. LF UK a FN Královské Vinohrady, Praha, přednosta prof. MUDr. R. Matěj, Ph. D. 1; Gynekologicko-porodnická klinika 3. LF UK a FN Královské Vinohrady, Praha, přednosta prof. MUDr. L. Rob, CSc. 2
Vyšlo v časopise: Ceska Gynekol 2019; 84(6): 418-424
Kategorie: Přehledový článek
Souhrn
Cíl studie: Analýza vlastního souboru molárních těhotenství. Vypracovat klinicky relevantní postupy.
Typ studie: Přehledový článek s analýzou vlastních dat.
Název a sídlo pracoviště: Ústav patologie 3. LF UK a FN Královské Vinohrady; Gynekologicko-porodnická klinika 3. LF UK a FN Královské Vinohrady, Praha.
Úvod: Práce sleduje pokles laboratorních hodnot beta podjednotky choriového gonadotropinu (beta hCG) po evakuaci parciální a kompletní moly hydatidosy na souboru 45 parciálních mol a 46 kompletních mol. Dvě kazuistiky invazivní moly.
Výsledky: V případech parciální moly hydatidosy (MHP) bylo dosaženo regrese beta hCG ve všech případech, do 6 týdnů u 89 %, po dosažení negativity nedošlo k elevaci u žádné ženy. U kompletní moly hydatidosy je pokles beta hCG pozvolnější, negativita po šesti týdnech byla potvrzená u 78 %, tři kompletní moly malignizovaly.
Závěr: Pokles beta hCG po ukončení molárního těhotenství je variabilní. I v případě kompletní moly hydatidosy je při dosažení negativity beta hCG riziko malignizace nízké, kontroly beta hCG jsou doporučené ještě v měsíčních intervalech po šest měsíců. Ke správné diagnóze kompletní moly a jejímu odlišení od parciální moly hydatidosy nebo hydropického potratu je možné využít imunohistochemii, protilátku proti p57.
Klíčová slova:
histopatologie – kompletní mola hydatidosa – parciální mola – invazivní mola – p57
ÚVOD
Molární těhotenství je jedním z typů gestační trofoblastické nemoci, která se vyznačuje nestandardní invazí trofoblastu v průběhu těhotenství nebo i po jeho skončení, ať už je ukončeno jakýmkoliv způsobem. Spolu s molárním těhotenstvím patří mezi gestační trofoblastickou nemoc nádory: choriokarcinom, placental site trophoblastic tumor, epiteloidní trofoblastický tumor a nenádorové změny – tzv. exaggerated placental site a placental site nodule [7]. Do skupiny molárních těhotenství jsou řazené parciální mola hydatidosa, kompletní mola hydatidosa a invazivní (proliferující) mola, která už má invazivní a nádorový charakter. Z klinického pohledu mohou tyto histologicky určené jednotky být reklasifikovány při vzestupu hCG jako tzv. gestační trofoblastická neoplazie (GTN).
Diagnóza této jednotky nemusí být biopticky potvrzená, zejména v případech, ve kterých by získání relevantní histologie bylo s rizikem iatrogenního poškození ženy. Tato diagnóza je založena na anamnéze, klinickém vyšetření a laboratorních hodnotách beta podjednotky choriového gonadotropinu (hCG). V českém písemnictví se pro tuto jednotku stále používá Zavadilův výraz „perzistující trofoblastická nemoc“ (PTN), což lépe než oficiální klasifikace FIGO vystihuje tuto klinickou jednotku [10].
Fyziologicky se trofoblast vytváří v časné fázi těhotenství z periferních buněk blastocysty. Ve druhém až třetím týdnu těhotenství lze rozlišit cytotrofoblast, který má zřetelně oddělené buňky, a syncytiotrofoblast, ten je bez jednoznačně patrného ohraničení buněk, a intermediate trofoblast. Syncytiotrofoblast se napojuje na krevní sinusoidy endometria, vytváří tak těsný kontakt s mateřským krevním oběhem. Vývoj embryonální části krevního oběhu zajišťuje cytotrofoblast, který svým prostupem do syncytiotrofoblastu vytváří základ choriových klků [8]. Trofoblastická invaze (invaze buněk trofoblastu do cév) je fyziologický jev a probíhá za přísných regulačních mechanismů od 10. dne po oplodnění. Trofoblastická invaze spontánně regreduje do 30 dnů od ukončení těhotenství (porod, potrat, mimoděložní těhotenství). Pokud tyto regulační mechanismy selžou, může dojít k malignímu zvratu. Choriový gonadotropin a jeho beta podjednotka jsou dominantně tvořeny syncytiotrofoblastem a jsou u GTN včetně molárních těhotenství dokonalým markerem průběhu onemocnění.
Parciální hydatidózní mola (MHP) vzniká patologickým oplozením vajíčka, je triploidní, nejčastěji při oplození dvěma spermiemi nebo endoreduplikací [3]. Mikroskopický obraz parciální moly zahrnuje jak morfologicky normální klky (přiměřené klky), které mohou být fibrotizované, tak klky edematózní, rozšířené a nepravidelné (hydropické). Místy je patrný proliferující trofoblast. Embryo se vytváří, ale zaniká nejčastěji v průběhu druhého měsíce těhotenství. Z hlediska patologa je největším úskalím diferenciální diagnostika parciální moly a nonmolárního hydropického abortu. Přítomnost hydropických klků bez proliferace trofoblastu přiklání diagnózu k nonmolárnímu hydropickému potratu. Parciální mola malignizuje ve zcela raritních případech [1].
Kompletní hydatidózní mola (MHK) se rovněž vyvíjí při patologickém oplození. Všechny chromozomy jsou otcovského původu, dojde k oplození dvěma spermiemi nebo k endoreduplikaci otcovských chromozomů, zatímco mateřské nejsou přítomny [3, 6]. Histologicky je u kompletní moly nápadný edém většiny klků s tvorbou cisteren, proliferací trofoblastu a atypiemi trofoblastu. Fetální tkáně jsou zastiženy zcela výjimečně [1], situaci může komplikovat dvojčecí těhotenství, kdy se jeden plod vyvíjí jako mola a druhý plod jako normální. Díky dnes standardní detekci těhotenství pomocí ultrazvuku se posunula diagnostika do časných stadií v prvním trimestru.
Invazivní (proliferující) mola má trofoblast zřetelně nádorového charakteru s buněčnými a jadernými atypiemi. Vytvářejí se ložiska tohoto atypického trofoblastu s různým podílem syncytiotrofoblastu a cytotrofoblastu. Dochází k invazi do myometria a do cév. Při histologickém vyšetření musí být tato invaze zastižena, to znamená, že diagnóza invazivní moly je možná převážně jen z materiálu po hysterektomii. Invazivní mola se svými vlastnostmi blíží choriokarcinomu, včetně možnosti metastazování [9]. Na rozdíl od choriokarcinomu obsahuje invazivní mola struktury choriových klků.
MATERIÁL A METODIKA
Analyzován je soubor molárních těhotenství, kompletních a parciálních mol v desetiletém období 2010–2019. U proliferujících mol jsou zařazeny pouze kazuistiky žen po provedené hysterektomii.
VÝSLEDKY
K poklesu hCG po ukončení těhotenství dochází do 30 dnů. Zřetelný pokles hCG bez dosažení nízké hodnoty v průběhu třiceti dní lze označit jako perzistující trofoblastickou invazi (PTI). Tento termín zavedl docent Zavadil a i po desetiletích velice dobře vystihuje klinický stav protrahované pozitivity hCG. I v případě parciální a kompletní moly může hCG klesat k nízkým hodnotám několik měsíců. Dnes je protokol sledování regrese beta hCG po molárních těhotenství standardizován. Po evakuaci molárních těhotenství je doporučení sledovat hladiny beta hCG v séru v týdenním intervalu do poklesu k negativitě.
Parciální mola hydatidosa
Regresi beta hCG po evakuaci 45 parciálních mol zobrazuje graf 1. Vzestup hladin beta hCG po evakuaci parciálních mol je raritní. Ve všech případech i u prolongované regrese bylo dosaženo negativity. Do čtyř týdnů od evakuace bylo dosaženo negativity u 57 % MHP, do šesti týdnů u 89 % MHP. Po dosažení negativity u žádné ženy nedošlo k elevaci beta hCG. U parciálních mol je vhodné kontrolovat hCG po dosažení negativity v měsíčním intervalu třikrát. Dřívější prolongované sledování 6–12 měsíců nemá při dnešních znalostech a správné histologii MHP racionální podklad, ženám lze doporučit další těhotenství již po dosažení negativity beta hCG.
Graf 1. Regrese hCG u 45 parciálních mol 
Kompletní mola hydatidosa
Regresi beta hCG po evakuaci 43 kompletních mol, které dosáhly negativity, zobrazuje graf 2. Ve třech případech po evakuaci molárního těhotenství došlo k vzestupu hladiny beta hCG ve dvou případech ve třetím týdnu od evakuace MHK a v jednom v pátém týdnu po evakuaci.
Graf 2. Regrese hCG u 43 kompletních mol 
V prvním případě 24leté ženy k vzestupu hCG došlo z hodnoty 1850 IU/l s kontrolním odběrem 3900 IU/l, ultrazvukem diagnostikované reziduální ložisko v oblasti fundu potvrdila revize děložní dutiny diagnózu choriokarcinomu stadia FIGO I/skóre 2, tedy nízkého rizika. Následnou chemoterapií OM (kombinace onkovin (vinkristin)/metotrexát) bylo dosaženo po dvou sériích negativity hodnot a po čtyřech sériích byla chemoterapie ukončena.
V druhém případě u 39leté ženy došlo v pátém týdnu k vzestupu hCG z hodnoty 4350 IU/l na hodnotu 13 550 IU/l a v následném odběru 16 950 IU/l. Ultrazvukový nález dělohy neprokazoval jasnou patologii v děložní dutině ani v myometriu. Negativní předozadní snímek RTG plic neprokázal jednoznačná metastatická ložiska, ale CT prokázalo mnohočetná miliární metaložiska. Nález byl vyhodnocen jako postmolární perzistující gestační trofoblastická neoplazie FIGO I/skóre 1 a byla zahájena chemoterapie nízkého rizika kombinací OM. Po čtvrté sérii došlo k negativitě hCG a po šesté sérii byla chemoterapie ukončena.
Třetím případem postmolárního GTN je proliferující mola u 22leté ženy sekundipary tercigravidy, která je detailně analyzována v jedné z následujících kazuistik proliferujících mol.
V souboru námi sledovaných kompletních mol došlo k malignizaci u tří ze 46 MHK, tedy v 6,5 %. Do čtyř týdnů od evakuace bylo dosaženo negativity u 28 % MHK, do šesti týdnů u 78 % MHK. Po dosažení negativity u žádné ženy nedošlo k elevaci beta hCG. Po evakuaci MHK je nutné kontrolovat hCG v týdenním intervalu, po dosažení negativity v měsíčním intervalu šestkrát. Žena musí být o své diagnóze informována, další těhotenství lze doporučit již po šesti měsících po dosažení negativity beta hCG.
Mola invasiva (proliferans, destruens)
Diagnóza invazivní moly je raritní s frekvencí 1 : 30 000–40 000 těhotenství. Nejčastěji vzniká po kompletní mole z vilózního trofoblastu [4]. Klinicky je mnoho invazivních mol vedeno pod diagnózou gestační trofoblastické neoplazie. Vzestup hCG po evakuaci molárního těhotenství, anamnéza a klinický nález jsou ve většině případů hlavním diagnostickým vodítkem. Ve většině případů lze ultrazvukem identifikovat ložiska v myometriu s atypickou vaskularizací. Rizikem agresivního chování proliferujících mol je invaze do myometria, eroze cév děložní stěny s možností silného krvácení. Léčba gestační trofoblastické neoplazie, choriokarcinomu i invazivní moly je řešena ve většině případů chemoterapií bez nutnosti hysterektomie. Z toho vyplývá nemožnost bioptického potvrzení invazivní moly. V následujících dvou příkladech byla u pacientek provedena hysterektomie a následně biopticky diagnostikovaná invazivní mola.
V prvním případě se jednalo o 51letou pacientku, u které byla pro metroragii provedena kyretáž s histopatologicky zjištěnými edematózními choriovými klky. Zjištěný byl vzestup hCG nad 100 000 IU/l, po pěti týdnech indikována pro opakované silné krvácení RCUI s následně konzultačně doporučenou histologií a referováním klientky. Ultrazvukové vyšetření prokázalo v děložní stěně tumor průměru 40 mm. RTG srdce plíce s normálním nálezem, podle CT plic mnohočetná drobná ložiska do velikosti 8 mm, hCG 34 200 IU/l . Klinicky uzavřeno jako perzistující trofoblastická neoplazie nízkého rizika WHO III/ skóre 4 body. S ohledem na věk pacientky byla indikována hysterektomie se současnou chemoterapií. V myometriu levého děložního rohu a přední stěny byl přítomen prokrvácený útvar velikosti 40×33×35 mm, který mikroskopicky odpovídal invazivní mole – byly přítomny edematózní choriové klky invadující do myometria i do cév, atypický trofoblast, nekrózy, hemoragie. Invaze zasahuje těsně pod serózu, do vzdálenosti 1 mm. Struktury invazivní moly jsou zastiženy i v levostranných parametriích. Po čtyřech sériích chemoterapie byl pokles hCG ze 40 200 IU/l na 0,6 IU/l, následně dvě zajišťovací série s negativními hodnotami beta hCG, dosaženo bylo klinické remise.
V druhém kazuistickém případě u 22leté ženy (v anamnéze přenašečka Duchennovy choroby, v anamnéze dva porody, u syna potvrzena Duchennova choroba a dcera přenašečka, jednou ukončené těhotenství v nechtěném těhotenství 8. týdne), RCUI – z vyšetřeného materiálu byla zjištěna kompletní hydatidózní mola, hCG před revizí přes 200 000 IU/l, s poklesem ve 14. dnu 3330 IU/l, s následným vzestupem až na 11 550 IU/l. Ultrazvukovým vyšetření bylo nalezeno ložisko v děložní stěně 24×23×34mm. RTG S-P negativní, CT plic negativní. U klientky pro klinickou diagnózu perzistující trofoblastické neoplazie (WHO I/I skóre) byla zahájena chemoterapie. Po první sérii chemoterapie silné krvácení. Po konzultaci s klientkou s ohledem na anamnézu byla provedena hysterektomie s oboustrannou salpingektomií. V myometriu dělohy zastižen prokrvácený křehký tumor, po fixaci velikosti 25×15×20 mm, endometrium nad tumorem ulcerované. V mikroskopickém vyšetření byly nalezeny choriové klky invadující do myometria, 3 mm pod serózu, trofoblast atypický. Morfologický obraz tedy odpovídá invazivní mole. Po třech sériích chemoterapie nastal pokles beta hCG do negativity. Následovaly dvě zajišťovací série chemoterapie a dosaženo bylo klinické remise.
DISKUSE
Vývoj poklesu hCG k nízkým hodnotám po ukončení molárního těhotenství je značně variabilní, k nízkým hodnotám může dospět až po několika měsících. Tento pomalý pokles nemusí být projevem maligní formy gestační trofoblastické nemoci. Pokud hodnoty hCG neklesají nebo klesají jenom pozvolna, není třeba žádné léčby, pouze vytrvat v opakovaném měření hCG. V případech MHP dochází k regresi rychleji než u MHK. U kompletní hydatidózní moly jsou třeba opakované kontroly hCG nejen do jeho negativity, ale i dále v měsíčních intervalech dalších šest měsíců. V případě parciální moly je po dosažení negativity doporučena ještě kontrola třikrát v měsíčním intervalu.
Ve většině případů molárních těhotenství k vzestupu hCG dochází před dosažením negativity. Pokud dojde k negativitě hCG při postmolárním sledování, je riziko malignizace již jen kazuistické. Přesto je vhodné provést v měsíčním intervalu kontrolní vyšetření hCG. Vzestup hCG je nutno hodnotit v dynamice týdenních odběrů ve třech náběrech. Pokud třetí náběr potvrdí vzestupný trend, je nutné ženu referovat na konziliární konzultace do specializovaného centra. Vzestup hladiny hCG o 100 % znamená velkou pravděpodobnost malignizace a přechod v invazivní molu nebo choriokarcinom. Základním způsobem léčby je chemoterapie, která umožňuje vyléčení u postmolárních GTN až ve 100 % případů. Nádory metastazující jinam než do plic a pochvy vykazují horší výsledky [5]. V našich podmínkách se však s těmito „pokročilými formami“ setkáváme spíše po porodech nebo výjimečně po potratech, kdy se dlouho na možnost maligní formy GTN nemyslí.
Protože kompletní mola je schopná malignizovat, má význam správně ji diagnostikovat a nezaměnit s molou parciální nebo s hydropickým potratem. Dříve vídaný makroskopický i mikroskopický obraz parciální i kompletní moly je v současnosti vzácný. Změny mají souvislosti s rozvojem ultrazvukové diagnostiky, těhotenství bývá potvrzeno v prvních týdnech, a tak dochází i k časnější diagnóze moly. Plně vyjádřené morfologické znaky druhého trimestru jsou minulostí, v základním barvení hematoxilinem eozinem je často nemožné jednoznačné a spolehlivé odlišení kompletní moly, parciální moly a hydropického potratu. Ani soubor znaků vyskytující se u těchto jednotek nemusí být vždy zastižený a hodnotitelný [11].
Užitečným nástrojem je imunohistochemické vyšetření pomocí protilátky proti p57. P57 je inhibitor cyklin dependentních kináz, který je exprimován z mateřské alely. V kompletní mole není přítomná jaderná pozitivita p57 v buňkách cytotrofoblastu a ve stromálních buňkách klků [2, 6]. V případě potřeby je diagnózu molárního těhotenství možné potvrdit genetickými metodami, např. stanovením DNA ploidity. Diagnostika potvrzující invazivní molu je možná jen po hysterektomii, což zejména u mladých žen jsou kazuistické případy. Současná chemoterapie umožňuje vyléčit téměř 100 % žen s postmolární malignizací trofoblastu. Jsou zde uvedeny dvě kazuistiky invazivních mol u žen, které již neplánovaly další těhotenství, což umožnilo získat unikátní histopatologické preparáty (obr. 1, 2, 3).
Obr. 1. Invaze choriových klků do myometria – hematoxylin eozin 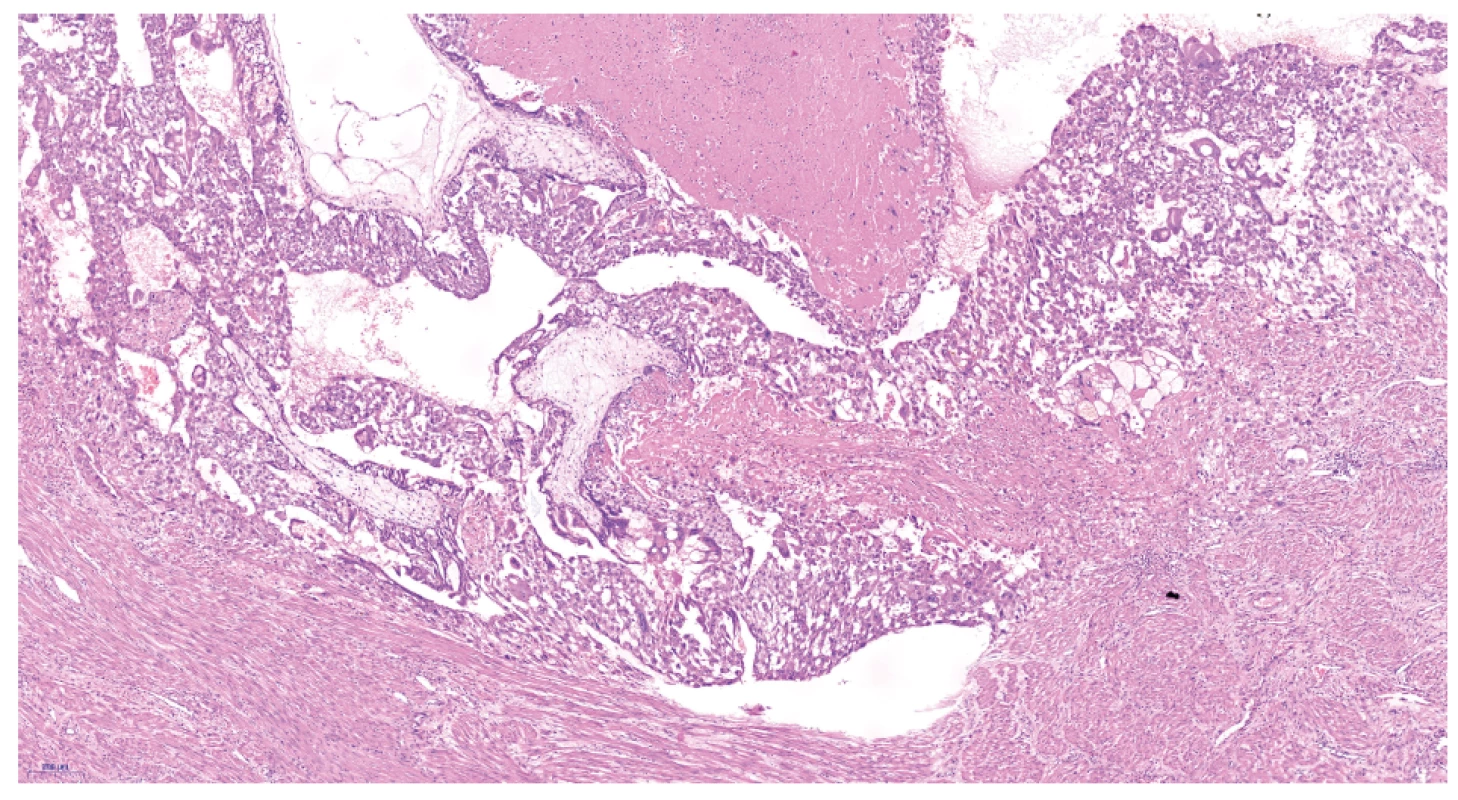
Obr. 2. Invaze trofoblastu do cévy – hCG 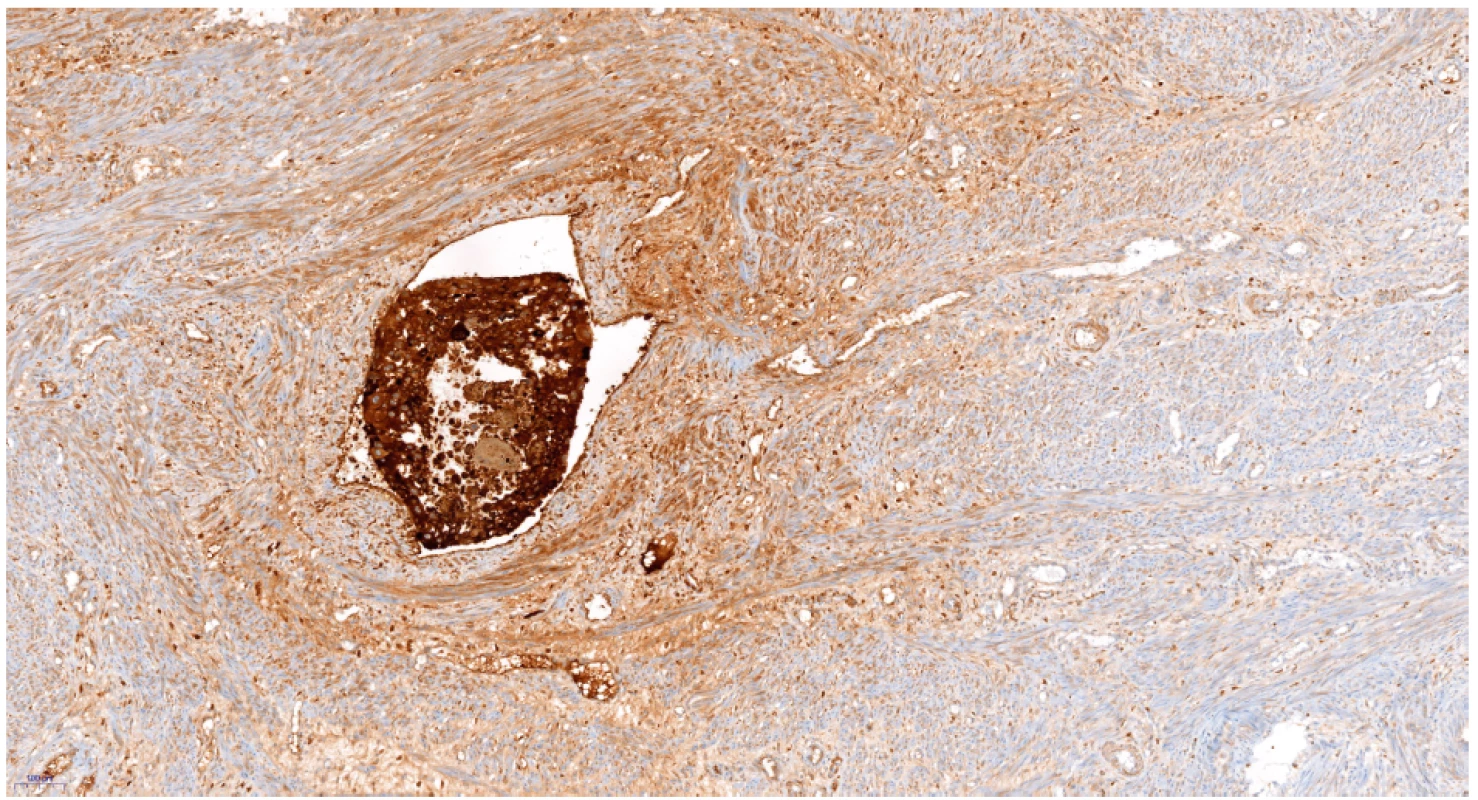
Obr. 3. Choriový klk s proliferujícím trofoblastem – hematoxylin eozin 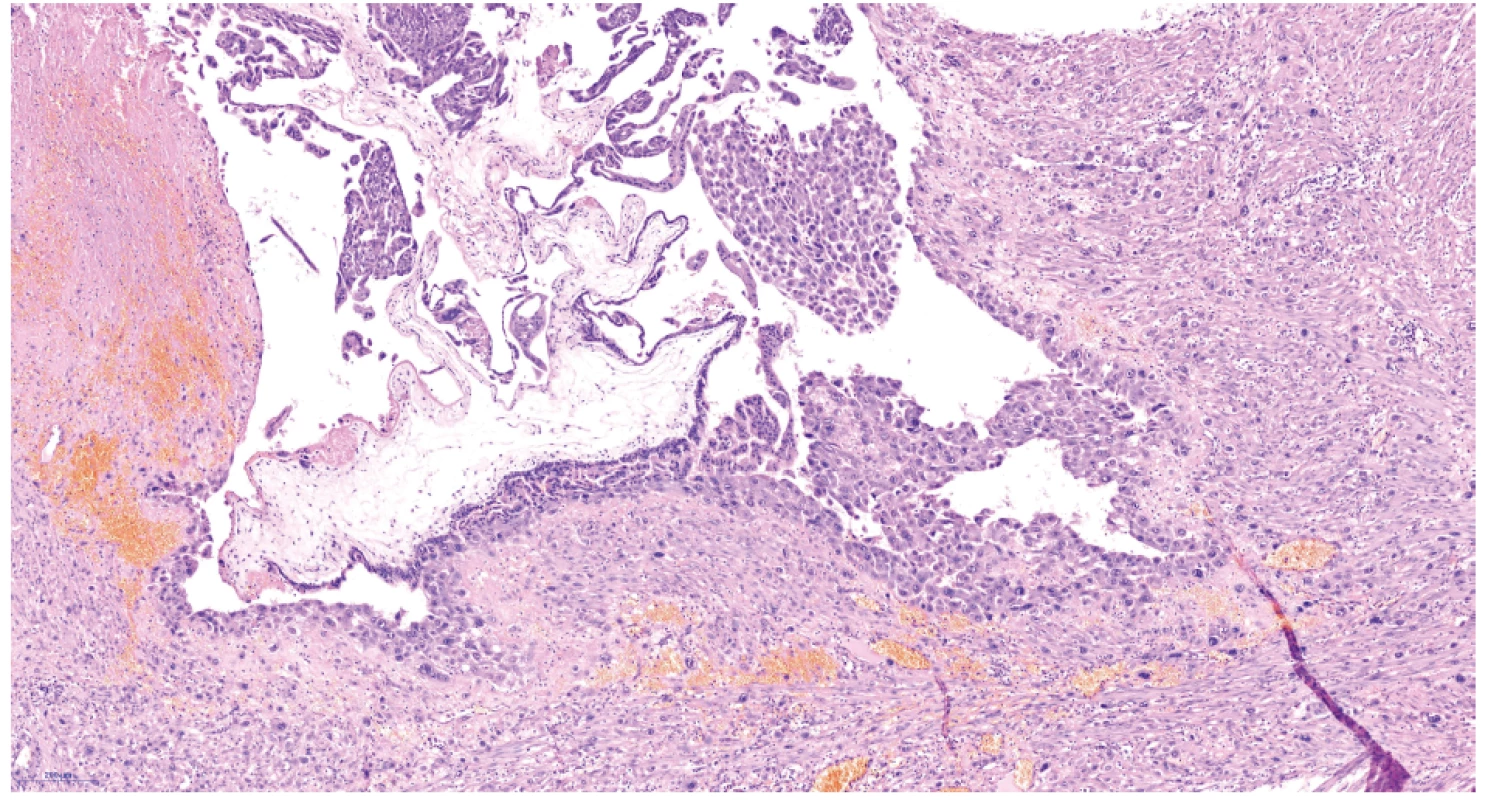
ZÁVĚR
Molární těhotenství mohou být zdrojem maligní formy gestační trofoblastické nemoci, kterou je nejčastěji invazivní mola nebo choriokarcinom. Klinicky důležité je opakované vyšetření beta hCG a ultrazvukové vyšetření dělohy. V mikroskopickém obrazu biopticky vyšetřeného materiálu z děložní dutiny nemusí být vždy znaky moly plně vyjádřené. Klíčová v řadě případů je úzká spolupráce mezi patologem a klinikem. Základní metodou léčby invazivní moly a choriokarcinomu je chemoterapie. Léčba ve většině případů umožňuje pacientkám zachovat reprodukci, v případech, kdy nelze provést bioptické vyšetření bez rizika iatrogenního poškození, je rozhodující klinický obraz a hodnoty beta hCG. Regrese hCG k nízkým hodnotám po skončení těhotenství, včetně molárního, může být velmi pozvolná, trvající i několik měsíců. V těchto případech je vhodná expertní konzultace.
Práce byla podpořena výzkumným projektem University Karlovy PROGRES Q 28 - Onkologie.
MUDr. Josef Heřman
Ústav patologie
3. LF UK a FN KV
Šrobárova 1150/50
100 34 Praha 10
e-mail: josef.herman@fnkv.cz
Zdroje
1. Baergen, RN. Manual of pathology of the human placenta. 2. ed. New York: Springer, 2011, 544 p.
2. Dabbs, DJ. Diagnostic immunohistochemistry. 5. ed. Elsevier, 2018, 944 p.
3. Froeling, FEM., Seckl, MJ. Gestational trophoblastic tumors: an update for 2014. Curr Oncol Rep, 2014, 16(11), p. 408.
4. Jagtap, SV., Aher, V., Gadhia, S., Jagtap, SS. Gestational trophoblastic disease – clinicopathological study at tertiary care hospital. J Clin Diag Res, 2017, 11(8), p. 27–30.
5. Korbeľ, M., Šufliarsky, J., Danihel, Ľ., et al. Výsledky liečby gestačnej trofoblastovej neoplázie v Slovenskej republike v rokoch 1993 až 2012. Čes Gynek, 2016, 81(1), s. 6–13.
6. Kubelka-Sabit, KB., Prodanova, I., Jasar, D., et al. Molecular and immunohistochemical characteristics of complete hydatidiform moles. BJMG, 2017, 20(1), p. 27–34.
7. Kurman, RJ., Carcangiu, ML., Herrington, CS., Young, R. (Eds). WHO Classification of Tumors of Female Reproductive Organs. IARC: Lyon 2014.
8. Sadler, TW. Langmanova lékařská embryologie. 1. ed. Praha: Grada, 2011, 414 s.
9. Yao, K., Gan, Y., Tang, Y., et al. An invasive mole with bilateral kidney metastases: A case report. Oncol Letters, 2015, 10(6), p. 3407–3410.
10. Zavadil, M., Feyereisl, J., Krofta, L., et al. Perzistující trofoblastická nemoc v Centru pro trofoblastickou nemoc v ČR v letech 1955–2007. Čes Gynek, 2008, 73(2), s. 73–79.
11. Zavadil, M., Feyereisl, J., Hejda, V., et al. Histologická diferenciální diagnostika hydatidózních mol a hydropických potratů. Čes-slov patol, 2009, 45(1), s. 3–8.
Štítky
Detská gynekológia Gynekológia a pôrodníctvo Reprodukčná medicína
Článok vyšiel v časopiseČeská gynekologie
Najčítanejšie tento týždeň
2019 Číslo 6- I „pouhé“ doporučení znamená velkou pomoc. Nasměrujte své pacienty pod křídla Dobrých andělů
- Ne každé mimoděložní těhotenství musí končit salpingektomií
- Gynekologické potíže pomáhá účinně zvládat benzydamin
- Mýty a fakta ohledně doporučení v těhotenství
-
Všetky články tohto čísla
- Výskyt gestačního diabetes mellitus před zavedením a po zavedení HAPO diagnostických kritérií
- Laparoskopická sakrokolpopexe pomocí materiálu Seratex Slimsling: pilotní studie
- Molární těhotenství z pohledu patologa a klinika
- Prenatálně diagnostikovaný perzistující urachus s pupečníkovou cystou a časným chirurgickým řešením
- Laparoskopická hysterosakropexe s následným těhotenstvím ukončeným císařským řezem: kazuistika s krátkodobým follow-up
- Izolovaný ascites plodu
- Hyperreactio luteinalis – dva náhodné nálezy pri cisárskom reze
- Těžká akutní forma imunitní trombocytopenické purpury u nezletilé těhotné
- Vliv fyzioterapeutických postupů na zatížení plosky a bolesti zad v těhotenství
- Nízkoobjemové metastatické postižení lymfatických uzlin u karcinomu endometria
- Lactobacillus iners-dominantní vaginální mikrobiota v těhotenství
- Katolicismus a antikoncepce
- XXV. jubilejní sympozium imunologie a biologie reprodukce 24.–25. 5. 2019, Liblice
- Zápis z jednání volební komise pro volby výboru Sekce gynekologie dětí a dospívajících České gynekologické a porodnické společnosti ČLS JEP
- Česká gynekologie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Molární těhotenství z pohledu patologa a klinika
- Prenatálně diagnostikovaný perzistující urachus s pupečníkovou cystou a časným chirurgickým řešením
- Výskyt gestačního diabetes mellitus před zavedením a po zavedení HAPO diagnostických kritérií
- Vliv fyzioterapeutických postupů na zatížení plosky a bolesti zad v těhotenství
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



