-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
- Kariéra
Úspěšná endoskopická léčba makroskopicky pokročilého adenokarcinomu jícnu u rizikového pacienta
Successful endoscopic treatment of macroscopically advanced esophageal adenocarcinoma in a high-risk patient
Combination of endoscopic mucosal resection (or submucosal dissection) with radiofrequency ablation is a method of choice for treatment of early esophageal neoplasia. Endoscopic therapy should be preferred for management of patients with intramucosal neoplasia. However, endoscopic treatment should also be considered in patients with more advanced lesions (e.g. superficial submucosal cancer), particularly in those where surgery is an unacceptable risk or contraindicated due to severe comorbidities. We present a case of a successful endoscopic treatment of macroscopically, as well as histologically, advanced esophageal adenocarcinoma in a patient with liver cirrhosis Child-Pugh B. Endoscopic therapy consisted of two sessions of endoscopic mucosal resection and two sessions of radiofrequency ablation.
Key words:
Barrett's esophagus – endoscopic mucosal resection – radiofrequency ablation – esophageal adenocarcinoma
The authors declare they have no potential conflicts of interest concerning drugs, products, or services used in the study.
The Editorial Board declares that the manuscript met the ICMJE „uniform requirements“ for biomedical papers.Submitted:
23. 7. 2013Accepted:
5. 8. 2013
Autoři: Z. Vacková 1; M. Stefanová 2; I. Tučková 3; A. Pazdro 5; M. Smejkal 5; M. Zemanová 4; J. Špičák 1; J. Martínek 1
Působiště autorů: Klinika hepatogastroenterologie, IKEM, Praha 1; Interní oddělení, Nemocnice Na Františku, Praha 2; Patologické oddělení, ÚVN, Praha 3; Onkologická klinika 1. LF UK a VFN, Praha 4; III. chirurgická klinika 1. LF UK a FN v Motole, Praha 5
Vyšlo v časopise: Gastroent Hepatol 2013; 67(4): 271-274
Kategorie: Klinická a experimentální gastroenterologie: kazuistika
Souhrn
Časné neoplazie jícnu jsou v současnosti řešitelné endoskopicky za použití kombinace endoskopické resekce (event. disekce) a radiofrekvenční ablace. Jednoznačnou indikací k endoskopické léčbě jsou léze bez submukózní invaze. Nicméně endoskopickou léčbu lze nabídnout i pacientům s pokročilejšími neoplaziemi (např. submukózní invaze), pokud přidružené komorbidity chirurgický zákrok nedovolují či jej činí vysoce rizikovým. V naší kazuistice prezentujeme případ úspěšného endoskopického řešení makroskopicky i histologicky pokročilého adenokarcinomu jícnu u pacienta s pokročilou jaterní cirhózou. Endoskopická léčba spočívala v kombinaci endoskopické resekce (dvě etapy) a radiofrekvenční ablace (dvě etapy).
Klíčová slova:
Barrettův jícen – endoskopická mukozální resekce – radiofrekvenční ablace – adenokarcinom jícnu
V současné době je endoskopická léčba kombinující endoskopickou resekci (event. disekci) a radiofrekvenční ablaci považována za metodu volby, a tudíž standardní léčebný postup u časných neoplazií jícnu, zvláště u pacientů s adenokarcinomem a Barrettovým jícnem [1,2]. U pokročilejších nálezů, které jsou povětšinou stanoveny na základě histologického vyšetření endoskopického resekátu, je pak indikováno chirurgické řešení. Hlavním, nikoli však jediným kritériem, které určuje, zda je pacient indikován k endoskopické nebo chirurgické léčbě, je hloubka invaze karcinomu. Slizniční léze jsou ošetřovány endoskopicky, zatímco při submukózní invazi (zvláště sm2 a sm3) je namístě chirurgické řešení. Endoskopická léčba se stává východiskem i pro pacienty, u nichž by sice chirurgické řešení neoplazie jícnu pro její pokročilost indikováno bylo, nicméně přidružené závažné komorbidity tento výkon nedovolují.
Popis případu
Padesátiletý pacient s jaterní cirhózou etylické etiologie, funkční klasifikace Child-Pugh B, podstoupil počátkem března 2011 gastroskopické vyšetření v rámci celkového vyšetření při dekompenzaci základního onemocnění. Náhodným nálezem byl makroskopicky pokročilý nádor v distálním jícnu, který vyrůstal z barrettovské metaplastické sliznice (obr. 1). Jednalo se o komplexní lézi cca 5 × 3 cm (0-Ip + 0-IIb-c). Dle histologického vyšetření bioptických vzorků šlo o intestinální metaplazii s vysokým stupněm dysplazie (high-grade dysplasia – HGD). K posouzení hloubky invaze a event. lymfadenopatie byla provedena endosonografie, která neprokázala invazi do lamina muscularis propria ani generalizaci do regionálních lymfatických uzlin. Při gastroskopii ani při endosonografii nebyly popsány varixy jícnu, byla přítomna pouze portální gastropatie.
Obr. 1. Původní makroskopický vzhled komplexní léze v terénu Barrettova jícnu. Fig. 1. The initial complex lesion in Barrett’s esophagus. 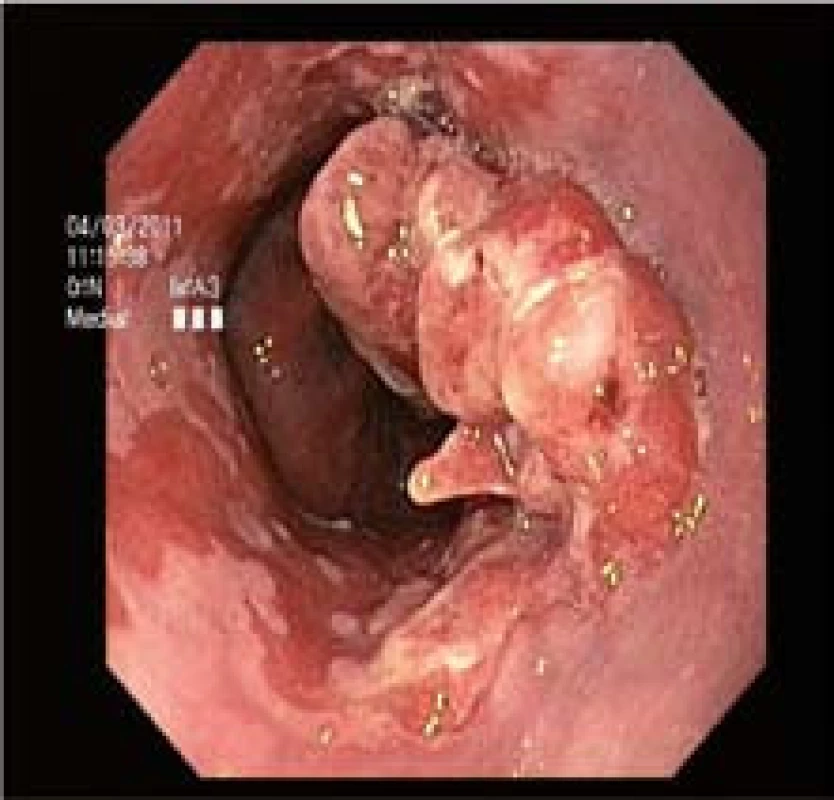
K odstranění tumoru byla v první fázi v březnu 2011 provedena endoskopická piece-meal mukozální resekce kombinovanou technikou „lift and cut“ (prominující část) a EMRL, tj. endoskopické resekce s ligátorem (k odstranění přilehlých plochých částí léze) s dosažením velmi uspokojivého výsledku po zhojení resekční plochy (obr. 2). Výkon byl provázen větším krvácením, které se podařilo zvládnout endoskopicky. Odstranění prvotní léze endoskopickou disekcí nebylo indikováno zejména pro velikost léze (délka výkonu by se blížila 6 hod) a zároveň v dané době nebyla na našem pracovišti tato metoda k dispozici.
Obr. 2. Kontrola po měsíci po první etapě EMR. Reziduální nepravidelný segment Barrettova jícnu s malou prominencí na spodině jizvy. Fig. 2. One month after the first session of EMR. Residual irregular segment of Barrett’s esophagus with a small prominent lesion on the bottom of the scar. 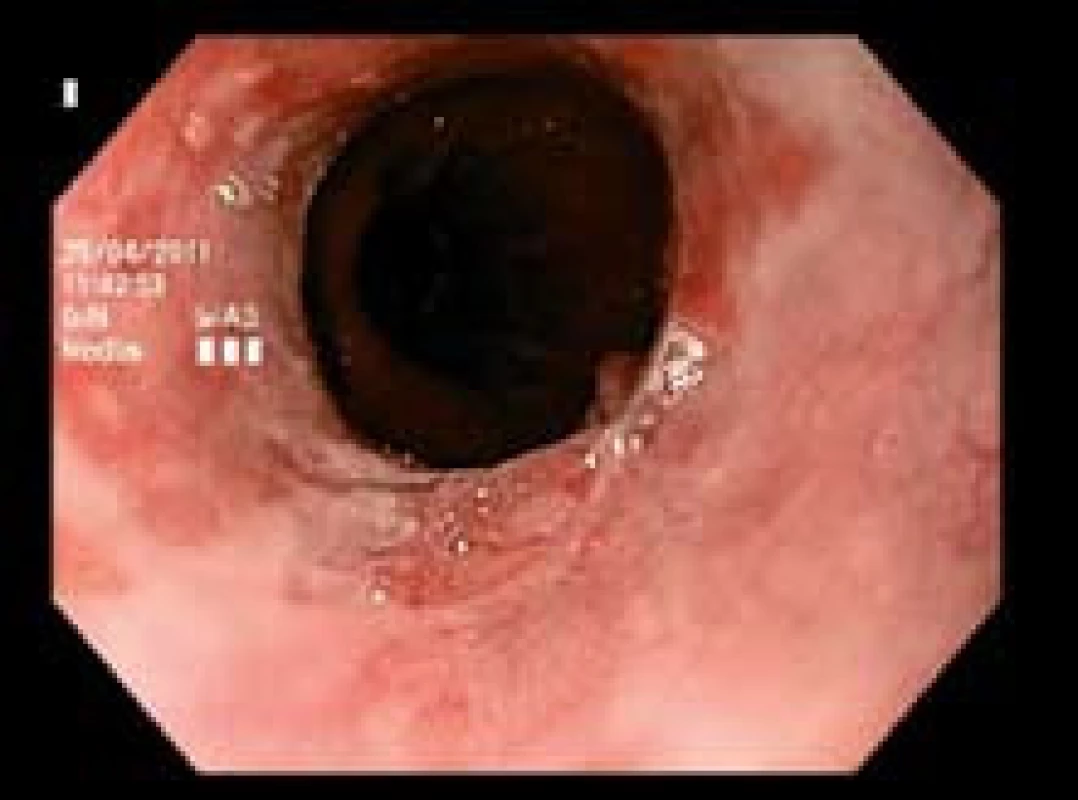
Ze snesené polypoidní části léze patolog popsal intestinální metaplazii s vysokým stupněm dysplazie, z ploché části resekátu byl diagnostikován středně diferencovaný (G2) adenokarcinom, kde v jednom z řezů byla patrná invaze do první třetiny submukózy (sm1). Nebyly přítomny známky disociace tumoru ani známky arterio - či lymfangioinvaze (obr. 3).
Obr. 3. Histologický nález z resekátu s patrnou invazí adenokarcinomu do první třetiny submukózy. Fig. 3. Histological finding in the tissue specimen obtained by EMR recognizing a submucosal invasion of the adenocarcinoma. 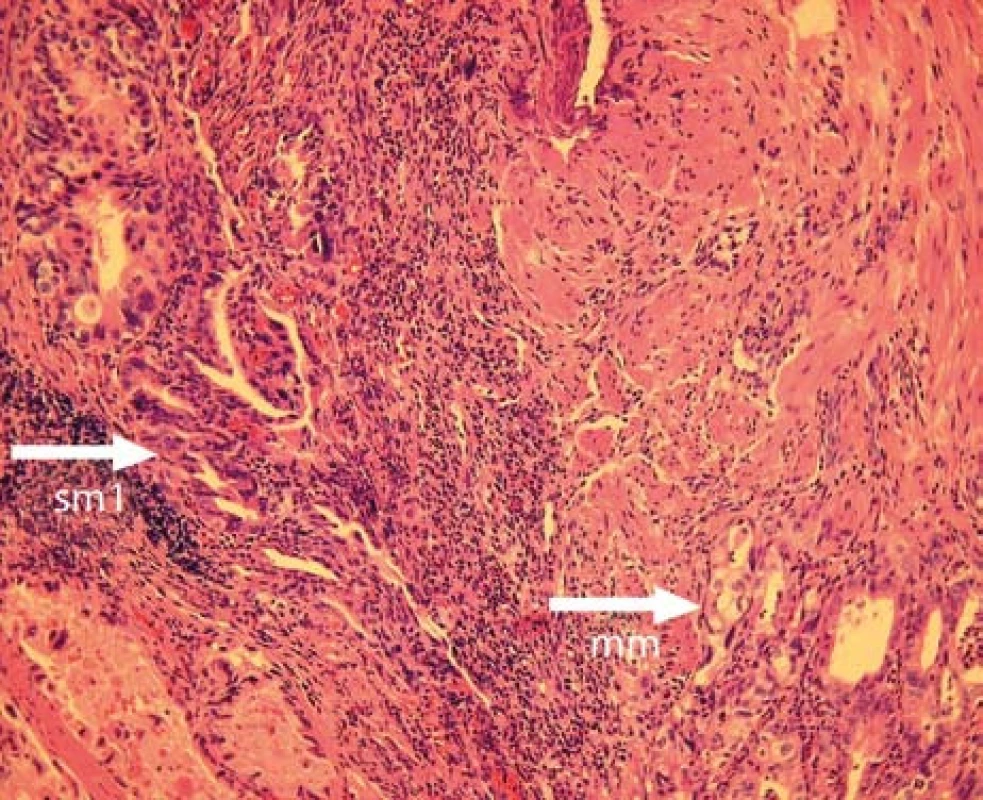
S tímto výsledkem byl případ diskutován na multioborovém onkologicko-chirurgickém indikačním semináři. Nabízela se úvaha o chirurgickém odstranění nádoru. Vzhledem k přítomnosti pokročilého jaterního onemocnění by však byl chirurgický výkon zatížen vysokým operačním rizikem (mortalita pacientů s jaterní cirhózou operovaných pro karcinom jícnu dosahuje např. dle francouzské studie Mariette až 30 %) [3], které v tomto případě převyšuje riziko pozdější generalizace nádoru [4]. O pokračování endoskopické léčby bylo definitivně rozhodnuto (po konzultaci s pacientem) po provedení endoskopické kontroly měsíc po resekci, která ukázala příznivý makroskopický nález reziduálního nepravidelného segmentu Barrettova jícnu s malou prominencí na spodině jizvy. Bioptické vyšetření prokázalo pouze Barrettův jícen s dysplastickými změnami cylindrického epitelu převážně těžkého stupně, bez přítomnosti karcinomu.
V další léčbě jsme pokračovali provedením radiofrekvenční ablace (radiofrequency ablation – RFA) systémem HALO 360, výkon byl komplikován vznikem ragády bez nutnosti endoskopického ošetření (obr. 4). Posléze následovala ještě jedna etapa endoskopické resekce zbytkových metaplastických ostrůvků (EMRL) (obr. 5, 6) a jako poslední jsme v srpnu 2011 provedli RFA systémem HALO 90 (obr. 7). Od stanovení diagnózy ke kompletnímu dokončení léčby uběhlo pět měsíců.
Obr. 4. Ragáda vzniklá při první etapě RFA (HALO 360). Fig. 4. A mucosal break after the first session of RFA (HALO 360). 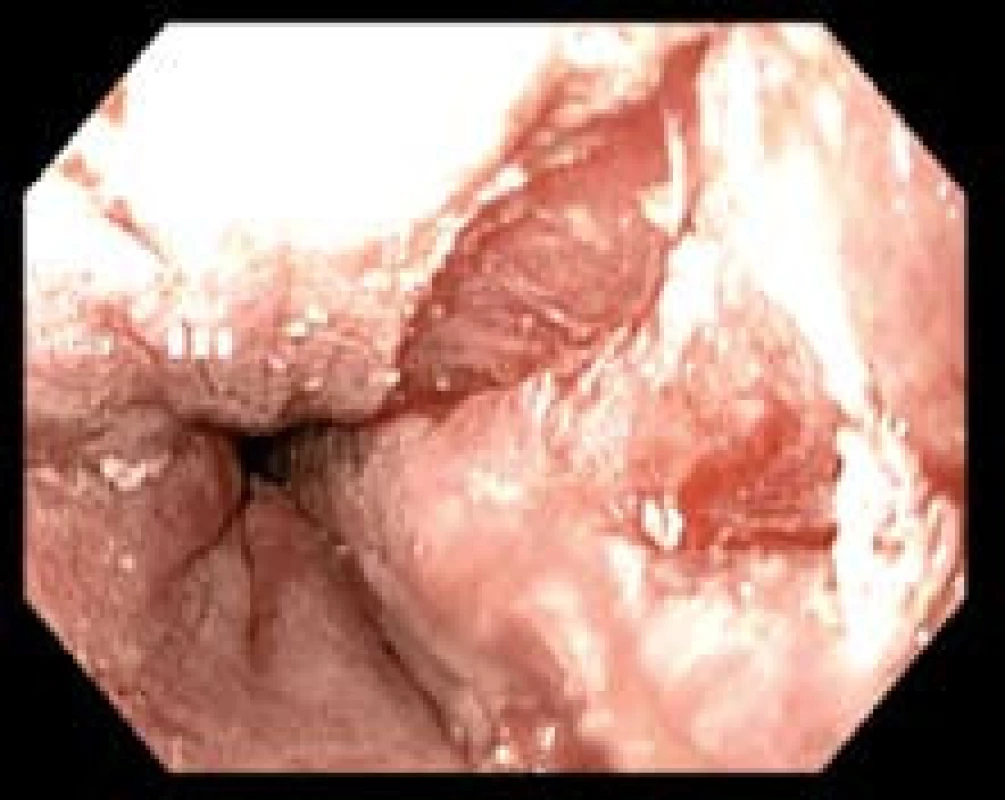
Obr. 5. Endoskopická kontrola po dvou etapách endoskopického ošetření, zbytkový jazýček a ostrůvky Barrettova jícnu s nepravidelnou strukturou v NBI zobrazení. Fig. 5. Residual Barrett’s mucosa with irregular pattern in NBI after two sessions of endoscopic therapy. 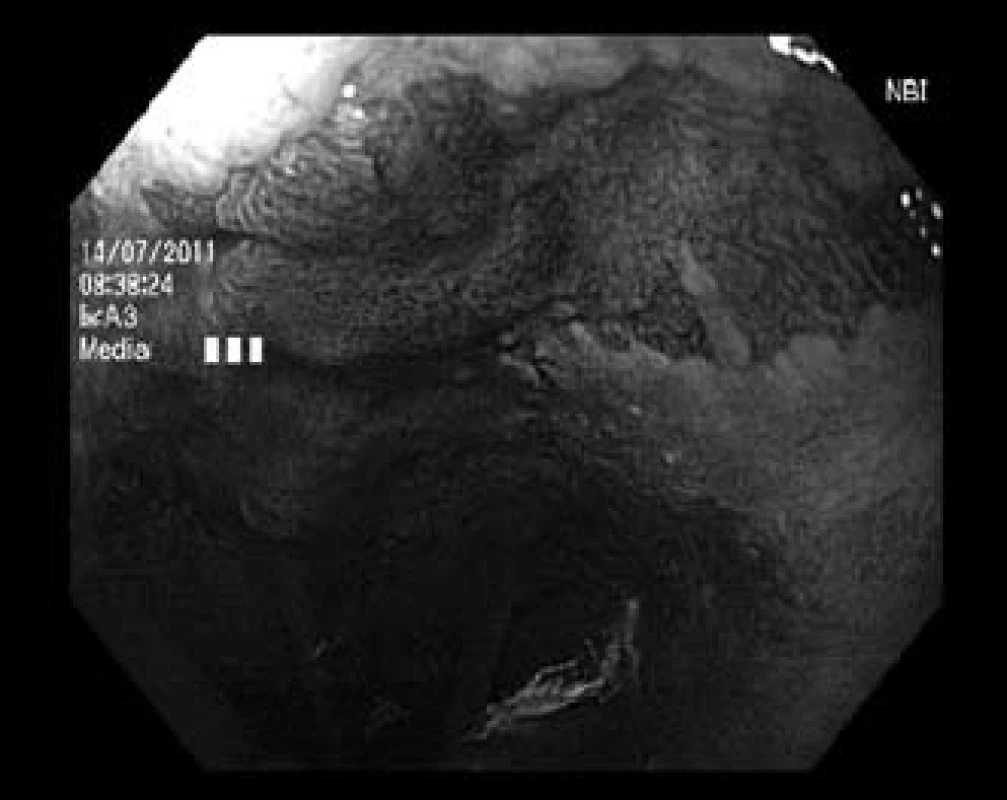
Obr. 6. Resekční plocha po druhé etapě EMR. Fig. 6. Resection zone after the second session of EMR 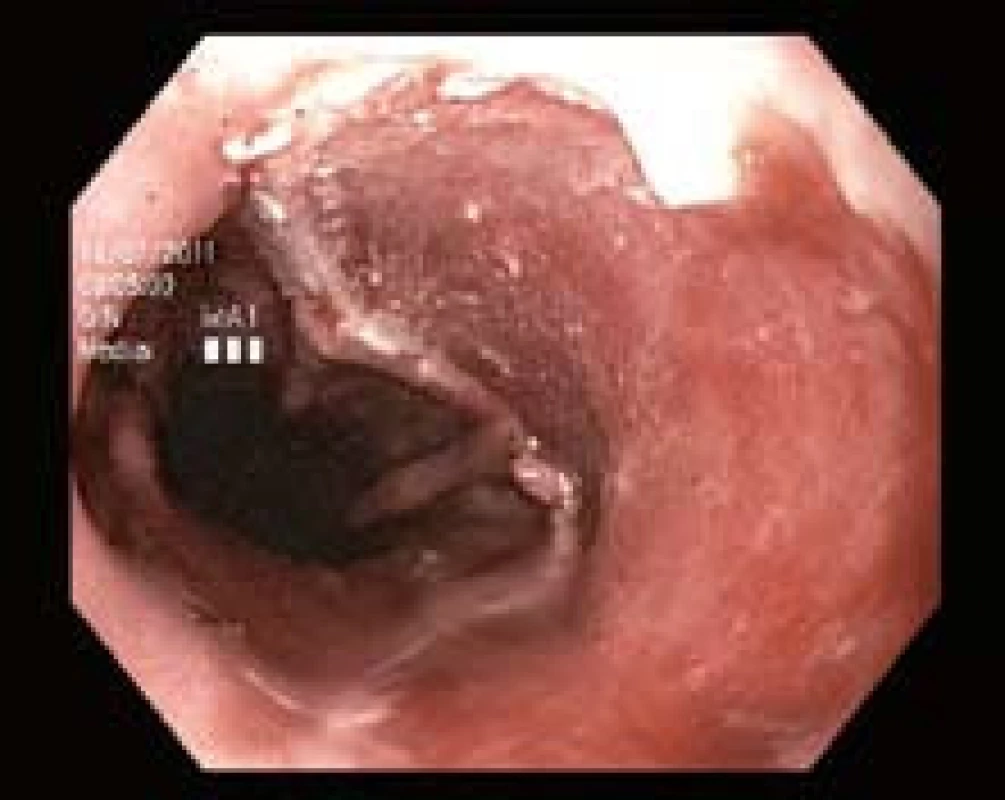
Obr. 7. Druhá etapa RFA s použitím sondy HALO 90. Fig. 7. Second session of RFA using the HALO 90 probe. 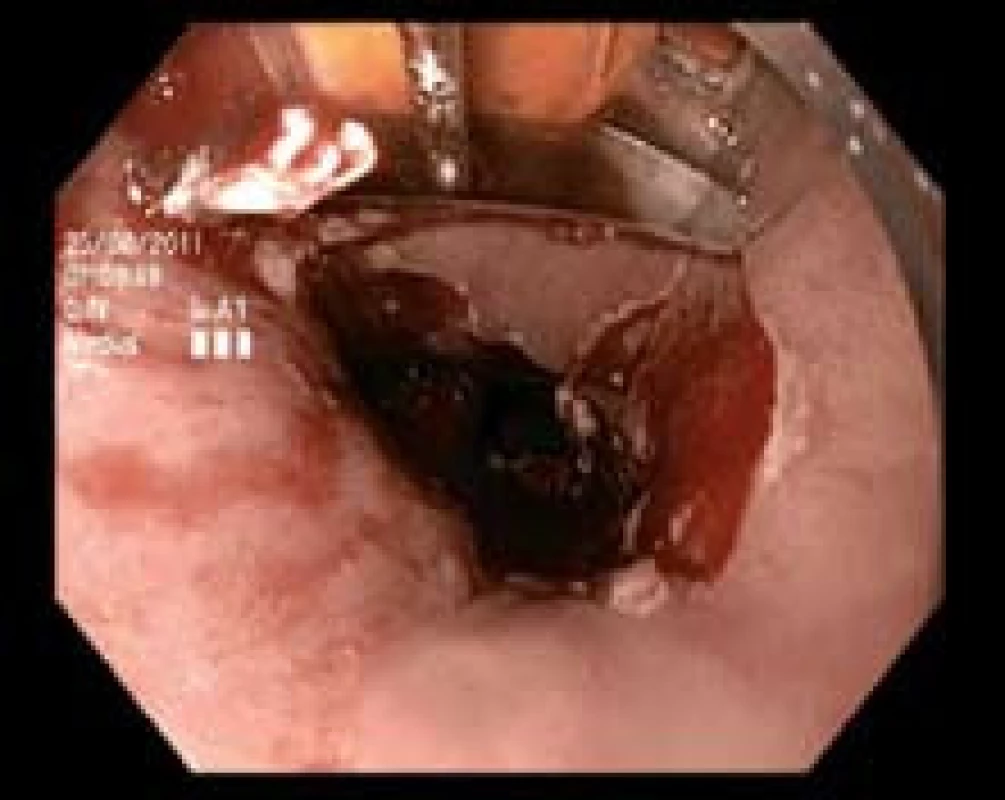
S odstupem jsme při endoskopické kontrole konstatovali kompletní eradikaci jak neoplazie, tak Barrettova jícnu a nedošlo ani k rozvoji významné stenózy, jak by se možná dalo očekávat. Makroskopicky i histologicky příznivý stav (absence intestinální metaplazie i dysplazie) trvá nyní dva roky po ukončení léčby (obr. 8). Mezitím došlo díky abstinenci pacienta ke kompenzaci jaterního onemocnění (aktuálně bez ascitu a bez portální hypertenze). Vyšetření endosonografické a CT v současnosti neprokazuje žádné známky recidivy či generalizace onemocnění.
Obr. 8. Výsledný efekt po endoskopické léčbě – v NBI (A) a v bílém světle (B). Eradikace neoplazie i Barrettova jícnu. Fig. 8. Final endoscopic view after the endoscopic therapy – NBI (A) and white light (B). Eradication of both – neoplasia and Barrett’s esophagus. 
Pacienta pravidelně sledujeme (endoskopické a UZ kontroly) nejen stran jícnového, ale též jaterního onemocnění. Subjektivně je pacient prost jakýchkoli potíží a je léčen pouze ezomeprazolem 2 × 20 mg.
Diskuze
V uvedené kazuistice jsme prezentovali úspěšnou endoskopickou léčbu makroskopicky i mikroskopicky pokročilého adenokarcinomu jícnu. Navzdory pokročilosti, která by u pacienta bez významných komorbidit vedla nejspíše přímo k indikaci chirurgického řešení i bez jasného potvrzení adenokarcinomu v bioptických vzorcích, se nám podařilo ve velmi krátké době odstranit endoskopicky nejen nádor, ale i v okolí přítomný Barrettův jícen.
Na dané kazuistice lze zdůraznit následující:
- 1. Rozhodování v multidisciplinárním týmu. Byli to právě hrudní chirurgové, kteří sami zdůraznili rizikovost ezofagektomie u pacientů s jaterní cirhózou a předpokládanou portální hypertenzí. Dle některých studií byla uváděna mortalita pacientů s jaterní cirhózou operovaných pro karcinom jícnu 17–30 %, a to zejména na vrub obtížně kontrolovatelného ascitu, velkých perioperačních krevních ztrát nebo téměř vždy fatálního hepatorenálního syndromu či trombózy portální žíly [3].
Velikost nádoru ani neumožňovala takticky vyčkat na „kompenzaci“ jaterního onemocnění (která u pacienta sice nastala, ale nemuselo tomu tak být).
- 2. Recentní review retrospektivních studií zabývající se otázkou volby strategie (endoskopická vs chirurgická) v léčbě časných neoplazií jícnu uvádí, že dle TNM klasifikace jsou tumory T1a jasně indikovány k primárně endoskopickému řešení, u T1b je doporučován chirurgický výkon [5]. Nevýhodou práce je fakt, že v terapeutickém doporučení nerozlišuje tumory s různou hloubkou submukózní invaze, přičemž pokročilost onemocnění se významně liší právě v závislosti na hloubce invaze do submukózy (sm1–3).
Přesnější analýzu podává německá studie z Wiesbadenu, dle jejíchž výsledků lze zvolit primárně endoskopickou léčbu s kurativním úmyslem i u pokročilejších tzv. „low-risk“ lézí, které jsou definované jako tumory s invazí maximálně do sm1, diferenciací nádoru G1–2, bez angio - a lymfangioinvaze. Tato kritéria splňoval i pacient v naší kazuistice. Dle výše zmiňované studie dosáhlo z 61 pacientů 53 (87 %) kompletní endoluminální remise, z nichž u jednoho pacienta byla během dispenzarizace (po jedenácti měsících) zachycena generalizace do lymfatických uzlin (1,9 %), u jednoho pacienta byl diagnostikován endoskopicky neresekabilní metachronní tumor se sm3 invazí (devět měsíců po endoskopické léčbě). Důležitým faktorem byla také velikost originální léze s výrazně lepší prognózou u lézí do 2 cm (90,3 % dosáhlo dlouhodobé remise oproti 76,7 % u lézí nad 2 cm či multifokálních) [5].
Endoskopická léčba s kurativním záměrem u časného adenokarcinomu se sm1 invazí se zdá být vhodná zejména proto, že jak chirurgické studie dokládají, riziko metastazování karcinomů se sm1 invazí do lymfatických uzlin je nízké (1 %) [6,7], a tedy nižší než morbidita a mortalita ezofagektomie s lymfadenektomií [8–10].
- 3. Rychlé hojení jícnu po předchozích endoskopických zákrocích. Standardně se doporučuje provádět endoskopické kontroly, event. další etapy léčby, cca šest týdnů po resekci a až tři měsíce po radiofrekvenční ablaci. U tohoto pacienta byly některé etapy léčby provedeny pouhé čtyři týdny po etapě předchozí, což překvapuje zejména u pacienta s cirhózou jater, kde bychom naopak očekávali pomalejší hojení. Lze tedy tvrdit, že i hojení po RFA nebo endoskopické resekci je individuální.
- 4. Na tomto případu jsme ukázali, že endoskopickou resekci a RFA lze u pacientů kombinovat v libovolném pořadí, tj. lze provádět endoskopickou resekci i po RFA. K endoskopické resekci se rozhodujeme vždy, pokud je léze (zbytkový ostrůvek apod.) technicky resekcí odstranitelná, neboť resekce s sebou přináší výhodu histopatologického hodnocení.
- 5. I takto velký tumor nemusí působit žádné dysfagické obtíže. Pacient je neudával ani při opakovaných dotazech ošetřujících lékařů. Průběh případu vede k úvaze, zda mohou být současná indikační omezení k radikální endoskopické léčbě časných neoplazií jícnu (tj. invaze slizniční) v budoucnosti rozšířena i na nádory pokročilejší. K tomu je zapotřebí pečlivě sledovat klinický osud všech pacientů s pokročilejšími nádory, kteří z nějakého důvodu nepodstoupili chirurgické řešení a byli léčeni endoskopicky.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
Doručeno: 23. 7. 2013
Přijato: 5. 8. 2013
MUDr. Zuzana Vacková
Klinika hepatogastroenterologie, IKEM
Vídeňská 1958/9, 140 21 Praha 4
vackova.zuz@gmail.com
Zdroje
1. Pouw RE, Wirths K, Eisendrath P et al. Efficacy of radiofrequency ablation combined with endoscopic resection for barrett's esophagus with early neoplasia. Clin Gastroenterol Hepatol 2010; 8(1): 23–29.
2. Spechler SJ, Sharma P, Souza RF et al. American Gastroenterological Association medical position statement on the management of Barrett's esophagus. Gastroenterology 2011; 140(3): 1084–1091.
3. Mariette C. Is there a place for esogastric cancer surgery in cirrhotic patients? Ann Surg Oncol 2008; 15(3): 680–682.
4. Alvarez Herrero L, Pouw RE, van Vilsteren FG et al. Risk of lymph node metastasis associated with deeper invasion by early adenocarcinoma of the esophagus and cardia: study based on endoscopic resection specimens. Endoscopy 2010; 42(12): 1030–1036.
5. Sgourakis G, Gockel I, Lang H. Endoscopic and surgical resection of T1a//T1b esophageal neoplasms: a systematic review. World J Gastroenterol 2013; 19(9): 1424–1437.
6. Manner H, Pech O, Heldmann Y et al. Efficacy, safety, and long-term results of endoscopic treatment for early stage adenocarcinoma of the esophagus with low-risk sm1 invasion. Clin Gastroenterol Hepatol 2013; 11(6): 630–635.
7. Westerterp M, Koppert LB, Buskens CJ et al. Outcome of surgical treatment for early adenocarcinoma of the esophagus or gastro-esophageal junction. Virchows Arch 2005; 446(5): 497–504.
8. Hölscher AH, Vallböhmer D, Bollschweiler E. Early Barrett's carcinoma of the esophagus. Ann Thorac Cardiovasc Surg 2008; 14(6): 347–354.
9. Williams VA, Watson TJ, Herbella FA et al. Esophagectomy for high grade dysplasia is safe, curative, and results in good alimentary outcome. J Gastrointest Surg 2007; 11(12): 1589–1597.
10. Rice TW. Pro: esophagectomy is the treatment of choice for high-grade dysplasia in Barrett's esophagus. Am J Gastroenterol 2006; 101(10): 2177–2179.
Štítky
Detská gastroenterológia Gastroenterológia a hepatológia Chirurgia všeobecná
Článek Kvíz – známá osobnostČlánek Manometrie jícnuČlánek Májové hepatologické dnyČlánek Správná odpověď na kvízČlánek Pentasa Sachet 2 g
Článok vyšiel v časopiseGastroenterologie a hepatologie
Najčítanejšie tento týždeň
2013 Číslo 4- Spasmolytický účinek metamizolu
- Těhotenství a idiopatické střevní záněty – terapie zlepšuje stav a je bezpečná
- Vliv těhotenství na klinickou aktivitu Crohnovy nemoci
- Medikace u IBD v těhotenství
- Adherence a kvalita života adolescentních pacientů s IBD
-
Všetky články tohto čísla
- Letní gastroenterologický koktejl
- Kvíz – známá osobnost
- Manometrie jícnu
- Vzácný typ achalázie jícnu III. typu řešený perorální endoskopickou myotomií (POEM)
- Biopsie nejsou dostatečné pro přesnou diagnostiku neoplazie u pacientů s Barrettovým jícnem
- Úspěšná endoskopická léčba makroskopicky pokročilého adenokarcinomu jícnu u rizikového pacienta
- Etiopatogeneze chronické pankreatitidy
- Inhibitory protonové pumpy: vedlejší účinky a interakce
- Experimentální model perianální píštěle na malém laboratorním zvířeti
- Guidelines for the administration of biological therapy in patients with inflammatory bowel diseases – the amendment to the 2nd editon
- Současnost a budoucnost v léčbě Crohnovy nemoci
- Ulcerózní kolitida komplikovaná tromboembolizmem a toxickým megakolon – existuje souvislost toxického megakolon s antikoagulační terapií?
- Léčba těžké ataky ulcerózní kolitidy – komentář ke kazuistice dr. Mokré
- Problém nemusí být tak jednoduchý, jak se na první pohled jeví – komentář k Doporučení ČGS pro podávání antiagregační terapie kyselinou acetylsalicylovou
- Májové hepatologické dny
- Ostrava Live Endoscopy (OLE) 2013
- Správná odpověď na kvíz
- Autodidaktický test: klinická a experimentální gastroenterologie
- Pentasa Sachet 2 g
- Gastroenterologie a hepatologie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Manometrie jícnu
- Pentasa Sachet 2 g
- Inhibitory protonové pumpy: vedlejší účinky a interakce
- Vzácný typ achalázie jícnu III. typu řešený perorální endoskopickou myotomií (POEM)
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy




