-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Poliomyelitis-like syndrom na podkladě klíšťové meningoencefalitidy
Poliomyelitis-like syndrome caused by tick-meningoencephalitis
Tick-born Central European encephalitis may be accompanied by myeloradiculitis symptoms in up to 5% of patients. We report a case of a 48-year old woman, who was at first hospitalized for unspecified meningitis, when all common neuroinfections were excluded – including tick encephalitis – and after improvement she was discharged home. One month later she was admitted at the department of neurology with severe tetraparesis, muscular pain, without sensory deficit. Diagnosis of myelopolyradiculitis with only motor neurons and anterior roots lesion was done according to clinical findings and EMG. MRI findings confirmed our diagnosis and titer antibodies against tick-encephalitis were considerably positive, though the woman was properly vaccinated. Two months later and after supportive medication and intensive rehabilitation the patient began to walk with support.
Key words:
Tick-born Central European encephalitis – myeloradiculitis – motor neuron lesion – EMG
Autori: E. Ehler; A. Novotná; M. Mrklovský *
Pôsobisko autorov: Neurologické oddělení Krajské nemocnice Pardubice ; RC, Společnost Multiscan, Krajské nemocnice Pardubice *
Vyšlo v časopise: Cesk Slov Neurol N 2007; 70/103(4): 420-423
Kategória: Kazuistika
Súhrn
Středoevropská klíšťová meningoencefalitida může být provázena myeloradikulitidou asi u 5 % nemocných. Autoři referují o 48leté ženě, která byla nejprve hospitalizována pro meningitidu, u níž nebyl určen původce, a to i přes rozsáhlé odběry na neurotropní infekce (včetně klíšťové meningoencefalitidy). Po zlepšení klinického stavu byla propuštěna domů. Po jednom měsíci byla znovu přijata na neurologické oddělení s těžkou tetraparézou, bolestmi svalů a bez poruch čití. Na podkladě klinického vyšetření a EMG byla stanovena diagnóza meningoradikulitidy s postižením motorických neuronů a předních kořenů. MRI nález potvrdil tuto naši diagnózu a nakonec se zjistily i zvýšené titry protilátek proti klíšťové meningoencefalitidě, ačkoliv byla tato žena řádně očkována. O dva měsíce později s podpůrnou medikamentózní léčbou a s intenzivní rehabilitací začala nemocná chodit v chodítku.
Klíčová slova:
klíšťová meningoencefalitis – myeloradiculitis – léze motorického neuronu – EMGÚvod
Ve střední Evropě je klíšťová meningoencefalitida (KME) závažným problémem, a to platí i pro mnohé oblasti České republiky. Regionálně dochází ke zvýšení incidence i k nárůstu komplikací. Letalita KME se udává od 0,5 % do 5 % a myelitické symptomy radikulitidy se vyskytují rovněž asi v 5 % [1]. Myeloradikulitidy jsou charakterizovány bolestmi a postižením pletencového svalstva – segmentů C5-6 na HK a L2-4 na DK [2]. Jen výjimečně se objevují generalizace této periferní motorické léze [1,3].
Kazuistika
48letá žena byla přijata na infekční oddělení pro několik dnů trvající subfebrilie a bolesti hlavy, kterým předcházelo krátké průjmové onemocnění. Bydlí sama na vesnici u lesa, chová kočky a drobná domácí zvířata, chodí často do lesa a letos si již odstranila velké množství klíšťat (asi 30). Proti KME byla řádně očkována (2 injekce v r.2005 a třetí na jaře 2006).
Laboratorní vyšetření (leukocyty 9,9, CK 0,83), RTG plic, oční vyšetření, MRI mozku a C úseku (včetně podání kontrastní látky) s normálním nálezem.
Na podkladě rozboru mozkomíšního moku (čirý, bezbarvý, lymfocyty 560/3, segmenty 48/3, bílkovina 1,08g/l, laktát 3,18) byl diagnostikován syndrom aseptické meningitidy či meningoencefalitidy. Původce této infekce však nebyl přesně určen. Přes infestaci mnoha klíšťaty byla serologie na KME negativní pro IgM a slabě pozitivní pro IgG (177 RU/ml) a současně v likvoru byly IgM negativní a IgG mírně pozitivní (127 RU/ml). Nález tedy odpovídal výsledkům při řádné vakcinaci proti KME. V moku byly negativní výsledky DNA na leptospiry. PCR HSV DNA v krvi a moku negativní, PCR enterovirů RNA v moku a krvi negativní. Krevní nátěr na ehrlichie negativní. Rovněž negativní byly testy na Borrelia Burgdorferi (titr hemaglutinačních protilátek, serologie v krvi a moku IgM i IgG, plazmid DNA v moku, genom DNA v moku a krvi, borelie nebyly nalezeny ani elektronovým mokroskopem v moku). Pouze v krvi byl zjištěn mírně pozitivní plazmid DNA borelií. Nemocná byla přeléčena K-PNC v infuzích (10 dnů), pak aplikován Pendepon, nato navázala kúra dezoxymykoinem (8 dnů). Současně podán aciklovir v infuzích a zpočátku i dexametazon infuzně. Ve zlepšeném stavu byla po 18 dnech hospitalizace propuštěna domů. Doma se zhoršily bolesti v ramenou, pažích i stehnech, objevily se progredující slabosti končetin, přestala chodit a nakonec jen lezla po čtyřech a nebyla se schopna sama posadit v posteli. V tomto stavu byla po měsíci přijata na neurologické oddělení KN Pardubice. V předchorobí léčena pro depresivní syndrom a vertebrogenní potíže, pro které byl před 3 lety přiznán invalidní důchod. Vystřídala mnoho zaměstnání a často pracovala se zvířaty (také na norčí farmě).
Při přijetí je v popředí slabost a unavitelnost, méně cení vlevo, hlavu jen krátce nadzvedne nad podložku, HK padají z navozených výdrží, posouvá je po přikrývce, při pokusu o zadržení HK z výdržové polohy levou lopatku rotuje zevně a vpravo silně odstává vnitřní okraj lopatky, stisk oboustranně velmi slabý, špetku svede, LDK krátce udrží ve flexích, PDK ihned padá, svede pohyby na akru DK malou silou, neposadí se sama na posteli, palpační bolestivost svalů včetně bolestivé kontrakce svalových snopců pod prsty lékaře, nejsou sfinkterové poruchy, RRC5-8 ve stopě, L2-S2 velmi nízké, plantární rr. +, nejsou poruchy čití, vibrační čití 7/8, 168 cm/55 kg.
Pomocná vyšetření
V krvi: kreatinkináza 2,30; leukocyty 11,0; segmenty 0,72; volný myoglobin v séru 38 mg/l (25-72); v moči 4 mg/l (norma do 300)
Mozkomíšní mok: čirý, bezbarvý, bílkovina 1,07 g/l; laktát 1,92 mml/l; lymfocyty 34/3; segmenty 0
MRI mozku (včetně podání KL): nově dvě v T2 hyperintenzitní ložiska v bílé hmotě, která se nesytila kontrastní látkou
EMG: Nižší amplitudy CMAP (sumačních svalových potenciálů) s mírně prodlouženou distální latencí, bez snížení vedení a bez bloků vedení na motorických vláknech, normální nález na senzitivní neurografii (tab). V popředí patologického nálezu byl četný výskyt fibrilací a pozitivních vln ve všech vyšetřených svalech s nevelkou přítomnosti fascikulací a změnami MUP (jak užší, nižší a rychle pálící, tak i polyfazické a vyšší). Výrazný byl nález na F-vlnách – delší minimální latence, větší rozptyl a nižší stabilita. Nález svědčil pro neurogenní lézi s lokalizací v oblasti motoneuronů předních rohů míšních i předních kořenů (F-vlny, fibrilace a rovněž fascikulace). Vzhledem ke změnám MUP (jak úzké rychle pálící, tak i vysoké a polyfazické) nebylo možno vyloučit myogenní složku a na podkladě EMG byla doporučena biopsie svalu (typu myozitida s inkluzními tělísky) a MRI celé míchy se zaměřením na přední rohy míšní a kořeny.
Biopsie m. vastus lateralis vpravo: neurogenní atrofie svalových vláken, hnízdovitá. Nebyly nalezeny zánětlivé změny ani vakuoly ve svalových buňkách.
MRI C-Th-L míchy: myelopatie s postižením předních rohů míšních a výrazné ztluštění pouze předních kořenů míšních (zejména v LS úseku) (obr. 1)
Obr. 1a. T1 vážený axiální obraz v úrovni míšního konu po podání kontrastní látky intravenózně. Opacifikující se mírně ztluštělé kořeny kaudy vpředu, bez nodularit. 
Obr. 1b. T2 vážený axiální obraz v úrovni míšního konu. Odstupující přední kořeny kaudy jsou mírně ztluštělé. Diskrétní zvýšení signálu v předních rozích. 
Testy na neurotropní viry nakonec potvrdily naši diagnózu KME (v likvoru IgM i IgG pozitivní -198 RU/ml, v séru IgM pozitivní a IgG silně pozitivní - >200 RU/ml). Odběry na adenoviry (KFR Ig), Mycoplasma pn. (IgM,IgG), příušnice (IgM), RRR, HIV s negativními výsledky. Odběry na herpetické viry (HSV 1 : 2 IgM pozitivní, 1,5 Index, HSV 1 : 2 IgG pozitivní, 3,0 Index, příušnice IgG pozitivní 71 u/ml). Po konzultacích s infekcionisty jsme již další odběry na borelie neprováděli.
Průběh
Vzhledem k nálezu v mozkomíšním moku jsme nemocnou ihned po přijetí přeléčili cefalosporinovým antibiotikem III. generace (cefriaxonem) intravenózně 2x2 g po dobu 10 dnů a současně jsme intravenózně podali celkem 3,5 g metylprednisolonu. Prvých 10 dnů ještě slabost značně progredovala, i když se bolesti svalů zmírnily. Po laboratorním potvrzení KME jsme pokračovali v podpůrné medikamentózní léčbě a zintenzivnila se rehabilitace. Po 3 týdnech začaly slabost a únavnost trvale ustupovat. Po 2 měsících od přijetí je nemocná schopná samostatné chůze v chodítku a již obsluhuje mobilní telefon.
Diskuse
Asi v 5 % případů KME dochází k postižení míchy, míšních kořenů a hlavových nervů. Mnozí autoři zdůrazňují, že u myelitických forem KME dochází častěji k poruše ventilace. U nemocných s parézou pletence pažního a paže je větší pravděpodobnost rozvoje parézy bránice, která se projevuje sníženou vitální kapacitou. Tito nemocní mají rovněž horší prognózu jak ve smyslu úpravy paréz, tak mají vyšší mortalitu [1,3]. U naší nemocné se rozvinuly těžké parézy HK s maximem pro pletencové svaly, avšak nebyla přítomna ani paréza bránice (dle RTG plic) a ventilační funkce byly po celou dobu těžkého paretického stádia velmi dobré (denní měření vitální kapacity spirometrem – vždy více než 3 litry).
V diferenciální diagnostice této 6 týdnů progredující asymetrické tetraparézy s maximem ve svalech pletenců je v popředí poliomyelitis. Přestože byla v naší republice poliomyelitis eradikována, je nutno na ni v diferenciálně diagnostických úvahách pomyslet. Klinicky se nedá spolehlivě odlišit od jiných poliomyelitis-like syndromů [4-6]. Infekce jinými enteroviry však mohou vést k rozvoji těchto syndromů, proto je nezbytný pečlivý odběr anamnézy včetně cílených dotazů na zvracení, průjmy a jiné gastrointestinální příznaky. Mezi další nemoci v diferenciální diagnostice patří axonální forma akutní polyradikuloneuritidy (rychlý rozvoj, proteino-cytologická disociace v likvoru, postižení citlivosti), neuroborelióza (nález v moku, poruchy čití, nález protilátek), akutní motorické neuropatie (EMG, bloky vedení) a myasthenia gravis (EMG, protilátky)[1,7,8]. U naší nemocné jsme nejprve vyloučili spoluúčast myogenní (výrazné bolesti svalstva a dvojí typ MUP v EMG). Vzhledem k rozvoji klinického obrazu a EMG nálezu (motoneurony předních rohů míšních, motorické kořeny, lehká léze n.VII.vlevo) jsme v prvé řadě měli podezření na KME, a to přesto, že v akutní fázi meningoencefalitidy vyšly protilátky v séru i likvoru negativnía a že nemocná byla očkována (dvě dávky v r. 2005 a třetí na jaře 2006 – tedy asi 4-5 měsíců před začátkem onemocnění). Rovněž nález v likvoru (mírně pozitivní IgG při negativním IgM) svědčil pro přítomnost aktivní imunizace. Naše diagnóza myeloradikulitidy v rámci KME byla potvrzena nálezem potilátek v moku i krvi.
Tab. 1. Motorická a senzitivní neurografie. 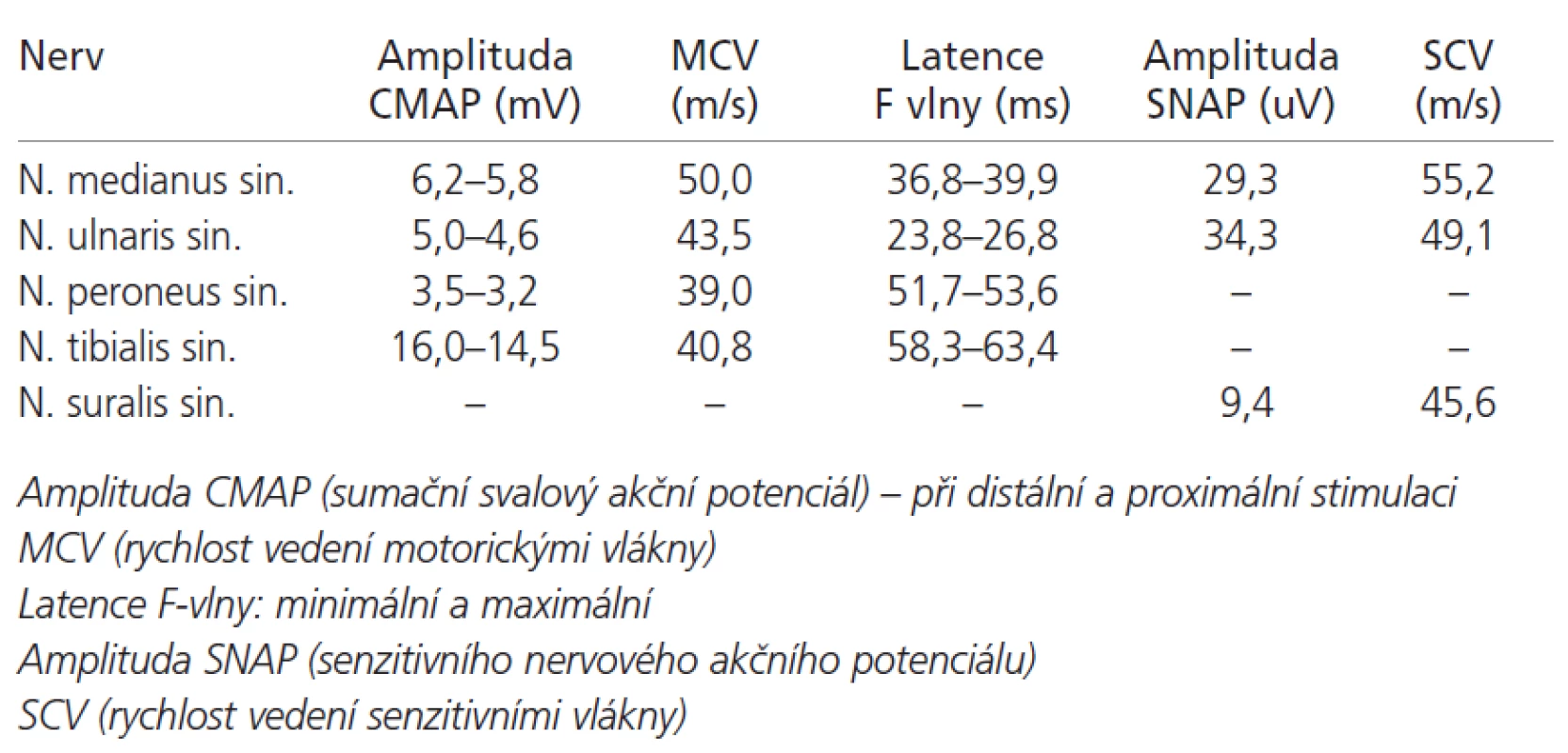
Aktivní imunoprofylaxe spočívá v podání inaktivované virové vakcíny ve 3 dávkách během několika měsíců a s revakcinací každé 3 roky [2]. Na podkladě stanovení hladiny protilátek (pomocí dvou různých ELISA systémů) byla prokázána nepřítomnost protilátek ve 3 letech po ukončení vakcinace pouze u 1 % nemocných mladších 50 let a u 6 % nad 50 let. Ve čtvrtém roce již stoupá podíl očkovaných osob s nepřítomností protilátek o 6-7 %. Revakcinace každé 3 roky je tedy nezbytná [9].
V lokalizaci postižené struktury pomocí EMG se většinou udává, že nález fibrilací a pozitivních vln v kombinaci s fascikulacemi, a to při normálním nálezu na periferních nervech nakonec svědčí pro selektivní postižení motoneuronů [5,7,8]. Je problémem určit současné postižení motoneuronů a předních kořenů. Na postižení předních kořenů jsme u naší nemocné usuzovali z prodloužené minimální latence F-vln, většího rozdílu minimální a maximální latence i z nižší stability F-vln. MRI vyšetření míchy tuto námi stanovenou lokalizaci postižené struktury potvrdilo [10,11].
Přijato k recenzi: 17. 1. 2007
Přijato do tisku: 22. 2. 2007
doc. MUDr. Edvard Ehler, CSc.
Neurologické oddělení
Krajská nemocnice Pardubice
Kyjevská 44, 532 03
tel. +420 466 014 701
fax +420 466 014 702
e-mail: ehler@nem.pce.cz
Zdroje
1. Schellinger PD, Schmutzhard E, Fiebach JB et al. Poliomyelitic-like illness in central European encephalitis. Neurology 2000;55 : 299–302.
2. Doutlík S. Encefalitida klíšťová evropská. In: Horký K. Lékařské repetitorium. Praha: Galén 2003 : 133–134.
3. Pongratz D, Spatz R. Infektiös-entzündliche Erkrankungen. In: Bernsmeier A, Schrader A, Struppler A.(eds) Differentialdiagnose neurologischer Krankheitsbilder. Stuttgard-New York: Georg Thieme Verlag 1984 : 3.1–3.39.
4. Logina I, Krumina A, Karelis G et al. Clinical features of double infection with tick-borne encephalitis and Lyme borreliosis transmitted by tick bite. JNNP 2006; 77 : 1350–1353.
5. Marx A, Glass JD, Sutter RW. Differential diagnosis of acute flaccid paralysis and its role in poliomyelitis surveillance. Epidem Rev 2000; 22 : 298–316.
6. http://www.neuro.wustl.edu/neuromuscular
7. Oh SJ. Principles of clinical electromyography. Case studies. Baltimore: Williams&Wilkins 1998.
8. Gorson KC, Ropper AH. Nonpoliovirus poliomyelitis simulating Guillain-Barré syndrome. Arch Neurol 2001;58 : 1460–1464.
9. Rendi-Wagner P, Kundi M, Zent O et al. Persistence of protective immunity following vaccination against tick-borne encephalitis – longer than expected? Vaccine 2004; 22 : 2743–2749.
10. Kollmeier M, Hagemann G, Kunze A et al. Differenzialdiagnostische Hürden bei der FSME-induzierten Polyradikulitis. Der Nervenarzt 2002; 73 : 1191–1194.
11. Beer S, Brune N, Kesselring J. Detection of anterior horn lesions by MRI in central European tick-borne encephalomyelitis. J Neurol 1999; 246 : 1169–1171.
Štítky
Detská neurológia Neurochirurgia Neurológia
Článok vyšiel v časopiseČeská a slovenská neurologie a neurochirurgie
Najčítanejšie tento týždeň
2007 Číslo 4- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Neuromultivit v terapii neuropatií, neuritid a neuralgií u dospělých pacientů
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
- CIDP: epidemiológia, klinický obraz a diagnostika v kocke
-
Všetky články tohto čísla
- Cervikální dystonie
- Repetitivní transkraniální magnetická stimulace a chronický subjektivní nonvibrační tinnitus
- Hladina D-dimerů u pacientů s akutní ischemickou cévní mozkovu příhodou
- Komentář k pilotní studii autorů D. Školoudíka et al. Změny kognitivních funkcí u pacientů s akutní cévní mozkovou příhodou testovaných pomocí Mini-Mental State Examination (MMSE) a Clock Drawing Test (CDT)
- Změny kognitivních funkcí u pacientů s akutní cévní mozkovou příhodou testovaných pomocí Mini-Mental State Examination a Clock Drawing Test
- Dekompresní kraniektomie jako léčba pro krysí model „maligního“ infarktu střední mozkové tepny
- Korelace mezi indexem IgG a oligoklonálními pásy při CSF vyšetření u pacientů s roztroušenou sklerózou
- Svalová biopsie u myotonické dystrofie v éře molekulární genetiky
- Chirurgická léčba hormonálně aktivních adenomů hypofýzy
- Analýza 1 775 pacientů léčených pro trigeminální neuralgii perkutánní radiofrekvenční rizotomií
- Ovlivnění exprese mRNA genu SMN2 inhibitory histonových deacetyláz a jejich vliv na fenotyp spinální svalové atrofie I. a II. typu
- Komentář ke článku Balcer LJ, Galetta SL, Calabresi PA et al. Natalizumab reduces visual loss in patiens with relapsing multiple sclerosis. Neurology 2007; 68: 1299–1304.
- Poliomyelitis-like syndrom na podkladě klíšťové meningoencefalitidy
- Satelitní anatomický worhshop Transtemporal approaches
- Trombóza esovitého splavu – současný pohled na diagnostiku a léčbu
- Léčba spánkové apnoe malých dětí dvojúrovňovým přetlakem v dýchacích cestách
- Polykací obtíže u difuzní idiopatické kostní hyperostózy
- Hennerici MG, Daffertshofer M, Caplan LR, Szabo K (Eds). Case Studies in Stroke. Common and Uncommon Presentations. Cambridge: Cambridge University Press 2007. 272 p. ISBN 0-521-67367-4.
- Lze bez pochybností interpretovat výsledky lumbálního infuzního testu?
- Zpráva z 8. sjezdu Evropské společnosti báze lební
-
Analýza dat v neurologii. IV.
Variabilita měření není vždy „chyba“ - Webové okénko
- XVIII. neuromuskulární sympozium
- Česká a slovenská neurologie a neurochirurgie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Cervikální dystonie
- Hladina D-dimerů u pacientů s akutní ischemickou cévní mozkovu příhodou
- Trombóza esovitého splavu – současný pohled na diagnostiku a léčbu
- Repetitivní transkraniální magnetická stimulace a chronický subjektivní nonvibrační tinnitus
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



