-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Praktický prístup k manažmentu monosymptomatickej nočnej enurézy
Practical and rational approach to the management of monosymptomatic enuresis
Nocturnal enuresis (NE) is a common condition in childhood. Aim of this article is to present a practical and rational approach to diagnosis and management NE in primary and secondary pediatric care. This approach is connected by higher efficacy and is based on consensual guidelines of the International Children's Continence Society (ICCS), the authors´ own clinical experiences and their mutual discussion. Enuresis can be on the basis of anamnestic and physical examination divided into monosymptomatic and non-monosymptomatic forms. In the monosymptomatic form, additional evaluation of functional bladder capacity and amount of nocturnal dieresis provide important information for rational selection of evidence based treatment modalities (enuretic alarm versus desmopressin). Non-monosymptomatic enuresis in children is usually connected with bladder dysfunction, in these cases it is suggested to start treatment of nocturnal enuresis only after the daytime complaints were solved. Analysis of non-monosymptomatic enuresis is not a topic of this article, diagnosis and treatment in these patients is in the competence of specialized enuretic centers.
KEY WORDS:
nocturnal enuresis, monosymptomatic, diagnosis, treatment
Autori: L. Kovács; J. Gut
Pôsobisko autorov: Oddelení pediatrie, Nemocnice Česká Lipa ; Detská klinika, Lekárska fakulta Univerzity Komenského a DFNsP, Bratislava
Vyšlo v časopise: Čes-slov Pediat 2017; 72 (2): 109-116.
Kategória: Dětská nefrologie - 2.část
Súhrn
Nočná enuréza (NE) je bežný stav v detskom veku. Cieľom tohto článku je uviesť praktický a racionálny postup diagnostiky a manažmentu NE pre potreby primárnej a sekundárnej pediatrickej starostlivosti. Uvedený postup je spojený s vyšším úspechom v porovnaní s tradičnou klinickou praxou. Opiera sa o konsenzuálne odporúčania Medzinárodnej spoločnosti detskej kontinencie (International Children's Continence Society, ICCS), osobné skúsenosti a vzájomné diskusie autorov príspevku. NE je možné na základe anamnézy a vyšetrenia rozdeliť na monosymptomatickú a ne-monosymptomatickú formu. Porovnaním funkčnej kapacity močového mechúra a nočnej diurézy sa získajú cenné informácie pre spresnenie diagnostiky a racionálnu voľbu liečebnej metódy. V súčasnosti existujú dve hlavné terapeutické modality pre monosymptomatickú enurézu – enuretický alarm a desmopresín, oba sú odporúčané na najvyššej úrovni dôkazov A1. Ne-monosymptomatická enuréza je u detí zvyčajne spojená s dysfunkciou močového mechúra. V týchto prípadoch sa odporúča začať liečbu NE až po stabilizácii alebo odstránení denných problémov. Diagnostika a liečba ne-monosymptomatickej enurézy je v kompetencii špecifických enuretických centier a nie je predmetom daného článku.
KĽÚČOVÉ SLOVÁ:
nočná enuréza, monosymptomatická, diagnostika, liečbaÚVOD
Nočná enuréza (NE, pre definíciu pozri tab. 1) je bežný problém po celom svete [1, 2]. U veľkej časti postihnutých detí je spojená s pocitom hanby a výraznými emočnými problémami a bola dlho považovaná za akési spoločenské “tabu” nielen pre nich a ich rodiny, ale aj pre celý medicínsky svet.
Tab. 1. Definície pojmov podľa Medzinárodnej spoločnosti detskej kontinencie (ICCS). 
(Kompletná odporúčaná terminológia bola publikovaná v článku ICCS v roku 2006 [8]). Snahy o zmenu takéhoto vnímania sťažuje, že informácie o enuréze, ktoré sú voľne dostupné v médiách či na internete, sú často nepresné a protichodné. Z druhej strany väčšina overených klinických odporúčaní a gajdlajnov sa publikovala vo vysoko špecializovaných odborných časopisoch, ktoré sú ťažko prístupné pre lekárov primárnej a sekundárnej starostlivosti ako aj pre laickú verejnosť [3, 4, 5, 6, 7].
Cieľom tohto článku je prezentovať praktický a racionálny postup diagnostiky a manažmentu monosymptomatickej nočnej enurézy. Uvedený postup vychádza z konsenzuálnych odporúčaní Medzinárodnej spoločnosti detskej kontinencie (International Children‘s Continence Society, ICCS) [5, 8], diskusie s vedúcimi medzinárodnými odborníkmi v danej oblasti a tiež z vlastnej empirickej skúsenosti oboch autorov. Konečným zámerom článku je demystifikovať problematiku enurézy, poskytnúť aktuálne informácie lekárom a cez nich aj postihnutým rodinám, zrušiť dezinformácie a falošné indikácie z neoverených zdrojov a vymedziť odporúčania na dôkazmi potvrdené stratégie.
ZÁKLADNÉ INFORMÁCIE
Epidemiológia
Závažné nočné pomočovanie môže pretrvávať až u 25 % štvorročných a u 10 % sedemročných detí. Častejšie sa vyskytuje u chlapcov než u dievčat, hlavne v mladšom veku. Považuje sa za benígny problém, ktorý zvyčajne spontánne ustúpi. Ak však závažná enuréza pretrváva aj po siedmom roku života, tak je jej spontánny ústup už menej pravdepodobný a stav si vyžaduje špecifickú liečbu [7].
Definície pojmov
Nepresnosť odbornej terminológie v oblasti NE bola v minulosti častou príčinou nejasností a nedorozumení, aj medzi odborníkmi. Na riešenie tejto situácie vypracovala ICCS jednotnú, štandardizovanú terminológiu, ktorá sa aplikuje aj v danom článku (kľúčové definície sú uvedené v tab. 1) [5, 8].
Pomočovanie je psychická záťaž pre dieťa a jeho rodinu. Podľa všeobecného konsenzu môžu hrať psychologické faktory (ako napr. rozvod rodičov, úmrtie v rodine, šikanovanie dieťaťa v škole, atď.) významnú úlohu vo vzniku tzv. sekundárnej enurézy (tab. 1). Nepotvrdila sa však vedúca úloha psychogénnych podnetov v patogenéze primárnej nočnej enurézy, ktorá pretrváva od narodenia bez dlhšej suchej pauzy. V týchto prípadoch sú omnoho dôležitejšie psychologické následky z pretrvávajúceho pomočovania. U detí, ktoré nedosiahli nočnú suchosť ani do 7. roku života, sa psychické ťažkosti prejavia pocitom nízkeho sebahodnotenia, pričom po úspešnej liečbe a ústupe enurézy sa sebahodnotenie pacienta promptne upraví [9, 10].
ETIOLÓGIA A PATOGENÉZA ENURÉZY
Etiológia NE je komplexná, v jej patofyziológii hrajú úlohu mnohé faktory. Pozitívna rodinná anamnéza až v dvoch tretinách prípadov poukazuje na dôležitosť hereditárnej, genetickej zložky [11].
Nekontrolovaná NE u detí sa všeobecne vysvetľuje nesúladom medzi objemom nočnej diurézy a funkčnou kapacitou močového mechúra [2, 12]. Určitú úlohu môže hrať aj zvýšený prah budenia sa, ale význam tohto faktora nebol zatiaľ spoľahlivo potvrdený. V zhode s predpokladanou patogenézou sa zvyčajne odlišujú nasledovné hlavné klinické typy nočnej enurézy:
- Polyurický typ sa charakterizuje nočnou polyúriou, nízkou plazmatickou koncentráciou vazopresínu v noci, zníženou osmolalitou nočných porcií moču (pravdepodobne aj priaznivou odpoveďou na liečbu desmopresínom) [13].
- „Mechúrový typ“ sa charakterizuje nočnou enurézou spojenou s hyperaktivitou a zníženou funkčnou kapacitou močového mechúra (treba pripomenúť, že symptómy tohto typu sa môžu aspoň čiastočne zhodovať s príznakmi pacientov s ne-monosymptomatickou NE). Typickou charakteristikou „mechúrového typu“ je výborná terapeutická účinnosť enuretického alarmu resp. liekov s anticholinergickým pôsobením, kým odpoveď na podávanie desmopresínu býva nedostatočná alebo žiadna [14].
- Zmiešaný typ. Okrem uvedených hraničných typov je možná aj ich kombinácia, ktorá sa charakterizuje nočnou polyúriou spolu so zníženou funkčnou kapacitou mechúra. Tento typ si zvyčajne vyžaduje kombinovanú liečbu [15].
Ozajstný pomer výskytu jednotlivých typov enurézy (polyurický resp. „mechúrový“) v neselektovanej skupine pacientov nie je presne známy. Avšak podľa názoru špecializovaných centier môže byť parciálny podiel polyurického typu v skutočnosti podstatne nižší, než sa to zvykne udávať.
AKO PRISTÚPIŤ K DIEŤAŤU S NOČNOU ENURÉZOU?
Rôzne prístupy lekárov k manažmentu nočnej enurézy sa dajú zjednodušene zhrnúť do troch kategórii:
- Prístup „počkajme a uvidíme“. Podľa všeobecného konsenzu sa aktívna liečba odporúča u detí starších ako 5–6 rokov so závažnou enurézou, ak deti a ich rodičia žiadajú o pomoc a sú dostatočne motivovaní dodržiavať terapeutické pokyny. U väčšiny mladších deti sú na zvládnutie stavu zvyčajne dostatočné už režimové opatrenia. U detí starších ako 7 rokov je už spontánny ústup závažnej enurézy menej pravdepodobný [16], preto nie je v týchto prípadoch prístup „počkajme a uvidíme“ už obhájiteľný.
- Prístup “pokus – omyl” je najviac rozšírený a v súčasnosti v primárnej starostlivosti je skôr pravidlom ako výnimkou. Nedostatočné pátranie po patogenéze enurézy a/alebo aplikácia rôznych dôkazmi neoverených terapeutických modalít sú však spojené s vyšším rizikom zlyhania liečby [15]. Neúspech liečby zvyšuje frustráciu rodiny (aj lekárov) a môže mať nepriaznivý vplyv na psychiku dieťaťa. Pri tomto postupe nie je zanedbateľná ani strata času a finančných zdrojov z hľadiska rodiny aj poskytovateľa [17].
- Racionálny diagnostický a terapeutický prístup sa opiera o konsenzus expertov a je zárukou vyššej úspešnosti liečby. Jeho zásady sú uvedené v štandardizačnom dokumente ICCS [5]. Ako prvý krok sa odporúča, aby každý nový pacient bol primerane vyšetrený lekárom v záujme odlíšiť prípady monosymptomatickej resp. ne-monosymptomatickej enurézy. V prípade monosymptomatickej enurézy sa na základe výsledkov jednoduchého skríningového vyšetrenia (pozri ďalej) identifikuje jej typ a volí sa primeraná, racionálna stratégia liečby. Výhodou tohto postupu je, že umožňuje poskytnúť deťom a ich rodičom dôsledné informácie, vyvrátiť falošné odporúčania, rady a dezinformácie pochádzajúce z neoverených (najmä internetových) zdrojov a vymedziť odporúčania na dôkazmi podložené terapeutické stratégie.
VYŠETRENIE PACIENTA S ENURÉZOU
Uvedený vyšetrovací protokol si vyžaduje dve sedenia s pacientom, každé s trvaním asi 20 minút (vrátane vyšetrenia, indikovania terapie a eventuálne, v prípade potreby, poukázanie pacienta do špecializovaného enuretického centra). Skladá sa z limitovaného počtu vyšetrení esenciálnych zložiek diagnostického procesu (schéma 1).
Anamnéza má byť podrobná. Zber údajov zjednodušuje dotazník, ktorý upozorňuje lekára na základné informácie, na ktoré sa má pýtať. Prípadne môžu dotazník vyplniť rodičia pacienta, počas čakania na vyšetrenie v ambulancii. Analýza odpovedí typu „áno-nie“ umožňuje odlíšiť monosymptomatickú formu enurézy od jej ne-monosymptomatickej formy a tiež identifikovať komorbiditné faktory, ktoré môžu interferovať s účinnosťou terapie (kompletný dotazník je uvedený v tab. 2).
Tab. 2. Orientačný dotazník na určenie typu enurézy. Analýza odpovedí typu „áno-nie“ umožňuje odlíšiť monosymptomatickú formu enurézy od jej ne-monosymptomatickej formy a tiež identifikovať komorbiditné faktory, ktoré môžu interferovať s účinnosťou terapie. 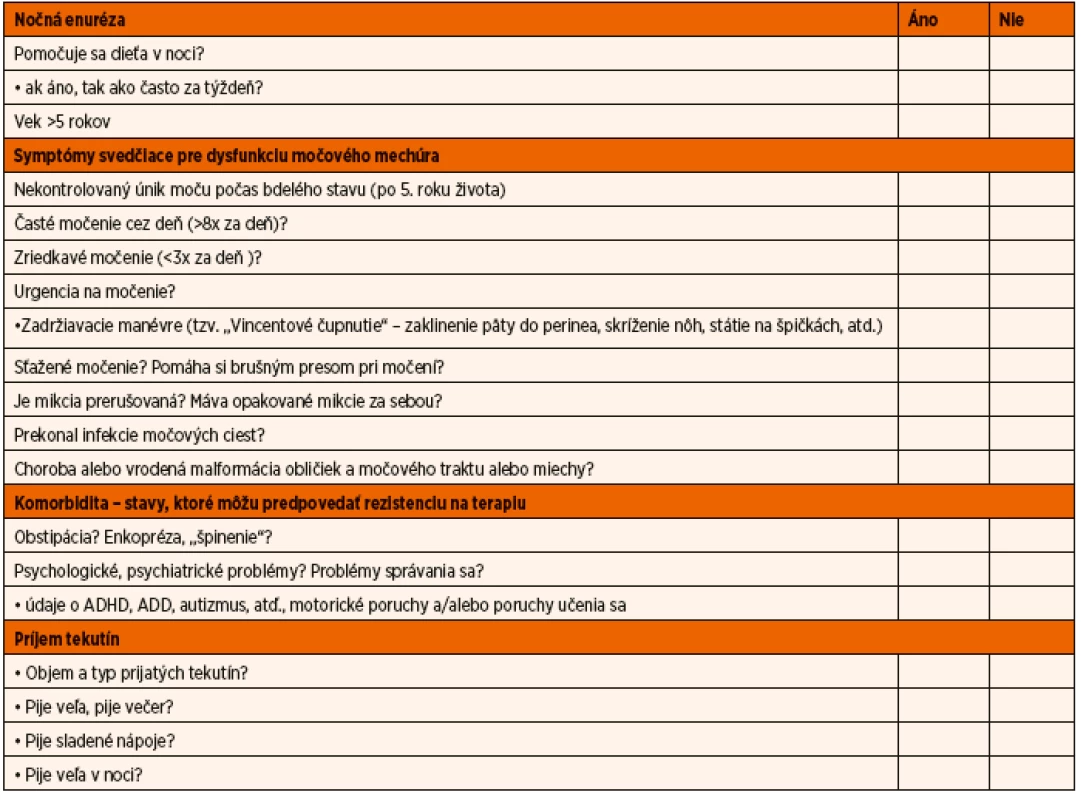
Fyzikálne vyšetrenie má byť dôkladné so špecifickým zameraním na:
- zaostávanie v raste resp. neprospievanie (môžu svedčiť pre inú základnú chorobu),
- vyšetrenie genitálu,
- inšpekciu lumbosakrálnej oblasti a identifikáciu symptómov, ktoré môžu byť asociované s myelodyspláziou a následným vývojom neurogénneho močového mechúra (napr. jamka, lipóm, koža so zvýšeným rastom vlasov, atď.),
- základné neurologické vyšetrenie.
Laboratórne a znázorňovacie vyšetrenia. Vyšetrenie moču testačnými papierikmi slúži ako skríning prítomnosti diabetes mellitus, infekcie močových ciest (leukocytúria, nitrity), hematúrie či proteinúrie. Vyšetrenie osmolality (alebo aspoň špecifickej hmotnosti) rannej porcii moču spolu s víkendovou pitnou/mikčnou kartou a hodnotením nočnej diurézy (pozri nižšie) dáva bližšiu predstavu o príčine enurézy.
Urodynamické vyšetrenie, röntgenové vyšetrenie ani cystoskopia nie je u pacientov s monosymptomatickou enurézou rutinne indikovaná.
Identifikácia vedúceho problému. Informácie, ktoré udávajú rodičia o frekvencii a objeme močenia u dieťaťa, často nie sú úplné a nie vždy sa zhodujú so skutočným stavom. ICCS preto odporúča identifikovať vedúci problém u pacientov s monosymptomatickou nočnou enurézou pomocou jednoduchého špecifického skríningu, ktorý sa skladá z určenia funkčnej kapacity močového mechúra a veľkosti nočnej diurézy a tiež z hodnotenia exkrečnej funkcie čriev (dôkazy na úrovni 3B) [18, 19, 20].
- Funkčná kapacita močového mechúra sa odhaduje na základe určenia objemu najväčšej mikcie počas 24-hodinového sledovania. Pre tieto účely má viesť pacient tzv. pitnú/mikčnú kartu za bežných domácich podmienok v priebehu dvoch dní, najlepšie počas víkendu (v sobotu a v nedeľu), kedy je dieťa doma s rodičmi, ktorí ho dokážu ľahko kontrolovať (tabuľka 3 ukazuje vzorový záznam a kritéria hodnotenia výsledkov). Karta zároveň poskytuje informáciu aj o celkovom počte mikcií za 24 hodín ako aj o možných zlozvykoch, ktoré môžu napodobňovať primárnu nočnú polyúriu, napr. neskoršie pitie väčšieho objemu tekutín večer pred spánkom, príjem väčšieho množstva sladených nápojov, atď.
- Nočná diuréza, teda objem moču, ktorý sa tvorí počas nočného spánku sa sleduje a zapisuje v priebehu 14 nasledujúcich nocí. Počas tohto obdobia sledovania má dieťa nosiť jednorazové absorpčné plienkové nohavičky („pampersky“), aby sa zachytil aj celý objem mimovoľného úniku moču počas „mokrých nocí“. Objem nočnej diurézy sa hodnotí vážením plienkových nohavíc na domácej kuchynskej váhe pred spánkom a potom opakovane ráno po zobudení sa. Ku kalkulovanej celkovej nočnej diuréze sa pripočíta aj objem prvej rannej mikcie vymočeného do zbernej nádoby (tabuľka 4 znázorňuje vzorový záznam a kritéria hodnotenia výsledkov). Tento postup môže byť náročný pri iniciálnom vyšetrení, je skôr odporúčaný pri hodnotení príčiny enurézy u pacientov rezistentných na iniciálnu terapiu.
Tab. 3. Záznam príjmu tekutín a vylučovania vody („denná pitná/mikčná karta“) vedená v priebehu dvoch dni, najlepšie počas víkendu. Pre kliniku sú z nej najdôležitejšie údaje o počte mikcií (zvyčajne má byť menej ako 8) a o maximálnom objeme mikcie. Mikčný objem sa považuje za abnormálne nízky resp. vysoký, ak je menej ako <65 % resp. viac ako >150 % veku primeranej očakávanej kapacite močového mechúra [6]. Očakávaná veku primeraná kapacita močového mechúra v mililitroch sa odhaduje podľa vzorca: [30 + (vek v rokoch x 30)]. ![Záznam príjmu tekutín a vylučovania vody („denná pitná/mikčná karta“) vedená v priebehu dvoch dni, najlepšie počas víkendu. Pre kliniku sú z nej najdôležitejšie údaje o počte mikcií (zvyčajne má byť menej ako 8) a o maximálnom objeme mikcie. Mikčný objem sa považuje za abnormálne nízky resp. vysoký, ak je menej ako <65 % resp. viac ako >150 % veku primeranej očakávanej kapacite močového mechúra [6]. Očakávaná veku primeraná kapacita močového mechúra v mililitroch sa odhaduje podľa vzorca: [30 + (vek v rokoch x 30)].](https://www.prelekara.sk/media/cache/resolve/media_object_image_small/media/image/3e68e0340d52605625dc12b0c2ef40b1.png)
Tab. 4. Určenie objemu nočnej diurézy u detí s nočnou enurézou. Objem moču, ktorý sa tvorí počas nočného spánku sa sleduje a zapisuje v priebehu 14 nasledujúcich nocí. Počas tohto obdobia sledovania má dieťa nosiť jednorazové absorpčné plienkové nohavičky („pampersky“). Objem nočnej diurézy sa hodnotí vážením plienkových nohavíc na domácej kuchynskej váhe pred spánkom a potom opakovane ráno po zobudení sa. Ku kalkulovanej celkovej nočnej diuréze sa pripočíta aj objem mikcie v noci (ak sa dieťa spontánne budí na močenie) a tiež objem prvej rannej mikcie vymočeného do zbernej nádoby. 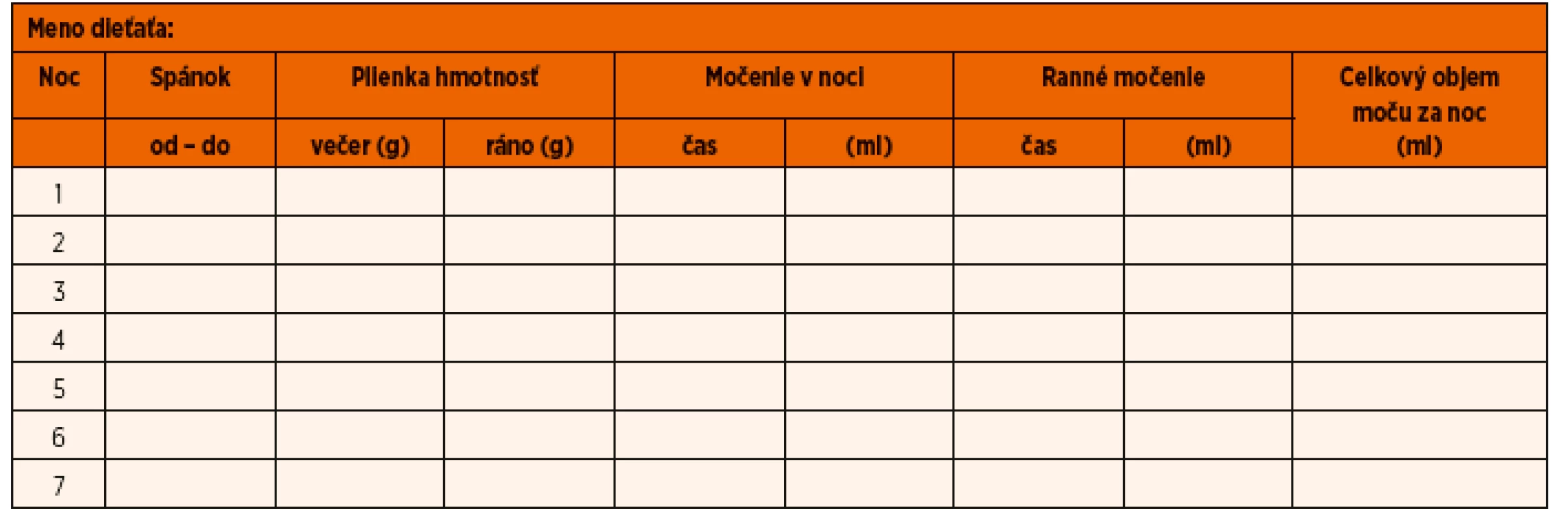
Na základe uvedenej série vyšetrení vrátane dotazníka a špecifických skríningových testov môže byť pacient zaradený
- do skupiny ne-monosymptomatickej enurézy, ak sa zistila pozitívna odpoveď na otázky svedčiace o dysfunkcii močového mechúra, ako o základnom probléme, alebo
- do skupiny monosymptomatickej enurézy, ak nie sú prítomné iné symptómy, okrem nočného pomočovania. V týchto prípadoch poskytuje informácia získaná z hodnotenia maximálneho objemu mikcie a nočnej diurézy ďalšie podklady na racionálnu voľbu liečebnej metódy (pozri ďalej).
POSTUP PRI NE-MONOSYMPTOMATICKEJ ENURÉZE
Podľa existujúceho konsenzu má byť terapia u pacientov s jasnou ne-monosymptomatickou enurézou prioritne zameraná na zvládnutie denného úniku moču a až potom sa má plne venovať problému nočnej enurézy (schéma 1).
Schéma 1. Diagnostický a terapeutický prístup k pacientom s nočnou enurézou. 
U detí s ne-monosymptomatickou enurézou s dennými problémami je skôr pravdepodobná rezistencia na bežnú liečbu. Zatiaľ chýbajú dôkazmi potvrdené liečebné odporúčania a mnohé zavedené terapeutické postupy sú „off-label“. Taký pacient má byť preto poukázaný do špecializovaného expertného centra na komplexné vyšetrenie a liečbu.
Dotazník (tab. 2) spolu so špecifickými skríningovými vyšetreniami navyše poskytuje dodatočnú informáciu o faktoroch, o ktorých je známa ich koincidencia s rezistenciou na liečbu enurézy (obstipácia, psychologické problémy, ADHD a zvýšený príjem tekutín, atď.).
LIEČBA MONOSYMPTOMATICKEJ NOČNEJ ENURÉZY – REŽIMOVÉ OPATRENIA A VŠEOBECNÉ RADY
Základnou počiatočnou zložkou liečby je úprava denného pitného/mikčného režimu (schéma 1). Dôsledným dodržiavaním uvedených režimových opatrení sa dá u väčšiny pomočujúcich sa detí dosiahnuť kompletná nočná čistota. Ich úspešná aplikácia vytvorí časový priestor na postupné dozrievanie regulačných systémov a súčasne zníži psychologickú záťaž na dieťa a jeho rodinu [9, 21, 22].
K dôležitejším režimovým opatreniam a radám patria:
- Poučiť deti aj rodičov o podstate tohto stavu. Ubezpečiť ich, že ide o bežný problém, ktorý sa dá v prevažnej väčšine prípadov účinne zvládnuť.
- Nie je dôvod, aby rodičia, súrodenci či ostatní členovia rodiny vinili, trestali alebo frustrovali pomočujúce sa dieťa.
- Má sa kontrolovať a podľa potreby aj modifikovať pitný a diétny režim dieťaťa. V priebehu dňa sa má zabezpečiť príjem dostatočného množstva čistej vody. Nemajú sa podávať žiadne (!) ochutené a sladené nápoje, vrátane čaju.
- Je nevyhnutné sa vyhýbať nadmernému večernému príjmu tekutín. Odporúča sa, aby dieťa pilo večer naposledy asi jednu hodinu pred spánkom. Dlhšie večerné „smädenie“ je zbytočné – to frustruje dieťa, ktoré vzápätí bude vyhľadávať všetky možnosti na porušenie zákazu (napr. tajne sa napiť počas umývania zubov, atď.).
- Má sa vyhýbať večernému príjmu stravy s väčším množstvom bielkovín a/alebo solí (lebo zvyšujú nočnú diurézu).
- Nezabudnúť kompletne vyprázdniť mechúr tesne pred spánkom.
- Budenie na močenie asi po dvoch hodinách po zaspatí je účinná stratégia na zníženie počtu mokrých nocí asi do 7.–8. roku života. Dieťa sa nemá kompletne zobudiť, stačí ak v polospánku bude s pomocou rodiča „kráčať“ k záchodu. Alternatívne ho môže rodič v polospánku „zdvihnúť z postele“ a posadiť na záchodovú misu, kde sa na povel vymočí. Dosiahnutie kompletnej suchosti alebo série suchých nocí môže zlepšiť ich naštrbené sebavedomie, pričom väčšina z nich si tento manéver už ráno nebude pamätať. Treba však dodať, že budenie má zmysel iba vtedy, ak nevyvolá u dieťaťa nevôľu, odpor alebo plač. Iba u malej časti pacientov môže budenie narušiť nočný pokoj rodiny, v takýchto prípadoch ho netreba forsírovať.
- Odporúča sa, aby si dieťa „suché noci“ zapisovalo do samostatného kalendára pod dozorom rodiča. „Mokré noci“ sa nezapisujú, ich miesto zostáva prázdne (akoby ani neexistovali). Vedenie tohto denníka poskytuje príležitosť na dennú diskusiu a pochvalu (tento psychologický moment sa nedá preceniť) a zároveň je výbornou dokumentáciou progresu či zhoršenia stavu v stredo - a dlhodobej perspektíve.
LIEČBA MONOSYMPTOMATICKEJ NOČNEJ ENURÉZY – ŠPECIFICKÁ TERAPIA
Špecifická terapia monosymptomatickej nočnej enurézy sa do 6.–7. roku málokedy indikuje, zvyčajne sa vystačí s režimovými opatreniami, vrátane budenia na močenie. U menšej časti detí, u ktorých enuréza pretrváva aj po 7.–8. roku života, môže už aplikácia režimových opatrení narážať na prekážky (napr. vyššia hmotnosť dieťaťa pri jeho „zdvihnutí“ z postele na močenie). Väčšina týchto prípadov sa dá účinne zvládnuť v ambulanciách primárnej alebo sekundárnej pediatrickej starostlivosti, kde je možné voliť podľa typu enurézy medzi dvomi hlavnými špecifickými terapeutickými modalitami, ktorých účinnosť sa potvrdila na najvyššej úrovni dôkazov 1A – menovite medzi enuretickým alarmom a desmopresínom. (Poznámka: hodnotenie na základe dostupných dôkazov sa skladá z dvoch komponentov: z čísla (1 alebo 2), ktoré je odrazom sily odporúčania a z písmena (A, B alebo C), ktoré sú odrazom kvality dôkazov podporujúcich dané odporúčanie.)
Racionálny, individualizovaný prístup a voľbu medzi týmito terapeutickými modalitami zjednodušujú údaje získané hodnotením funkčnej kapacity močového mechúra (tab. 3) resp. veľkosti nočnej diurézy (tab. 4).
Podľa uvedených údajov sa dajú identifikovať štyri klinické typy monosymptomatickej nočnej enurézy [5, 7]:
- Deti s nižšou funkčnou kapacitou močového mechúra budú pravdepodobne viac citlivé na enuretický alarm a naopak budú rezistentné na desmopresín.
- Deti s nočnou polyúriou a normálnou funkčnou kapacitou močového mechúra budú pravdepodobne viac citlivé na desmopresín a skôr rezistentné na alarm.
- Deti s normálnou nočnou diurézou a normálnou funkčnou kapacitou močového mechúra môžu byť liečené enuretickým alarmom alebo desmopresínom s rovnakou účinnosťou.
- Deti s nočnou polyúriou a súčasne redukovanou funkčnou kapacitou močového mechúra zvyčajne potrebujú kombinovanú liečbu (enuretickým alarmom plus desmopresínom alebo desmopresínom plus anticholinergikami).
Mnohé špecializované enuretické centrá potvrdili účinnosť voľby terapeutickej modality na základe uvedenej patogenetickej klasifikácie. Treba však dodať, že voľba terapeutickej alternatívy nemusí byť vždy priamočiara a môže byť ovplyvnená okrem iného aj regionálnymi zvykmi a skúsenosťami ako aj preferenciami rodičov. Napríklad dánskí špecialisti referovali o výborných výsledkoch pri aplikácii enuretického alarmu u detí so zníženou funkčnou kapacitou močového mechúra, kým u adolescentov s nočnou polyúriou potvrdili výbornú účinnosť desmopresínu [19]. Iné odborné skupiny potvrdili vysokú účinnosť liečby alarmom nezávisle od prítomnosti či chýbania polyúrie a k rovnakým záverom prispela aj Cochranova analýza. Preto mnohí odporúčajú začať liečbu (ak je potrebná!) enuretickým alarmom, ktorého úspešnosť v neselektovanej skupine pacientov prevyšuje úspešnosť desmopresínu [23]. V každom prípade, v súčasnosti majú opodstatnenie oba typy liečby, keďže pri monoterapii dosahuje úspešnosť každého z nich iba 40–60 % [23, 24].
LIEČBA ZAMERANÁ NA ÚPRAVU FUNKČNEJ KAPACITY MOČOVÉHO MECHÚRA
Enuretický alarm sa používa už od roku 1938. Má najvyššie odporúčania Medzinárodnej spoločnosti kontinencie na úrovni dôkazov 1A na základe systematických prehľadov randomizovaných štúdií [23]. Jeho mechanizmus pôsobenia nie je celkom jasný. Novšie správy opakovane referovali o signifikantnom reflexnom zväčšení funkčnej kapacity a rezervoárovej funkcii močového mechúra paralelne s klinickým efektom po 8–12-týždňovej aplikácii prístroja [25, 26].
Alarm je malý elektronický prístroj, ktorý sa pripevňuje na pyžamo dieťaťa a je spojený so senzorom umiestneným v spodnej bielizni pacienta. Alarm sa ozve, ak sa senzor zvlhčí močom. To zobudí dieťa a začatá mikcia sa preruší. Dieťa vzápätí vstane z postele a dokončí akt močenia na záchode.
Alarmová liečba zvyčajne trvá 8–12 týždňov. Terapeutická odpoveď nie je okamžitá, preto má liečba pokračovať, až kým dieťa nebude suché počas 14 nasledujúcich nocí. Odporúča sa, aby rodičia vstávali na alarmový signál spolu so svojim dieťaťom, ináč dieťa môže mať sklon zrušiť signál a pokračovať v spánku. Účinnosť je po skompletizovaní liečby vysoká, efekt je zvyčajne trvalý a frekvencia návratu enurézy po jej ukončení nízka [24, 26].
Oxybutynín je liek s anticholinergickou a spazmolytickou aktivitou. Štandardne sa odporúča na liečbu ne-monosymptomatickej enurézy z urologických príčin, napr. u pacientov s urgentnou inkontinenciou a neurogénnym močovým mechúrom. Najmä v krajinách, kde nie je ešte alarmová liečba dostatočne etablovaná, sa zvykne predpisovať aj v prípadoch monosymptomatickej nočnej enurézy so zníženou funkčnou kapacitou močového mechúra v dávke 2,5 až 5 mg podľa veku dieťaťa 2–3-krát denne. Z druhej strany u detí s monosymptomatickou nočnou enurézou, ktoré neodpovedali dostatočne na prvolíniovú terapiu, sa potvrdil význam oxybutínínu v kombinácii spolu s desmopresínom [19, 20].
LIEČBA ZAMERANÁ NA ÚPRAVU NOČNEJ POLYÚRIE
Desmopresín je syntetický analóg prirodzeného ľudského antidiuretického hormónu (ADH, arginín vasopressín). Získal najvyššie odporúčanie od Medzinárodnej spoločnosti kontinencie na úrovni dôkazov 1A [5], podobne ako aj enuretický alarm. Preparát je dostupný vo forme tabletiek (dávka 0,2 mg), alebo vo forme rýchlorozpustného perorálneho lyofilizátu – preparát „melt“ (dávka: 60, 120, 240 mg).
Desmopresín spôsobuje redukciu nočnej produkcie moču k normálnym hodnotám. Je najúčinnejší u starších detí a adolescentov s vysokou nočnou diurézou (a nízkou osmolalitou moču). U detí s nízkou nočnou diurézou a dostatočne vysokou osmolalitou nočnej porcii moču sa nedá od neho očakávať presvedčivý efekt [27, 28].
Liek má rýchly nástup účinku, ale pôsobí iba v deň, keď sa podáva. Nedostatočná „compliance“ sa môže prejaviť v podobe „mokrých nocí“ v termíne, kedy sa liek nepodával. Má sa preto dbať na podávanie na dennej báze [29]. Aplikuje sa jednu hodinu pred spánkom. Okamžite po jeho podaní sa má obmedziť príjem tekutín až do rána, aby sa dosiahol dostatočný anti-diuretický efekt a nie v poslednom rade, aby sa predišlo najzávažnejšiemu vedľajšiemu účinku, ktorým je vznik závažnej hyponatriémie z intoxikácie vodou. Informácia získaná z pitného/mikčného denníka ohľadom príjmu tekutín a diurézy môže pomôcť identifikovať pacientov s večernou polydipsiou a zvýšeným rizikom vzniku hyponatriémie [19].
PRIEBEŽNÉ SLEDOVANIE TERAPIE
Alarmová liečba je účinná, ale začiatkom je aj relatívne náročná. Preto je potrebná dostatočná odhodlanosť pri jej použití, najmä prvé týždne si vyžadujú najviac úsilia a tolerantnosti. Lekár má monitorovať progres, aby mohol včas reagovať na každý prípadný problém a podporovať rodinu v pokračovaní v liečbe. Ak sa dieťa opakovane nezobudí na alarmový signál, má sa liečba prerušiť. Je možné ju opakovane skúsiť s jedno až dvojročným odstupom. Prípadne sa dá pokúsiť o liečbu desmopresínom.
Počas celej doby desmopresínovej liečby je potrebné dokumentovať počet suchých a mokrých nocí! V priebehu prvých 4–6 týždňov terapie sa zistí, či je dieťa citlivé alebo rezistentné na túto liečebnú modalitu. Ak je citlivé (teda došlo ku klinickému zlepšeniu a poklesu počtu mokrých nocí aspoň o 50 %), tak môže liečba pokračovať v priebehu ďalších 3 mesiacov. Po troch mesiacoch liečby sa odporúča terapiu prerušiť na týždeň a zistiť, či dochádza k recidíve enurézy. V prípade recidívy po prerušení liečby sa pokračuje s podávaním desmopresínu do ďalšej kontroly o tri mesiace.
Ak sa po prvých 4–6 týždňoch liečby nezistí dostatočné zlepšenie (teda redukcia počtu mokrých nocí aspoň na polovicu), tak je ďalšia liečba samotným desmopresínom zbytočná. Prípadne sa môže pokračovať v jeho podávaní v priebehu nasledujúcich 8 až 12 týždňov, ale už v kombinácii s enuretickým alarmom alebo s oxybutinínom [7].
REZISTENCIA NA LIEČBU
Rezistencia na liečbu nie je zriedkavý jav. Preto je dôležité už od samého začiatku terapie informovať rodičov o tejto možnosti. Taký prístup môže redukovať frustráciu rodiny. Najčastejšou príčinou zlyhania liečby je nedodržiavanie režimových odporúčaní, ako napr. zvýšený večerný príjem vody a nízke „compliance“ k predpísanej terapii. V skutočnosti sa „compliance“ zvyčajne preceňuje rodičmi aj lekármi, preto má byť dokumentovaná v podobe enuretického denníka [28, 29].
Ak je pacient skutočne rezistentný na liečbu, je nevyhnutné opakovať špecifický skríning na zistenie prítomnosti nerozpoznanej ne-monosymptomatickej enurézy. V týchto prípadoch sa má uvažovať o poukázaní pacienta do špecializovaného, multidisciplinárneho enuretického centra. Ak sa opakovane potvrdí, že ide o monosymptomatickú enurézu, odporúča sa liečbu začať opakovane až o dva roky, keďže je určitý predpoklad, že za túto dobu už môže dôjsť k dozrievaniu systémov a dieťa bude lepšie reagovať na špecifickú terapiu.
ALTERNATÍVNE POSTUPY
Existuje malý počet iných behaviorálnych stratégií, ktoré majú menej publikovaných dôkazov v porovnaní s alarmom alebo desmopresínom. Napríklad, jedna štúdia ukázala vysoké percento úspešnosti pri tréningu s budením (kedy sa odmeňuje rýchlosť odpovede na alarmový signál) [20]. Avšak klinické skúsenosti poskytli menej presvedčivé výsledky a táto technika získala odporúčanie ICI iba na úrovni 3C.
Alternatívne farmakoterapeutické možnosti (oxybutinín, imipramín, atď.) sa majú indikovať iba po dôkladnom vyšetrení pacienta v špecializovaných enuretických centrách, čiastočne vzhľadom na nízku úroveň dôkazov o ich úspešnosti v neselektovanej skupine pacientov.
V skupine pacientov rezistentných na ostatné formy liečby môže byť opodstatnená aj terapia tricyklickým antidepresantom, imipraminom v dávke od 25 do 75 mg denne podľa hmotnosti pri kontrole EKG.
Prof. MUDr. László Kovács, DrSc., MPH
Detská klinika LFUK a DFNsP
Limbová 1
833 40 Bratislava
Slovenská republika
e-mail: kovacsbox@gmail.com
Zdroje
1. Fergusson DM, Horwood LJ, Shannon FT. Factors related to the age of attainment of nocturnal bladder control: an 8-year longitudinal study. Pediatrics 1986; 78 : 884–990.
2. Kovács L, Rittig S. Patofyziológia primárnej nočnej enurézy. Čes-slov Pediat 1995; 50 : 137–143.
3. Evans JH. Evidence based management of nocturnal enuresis. BMJ 2001; 323 : 1167–1169.
4. Hjalmas K, Arnold T, Bower W, et al. Nocturnal enuresis: an international evidence based management strategy. J Urol 2004; 171 : 2545–2561.
5. Neveus T, Eggert P, Evans J, et al. Evaluation of and treatment for monosymptomatic enuresis: a standardization document from the International Children‘s Continence Society. J Urol 2010; 183 : 441–447.
6. Robson WL. Clinical practice. Evaluation and management of enuresis. N Engl J Med 2009; 360 : 1429–1436.
7. Vande Walle J, Rittig S, Bauer S. et al. Practical consensus guidelines for the management of enuresis. Eur J Pediatr 2012; 171 : 971–983.
8. Neveus T, von Gontard A, Hoebeke P, et al. The standardisation of terminology of lower urinary tract function in children and adolescents: report from the Standardisation Committee of the International Children‘s Continence Society (ICCS). J Urol 2006; 176 : 314–324.
9. Kovács L, Valanský L. Poruchy močenia u detí. Martin: Osveta, 2001 : 1–93.
10. Hagglof B, Andren O, Bergstrom E, et al. Self-esteem before and after treatment in children with nocturnal enuresis and urinary incontinence. Scand J Urol Nephrol 1997; Suppl 183 : 79–82.
11. Loeys B, Hoebeke P Raes A, et al. Does monosymptomatic enuresis exist? A molecular genetic exploration of 32 families with enuresis/incontinence. BJU Int 2002; 90 : 76–83.
12. Kovács L. 30 rokov desmopresínu – úspechy a preventibilné riziká. Čes-slov Pediat 1999; 54 : 55–59.
13. Rittig S, Schaumburg HL, Siggaard C, et al. The circadian defect in plasma vasopressin and urine output is related to desmopressin response and enuresis status in children with nocturnal enuresis. J Urol 2008; 179 : 2389–2395.
14. Yeung CK, Sit FK, To LK, et al. Reduction in nocturnal functional bladder capacity is a common factor in the pathogenesis of refractory nocturnal enuresis. BJU Int 2002; 90 : 302–307.
15. Watanabe H, Kawauchi A, Kitamori T, et al. Treatment system for nocturnal enuresis according to an original classification system. Eur Urol 1994; 25 : 43–50.
16. Yeung CK, Sihoe JD, Sit FK, et al. Characteristics of primary nocturnal enuresis in adults: an epidemiological study. BJU Int 2004; 93 : 341–345.
17. Pugner K, Holmes J. Nocturnal enuresis: economic impacts and self-esteem preliminary research results. Scand J Urol Nephrol 1997; 183 (Suppl): 65–69.
18. Dogan HS, Akpinar B, Gurocak S, et al. Non-invasive evaluation of voiding function in asymptomatic primary school children. Pediatr Nephrol 2008; 23 : 1115–1122.
19. Hansen MN, Rittig S, Siggaard C, et al. Intra-individual variability in nighttime urine production and functional bladder capacity estimated by home recordings in patients with nocturnal enuresis. J Urol 2001; 166 : 2452–2455.
20. Radvanská E, Kovács L, Rittig S. The role of bladder capacity in antidiuretic and anticholinergic treatment for nocturnal enuresis. J Urol 2006; 176 : 764–769.
21. National Institute for Health and Clinical Excellence. Nocturnal enuresis: the management of bedwetting in children and young people. London: NICE, 2010.
22. van Dommelen P, Kamphuis M, Van Leerdam FJ, et al. The short - and long-term effects of simple behavioral interventions for nocturnal enuresis in young children: a randomized controlled trial. J Pediatr 2009; 154 : 662–666.
23. Evans J, Malmsten B, Maddocks A, et al. Randomized comparison of long-term desmopressin and alarm treatment for bedwetting. J Pediatr Urol 2011; 7 : 21–29.
24. Glazener CM, Evans JH, Peto RE. Alarm interventions for nocturnal enuresis in children. Cochrane Database Syst Rev 2005; 2, CD002911.
25. Van Hoeck KJ, Bael A, Lax H, et al. Improving the cure rate of alarm treatment for monosymptomatic nocturnal enuresis by increasing bladder capacity – a randomized controlled trial in children. J Urol 2008; 179 : 1122–1126.
26. Kovács L, Gecíková M, Radvanská E, Rittig S. Enuretický alarm v liečbe primárnej nočnej enurézy. Čes-slov Pediat 2006; 61 : 123–128.
27. van Kerrebroeck PE, Norgaard JP. Desmopressin for the treatment of primary nocturnal enuresis. Ped Health 2009; 3 : 311–327.
28. Vande Walle J, Vande Walle C, Van SP, et al. Nocturnal polyuria is related to 24-hour diuresis and osmotic excretion in an enuresis population referred to a tertiary center. J Urol 2007; 178 : 2630–2634.
29. Van Herzeele C, Alova I, Evans J, et al. Poor compliance with primary nocturnal enuresis therapy may contribute to insufficient desmopressin response. J Urol 2009; 182 (Suppl 4): 2045–2049.
30. Ramarkrishnan K. Evaluation and treatment of enuresis. Am Fam Physician 2008; 78 : 489–496.
Štítky
Neonatológia Pediatria Praktické lekárstvo pre deti a dorast
Článok vyšiel v časopiseČesko-slovenská pediatrie
Najčítanejšie tento týždeň
2017 Číslo 2- fSCIG v reálnej klinickej praxi u pacientov s hematologickými malignitami
- I „pouhé“ doporučení znamená velkou pomoc. Nasměrujte své pacienty pod křídla Dobrých andělů
- Facilitovaná subkutánna imunoglobulínová terapia u seniorov s imunodeficitmi v reálnej praxi
- Rizikové období v léčbě růstovým hormonem: přechod mladých pacientů k lékařům pro dospělé
-
Všetky články tohto čísla
- Praktický prístup k manažmentu monosymptomatickej nočnej enurézy
- Jak přesné je echokardiografické měření otevřené tepenné dučeje?
- Neurofibromatóza u 5letého dítěte – diagnóza na základě huhňavosti
-
18. DNY DĚTSKÉ ENDOKRINOLOGIE
PARDUBICE, 27. – 28. 1. 2017
Růst -
18. DNY DĚTSKÉ ENDOKRINOLOGIE
PARDUBICE, 27. – 28. 1. 2017
NADLEDVINY -
18. DNY DĚTSKÉ ENDOKRINOLOGIE
PARDUBICE, 27. – 28. 1. 2017
GLYKÉMIE -
18. DNY DĚTSKÉ ENDOKRINOLOGIE
PARDUBICE, 27. – 28. 1. 2017
KOST, KALCIO-FOSFÁTOVÝ METABOLISMUS, VODA A ELEKTROLYTY -
18. DNY DĚTSKÉ ENDOKRINOLOGIE
PARDUBICE, 27. – 28. 1. 2017
PORUCHY SEXUÁLNÍ DIFERENCIACE A PUBERTY -
18. DNY DĚTSKÉ ENDOKRINOLOGIE
PARDUBICE, 27. – 28. 1. 2017
ŠTÍTNÁ ŽLÁZA - MUDr. Zdeňka Misařová, CSc. – 90 let
-
Vzpomínka na profesorku MUDr. Helenu Lomíčkovou, DrSc.,
někdejší přednostku Dětské oční kliniky Fakulty dětského lékařství v Praze-Motole
5. 11. 1919 – 2. 7. 2016 - Editorial: Infekce močových cest, Nefrotický syndrom, Hemolyticko - uremické syndromy/trombotická trombocytopenická purpura a Enuréza
- Doporučení Pracovní skupiny dětské nefrologie České pediatrické společnosti pro diagnostiku a léčbu infekcí močových cest u dětí a dorostu
- Nefrotický syndrom v dětském věku
- Trombotické mikroangiopatie – hemolyticko-uremické syndromy a trombotická trombocytopenická purpura
- Česko-slovenská pediatrie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Trombotické mikroangiopatie – hemolyticko-uremické syndromy a trombotická trombocytopenická purpura
- Nefrotický syndrom v dětském věku
- Doporučení Pracovní skupiny dětské nefrologie České pediatrické společnosti pro diagnostiku a léčbu infekcí močových cest u dětí a dorostu
- Neurofibromatóza u 5letého dítěte – diagnóza na základě huhňavosti
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



