-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Dapagliflozin a studie DECLARE – budoucnost léčby diabetes mellitus?
Dapagliflozin and the DECLARE study – the future of treating diabetes mellitus?
SGLT2 – gliflozins are a possible new treatment of diabetes mellitus type 2. The mechanism of action is excretion of glucose by the kidneys. The first mortality clinical trial with SGLT2 empagliflozin was finished in 2015 and other studies are currently running. Dapagliflozin has a large clinical trial programme, and meta-analysis data from smaller studies have shown a decrease in cardiovascular endpoints. This effect is probably a result of several mechanisms: reduction in blood sugar; blood pressure lowering; reduction in weight; and a diuretic effect. DECLARE is an international clinical trial of dapagliflozin, which is also running in the Czech Republic; the suspected trial closure is in 2018-19. The dapagliflozin clinical trial programme does not only include diabetes mellitus type 2 patients, but also type 1, as well as pediatric patients.
Keywords:
dapagliflozin – DECLARE – mortality
Autoři: J. Špinar; R. Lábrová
Působiště autorů: Interní kardiologická klinika LF MU a FN Brno
Vyšlo v časopise: Kardiol Rev Int Med 2016, 18(2): 119-124
Souhrn
SGLT2 – glifloziny znamenají nový přístup k léčbě diabetes mellitus 2. typu. Mechanizmem účinku je vylučování nadbytečného cukru ledvinami. V roce 2015 byla ukončena první mortalitní studie s SGLT2 empagliflozinem a další studie probíhají. Rozsáhlý program má právě dapagliflozin, kdy metaanalýzy menších studií ukázaly velmi pozitivní výsledky na snížení kardiovaskulárních příhod. Tohoto efektu je pravděpodobně dosaženo několika mechanizmy: snížením glykemie, snížením krevního tlaku, snížením hmotnosti a diuretickým efektem. V současnosti probíhá velká mezinárodní klinická studie s dapagliflozinem pod názvem DECLARE, jejíž plánované ukončení je v roce 2018 – 2019 a které se aktivně účastní i Česká republika. Klinický program s dapagliflozinem zahrnuje nejen diabetes mellitus 2. typu, ale i diabetes mellitus 1. typu, diabetes mellitus u dětí a juvenilních a další.
Klíčová slova:
dapagliflozin – DECLARE – mortalitaÚvod
Na základě epidemiologických studií, které pozorovaly několikatisícové soubory osob, byly definovány neovlivnitelné a ovlivnitelné rizikové faktory kardiovaskulárních (KV) onemocnění, zejména ischemická choroba srdeční (ICHS). Mezi neovlivnitelné rizikové faktory jsou zařazeny: věk, pohlaví a genetická predispozice. Mezi ovlivnitelné rizikové faktory patří: arteriální hypertenze, hypercholesterolemie, výživa a obezita, kouření, diabetes mellitus (DM), tělesná inaktivita a stres. S narůstajícím počtem rizikových faktorů se konečné riziko u dané osoby zvyšuje. Důležitá jsou proto opatření, která napomáhají při primární i sekundární prevenci KV onemocnění. Pro lékařskou veřejnost je hlavní výzvou léčba vysokého krevního tlaku (TK), cholesterolu a DM, pro laickou veřejnost by to pak mělo být nekouřit, nebýt obézní a snažit se o dynamický pohyb. Ve farmakologické léčbě vysokého TK a DM došlo v posledních letech k zcela zásadním změnám (obr. 1), druhá polovina 20. století byla především ve znamení nových antihypertenziv, která dnes již patří k rutinní léčbě – betablokátory, blokátory kalciových kanálů (BKK) a později ACE inhibitory (ACEI) a AII antagonisté. Podobně léčba DM se opírá o pilíře z 20. století – sulfonylureu a metformin, avšak začátkem 21. století k nim přibývají další a další lékové skupiny jako thizonlidindiony, DPP4 inhibitory, GLP1 agonisté a v posledních pěti letech především SGLT2 inhibitory – glifloziny [1].
Obr. 1. Vývoj léků na hypertenzi a diabetes mellitus [12]. ![Vývoj léků na hypertenzi a diabetes mellitus [12].](https://www.prelekara.sk/media/cache/resolve/media_object_image_small/media/image/664f9ae53de0200fbd27c5b430c2b645.png)
Diabetes mellitus – epidemiologie
Podle epidemiologických údajů ÚZIS bylo v ČR k 31. 12. 2013 hlášeno celkem 861 650 diabetiků, z nichž 788 350 (91,5 %) bylo klasifikováno jako diabetici 2. typu. Znamená to, že DM 2. typu se rozhodujícím způsobem podílí i na problémech spojených s komplikacemi provázejícími toto onemocnění. Podle statistických údajů došlo v průběhu posledních 30 – 35 let ke ztrojnásobení počtu registrovaných diabetiků v ČR. Absolutní počet diabetiků 2. typu narůstá a s ním se zvyšuje i počet cévních komplikací zahrnujících jak mikro-, tak makroangiopatii.
SGLT2 – glifloziny
Glifloziny přinesly do léčby DM převratný mechanizmus účinku, dlouho se totiž vůbec nevěřilo, že by bylo možné snižovat hladinu cukru v krvi cestou vylučování cukru močí.
SGLT2 inhibitory neboli glifloziny mají za sebou zajímavou historii. V roce 1835 Petersen izoloval florizin z kůry jabloně, který byl používán především jako antimalarikum. Co se týče DM, naopak převládalo mínění, že by mohly glifloziny DM způsobovat, protože se v moči nemocných nalézal cukr, což mělo být známkou hyperglykemie.
V roce 2009 profesor DeFronzo rozšířil tradiční triumvirát patofyziologických mechanizmů, které byly tvořeny β buňkou, játry a svalem a vedly k rozvoji DM, na zlověstný oktet; ten kromě dalších faktorů zahrnuje i zvýšenou reabsorpci glukózy v ledvinách. DeFronzo už tehdy dobře věděl, že se světlo světa chystá uzřít právě tato skupina antidiabetik, jejímž cílovým orgánem působení jsou právě ledviny, vždyť sám stál v 80. letech 20. století u zrodu myšlenky na využití tohoto orgánu při léčbě diabetu.
Mechanizmus účinku gliflozinů je jednoduchý. Glukóza se, jako cenný zdroj energie, kompletně vstřebává zpět do organizmu. V ledvinách je za toto zpětné vstřebávání zodpovědný takzvaný kotransportér SGLT2. SGLT2 „posílá“ zpět do oběhu 90 % glukózy, o vstřebání zbývajícího množství se stará jeho „kolega“, kotransportér SGLT1, který je přítomen i v jiných částech těla, především ve střevech. Glifloziny jsou molekuly, které umí zablokovat účinek klíčového SGLT2 (obr. 2). Praktickým důsledkem je vyloučení až 70 g glukózy močí za den, což představuje množství energie získané přibližně jedním hlavním jídlem. Při léčbě se pak kromě glykemie snižuje i hmotnost pacienta a laicky řečeno pacient nadbytečný cukr vymočí.
Obr. 2. Regulace glukózy v ledvinách. 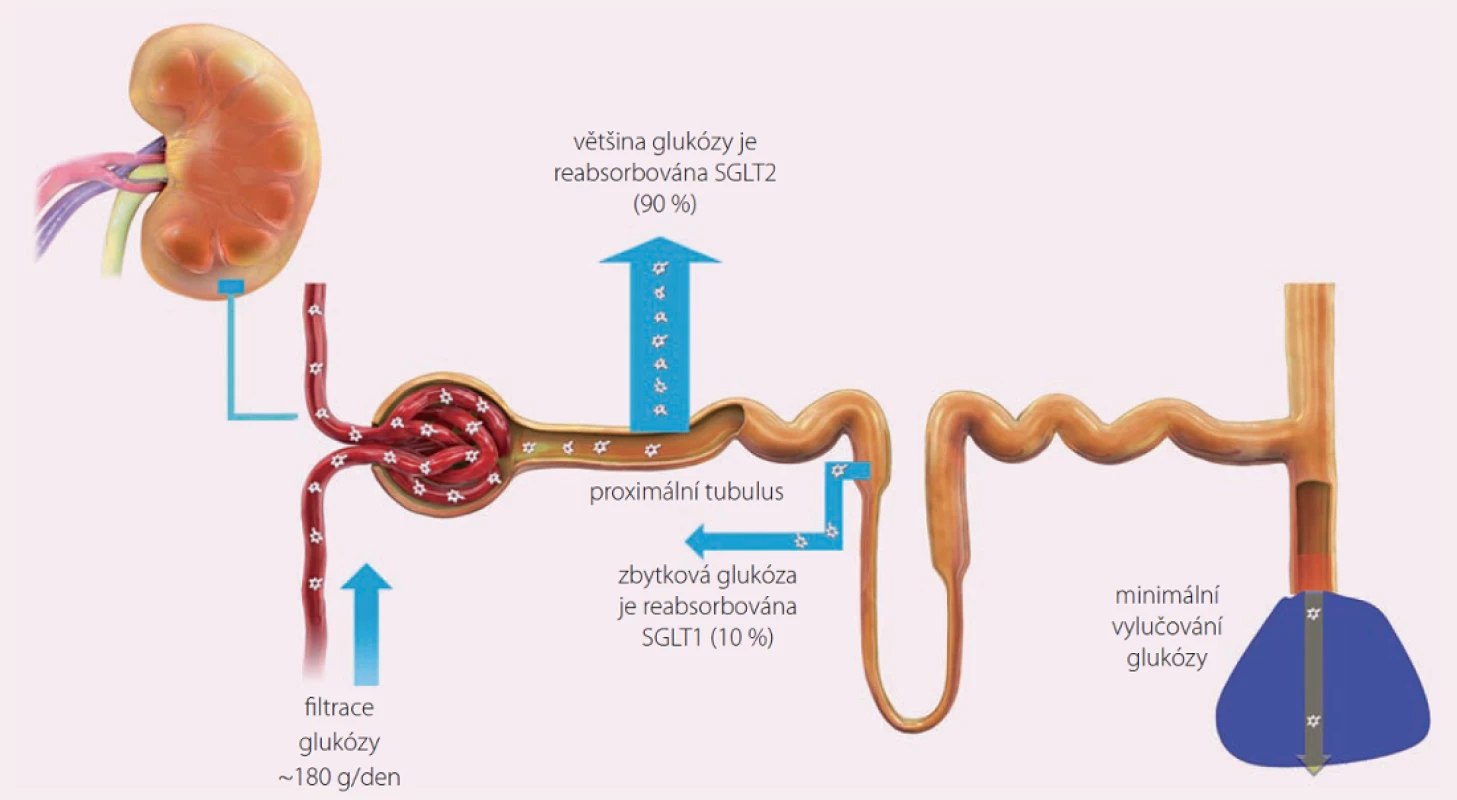
Glifloziny představují léčbu, která funguje zcela nezávisle na inzulinu nebo jeho receptorech, což je důležité v klinické praxi. Kromě snížení lačné glykemie, glykemie po jídle a snížení glykovaného hemoglobinu dosahují glifloziny též snížení hmotnosti pacientů, a to o 2–3 kg (pomocí dapagliflozinu lze redukovat až 5 kg). Důležité je, že se jedná skutečně o úbytek tukové tkáně a nikoli tekutin a úbytek hmotnosti přetrvává dlouhodobě. Doložen byl také vliv gliflozinů na TK, dapagliflozin snižuje systolický TK o 3 – 5 mm Hg, diastolický pak o něco méně. Velmi důležitá je i bezpečnost, především riziko hypoglykemie, kdy u gliflozinů je toto riziko velmi nízké.
Glifloziny (podle hlavních představitelů dapagliflozinu, sergliflozinu, canagliflozinu, empagliflozinu a dalších) totiž neovlivňují insuficientní sekreci inzulinu ani jeho oslabené působení na periferii. Tato „glukuretika“, která zbavují organizmus nadbytečné glukózy prostřednictvím močových cest (podobně jako to činí diuretika v případě vody a minerálů), a sice zamezením aktivní reabsorpce glukózy v ledvinách, vyvolávají arteficiální glykosurii, a redukují tak hlavní nežádoucí symptom DM – hyperglykemii.
Nežádoucí účinky gliflozinů jsou předmětem diskuzí a velkých klinických studií. Jde především o riziko močových a urogenitálních infekcí. Uroinfekce však nejsou významně častější ve srovnání s placebem, více se vyskytují u žen, hlavně v počátku léčby, nicméně dobře reagují na léčbu. Některé práce naznačují, že riziko infekcí snižuje pravidelná a dostatečná hygiena.
Studie EMPA-REG OUTCOME
Studie EMPA-REG OUTCOME byla prezentována na podzim 2015 a okamžitě vyvolala nadšení, ale i řadu diskuzí [2,3]. Dlouhodobé multicentrické randomizované dvojitě zaslepené placebem kontrolované studie se zúčastnilo více než 7 000 pacientů ze 42 zemí světa s DM 2. typu s vysokým KV rizikem. Medián doby sledování činil 3,1 roku. Pacienti užívali v kombinaci se standardní terapií 1× denně perorálně buď 10 mg, nebo 25 mg empagliflozinu, nebo placebo. Empagliflozin v kombinaci se standardní terapií snížil výskyt úmrtí v důsledku KV onemocnění a výskyt nefatálního infarktu myokardu nebo nefatální cévní mozkové příhody o 14 %. Během terapie došlo ke snížení mortality na KV choroby o 38 %. Užívání empagliflozinu také vedlo ke snížení celkové mortality o 32 % a k redukci hospitalizací pro srdeční selhání o 35 %. Celkový bezpečnostní profil léku byl v souladu s předchozími studiemi. Nebyl pozorován rozdíl mezi placebem a empagliflozinem v incidenci diabetické ketoacidózy a zlomenin. Empagliflozin prokázal signifikantní snížení KV rizika a mortality u lidí s DM 2. typu s vysokým KV rizikem.
Dapagliflozin
Dapagliflozin je vysoce selektivní inhibitor SGLT2, který snižuje hyperglykemii potenciací glykosurie. Účinkuje tedy nezávisle na funkci β buněk a doplňuje mechanizmy účinku antidiabetik závislé na inzulinu s minimálním rizikem hypoglykemie. V klinických studiích, ve kterých byl dapagliflozin hodnocen jak v monoterapii, tak v kombinaci s metforminem, derivátem sulfonylurey, pioglitazonem či inzulinem, bylo prokázáno, že účinně snižuje nejen hodnotu glykovaného hemoglobinu, ale také tělesnou hmotnost a TK. Riziko hypoglykemií bylo ve většině studií podobné jako u placeba; mírně častěji byly zaznamenány močové infekce a infekce genitálu, popřípadě bolesti zad, polyurie či mírné zhoršení dyslipidemie. Dapagliflozin je nové, perspektivní antidiabetikum s komplexním působením a malým rizikem nežádoucích účinků, jež nepochybně významně zvýší kvalitu antidiabetické léčby.
Dapagliflozin je selektivní inhibitor sodíkoglukózového kotransporteru 2. typu (SGLT2i), který snižuje glykemii prostřednictvím zvýšené exkrece glukózy moči, což je spojeno s osmotickou diurézou a ztrátou kalorií. Vzhledem ke svému mechanizmu účinku ovlivňuje dapagliflozin více rizikových faktorů KV onemocněni – snižuje TK, tělesnou hmotnost (objem tělesného tuku, vč. viscerálního), obvod pasu, albuminurie i sérové koncentrace kyseliny močové, přičemž jeho podávaní je provázeno pouze nízkým rizikem hypoglykemie [4 – 6]. Na základě požadavku EMA a FDA bylo provedeno již několik rozsáhlých studií, v nichž byla hodnocena KV bezpečnost různých antidiabetik; např. u empagliflozinu, jiného zástupce skupiny SGLT2i, byl doložen příznivý vliv na KV parametry (snížení četnosti hospitalizací pro srdeční selhaní, snížení rizika úmrtí z KV i jakýchkoli příčin). Provedena byla rovněž předem specifikovaná metaanalýza KV bezpečnosti dapagliflozinu, jejímž podkladem bylo 21 klinických studii fáze IIb/ III [4]. V této metaanalýze nebyl prokázán narůst rizika KV onemocněni při léčbě dapagliflozinem v porovnaní s kontrolními skupinami (placebo či aktivní komparátor), a to jak u pacientů na monoterapii, tak u nemocných s kombinační antidiabetickou léčbou.
V letošním roce publikoval rozsáhlou metaanalýzu Sonesson v časopise Cardiovasc Diabetol [5,6]. Analýza byla provedena na údajích pacientů s DM 2. typu, a to jak v celkové populaci, tak i u pacientů s různým stupněm KV rizika, včetně KV onemocněni v anamnéze, věku a jiných KV rizikových faktorů. V další analýze se porovnávalo KV riziko pacientů, u nichž se vyskytla epizoda hypoglykemie před vznikem nežádoucích KV příhod (major adverse cardiovascular event – MACE), a pacientů bez této epizody. Při porovnání dapagliflozinu s kontrolní látkou vycházely analýzy z doby do první epizody a prováděly se pomoci Coxova modelu proporčních rizik stratifikovaných podle studie.
Do uvedené metaanalýzy bylo zahrnuto celkem 9 339 pacientů; 5 936 užívalo dapagliflozin v dávkách 2,5 – 10 mg (6 668 paciento-roků) a 3 403 kontrolní látku (3 882 paciento-roků). Dapagliflozin není spojen se zvýšeným KV rizikem a výsledky dále naznačují možný příznivý účinek jak v celkové populaci (poměr rizik 0,77; 95% CI 0,54 – 1,10 pro MACE), tak u pacientů s KV onemocněním v anamnéze (HR 0,80; 95% CI 0,53 – 1,22). Tyto nálezy se shodně opakovaly u pacientů s různými stupni KV rizika vč. věku, počtu a typu příhod spojených s KV onemocněním v anamnéze i podle počtu přítomných faktorů KV rizika. U pacientů, kteří prodělali epizodu hypoglykemie, nebylo rovněž prokázáno zvýšení rizika výskytu MACE oproti těm, u nichž nebyla taková epizoda zaznamenána. Srovnání Sonessonovi analýzy a studie EMPA-REG ukazuje obr. 3. Výsledky pro celkovou populaci, pro populaci s KV onemocněním a pro starší populace s KV onemocněním ukazuje obr. 4. Výsledky pro celkovou populaci pro kombinovaný cíl vč. hospitalizací pro nestabilní anginu pectoris ukazuje obr. 5.
Obr. 3. DAPA metaanalýza u nemocných s předchozí ICHS a výsledky studie EMPA-REG [5]. ![DAPA metaanalýza u nemocných s předchozí ICHS a výsledky studie EMPA-REG [5].](https://www.prelekara.sk/media/cache/resolve/media_object_image_small/media/image/b8b3dcb99c302dcc21fab9fad6444c3f.png)
Obr. 4. Konzistentní přínos dapagliflozinu u pacientů v nižším i vysokém riziku KV příhod [5]. ![Konzistentní přínos dapagliflozinu u pacientů v nižším i vysokém riziku KV příhod [5].](https://www.prelekara.sk/media/cache/resolve/media_object_image_small/media/image/780d020a1085dd331ec65762522bf00a.png)
Obr. 5. Primární cíl – kardiovaskulární úmrtí, infarkt myokardu, cévní mozková příhoda a hospitalizace pro nestabilní anginu pectoris. 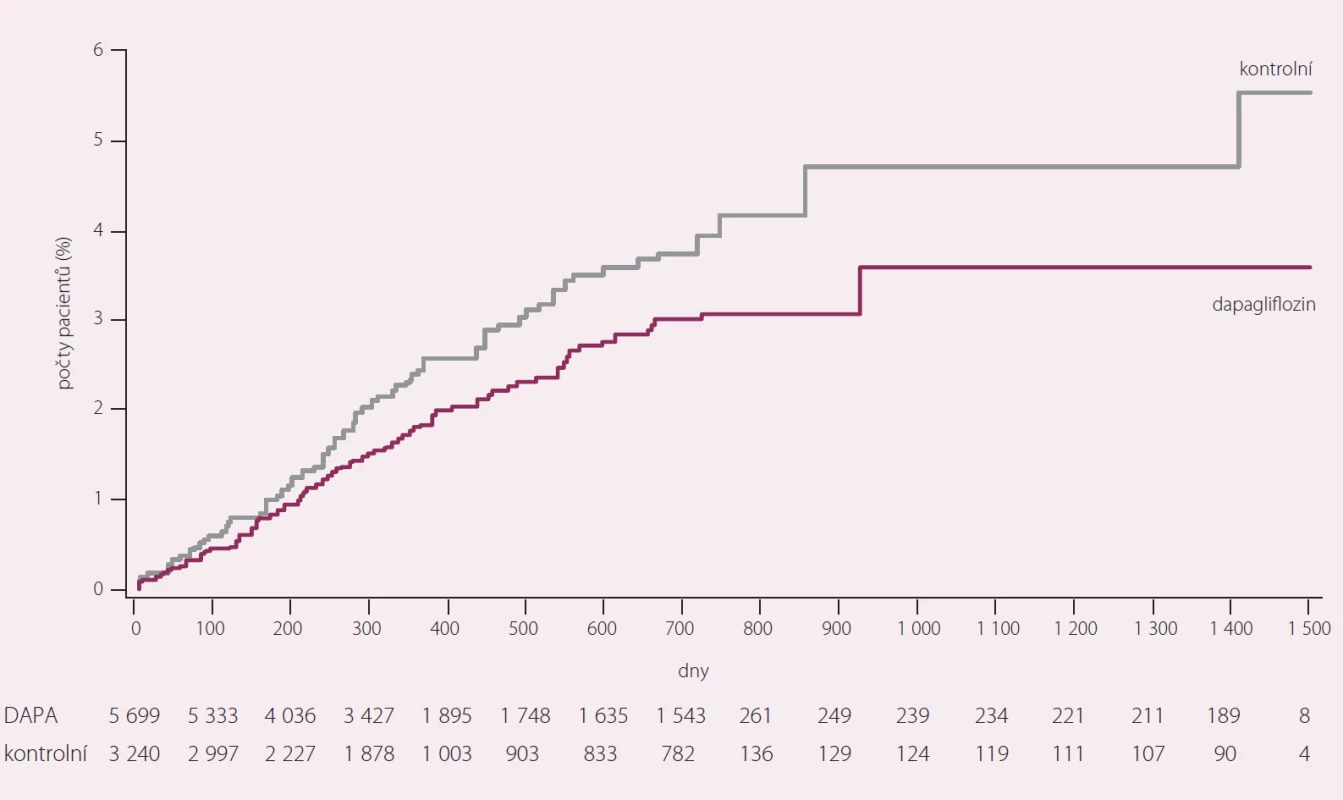
Uvedená metaanalýza zahrnovala širokou populaci pacientů se zvláštním zaměřením na osoby se zvýšeným rizikem vzniku KV příhod, včetně různých subpopulací lišících se mírou rizika, aby bylo možné důkladně charakterizovat vlastnosti dapagliflozinu. Bodové odhady HR byly jak pro MACE, tak pro MACE plus NAP srovnatelné a v celé populaci i v subpopulacích s vyšším KV rizikem svědčily ve prospěch dapagliflozinu. Jako prediktory nežádoucích KV klinických výsledků byly u pacientů s DM 2. typu navrženy variabilita hodnot glykemie a epizody závažné hypoglykemie [7,8]. Dapagliflozin snižuje výskyt hyperglykemie nezávisle na sekreci nebo účinku inzulinu, díky těmto specifickým vlastnostem s sebou tudíž nese nízké riziko vyvolání epizod hypoglykemie. U pacientů užívajících dapagliflozin s epizodou hypoglykemie před první příhodou MACE (či bez ní) nezjistila tato analýza zvýšené riziko výskytu MACE, avšak počty příhod byly nízké.
Kromě snižování hyperglykemie u DM 2. typu může dapagliflozin zlepšovat kompenzaci glykemie i u pacientů s DM 1. typu [9]. Navíc je známo, že má dapagliflozin příznivé účinky na několik významných KV rizikových faktorů, o čemž svědčí dvě nedávné studie s pacienty s nedostatečnou úpravou hypertenze a kompenzací DM 2. typu, které při užívání dapagliflozinu zjistily klinicky významnou úpravu TK, tělesné hmotnosti a hladin kyseliny močové v séru [10]. Dapagliflozin je rovněž spojován s příznivými účinky na albuminurii [11,12].
Celkově to tudíž ukazuje na příznivý KV profil. Byla rovněž vyslovena domněnka, že základní mechanizmy příznivých KV účinků inhibitorů SGLT2 by mohly mít dopady na mnoha jiných úrovních. Mohly by například zahrnovat změny v tuhosti tepen, nárocích srdce na dodávku kyslíku a v míře oxidačního stresu, a nadto i další potenciální účinky na sympatický nervový systém, funkci srdečních komor a remodelaci; tyto účinky je nutno teprve prozkoumat [13].
Studie DECLARE
Dapagliflozin je testován ve velké multicentrické mortalitní studii známé pod akronymem DECLARE-TIMI 58 [14]. Do studie bylo zahrnuto 17 276 pacientů, studie probíhá ve 33 zemích a aktivně se účastní i ČR s 638 zařazenými nemocnými, kdy národními koordinátory jsou doc. MU Dr. A. Šmahelová, Ph.D., a prof. MU Dr. Jindřich Špinar, CSc. Schéma studie ukazuje obr. 6. Primární cíl je doba do složeného cíle: KV úmrtí, infarkt myokardu a ischemická cévní mozková příhoda. Sekundární cíle jsou doba do první hospitalizace pro srdeční selhání, primární cíl + revaskularizace + hospitalizace pro nestabilní anginu pectoris, celková mortalita a hmotnost pacienta. Předpokládané ukončení studie je v roce 2018 – 2019.
Obr. 6. Studie DECLARE (Dapagliflozin Effects on CardiovascuLAR Events). 
Dapagliflozin budoucnost a současnost
Výzkum s dapagliflozinem pokračuje. V běhu jsou např. studie u DM 2. typu a renální insuficience pod názvem DERIVE nebo studie DELIGHT s podobnou indikací, sledující kombinaci dapagliflozin + saxagliptin. Dále studie Saxa/ Dapa srovnávající saxagliptin a dapagliflozin, DapaZu srovnávající dapagliflozin a glimepirid. Studie DURATION 8 sleduje kombinaci s exenatidem podávaným 1× týdně nebo studie EFFECT II srovnávající dapagliflozin a omega kyseliny na jaterní funkce. Probíhají i studie u DM 1. typu pod názvem DEPICT 1 a 2 a ve fázi schvalování jsou studie v pediatrii.
Dapagliflozin je v ČR registrován pod názvem Forxiga v síle 10 mg a dávkováním 1× denně, dále kombinace s metforminem pod názvem Xigduo v síle 5 mg dapagliflozinu a 850 nebo 1 000 mg metforminu a s dávkováním 2× denně [15]. Připravuje se kombinace se saxagliptinem, která by měla nést název Qtern, a do budoucna je plánována i trojkombinace dapagliflozin + saxagliptin + metformin a dvojkombinace dapagliflozin + exenatid. Glifloziny pojišťovna hradí od srpna 2014 a roční zkušenost s touto terapií má nyní již více než 10 tisíc českých diabetiků, celosvětově glifloziny užívá více než půl milionu pacientů.
SGLT2 inhibitory jsou novou třídou perorálních antidiabetik. Snižují renální reabsorbci glukózy v proximálním tubulu. Prvním schváleným lékem pro DM 2. typu byl dapagliflozin koncem roku 2012, následován canagliflozinem a empagliflozinem. Všechny tři jsou v současnosti schváleny v EU i v USA. Mechanizmus jejich účinku, účinnost a nízký výskyt nežádoucích účinků je předurčuje být budoucností léčby DM 2. typu [16].
Práce byla podpořena projektem (Ministerstva zdravotnictví) koncepčního rozvoje výzkumné organizace 65269705 (FN Brno) a European Regional Development Fund – Project FNUSA-ICRC (No. CZ.1.05/ 1.1.00/ 02.0123).
Doručeno do redakce: 18. 4. 2016
Přijato po recenzi: 2. 5. 2016
prof. MU Dr. Jindřich Špinar, CSc., FESC
www.fnbrno.cz
jspinar@fnbrno.cz
Zdroje
1. Prázný M, Šoupal J. Postavení nových antidiabetik v klinické praxi: SGLT2 vs DPP4 inhibitory. Vnitř Lék 2015; 61 : 291 – 294.
2. Zinman B, Wanner CH, Lachin JM et al. The EMPA-REG OUTCOME Investigators. Empagliflozin, cardiovascular outcomes, and mortality in type 2 diabetes. N Engl J Med 2015; 373 : 2117 – 2128. doi: 10.1056/ NEJMoa1504720.
3. Kvapil M. EMPA REG OUTCOME. Důkaz, že populace pacientů s diabetem se mění. Remedia 2016; 26 : 67 – 72.
4. Langkilde AM, Johansson P, Ptaszynska A et al. Cardiovascular safety of the SGLT2 inhibitor dapagliflozin: meta-analysis with > 6000 patient-years exposure. American Heart Association Scientific Sessions 2013. Abstract 11105.
5. Sonesson C, Johansson PA, Johnsson E et al. Cardiovascular effects of dapagliflozin in patients with type 2 diabetes and different risk categories: a meta-analysis. Cardiovasc Diabetol 2016; 15 : 37. doi: 10.1186/ s12933-016-0356-y.
6. Fabiánová J. Kardiovaskularni učinky dapagliflozinu u pacientů s diabetes mellitus 2. typu a různou urovni rizika. Farmakoterapie 2016;12(1):1–200.
7. Khaw KT, Wareham N, Bingham S et al. Association of hemoglobin A1c with cardiovascular disease and mortality in adults: the European prospective investigation into cancer in Norfolk. Ann Intern Med 2004; 141 : 413 – 420.
8. Goto A, Arah OA, Goto M et al. Severe hypoglycaemia and cardiovascular disease: systematic review and meta-analysis with bias analysis. BMJ 2013; 347: f4533. doi: 10.1136/ bmj.f4533.
9. Fioretto P, Giaccari A, Sesti G. Efficacy and safety of dapagliflozin, a sodium glucose cotransporter 2 (SGLT2) inhibitor, in diabetes mellitus. Cardiovasc Diabetol 2015; 14 : 142. doi: 10.1186/ s12933-015-0297-x.
10. Weber MA, Mansfield TA, Alessi F et al. Effects of dapagliflozin on blood pressure in hypertensive diabetic patients on renin-angiotensin system blockade. Blood Press 2016; 25 : 93 – 103. doi: 10.3109/ 08037051.2015.1116258.
11. Fioretto P, Stefansson BV, Johnsson EKA et al. Dapagliflozin reduces albuminuria over 2 years in diabetic patients with renal impairment. J Am Soc Nephrol 2015; 26 : 1A. Abstract TH-OR001.
12. Inzucchi SE, Zinman B, Wanner C et al. SGLT-2 inhibitors and cardiovascular risk: proposed pathways and review of ongoing outcome trials. Diab Vasc Dis Res 2015; 12 : 90 – 100. doi: 10.1177/ 1479164114559852.
13. Lambers-Heerspink H, Johnsson E, Gause-Nilsson I et al: Dapaglifl ozin reduces albuminuria on top of renin-angiotensin systém blockade in hypertensive diabetic patients. Diabetes 2015; 64 (Suppl 1): A303. Abstract 1176-P.
14. Clinicaltrials.gov. Multicenter trial to evaluate the effect of dapaglifl ozin on the incidence of cardiovascular events (DECLARE-TIMI58). Available from: https:/ / clinicaltrials.gov/ ct2/ show/ NCT01730534.
15. Ulčianský V, Schroner Z. Fixná kombinácia dapagliflozínu a metformínu v liečbe diabetes mellitus 2. typu. Súč Klin Pr 2016; 1 : 19 – 23.
16. Kumar R, Kerins DM, Wather T. Cardiovascular safety of anti-diabetic drugs. Eur Heart J Cardiovasc Pharmacother 2016; 2 : 32 – 43. doi: 10.1093/ ehjcvp/ pvv035.
Štítky
Detská kardiológia Interné lekárstvo Kardiochirurgia Kardiológia
Článek Fixní kombinace antidiabetik
Článok vyšiel v časopiseKardiologická revue – Interní medicína
Najčítanejšie tento týždeň
2016 Číslo 2- Parazitičtí červi v terapii Crohnovy choroby a dalších zánětlivých autoimunitních onemocnění
- I „pouhé“ doporučení znamená velkou pomoc. Nasměrujte své pacienty pod křídla Dobrých andělů
- Intermitentní hladovění v prevenci a léčbě chorob
- Statinová intolerance
- Monoklonální protilátky v léčbě hyperlipidemií
-
Všetky články tohto čísla
- Fixní kombinace antidiabetik
- Fixní kombinace v antiagregační léčbě
- Fixní kombinace v pneumologii
- Dapagliflozin a studie DECLARE – budoucnost léčby diabetes mellitus?
- Sacubitril-valsartan (LCZ696) v léčbě srdečního selhání
- Použití rivaroxabanu v prevenci cévní mozkové příhody u pacienta s chronickým srdečním selháním a nevalvulární fibrilací síní – kazuistika
- Hot lines z ACC 2016, Chicago
- Vedolizumab v léčbě idiopatických střevních zánětů
- Fixní kombinace v klinické praxi
- Fixní kombinační léčba hypertenze
- Léčba hypertenze z pohledu ambulantního lékaře
- Fixní kombinace s hypolipidemiky
- Kardiologická revue – Interní medicína
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Fixní kombinace s hypolipidemiky
- Sacubitril-valsartan (LCZ696) v léčbě srdečního selhání
- Fixní kombinační léčba hypertenze
- Fixní kombinace v pneumologii
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



