-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Chirurgické komplikácie kochleárnej implantácie na Klinike ORL chirurgie hlavy a krku v skupine prvých 100 implantovaných pacientov
Surgical Complications in Our First 100 Implanted Patients in ENT Department University Hospital in Košice
Objective:
The authors evaluated the occurrence of surgical complications in a group of first 100 patients at the ORL Clinic of Head and Neck Surgery. The objective of the work was an analysis of postoperative complications, which indicated the need to consistently adhere to all steps in the process of cochlear implantation and intensive postoperative care.Methods:
In the course of 6 years, 104 cochlear implantations were performed in 100 patients at the ORL Clinic of Head and Neck Surgery. The standard technique (mastoidectomy, posterior tympanotomy) was used in 98% of implantations and two percent by subtotal petrosectomy, implantation and obliteration of the cavity with dead occlusion of the external auditory duct by a suture.Results:
In the group of 100 patients and 104 implantations 8 minor complications developed, specifically a transient lesion of facial nerve in three patients and vertigo in five patients. A serious complication which required a reimplantation occurred in one case. In this case the implant was released after tissue necrosis above the receiver. The problem in another case concerned the electrode and did not require reoperation.Conclusion:
cochlear implantation is a safe and effective form of hearing rehabilitation. The low occurrence of complications in our group was reached for using a mini invasive surgical technique and an individual approach to the patients in the postoperative care.Key words:
cochlear implantation, deafness, complications, results, posterior tympanotomy
Autori: S. Krempaská; J. Kovaľ
Pôsobisko autorov: UNLP, Klinika ORL a chirurgie hlavy a krku, Košice
Vyšlo v časopise: Otorinolaryngol Foniatr, 66, 2017, No. 1, pp. 41-45.
Kategória: Původní práce
Súhrn
Cieľ:
Autori v práci vyhodnocujú výskyt chirurgických komplikácií v súbore prvých 100 implantovaných pacientov na Klinike ORL chirurgie hlavy a krku v Košiciach. Cieľom práce je analýza jednotlivých pooperačných komplikácií, ktorá poukazuje na potrebu dôsledného dodržania všetkých krokov procesu kochleárnej implantácie a intenzívnej postoperačnej starostlivosti.Metodika:
V priebehu 6 rokov bolo na Klinike otorinolaryngológie chirurgie hlavy a krku vykonaných 104 kochleárrnych implantácií u 100 pacientov. 98 % implantácií bolo vykonaných štandardnou technikou (mastoidektómia, zadná tympanotómia), v 2 % bola vykonaná subtotálna petrozektómia, implantácia a obliterácia dutiny so slepým uzáverom zvukovodu sutúrou.Výsledky:
V súbore 100 pacientov - 104 implantácií, sa vyskytlo 8 malých komplikácií, a to prechodná lézia tvárového nervu v troch prípadoch a u piatich pacientov sa po operácii objavili závraty. Závažná komplikácia vyžadujúca si reimplantáciu sa vyskytla v jednom prípade. Išlo o vylúčenie implantátu po nekróze tkaniva nad prijímačom. V jednom prípade bol problém zavádzanie elektródy bez potreby reoperácie.Záver:
Kochleárna implantácia je bezpečná a účinná forma rehabilitácie sluchu. Nízky výskyt komplikácií v našom súbore sa dosiahol vďaka miniinvazívnej operačnej technike a individuálnemu prístupu k pacientom v postoperačnej starostlivosti.KĽÚČOVÉ SLOVÁ:
kochleárna implantácia, hluchota, komplikácie, výsledky, zadná tympanotómiaÚVOD
V súčasnosti je rehabilitácia sluchu pomocou kochleárneho implantátu u pacientov s obojstrannou ťažkou poruchou sluchu, u ktorých nie je možné dosiahnuť uspokojivý sluchový vnem pomocou načúvacích aparátov, uznávaná prakticky na celom svete (1-9).
Kochleárna implantácia je bezpečný a presne definovaný chirurgický výkon, pri ktorom sa zavádza elektróda do vnútorného ucha. Jej správne umiestnenie umožňuje priamu elektrickú stimuláciu nervových vlákien sluchového nervu.
S každou chirurgickou intervenciou sú prirodzene spojené aj rôzne problémy či komplikácie, ktoré pri správnom manažmente neovplyvnia výsledky rehabilitácie a znížia psychickú a operačnú traumu už aj tak chorobou hendikepovaných pacientov.
Keďže počet pacientov rehabilitovaných pomocou kochleárnej implantácie na Slovensku stále narastá, a čoraz viac otorinolaryngológov sa s takýmito pacientmi v svojej praxi stretáva, je potrebné sa o nich zmieniť.
Cieľom práce je poukázať na možnosť výskytu komplikácií pri kochleárnej implantácii. Práca analyzuje súbor našich 100 pacientov, popisuje výskyt jednotlivých komplikácií v našom súbore ako aj management riešenia problémov.
METODIKA A VÝSLEDKY
V priebehu 6 rokov (2009-2015) podstúpilo na Klinike ORL chirurgie hlavy a krku v Košiciach rehabilitáciu sluchu pomocou kochleárneho implantátu 100 pacientov, u ktorých sme implantovali 104 implantátov. U štyroch pacientov zo súboru bola vykonaná obojstranná implantácia.
V súbore bolo 53 detí a 47 dospelých (graf 1). Obojstrannú implantáciu podstúpili tri deti a jeden dospelý. V skupine detí mal najmladší pacient v čase implantácie 9 mesiacov a najstarší 17 rokov. V skupine dospelých najmladší pacient dovŕšil v čase implantácie 19 rokov a najstarší 83.
Graf 1. Zloženie súboru z hľadiska veku – deti/dospelí a výskyt komplikácií v jednotlivých skupinách. 
V skupine detí bola najčastejšou indikáciou - 50 prípadov (94,5 %) kochleárnej implantácie kongenitálna, prelingválna stratu sluchu. U 3 detí (5,5 %) došlo k strate sluchu postlingválne, v dvoch prípadoch po prekonanej meningitíde a v jednom prípade po vírusovej infekcii - varicelle.
V skupine dospelých 39 pacientov (83 %) podstúpilo kochleárnu implantáciu pre rozvoj vnútroušnej progresívnej poruchy sluchu, u troch pacientov (6,4 %) došlo k strate sluchu po exstirpácii neurinómu n. VIII translabyrintovým prístupom na jedinom počujúcom uchu, u ďalších troch pacientov (6,4 %) došlo k strate sluchu následkom pokročilej kochleárnej formy otosklerózy. Urgentná implantácia pre náhlu obojstrannú stratu sluchu bola vykonaná u dvoch pacientov (4,2 %). V jednom prípade išlo o pacienta po prekonanej meningitíde a v druhom prípade o pacienta s obojstrannou priečnou zlomeninou spánkovej kosti.
Z nášho súboru 100 pacientov sa v piatich prípadoch diagnostikoval aj obojstranný chronický zápal v strednom uchu. Traja pacienti mali stabilizovanú formu chronickej mezotympanickej otitidy, jeden pacient nestabilnú formu chronickej mezotympanickej otitidy a jeden pacient podstúpil opakované operácie na strednom uchu pre cholesteatóm na inom pracovisku a stále bola u neho prítomná reziduálna choroba.
Štandardnou operačnou technikou, limitovanou mastoidektómiou a zadnou tympanotómiou, bolo vykonaných 102 implantácií (98 %). Z toho v 3 prípadoch (2,9 %) sme vykonali dvojfázovú implantáciu. V prvej fáze sa vykonala myringoplastika a v druhej fáze implantácia štandardnou operačnou technikou. V dvoch prípadoch bola vykonaná subtotálna petrozektómia, obliterácia dutiny tukom so slepou suturou zvukovodu.
Elektróda bola do vnútorného ucha zavádzaná cez novovytvorenú kochleostómiu v 23 prípadoch (22,1 %) a cez okrúhle okienku v 81 prípadoch (77,9 %). Všetci pacienti 12 hodín pred výkonom začali intravenóznu antibiotickú a kortikoidnú liečbu. Dĺžka antibiotickej liečby pacientov bola minimálne 10 dní a prechod na perorálnu formu bol v závislosti od príčiny vzniku hluchoty a od celkového zdravotného stavu pacienta. Dĺžka kortikoidnej liečby bola posudzovaná individuálne. Priemerná dĺžka hospitalizácie bola 4,2 dni (minimálna 3 a maximálna 7 dní). Implantácia bola vykonaná dvoma chirurgmi, použitý bol implantát firmy Neurelec , dnes Oticon Medical. Počas 104 implantácií sa vyskytla jedna peroperačná komplikácia (0,96 %), a to nemožnosť umiestnenie elektródy do kochlei s vyžiadaním si druhostrannej implantácie.
Zo skupiny veľkých pooperačných chirurgických komplikácií vyžadujúcich reimplantáciu sa v našom súbore vyskytla jedna (0,96 %). Tri týždne po implantácii vznikol u dvojročného dieťaťa zápal v rane, došlo k dehiscencii a následnej nekróze tkaniva nad prijímačom, čo viedlo k vylúčeniu implantátu (obr. 1).
Obr. 1. Veľká komplikácia – vylúčenie implantátu u 2-ročného dieťaťa. 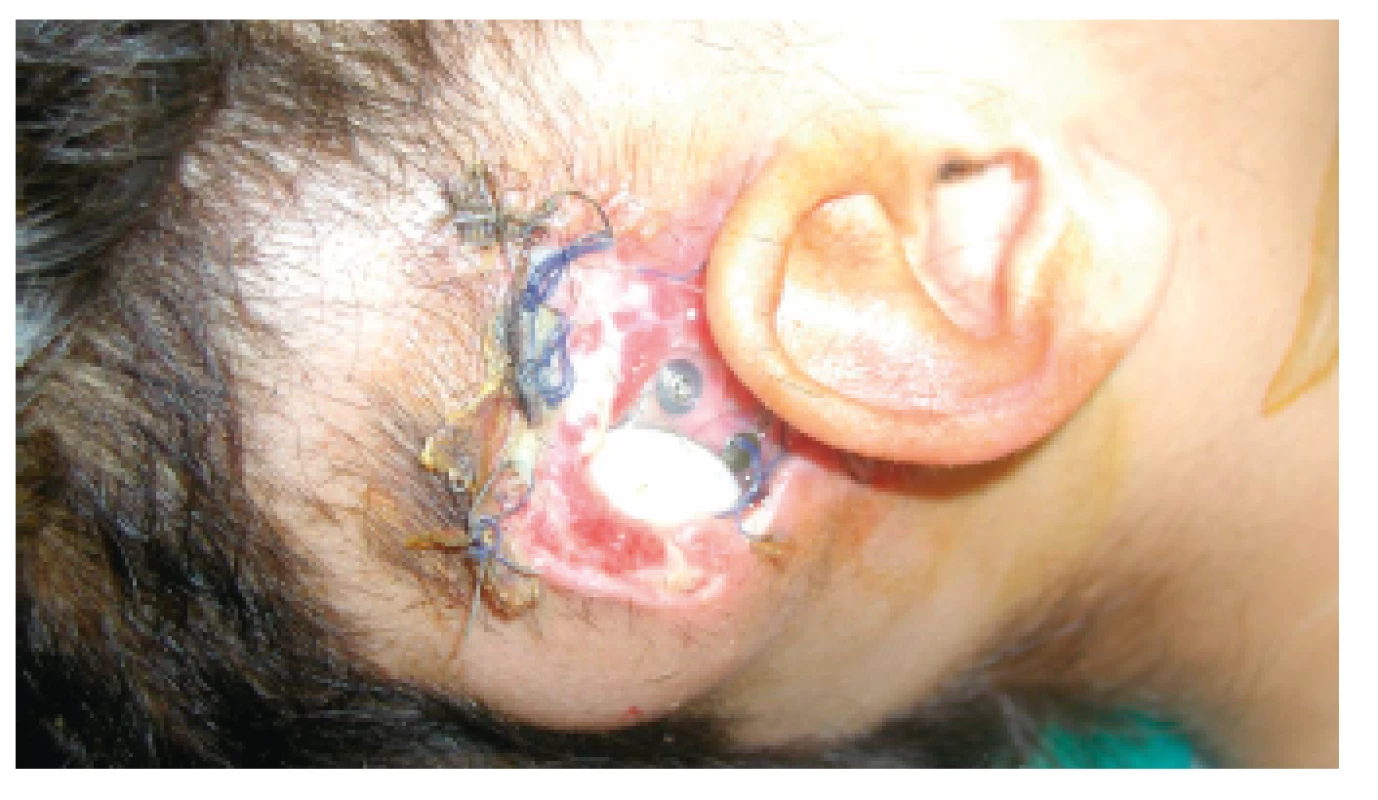
Malé komplikácie v našom súbore sa zaznamenali v ôsmich prípadoch (7,7 %). U troch pacientov (2,9 %) sa vyskytla prechodná lézia tvárového nervu (II. - IV. stupeň podľa House a Brackmannovej klasifikácie). Po medikamentóznej liečbe (kortikoidy, antivirotiká) sa funkcia tvárového nervu v priebehu troch mesiacov upravila na normu. Závraty, ktoré vyžadovali dlhodobejšiu liečbu, ev. hospitalizáciu, sa vyskytli u piatich pacientov (4,8 %) (tab. 1).
Tab. 1. Výskyt komplikácií u pacientov po kochleárnej implantácii v súbore prvých 100 pacientov. 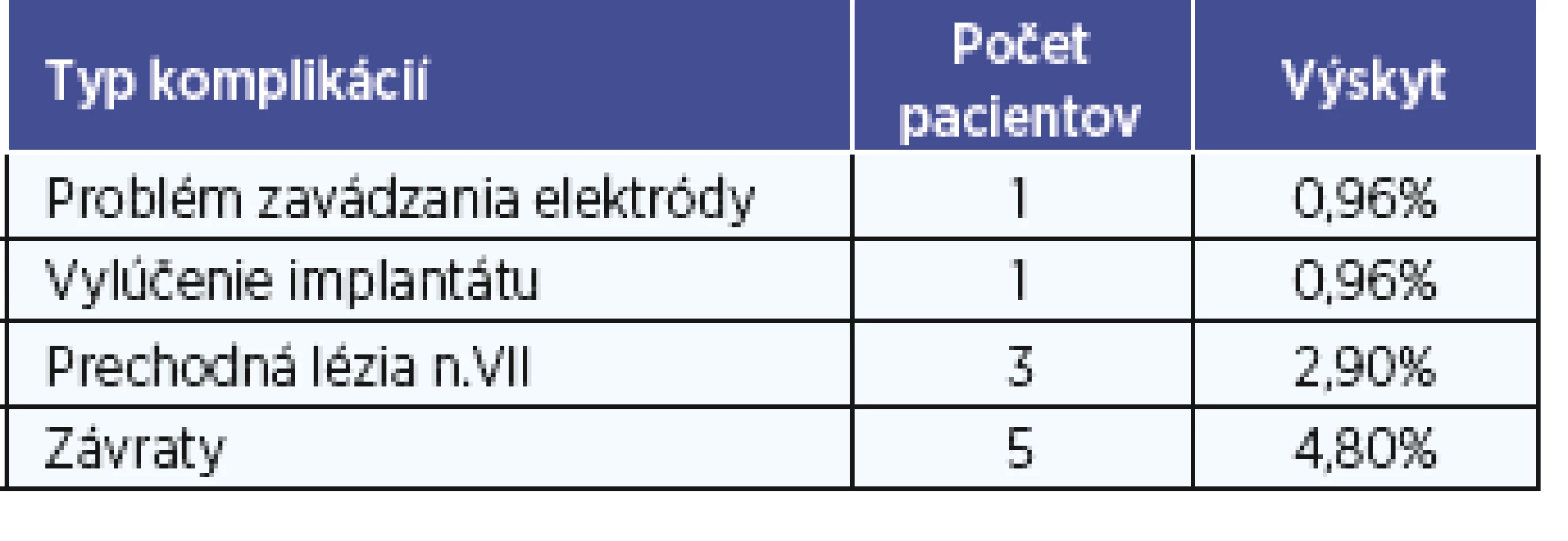
DISKUSIA
Rozšírenie a spresnenie indikačných kritérií ako aj samotné výsledky kochleárnej implantácie veľmi rýchlo viedli k celosvetovej akceptácii tejto rehabilitačnej metódy (1-9). Tak ako pri každej liečebnej modalite aj pri kochleárnej implantácii je potrebné edukovať laickú aj odbornú verejnosť a poukazovať nie iba na jej prínos a výsledky, no upozorniť aj na možné problémy a komplikácie súvisiace s touto metódou.
Počas mnohých rokov sa vytvorilo na rozlíšenie komplikácií niekoľko klasifikačných schém. Veľmi často používanou je klasifikácia podľa Cohena, ktorý delí komplikácie na veľké a malé. Za veľké postimplantačné komplikácie považuje vážne komplikácie, ktoré vyžadujú chirurgickú liečbu, alebo ústavnú liečbu pacienta. Malé komplikácie popisuje ako komplikácie , ktoré liečbu nevyžadujú, ev. vyžadujú minimálnu liečbu, a je možné ju zvládnuť ambulantne (1, 2, 3, 7).
Klasifikácia, ktorá zohľadňuje jednotlivé fázy implantačného procesu, v ktorej dochádza k vzniku komplikácie, popísali Luetje a Jackson. Komplikácie rozlišuje na chirurgické a nechirurgické. Chirurgické komplikácie ešte delí na komplikácie peroperačné a pooperačné. Medzi nechirurgické komplikácie patria hlavne zlyhanie techniky a socioekonomické problémy (1, 8).
Poslednou používanou klasifikáciou je klasifikácia zohľadňujúca čas vzniku komplikácie od implantácie. Kemp definuje skoré, ev. včasné komplikácie, ak sa vyskytnú do 3 mesiacov po implantácii. Komplikácie, ktoré sa objavia po tomto čase, nazýva neskoré komplikácie (1, 8).
Veľké komplikácie:
Medzi veľké, psychicky veľmi traumatizujúce komplikácie, patrí trvalá iatrogénna pooperačné lézia tvárového nervu. Tieto komplikácie sa nevyskytujú často a najrizikovejšiu skupinu predstavujú pacienti s kongenitálnymi malformáciami. Práve v týchto prípadoch sa pri implantácii odporúča využiť peroperačný monitoring tvárového nervu, ktorý jednoznačne znižuje riziko vzniku tejto komplikácie.
Prechodná lézia tvárové nervu patrí medzi malé komplikácie. Môže vzniknúť hneď po operácii, alebo sa objaví neskôr v pooperačnom období. Tento stav vyžaduje príslušnú medikamentóznu liečbu, po ktorej v priebehu niekoľkých mesiacov dochádza k úprave funkcie tvárového nervu na normu. Prechodná parciálna lézia tvárového nervu sa v našom súbore vyskytla u 3 dospelých pacientov a u všetkých sa upravila do 3 mesiacov od implantácie. U jednej pacientky sa porucha funkcie zachytila ešte v čase hospitalizácie a u dvoch pacientov sa lézia objavila 7 až 10 dní po chirurgickej intervencii. Predpokladáme, že v prvom prípade príčinou prechodnej lézie n. VII bolo prehriatie nervu pri frézovaní v oblasti zadnej tympanotómie, kým v ostatných dvoch prípadoch, vzhľadom na čas objavenia sa poruchy funkcie, vzplanutie latentnej herpetickej infekcie.
K závažným a väčšinou nečakaným peroperačným komplikáciám patria problémy pri zavádzaní elektródy do vnútorného ucha. V literatúre sa výskyt tejto komplikácie spolu s neskoršou migráciou elektródy udáva v 1,3 % prípadov (1). Najčastejšou príčinou obštrukcie je osifikujúca labyrintída, ktorá vzniká ako následok vírusovej, alebo bakteriálnej labyrintitídy, pokročilej otosklerózy, úrazu, autoimúnneho ochorenia vnútorného ucha či oklúzie a.labyrinti. V detskom veku osifikáciu kochlei očakávame hlavne v skupine pacientov so stratou sluchu po prekonanej meningitíde. Prebiehajúce zápalové zmeny vo vnútornom uchu sú indikáciou k urgentnej implantácii.
Problém pri zavádzaní elektródy sa môže vyskytnúť aj pri kongetitálnych malformáciach vnútorného ucha, no v niektorých prípadoch presná príčina ostáva nepoznaná. Sťažené zavádzanie elektródy môže spôsobiť jej chybné umiestnenie do scala tympani, u menej skúsených operatérov aj jej skĺznutie do pneumatizácie hypotympana (6).
Diagnostika prebehnutých procesov vnútorného ucha, aj napriek vždy pred implantáciou realizovaným vyšetreniam NMR a CT, je veľmi ťažká. Kongenitálne malformácie pomocou zobrazovacích techník dokážeme zachytiť a popísať pomerne presne, ale prebiehajúca osifikácia labyrintu sa identifikuje a popisuje maximálne v 80 % peroperačne zistených prípadov. Problém zaviesť elektródu do vnútorného ucha sme mali v jednom prípade, u 18-mesačného dieťaťa. Pred implantáciou vykonané CT vyšetrenie spánkových kostí a NMR vyšetrenie zadnej jamy zobrazovali normálne vyvinuté vnútorné ucho aj sluchový nerv. Ani vykonané vyšetrenia ani anamnéza nevysvetľovali príčinu problému. Vzhľadom k veku pacienta sme sa rozhodli pre implantáciu do scala tympani na opačnej strane. Mnohé práce informujú o úspešnej implantácii pri osifikácii scala tympani cez scala vestibuli, no na našej klinike bola doteraz vždy využitá pre inzerciu elektródy iba scala tympani. Druhostranná implantácia bola vykonaná bez peroperačných a pooperačných komplikácií.
Odmietnutie či vylúčenie implantátu vyžadujúce si jeho odstránenie s potrebou následnej reimplantácie patrí rovnako medzi vážne komplikácie. V našom súbore došlo k vylúčeniu implantátu u dvojročného dieťaťa. Hojenie v prvých štádiách bolo v norme, na 12. deň od implantácie sa odstránili stehy. Na kontrolnom vyšetrení – 24. deň po implantácii, sa zistila dehiscencia rany, ktorú si spôsobilo dieťa samo - mechanickým poškodením prstom. Vykonala sa sutura dehiscentného – 1,5 cm dlhého úseku. Avšak rozvoj lokálnej infekcie aj napriek intenzívnej celkovej a lokálnej antibiotickej liečbe bol nezvratný, došlo k nekróze tkaniva nad prijímačom a k vylúčeniu implantátu (obr. 1). Dieťa bolo o 2 mesiace implantované na druhom uchu bez komplikácií.
V minulosti bol výskyt zápalových komplikácií oveľa vyšší (10). Rozvoj miniinvazívnej techniky s retroaurikulárnou, takmer lineárnou incíziou, veľkosti približne 3 cm, minimalizuje vznik infekcie a nekrózy muskuloperiostálneho laloka. Výhodou tejto techniky je aj zníženie psychickej traumy, ktorá po rozsiahlejších a viac devastujúcich prístupoch postihla prevažne rodičov implantovaných menších detí.
Prítomnosť cudzieho telesa je predisponujúcim faktorom k vzniku vážnej život ohrozujúcej komplikácie - meningitídy. Bakteriálna kolonizácia implantátu a hematogénna kontaminácia sa udávajú ako najčastejší mechanizmus vzniku, prechodu a šírenia sa infekcie. Infikovaný implantát sa obalí biofilmom, čo vytvára silnú bariéru pre prienik antibiotík. Stav nevyhnutne vyžaduje odstránenie implantátu a intenzívnu antibiotickú liečbu podľa protokolu (3,9). Aj napriek tomu, že výskyt tejto komplikácie je zriedkavý, no vysoká mortalita je významným faktorom, ktorý udržuje ostražitosť lekára. Rovnako musíme aj zdôrazniť, že všetci pacienti po implantácii majú zvýšené riziko rozvoja meningitídy v porovnaní s bežnou populáciou. Obzvlášť rizikovou je skupina pacientov s kongenitálnymi malformáciami, alebo skupina s opakovane prebiehajúcimi zápalovými procesmi v strednom uchu.
Medzi vážne, hoci neskoré komplikácie po implantácii, patrí aj vznik cholesteatomu v strednom uchu. K migrácii keratocytov môže dôjsť po resorbcii tenkej kostennej steny vonkajšieho zvukovodu, alebo pri peroperačnom poškodení anulus fibrocartilagineus. Priemerný čas diagnostiky cholesteatómu od implantácie je 45 mesiacov (10).
Malé komplikácie:
Malé komplikácie vo všeobecnosti neohrozujú pacienta na živote, ani neovplyvňujú výsledky implantácie, avšak môžu zhoršiť priebeh procesu kochleárnej implantácie, navodiť strach, ev. narušiť každodenný život pacienta.
Z malých peroperačných komplikácií sa často vyskytujú poruchy chuti pri poškodení chorda tympani, perforácia blany bubienka následkom poškodenia anulus fibrocartilagineus či intenzívne krvácanie následkom poškodenia sinus sigmoideus. Vzniknutý defekt zadnej steny zvukovodu sa rekonštruuje peroperačne, ako aj prípadne vzniknutá fistula na laterálnom kanáliku, a nevyžadujú revíznu operáciu. Ide o štandardné komplikácie súvisiace s chirurgiou stredného ucha a na pracovisku so skúsenosťami v danej oblasti je výskyt týchto komplikácií minimálny a zvládnutý bez väčších problémov.
Zápal v operačnej rane, dehiscencia, hematóm či seróm sú najčastejšími pooperačnými komplikáciami. Zápal môže byť spôsobený bakteriálnou infekciou, ale aj ako následkom reakcie na šicí materiál. Hojenie rany musí byť kontrolované operatérom, ktorý má skúsenosti s pooperačným priebehom a hojením rán po ušných operáciách.
Tinnitus ako symptóm je iba zriedkavo popisovaný ako komplikácia kochleárnej implantácie, keďže sa často vyskytuje u pacientov ešte pred samotnou rehabilitáciou sluchu. Tinnitus sa po implantácii môže zmierniť až vymiznúť, môže sa zvýrazniť alebo ostať nemenný. V našom súbore pacientov sme sa cielene na tento symptóm nepýtali a pacienti tinnitus sami po implantácii ako problém neudávali.
Závrat, či instabilita, je možno jedným z najdiskutovanejších problémov u pacientov po implantácii. Uvádza sa, že problémy so stabilitou má až 75 % dospelých pacientov po implantácii. Intenzita ťažkostí je najsilnejšia prvých 72 hodín, neskôr postupne vymiznú. Nie zriedkavo sa po operácii môže rozvinúť BPPV (benígne polohové paroxyzmálne vertigo), alebo Menierova choroba. Ťažkosti pacienta môžu byť spôsobené výtokom perilymfy z kochleostómie, či elektrickou stimulácia saccula pri migrácii elektródy (10). Avšak jednoznačná príčina závratových stavov sa u pacientov potvrdzuje ťažko, keďže každá choroba, ktorá viedla k postihnutiu vnútorného ucha vyžadujúceho rehabilitáciu sluchu kochleárnym implantátom, môže spôsobiť aj postihnutie vestibulárneho aparátu.
V našom súbore niekoľkomesačnú medikamentóznu liečbu pre závraty podstúpili 5 pacienti (4,8 %). U jedného pacienta bola po kochleárnej implantácii pre zneschopňujúce vertigo indikovaná sekcia vestibulárnych nervov. Avšak jeho ťažkosti vznikli ešte pred rehabilitáciou sluchu ako následok obojstrannej priečnej zlomeniny spánkovej kosti. Závraty patria a předpokládáme, že aj budú patriť medzi najčastejšie poimplantačné komplikácie. Potvrdzujú nám to informácie získané podrobnou a cielenou anamnézou pred výkonom, kedy prítomnosť závratových stavov rôznej intenzity udáva až 80 % pacientov nad 60 rokov.
Osobitým a pomerne častým problémom prevažne u detí po implantácii stále ostáva zápal stredného ucha (3). Je to špecifická problematika, ktorá vyžaduje prístup skúseného odborníka. U detí, ktoré mali v anamnéze recidivujúce otitídy, sa odporúča pred samotnou implantáciou vykonať adenoidektomiu, v prípade nálezu sektretorickej otitdídy aj s paracentézou a inzerciou ventilačnej trubičky. Zápal stredného ucha, vzniknutý periimplantačne alebo v skorom postimplantačnom období, je potrebné liečiť v úvode konzervatívne - intravenóznymi antibiotikami, prípadne evakuáciou exsudátu. Odstránenie implantátu sa vykonáva v nevyhnutnom prípade. Schéma očkovania detí pred kochleárnou implantáciou, ktorú odporúča Americká akadémia pediatrov, štandardne na našom pracovisku nevykonávame. Všetci implantovaní pacienti, deti ale aj dospelí, sú informovaní o možnom výskyte tejto komplikácie a potrebe v prípade ťažkostí vyšetrenia na našom pracovisku. Deti sú u nás sledované minimálne pol roka pred implantáciou (okrem detí vyžadujúce urgentnú implantáciu) a dlhodobo aj po implantácii. Plánovanie výkonov, a chirurgických intervencií je teda pod našim dohľadom.
Celkový výskyt komplikácií sa v literatúre udáva od 5 do 40 % (malé komplikácie od 5,8 do 25,4 % a veľké komplikácie od 2,1 do 11,7 %) (1, 3, 7). V našom súbore bol výskyt všetkých chirurgických komplikácií 9,6 %. Na variabilitu výsledkov má vplyv individuálne posúdenie hojenia a pooperačného stavu lekárom a presnosť zberu údajov v jednotlivých centrách.
V našom súbore bol nízky výskyt komplikácií spôsobený niekoľkými faktormi. Od zavedenia kochleárnej implantácie používame miniinvazívnu techniku s veľkosťou rany cca 3-4 cm, ktorá je šetrná k vaskularizácii tkanív chrániacich vnútornú časť implantátu. Tento prístup, vďaka jedinečnej fixačnej technike pomocou dvoch skrutiek, nevyžaduje vytvorenie lôžka pre prijímač v temporálnej oblasti a nemusí dochádzať k obnaženiu dura mater. Operácie boli robené na pracovisku, ktoré je špecializované na ušnú chirurgiu a boli vykonané iba erudovanými pracovníkmi. Selekcia pacientov je dôsledná, okrem štandardných splnených kritérií na kochleárnu implantáciu sa pri výbere pacientov kladie dôraz na posúdenie malformácií vnútorného ucha, príčiny hluchoty a celkový zdravotný stav pacienta.
Posledným faktorom, ktorý znižuje výskyt komplikácií kochleárnej implantácie, je zameranie práce iba na chirurgické komplikácie. Nechirurgické komplikácie, hlavne komplikácie technické ako nefunkčnosť implantátu a potreba reimplantácie, v našej práci zahrnuté nie sú.
ZÁVER
Kochleárna implantácia je veľmi účinná a bezpečná forma rehabilitácie ťažkej percepčnej poruchy sluchu u detí aj dospelých, ktorých rehabilitácia pomocou načúvacieho aparátu je nedostatočná a je predpoklad dosiahnuť lepší výsledok pomocou kochleárneho implantátu.
Výsledky našej práce poukazujú na pomerne nízke riziko chirurgickej intervencie. Celkový výskyt komplikácií bol v 9,6 % (1,9 % veľkých komplikácií, 7,7 % malých komplikácií), avšak reimplantáciu sme museli vykonať iba v jednom prípade (0,96 %). Výrazný vplyv na výsledky má prísna a podrobná selekcia pacientov, používanie miniinvazívnej chirurgickej techniky, sledovanie pacienta v celom implantačnom procese operatérom. Nechirurgické komplikácie vznikajú na základe problémov technických, sociálnych, psychologických, ekonomických a mnohokrát vyžadujú komplexnejší prístup k pacientom a spoluprácu aj s odborníkmi iných oblastí. V súčasnosti očakávame prevahu nechirurgických komplikácií, na čo poukazujú aj naše výsledky.
Adresa ke korespondenci:
MUDr. Silvia Krempaská, Ph.D., MPH
UNLP, Klinika ORL a chirurgie hlavy a krku
tr. SNP 1
040 01 Košice
Slovenská republika
e-mail. silviakrempaska@yahoo.com
Zdroje
1. Brito, R., Monteiro, T. A., Leal, A. F. et al.: Surgical complications in 550 consecutive cochlear implantation., Braz. J. Otorhinolaryngol., 78, 2012, 3, s. 80-85.
2. Dankuc, D., Vlaski, L., Pejakovic, N. et al.: Complications in cochlear implantation at the clinical centre of Vojvodina. Srp. Arh. Celok Lek., 143, 2015, 11-12, s. 656-661
3. Farinetti, A., Ben Gharbia, D., Mancini, J. et. al.: Cohlear implant complication in 403 patients: Comperative study of adults and children and review of the literature. Eur. Ann. Otolaryngol. Head and Neck Diseases, 131, 2014, s. 177-182.
4. Fayad, J. N., Baino, T., Parisier, S. C.: Revision cochlear implant surgery: causes and outcome. Otolaryngol. Head Neck Surg., 131, 2004, 4, s. 429-432.
5. Kim, CH. S., Oh, S. H., Chang, Y. et al: Mangement of complications in ccochlear implantation. Acta Oto-Laryngol., 128, 4, s. 408-414.
6. Mecca, M. A., Wagle, W., Lupinetti, A.: Complication of cochlear implantation surgery. AJNR, 24, 2003, s. 2089-2091.
7. Orhan, K. S., Guldiken, Y., Basaran, B. et al.: Complications and their management following pediatric cochlear inplantations. Int. Adv. Otol., 8, 2012, 2, s. 244-252.
8. Ramos, A., Chrlone, R., de Miguel, I. et al. : Complication in cochlear implantation. Acta Otorinolaryngol. Esp., 57, 2006, s. 122-125.
9. Rubin, l. G., Papsin, B. at. al.: Policy statement-cochlear implant in children: surgical site infections and preventions and treatment of acute otitis media and meningitis. Pediatrics., 126, 2010, 2, s. 381-391.
10. Terry, B., Kelt, R. E., Jeyakumar, A.: Delayed complications after cochlear implantation. JAMA Otolaryngol. Head Neck Surg., 141, 2015, 11, s. 1012-1017.
Štítky
Audiológia a foniatria Detská otorinolaryngológia Otorinolaryngológia
Článek IFHNOS World Tour 2016Článek XXII. beskydský ORL denČlánek 3. ORL akademieČlánek Zasedání ORL sekce UEMS
Článok vyšiel v časopiseOtorinolaryngologie a foniatrie
Najčítanejšie tento týždeň
2017 Číslo 1- Subkutánne vs. intravenózne imunoglobulíny u pacientov s CLL
- Facilitovaná subkutánna imunoglobulínová terapia u seniorov s imunodeficienciami v reálnej praxi
- fSCIG v reálnej klinickej praxi u pacientov s hematologickými malignitami
-
Všetky články tohto čísla
- Středoušní rekonstrukce u dětí
- Mikrobiálna kolonizácia horných dýchacích orgánov a imunita u detí s adenoidnými vegetáciami
- Recidivující respirační papilomatóza - nové rizikové faktory
- Overenie vplyvu hyperbarickej oxygenoterapie v liečbe náhlej sezorineurálnej straty sluchu
- Radiografie paranazálních dutin: význam v diagnostice akutní rinosinusitidy a současné možné indikace
- Histologická a histochemická analýza retrakční kapsy pars tensa ušního bubínku u dětí
- Chirurgické komplikácie kochleárnej implantácie na Klinike ORL chirurgie hlavy a krku v skupine prvých 100 implantovaných pacientov
- K osmdesátinám prof. MUDr. Eduarda Zvěřiny, DrSc. FCMA
- Kutvirtova cena 2016 – podmínky soutěže
- IFHNOS World Tour 2016
- 29. mezinárodní kurz endoskopické endonazální chirurgie
- XXII. beskydský ORL den
- Kurz IPVZ – sonografie v otorinolaryngologii
- 3. ORL akademie
- Zasedání ORL sekce UEMS
- Stáž na ORL klinice v Innsbrucku
- Otorinolaryngológia na strednom Slovensku - včera a dnes
- Hluboké krční záněty jako komplikace zánětu hltanu (retrospektivní studie)
- Otorinolaryngologie a foniatrie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Radiografie paranazálních dutin: význam v diagnostice akutní rinosinusitidy a současné možné indikace
- Hluboké krční záněty jako komplikace zánětu hltanu (retrospektivní studie)
- Histologická a histochemická analýza retrakční kapsy pars tensa ušního bubínku u dětí
- Overenie vplyvu hyperbarickej oxygenoterapie v liečbe náhlej sezorineurálnej straty sluchu
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



