-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Prevence dědičného rizika nádorů prsu a ovaria
Preventing hereditary risk of breast and ovarian cancer
The incidence of breast and ovarian cancer is increasing. Most cancer diseases are caused by a combination of genetic and environmental factors. Hereditary etiology, caused by a germline mutation in a high-risk gene multiplying the probability of cancer, is identified in a small proportion of patients only. Genetic testing may disclose heredity and enable us to use this knowledge for the profit of the patient and her family members. Several genes are responsible for the risk of breast or ovarian cancer. Testing of highly penetrant BRCA1 and BRCA2 genes is recommended for clinical use, the role of moderate or low-risk genes in cancer etiology is unclear. Breast or ovarian cancer may be a part of other hereditary syndromes, where the testing is also possible. Expert teams recommend preventive care for BRCA1 and BRCA2 carriers that comprises of primary prevention with prophylactic surgeries and specialized secondary prevention. Modern diagnostic methods and surgical prevention may improve survival and quality of life.
Key words:
genes BRCA1, BRCA2 – genetic predisposition – breast cancer – ovarian cancer – tumour preventions
Autoři: L. Foretová
Působiště autorů: Oddělení epidemiologie a genetiky nádorů, Masarykův onkologický ústav Brno
Vyšlo v časopise: Prakt Gyn 2011; 15(3-4): 167-173
Kategorie: Přehledová práce
Souhrn
Incidence nádorů prsu i vaječníků neustále vzrůstá. Onemocnění jsou způsobena interakcí různých genetických příčin a vlivu prostředí. Pouze u části pacientek je možné zjistit dědičnou etiologii, tj. zárodečnou mutaci v některém z rizikových genů, která způsobuje mnohonásobně zvýšenou pravděpodobnost onemocnění. Genetické testování umožňuje odhalit hereditární příčinu a využít těchto poznatků ve prospěch jak pacientky, tak rodiny. Genů, které mohou být zodpovědné za vyšší riziko nádorů prsu nebo vaječníku, je více. Z klinického hlediska se doporučuje genetické testování vysoce penetrantních genů BRCA1 a BRCA2, u genů středního a nízkého rizika je jejich vliv na etiologii onemocnění nejasný. Nádory prsu nebo ovarií mohou být součástí i jiných dědičných syndromů, které je možné testovat. Preventivní péče o nosičky mutací v genech BRCA1 a BRCA2 je navrhována týmy odborníků a zahrnuje jak primární prevenci včetně profylaktických operací, tak specializovanou sekundární prevenci. Díky moderním vyšetřovacím metodám i preventivním operacím je možné zásadně zvýšit přežití žen i kvalitu jejich života.
Klíčová slova:
geny BRCA1, BRCA2 – genetická predispozice – nádor prsu – nádor ovaria – prevence nádorůÚvod
Incidence nádorů prsu se od roku 1977 zdvojnásobila a roční nárůst činí asi 2,1 %. Prudší nárůst incidence je možné zaznamenat již od 40. roku věku. Ve srovnání s ostatními evropskými zeměmi jsme asi v polovině žebříčku incidence. Úspěchy v léčbě a časnější diagnostice přispívají k tomu, že se mortalita na nádory prsu významně nezvyšuje. Nádorů ovarií přibývá méně rychle, ale stále se udržuje vysoká letalita onemocnění. Ve srovnání s ostatními zeměmi Evropy jsme na 4. příčce incidence a prudší nárůst incidence se objevuje od 40 let. Díky mamografickému screeningu se posouvá diagnostika nádorů prsu do nižších stadií, pro nádory ovarií je však účinná sekundární prevence stále problematická.
Dědičné nádory prsu nebo ovarií tvoří pouze 5–10 % ze všech těchto nádorů. U nádorů prsu se předpokládá, že asi 3 % neselektovaných nádorů budou spojena s mutací v genu BRCA1 nebo BRCA2 [1] při použití metody s 80% citlivostí záchytu mutací. U nádorů ovarií nemáme výsledky neselektovaných pacientek, ale v rodinách s nádory ovarií nebo prsu a ovarií je dvojnásobně vyšší záchyt BRCA1/2 mutací než v rodinách s výskytem jenom nádorů prsu [2].
Hereditární syndrom nádorů prsu a/nebo ovaria – geny BRCA1 a BRCA2
Geny BRCA1 a BRCA2 jsou nejdůležitější příčinou hereditární formy onemocnění nádorem prsu nebo vaječníků. Frekvence mutací v populaci v ČR není známa, ve světě se uvádí frekvence 1 : 300–800, v některých etnických skupinách i vyšší. V rodinách je evidentní opakované onemocnění v rodinné linii, časnější výskyt nemoci, mnohdy bilaterální nádory a vícečetné malignity, duplicity nádoru prsu i ovaria. U poloviny pacientek je možné, že zdědily mutaci od svého otce, kdy je riziko malignit výrazně menší než u žen a může se stát, že je rodinná anamnéza negativní.Kompletní testování obou genů se provádí po genetické konzultaci, indikaci genetikem a podepsání informovaného souhlasu. Testování vysoce penetrantních genů se nedoporučuje bez provedení genetické poradnypřed testováním a po něm. Interpretace výsledků musí být provedena genetikem v kontextu celé rodinné anamnézy [3].
Geny BRCA1 a BRCA2 patří do skupiny tumor supresorových genů a mají význam při regulaci buněčného cyklu a při opravách chyb v DNA. Oba geny jsou velké a kódují proteiny BRCA1 a BRCA2 o velikosti 1 863 a 3 418 aminokyselin. Jedná se o fosfoproteiny, které jsou přítomné ve všech tkáních a interagují s mnoha dalšími faktory. Jako multiproteinové komplexy se účastní homologní rekombinace a reparace poškozené DNA a jsou důležité pro udržení integrity a stability genomu.
Zdědění jedné poškozené alely genu BRCA1 nebo BRCA2 je dostatečné pro vyvolání nádorové predispozice. Inaktivace i druhé kopie genu v nádorové buňce vede k narušení reparačních procesů a k hromadění dalších mutačních změn, a tím k malignímu zvrhnutí.
Zárodečné mutace jsou rozprostřeny ve všech kódujících oblastech obou genů a při testování je nutné podrobné vyšetření všech těchto oblastí na konvenční mutace, tj. malé delece, inzerce i záměny bazí, ale i na velké přestavby, jako jsou chybění nebo duplikace celých exonů, nebo dokonce i chybění celé alely. Testování by mělo být prováděno ve specializovaných laboratořích, které podstupují každoročně mezinárodní kontroly kvality a prokážou tímto, že jsou schopny kvalitně vyšetřovat celé geny BRCA1 a BRCA2, nejen několik vybraných mutací [4,5].
Ovariální karcinomy u nosiček mutací genu BRCA1 jsou především invazivní serózní, endometroidní nebo nádory z jasných buněk a často bývají nízce diferencované. Tyto hereditární nádory bývají diagnostikovány v průměru o 7 let dříve než u sporadických forem. U žen nosiček BRCA2 mutace jsou diagnostikovány invazivní nemucinózní karcinomy, jejich onemocnění se objevuje přibližně ve stejném věku jako u žen se sporadickým onemocněním.
Nádory prsu u nosiček BRCA1 mutace bývají mnohem časnější a agresivnější. Vyznačují se vyšším gradingem, jsou častěji triple negativní (estrogenové, progesteronové a Her2 receptory negativní) a medulárního typu. U žen s BRCA2 mutací jsou nádory podobné jako u sporadické formy [6].
Kromě BRCA1 a BRCA2 genů existují i jiné příčiny hereditárního rizika nádorů prsu nebo vaječníků [7].
Kdy je vhodné odeslat pacientku na genetické vyšetření
V případě, že je v rodině nádor prsu nebo vaječníku v časném věku, oboustranné onemocnění, vícečetné malignity, především duplicita nádoru prsu a ovaria, je vhodné ženu odeslat ke genetické konzultaci. Tam je možné poslat jak pacientku, tak i její zdravé příbuzné.
Dle údajů v rodinné anamnéze (důležitý je rodokmen zahrnující 4–5 generací) může genetik indikovat testování genů BRCA1/2 nebo jiných genů. Hodnotí typy nádorů, jejich histologii i další charakteristiky, věk výskytu onemocnění, jejich rozložení v rodině, další onemocnění a možné rizikové faktory. Dle všech těchto údajů potom navrhuje genetické testování.
Základní kritéria k testování BRCA1/2 genů jsou stanovena konsenzem odborníků [8,3], rozhodování je však v každé rodině individuální.
Familiární výskyt onemocnění:
- alespoň tři příbuzní s karcinomem prsu/ovaria, bez věkové limitace,
- dva příbuzní s nádorem prsu/ovaria, alespoň jeden diagnostikován do 50 let.
Sporadická forma onemocnění:
- bilaterální nádor prsu nebo bilaterální nádor ovaria, první diagnóza do 50 let,
- duplicita nádoru prsu a ovaria bez věkové limitace,
- unilaterální nádor prsu nebo ovaria do 40 let (dle laboratoře),
- nádor prsu u muže bez věkové limitace,
- medulární karcinom (dle laboratoře, většinou do 50 let),
- ER-, PR-, Her2 - karcinom prsu (většinou do 50 let u sporadického nádoru).
Prediktivní testování zdravých příbuzných je nabízeno rodinným příslušníkům v případě, že je u pacientky prokázána patogenní mutace. Testování u zdravých příbuzných je možné od 18 let.
Testování, tj. kompletní vyšetření všech úseků genů, kde může být nalezena mutace, začínáme, pokud je to možné, u nejrizikovější pacientky v rodině (žena s nejčasnějším výskytem nemoci, bilaterálním onemocněním, duplicitou nádoru prsu a ovaria) nebo u muže s nádorem prsu. Pouze v rodinách, kde je dědičná zátěž, ale nikdo z nemocných již není naživu, testujeme postupně přímé příbuzné v riziku. Každé testování trvá několik měsíců, někdy je hotové rychle, to je především v případě nálezu časté mutace, jindy trvá hledání mutace delší dobu. Jakmile najdeme patogenní mutaci u někoho v rodině, můžeme provádět u dalších osob tzv. prediktivní testování, tj. potvrzení, nebo vyloučení nosičství rodinné mutace, což je vyšetření jednoduché. Vždy je nutné daný výsledek posuzovat v kontextu celé rodinné anamnézy.
V molekulárně genetické laboratoři Masarykova onkologického ústavu bylo testováno téměř 3 000 pacientek/pacientů s podezřením na BRCA1/2 mutaci a dosud jsme zachytili kolem 200 různých mutací v genech BRCA1/2. V mezinárodní databázi jsouevidovány tisíce mutací a variant. V průměru je mutace zachycena u 26 % testovaných pacientek, záleží na míře rodinné zátěže. U 74 % testovaných pacientek nebyla žádná mutace v genech BRCA1 a BRCA2 nalezena. Nejčastěji je prokázána mutace v rodinách s nádory prsu i vaječníku (u 61 % se třemi a více nemocnými, 57,5 % sedvěma nemocnými). V rodinách s výskytem jen nádorů prsu byla detekována mutace u 32,5 % v případě tří a více nemocných, v 23,1 % u dvou nemocných žen. U sporadické formy onemocnění byla mutace nalezena u 73,7 % pacientek s duplicitou nádoru prsu a ovaria, u 31 % pacientek s bilaterálním nádorem prsu do 50 let, 14 % žen s bilaterálním nádorem ovaria do 50 let, u 6 % a 11 % žen se sporadickým jednostranným nádorem ovaria nebo prsu do 40 let. Muži s nádorem prsu mají potvrzenou mutaci v 37 % případů. Prediktivní testování bylo provedeno téměř u 2 000 žen nebo mužů, u poloviny z nich bylo nosičství vyloučeno [2,9,10].
Pokud u rizikové pacientky s nádorem prsu nebo vaječníků nenajdeme žádnou mutaci v genech BRCA1/2, nelze v rodině dědičnou etiologii vyloučit. Její příbuzné musí být nadále sledovány jako osoby se zvýšeným empirickým rizikem a mít upravený preventivní program (tab. 4).
Testování musí být v rukou odborných pracovišť. Důležité je odeslání žen s rizikovou rodinnou anamnézou ke genetické konzultaci a event. testování genů BRCA1/2 na genetickém pracovišti, kde provádějí kompletní testování obou genů dle doporučených metodik. Společnost lékařské genetiky nedoporučuje testování DTC –„direct to consumer“, tj. bez genetické konzultace. Firmy nabízejí jednoduché testy s nízkou senzitivitou, tj. jen minimální počet (6) vyšetřených mutací. Laboratoře nesplňují mezinárodní kontroly kvality pro BRCA1/2 diagnostiku. Každý lékař je zodpovědný za správnou indikaci genetického vyšetření a jeho povinností je nepodcenit důležitá rizika.
Jiné závažné syndromy, u kterých je možné vyšší riziko nádorů prsu nebo ovaria
Ne vždy je vhodné testovat geny BRCA1/2. Pokud by se dle fyzikálního vyšetření a údajů o osobní a rodinné anamnéze mohlo jednat o jiný syndrom, genetik může nabídnout testování jiných genů.
V tab. 1 jsou uvedeny vzácnější syndromy, které mohou být kromě jiného příčinou i nádorů prsu nebo ovarií. Nejčetněji se vyskytuje Lynchův syndrom neboli hereditární nepolypózní kolorektální karcinom, který je velice důležité diagnostikovat v rodinách včas a zahájit v mladém věku prevenci kolorektálního karcinomu i nádorů dělohy a ovaria, jinak může dojít k úmrtí na pozdě poznané onemocnění již v mladém věku. Jedná se o preventabilní syndrom, který je zodpovědný asi za 5 % nádorů kolorekta. Bohužel je v mnoha rodinách přehlédnut.
Tab. 1. Některé syndromy s vyšším rizikem nádorů prsu a ovaria. 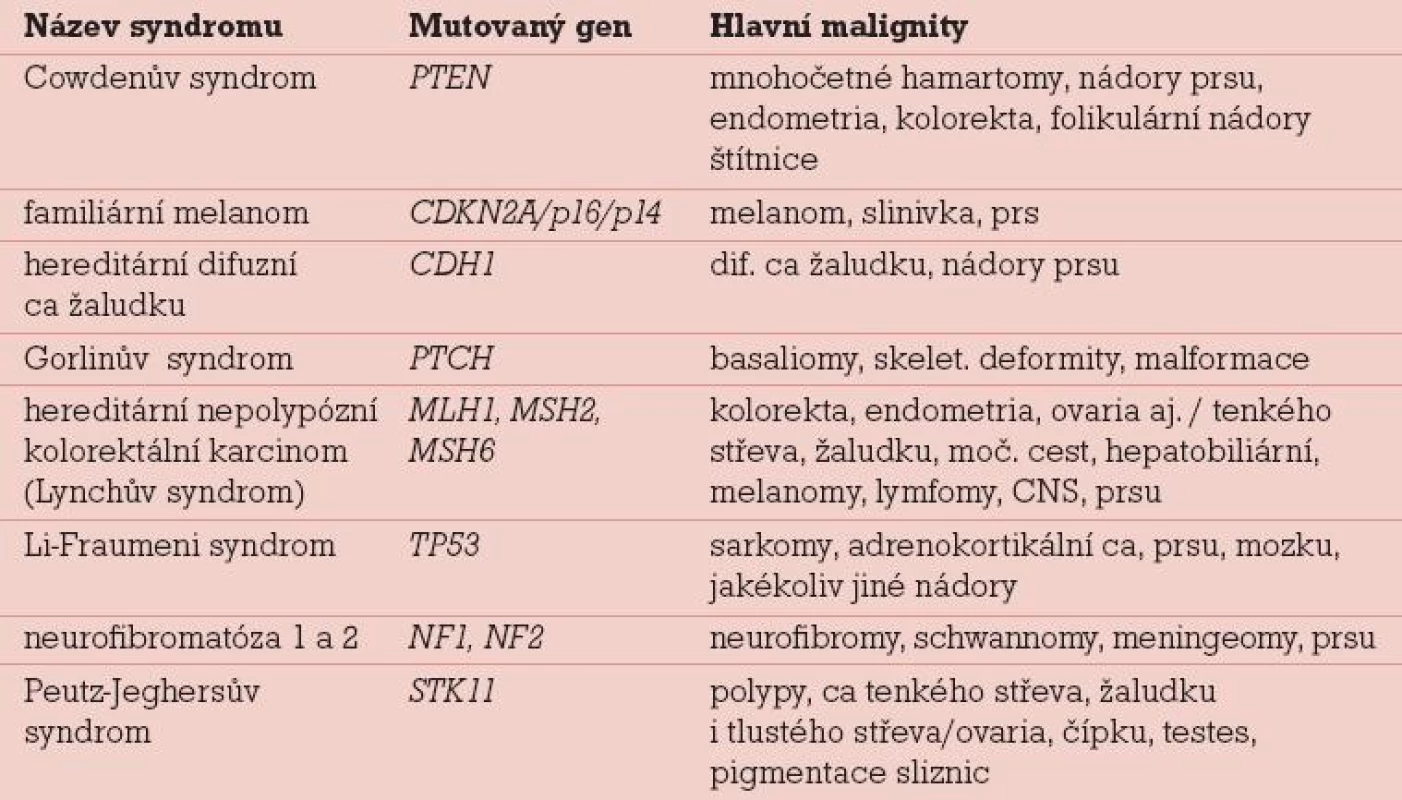
Rizika nádorových onemocnění u nosičů a nosiček BRCA1/2 mutací
Riziko onemocnění nádory je u nosiček mutací v genech BRCA1/2 mnohonásobně zvýšeno. V tab. 2 jsou uvedena možná rizika, pro ženy i muže, nicméně tato rizika mohou být variabilní i v rámci jedné rodiny. Je vhodné sledovat ženy na specializovaných pracovištích s dostatečným přístrojovým vybavením. Stejně tak i u mužů je prevence nádorů důležitá.
Tab. 2. Pravděpodobnost onemocnění zdravé nosičky/nosiče mutací genů <em>BRCA1</em> nebo <em>BRCA2</em> nádorovým onemocněním vyjádřeno relativní mírou incidence proti běžné populaci [8]. ![Pravděpodobnost onemocnění zdravé nosičky/nosiče mutací genů <em>BRCA1</em> nebo <em>BRCA2</em> nádorovým onemocněním vyjádřeno relativní mírou incidence proti běžné populaci [8].](https://www.prelekara.sk/media/cache/resolve/media_object_image_small/media/image/828a9651926df202f81d85765e539d99.jpeg)
Preventivní sledování nosičů mutace
Většina vysoce rizikových osob bude sledována v rizikových ambulancích v rámci onkologických center, které musí zajistit jejich dispenzarizaci, lidé s menšími riziky však budou sledováni v ordinacích praktických lékařů, gynekologů a dalších specialistů.
Obecné návrhy sekundární prevence byly publikovány kolektivem autorů v Klinické onkologii [8,3]. U každého člověka je však nutné tento návrh přizpůsobit individuálně i dle závažnosti rodinné anamnézy a spektra výskytu nádorů. V dnešní době je důležité použití magnetické rezonance pro časnou detekci nádorů prsu [11,12]. Senzitivita MR je vysoká, může dosahovat až 90 %, senzitivita mamografie u mladých žen je pouze kolem 30 %. U mužů nosičů BRCA1 nebo BRCA2 mutace je také vhodné pravidelné sledování (tab. 3), i jejich rizika nádorů prsu mohou být významně zvýšená.
Tab. 3. Doporučené dispenzární schéma pro zdravé muže – nosiče mutací genů <em>BRCA1</em> a <em>BRCA2</em>. 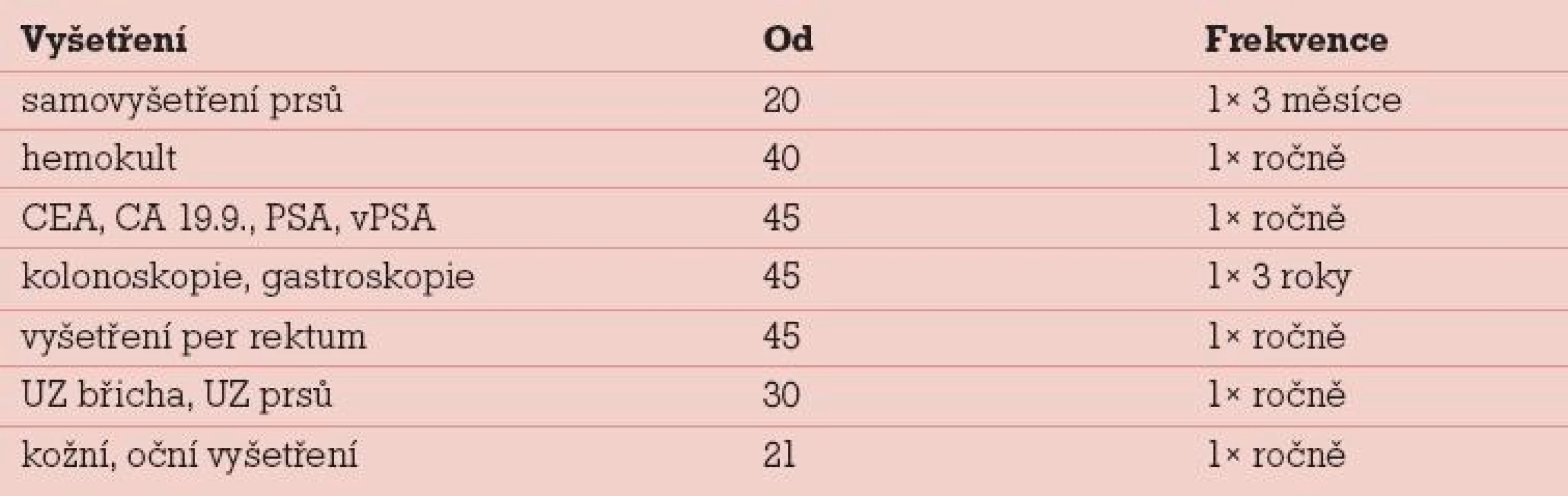
Doporučované schéma sledování pro ženy nosičky mutace v BRCA1 nebo BRCA2 genech
Ženy by měly být sledovány v rizikových centrech KOC nebo v jiných ambulancích, kde je možné jim zajistit komplexní preventivní péči:
- samovyšetřování prsou od 18 let 1krát za měsíc;
- celkové fyzikální vyšetření onkologem od 25 let (*event. dříve, deset let před nejčasnějším výskytem v rodině, což platí i pro další vyšetření, jako je UZ a MR);
- UZ prsou od 25 let 1krát ročně*;
- MR prsů mezi 7. a 17. dnem menstruačního cyklu, ročně od 25 let*, MR nelze použít v laktaci a je relativně kontraindikováno v prvním trimestru gravidity;
- mamografie ročně od 30 let, MLO projekce v 25 letech k vyloučení mikrokalcifikací;
- harmonogram UZ/MR+MMG v půlročních intervalech;
- markery CA125, další dle zvážení lékaře (CEA, CA15-3, CA19-9);
- gynekologické vyšetření po půl roce od 18 let, od 21 let včetně transvaginálního UZ, vhodné v onkogynekologickém centru, ale při dobrém vybavení je možné sledování u vlastního gynekologa, včetně screeningu cervikální patologie (u BRCA1 nosiček je uváděno i vyšší riziko nádorů dělohy 2,6krát a děložního čípku 3,7krát);
- test na okultní krvácení ročně od 40 let;
- kolonoskopie a gastroskopie po 3 letech od 45 let;
- kožní a oční kontroly po roce (riziko kožního i okulárního melanomu, především u nosičů BRCA2 mutace, ale jsou i případy u BRCA1 nosičů).
Primární prevence – preventivní operace
Vzhledem k velmi vysokým rizikům onemocnění, která pomocí sekundární prevence nelze snížit, je nosičkám mutace nabízena primární prevence i formou preventivních operací. Rozhodování každé ženy je zcela individuální, dle její osobní a rodinné situace. Žádný lékař by neměl být paternalistický, ale měl by pacientce dokázat jasně vysvětlit přínos i limitace operací. Je nutné si uvědomit, že tyto ženy byly často konfrontovány s časným úmrtím svých nejbližších příbuzných a záchrana života je pro ně tím nejdůležitějším. Ponechání prsů i ovarií bude s velkou pravděpodobností znamenat onemocnění, nutnou operaci, chemoterapii a radioterapii, často s nejasným výsledkem.
Profylaktická mastektomie
Provedení profylaktické mastektomie u zdravých nosiček snižuje riziko nádoru prsu z celoživotních 85 % na 1–5 %. Zbývající riziko může souviset s problematikou odstranění celé tkáněmléčné žlázy. Je možné ji nabídnout i před plánovanými graviditami, po konzultaci s onkologem. Tato operace by měla být prováděna ve specializovaném centru plastické chirurgie s maximální snahou o odstranění celé prsní žlázy. Možnosti rekonstrukce vždy stanoví plastický chirurg. Jsou možné rekonstrukce prsou z vlastní tkáně (TRAM, DIEP) nebo pomocí implantátů. Tyto operace jsou hrazeny pojišťovnou [13–18].
Profylaktická adnexektomie
Další možností k významnému snížení rizika onemocnění je profylaktická adnexektomie [19–21], která snižuje riziko onemocnění nádorem ovaria u nosiček mutace z předpokládaných 60 % (BRCA1 nosičky) nebo 20 % (BRCA2 nosičky) na 1–5 %. Vzácně může dojít k primárnímu peritoneálnímu karcinomu s vlastnostmi serózního ovariálního karcinomu i po provedené operaci. Operace se doporučuje ve věku od 35 do 40 let, kdy by mělamít žena ukončeny plánované gravidity. Odstranění ovarií může také sekundárně snížit riziko onemocnění nádorem prsu o 50 % díky estrogenní depleci. Je nutné informovat ženu o možných sekundárních potížích vzhledem k náhlé a předčasné menopauze a nabídnout jí podporu především v prevenci osteoporózy či doporučit zdravý životní styl ke snížení rizika cévních příhod. V některých případech se závažnými druhotnými problémy je možná krátkodobá hormonální substituce, která však po delší době zmenšuje očekávaný efekt na riziko nádorů prsu.
Přežití nosiček BRCA1/2 mutací zásadně zvyšuje provedení profylaktické adnexektomie do věku 40 let, především u nosiček BRCA1 mutace, u kterých se nádory ovaria objevují s větší četností u mladých žen [22]. Díky magnetické rezonanci se zlepšila časná diagnostika nádorů prsu a provedení preventivní operace prsů není tak zásadní jako dříve před možností této diagnostiky, nicméně pokud se žena pro profylaktickou mastektomii rozhodne, má možnost se vyhnout léčbě karcinomu prsu.
Vliv hormonální antikoncepce na zvýšení rizika nádorů prsu není jednoznačně prokázán [23–26]. Její význam pro snížení rizika nádorů ovaria, který byl prokázán pro sporadický nádor, není u nosiček mutace jednoznačný. Ženy nosičky BRCA1/2 mutací většinou užívají vhodnou hormonální antikoncepci s tím, že jsou pravidelně půlročně kontrolovány do doby preventivní adnexektomie. Nepředpokládá se významné zvýšení rizika nádoru prsu a ženy jsou v každém případě kontrolovány magnetickou rezonancí. Hormonální substituce u žen v přechodu není doporučována. Použití tamoxifenu v prevenci nádorů prsu u rizikových žen je možné, především u nosiček BRCA2 mutace [27,28]. Velká část nádorů prsu u nosiček BRCA1 mutace nemá pozitivní steroidní receptory a použití tamoxifenu v prevenci nádorů pro ně může být méně účinné. Zatím není tato chemoprevence v ČR u zdravých nosiček běžně používána.
Sledování žen nosiček mutace v těhotenství a laktaci je důležité. Případy rychle rostoucích nádorů prsu právě v tomto období nejsou výjimečné. Některé ženy se právě kvůli riziku nádoru prsu v graviditě rozhodnou pro preventivní mastektomii již před otěhotněním (obr. 1).
Obr. 1. Nejmladší nosička mutace v genu BRCA1, která se rozhodla pro profylaktickou mastektomii v 21 letech. Její matka zemřela na nádor prsu brzy po porodu probandky. 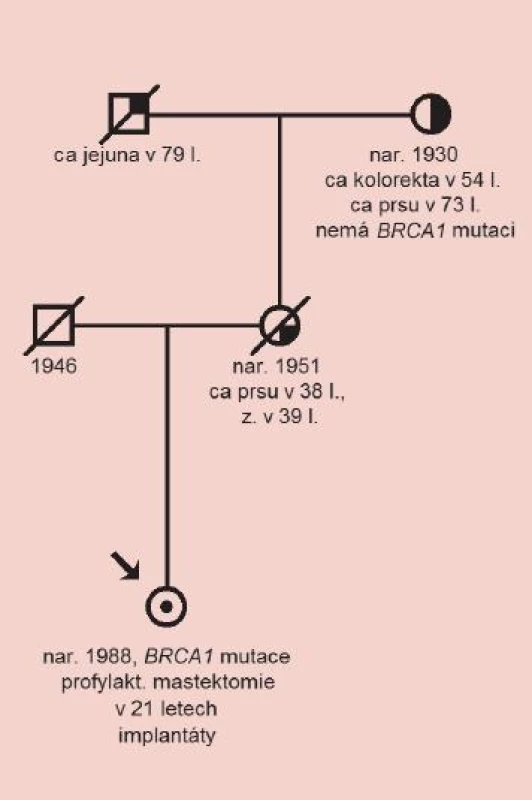
Prenatální nebo preimplantační diagnostika
Pokud známe rodinnou mutaci, je možné nabídnout zjištění nosičství mutace u plodu. Zajímají se o to především ženy, které měly výskyt nemoci u blízkých příbuzných, v mladém věku. V současné době je eticky přijatelnější provedení preimplantační diagnostiky u embryí a implantace embrya bez nosičství mutace [29]. Vyšetření je hrazeno pojišťovnou a musí být indikováno genetikem. V další generaci můžeme očekávat zlepšení diagnostiky nádorů a lepší metody primární prevence, nicméně rozhodnutí je vždy individuální. Je nutné zhodnotit, do jaké míry by mohla hormonální stimulace indukovat nádor prsu nebo ovaria u nosičky mutace. Výhodnější je samozřejmě situace, kdy je nosičem mutace partner. V zásadě však je preimplantační diagnostika nabízena nosičkám s tím, že budou do budoucna velmi dobře sledovány a je vhodné provedení preventivní adnexektomie do 40 let života.
Ojedinělý výskyt nádoru prsu v rodině a vhodná prevence
Výskyt již jediného nádoru prsu v rodinné anamnéze znamená zvýšení rizika onemocnění pro příbuzné prvního, event. druhého stupně. Pokud měla matka nádor prsu v 45 letech, její dcery mají celoživotní riziko nádoru prsu dvojnásobné (13 %, běžné populační riziko je 6–7 %) a je nutné začít s prevencí ultrazvukem v ročních intervalech již od 35 let, tedy asi deset let před výskytem nádoru v rodině. Je vhodné poradit, jaká prevence by pro ně byla vhodná. K tomuto účelu byla vytvořena doporučení, která byla publikována v Supplementu Klinické onkologie 2009 (tab. 4). V současné době platí Věstník MZd, částka 4/2010, kde se stanovuje, že ženy nemají hrazenu prevenci nádorů prsu, pokud je jejich celoživotní empirické riziko pod 20 %. Vzhledem k tomu, že těchto pacientekse netýká vyšetřování drahými metodami, jako je MR, je úhrada doporučených vyšetření většinou přijímána bez problémů a pacientky mohou o prevenci samy rozhodovat s pomocí lékařů.
Tab. 4. Empirická rizika onemocnění nádorem prsu dle RA a navrhovaná prevence (Clausovy tabulky k odhadu celoživotního empirického rizika dle RA viz www.linkos.cz/geneticka-rizika-vzniku-nadoru/odhad-rizika-nadoru/). 
Závěr
Je potřeba diagnostikovat dědičné formy nádorů prsu a ovaria včas, neboť díky časně zavedené specializované sekundární prevenci i preventivním operacím je možné zlepšit přežívání žen. Genetické poradenství a testování je dostupné ve všech částech ČR (www.slg.cz), následná prevence by měla být u vysoce rizikových žen zajištěna v rámci komplexních onkologických center. Genetické testování indikuje genetik, neboť je nutná edukace pacientky, rozhodnutí o testování vhodných rizikových genů, stanovení postupu vyšetřování v rodině a zajištění správné interpretace výsledků jak pozitivních, tak negativních v kontextu celé rodinné anamnézy.
Testování na MOÚ je podporováno z MZ0 MOU 2005 a grantem IGA MZd NS/10401-3.
Doručeno do redakce: 15. 4. 2011
Přijato po recenzi: 19. 8. 2011
MUDr. Lenka Foretová, Ph.D.
Oddělení epidemiologie a agenetiky nádorů,
Masarykův onkologický ústav Brno
foretova@mou.cz
Zdroje
1. Mateju M, Stribrna J, Zikan M et al. Population-based study of BRCA1/2 mutations: family history based criteria indentify minority of mutation carriers. Neoplasma 2010; 57(3): 280–285.
2. Foretová L, Petráková K, Palácová M. et al. Genetic testing and prevention of hereditary cancer at the MMCI – over 10 years of experience. Klin Onkol 2010; 23(6): 388–400.
3. Plevová P, Novotný J, Petráková K et al. Syndrom hereditárního karcinomu prsu a ovarií. Klin Onkol 2009; 22 (Suppl): S6–S11.
4. Macháčková E, Plevová P, Lukešová M et al.Genetická predispozice ke vzniku maligního nádoru prsu. Klin Onkol 2006; 19 (Suppl): 48–54.
5. Vašíčková P, Macháčková E, Lukešová M et al. Varianty neznámého významu a intragenová přeskupení v genech BRCA1 a BRCA2. Klin Onkol 2006; 19 (Suppl): 58–62.
6. Zikán M, Jančárková N, Pohlreich P et al. Hereditární dispozice ke karcinomu prsu a ovaria. Čas Lék Česk 2004; 143(1): 26–30.
7. Walsh T, Casadei S, Coats KH et al. Spectrum of mutations in BRCA1, BRCA2, CHEK2, and TP53 in families at high risk of breast cancer. JAMA 2006; 295(12): 1379–1388.
8. Bartoňková H, Foretová L, Helmichová E et al. Doporučené zásady péče o nemocné s nádory prsu a vaječníků a zdravé osoby se zárodečnými mutace genů BRCA1 nebo BRCA2. Klin Onkol 2003; 16(1): 28–34.
9. Lukešová M, Macháčková E, Vašíčková P et al. Výsledky testování BRCA1 a BRCA2 genů v molekulárně genetické laboratoři Masarykova onkologického ústavu. Klin Onkol 2006; 19 (Suppl): 48–54.
10. Foretova L, Machackova E, Navratilova M et al. BRCA1 and BRCA2 mutations in women with familial or early-onset breast/ovarian cancer in the Czech Republic. Hum Mutat 2004; 23(4): 397–398.
11. Schneiderová M, Bartoňková H. Úloha magnetické rezonance v mammologické prevenci u žen s dědičným rizikem nádoru prsu. Klin Onkol 2006; 19 (Suppl): 91–96.
12. Warner E, Plewes DB, Shumak RS et al. Comparison of breast magnetic resonance imaging, mammography, and ultrasound for surveillance of women at high risk for hereditary breast cancer. J Clin Oncol 2001; 19(15): 3524–3531.
13. Dražan L. Profylaktická mastektomie a její indikace u rizikových žen. Klin Onkol 2006; 19 (Suppl): 97–100.
14. Eisen A, Rebbeck TR, Wood WC et al. Prophylactic Surgery in women with a hereditary predisposition to breast and ovarian cancer. J Clin Oncol 2000; 18(9): 1980–1995.
15. Blanchard DK, Hartmann LC. Prophylactic surgery for women at high risk for breast cancer. Clin Breast Cancer 2000; 1(2): 127–134.
16. Hughes KS, Papa MZ, Whitney T et al. Prophylactic mastectomy and inherited predisposition to breast carcinoma. Cancer 1999; 86 (Suppl 11): 2502–2515.
17. Meijers-Heijboer EJ, Verhoog LC, Brekelmans CT et al. Presymptomatic DNA testing and prophylactic surgery in families with a BRCA1 or BRCA2 mutation. Lancet 2000; 355(9220): 2015–2020.
18. Meijers-Heijboer H, van Geel B, van Putten WL et al. Breast cancer after prophylactic bilateral mastectomy in women with a BRCA1 or BRCA2 mutation. N Engl J Med 2001; 345(3): 159–164.
19. Rebbeck TR, Lynch HT, Neuhausen SL et al. Prophylactic oophorectomy in carriers of BRCA1 or BRCA2 mutations. N Engl J Med 2002; 346(21): 1616–1622.
20. Rebbeck TR, Levin AM, Eisen A et al. Breast cancer risk after bilateral prophylactic oophorectomy in BRCA1 mutation carriers. J Natl Cancer Inst 1999; 91(17): 1475–1479.
21. Zikan M, Foretova L, Cibula D et al. Hereditary ovarian cancer. Ceska Gynekol 2006; 71(3): 246–251.
22. Kurian AW, Sigal BM, Plevritis SK. Survival analysis of cancer risk reduction strategies for BRCA1/2 mutation carriers. J Clin Oncol 2010; 28(2): 222–231.
23. Modan B, Hartge P, Hirsh-Yechezkel G et al. Parity, oral contraceptives, and the risk of ovarian cancer among carriers and noncarriers of a BRCA1 or BRCA2 mutation. N Engl J Med 2001; 345(4): 235–240.
24. Narod SA, Risch H, Moslehi R et al. Oral contraceptives and the risk of hereditary ovarian cancer. Hereditary Ovarian Cancer Clinical Study Group. N Engl J Med 1998; 339(7): 424–428.
25. Ursin G, Henderson BE, Haile WR et al. Does oral contraceptive use increase the risk of breast cancer in women with BRCA1//BRCA2 mutations more than in other women? Cancer Res 1997; 57(17): 3678–3681.
26. Grabick DM, Hartmann LC, Cerhan JR et al. Risk of breast cancer with oral contraceptive use in women with family history of breast cancer. JAMA 2000; 284(14): 1791–1798.
27. Fisher B, Constantino JP, Wickerham DL et al. Tamoxifen for prevention of breast cancer: report of the National Surgical Adjuvant Breast and Bowel Project P-1 Study. J Natl Cancer Inst 1999; 90(18): 1371–1388.
28. King MC, Wieand S, Hale K. Tamoxifen and breast cancer incidence among women with inherited mutations in BRCA1 and BRCA2: National Surgical Adjuvant Breast and Bowel Project (NSABP-P1) Breast Cancer Prevention Trial. JAMA 2001; 286(18): 2251–2256.
29. Hüttelová R, Kleibl Z, Řezáčová J et al. Předpoklady pro preimplantační genetickou diagnostiku (PDG) u nosičů mutací v nádorových predispozičních genech. Klin Onkol 2009; 22 (Suppl): 69–74.
Štítky
Detská gynekológia Gynekológia a pôrodníctvo Reprodukčná medicína
Článok vyšiel v časopisePraktická gynekologie
Najčítanejšie tento týždeň
2011 Číslo 3-4- I „pouhé“ doporučení znamená velkou pomoc. Nasměrujte své pacienty pod křídla Dobrých andělů
- Ne každé mimoděložní těhotenství musí končit salpingektomií
- Gynekologické potíže pomáhá účinně zvládat benzydamin
- Mýty a fakta ohledně doporučení v těhotenství
-
Všetky články tohto čísla
- Úvodní slovo
- Vývoj spontánnych potratov na Slovensku v rokoch 1997–2009
- Príčiny závažných foriem ovariálneho hyperstimulačného syndrómu u hospitalizovaných pacientok
- Genetická predikce osteoporózy v klinické praxi
- Prevence postpartální hemoragie u císařského řezu carbetocinem
- Analoga gonadoliberinu v léčbě infertility
- Cílená – biologická léčba karcinomu ovaria
- Vyšetření spermií metodou fluorescenční in situ hybridizace
- Prevence dědičného rizika nádorů prsu a ovaria
- Inhibítory aromatázy v liečbe karcinómu prsníka: prehľad a možné prínosy u žien pred menopauzou
- Sayana – nová tvář klasického depotního medroxyprogesteron acetátu
- Císařský řez, ale jaká anestezie?
- Liečba rekurentného karcinómu ovária
- Operační techniky a legislativní podmínky sterilizace žen v České republice
- Donošená vysoká kornuální gravidita
- Prolaps dělohy a pochvy přes Mayerův podpůrný pesar
- 13th World Congress on Menopause
- Studie MEGASET prokázala účinnost a snášenlivost přípravku MENOPUR® po ICSI u cyklů s antagonisty GnRH
- Praktická gynekologie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Prolaps dělohy a pochvy přes Mayerův podpůrný pesar
- Analoga gonadoliberinu v léčbě infertility
- Donošená vysoká kornuální gravidita
- Príčiny závažných foriem ovariálneho hyperstimulačného syndrómu u hospitalizovaných pacientok
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



