-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Nové možnosti ve screeningu karcinomu děložního hrdla (ThinPrep Pap test)
New diagnostic tools in cervical cancer screening (ThinPrep Pap test)
Carcinoma of uterine cervix belongs to the frequent women malignities, due to its localization as the well accessible area and the effort is to identify women who are at increased risk of cervical cancer precursors. Routinely used is the smear from uterine cervix, when the cells after staining are observed in the optical microscope and based on especially nuclear characteristics are evaluated by the Bethesda 2001 system. Besides conventional cytology (C) we can now in Czech Republic use the methods of liquid based cytology (LBC), which allows us to take more examinations from one sample (e.g. HPV testing). The purpose of this article is to acquaint the gynecologists with the LBC techniques, focusing on ThinPrep Pap test and with describing the principle of computer image analysis while evaluating the gynecological cytology.
Key words:
carcinoma of uterine cervix – HPV – Imager – liquid based cytology – Pap test – screening carcinoma of uterine cervix – ThinPrep Pap Test – uterine cervix
Autori: Iva Kinkorová Luňáčková
Pôsobisko autorov: Bioptická laboratoř s. r. o., Plzeň
Vyšlo v časopise: Prakt Gyn 2013; 17(2): 157-160
Kategória: Onkogynekologie: Přehledový článek
Súhrn
Karcinom děložního hrdla patří u žen mezi časté malignity, vzhledem k lokalizaci se jedná o dobře přístupnou oblast a snahou je vytipovat rizikové ženy s přednádorovými změnami. Rutinně užívaný je stěr z děložního hrdla, při němž se buňky po obarvení prohlížejí v optickém mikroskopu a na základě zejména jaderných charakteristik hodnotí dle systému Bethesda 2001. Kromě konvenční cytologie (C) můžeme v České republice již využívat i metody liquid based cytologie (LBC), která umožňuje provádět z jednoho odběru více vyšetření (např. HPV-testaci). Cílem článku je seznámit gynekology s technikami LBC, se zaměřením na ThinPrep Pap test, a s popisem principu počítačové analýzy obrazu při hodnocení gynekologické cytologie.
Klíčová slova:
děložní čípek – HPV – Imager – karcinom děložního hrdla – „liquid based“ cytologie – Pap test – screening karcinomu děložního hrdla – ThinPrep Pap testÚvod
Stěr z děložního hrdla patří již více než 60 let k základním vyšetřovacím metodám v gynekologii. Pomocí této metody se podařilo snížit u žen incidenci i mortalitu u onemocnění karcinomem děložního hrdla. V různých zemích světa se screening karcinomu děložního hrdla vyvíjel různým tempem, zejména dle finančních možností jednotlivých států, a tedy i úspěšnost tohoto programu se v různých oblastech světa liší. V České republice je incidence tohoto onemocnění 19,2/100 000 žen, zatímco např. v oblastech subsaharské Afriky a Latinské Ameriky dosahuje až 55/100 000 žen; v severských zemích Evropy se podařilo incidenci snížit na 3,5/100 000 žen [1,2].
Organizovaný screening karcinomu děložního hrdla probíhá v ČR od roku 2009. Účast žen v tomto programu zatím není plně uspokojující, nicméně každým rokem procento zapojených a vyšetřených žen narůstá (v roce 2011 cca 55 %). Boj proti karcinomu děložního hrdla je tedy nyní orientován na zapojení většího počtu žen do screeningu s možností adresné výzvy k vyšetření, v kombinaci s vakcinací mladých žen proti lidským papilomavirům dvěma typy vakcín, které jsou u nás na trhu dostupné. Další možností je zpřesnit diagnostiku v oblasti gynekologické cytologie a využít moderních vyšetřovacích metod, jejichž efektivnost je již několik let ověřena na zahraničních pracovištích. Jedná se o možnost odběru buněk z děložního hrdla do tekutého média tzv. liquid based cytologii (LBC) s následným využitím imunohistochemických a genetických metod k detekci zejména přednádorových stadií.
Liquid based cytologie
Popis metody
Liquid based cytologie (LBC) je vyšetřovací metoda, při níž je získaný buněčný materiál ihned po odběru přenesen do fixační tekutiny, která brání autolýze a znehodnocení buněk se ztrátou jaderných charakteristik, podle kterých cytomorfolog/patolog hodnotí změny typické pro dysplazii nebo malignitu. Tímto způsobem lze zpracovávat materiál ze všech lokalit lidského těla, např. vyšetření moči, punkce prsu, štítné žlázy, bronchioalveolární laváž apod. Velké uplatnění našla tato metoda i při zpracování stěrů z děložního hrdla a v některých zemích světa již plně nahradila konvenční stěry – Pap test [3], který je v ČR „zlatým standardem“ ve screeningu karcinomu děložního hrdla. V oblasti gynekologické cytologie je na světovém trhu množství metod využívajících technologii LBC, které se vzájemně liší složením fixační tekutiny i způsobem přenosu buněk z tekutiny na podložní sklíčko v laboratoři. Neméně důležitým momentem ve zpracování cytologie je barvení preparátu, i zde opět existuje více technologických možností, které rovněž ovlivňují čitelnost stěru. Z těchto důvodů si laboratoře mohou vybírat a výsledná kvalita preparátů se může lišit. V ČR je k dispozici několik metod LBC původem z USA, Francie či Korey. V Bioptické laboratoři v Plzni jsme po výběrovém řízení a porovnání několika metod zvolili ThinPrep Pap test americké firmy Hologic, který byl schválen US FDA (Food and Drug Administration) v roce 1996 a je metodou LBC nejvíce užívanou ve Spojených státech amerických i v zemích západní Evropy.
Rozdíly mezi konvenční cytologií a LBC
U konvenční cytologie (C) se odebraná buněčná populace z povrchu děložního hrdla přímo v gynekologické ambulanci přenáší na podložní sklíčko, po fixaci se sklíčko transportuje do cytologické laboratoře, kde je obarveno a následně jsou buňky prohlíženy cytotechnology/patology v mikroskopu. U metody LBC se odebrané buňky ihned přenášejí do lahvičky s tekutinou, v níž je fixační složka, která okamžitě působí a brání poškození buněk procesy autolýzy. U ThinPrep Pap testu je obsahem lahvičky tekutina PreservCyt, která kromě fixativa obsahuje i mukolytické a hemolytické agens, tedy rozpouští hlen a pomáhá minimalizovat počet skel s vyšším množstvím krve na pozadí stěrů. Zpracování materiálu je plně automatické a výsledkem je zhotovení skla s buněčným terčíkem průměru 20 mm, ve kterém jsou vybrané reprezentativní buněčné populace (obr. 1).
Obr. 1. Ukázka skel ThinPrep s centrálním buněčným terčíkem a konvenční cytologie, barveno dle Papanicolaoua 
Buňky jsou rozprostřeny na sklíčku pravidelně, v tenké vrstvě s minimem trsů a vzájemného překrývání. V kombinaci s dokonalou fixací jsou takto zhotovená skla pro hodnotící cytotechnology/patology přehlednější s lépe zachovalými jadernými charakteristikami. Během zpracování v procesoru je použit filtr s jemnými póry, kterými odchází nehodnotitelné zbytky a buněčný detritus, tedy pozadí na sklech je čistší, než tomu bývá u konvenčních stěrů (obr. 2–5).
Obr. 2. Konvenční cytologie s buněčnými shluky, s příměsí krve a polynukleárními leukocyty, NILM (základní screeningové zvětšení – 100×) 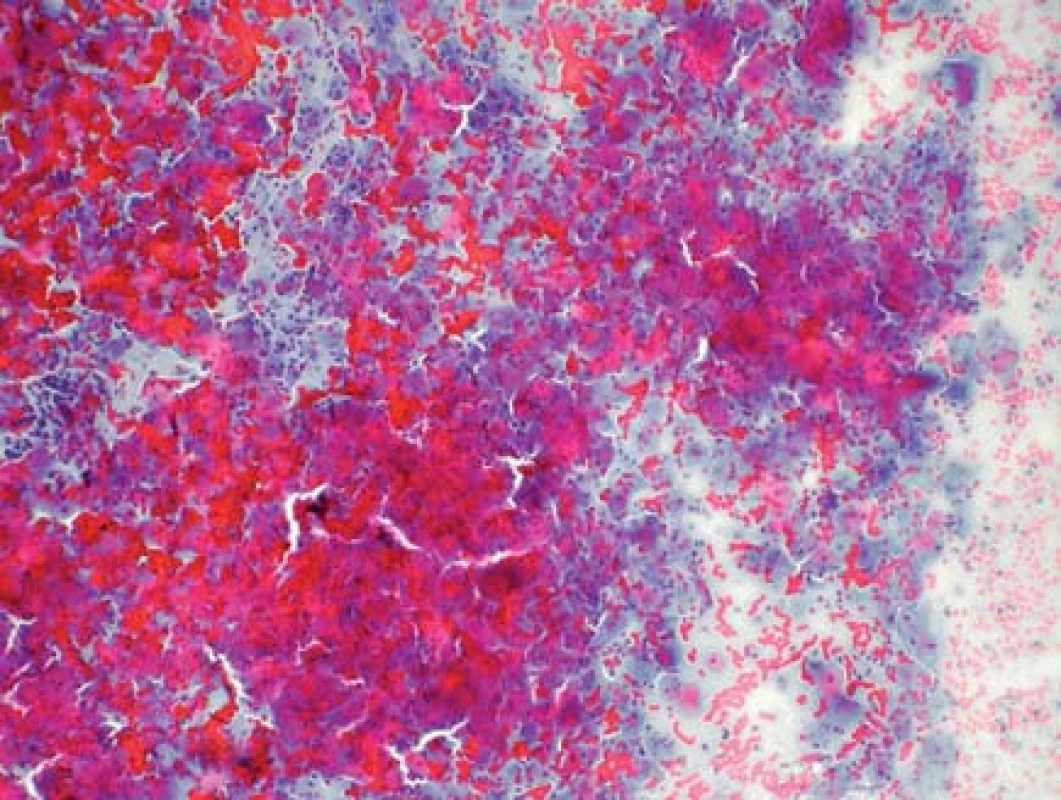
Obr. 3. ThinPrep s rovnoměrně rozprostřenými dlaždicovými epiteliemi , na skle výrazně čisté pozadí, NILM (základní screeningové zvětšení – 100×) 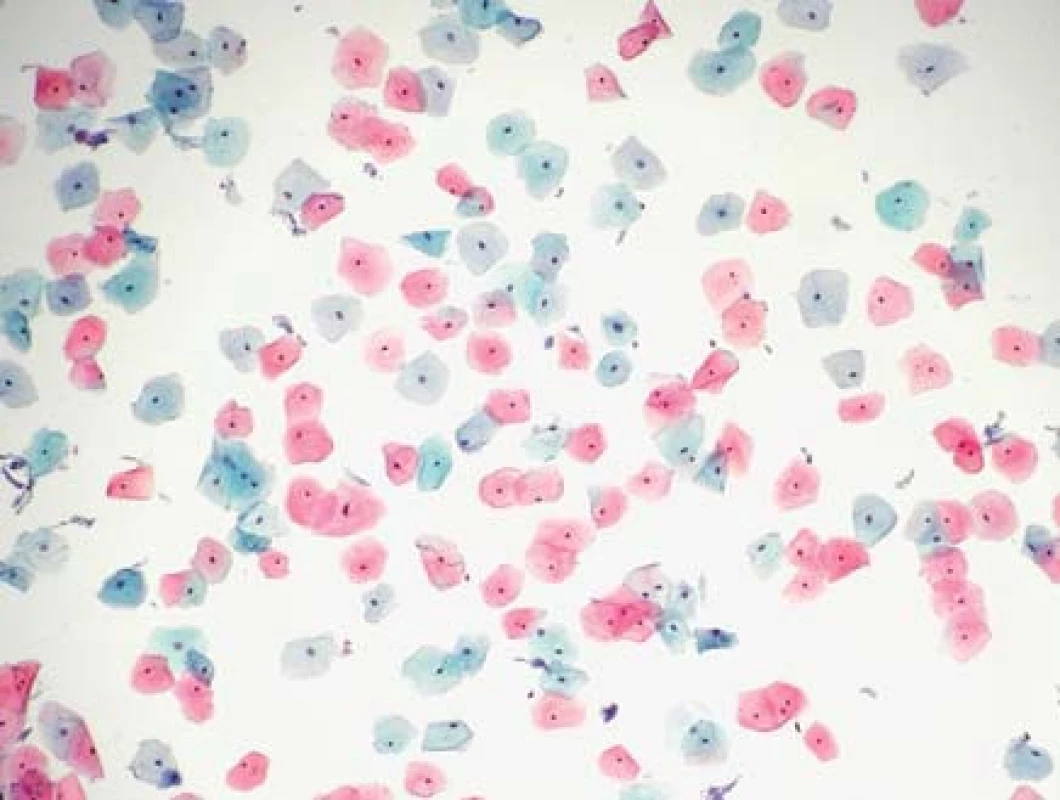
Obr. 4. Konvenční cytologie s erytrocyty a polynukleárními leukocyty na pozadí, NILM (zvětšeno 200×) 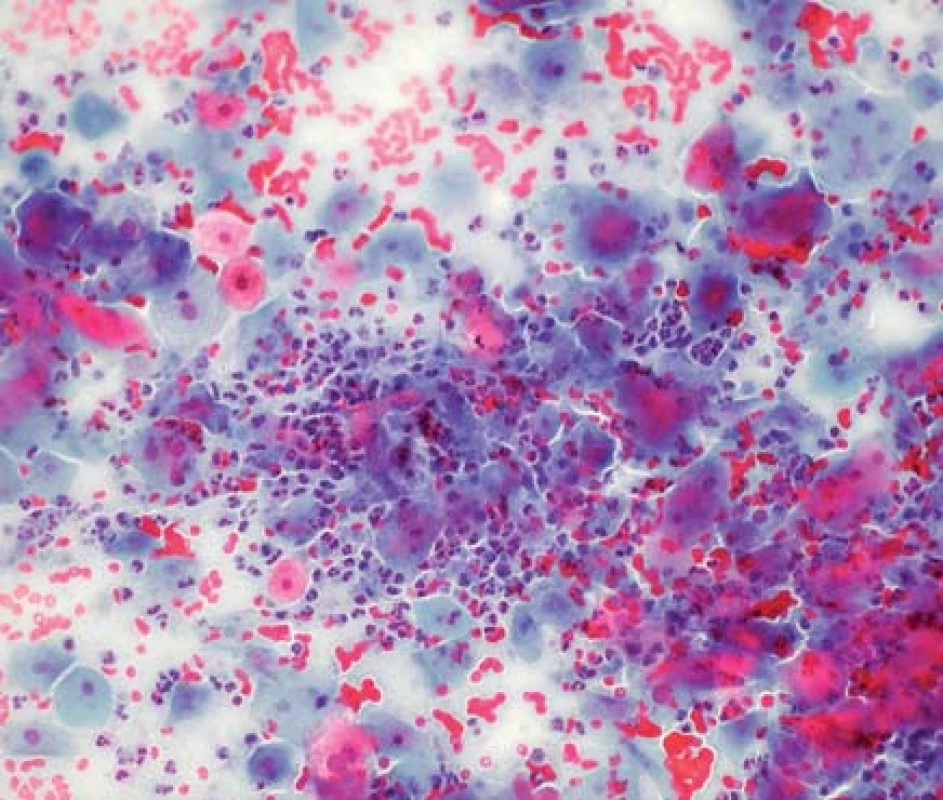
Obr. 5. ThinPrep, dlaždicové epitelie s Döderleinovým laktobacilem, NILM (zvětšeno 200×) 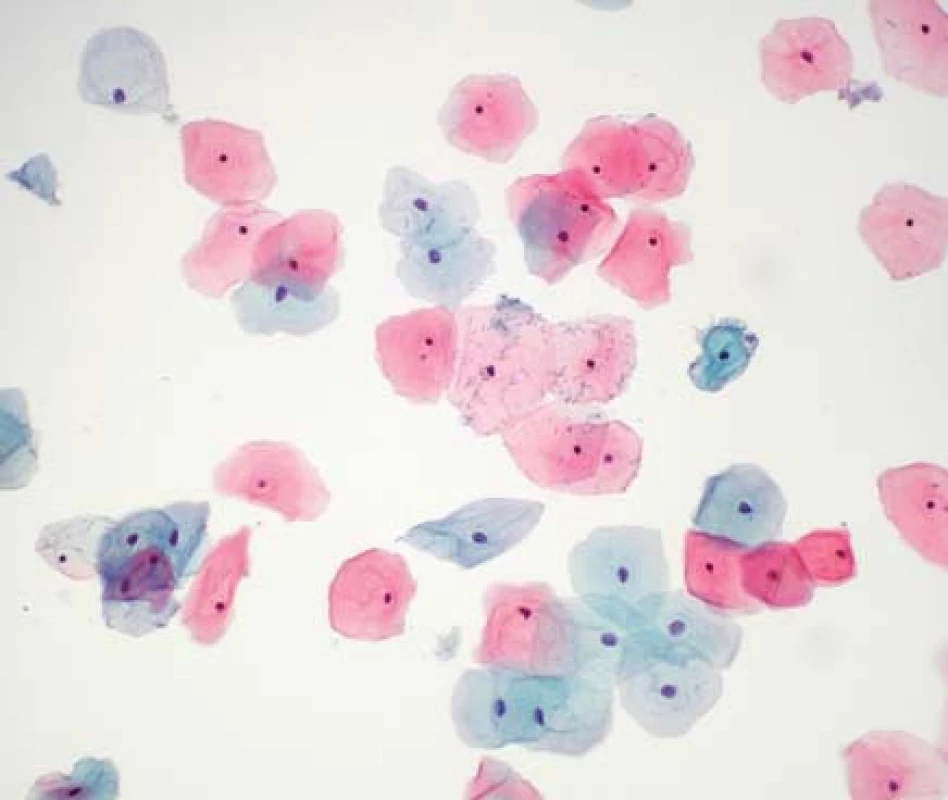
Při odběru gynekologické cytologie se do média v lahvičce přenáší řádově statisíce buněk, v buněčném terčíku na skle je vybráno 60 000–75 000 buněk. V odběrové nádobce tedy i po zhotovení vzorku (sklíčka) k odečtu stále zůstává dostatečné množství buněčného materiálu, který je v tekutině chráněn minimálně po dobu 6 týdnů v nezměněné kvalitě. Během této doby lze provádět další, doplňková vyšetření, aniž by se žena musela dostavit znovu do gynekologické ambulance. Nejčastěji je tato možnost využívána ke stanovení přítomnosti HR HPV-infekce. V naší laboratoři provádíme toto vyšetření metodou Hybrid Capture 2 (HC2), která je pro ThinPrep Pap test validována. Kromě základní detekce 13 HR HPV-kmenů je ve výsledku i popis, zda jsou přítomny nejvíce rizikové typy 16, 18 a 45, které jsou odpovědné za většinu dlaždicobuněčných /žlázových karcinomů děložního hrdla. Toto vyšetření by mělo být správně indikováno, u většiny žen pod 30 let věku má jen omezenou výpovědní hodnotu (tranzientní infekce). Kromě HPV-testace lze provádět ze zbytkového materiálu i imunohistochemické vyšetření proteinu p16, nejlépe s použitím duální protilátky p16 a Ki67. Toto vyšetření má vyšší specifitu než HPV-testace (HC2) a ženy s pozitivitou p16/Ki67 mají vyšší riziko high grade léze typu CIN2+ [4–7]. Toto vyšetření je vhodné indikovat zejména u žen s cytologickým nálezem ASC-US a LSIL. Zároveň ještě můžeme provádět PCR-detekci Chlamydia trachomatis, jejíž čistě morfologické hodnocení z cytologie je nespolehlivé.
Počítačová analýza obrazu – automatický screening
Pomocí moderních technologií byly vytvořeny počítačové programy, které jsou schopné buněčné populace na skle „přečíst“ a najít suspektní buňky. V současné době jsou dvě metody LBC, které mají tuto nástavbu automatizovaného hodnocení obrazu. Jedná se o LBC ThinPrep Pap test s počítačovým programem Imaging systém a metodu LBC SurePath s počítačovým programem FocalPoint processor. Stejně jako se liší metody zpracování LBC, i počítačové programy jsou postaveny na jiných principech. V Bioptické laboratoři pracujeme s Imaging systémem společnosti Hologic (Imager), který má certifikaci US FDA od roku 2008 [8]. Imager dokáže všechny buňky na sklech zhotovených metodou ThinPrep analyzovat pomocí digitální optické denzitometrie. Využívá principu zmnožené DNA v jádrech dysplastických či maligních nádorových buněk a dokáže vyhledat buňky se zvětšenými a tmavými jádry. V buněčném terčíku na skle ThinPrep je celkem 120 zorných polí (ZP), počítačový program označí celkem 22 ZP, na nichž jsou největší a nejtmavší objekty. Tato ZP pomocí elektronického souřadnicového systému přednostně prezentuje cytotechnologům/patologům v propojených automatických mikroskopech. Ve vybraných ZP jsou zastiženy suspektní buňky, endocervikální složka a mikrobiální flóra. Počítačově řízený screening zcela eliminuje možnost lidské chyby z přehlédnutí dysplastických buněk ve stěru, zejména pokud je jich přítomno malé množství. V těchto případech často ani nejde o chybu cytotechnologa v pravém slova smyslu, ale o limit fyziologického prahu detekce lidským okem. Situace je ztížena i tím, že buňky typu HSIL jsou velmi malé, a tedy nejsnáze přehlédnutelné. Zařazení počítačového programu do rutinní praxe tedy snižuje počet falešně negativních nálezů a zvyšuje senzitivitu vyšetření. Mezinárodní studie prokázaly vyšší záchyt suspektních nálezů u hodnocení LBC ThinPrep se zařazeným Imaging systémem než u samotného klasického manuálního screeningu. Jedná se o signifikantní nárůst nálezů v diagnostických kategoriích typu LSIL i HSIL [9,10].
Správný odběr materiálu
Základem pro přesné stanovení diagnózy je i nadále reprezentativní provedení stěru z děložního hrdla, neboť diagnózu lze stanovit pouze z dostatečně buněčného materiálu. Pro odběr LBC ThinPrep Pap test je možno použít několik nástrojů (broom, plastová spatula, brush), a to i v kombinaci několika z nich, přičemž se buněčný materiál z nich předává do jedné odběrové lahvičky. Zásadně se nedoporučuje užívání dřevěné spatule, jejíž povrch může buňky poškodit a část buněčné populace může ulpět na jejím povrchu. U každého nástroje je doporučen způsob odběru s daným počtem otáček. Ideální dobou pro odběr gynekologické cytologie je cca 12.–14. den cyklu s maximálním vyzráváním epitelu pod vlivem estrogenů. Souběžně je vhodná pohlavní abstinence 48 hodin před provedením stěru a omezené užívání lubrikantů a přípravků na gelové bázi. Minimální buněčnost pro ThinPrep je 5 000 buněk na skle, aby byl stěr vybaven jako uspokojivý.
Vlastní zkušenosti
Vyšetřování gynekologické cytologie v rámci screeningu karcinomu děložního hrdla metodou ThinPrep Pap test s počítačovou analýzou obrazu Imaging systém jsme do rutinního provozu v Bioptické laboratoři v Plzni zavedli 1. září 2011. Do konce března 2013 jsme takto vyšetřili celkem 45 426 cytologických vzorků. Všichni pracovníci, kteří zpracovávají a vyšetřují tyto cytologické vzorky, prošli certifikačním kurzem firmy Hologic a nadále jsou vzděláváni v pravidelných kurzech pod vedením zahraničních lektorů.
Jako hlavní ověřené výhody lze uvést:
- snížení počtu neuspokojivých a méně kvalitních, obtížně hodnotitelných stěrů
- větší přehlednost, čisté pozadí na sklech, zachovalé jaderné charakteristiky
- možnost provádět doplňková vyšetření ze zbytkového materiálu (HPV-testace, imunohistochemie, Chlamydia trachomatis), 6týdenní archivace odběrovek
- vyhledání a označení suspektních míst na skle Imagerem (počítačový screening)
- práce na automatickém mikroskopu s rychlou navigací
- vyšší přesnost odečtu s redukcí sporných/nejasných nálezů
Závěr
Cílem screeningu karcinomu děložního hrdla je snížení incidence a zejména mortality na toto závažné onemocnění. Tak jak ukazují světové trendy, došlo i v České republice k většímu zapojení HPV-testace do managementu péče o rizikové skupiny žen. Domníváme se, že možnost provést toto vyšetření z jediného odběru zároveň s gynekologickou cytologií je pro ženy benefitem. Navíc využití počítačem řízeného screeningu při hodnocení gynekologické cytologie vede ke zpřesnění diagnostiky a umožňuje včasné řešení dysplastických změn na děložním hrdle, ještě před vznikem invazivních lézí.
Doručeno do redakce dne 12. dubna 2013
Přijato po recenzi dne 10. května 2013
MUDr. Iva Kinkorová Luňáčková, M.I.A.C.
lunackova@medima.cz
Bioptická laboratoř s.r.o., Plzeň
www.biopticka.cz
Zdroje
1. Ondruš J, Dvořák V. Screening karcinomu děložního hrdla – teoretické předpoklady. Čes Gynek 2010; 75(1): 62–64.
2. Dvořák V, Ondruš J. Screening děložního hrdla – současný stav. Čes Gynek 2010; 75(1): 65–68.
3. Mac Demay R. The Pap Test. American Society for Clinical Pathology: Singapore 2005. ISBN 0–89189–420–9.
4. Samama B, Schaeffer C, Boehm N. p16(INK4A) expression in relation to human papillomavirus in liquid-based cervical smears. Gynecol Oncol 2008; 109(2): 285–290.
5. Roelens J, Reuschenbach M, von Knebel Doeberitz M. p16(INK4A) immunocytochemistry versus human papillomavirus testing for triage of women with minor cytologic abnormalities. Cancer Cytopathol 2012; 120(5): 294–307.
6. Benevolo M, Vocaturo A, Mottolese M et al. Clinical role of p16INK4a expression in liquid-based cervical cytology:correlation with HPV testing and histologic diagnosis. Am J Clin Pathol 2008; 129(4): 606–612.
7. Samarawardana P, Dehn D, Singh M et al. p16(INK4a) is superior to high-risk human papillomavirus testing in cervical cytology for the prediction of underlying high-grade dysplasia. Cancer Cytopathol 2010; 118(3): 146–156.
8. Miller FS, Nagel LE, Kenny-Moynihan MB. Implementation of the ThinPrep Imaging System in a high volume metropolitan laboratory. Diag Cytopath 2007; 35(4): 213–217.
9. Lozano R. Comparison of computer-assisted and manual screening of cervical cytology. Gynecol Oncol 2007; 104(1): 134–138.
10. Dziura B, Quinn S, Richard K. Performance of an imaging system vs. manual screening in detection of squamous intraepithelial lesions of the uterine cervix. Acta Cytol 2006; 50(3): 309–311.
Štítky
Detská gynekológia Gynekológia a pôrodníctvo Reprodukčná medicína
Článok vyšiel v časopisePraktická gynekologie
Najčítanejšie tento týždeň
2013 Číslo 2- Ne každé mimoděložní těhotenství musí končit salpingektomií
- I „pouhé“ doporučení znamená velkou pomoc. Nasměrujte své pacienty pod křídla Dobrých andělů
- Gynekologické potíže pomáhá účinně zvládat benzydamin
- Mýty a fakta ohledně doporučení v těhotenství
-
Všetky články tohto čísla
- Vážené kolegyně a kolegové, milí čtenáři!
- Mediolaterální epiziotomie vpravo, či vlevo?
- Opakovaný císařský řez, opět a opět: kazuistika
- Myoinositol – nová možnost v ovlivnění infertility a syndromu polycystických ovarií
- Hyperaktívny močový mechúr v roku 2013
- Periuretrální implantáty v léčbě inkontinence moči na podkladě insuficience svěrače uretry
- Komplikace asistované reprodukce vyžadující chirurgické řešení
- Kombinovaná hormonální antikoncepce v prevenci nádorových onemocnění
- Nové možnosti ve screeningu karcinomu děložního hrdla (ThinPrep Pap test)
- Bevacizumab v terapii metastatického karcinomu prsu: kazuistika
- International Menopause Society – všeobecný konsenzus k užívání menopauzální hormonální terapie
- Právní aspekty poskytování a ukončení zdravotní péče bez souhlasu pacienta
- Zálohování elektronických dat
- Doporučení pro diagnostiku a léčbu onemocnění štítné žlázy v těhotenství a pro ženy s poruchou fertility
- Praktická gynekologie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Opakovaný císařský řez, opět a opět: kazuistika
- Doporučení pro diagnostiku a léčbu onemocnění štítné žlázy v těhotenství a pro ženy s poruchou fertility
- Komplikace asistované reprodukce vyžadující chirurgické řešení
- Myoinositol – nová možnost v ovlivnění infertility a syndromu polycystických ovarií
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



