-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Historie prenatální diagnostiky Downova syndromu v České republice
The history of prenatal diagnosis of Down’s syndrome in the Czech Republic
Down’s syndrome is the most commonly reported cause of mental retardation in children as well as the most frequently diagnosed constitutional chromosomal aberration. For that reason, prenatal diagnosis particularly targeted its effort on this chromosomal defect. The gradual development of invasive techniques of prenatal diagnostics made reliable prenatal diagnosis of Down’s syndrome possible. Along with the development of these techniques there was a constant effort to introduce screening tests and screening programmes. The progress of prenatal diagnosis in the Czech Republic always reflected the worldwide advancement in this field. Recent results show that a population-wide second trimester screening is, in many prenatal diagnostic centres, completed with a combined first trimester screening, which has a detection rate of 90 – 95 %. This trend corresponds with a decrease in mean gestational age at the time of Down’s syndrome prenatal diagnosis. In the Czech Republic, there is not only a high prenatal detection rate of Down’s syndrome, but also an evenly distributed nationwide use of the above mentioned techniques.
Key words:
Down’s syndrome, prenatal diagnostics, amniocentesis, chorion villi sampling.
Autoři: V. Gregor; A. Šípek; J. Horáček
Působiště autorů: Primář: MUDr. Vladimír Gregor ; Oddělení lékařské genetiky, Fakultní Thomayerova nemocnice, Praha
Vyšlo v časopise: Prakt. Lék. 2008; 88(6): 359-363
Kategorie: Diagnostika
Souhrn
Downův syndrom je nejčastější uváděnou příčinou mentální retardace v dětském věku a nejčastější z prenatálně diagnostikovaných vrozených chromozomálních aberací. Z tohoto důvodu se prenatální diagnostika od svého počátku cíleně zaměřila na prenatální diagnostiku této chromozomální aberace. Postupně se rozvíjející metody invazivní prenatální diagnostiky umožnily prenatální záchyt Downova syndromu. V souvislosti se zaváděním těchto metod byla snaha rozvíjet i screeningové testy a screeningové programy. Vývoj prenatální diagnostiky v České republice vždy odrážel celosvětový vývoj v této diagnostice. Aktuálně dosahované výsledky v posledních letech ukazují, že celoplošně používaný druhotrimestrální screening je již v řadě center doplněn kombinovaným screeningem prvého trimestru, který má záchytnost až 90–95 %. Tomu odpovídá i snižování průměrného týdne těhotenství při diagnostice Downova syndromu. V České republice je nejen vysoká záchytnost Downova syndromu prenatální diagnostikou, ale i velmi dobré celorepublikové rovnoměrné využívání těchto metod.
Klíčová slova:
Downův syndrom, prenatální diagnostika, amniocentéza, odběr choriových klků.Úvod
Prenatální diagnostika chromozomálně podmíněných vrozených vad je jednou ze součástí genetického poradenství a zahrnuje nezbytnou mezioborovou spolupráci více lékařských oborů – lékařské genetiky, porodnictví a ultrazvukové diagnostiky. Z důvodu náročnosti integrace těchto oborů by měla být prenatální diagnostika prováděná v multidisciplinárních centrech, v nichž lékařská genetika hraje vůdčí roli.
Historie
V roce 1956 se podařilo poprvé určit skutečný počet chromozomů lidského karyotypu (Tijo a Levan). První chromozomální nález u Downova syndromu publikoval Lejuene v roce 1959. Od té doby se rozvíjí cytogenetika nejprve u narozených dětí, později i prenatální cytogenetická diagnostika. Rozvoj invazivní prenatální diagnostiky je datován od roku 1966, kdy se poprvé uskutečnila kultivace buněk plodové vody (Stelle a Bregg). V roce 1967 byla provedena první amniocentéza k cytogenetické diagnostice (Jacobson a Bartes). První prenatální diagnóza Downovy choroby byla v roce 1968 (Valenti a spol.).
V bývalé ČSR rozvoj prenatální diagnostiky poměrně rychle následoval evropské a světové trendy. V roce 1961 bylo založeno první Oddělení lékařské genetiky při Ústavu výzkumu vývoje dítěte (ÚVVD) v rámci tehdejší Fakulty dětského lékařství (FDL) UK v Praze. Pokračovaly také výzkumné práce v Biologickém ústavu prof. Sekly Fakulty všeobecného lékařství (FVL) UK v Praze. První amniocentéza byla provedena v roce 1971 v Gynekologicko-porodnické klinice FDL v Praze, Londýnské ulici (1), a kultivace buněk plodové vody se uskutečnila v ÚVVD v Praze Motole (5). Nedlouho nato vzniklo další Oddělení prenatální genetické diagnostiky při Ústavu pro matku a dítě v Praze Podolí.
V témže roce bylo poprvé stanoveno pohlaví z buněk plodové vody pomocí sex chromatinu a Y-tělíska v Biologickém ústavu FVL (2). Prenatální diagnóza pohlaví plodu z buněk plodové vody se zdařila v roce 1971 i ve Výzkumném ústavu pediatrickém a na II. gynekologicko-porodnické klinice v Brně (7).
O první prenatální diagnóze nosiče translokační formy Downovy choroby u nás je referováno v roce 1972 z pracoviště ÚVVD FDL UK, II. interní kliniky FVL UK a III. gynekologicko-porodnické kliniky FDL UK (6). Šlo o rodinu, kdy prvé matčino dítě bylo postiženo translokační formou Downovy choroby. Následně byla rodina vyšetřená na III. interní klinice a bylo prokázáno, že nosičem balancované translokace typu D/G je matka, její bratr a její otec. Pro nemožnost prenatální diagnostiky byla druhá gravidita ukončena ve druhém měsíci těhotenství pro riziko narození postiženého dítěte. Po zavedení metod odběru amniové tekutiny, kultivace buněk plodové vody a možnosti chromozomálního vyšetření těchto buněk, byla u třetí gravidity této ženy provedena 10. 7. 1971 amniocentéza. U plodu ženského pohlaví byla prokázána balancovaná translokační forma fenotypicky nepostiženého nosiče Downovy choroby, a těhotná se rozhodla pro donošení tohoto plodu. Od té doby dochází k rozvoji detekce aneuploidií u lidských plodů a jejich sekundární prevenci.
V roce 1978 byla provedena první amniocentéza ve FN Olomouc a nás-ledovaly další krajská pracoviště. O prvních výsledcích sekundární prevence Downova syndromu v ČSR v letech 1975–1980 referuje J. Kučera v Česko-slovenské pediatrii v roce 1982 (3) a následně v období 1975–1983 v Česko-slovenské gynekologii v roce 1985 (4).
Aktuální situace
Účelem prenatální diagnostiky není pouze objevit odchylky ve vývoji plodu a umožnit předčasné ukončení postiženého těhotenství v případě, že je u plodu objevena vrozená vada nebo dědičné onemocnění.
Cílů je však více:
- Poskytnout párům s rizikem narození dítěte s vadou možnost informovaného výběru dalšího postupu;
- Poskytnout uklidnění rodičů, zvláště ve skupinách s vysokým rizikem;
- Umožnit párům s rizikem narození dítěte s konkrétním postižením, které by se jinak mohly vzdát snahy o vlastní děti, možnost započít těhotenství s vědomím, že to, zda plod je, či není postižen, lze ověřit již před narozením.
- Poskytnutí párům v situaci před narozením postiženého dítěte možnosti optimálního postupu z hlediska péče o těhotenství, vedení porodu a postnatální péče;
- Umožnit případnou prenatální léčbu postiženého plodu. Ta je zatím k dispozici pouze pro velice malý počet vrozených vad a onemocnění.
Základním všeobecně přijímaným pravidlem způsobilosti těhotné ženy k prenatální diagnostice pomocí různých invazivních metod je, že riziko postižení plodu by mělo být přinejmenším rovné nebo vyšší, než je riziko možnosti spontánního potratu v souvislosti s provedeným výkonem. Riziko spontánního potratu se uvádí u odběru choria a amniocentézy 0,5–1 %, u odběru krve z pupečníku – kordocentézy – je asi 1–2 %.
Hlavní indikace k provedení jsou:
- pozitivní biochemický screening;
- pozitivní ultrazvukový screening;
- vysoký věk matky – definice vyššího věku matky se mezi různými státy liší, ale obvykle je za tuto věkovou hranici považován věk 35 let v době porodu. Tento věk byl vybrán proto, že riziko postižení plodu chromozomální odchylkou je přibližně rovné riziku spontánního potratu v souvislosti s provedenou invazivní prenatální diagnostikou. Pouhá věková indikace se ale v současné době již nedoporučuje, těhotným ženám se nabízí možnost podstoupit screeningové testy (kde je zohledněn i věk těhotné). O možné invazivní prenatální diagnostice se rozhodne až na podkladě těchto výsledků;
- předchozí těhotenství s plodem či dítěte s chromozomální odchylkou vzniklou de novo (nově vzniklá odchylka bez dědičné predispozice). Ačkoliv rodiče dítěte s vrozenou chromozomální odchylkou mohou mít sami normální karyotyp (počet a základní strukturu chromozomů) v normě, v některých případech může být riziko zvýšené i v dalším těhotenství.
- přítomnost strukturální chromozomální vady u jednoho z rodičů. V takovém případě riziko chromozomální vady u dítěte závisí na typu chromozomální aberace a někdy i na tom, u kterého z rodičů je chromozomální odchylka přítomna;
- rodinná anamnéza dědičného onemocnění, které lze diagnostikovat prenatálně, vyloučit či potvrdit biochemickým nebo molekulárně genetickým vyšetřením. Většina těchto chorob v této skupině je podmíněna monogenními defekty, a tedy mají riziko rekurence 25 nebo 50 %. Do této kategorie spadají tedy i ty případy, kde je jeden z rodičů odhalen jako nosič případného onemocnění při populačním screeningu. Molekulárně genetické vyšetření a analýza DNA značně zvýšila počet takto diagnostikovatelných odchylek;
- rodinná anamnéza onemocnění vázaného na pohlaví (onemocnění vázané na X chromozom). Riziko rekurence může být až 25 %. U řady takovýchto onemocnění je prenatální diagnostika již možná. Protože tato onemocnění postihují většinou chlapce, provádí se nejprve vyšetření pohlaví, a molekulárně genetické vyšetření DNA se provádí pouze tehdy, je-li plod mužského pohlaví.
Screeningové testy
Cílem primárního screeningu je identifikace těhotenství s vyšším rizikem vrozené vady a poskytnutí cílené prenatální diagnostiky. Screeningová vyšetření sice nedokáží určit, zdali je plod skutečně postižen, ale pomohou zúžit okruh těhotných se zvýšeným rizikem. Primární scree-ning by měl splňovat určitá kritéria:
- Vyhledávací test musí být jednoduchý, nenáročný a snadno proveditelný;
- test musí mít vysokou senzitivitu a specificitu. Ideální screeningový test by identifikoval 100 % vrozených vad (=100% senzitivita) a byl by zároveň negativní u všech nepostižených těhotenství (=100% specificita). Ve vztahu ke každé jednotlivé pacientce by měl mít lékař jistotu, že při pozitivním nálezu je plod skutečně postižen (100% pozitivní prediktivní hodnota) a že při negativním nálezu postižen není (100% negativní prediktivní hodnota). Doposud však žádný takovýto screeningový test neexistuje a současné screeningové metody se tomuto optimu jen více či méně přibližují;
- screeningový test musí být ekonomicky únosný pro veřejný zdravotnický systém, má-li být dostupný všem pacientkám;
- screeningový test musí být nezatěžující matku a plod.
Screeningové programy
V současné době neexistuje žádný univerzální screeningový test, který byl schopen odhalit všechny druhy možného postižení plodu. Z tohoto důvodu v praxi využíváme různé screeningy, které se navzájem doplňují. Mezi tyto screeningy v současné době patří:
- kombinovaný screening I. trimestru (biochemické markery /free β hCG, PAPP-A/ + ultrazvukové markery) – výběr těhotenství se zvýšeným rizikem chromozomálních odchylek;
- biochemický screening II. trimestru (alfafetoprotein, choriový gonadotropin, estriol) – výběr těhotných s vyšším rizikem vrozených chromozomálních aberací, otevřených defektů neurální trubice (např. rozštěp páteře) a rozštěpů stěny břišní (např. omfalokéla a gastroschíza);
- ultrazvukový screening II. trimestru – k diagnostice různých tvarových a strukturálních vrozených vad, jakož i ke stanovení ultrazvukových markerů chromozomálních aberací.
Materiál a metodika
Podkladem pro zpracování výsledků prenatální diagnostiky Downova syndromu byla data získaná z jednotlivých pracovišť lékařské genetiky v České republice. Srovnání s živě narozenými s touto vrozenou vadou bylo umožněno s použitím dat získaných z Národního registru vrozených vad v České republice, vedeného v Ústavu zdravotnických informací a statistiky České republiky (ÚZIS ČR).
Výsledky
V období 1980–2006 bylo zachyceno v České republice celkem 3 623 případů Downova syndromu, z toho bylo 2 079 případů u narozených a 1 544 případů bylo prenatálně diagnostikováno (tab. 1).
Tab. 1. Absolutní počty Downova syndromu v České republice v období 1980–2006, případy prenatálně a postnatálně diagnostikované 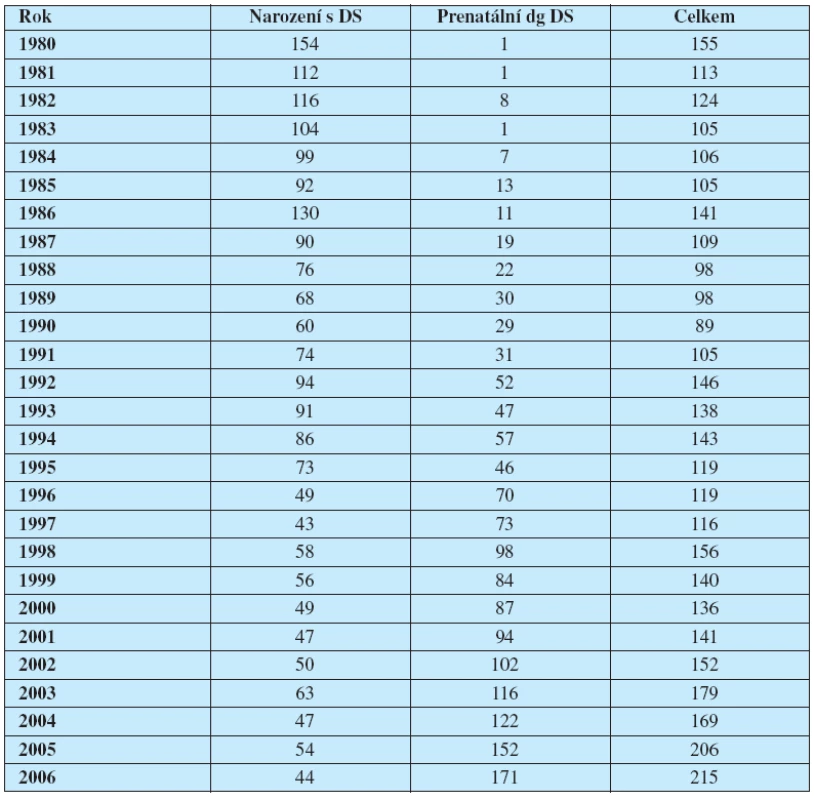
Ve sledovaném období dochází k postupnému nárůstu absolutního počtu prenatálně diagnostikovaných případů, který odpovídá rozvoji screeningových a prenatálně diagnostických metod v České republice. Vzhledem k tomu, že ve sledovaném období docházelo ke změnám celkového počtu narozených, přepočítali jsme absolutní počty uvedené v tabulce č. 1 na relativní incidence (v tomto případě na 10 000 živě narozených – tab. 2.)
Tab. 2. Relativní počty (na 10 000 živě narozených) Downova syndromu v České republice v období 1980–2006, případy prenatálně a postnatálně diagnostikované 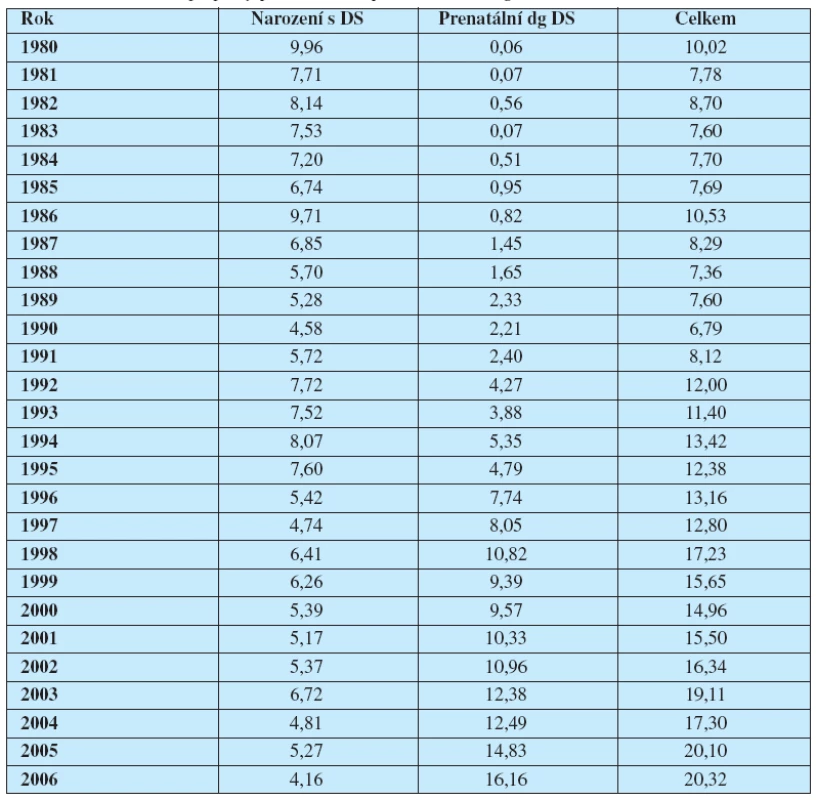
I v relativních počtech byl zaznamenán postupný nárůst prenatálně diagnostikovaných případů, který nezávisí na změnách porodnosti v tomto období. Celkové počty v období 1980 – 2006 se zvyšují. Je to dáno jednak tím, že prenatálně diagnostikujeme i ty případy, které by se dříve v registraci neobjevily, protože by se spontánně potratily (úmrtnost plodu s trisomií 21. chromozomu nemezí 12. a 40. týdnem je cca 30 % a mezi 16. a 40 týdnem je cca 20 % – Nicolaides, 2004).
Následující grafy názorně prezentují počty a relativní incidence případů Downova syndromu v České republice. Graf 1 ukazuje vzájemný vztah a vývoj prenatálně a postnatálně diagnostikovaných případů Downova syndromu v České republice v absolutních počtech. Od let 1995–1996 je již více případů Downova syndromu prenatálně diagnostikováno, než zjištěno u narozených.
Graf 1. Vzájemný vztah prenatálně a prenatálně diagnostikovaných případů– absolutní počty Downova syndromu v České republice 
Následující graf 2 ukazuje tyto údaje v relativních incidencích – na 10 000 živě narozených. I zde je patrné, že od roku 1996 je vyšší incidence diagnóz Downova syndromu u případů prenatálně diagnostikovaných.
Graf 2. Vzájemný vztah prenatálně a prenatálně diagnostikovaných případů – relativní počty Downova syndromu (na 10 000 živě narozených) v České republice 
Na grafu 3 je ukázána efektivita prenatální diagnostiky v procentech. Z původně nízkých hodnot v začátku období se dostáváme s rozvojem druhotrimestrálního screeningu a jeho celoplošnému zavádění v České republice v devadesátých letech k hodnotám 60–66 %. Tyto hodnoty představují maximální záchytnost úspěšně prováděného druhotrimestrálního screeningu. Se zaváděním kombinovaného prvotrimestrálního screeningu a jeho postupnému rozšiřování se v posledních letech záchytnost Downova syndromu zvyšuje na více než 70 %. V roce 2006 byla již 80 %.
Graf 3. Úspěšnost prenatální diagnostiky Downova syndromu v České republice 
Následující graf 4 nás informuje o týdnu těhotenství, diagnostiky a případném předčasném ukončení u Downova syndromu. Údaje jsou za období 1996–2006. Vidíme nejvíce diagnostikovaných případů v 18–19. týdnu těhotenství, což odpovídá možnostem druhotrimestrálního screeningu. Následné předčasné ukončení těhotenství pro prenatálně diagnostikovaný Downův syndrom je s maximem ve 20. týdnu gestace.
Graf 4. Týden těhotenství pří diagnóze a případném ukončení těhotenství – Česká republika – 1996–2006, v období do 24 týdne těhotenství 
Graf 5 prezentuje týdny těhotenství při diagnostice Downova syndromu se zohledněním jednotlivých roků. Je patrné, že dochází k pozvolnému snižování týdne těhotenství, což opět odpovídá rozvíjejícímu se prvotrimestrálnímu screeningu.
Graf 5. Týden těhotenství pří diagnóze a případném ukončení těhotenství – Česká republika – 1996–2006, v období do 24 týdne těhotenství 
Graf 6 vyjadřuje poměr prenatální diagnostiky Downova syndromu podle věku těhotné, odděleně pro ženy do 34 let a 35leté a starší. Údaje vyjadřují procento z celku diagnostikovaných případů, a je patrné, že se významně zvyšuje podíl případů indikovaných na podkladě pozitivního screeningu na úkor pouhé věkové indikace.
Graf 6. Prenatální diagnostika Downova syndromu podle věku matky – Česká republika – 1987–2007 
Diskuse
Downův syndrom je nejčastější uváděnou příčinou mentální retardací v dětském věku a nejčastější z prenatálně diagnostikovaných vrozených chromozomálních aberací. Z tohoto důvodu se prenatální diagnostika od svého počátku cíleně zaměřila na prenatální diagnostiku této chromozomální aberace. Postupně se rozvíjející metody invazivní prenatální diagnostiky – amniocentéza – odběr choriových klků – kordocentéza umožnily prenatální záchyt Downova syndromu. V souvislosti se zaváděním těchto metod byla snaha rozvíjet i screeningové testy a screeningové programy, které by nahradily z počátku paušálně používanou věkovou indikaci k invazivní prenatální diagnostice.
Vývoj prenatální diagnostiky u nás odrážel celosvětový vývoj v této diagnostice, jak jsme ukázali v úvodní části. Aktuálně dosahované výsledky v posledních letech ukazují, že celoplošně používaný druhotrimestrální screening je již v řadě center doplněn kombinovaným screeningem prvého trimestru, který má záchytnost až 90–95 %. Tomu odpovídá i snižování průměrného týdne těhotenství při diagnostice Downova syndromu.
Závěr
Prenatální diagnostika Downova v České republice odpovídá celosvětovým trendům jak ve screeningových možnostech, tak i v používaných metodách invazivní prenatální diagnostiky. Na rozdíl od jiných států je v České republice jak vysoká záchytnost Downova syndromu prenatální diagnostikou, tak i velmi dobré celorepublikové rovnoměrné využívání těchto metod. S dalším rozšiřováním a využitím kombinovaného prvotrimestrálního screeningu lze očekávat zvýšení průměrné efektivity prenatální diagnostiky, změny indikačního spektra a využití jednotlivých prenatálně diagnostických metod i další snížení průměrného týdne těhotenství při diagnostice Downova syndromu.
Poděkování:
Autoři článku děkují panu A. Šípkovi jr. za zpracování tabulek a grafů.
MUDr. Vladimír Gregor
Oddělení lékařské genetiky FTNsP
Vídeňská 800
140 59 Praha 4 – Krč
E-mail:vladimir.gregor@ftn.cz
http://www.vrozene-vady.cz/
Zdroje
1. Břešťák, M., Kotásek, A., Červenka J. a kol. Amniocentéza k cytogenetickému vyšetření plodu. Čs. Gynekologie 1971, 36, 9, s. 554-556.
2. Černý, M., Kotásek, A., Červenka, J. a kol. Prvá úspěšná aplikace volby pohlaví z genetických důvodů. Čs. Gynekologie 1971, 36, 9, s. 558-560.
3. Gregor, V., Šípek, A., Horáček, J., Mašátová, D. Registrace a incidence vrozených vad v České republice. Klin. Biochem. Metab. 2005, 13 (34), 2, s. 81–86.
4. Kučera, J. Sekundární prevence Downova syndromu v ČSR 1975-1980. Čs. Pediatr. 1982, 37, 7, s. 404-408.
5. Kučera, J., Pelešková, A. Sekundární prevence Downova syndromu v ČSR 1975-1983. Čs. Gynekologie 1985, 50, 2, s. 128-132.
6. Macek, M., Hurych, J., Hyánek, J. a kol. Kultivace buněk plodové vody a prenatální diagnostika. Čs. Gynekologie 1971, 36, 9, s. 556-558.
7. Macek, M., Chrz, R. Břešťák, M. a kol. Prenatální diagnóza nosiče translokační formy Downovy choroby. Čs. Gynekologie 1972, 37, 6, s. 433-435.
8. Vrba, M., Dráč, P., Šiška, A., Rohanová, M. Prenatální diagnóza pohlaví plodu stanovená z buněk plodové vody. Čs. Pediatrie 1971, 26, 12, s. 581-584.
9. Šípek, A., Gregor, V., Horáček, J., a kol. Prenatální diagnostika vrozených vad v České republice, týdny těhotenství při diagnostice. Čes. Gynek. 2006, 71, 3, s. 189-194.
10. Šípek, A., Gregor, V., Horáček, J., Mašátová, D. Výskyt vrozených vad v České republice v roce 2003. Čes. Gynek. 2006, 71, 3, s. 194-199.
11. Šípek, A., Gregor, V., Horáček, J., Mašátová, D. Podíl prenatální diagnostiky na výskytu vrozených vad v České republice v roce 2004. Čes. Gynek. 2006, 71, 5, s. 373-380.
12. Šípek, A., Gregor, V., Horáček, J., Mašátová, D. Výskyt vrozených vad v České republice a jejich podíl na perinatální úmrtnosti v roce 2004. Čes. Gynek. 2006, 71, 4, s. 291-297.
14. Šípek, A., Gregor, V., Horáček, J. Vrozené vady v České republice v období 1994-2005 – perinatologická data. Birth Defects in the Czech Republic in the Period 1994-2005 – Perinatology Data. Čes. Gynek. 2007, 72, 2, s. 103-109.
15. Šípek, A., Gregor, V., Horáček, J. Vrozené vady v České republice v období 1961 až 2005 – průměrné incidence. Čes. Gynek. 2007, 72, 3, s. 185-191.
Štítky
Praktické lekárstvo pre deti a dorast Praktické lekárstvo pre dospelých
Článok vyšiel v časopisePraktický lékař
Najčítanejšie tento týždeň
2008 Číslo 6- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
- Srovnání analgetické účinnosti metamizolu s ibuprofenem po extrakci třetí stoličky
-
Všetky články tohto čísla
- Informovaný souhlas před genetickým laboratorním vyšetřením
- Poúrazové degenerativní změny zápěstního kloubu „SLAC (SNAC) wrist“
- Prof. Jaroslav Blahoš - důstojník Řádu Čestné legie
- Analgetika – současné trendy v léčbě bolestí hlavy
- Zácpa a praktický lékař – fakta a mýty
- Klinické příznaky zhoubných nádorových onemocnění
- Náhlé příhody vyvolané tabákem a praktický lékař
- Riziko kardiovaskulárních příhod při sledování fotbalových zápasů
- Jak se stárne na střední Moravě?
- Chylotorax a pseudochylotorax: diferenciální diagnostika a současné terapeutické možnosti
- Historie prenatální diagnostiky Downova syndromu v České republice
- Miniportréty slavných českých lékařů Profesor chirurgie MUD. Jiří Diviš
- Račte, prosím, nepadat
- Cena J. E. Purkyně udělena prof. MUDr. Terezii Fučíkové, DrSc.
- Draci a Dračice na Vltavě 11. ročník Pražského festivalu dračích lodí.
- Jubilea
- Série seminářů „nová legislativa“ programu PACE oslovila i lékaře
- Prof. Radomír Čihák – anatom a univerzitní učitel Medailon k 80. výročí narození
- Vyjádření českých onkologů k usnesení Evropského parlamentu o boji proti rakovině v rozšířené Evropské unii
- Ohroženi jsou zejména pacienti
- Sex: starosti a radosti
- Praktický lékař
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Klinické příznaky zhoubných nádorových onemocnění
- Zácpa a praktický lékař – fakta a mýty
- Poúrazové degenerativní změny zápěstního kloubu „SLAC (SNAC) wrist“
- Chylotorax a pseudochylotorax: diferenciální diagnostika a současné terapeutické možnosti
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



