-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Zácpa a praktický lékař – fakta a mýty
Constipation and general practice – myths and facts
Constipation is a frequent symptom affecting approximately 20 % of the population. Secondary constipation is caused by a known disease (for example colorectal carcinoma). Primary constipation can be divided into two groups: colon inertia and outlet obstruction. Functional constipation means there is no organic or laboratory abnormality causing the constipation. Patients with colon inertia have prolonged transit time. Patients with outlet obstruction usually suffer from complicated defecation. If outlet obstruction is caused by a paradoxical contraction of the puborectalis muscle and of the external sphincter, the patients are classified as having anismus. Patients with anatomical obstruction of the anus (e.g. rectocele) are classified as having obstructive defecating syndrome (ODS). Physiotherapy is used for the management of patients with anismus while obstructive defecation syndrome is usually treated surgically. Often recommended measures (fluids, fiber) have only limited significance. Laxatives are often the only means of how to help people with severe constipation. No study has demonstrated any possible harmful effects of laxatives (dependence, tolerance, worsening of constipation, etc.), even though those myths are wide-spread. These drugs are very effective and safe, even when administered for a long period of time. Therefore, it does not make sense to discourage patients from such treatment if it helps. Hyperosmolar substances are also used as laxatives. In patients with constipation, the following examinations are frequently used: colonoscopy, transit time, defecography and anorectal manometry.
Key words:
constipation, colon inertia, anismus, laxatives, biofeedback.
Autoři: Martínek Jan
Působiště autorů: Primář: MUDr. Vladimír Nosek ; Gastroenterologické oddělení, Nemocnice Jablonec nad Nisou
Vyšlo v časopise: Prakt. Lék. 2008; 88(6): 328-336
Kategorie: Postgraduální vzdělávání
Souhrn
Zácpa je skupinou příznaků a postihuje až 20 % populace. Sekundární zácpu zapříčiňuje konkrétní choroba, např. nádor. Primární zácpu rozdělujeme na inertní tračník (syndrom líného střeva) a zácpu terminální. Není-li u pacienta se zácpou nalezena žádná organická nebo laboratorní odchylka, hovoříme o zácpě funkční. U pacientů s inertním tračníkem je typicky prodloužen střevní tranzit. U zácpy terminální dominují potíže s vyprazdňováním. Je-li terminální zácpa způsobena paradoxní kontrakcí svalů dna pánevního a svěračů (při defekaci mají povolit), hovoříme o anismu. Je-li terminální zácpa způsobena anatomickou obstrukcí (rektokéla apod.), pak se jedná o obstrukční defekační syndrom – ODS. Anismus se léčí fyzioterapií, syndrom ODS se léčí chirurgicky. Obvykle doporučovaná opatření (tekutiny, vláknina) mají jen omezený význam. Laxativa představují často jedinou účinnou alternativu léčby u těžších případů. V případě stimulačních laxativ (např. Guttalax®) převládá mýtus, že tato laxativa škodí, vzniká na ně návyk a že zhoršují již přítomnou zácpu. Nic z výše uvedeného nebylo nikdy v případě fenolové skupiny prokázáno. Tato laxativa jsou účinná a zcela bezpečná i při dlouhodobém užívání. Nemá proto opodstatnění zrazovat pacienty, kterým stimulační laxativa pomáhají, od jejich chronického užívání. Jako laxativa můžeme použít i hyperosmolární látky. Při vyšetřování pacienta se zácpou indikujeme koloskopii, vyšetření střevního tranzitu, defekografii a anorektální manometrii.
Klíčová slova:
zácpa, líné střevo, anismus, laxativa, biofeedback.Co je zácpa?
V laické, ale někdy i v lékařské veřejnosti se za zácpu považuje pouze málo časté chození na stolici (méně než 3x za týden). Za zácpu však považujeme celé spektrum potíží daného pacienta, nejenom malou frekvenci vyprazdňování. Při analýze příznaků, na jaké si pacienti se zácpou stěžují, převládají složité vyprazdňování s obtížnou defekací, příliš tuhá stolice, pocit nutkání, ale nemožnost stolici vytlačit, pocit nedokonalého vyprázdnění, apod. Zácpa tudíž není příznak, ale spíše skupinou různých příznaků.
Podle tzv. Římských kritérií (mezinárodní klasifikace funkčních chorob; nyní jsou platná kritéria s pořadovým číslem III) jsou diagnostická kritéria pro zácpu následující.
Jsou přítomné dva či více z následujících příznaků; příznaky jsou přítomné alespoň 12 týdnů (nemusí následovat „za sebou“) v předchozích 12 měsících:
- složité vyprazdňování („tlačení“) ve více jak 25 % defekací,
- tvrdá či „bobkovitá“ stolice ve více jak 25 % defekací,
- pocit nedokonalého vyprázdnění ve více jak 25 % defekací,
- pocit obstrukce konečníku ve více jak 25 % defekací,
- pomocné digitální nebo podobné manévry při více jak 25 % defekací,
- méně jak 3 defekace za týden.
Z toho plyne, že pacient se zácpou se může klidně vyprazdňovat každý den, problémem je pak složité vyprazdňování.
Zácpa se může kombinovat se syndromem dráždivého střeva, kdy jsou dominantní obtíží bolesti břicha, které poleví po defekaci. Je zřejmé, že pacient, který se týden nevyprázdní, může mít pocit nafouklého břicha s následnými bolestmi. Je někdy nelehké rozlišit pacienty s prostou zácpou a se syndromem dráždivého střeva s převažující zácpou. Nicméně, léčba obou skupin pacientů se nemusí příliš lišit a pro praktického lékaře je takové rozdělení spíše akademickou otázkou.
Na „velkou stranu“ chodí každý z nás a pohodová defekace je podobně důležitá jako jiné součásti našeho života (kdo trpí zácpou, ví o čem je řeč). Normální vyprazdňování je záležitostí individuální. Jsou lidé, kteří se vyprazdňují třikrát denně a naopak lidé, kteří se vyprazdňují jednou za dva až tři dny a vše spadá do normálu. Po normální defekaci má ideálně následovat libý pocit (tzv. pocit satisfakce).
Zácpou ve smyslu definice uvedené shora trpí až pětina populace. Těžkou zácpou trpí asi třetina pacientů se zácpou. Zácpa významně snižuje kvalitu života a zácpa těžká pacienty někdy až invalidizuje (sociálně, psychicky, apod.). Nejčastěji jí trpí mladí chlapci, mladší ženy a starší občané. Většinu pacientů se zácpou vyšetřují a léčí praktičtí lékaři.
Co je příčinou zácpy?
Zácpa primární a sekundární.
Funkční zácpaZácpa představuje skupinu různých příznaků. Ty mohou být způsobeny celou řadou příčin. Je-li zácpa způsobena jednoznačnou příčinou, hovoříme o zácpě sekundární. Mezi tyto příčiny patří např. obstrukce střeva nádorem, zúžení při divertikulóze, různé metabolické nebo neurologické poruchy, užívání léků jako jsou např. antacida nebo opiáty (obr 1).
Obr. 1. A) Normální obraz tlustého střeva při koloskopii B) Zhoubný nádor střeva částečně obturující lumen – možná příčina sekundární zácpy 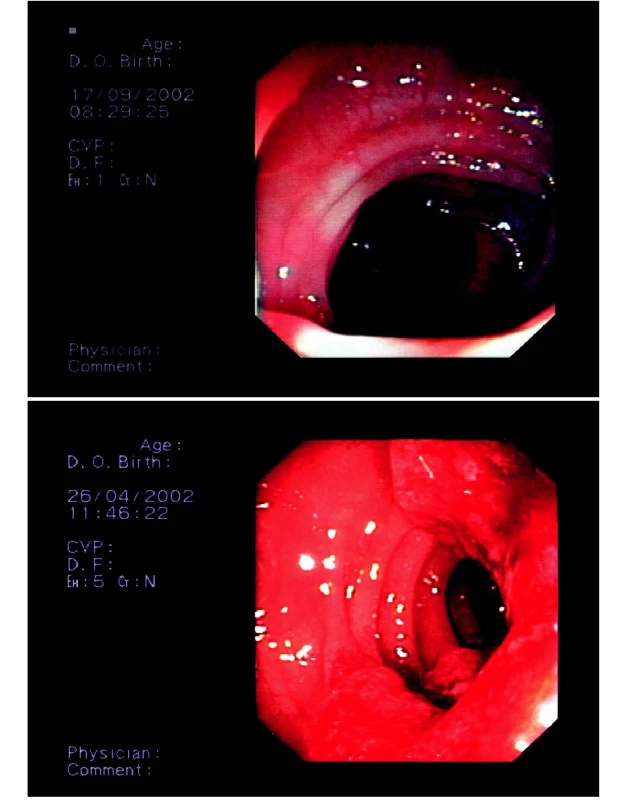
Sekundární zácpu léčíme podle vyvolávající příčiny. Cílem přístupu k pacientovi se zácpou je v prvé řadě zhodnotit pravděpodobnost a vyloučit onemocnění, které by u daného pacienta mohlo zapříčiňovat (sekundární) zácpu. Např. přijde-li mladý dvacetiletý chlapec se zácpou, je pravděpodobnost nádoru střeva (při negativní rodinné anamnéze) téměř nulová a koloskopické vyšetření jistě není nezbytné (přesto je i u takových pacientů často zbytečně indikováno). Naopak nově vzniklá zácpa u šedesátiletého pacienta jednoznačně vyžaduje koloskopické vyšetření.
Skutečnost, že dané onemocnění je zodpovědné za zácpu prokážeme pouze tím, že při adekvátní léčbě se příznaky zácpy zmírní, nebo vymizí. Není-li tomu tak, pak příčina zácpy může být i jinde (tab 1).
Tab. 1. Nejčastější příčiny sekundární zácpy, jejich diagnostika a léčba. 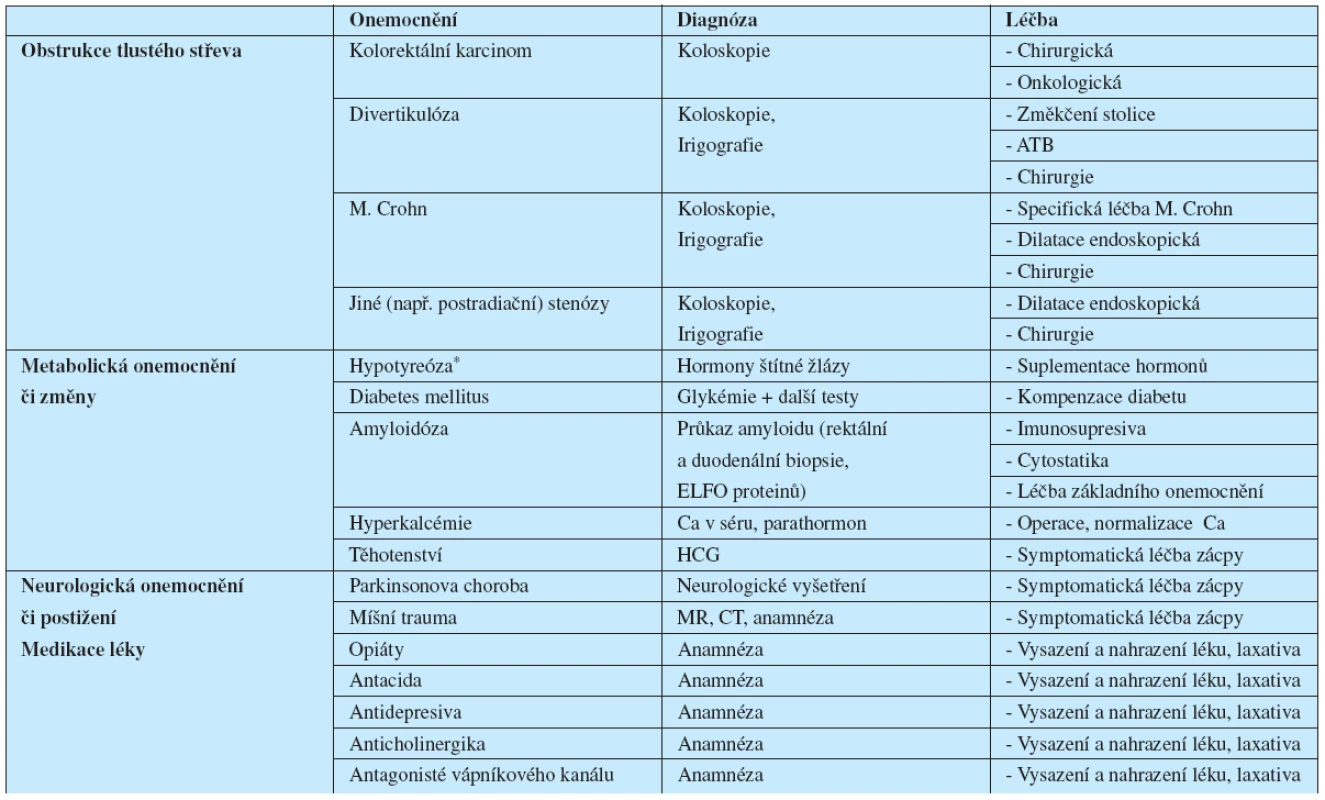
*Ohledně vlivu hypotyreózy na zácpu blíže viz kapitola o hypotyreóze Primární zácpu mají pacienti, kde se žádné onemocnění (mimo primární poruchu střevní motility a anorektální oblasti) zjistit nepodaří, a příčina tkví buď v chabé motilitě tlustého střeva, nebo v poruše defekace. U některých pacientů se oba mechanismy mohou kombinovat. Není-li zjištěna žádná organická abnormalita (např. řitní trhlina, rektokéla, intususcepce rektální sliznice, se zácpou asociované hemorhoidy, Hirschprungova nemoc apod.), hovoříme o zácpě funkční. U některých pacientů se kombinuje složka funkční i organická, a opět čisté rozlišení mezi zácpou funkční a organickou je spíše otázkou akademickou. Daleko praktičtější je rozdělit zácpu na zácpu v důsledku pomalého střevního tranzitu (tzv. „líné střevo“) a zácpu terminální (převládají potíže s defekací). Anamnesticky lze oba typy velmi dobře rozlišit.
Hypotyreóza a zácpa – opravdové spojení?
Většina učebnic vnitřního lékařství uvádí zácpu jako typický příznak hypotyreózy. Nicméně studie prokazující tuto asociaci nejsou lehce k nalezení. V jedné z nich bylo prokázáno, že 70 % pacientů s hypotyreózou chodí na stolici každý den nebo každý druhý den (1). Jen méně než 30 % z nich má defekaci méně častou. Ne nepodobné procento pacientů s hypertyreózou však mělo defekaci také méně často než jednou za dva dny. Prevalence zácpy u pacientů s hypotyreózou nebyla doposud spolehlivě vyšetřena. V klinické praxi (a též z mé vlastní zkušenosti velkého množství pacientů se zácpou) je prevalence hypotyreózy u pacientek se zácpou velmi nízká. Rozhodně platí, že nepomůže-li pacientovi se zácpou a hypotyreózou suplementace hormonů, pak hypotyreóza není příčinou obtíží.
Hirschprungova choroba a zácpa – jen dětská choroba?
Kongenitální megakolon je způsobeno chyběním gangliových buněk v různě dlouhém segmentu rekta (tento je díky neschopnosti relaxace při RTG nápadně úzký). Nad tímto zúžením je pak přítomna dilatace tračníku až charakteru megakolon (tj. rozšíření střeva nad 6,5 cm v sigmatu a nad 12 cm v céku). Existují však formy choroby s krátkým či velmi krátkým aganglionickým segmentem, díky čemuž se nemusí určit správná diagnóza v dětském věku, ostatně příznaky u těchto variantních forem nemusí být v dětství významné. Někteří pacienti s touto chorobou jsou proto diagnostikováni až v dospělosti.
Hlavní diagnostickou metodou je, mimo RTG, anorektální manometrie, kde zcela specificky pro Hirschprungovu chorobu chybí rektoanální inhibiční reflex. Při nafouknutí balónku v rektu dochází k reflexní relaxaci vnitřního svěrače anu. U pacientů s Hirschprungovou nemocí tento reflex chybí.
Líné střevo (neboli „slow transit constipation“ či inertní tračník)
Pacienti s tzv. líným střevem mají obvykle poruchu střevní motility. Ta může být difúzní, kdy je přítomna nejenom horší motilita střeva tlustého, ale i střeva tenkého a žaludku. U jiných je přítomný pouze pomalý tranzit střevem tlustým. U některých pacientů s velmi těžkými příznaky (např. stolice jednou za dva až tři týdny, a to ještě s pomocí laxativ), se mohou nalézt morfologické změny v enterickém (myenterickém nebo submukózním) nervovém systému. Původní představa, že toto poškození je způsobeno iritačními laxativy, byla jednoznačně vyvrácena (2).
U jiných pacientů se tyto morfologické změny nenalézají a je předmětem diskuzí, zda se na pomalém tranzitu podílí funkční porucha enterického nervového systému, receptorů nebo produkce neurotransmiterů.
U pacientů s líným střevem nacházíme dva základní znaky:
- jsou přítomné příznaky zácpy,
- a zároveň prokážeme zpomalený tranzit tlustým střevem (norma celkového tranzitu ústa-konečník je 72 hodin).
Ve specializovaných centrech představují pacienti s líným střevem asi jednu třetinu všech pacientů se zácpou.
Pacienti, u kterých prokážeme morfologické změny (např. úbytek neuronů), nemají podle definice zácpu funkční. Tyto změny se ale mohou prokázat jen imunohistochemickým vyšetřením z resekátu tlustého střeva – čili u naprosté menšiny pacientů, neboť resekci střeva podstoupí pouze menšina postižených. Proto rozlišení, který pacient s líným střevem má zácpu funkční a který ne, je opět velmi těžké a z praktického hlediska akademické.
Je příliš dlouhé střevo (dolichokolon) příčinou zácpy?
U mnoha pacientů jsem se v nálezu z koloskopie setkal se závěrem „dolichokolon“. Byla-li koloskopie indikována pro zácpu, mnoho lékařů pokládá dolichokolon za příčinu zácpy. Je-li pak u těžších pacientů indikováno chirurgické řešení, bývá cílem (chybným!) zkrácení tlustého střeva. Jak to tedy se zácpou u dolichokolon opravdu je?
Dolichokolon je definováno jako dlouhé (nikoliv dilatované) tlusté střevo. Normální délka střeva je předmětem diskuzí a pohybuje se mezi 140–170 cm. Pouze jedna studie korelovala délku střeva s příznaky zácpy a s některými fyziologickými parametry. Žádná korelace dolichokolon (definované více jak 200 cm) s žádným testem nebyla nalezena a nebyl nalezen ani žádný rozdíl mezi pacienty se zácpou s a bez dolichokolon (3). Neexistuje tudíž žádný důkaz ve prospěch mýtu, že dolichokolon je příčinou zácpy. Neexistuje tudíž ani žádná podpora pro tzv. zkracovací operace u pacientů se zácpou a dolichokolon s výjimkou jednoznačně prokázaného volvulu (2).
Terminální zácpa
Pacienti s terminální zácpou mají problémy s vytlačením stolice navenek. Převažují zde právě příznaky jako pocit obstrukce v oblasti konečníku, pocit nedokonalého vyprázdnění, přílišné tlačení, apod.
K pochopení podstaty terminální zácpy je vhodné porozumět mechanismu defekace. Jakmile se stolice dostane do jinak prázdné ampuly rekta, dochází k jejímu kontaktu s mechanoreceptory proximální části análního kanálu. Tyto receptory přinášejí do CNS informaci o kvalitě rektálního obsahu. V této fázi je člověk schopen, díky sevření zevního svěrače a kontrakci m. puborectalis, udržet stolici v rektu či jí vytlačit zpět do sigmatu.
V pravou chvíli po usazení na toaletu a zapojení břišního lisu dochází ke zvýšení intrarektálního tlaku, který posouvá stolici ven. Souběžně s tím dochází k relaxaci svalů dna pánevního, zvláště m. puborectalis a zevního svěrače. Tato „klíčová“ relaxace umožňuje bezproblémové vyprazdňování. Relaxací se otupí jinak ostrý anorektální úhel (z 90 na 140 stupňů) a „otevře se“ distální konec anu. Stolice se tak dostává mimo tělo. Neschopnost relaxace m. puborectalis a zevního svěrače (pacient tlačí stolici jakoby proti zdi) je častou příčinou terminální zácpy. V našich krajích je zvykem chodit na toaletu s mísou, ideální polohou pro úplnou relaxaci pánevního dna a odchodu stolice ven je poloha vsedě („na bobku“), čili poloha užívaná na tzv. tureckých toaletách. Princip relaxace a otupení anorektálního úhlu znázorňuje obr. 2.
Obr. 2. Mechanismus relaxace svalů pánevního dna při defekaci A (vlevo): rektum a kontrahovaný m. puborectalis, ostrý anorektální úhel a zevní svěrač B (uprostřed): klidový stav – kontrahovaný m. puborectalis a ostrý anorektální úhel C (vpravo): defekace – relaxace m. puborectalis a napfiímení anorektálního úhlu 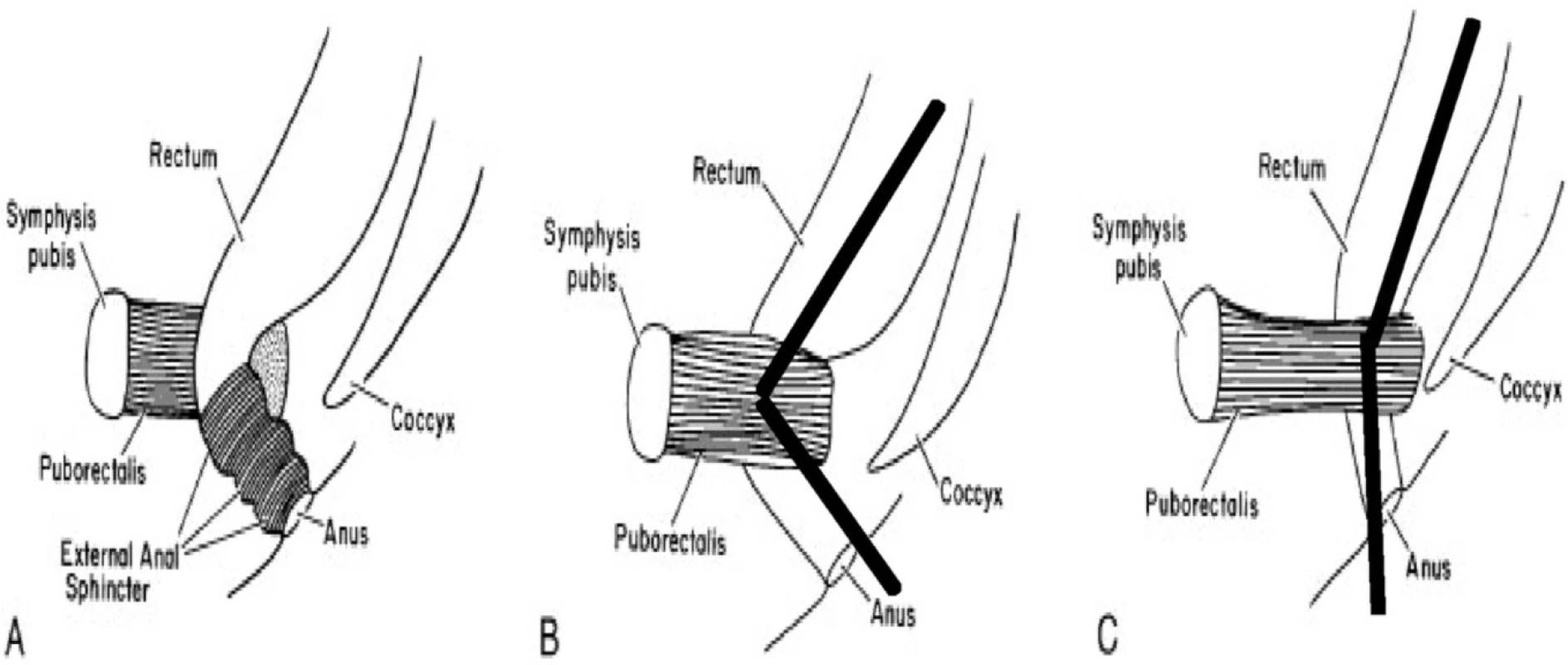
Nedochází-li k této relaxaci, nebo je-li namísto relaxace přítomna kontrakce svěrače a m. puborectalis, jedná se o tzv. anismus. Anismus nacházíme u asi jedné třetiny pacientů se zácpou. U anismu se jedná o funkční variantu terminální zácpy, není-li přítomna jiná např. anatomická patologie.
Někteří pacienti mají v rektu a anu detekovatelné abnormality, zejména rektokélu (vyklenutí přední stěny rekta, obr. 3 a 4), enterokélu (pokles kliček tenkého střeva mezi dělohu a rektum, které může být „utlačováno zevně“), intususcepci (obstrukce anu díky „shrnování“ sliznice rekta) nebo prolaps rekta. Výše zmíněné abnormality často vytvářejí anatomickou obstrukci konečníku. Je-li zácpa zapříčiněna takovouto anatomickou obstrukcí, hovoříme o tzv. obstrukčním defekačním syndromu (= syndrom ODS). K terminální zácpě mohou přispívat i řitní trhliny nebo hemorhoidy.
Obr. 3. Schéma rektokély, kde se může retinovat stolice a působit pocit nedokonalého vyprázdnění u syndromu ODS. 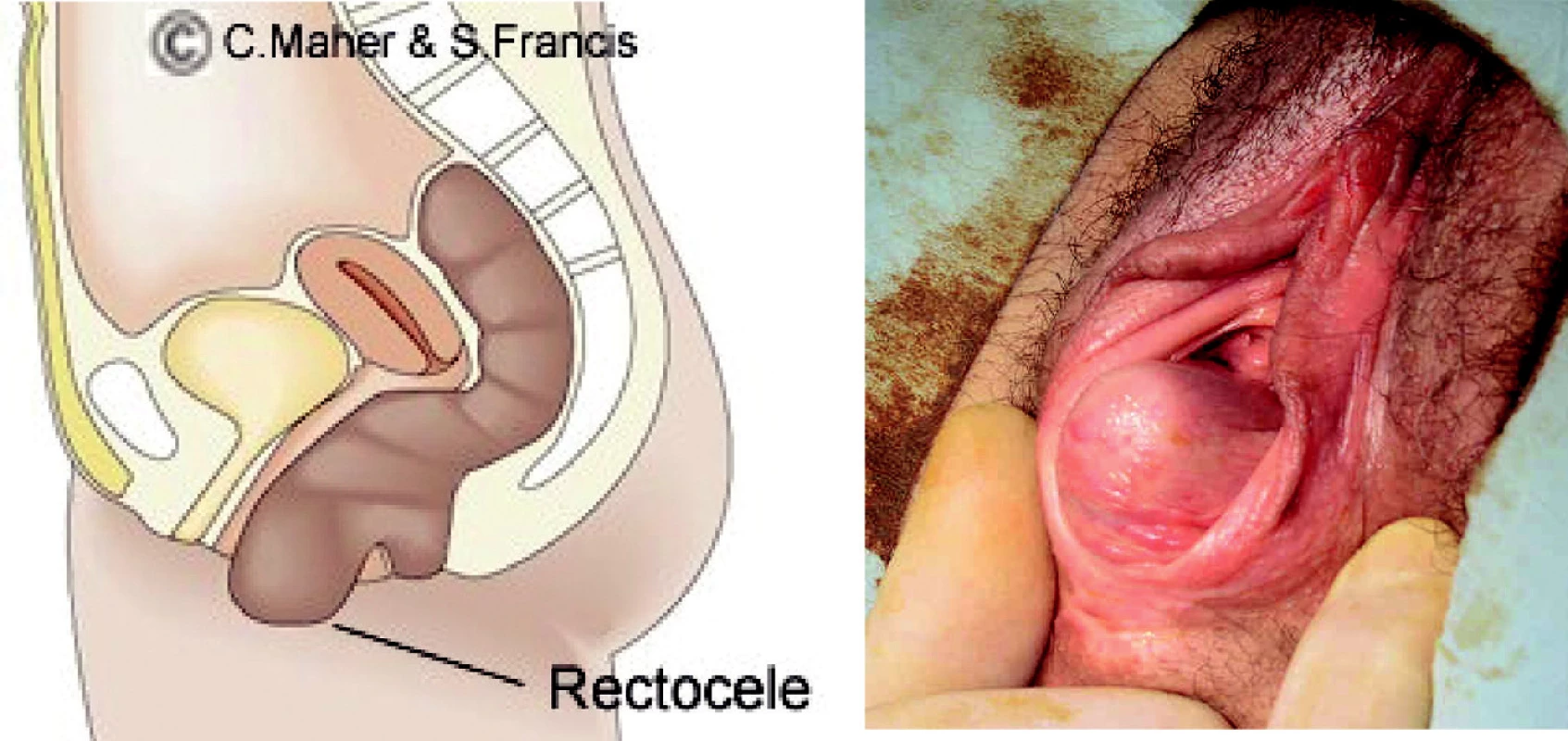
Obr. 4. Snímek z defekografie pacientky s rektokélou. Vpravo je patrna kostrč, pak střevo a rektum s rektokélou (kapsa vpředu), naplněná i vagina a močový měchýř. V oblasti rekta rentgenolog vyznačil anorektální úhel a v místě rektokély měří její rozměry. Pacientka byla úspěšně operována na chirurgickém oddělení nemocnice v Jablonci nad Nisou. 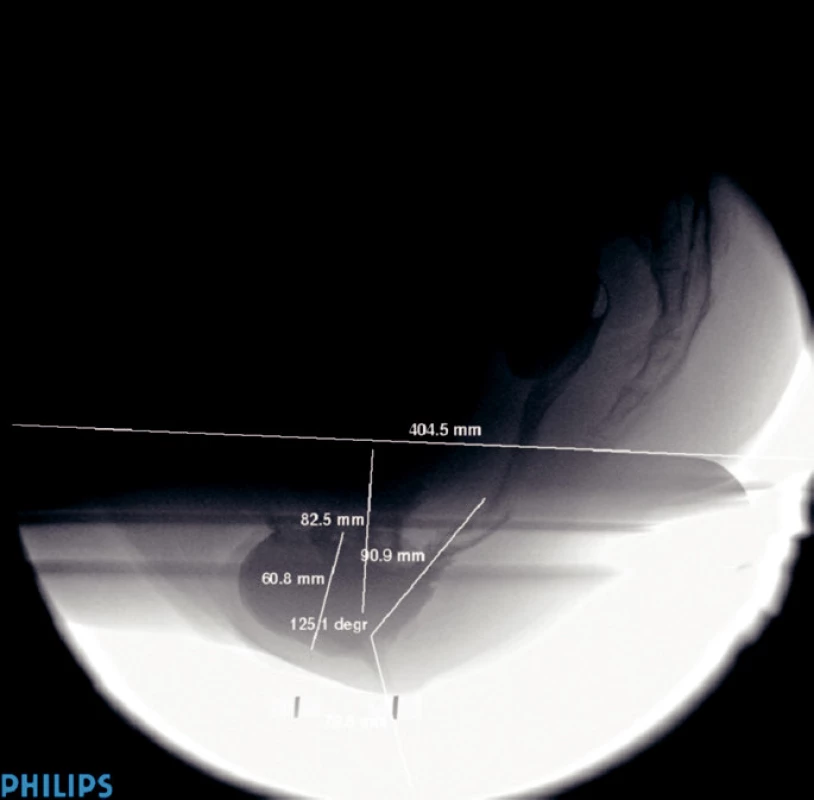
Terminální zácpu tedy působí buď paradoxní kontrakce svalů dna pánevního (anismus), nebo významná anatomická obstrukce (syndrom ODS). Dlouholetý anismus může být příčinou pozdějšího syndromu ODS. Syndrom ODS je častější u žen po četnějších porodech.
Přístup k pacientovi se zácpou
Základem je anamnéza se specifickými otázkami na příznaky, které definují zácpu. Již anamnesticky bychom měli zvážit možnost sekundární zácpy a základními vyšetřeními vyloučit její příčinu. Zvláštní důraz by se měl klást na lékovou anamnézu.
Dalším krokem jsou laboratorní vyšetření (štítná žláza, vápník). U osob nad 45 let je jistě namístě zvážení koloskopie kvůli vyloučení zhoubného nádoru. Vhodné je také vyšetření per rektum s pokusem o Valsalvův manévr (čili zatlačení). Zde již na prstě můžeme hodnotit např. přítomnost stolice v ampule např. u pacientů s poruchou senzitivity rekta nebo paradoxní kontrakci svěračů.
U ostatních pacientů bychom, než přistoupíme k dalším vyšetřením, měli uskutečnit pokus s vlákninou a eventuelně nácvik defekačního reflexu (platí u líného střeva i terminální zácpy, které se mohou i kombinovat). Teprve při neúspěchu je vhodné indikovat další vyšetření.
Vláknina, tekutiny, fyzická aktivita a zácpa
Téměř každému pacientovi se zácpou je doporučena vláknina, aniž by lékaři pacientům blíže poradili, co je vláknina, kolik jí má pacient za den požít a především, aniž by bylo známo, zda vláknina pacientům se zácpou pomáhá. Totéž platí i o doporučení zvýšeného přijmu tekutin a zvýšení fyzické námahy.
Vláknina
Samotná vláknina pacienta se zácpou nespasí. Nutné je doprovodit vlákninu tekutinami (teprve pak vláknina zvětšuje svůj objem). Doporučený příjem vlákniny je 25–30 gramů za den. Je-li příjem vlákniny u některého pacienta dostatečný, nemá smysl její množství zvyšovat. A pokud se příznaky zácpy nezlepší po zvýšení příjmu vlákniny, její nedostatek nebyl příčinou zácpy a je třeba v diagnostice a léčbě hledat další možnosti. Množství vlákniny v některých potravinách udává tabulka 2. Je vidno, že nejvíce vlákniny je přítomno v pšeničných otrubách. Vláknina může nadýmat, což může působit problém u pacientů se zácpou v rámci syndromu dráždivého střeva.
Tab. 2. Množství vlákniny (v gramech) na 100 gramů potraviny (doporučená denní dávka vlákniny je 25–30 gramů) 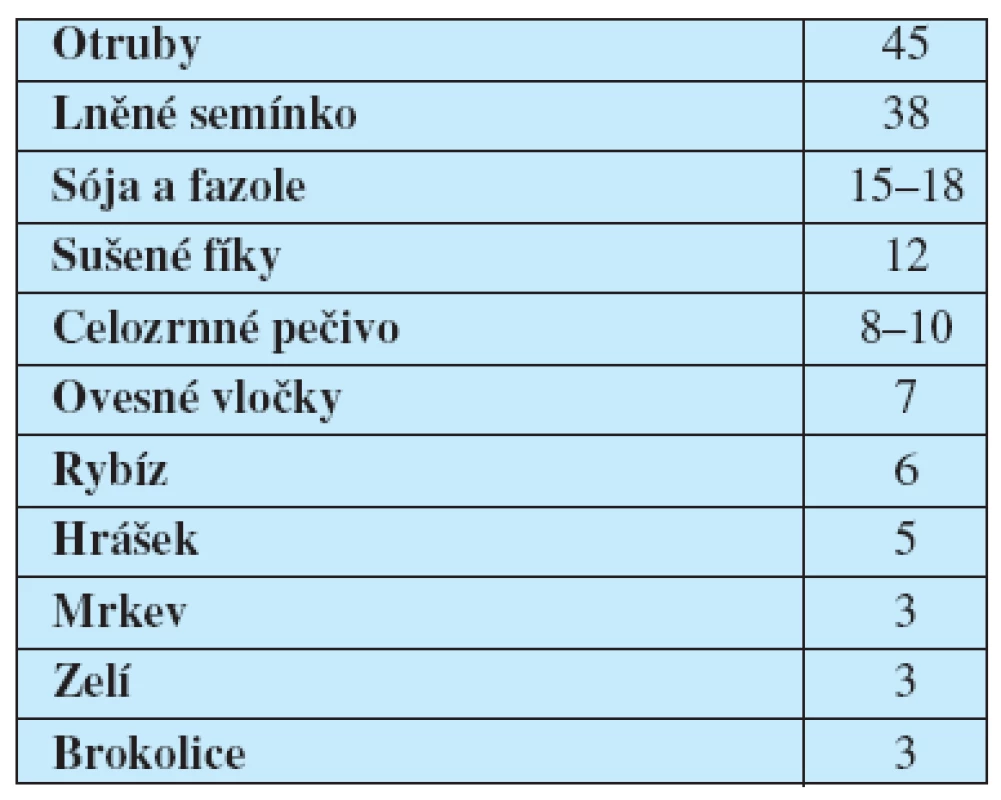
Některé studie porovnávaly množství přijímané vlákniny mezi pacienty se zácpou a bez zácpy a nenalezly žádný rozdíl (4). Vláknina též pomůže jen menšímu procentu pacientů se zácpou. Bylo potvrzeno, že vláknina sice částečně zrychluje čas střevního tranzitu, ale pomáhá jen u některých pacientů s lehčími formami zácpy. Je proto škoda, že doporučením vlákniny a tekutin péče o pacienty se zácpou v mnohých částech naší země končí.
Z televizních reklam se nám může zdát, že rozpustná vláknina (např. Benefibra®, což je částečně hydrolyzovaná rostlinná potravní vláknina – guar gum) je velmi účinná u pacientů se zácpou. Není to rozhodně potvrzeno. Několik studií prokázalo určitý pozitivní efekt této formy vlákniny u pacientů s dráždivým střevem, a nikoliv zácpou (5). Tato forma vlákniny je některými pacienty lépe tolerována než klasická vláknina např. ve formě otrub.
Proto pozor, vlákninou léčbu zácpy začínáme, ale měli bychom mít přehled o tom, kolik pacient vlákniny spotřeboval doposud a poradit mu, v jakých potravinách se vláknina vyskytuje. A od vlákniny nečekejme zázraky, zvláště u těžké zácpy a u některých pacientů očekávejme v důsledku nadýmání i zhoršení.
Tekutiny a fyzická aktivita
Při porovnání příjmu množství tekutin nebyly nalezeny významné rozdíly mezi pacienty se zácpou a kontrolami. V experimentech u pacientů (zvýšení příjmu tekutin vs. žádná intervence) byl nalezen mírný efekt na zlepšení střevního tranzitu, snížení spotřeby laxativ a zvýšení frekvence stolice. Nicméně efekt byl mírný a dostupná data neprokazují, že zvýšený příjem tekutin významně zlepší příznaky pacientů se zácpou (6). Přesto se jedná o jednoduché opatření a doporučujeme denní příjem 2–3 litry. Jako v případě vlákniny však nemá cenu zvyšovat množství tekutin u někoho, kdo 2–3 litry tekutin již pije.
Fyzická aktivita rovněž mírně ovlivňuje rychlost střevního tranzitu, ale efekt je malý a u těžké zácpy klinicky nevýznamný.
Nácvik defekačního reflexu
V zahraničí toto doporučení, vycházející od nestora české gastroenterologie prof. Mařatky, téměř neznají. Jeho účinnost nebyla nikdy publikována v relevantních studiích, ale jedná se o záležitost jednoduchou, která může, ale nemusí pomoci. Proto ji v rámci prvních opatření můžeme u pacientů doporučit.
Cílem je jednak naučit pacienty chodit na toaletu ve stejný čas v průběhu dne a dále využít fyziologického gastrokolického reflexu. Pacientům doporučujeme po probuzení vypít vlažnou, třeba i lehce projímavou minerální vodu, nebo pojíst bílý jogurt. Po dvaceti minutách běžné ranní aktivity by měla osoba usednout na toaletu a zkusit se vyprázdnit. Pokud k vyprázdnění nedojde, nevadí, druhý den se to zkusí znovu. U pacientů s terminálními příznaky můžeme doporučit tlačit v sedě, na nočníku (to myslím zcela vážně), díky relaxované a fyziologičtější poloze dochází k vyprázdnění v dřepu snadněji oproti poloze vsedě.
Vyšetřovací metody u pacientů se zácpou
Pokud jednoduchá opatření nepomohou, je namístě další vyšetřování, jehož hlavním cílem je vyloučit další příčiny sekundární zácpy a stanovit hlavní mechanismus zácpy primární. Mezi tato vyšetření (mimo již zmíněné koloskopie) patří:
Defekografie
RTG vyšetření defekačního aktu, kdy se kontrastní látka aplikuje do konečníku a u žen i do vaginy a močového měchýře. Jedná se o nezbytné vyšetření k posouzení anatomických abnormalit např. rektokély, intususcepce, apod. Defekografii provádí kvalitně jen málo českých pracovišť. Nejkvalitnější jsou dynamické defekografie, kdy je vyšetření zaznamenáváno formou filmu.
Transit time
(vyšetření času střevního tranzitu)
RTG nebo scintigrafické vyšetření měřící čas tranzitu trávicím traktem. Norma je 70 hodin, u pacientů s líným střevem je hodnota prodloužena i na více jak trojnásobek. Vyšetření nám též podá informaci o místě největší retence obsahu. Pacienti s líným střevem mají největší zdržení v oblasti ascendens a transversa, zatímco pacienti se zácpou terminální mají retenci v oblasti descendens a sigmatu.
Anorektální manometrie a balónkový expulzní test
vyšetření tlaků v oblasti svěračů a senzitivity rekta. Jedná se o doplňkové vyšetření, u balónkového expulzního testu se hodnotí schopnost pacienta vytlačit nafouknutý balónek z konečníku. Již bylo zmíněno, že absence rekto-análního inhibičního reflexu je diagnostická pro Hirschprungovu nemoc.
Anuskopie
vhodná zejména pro posouzení intususcepce (byť hodnocení je velmi subjektivní), řitních trhlin a hemorhoidů.
Všechna tato vyšetření se u nás doposud indikují málo (narozdíl od zbytečně časté a málo diagnostické koloskopie u mnohých mladých pacientů se zácpou). Může je bezpochyby indikovat i praktický lékař, chybou jistě není konzultace se specializovaným gastroenterologickým pracovištěm.
Léčba
V léčbě zácpy se mimo výše zmíněná dietní a režimová opatření uplatňují:
- a) Prokinetika.
- b) Laxativa.
- c) Fyzioterapie.
- d) Chirurgické metody.
- e) Elektrostimulace sakrálních nervů (zatím jen experimentálně).
Prokinetiky se podrobněji zabývat nebudeme. Vynikající cisaprid, jediné prokinetikum, které pozitivně ovlivňovalo střevní tranzit a pacientům jednoznačně pomáhalo, byl celosvětově (a podle mého názoru zbytečně a předčasně) stažen z trhu pro nežádoucí účinky – prodlužování Q-T intervalu. Ostatní léky této skupiny (itoprid – Ganaton®; motilium či metoclopramid - Cerucal®) významný efekt nemají.
Zde je namístě zmínit, že v současné době populární hydrokolon nebo probiotika nemají žádný významný léčebný účinek u pacientů se zácpou.
Laxativa
Pokud jde o laxativa, panuje zde mnoho nepravd.
Laxativa patří mezi nejužívanější léky pacientů se zácpou. Není mi známo, odkud čerpali autoři mnoha statí o laxativech (mnohé učebnice či např. lékaři oblíbená Remedia – Compendium), kteří varují před „chronickým užíváním kontaktních laxativ“, „poškozením motorické i sekreční funkce tlustého střeva“, „atrofií svaloviny střeva“ a před dalšími podobnými nepravdami.
Laxativa lze jednoduše rozdělit na několik skupin:
1. Laxativa objemová
v podstatě se jedná o preparáty vlákniny, která zvětšují objem stolice. Vhodná jsou u pacientů s lehčí zácpou a jejich příjem je nutné doprovodit tekutinami. Efekt nastupuje do týdne. Jejich nevýhodou bývá, stejně jako u vlákniny, nadýmání. Pacienti si je mohou koupit v lékárnách a na trhu existuje velké množství různých preparátů.
2. Laxativa osmotická
jedná se o osmoticky aktivní látky, které v lumen střeva váží vodu, a tím vyvolávají průjem. Jsou to bezpečné preparáty, které se též využívají k očistě střeva před koloskopií nebo chirurgickými zákroky. Řadíme mezi ně iontové roztoky (síran hořečnatý, fosfát sodný), polyetylenglykol (Fortrans®) a laktulózu.
Laktulóza je výborné změkčovadlo stolice u pacientů s divertikulózou a tuhou stolicí. Její efekt nastupuje do tří dnů a nevýhodou je nadýmání. Polyetylenglykol se většinou používá k přípravě střeva před koloskopií, ale lze jej užít i u pacientů se zácpou, kteří tolerují jeho nedobrou slanou chuť. Není příliš známo, že roztok polyetylenglykolu se ze střeva nevstřebává, a tudíž objemově nezatěžuje ani kardiaky. Na rozdíl od přípravy střeva před vyšetřením, není u léčby zácpy nutné vypít všechny čtyři sáčky léku, ale jen množství, které pacientovi pomůže.
3. Laxativa kontaktní (stimulační)
působí přímo na střevo a nevstřebávají se. V naší zemi jsou nejčastěji používána laxativa se sennosidy (různé čaje, Regulax®) a dále laxativa polyfenolové skupiny (pikosíran sodný - Guttalax® a bisacodyl). U nás nejčastěji používané laxativum je Guttalax®. Působí tak, že pikosíran se ve střevě činností střevních bakterií rozštěpí na difenol a ten přímo stimulačně působí na střevo. Účinek nastupuje po 6–12 hodinách.
Kontaktní laxativa se podávají večer a vyvolávají stolici ráno. Na rozdíl od osmotických laxativ nepůsobí průjem, ale formovanou stolici.
Dlužno podotknout, že antrachinony u nás nejsou na trhu (u této skupiny jako jediné byly pozorovány některé nežádoucí účinky ve smyslu poškození sekrece některých působků, např. substance P). Vyskytují se v malých koncentracích v produktech z Aloe Vera, díky čemuž tyto rádoby „zdravé“ roztoky obsahují paradoxně nejproblematičtější kontaktní laxativum.
Ohledně stimulačních laxativ, jak jsem se již zmínil, existuje mnoho pověr a mýtů. Z tohoto důvodu je často nevyužívají ani pacienti, kteří z nich mají jednoznačný prospěch a kterým jiné způsoby léčby nepomáhají. Lze proto jednoznačně tvrdit, že:
- Nebylo prokázáno, že by laxativa polyfenolové skupiny nebo sennosidy poškozovaly střevo (epitel, svalovinu nebo neurony) nebo zhoršovaly jeho funkci (u mnoha pacientů s líným střevem je porušená funkce střeva příčinou zácpy). Jediným možným důsledkem je u sennosidů (nikoliv však u polyfenolů) zabarvení střeva – tzv. melanosis coli. Ta však nemá na funkci střeva žádný negativní vliv (2, 7, 8).
- Nebylo prokázáno, že by chronické užívání těchto laxativ vedlo ke změněné proliferaci epitelových buněk nebo ke klinicky významným změnám sekrece či hladiny hormonů jako jsou vazoaktivní intestinální peptid, somatostatin nebo substance P (9).
- Není pravdou, že tato laxativa působí závislost. Vzhledem k tomu, že se nevstřebávají, není možné o závislosti ve farmakologickém smyslu tohoto slova ani hovořit. U některých pacientů – např. u pacientek s mentální anorexií nebo „nesvéprávných“ modelek – bylo popsáno zneužití těchto léků. Tyto pacientky je však používaly k hubnutí a nikoliv k léčbě zácpy. Pacienti tato laxativa jednoduše berou, protože nemají jinou možnost jak ulevit svým velmi těžkým příznakům (2).
- Není pravdou, že kontaktní laxativa vykazují fenomén tolerance. V retrospektivní studii bylo demonstrováno, že během až dvacetileté léčby Guttalaxem® došlo k průměrnému zvýšení dávky jen o 12 kapek/týden, a to pouze u poloviny pacientů. Jedná se tudíž pouze o malé zvýšení dávky (obr. 5) (10).
- Není pravdou, že laxativa působí klinicky významné změny elektrolytů v séru. Pouze u pacientů, kteří zneužívají tato laxativa ve vysokých (čili nedoporučených) dávkách, dochází k depleci draslíku. Studie, které sledovaly vliv dlouhodobé léčby laxativy v doporučených dávkách, neprokázaly žádné významné změny hladin elektrolytů (11).
- Není pravdou, že chronické užívání laxativ je nezávislým rizikovým faktorem rakoviny střeva (2).
Obr. 5. Změna dávky Guttalaxu® při dlouhodobé léčbě chronické zácpy. Na ose X je zobrazena délka léčby v letech. Polovina pacientů nezvýšila dávku během dlouhodobé léčby do 20 let. U pacientů se zvýšením dávky došlo k průměrnému zvýšení o 12 kapek (z 18 na 30), čili k zvýšení mírnému vzhledem k trvání léčby (10) 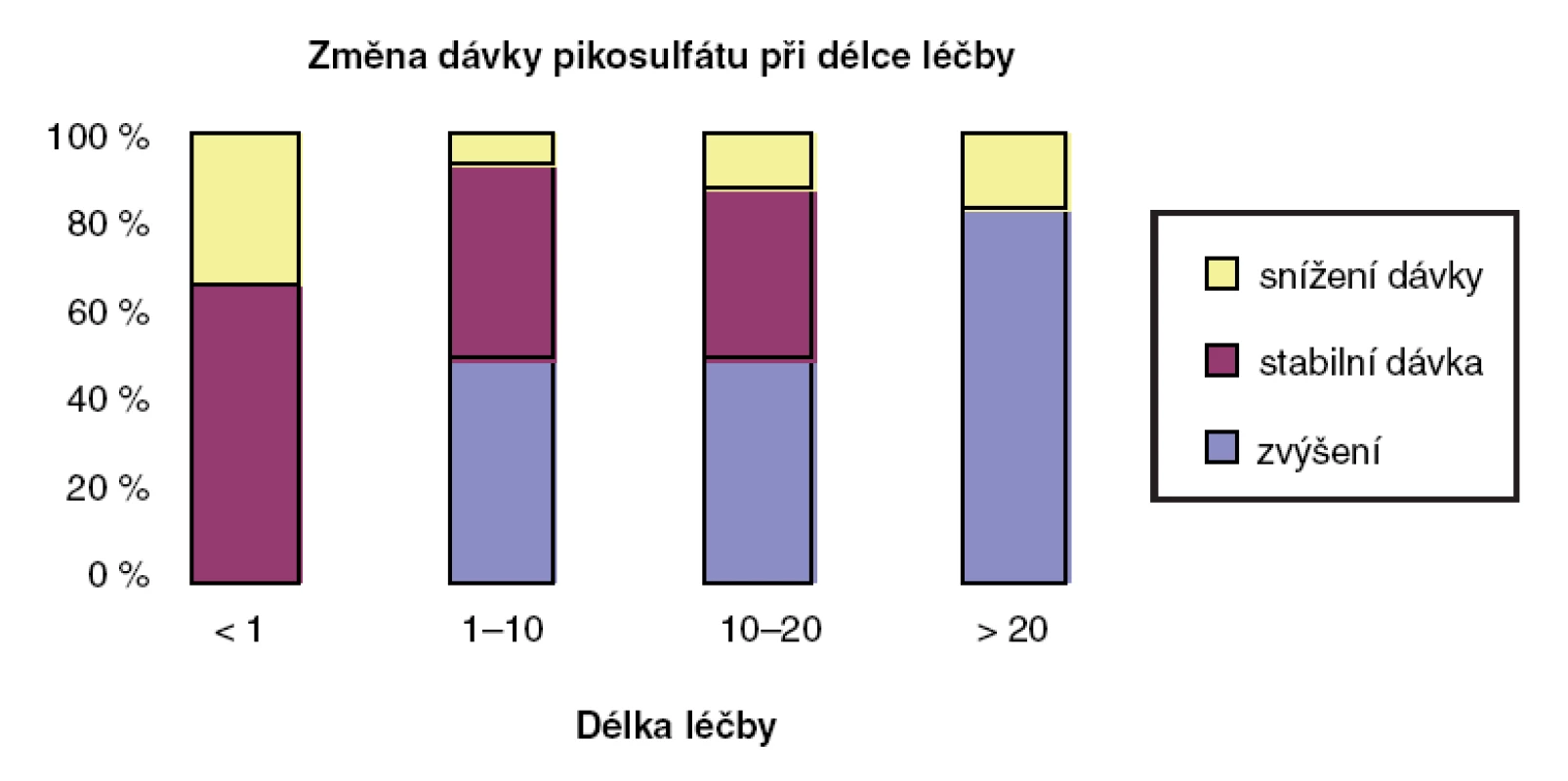
Z uvedeného plyne, že není důvod se obávat i dlouhodobé léčby stimulačními laxativy v doporučených dávkách. Rozhodně je chybou před nimi pacienty zrazovat s falešnými argumenty, které byly zmíněny výše. Není-li jiné cesty jak pomoci pacientovi, pak tato laxativa jsou zcela bezpečná a účinná. U některých pacientů dochází v souvislosti s jejich používáním k bolestem až křečím břicha, jsou-li tyto výrazné, je nutné laxativum zaměnit za jiné nebo zkusit jiný způsob léčby.
Zajímavou otázkou může být důvod, odkud pramení tolikrát opisované mýty a nepravdy ohledně stimulačních laxativ, které si sebou do praxe nesou nejen absolventi lékařských fakult, ale mnohdy jsou rozšířeny i v laické veřejnosti. Zčásti se jedná o chybné výsledky studií, které uvedené otázky sledovaly jako první. Jejich výsledky se velmi rychle rozšířily a lékařská veřejnost je vzala za své. Nicméně studie, které tyto výsledky korigovaly či zcela negovaly, zůstaly již téměř nepovšimnuty.
4. Laxativa ostatní
Lze sem řadit glycerinové čípky či klysma se sorbitolem a dokusát sodným (Yal®), byť se jedná též o laxativa osmotická.
Fyzioterapie
Fyzioterapie typu biofeedback je standardní léčebnou metodou pacientů s anismem (12). Jak je uvedeno výše, při anismu dochází při defekaci k paradoxní kontrakci svěrače a puborektálního svalu, stolice je tedy tlačena proti odporu. Cílem fyzioterapie je tuto paradoxní kontrakci odstranit, tj. naučit pacienta opět relaxovat.
Při fyzioterapii je pacientovi princip nejprve podrobně vysvětlen (včetně podstaty poruchy). Zde je třeba zdůraznit, že indikací k fyzioterapii jsou symptomatičtí pacienti, kteří mají objektivizované známky anismu (tj. RTG – defekografie, anorektální manometrie nebo eventuelně elektromyografie). Nelze biofeedback indikovat jen při pouhém podezření.
Fyzioterapie probíhá v cca půlhodinových seancích, kdy je pacientovi do konečníku zavedena sonda, která má na konci balon, který se v rektu nafoukne, a která zároveň snímá tlak v oblasti svěrače. Pokud při Valsalvově manévru pacient chybně svaly kontrahuje, na přístroji svítí červená, pokud dochází ke správné relaxaci, svítí zelená. K fyzioterapii samotná pomoc přístroje nestačí, je nutná asistence fyzioterapeuta nebo vyškolené sestry. Přístroj k biofeedbacku je zobrazen na obr. 6.
Obr. 6. Přístroj k biofeedbacku. Na konci sondy je balónek, který se v rektu nafukuje, zhruba vprostřed sondy je senzor, který snímá tlaky z konečníku. Na přístroji malá světýlka – pfii relaxaci svítí zeleně (čím větší relaxace, tím více světýlek svítí) nebo červeně (při patologické kontrakci). 
Ve světě je biofeedback rutinní a hlavně účinnou metodou. Sám jsem viděl pacientky, které trpěly zácpou několik let a po několika seancích biofeedbacku byly zcela zdrávy. Je smutné, že v ČR tuto metodu v podstatě nikdo neprovádí (výjimkou jsou některá gastroenterologická pracoviště v Hradci Králové, Brně, Jablonci či IKEM) a zároveň ji neplatí žádná ze zdravotních pojišťoven. Sami jsme pro VZP provedli dvě studie, které prokázaly účinnost této metody, ale nyní je na odborných společnostech a VZP, aby zahájily jednání o uznání a úhradě této jednoduché a hlavně levné metody (mimochodem, několik studií prokázalo, že po biofeedbacku dochází k významnému snížení spotřeby laxativ (12).
Praktickým i jiným lékařům, kteří si myslí, že mají pacienta vhodného k biofeedbacku, nelze než poradit osobní domluvu s některým z gastroenterologů, anebo pacienta poslat do některé evropské země s dlouholetou tradicí biofeedbacku (Francie, Velká Británie).
Chirurgické metody léčby zácpy
Klíčová k úspěšné péči o pacienta se zácpou je multidisciplinární spolupráce gastroenterologa, chirurga, radiologa a samozřejmě i praktického lékaře. Chirurgické výkony lze rozdělit do dvou skupin
- operace u pacientů s líným střevem, a
- operace abnormalit v oblasti konečníku u pacientů se syndromem obstrukční zácpy.
Resekce střeva u pacientů s líným střevem
U pacientů, kterým nepomáhá žádné jiné řešení, kteří trpí těžkou zácpou a kterým např. nezabírají ani laxativa, můžeme navrhnout radikální operaci – subtotální resekci tlustého střeva s ileorektoanastomózou. Pokud je tato operace dobře indikována, výsledky jsou uspokojivé. Nejedná se o operaci urgentní, je nutné, aby k ní pacient „dozrál“. Podmínkou je i psychologické a eventuálně psychiatrické vyšetření. Všichni pacienti indikovaní k tomuto zákroku by měli mít prokázaný pomalý tranzit tlustým střevem. Lepší výsledky mívají pacienti s normální pasáží tenkým střevem ve srovnání s těmi, kteří mají difúzní hypomotilitu GIT. Někteří chirurgové střevo pouze „zkracují“, provádí např. resekci vinutého sigmatu, ale to není správný přístup. Bylo prokázáno, že u pacientů s parciální resekcí se zácpa vrací (13). Mýtus, že dlouhé střevo je příčinou zácpy, byl vyvrácen výše.
Po této operaci nepřejde pacient z nemoci do plného zdraví, je nutné očekávat frekventní stolice, často neformované, a to i delší dobu po operaci. U nás však vládne až zbytečná rezervovanost proti tomuto výkonu, který nešťastníkům s těžkou zácpou může pomoci. Sami jsme indikovali, co se zácpou zabýváme, tři pacientky k této operaci. Chirurg musí provést perfektní práci a dobře ušít anastomózu. Přesto operuje navenek zdravé střevo, proto pocity chirurga nebývají jednoduché. Tudíž zdůrazňuji, že se jedná o indikaci multidisciplinárního týmu u poučeného a motivovaného pacienta.
Operace v oblasti konečníku
Indikovaní jsou pacienti se syndromem ODS, kterým byla prokázána abnormalita v oblasti konečníku (rektokéla, intususcepce, apod.). Cílem operace je odstranit mechanickou překážku. Povaha výkonu se řídí nálezem z klíčového vyšetření – defekografie. Příkladem této operace je tzv. STARR procedura – staplerová transanální rektální resekce. Jedná se o intrarektální proceduru, kdy je pomocí speciálního stapleru resekovaná „přebývající“ sliznice rekta, která působí intususcepci nebo se podílí na rektokéle.
Závěr
Zácpa je častým onemocněním. Definujeme ji nejenom jako malou frekvenci vyprazdňování, ale také různými příznaky ve smyslu zhoršeného vyprazdňování stolice. Ve vyšetřovacím algoritmu je nutné vyloučit příčiny tzv. sekundární zácpy (např. nádor). U pacientů se zácpou primární (porucha defekačního mechanismu nebo motility střeva, buď funkční, nebo spojena s určitou organickou odchylkou) hrají důležitou roli vyšetření délky střevního tranzitu, defekografie a anorektální manometrie.
Zácpu primární rozdělujeme na tzv. líné střevo a terminální zácpu. V léčbě zácpy se uplatňují již známá dietní a režimová opatření, jejichž význam se však přeceňuje a zabírají jen u zácpy lehké.
Nejčastěji používaným léčivem jsou laxativa. Ohledně stimulačních laxativ panuje v lékařské i laické veřejnosti zbytečný strach, a tyto léky lze užívat i dlouhodobě v doporučených dávkách bez jakýchkoliv obav z návyku, tolerance či poškození střeva.
V léčbě terminální zácpy se uplatňuje u nás mnoho nevyužívaná fyzioterapie typu biofeedback a v případě anatomické obstrukce chirurgické metody. U pacientu s rezistentní zácpou v důsledku líného střeva se může indikovat i subtotální kolektomie.
Zácpa zasluhuje velkou pozornost praktických lékařů, neboť významně snižuje kvalitu života pacientů, a při zodpovědném přístupu lze mnoha z nich vcelku elegantně pomoci. Klasifikační schéma zácpy a základních principů léčby je znázorněno na obrázku 7 (str. 335).
Obr. 7. Klasifikace zácpy a principy léčby 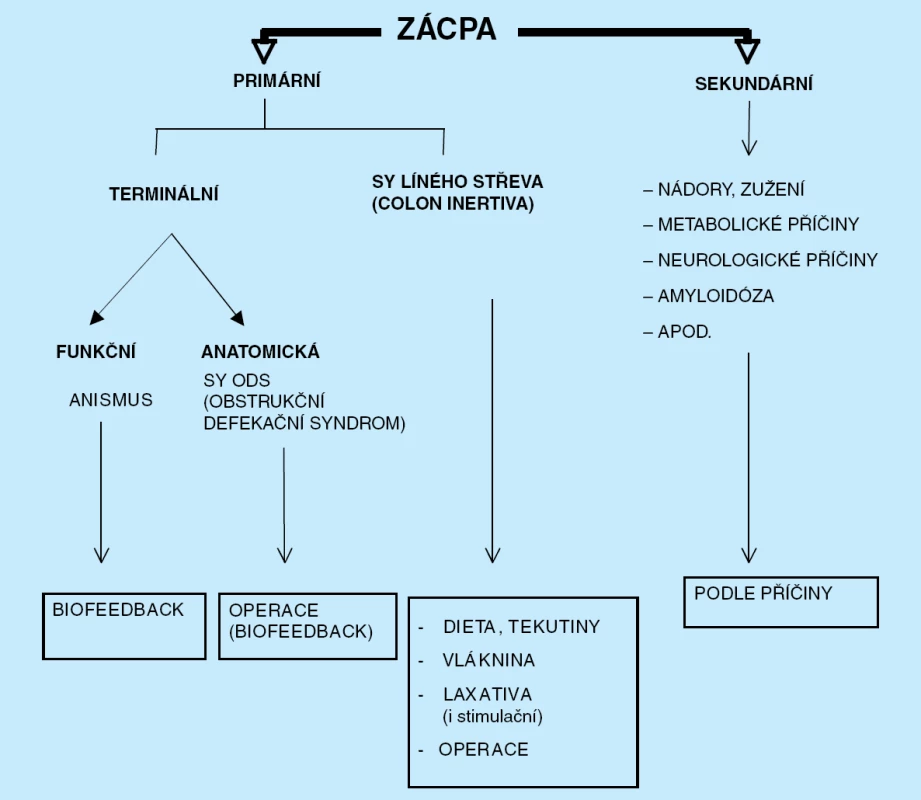
MUDr. Jan Martínek, Ph.D.
Gastroenterologické oddělení
Nemocnice Jablonec nad Nisou
Nemocniční 15
466 60 Jablonec nad Nisou
E-mail: jan.martinek@medicon.cz
Zdroje
1. Baker, J.T., Harvey, R.F. Bowel habit in thyreotoxicosis and hypothyroidism. Br. Med. J. 1971, 1, p. 322-323.
2. Miller-Lissner, S.A., Kamm, M.A., Scarpignato, C., Wald, A. Myths and misconceptions about chronic constipation. Am. J. Gastroenterol. 2005, 100, p. 232-242.
3. Waldron, D., Bowes, K.L., Kingma, Y.J. et al. Colonic and anorectal motility in zoune women with severe idiopathic constipation. Gastroenterology, 1988, 95, p. 1388-1394.
4. Klauser, A.G., Peyerl, C., Schindlbeck, N.E. et al. Nutrition and physical activity in chronic constipation. Eur. J. Gastroenterol. Hepatol. 1992, 4, p. 227-233.
5. Parisi, G.C., Zilli, M., Miani, M.P. et al. High-fiber diet supplementation in patients with irritable bowel syndrome: a multicenter, randomized, open trial comparison between wheat bran diet and partially hydrolyzed guar gum. Dig. Dis. Sci. 2002, 47, p. 1697-1704.
6. Towers, A.L., Burgio, K.L., Locher, J.L. et al. Constipation in the elderly: influence of dietary, psychological, and physiological factors. J. Am. Geriatr. Soc. 1994, 42, p. 701-706.
7. Goebos, K. Laxatives and intestinal epithelial cells: a morphological study of epithelial cell damage and proliferation. Verh. K. Acad. Geneeskd. Belg. 1995, 57, p. 51-74.
8. Ghadially, F.N., Walley, V.M. Melanoses of the gastrointestinal tract. Histopathology, 1994, 25, p. 197-207.
9. Tzavella, K., Schenkirsch, G., Riepl, R.L. et al. Effects of long-term treatment with anthranoids and sodium picosulphate on the contens of vasoactive intestinal polypeptide, somatostatin and substance P in the rat colon. Eur. J. Gastroenterol. Hepatol. 1995, 7, p. 13-20.
10. Bengtsson, M., Ohlsson, B. Retrospective study of long-term treatment with sodium picosulfate. Eur. J. Gastroenterol. Hepatol. 2004, 16, p. 433-434.
11. Ryan, F., Anobile, T., Scutt, D. et al. Effects of oral sodium picosulphate Picolax on urea and electrolytes. Nurs. Stand. 2005, 19, p. 41-45.
12. Wiesel, P.H., Dorta, G., Cuypers, P. et al. Patient satisfaction after biofeedback for constipation and pelvic floor dyssynergia. Swiss. Med. Wkly. 2001, 131, p. 152-156.
13. Redmond, J.M., Smith, G.W., Barofsky, I. et al. Physiological tests to predict long-term outcome of total abdominal colectomy for intractable constipation. Am. J. Gastroenterol. 1995, 90, p. 748-753.
Štítky
Praktické lekárstvo pre deti a dorast Praktické lekárstvo pre dospelých
Článok vyšiel v časopisePraktický lékař
Najčítanejšie tento týždeň
2008 Číslo 6- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
- Srovnání analgetické účinnosti metamizolu s ibuprofenem po extrakci třetí stoličky
-
Všetky články tohto čísla
- Informovaný souhlas před genetickým laboratorním vyšetřením
- Poúrazové degenerativní změny zápěstního kloubu „SLAC (SNAC) wrist“
- Prof. Jaroslav Blahoš - důstojník Řádu Čestné legie
- Analgetika – současné trendy v léčbě bolestí hlavy
- Zácpa a praktický lékař – fakta a mýty
- Klinické příznaky zhoubných nádorových onemocnění
- Náhlé příhody vyvolané tabákem a praktický lékař
- Riziko kardiovaskulárních příhod při sledování fotbalových zápasů
- Jak se stárne na střední Moravě?
- Chylotorax a pseudochylotorax: diferenciální diagnostika a současné terapeutické možnosti
- Historie prenatální diagnostiky Downova syndromu v České republice
- Miniportréty slavných českých lékařů Profesor chirurgie MUD. Jiří Diviš
- Račte, prosím, nepadat
- Cena J. E. Purkyně udělena prof. MUDr. Terezii Fučíkové, DrSc.
- Draci a Dračice na Vltavě 11. ročník Pražského festivalu dračích lodí.
- Jubilea
- Série seminářů „nová legislativa“ programu PACE oslovila i lékaře
- Prof. Radomír Čihák – anatom a univerzitní učitel Medailon k 80. výročí narození
- Vyjádření českých onkologů k usnesení Evropského parlamentu o boji proti rakovině v rozšířené Evropské unii
- Ohroženi jsou zejména pacienti
- Sex: starosti a radosti
- Praktický lékař
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Klinické příznaky zhoubných nádorových onemocnění
- Zácpa a praktický lékař – fakta a mýty
- Poúrazové degenerativní změny zápěstního kloubu „SLAC (SNAC) wrist“
- Chylotorax a pseudochylotorax: diferenciální diagnostika a současné terapeutické možnosti
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



