-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
V.A.C. terapie v léčbě traumatických defektů měkkých tkání
V.A.C. therapy in the treatment of soft-tissue defects
V.A.C. (vacuum assisted closure) is a new treatment method for problematic wound management, including for the soft-tissue damage of open fractures. It works on the principle of the creation of negative pressure in the wound. The negative pressure continuosly removes the interstitial fluid, reduces bacterial colonization and allows for the rapid formation of granulation tissue. This substantially reduces the time needed for granulating bed preparation for definitive wound coverage and the overall treatment time.
Key words:
V.A.C. therapy, open fractures, soft-tissue defect, wound healing.
Autori: P. Dráč; J. Fialová; B. Zálešák; M. Molitor; Z. Mrozek; P. Sedlák
Pôsobisko autorov: Primář: doc. MUDr. Igor Čižmář, Ph. D. ; Traumatologické oddělení FN Olomouc
Vyšlo v časopise: Prakt. Lék. 2008; 88(7): 413-416
Kategória: Kazuistika
Súhrn
V.A.C. (vacuum assisted closure) je nová metoda léčení problematických ran včetně defektů měkkých tkání u otevřených zlomenin. Principem je vytvoření negativního tlaku v ráně, který průběžně odstraňuje intersticiální tekutinu z rány, redukuje bakteriální kolonizaci, urychluje tvorbu granulační tkáně. Tím podstatně zkracuje dobu přípravy podkladu pro definitivní zakrytí rány a celkovou dobu léčení.
Klíčová slova:
V.A.C. terapie, otevřené zlomeniny, defekt měkkých tkání, hojení ran.Úvod
Léčba otevřených nebo zavřených zlomenin s rozsáhlým poraněním měkkých tkání zůstává stále obtížným problémem, především u tzv. vysokoenergetických poraněních, vznikajících v dopravě, při živelných pohromách či průmyslových haváriích. Základem úspěšné léčby je důkladný proplach rány a odstranění avitálních částí (6), což vede často ke vzniku defektů měkkých tkání. Rozhodnutí, zda lze ránu uzavřít primárně, odloženě, nebo ji ponechat k pozdějšímu rekonstrukčnímu výkonu, je často velmi obtížné.
Při nemožnosti provést primární suturu rány je ideálním řešením definitivní uzavření rány do 72 hodin od vzniku poranění (4) pomocí kožních štěpů nebo místních či volných laloků. To je však často neproveditelné u výrazně kontaminovaných nebo již infikovaných ran, případně pro současné další poranění spojené s hemodynamickou instabilitou a mikrocirkulační dysfunkcí, které nedovolují provedení dlouhotrvajícího rekonstrukčního výkonu. Ačkoliv jsou kožní štěpy dobře dosažitelné, je jejich vhojování závislé na vaskularitě příjemcova lůžka a jsou kontraindikované u obnažené kosti, chrupavky, šlachy nebo chirurgického implantátu.
V mnoha případech je nutno provádět opakované revize až do vymizení kontaminace a odstranění nekrotické tkáně. Problematické může být dočasné krytí rány, které má zabránit její sekundární kontaminaci, vysychání tkání, podpořit růst kapilár, snížit otok a chránit ránu před dalšími traumaty.
Doposud nejčastěji používanou metodou je krytí pomocí longet zvlhčených fyziologickým roztokem, případně ředěným povidone-iodine, antibiotiky. Zvlhčený obvaz je přiložen na ránu a nechá se vyschnout (tzv. systém „wet-to-dry“). Při výměně longet jsou současně odstraňovány i nekrotické tkáně. Výhodou tohoto dočasného krytu je jeho snadná dostupnost. Nevýhodou je vysychaní exponovaných míst, častá macerace kožních okrajů u secernujících ran, opakovaná traumatizace rány a diskomfort při výměně krytí a také vysoké riziko sekundární kontaminace z okolí (13).
Další možnosí dočasného krytí defektů měkkých tkání je užití syntetických membrán (např. Epigard, Synkryt) (obr. 1). Tyto membrány obsahují vnitřní kolagenní vrstvu, která se přikládá na čistou rannou plochu a zevní syntetickou vrstvu, která je neprostupná pro bakterie. Pevná adherence snižuje exsudaci a brání vysychání. Při odstraňování membrány však mohou části kolagenu zůstat v ráně a vést ke vzniku chronických zánětů (9).
Obr. 1. Pacient se zevní fixací femuru a bérce, šipka ukazuje dermofasciotomii krytou dočasně syntetickou membránou Synkryt. 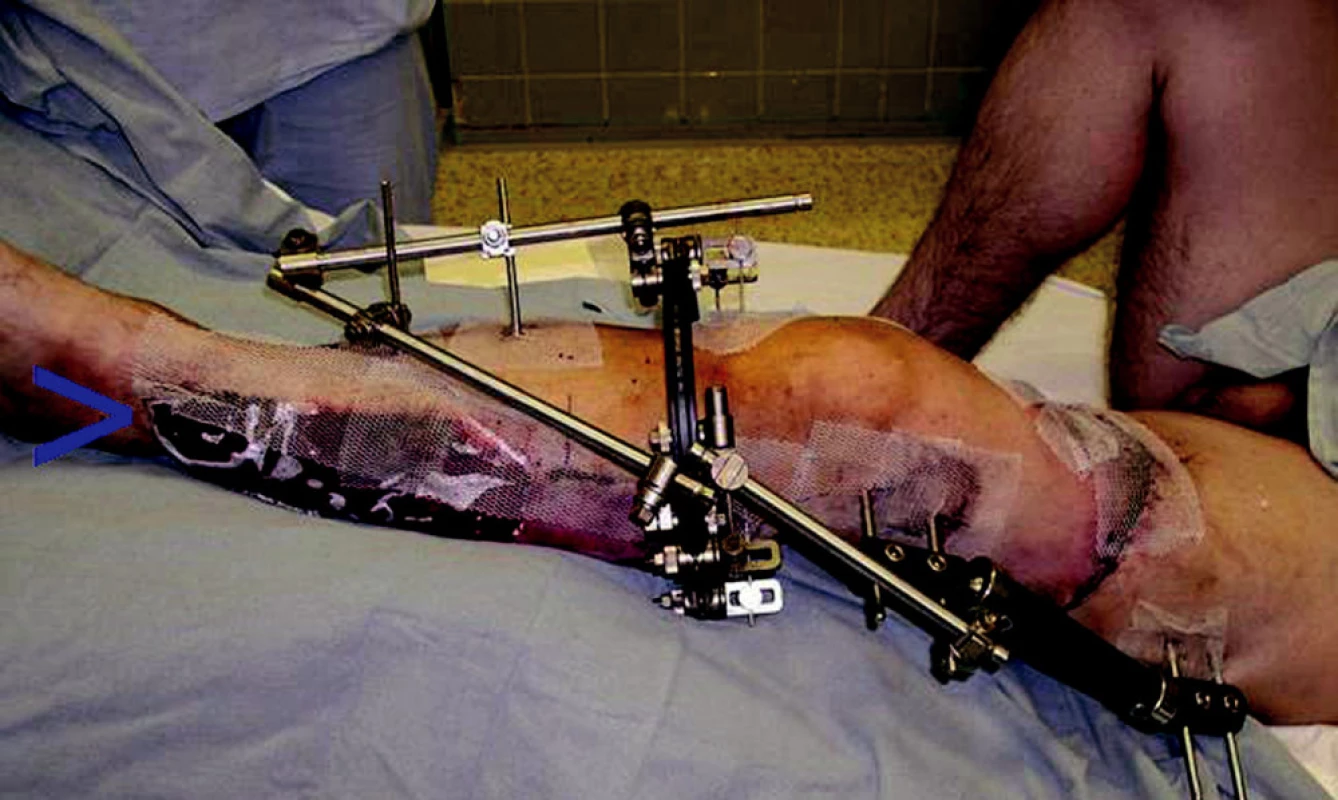
V.A.C.® (z anglického Vaccum Asssisted Closure) je nová účinná metoda léčení problematických ran (1, 11), která se stává obecně akceptovanou technikou a lze ji použít také k dočasnému uzávěru ran u otevřených zlomenin (5, 10).
Na traumatologickém oddělení FN Olomouc máme s léčbou komplikovaných ran u primárně otevřených zlomenin nebo u sekundárně vzniklých defektů měkkých tkání dlouholeté zkušenosti. Dříve jsme dočasné krytí prováděli nejčastěji pomocí syntetických membrán. Systém V.A.C. jsme začali aplikovat od začátku roku 2007 a dopoud jsme takto ošetřili více než dvě desítky pacientů. Naše zkušenosti s touto technikou jsou zatím veskrze pozitivní, což dokumentují i níže uvedené kazuistiky.
Princip V.A.C. terapie
Principem je vytvoření negativního tlaku v ráně, který průběžně odstraňuje intersticiální tekutinu, a tím zlepšuje kapilární prokrvení a urychluje tvorbu granulační tkáně (8). Bakteriální kolonizace je po několika dnech výrazně redukována. Krytí kompletně izoluje ránu a snižuje riziko sekundární kontaminace z okolí. Mechanický tlak patrně podporuje buněčnou mitózu (12) a vznik nových cév a sání postupně přibližuje okraje rány. Výsledkem je výrazně kratší doba hojení rány a hospitalizace pacienta.
Indikace a kontraindikace
V.A.C. terapii lze užít u pacientů s akutními, subakutními i chronickými ranami včetně ran traumatického původu a popálenin II. stupně. Dále je indikována u dehiscentních ran (7), dekubitů, v léčbě vředů u diabetické nohy (2) a pacientů s dermoepidermálními štěpy a kožními štěpy v plné tloušťce.
Kontraindikací k užití V.A.C. terapie je přítomnost chirurgicky neošetřené nekrotické tkáně, přímé umístění na obnažené cévy a orgány, neléčená osteomyelitida, píštěle nebo malignita v ráně. Relativní kontraindikací je užití V.A.C. systému u pacientů se sklonem ke krvácení nebo antikoagulační léčbou.
Aplikace V.A.C.
Před aplikací V.A.C. si připravíme sterilní polyuretanovou pěnu, seříznutou do velikosti rány (obr. 2). Okraje odmastíme éterem, pěnu vložíme do rány a překry-jeme okluzivní folií, kterou nad pěnou perforujeme. Do tohoto místa přifixujeme nekolabující odsavný drén (obr. 3), který do nádoby odvádí exsudát. Nádoba je spojena se zařízením, které kontroluje podtlak.
Obr. 2. Polyuretanová pěna vyplňující defekt měkkých tkání. 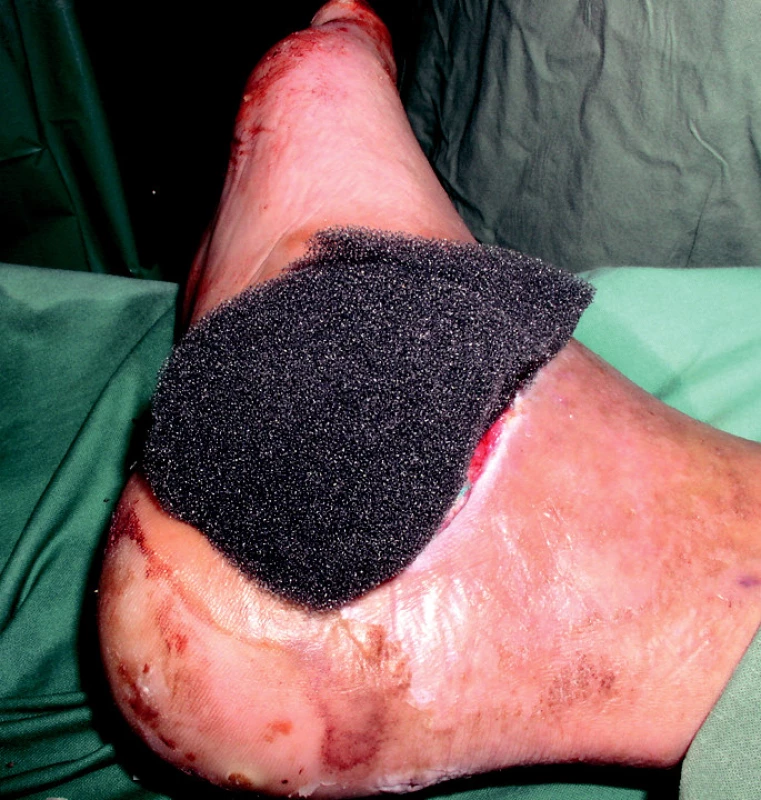
Obr. 3. Překrytí pěny okluzivní folií s odsavným drénem. 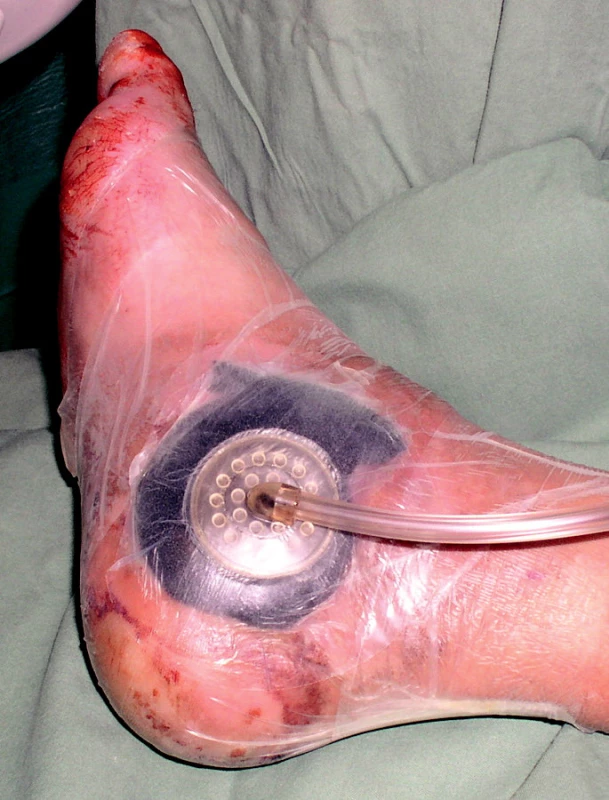
Obecně je užíván negativní tlak 125 mm Hg pro prvních 48 hod. Poté lze podtlak intermitentně přerušovat. V případě většího krvácení z rány nebo při větších bolestech pacienta, se hodnoty podtlaku sníží. Léčba může pokračovat až do zhojení rány, většinou je však ukončena po vyplnění defektu granulační tkání, umožňující aplikaci dermoepidermálního štěpu.
Vlastní pozorování
Kazuistika I
Čtyřicetiletý muž utrpěl při pádu z výše otevřenou zlomeninu patní kosti, která byla ošetřena miniinvazivní technikou K-dráty. Po 14 dnech od úrazu se dostavil pro sekreci z rány s pozitivním kultivačním nálezem a s nekrózou kůže a podkoží. Přes opakované převazy v následujících dvou týdnech sekrece přetrvávala, a proto byl použit V.A.C. systém. Po dalších šesti dnech došlo k vyčištění rány a na spodině defektu se vytvořila čistá granulační tkáň (obr. 4). Defekt měkkých tkání byl mikrochirurgickou technikou vyplněn volným svalovým lalokem a následně překryt dermoepidermálním štěpem (obr. 5). Po 7 dnech byl pacient propuštěn do domácí péče.
Obr. 4. Defekt měkkých tkání mediální strany paty s čistými granulacemi. 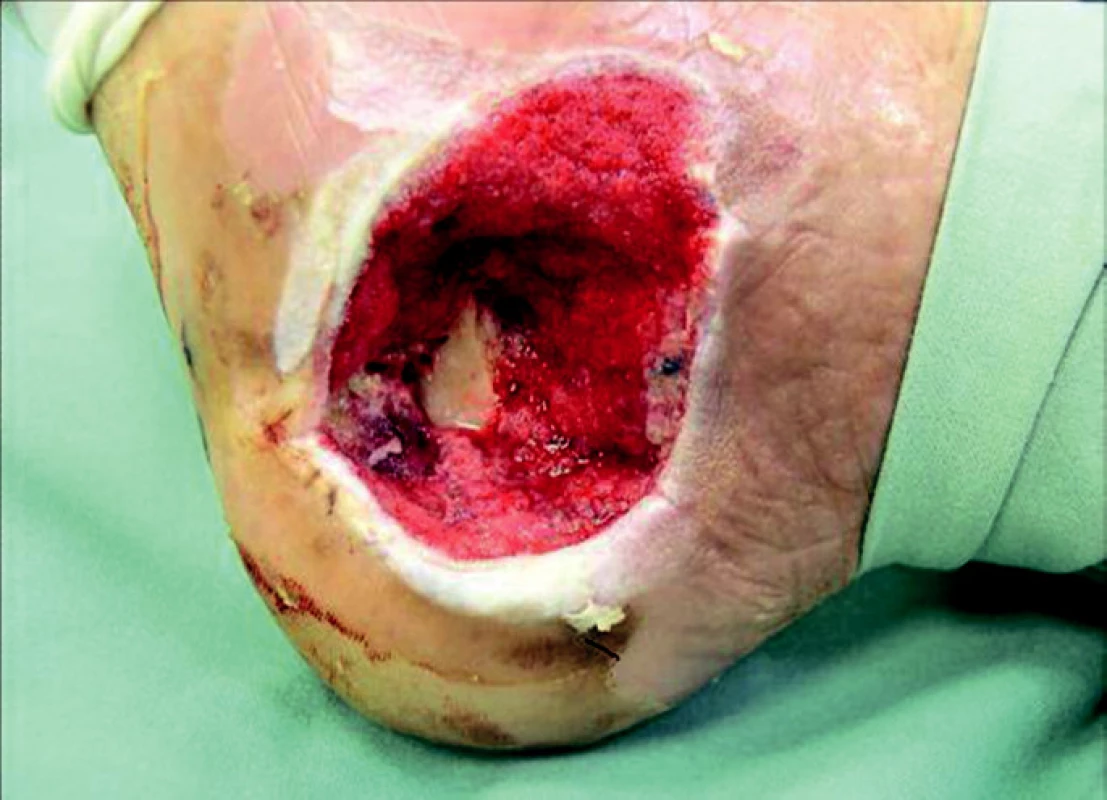
Obr. 5. Tentýž pacient po zakrytí defektu svalovým lalokem a dermoepidermálním štěpem. 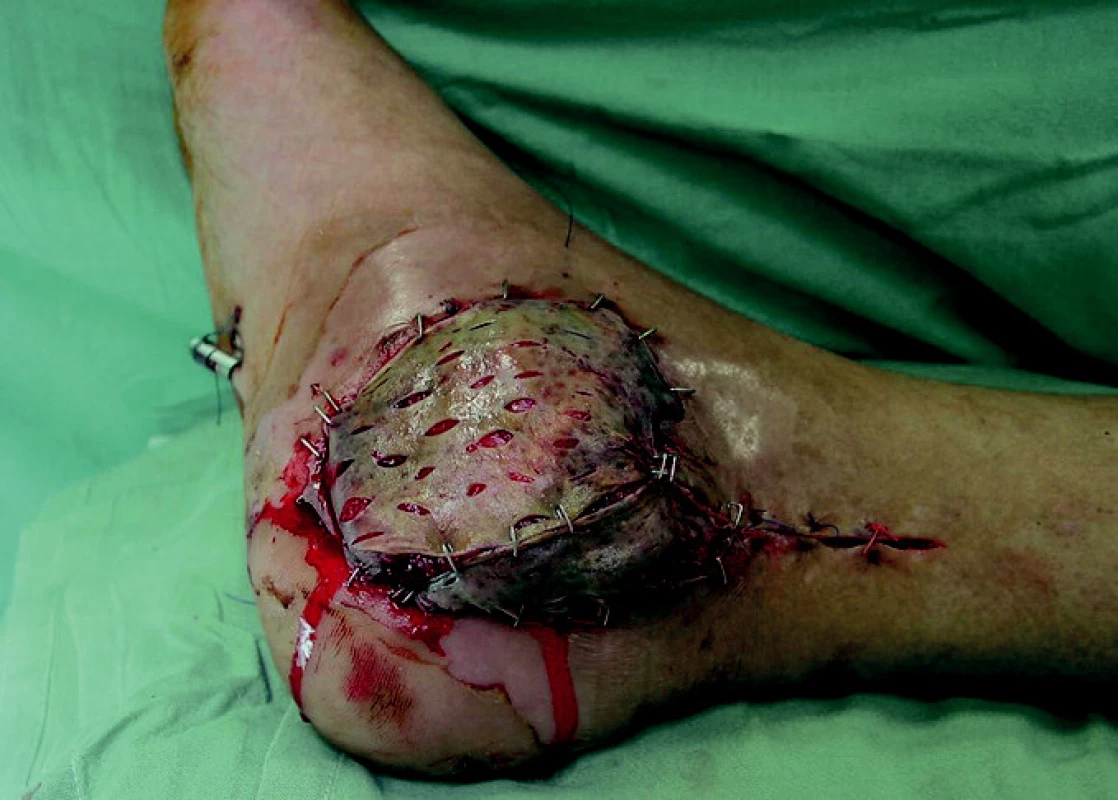
Kazuistika II
Dvaceti pětiletý muž byl sražen vlakem a utrpěl subtotální amputaci levého a otevřenou zlomeninu III. stupně pravého bérce a distální části stehenní kosti. Pro kritický celkový stav pacienta byla dokončena amputace levého bérce a na pravé dolní končetině byla provedena revaskularizace a. poplitea venózním štěpem a končetina byla stabilizována zevním fixátorem (obr. 6).
Obr. 6. Otevřená zlomenina pravé dolní končetiny ošetřená zevní fixací. 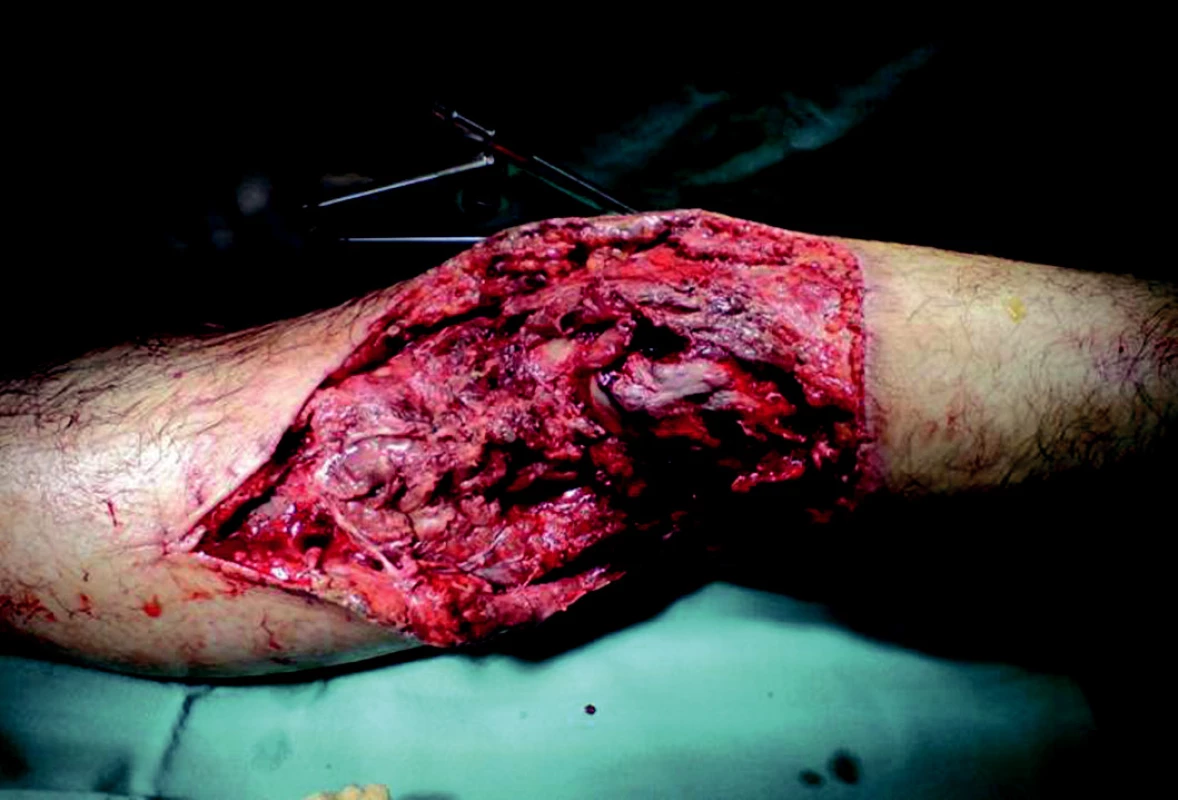
Defekt měkkých tkání na mediální straně kolenního kloubu byl po důkladném proplachu a odstranění avitálních částí dočasně kryt longetami s ředěným povidone-iodinem. Druhý pooperační den byla pro hrozící kompartmet syndrom provedena dermofasciotomie pravého bérce. Při následných převazech byla z rány na mediální straně vykultivována Pseudomonas aeruginosa. Proto byl aplikován systém V.A.C. (obr. 7) nejprve na původní ránu, později i na ránu po dermofasciotomii.
Obr. 7. Tentýž pacient po aplikaci systému V.A.C. 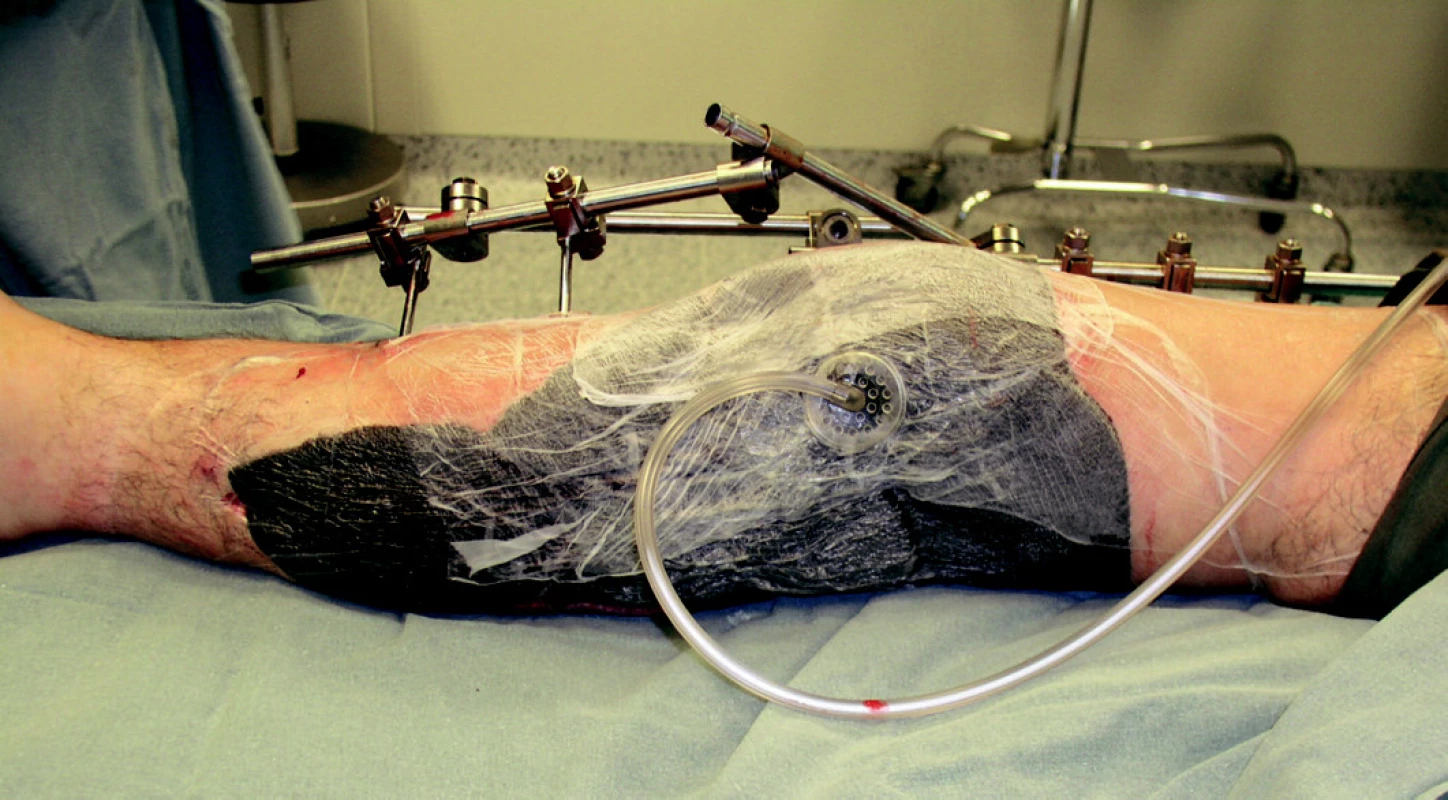
Po 7 dnech aplikace V.A.C. byl infekt eradikován (obr. 8) a defekt byl zakryt vaskularizovaným lalokem z musculus serratus lateralis (obr. 9) a pozdějším dermoepidermálním štěpem.
Obr. 8. Čistá granulační plocha po sejmutí polyuretanové pěny. 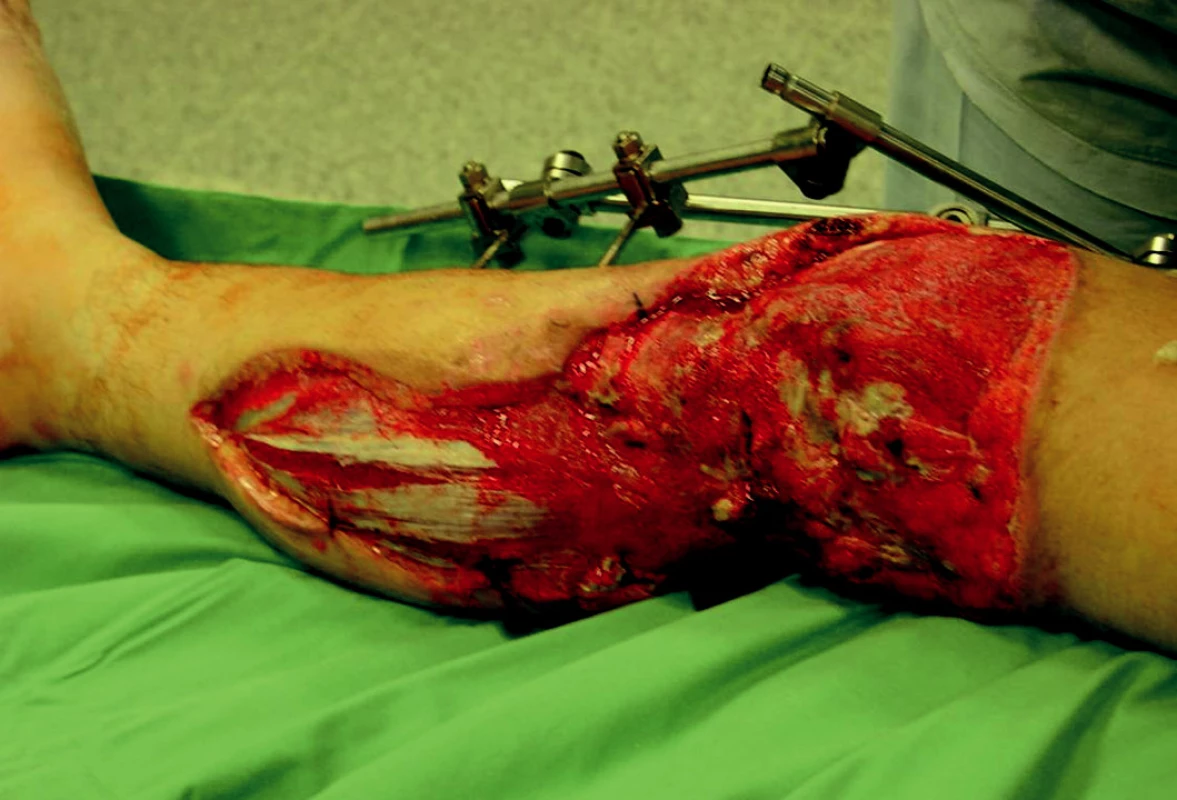
Obr. 9. Zakrytí defektu volným lalokem z musculus stratus. 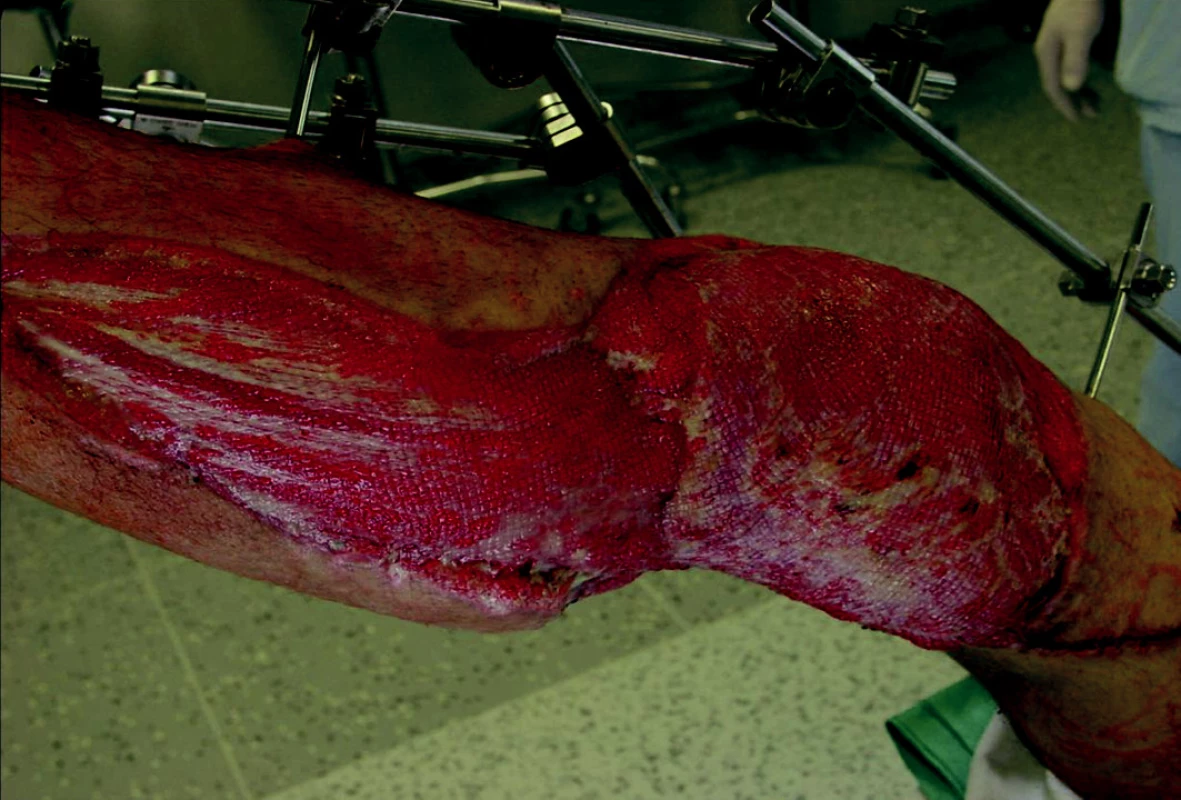
Kazuistika III
Padesáti tříletá žena byla na přechodu pro chodce sražena osobním automobilem, který ji přejel obě dolní končetiny. Pacientka utrpěla zlomeninu levé stehenní kosti a kostí pravého bérce s poraněním pravé arteria poplitea. Po přijetí byla provedena osteosyntéza bérce dlahou s následným ošetřením poraněné tepny. Zlomenina levé stehenní kosti byla stabilizována nitrodřeňovým hřebem. Pro klinické příznaky rozvíjejícího se kompartment syndromu pravého bérce byla druhý pooperační den provedna dermofasciotomie. Pro trvalý otok svalstva bylo nutno ránu opakovaně převazovat v celkové anestezii pomocí „wet-to-dry“ techniky, ale po 2 týdnech došlo k rozvoji infekce v ráně. Proto byl aplikován V.A.C. (obr. 10) a po 10 dnech (3 krát výměna V.A.C.), došlo k vyčištění ranné plochy (obr. 11), přerůstu čistou granulační tkání a defekt byl definitivně zakryt dermoepidermálním štěpem (obr. 12).
Obr. 10. Aplikace V.A.C. systému na ránu po dermofasciotomii bérce. 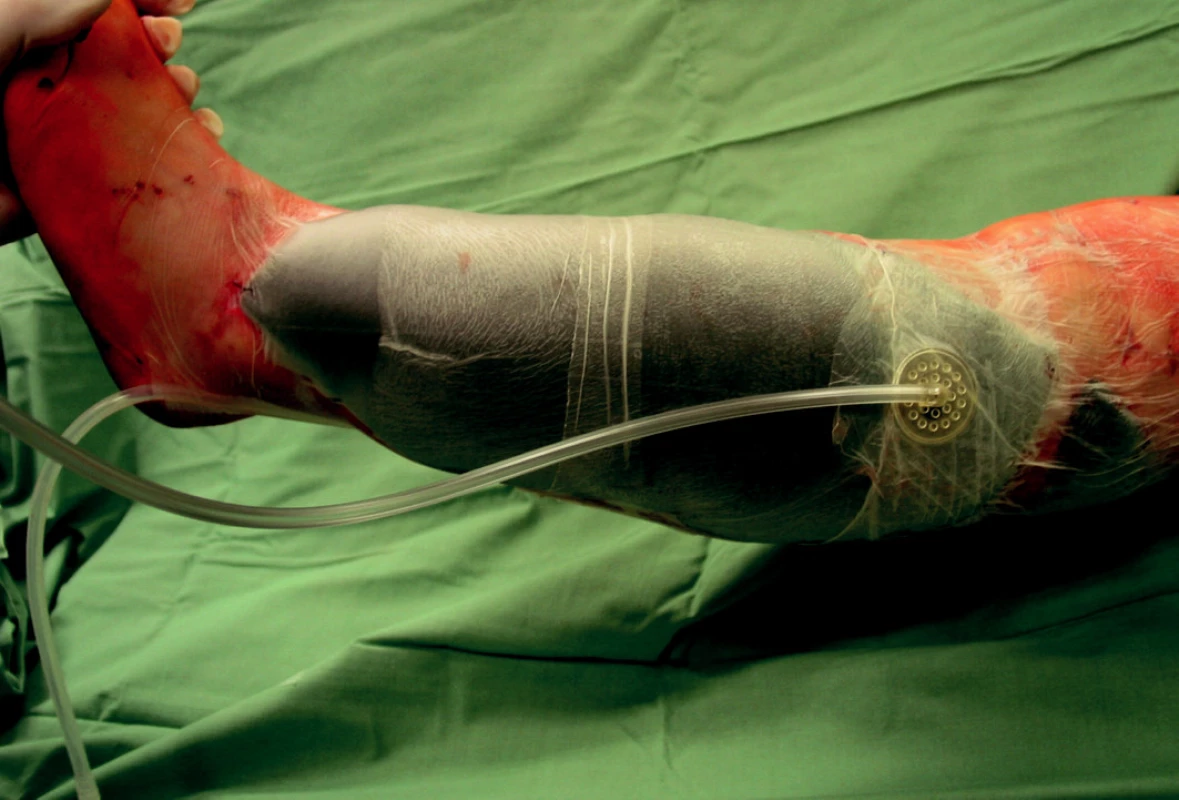
Obr. 11. Čisté granulace po ukončení léčby V.A.C. 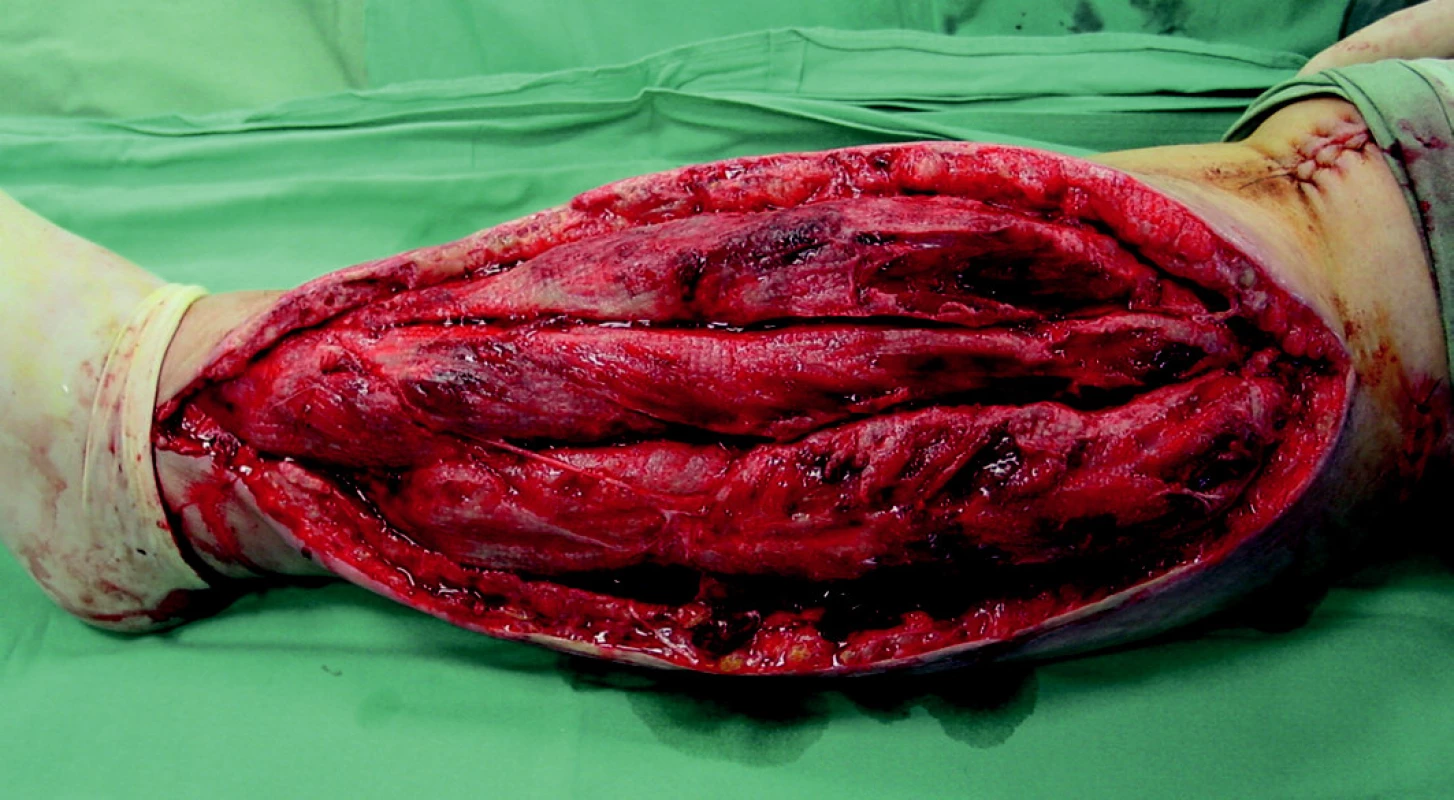
Obr. 12. Stav po zakrytí dermoepidermálním štěpem. 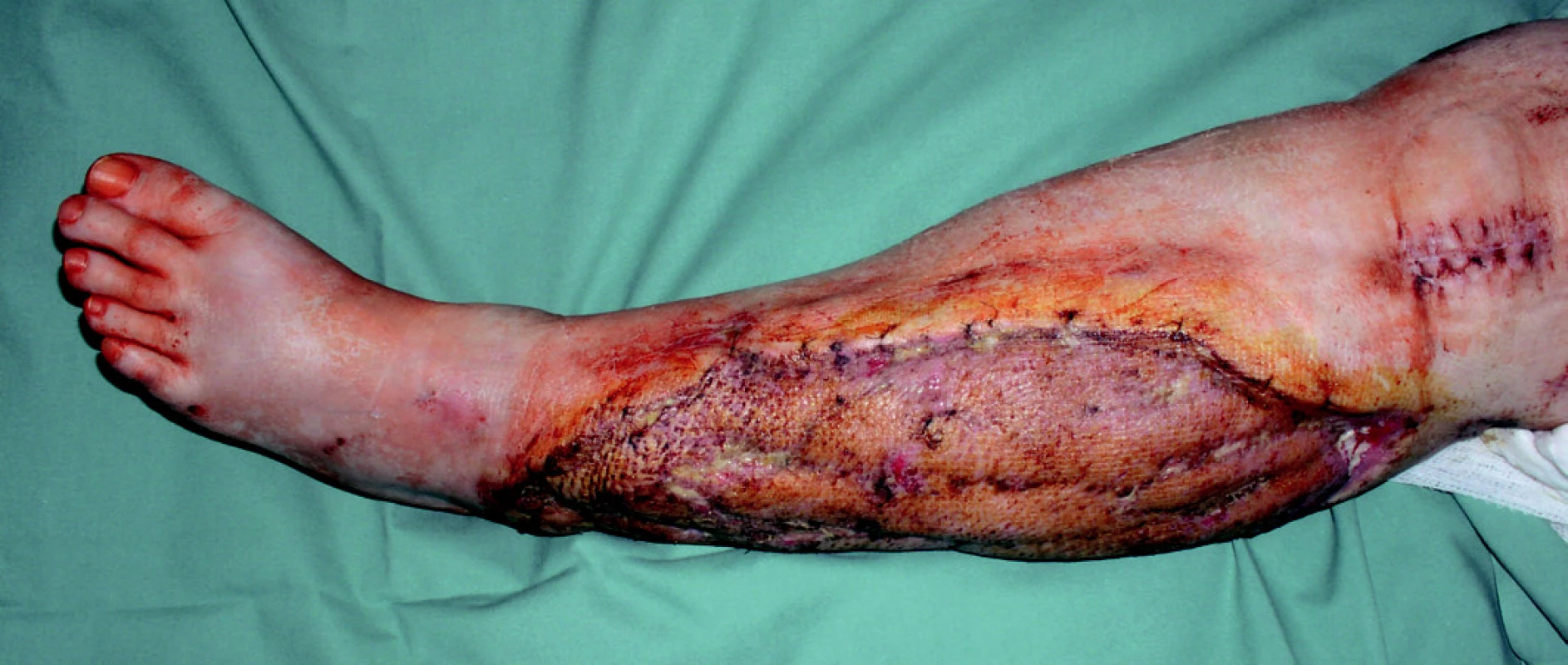
Diskuse
Literární prameny uvádějí tyto hlavní výhody užítí negativního tlaku při léčbě traumatických ran:
- snížení rizika sekundární kontaminace rány z okolí, díky izolaci rány okluzivním krytím (13), a
- snížení kolonizace rány odsáváním exsudátu.
Redukce otoku v okolí rány působí pozitivně na krevní průtok kapilár s zlepšuje dodávkou kyslíku a živin do oblasti rány (1). Exsudát z rány obsahuje také faktory suprimující proliferaci keratinocytů, fibroblastů a vaskulárního endotelu (1, 3) a vyšší hladinu proteáz (1, 15), a proto jeho kontinuální odsávání z rány pomáhá hojení. Jak prokázaly mnohé studie, zvyšuje negativní tlak působící na ránu počet mitóz a urychluje tak růst cév a granulační tkáně obecně (1, 12, 14).
Za nevýhodu je považována nutnost speciálního zařízení s vyšší pořizovací cenou. Existuje také významná učební křivka aplikace tohoto systému především u rozsáhlých mnohočetných ran a v okolí zevních fixátorů (13).
Závěr
Z našich zatím nepříliš četných zkušeností i z literárních pramenů je zřejmé, že použití V.A.C. systému je přínosem zejména v léčbě rozsáhlých ran vysokoenergetické etiologie. Menší počet nutných převazů a kratší doba léčení defektů zlepšuje kvalitu života pacienta.
MUDr. Pavel Dráč, Ph.D.
Kmochova 29
779 00 Olomouc
E-mail: dracpa@seznam.cz
Zdroje
1. Argenta, L.C., Morykwas, M.J. Vacuum-assisted closure: a new method for wound control and treatment: clinical experience. Ann. Plastic. Surg. 1997, 38, 6, p. 563-576.
2. Bém, R., Fejfarová, V., Jirkovská, A. Terapie syndromu diabetické nohy pomocí řízeného podtlaku (V.A.C. – Vacuum Assisted Closure). Praktický lékař 2006, 86, 5, s. 268-270.
3. Falanga, V. Growth factors and chronic wounds: the need to understanding microenvironment. J. Dermatol. 1992, 19, 11, p. 667-672.
4. Godina, M. Early microsurgical reconstruction of complex trauma of the extremities. Plast. Rec. Surg. 1986, 78, 3, p. 285-292.
5. Greer, S., Kasabian, A., Thorne, C. et al. The use of a subatmospheric pressure dressing to salvage a Gustilo grade IIIB open tibial fracture with concomitant osteomyelitis to avert a free flap. Ann. Plast. Surg. 1998, 41, 6, p. 687.
6. Gustilo, R.B., Mendoza, R.M., Williams, D.N. Problems with the management of type III (severe) open fractures. J. Trauma 1984, 24, 8, p. 742-746.
7. Hoskovec, D., Antoš, F. Novější možnosti chirurgické léčby. Praktický lékař 2007, 87, 11, s. 654-658.
8. Labler, L., Keel, M., Trentz, O. Vacuum-Assisted Closure (V.A.C.®) for temporary coverage of soft-tissue injury in type III open fractures of lower extremities. Eur. J. Trauma 2004, 30, 5, p. 305-312.
9. Lange, R.H. Limb reconstruction versus amputation decision making in massive lower extremity trauma. Clin. Orthop. 1989, 243, p. 92-99.
10. Mooney, J.F. III., Argenta, L.C., Marks, M.W. et. al. Treatment of soft tissue defects in paediatric patients using V.A.C.TM system. Clin. Orthop. 2000, 376, p. 26-31.
11. Morykwas, M.J., Argenta, L.C., Shelton-Brown, E.L. Vaccum-assisted closure: a new method for wound control and treatment: animal studies and basic foundation. Ann. Plast. Surg. 1997, 38, 6, p. 553-562.
12. Olenius, M., Dalsgaard, C.J., Wickman, M. Mitotic activity in expanded human skin. Plast. Reconstr. Surg., 1993, 91, 2, p. 213 - 216.
13. Prokuski, L. Negative pressure dressing for open fracture wounds. Iowa Orthop. Journal 2002, 22, 1, p. 20-24.
14. Urschel, J.D., Scott, P.G., Williams, H.T.G. The effect of mechanical stress on soft and hard tissue repair: a review. Br. J. Plast. Surg. 1988, 41, 2, p. 182-186.
15. Wysocki, A.B., Staiano-Coico, L., Grinnell, F. Wound fluid from chronic leg ulcers contains elevated levels of metalloproteinases MMP-2 and MMP-9. J. Incest. Dermatol. 1993, 101, 1, p. 64-68.
Štítky
Praktické lekárstvo pre deti a dorast Praktické lekárstvo pre dospelých
Článek Perniciózní anémieČlánek Sladkovodní ryby ve výživěČlánek JubileaČlánek Žena v mrazákuČlánek Chlamydiové pneumonie
Článok vyšiel v časopisePraktický lékař
Najčítanejšie tento týždeň
2008 Číslo 7- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
- Srovnání analgetické účinnosti metamizolu s ibuprofenem po extrakci třetí stoličky
- Naděje budí časná diagnostika Parkinsonovy choroby založená na pachu kůže
-
Všetky články tohto čísla
- Laparoskopická kolorektální chirurgie pro karcinom – současný stav
- Perniciózní anémie
- Poranění hlezenního kloubu rostoucího skeletu
- Sladkovodní ryby ve výživě
- Sexuální rehabilitace po některých estetických operacích ženského genitálu
- Srdeční selhání se zachovalou ejekční frakcí levé komory srdeční
- Syndrom vyhoření a čeští praktičtí lékaři
- Hazardní hry a pracovní prostředí
- Obtížně diagnostikovatelné zlomeniny rostoucího dětského skeletu
- Tuberkulóza dýchacího ústrojí – diagnostický a léčebný přístup
- Jubilea
- V.A.C. terapie v léčbě traumatických defektů měkkých tkání
- Nový tomograf zařadil českou radiologii na světovou špičku
- Akutní exacerbace etylické cirhózy jater z méně obvyklých příčin
- Chlamydiové pneumonie
- Deficit tyroxín viažúceho globulinu
- Nová úskalí poskytování zdravotní péče
- Miniportréty slavných českých lékařů Profesor MUDr. Jan Baštecký, jeden ze zakladatelů české radiologie
- Žena v mrazáku
- Pozvání na XVIII. kongres ČLS JEP
- Antibiotika versus probiotika
- MUDr. Ljiljana Bojičová – úspěšných 15 let v čele lékařské posudkové služby
- Vladimír Wagner,jeden z prvních českých mikrobiologů a imunologů
- Praktický lékař
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Perniciózní anémie
- Obtížně diagnostikovatelné zlomeniny rostoucího dětského skeletu
- V.A.C. terapie v léčbě traumatických defektů měkkých tkání
- Chlamydiové pneumonie
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



