-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Nádory prsu – novinky v diagnostice a terapii*
Breast tumors – news in diagnostics and therapy
Breast cancers are the most frequent female malignancies in the Czech Republic, but they occur in men as well. The diagnostics does not differ from other diseases there are no principal innovations at the present time. There are effort to individualize the treatment and to select procedure with bring about a maximum effect in individual patients.
Keywords:
breast cancer – BRCA1, BRCA2 genes – grading – tailoring – tumorectomy – biological therapy – HER positivity
Autoři: Brychta Milan
Působiště autorů: Radioterapeutická a onkologická klinika FNKV a 3. LF UK Praha
Vyšlo v časopise: Reviz. posud. Lék., 17, 2014, č. 2-3, s. 43-47
Kategorie: Souhrnná sdělení, původní práce, kazuistiky
*Předneseno na Inovačním kurzu pro posudkové lékaře v IPVZ, Praha 27. 3. 2014.
Souhrn
Karcinomy prsu jsou nejčastější malignitou ženské populace v ČR, vyskytují se ale také u mužů. Jejich diagnostika se neliší od jiných onemocnění a v současné době nejsou v této oblasti zásadní novinky. V léčbě je snaha individualizovat a vybírat postupy, které konkrétní pacientce přinesou maximální efekt.
Klíčová slova:
karcinom prsu – gen BRCA1, BRCA2 – grading – tailoring – tumorektomie – biologická léčba – HER pozitivitaÚVOD
Zhoubná nádorová onemocnění prsní žlázy (karcinomy prsu) jsou nejčastějším zhoubným nádorovým onemocněním ženské populace v České republice, jejich incidence neustále stoupá a v současnosti se blíží 120 případům nemocných na 100.000 v populaci (obr. 1). I když nejčastějším věkovým obdobím záchytu tohoto onemocnění je věk mezi 50.–70. rokem života, je evidentní posun záchytu k mladším věkovým kategoriím. Karcinomy prsu nejsou pouze onemocněním ženského pohlaví, vyskytují se i u mužů. Nejmladší naší pacientkou byla žena, u které bylo onemocnění diagnostikováno ve věku 22,5 roku a u mužů hoch ve věku necelých 21 let.
Obr. 1. Karcinom prsu – incidence a mortalita 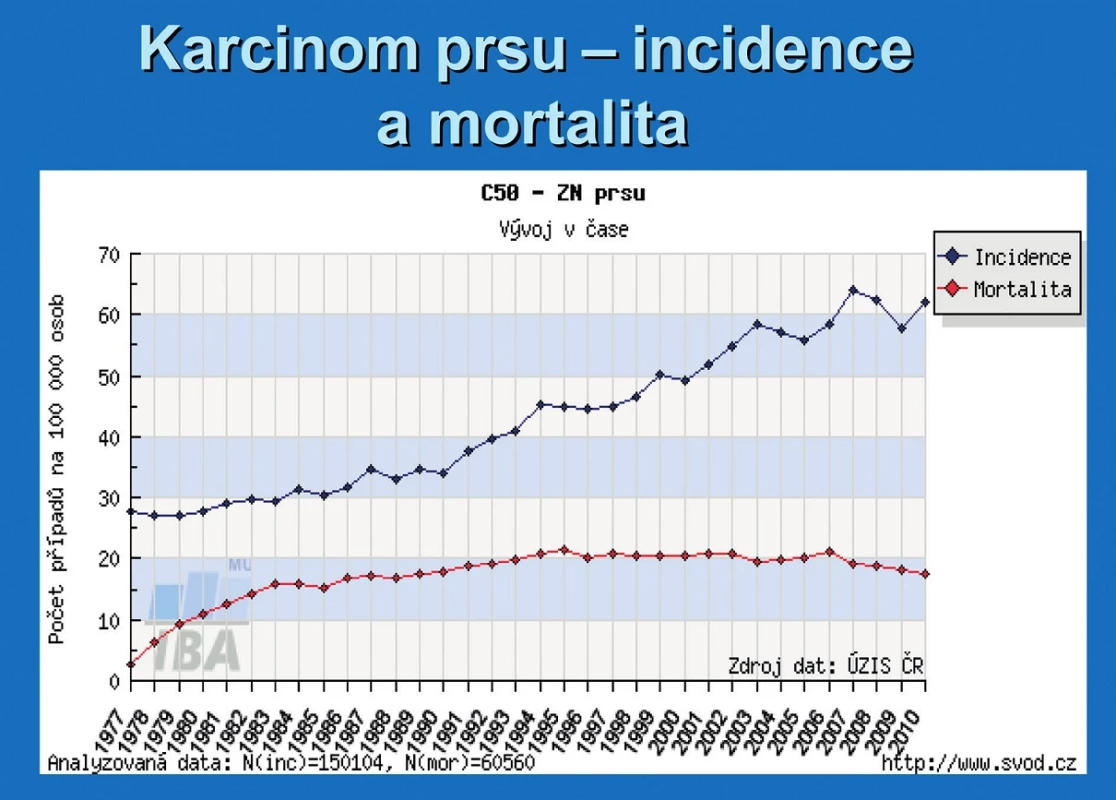
Etiopatogeneze onemocnění je nejasná a neznámá. Na vzniku se podílí genetická predispozice (prokázaná mutace genů BRCA1 a BRCA2), pozitivní rodinná anamnéza výskytu onemocnění a nezanedbatelnou roli zcela jistě sehrává i určitá „hormonální stimulace“ u žen (časnost nástupu menarche, pozdější menopauza, gravidita ve vyšším věku, absence kojení, obezita, a nelze ani zapomenout na potenciální zvýšení rizika onemocnění u hormonální substituční terapie, hormonální antikoncepce a stav po umělém oplodnění).
Diagnostika onemocnění se neliší od jiných onemocnění a v současné době nejsou zásadní novinky v diagnostických postupech. Diagnóza je postavena na anamnéze, klinickém vyšetření (aspekce a palpace) a paraklinických vyšetřeních (zobrazovací metody ke stanovení primárního tumoru – mamografie, ultrasonografie prsu a spádové lymfatické oblasti a případně magnetická rezonance prsu). K vyloučení vzdálené diseminace potom RTG plic, ultrasonografie břicha a scintigrafie skeletu a bioptická verifikace podezřelého ložiska.
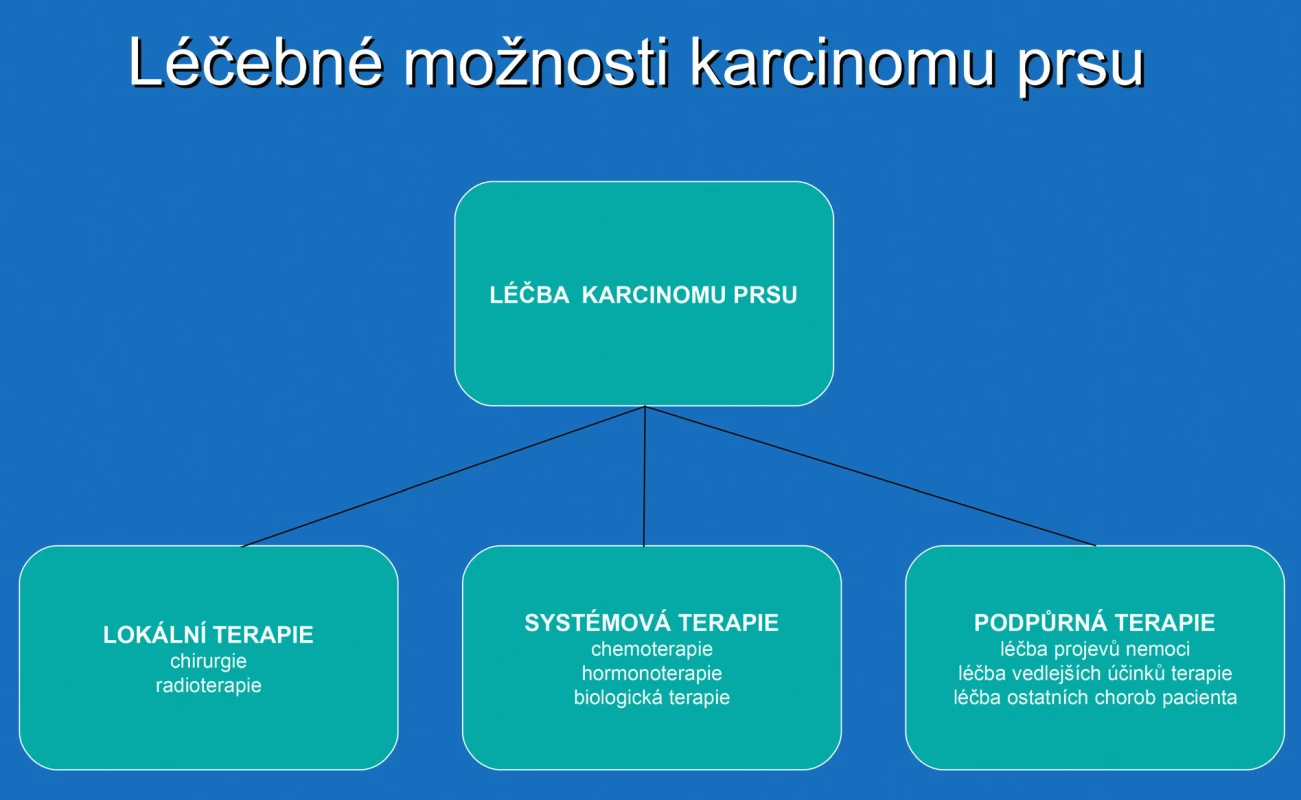
Strategie léčby se odvíjí od rozhodnutí, zda onemocnění patří do skupiny lokalizovaného onemocnění (bez diagnostikovaných vzdálených metastáz) nebo do skupiny systémového onemocnění (kde jsou již vzdálené metastázy potvrzeny) – obrázek 2. Obecně strategii následné onkologické léčby určují dva aspekty, které je třeba posoudit. Jedním úhlem pohledu na léčbu je pacient (jeho věk, biologický a celkový stav, komorbidity, předchozí léčba a pochopitelně souhlas se zvažovanou terapií), druhým aspektem je vlastní nádor (stadium onemocnění, velikost nádoru, stav regionálních lymfatických uzlin a histopatologické vlastnosti nádorového onemocnění). Zvážení všech uvedených informací stanoví doporučení onkologické terapie.
Onkologická léčba se dělí na léčbu lokální (chirurgická léčba a radioterapie), léčbu systémovou (chemoterapie, hormonoterapie a biologická léčba) a léčbu podpůrnou (léčba projevů nádorového onemocnění, léčba vedlejších nežádoucích účinků onkologické terapie a léčba jiných nenádorových onemocnění pacienta). Všechny tyto tři léčebné způsoby jsou stejně důležité a navzájem je kombinujeme k co největšímu prospěchu pacienta.
Z hlediska terapeutického zámyslu označujeme modality onkologické léčby obecnými termíny, které vypovídají o našich možnostech a záměrech. Léčbu můžeme dělit na neoadjuvantní – předoperační, léčbu před definitivním lokoregionálním výkonem – nejčastěji operací, na léčbu adjuvantní – po úspěšném lokoregionálním výkonu – operaci, při současně neprokázané vzdálené diseminaci a léčbu paliativní, u onemocnění, u kterého již byly diagnostikovány vzdálené metastázy. Ve světle této filozofie je pochopitelné, že ne každá pooperační onkologická terapie musí nést ve svém názvu jméno adjuvantní.
Vzhledem k různorodosti zhoubných nádorů prsní žlázy (grading, proliferační aktivita, stav hormonálních a růstových receptorů nádorových buněk), léčebným možnostem (chirurgie, radioterapie, řada variant chemoterapií, hormonoterapií a biologické terapie) a neposlední míře i různosti pacientek (premenopauzální a postmenopauzální ženy) existuje nepřeberné množství kombinací a sekvencí jednotlivých léčebných modalit. Je maximální snaha individualizovat léčbu každé konkrétní pacientky a vybírat takové postupy, které přinesou prokazatelný efekt. Tento postup bývá někdy označován jako „tailoring“ – ušití léčby na míru každé konkrétní pacientce. K tomuto nám pomáhá posouzení prognostických a zejména prediktivních faktorů (pozitivita či negativita estrogenových a progesteronových receptorů, pozitivita růstových – cerbB2 nebo HER2 – receptorů, proliferační aktivita KI-67 nebo MIB1 a grading nádorových buněk). V budoucnosti lze očekávat, že ve výběru léčebných postupů bude nápomocná genová analýza nádorových buněk.
V oblasti chirurgické léčby je jednoznačný trend v ústupu radikality chirurgického výkonu a za standardní postup nepokročilého nádorového onemocnění prsní žlázy je v současnosti považována prs šetřící operace – tumorektomie s detekcí a odstraněním strážní (sentinelové) uzliny. Oproti situaci před 30 lety se zcela otočil poměr tohoto výkonu v porovnání s radikální mastektomií s následnou exenterací axily – nyní je poměr konzervativních, prs šetřících výkonů proti ablacím zhruba v poměru 80 : 20.
Nezbytnou podmínkou konzervativních výkonů na prsu je následná pooperační – adjuvantní radioterapie prsu. Tato je hlavní indikací radioterapie u karcinomů prsu. Dalšími indikacemi je paliativní aktinoterapie u metastáz a případně konzervativní radioterapie prsu při nemožnosti chirurgického výkonu.
Nejrozšířenější systémovou terapií u nádorů prsu je chemoterapie, která se používá zejména u hormonálně independentních nádorů (negativita hormonálních receptorů) v indikaci neoadjuvantní, adjuvantní nebo paliativní terapie. Nejčastějšími cytostatiky jsou antracykliny, taxany, alkylační látky a antimetabolity, obvykle v kombinacích nebo v monoterapii.
Hormonoterapie karcinomů prsu je využívána u pacientek s prokázanou pozitivitou hormonálních receptorů opět v indikaci neoadjuvantní, adjuvantní nebo paliativní. Vzhledem k rozdílnosti hormonálního statutu mladších a starších žen rozdělujeme pacientky na premenopauzální a postmenopauzální. U obou skupin pacientek můžeme použít terapii antiestrogeny (Tamoxifen), u premenopauzálních pacientek doplněnou o eliminaci funkce vaječníků (chirurgicky, chemicky – LH-RH analoga, nebo radiačně). U postmenopauzálních pacientek při nemožnosti užití tamoxifenu nebo po jeho selhání užíváme inhibitory aromatáz (anastrozol, letrozol či exemestan) – obrázek 3.
Obr. 3. Možnosti hormonoterapie 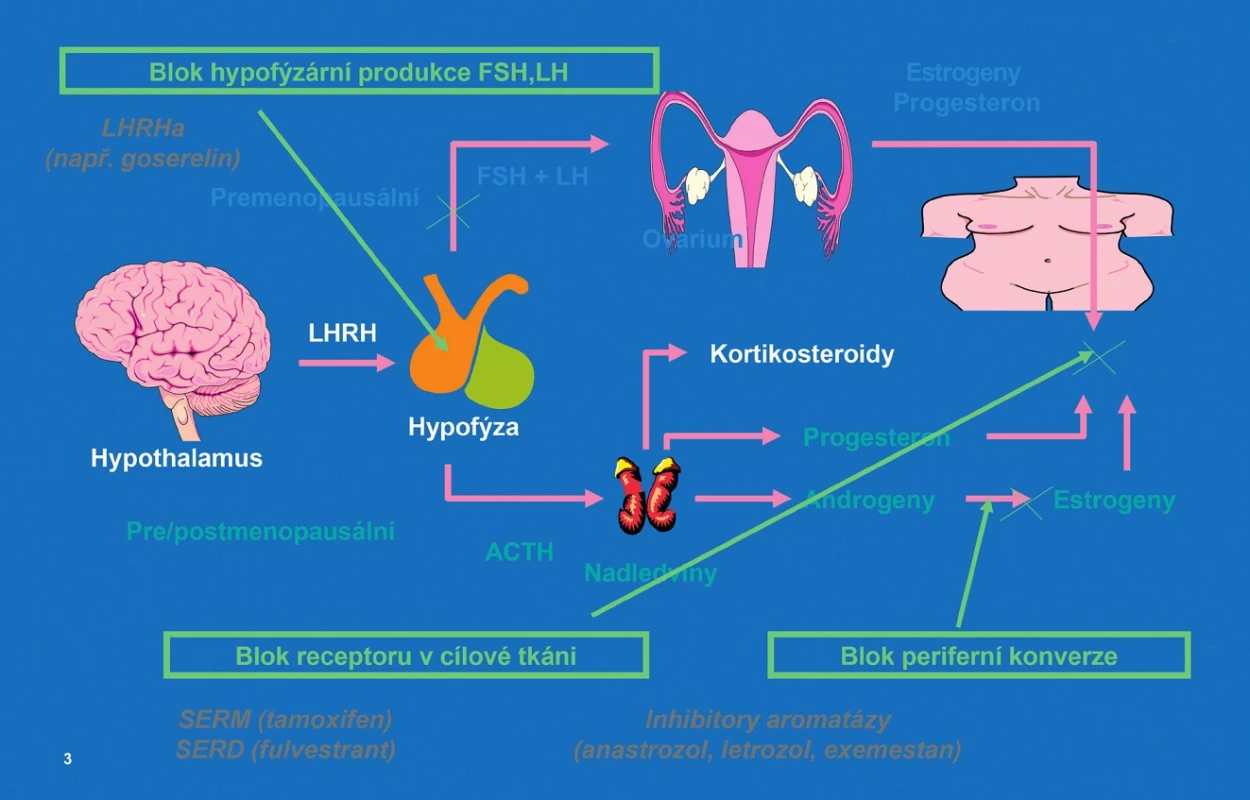
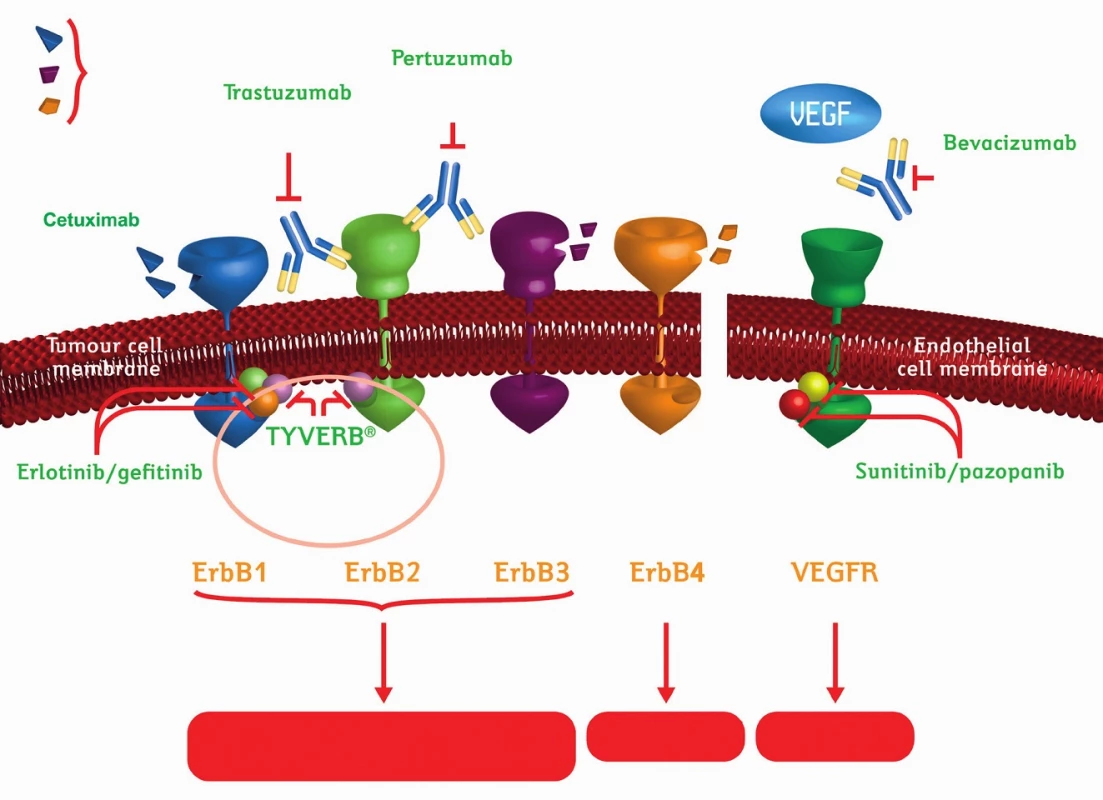
Nejnovější, nejmodernější a nejdynamičtější systémovou modalitou léčby karcinomů prsu je biologická léčba, která je postavena na sloganu: „bez viditelného terče nelze zasáhnout cíl.“ Těmito terči jsou v současné době receptory epidermálního růstového faktoru (cerbB2, HER2), uzel v dostředivé dráze pro proliferaci buňky (m-tor) a receptor pro vaskulárně endotelový růstový faktor.
Klíčovým momentem pro určení typu biologické léčby je stanovení pozitivity HER2 receptorů, tato musí být prokázána imunohistochemicky nebo fluorescenční hybridizací in situ v akreditované histopatologické laboratoři. Na základě tohoto vyšetření dělíme nádory na HER-pozitivní a HER-negativní. U HER-pozitivních nádorů můžeme použít k léčbě trastuzumab (Herceptin), pertuzumab (Perjeta) nebo lapatinib (Tyverb), u HER-negativních nádorů bevacizumab (Avastin) nebo everolimus (Afinitor).
Nejrozšířenějším lékem je trastuzumab (obr. 4). Je to látka blokující stimulační doménu na extracelulární části cerb receptoru. Jako jediný prostředek biologické léčby se indikuje i v neoadjuvantní a adjuvantní léčbě, kde oproti paliativní indikaci je přínos biologické léčby nejvýznamnější. Druhým lékem zasahujícím extracelulární část cerb receptoru je pertuzumab, který blokuje dimerizační doménu receptoru. Jeho indikace je v paliativní terapii u diseminovaných onemocnění. Posledním lékem zasahujícím na cerb receptoru je lapatinib, který blokuje tyrosinkinázovou doménu intracelulární části cerb receptoru. Je také indikován v paliativní terapii.
U HER-negativních nádorů můžeme v současné době použít z paliativní indikace everolimus nebo bevacizumab, monoklonální protilátku blokující extracelulární část receptoru vaskulárně endotelového.
Karcinomy prsu představují svojí biologickou pestrostí a širokou škálou různých léčebných možností zhoubné nádorové onemocnění, které i v pokročilých fázích onemocnění může být dobře a dlouhodobě kontrolováno a jsou označovány za dlouhodobě léčitelná nádorová onemocnění, což je jistě příznivá informace pro nemocné i lékaře včetně posudkových.
Adresa pro korespondenci:
MUDr. Milan Brychta
Radioterapeutická a onkologická klinika FNKV a 3. LF UK Praha
Šrobárova 50
110 00 Praha 10
e-mail: brychta@fnkv.cz
Štítky
Posudkové lekárstvo Pracovné lekárstvo
Článok vyšiel v časopiseRevizní a posudkové lékařství
Najčítanejšie tento týždeň
2014 Číslo 2-3
-
Všetky články tohto čísla
- Příspěvek na péči – posuzování dětí podle zákona č. 108/2006 Sb. s kazuistikami
- Nádory prsu – novinky v diagnostice a terapii*
- Errata
- Plicní hypertenze*
- Infantilní autismus se zvláštním zřetelem ke komplexnímu posudkovému hodnocení
- Co víme o drogové problematice
- Optimální pluralitní systém veřejného zdravotního pojištění
- Rehabilitace z pohledu lékařské posudkové služby
- Rehabilitace v sociálním zabezpečení v SRN
- S MUDr. Jindřichem Trávníkem o současnosti i budoucnosti revizního lékařství a o otaznících nad Společností revizního lékařství
- DNZS – čas pro diskusi
- Postup při přihlašování lékařů LPS na vzdělávací akce IPVZ
- MUDr. Jaromír Skyva (1941–2014)
- Revizní a posudkové lékařství
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Infantilní autismus se zvláštním zřetelem ke komplexnímu posudkovému hodnocení
- Příspěvek na péči – posuzování dětí podle zákona č. 108/2006 Sb. s kazuistikami
- Co víme o drogové problematice
- Optimální pluralitní systém veřejného zdravotního pojištění
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy