-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Naše zkušenosti s léčbou membranózní nefropatie cyklosporinem
Our experience in the treatment of membranous nephropathy with cyclosporine
In a group of 17 patients with primary membranous glomerulonephritis, we assessed the impact of cyclosporine therapy on proteinuria and glomerular filtration. The indications for treatment with cyclosporine were: nephrotic syndrome resistant to chlorambucil (10 patients), cyclophosphamide (2 patients) or cyclophosphamide and chlorambucil (1 patient). We also treated with cyclosporine 3 patients with a high risk of thromboembolic complications (proteinuria above 10 g/24 hours) and one young patient was treated with cyclosporine at a dose not exceeding the gonadotoxic dose of cyclophosphamide. Treatment was started at a dose of 5 mg/kg/day and adjustments in dosages were made to achieve a trough plasma level of cyclosporine between 80–120 ng/ml, as measured by High Performance Liquid Chromatography. Simultaneously, we administered corticosteroids in a daily dose of 20 mg of prednisone or less. We followed the levels of proteinuria, serum creatinine and creatinine clearance before the treatment with cyclosporine, after one year of treatment, and at one and two years after withdrawal of cyclosporine. After one year of therapy, we observed a decline in proteinuria from 10.5 (3.1–35) to 1.7 (0.22–17.4) g/24 hours [median (range)]. This was a statistically significant decline remaining one and two years after stopping cyclosporine (Wilcoxon’s paired test p < 0.01). The decline in proteinuria, after either one year of treatment and at one year after stopping treatment, was also significant in the subset of patients with membranous nephropathy refractory to chlorambucil. Our evaluation of changes in glomerular filtration using the reciprocal value of serum creatinine revealed a possible transient decline in renal function after one year of cyclosporine therapy, but we did not observe a corresponding change in creatinine clearance. Our experience confirms the importance of cyclosporine in the treatment of membranous nephropathy and shows the effectiveness of this drug even in cases refractory to prior treatment with chlorambucil.
Key words:
cyclosporine – membranous nephropathy – glomerulonephritis
Autori: M. Janeček; Z. Říhová; V. Tesař; M. Merta; D. Kmentová
Pôsobisko autorov: Klinika nefrologie 1. lékařské fakulty UK a VFN, Praha, přednosta prof. MUDr. Vladimír Tesař, DrSc.
Vyšlo v časopise: Vnitř Lék 2005; 51(5): 504-509
Kategória: Původní práce
Súhrn
V článku hodnotíme účinek léčby cyklosporinem na proteinurii a glomerulární filtraci u skupiny 17 pacientů s primární membranózní nefropatií. Indikací k léčbě cyklosporinem byl především nefrotický syndrom refrakterní na předchozí léčbu chlorambucilem (10 případů), cyklofosfamidem (2 případy) nebo cyklofosfamidem i chlorambucilem (1 případ), dále byl cyklosporin primárně indikován u pacientů s proteinurií nad 10 g/24 hodin a vysokým rizikem tromboembolických komplikací (3 případy) a 1krát byl nemocný léčen cyklosporinem vzhledem k dosažení gonadotoxické dávky cyklofosfamidu u mladého pacienta. U nemocných jsme zahajovali léčbu cyklosporinem v dávce 5 mg/kg/den a dále dávky upravovali tak, aby se údolní koncentrace cyklosporinu v plazmě pohybovaly mezi 80–120 ng/ml (metodou High Performance Liquid Chromatography). Současně jsme podávali kortikoidy v dávce nepřekračující 20 mg Prednisonu denně. Pro vyhodnocení jsme použili hodnoty proteinurie, sérového kreatininu a clearance kreatininu před zahájením léčby, po roce léčby a 1 a 2 roky po vysazení. Po jednom roce léčby došlo k poklesu proteinurie z 10,5 (3,1–35) na 1,7 (0,22–17,4) g/24 hod [medián (minimum – maximum)], statisticky významný pokles trval i 1 a 2 roky po vysazení cyklosporinu (Wilcoxonův párový test p < 0,01). Při hodnocení glomerulární filtrace pomocí reciproční hodnoty sérového kreatininu jsme zaznamenali přechodné zhoršení renální funkce 1 rok po nasazení cyklosporinu, vyhodnocení změn clearance kreatininu však ani přechodné zhoršení renální funkce nepotvrdilo. Naše zkušenosti potvrzují potenciální význam cyklosporinu v léčbě membranózní nefropatie a ukazují na jeho účinnost i v případech refrakterních na předchozí léčbu chlorambucilem.
Klíčová slova:
cyklosporin – membranózní nefropatie – glomerulonefritidaÚvod
Membranózní nefropatie je nejčastější příčinou nefrotického syndromu u dospělých [10]. Kromě možné progrese do terminálního selhání ledvin ohrožuje pacienty i dalšími komplikacemi nefrotického syndromu (tromboembolickou nemocí, infekcemi, hyperlipidemií a proteinovou malnutricí).
V terapii membranózní nefropatie můžeme dnes použít kromě cytostatik (chlorambucilu a cyklofosfamidu) také cyklosporin A [5]. Cyklosporin inhibuje odpověď Th lymfocytů na antigenní podněty blokádou receptoru pro interleukin 2. Použití cyklosporinu u membranózní nefropatie vychází z experimentálních modelů. U Heymannovy nefritidy – krysího modelu membranózní nefropatie – hrají Th lymfocyty klíčovou roli v řízení produkce protilátek proti megalinu a podání cyklosporinu vede k poklesu proteinurie. První povzbudivé výsledky u pacientů s membranózní nefropatií [9] nás vedly v roce 1993 k zahájení léčby cyklosporinem v této indikaci i u naších pacientů s normální renální funkcí či mírnou renální insuficiencí. Vliv cyklosporinu na vývoj membranózní nefropatie je předmětem této práce.
Soubor nemocných a metodika
Výběr pacientů a indikace k léčbě cyklosporinem
Do našeho rozboru jsme zařadili pacienty s biopticky ověřenou membranózní nefropatií léčené cyklosporinem na našem pracovišti. Pacienti s podezřením na sekundární membranózní nefropatii, např. při léčbě preparáty zlata, se systémovým lupus erythematodes, tumorech a infekcích, byli ze studie vyřazeni.
Indikace k léčbě cyklosporinem jsou uvedeny v tab. 1. Ve většině případů byl důvodem nasazení cyklosporinu nefrotický syndrom refrakterní na předchozí cytostatickou léčbu (chlorambucil a/nebo cyklofosfamid). Ve třech případech byl cyklosporin nasazen jako primární terapie ve snaze rychle snížit vysokou proteinurii (nad 10 g/24 hodin) a redukovat riziko tromboembolických komplikací.
Tab. 1. Indikace k léčbě cyklosporinem. 
Sledování pacientů
U naší skupiny pacientů jsme sledovali sérový kreatinin, 24hodinovou proteinurii a clearance kreatininu. Porovnávali jsme hodnoty před zahájením léčby cyklosporinem, po 1 roce léčby cyklosporinem, po 1 roce a po 2 letech od vysazení cyklosporinu.
Schéma léčby cyklosporinem
Nemocným byl vstupně podáván cyklosporin v dávce 5 mg/kg/den, dávka byla postupně za pravidelných monitorací dolních koncentrací cyklosporinu upravena tak, aby se údolní koncentrace pohybovaly mezi 80 až 120 ng/ml (metodou HPLC). Současně byly podávány kortikosteroidy (Prednison) většinou ve vstupní dávce nepřesahující 20 mg, která byla postupně dále snižována na udržovací dávku, která zpravidla nepřesahovala 10 mg denně. Bylo doporučeno podávat cyklosporin v plné dávce alespoň 1 rok a poté se jej postupně snažit vysadit – redukcí dávky asi o 25 % za 3 měsíce za pravidelných kontrol proteinurie. Ošetřující nefrolog mohl délku terapie na základě vývoje proteinurie prodloužit (ev. Výjimečně i zkrátit).
Schéma. Průběh léčby cyklosporinem A (CyA). 
vysvětlivky viz tab. 2 Zpracování vzorků krve a moči
Vzorky krve a moči byly zpracovány na Ústavu klinické biochemie VFN Praha standardními biochemickými metodami: hodnota sérového kreatininu byla stanovena spektrofotometricky (reakce s kyselinou pikrovou v alkalickém prostředí – Jaffého reakce), proteinurie byla stanovována fotometricky pyrazolovou červení.
Analýza získaných dat
Výsledky byly zpracovávány pomocí programu Microsoft Excel. Vzhledem k relativně malým počtům pozorování jsme pro statistické vyhodnocení použili Wilcoxonův párový test [12]. Při hodnocení změn glomerulární filtrace pomocí sérového kreatininu jsme ve statistickém zpracování využívali reciproční hodnotu sérového kreatininu [11].
Výsledky
Námi sledovaný soubor čítá 17 pacientů, z toho 2 ženy a 15 mužů. Střední věk v době nasazení cyklosporinu byl 46 let (21–62). Střední doba podávání cyklosporinu je 27,5 měsíců (7–77) měsíců. Z hodnocení byl vyřazen pacient, který cyklosporin svévolně vysadil po 33 měsících léčby. U 1 nemocného terapie cyklosporinem trvá, u 15 pacientů byla již léčba cyklosporinem ošetřujícím lékařem ukončena, u 3 z nich byla pro nedostatečný efekt nasazena další imunosupresivní terapie (schéma). Data před zahájením terapie a po roce léčby, a pokud byla ukončena dříve, tak při jejím ukončení, jsme získali u všech 17 pacientů. Data 1 rok, resp. 2 roky po vysazení cyklosporinu máme k dispozici u 12, resp. u 10 nemocných.
Léčba cyklosporinem vedla během 1. roku ke statisticky významnému poklesu proteinurie a toto snížení zůstávalo signifikantní i 1 a 2 roky po vysazení léčby. Během prvního roku léčby cyklosporinem, resp. při ukončení terapie došlo ke statisticky významnému poklesu proteinurie, medián poklesl z 10,5 g/24 h na 1,7 g/24 h (tab. 2). Ve skupině pacientů sledovaných i 1 rok po vysazení cyklosporinu nedošlo ve srovnání s výsledky po 1 roce terapie ke statisticky významné změně proteinurie. Při porovnání proteinurie před zahájením léčby a 1 rok po vysazení cyklosporinu trvá statisticky významný rozdíl, a to i při menším počtu párových pozorování než při srovnání proteinurie na začátku léčby a po jednom roce léčby. I 2 roky po vysazení cyklosporinu trvá statisticky významný pokles proteinurie ve srovnání s hodnotami před nasazením léčby, rozdíl v proteinurii rok a 2 roky po vysazení není statisticky signifikantní (medián proteinurie v párových pozorováních je 1,8 g/24 h rok po vysazení a 1,42 g/ /24 h 2 roky po vysazení).
Tab. 2. Porovnání hodnot proteinurie. 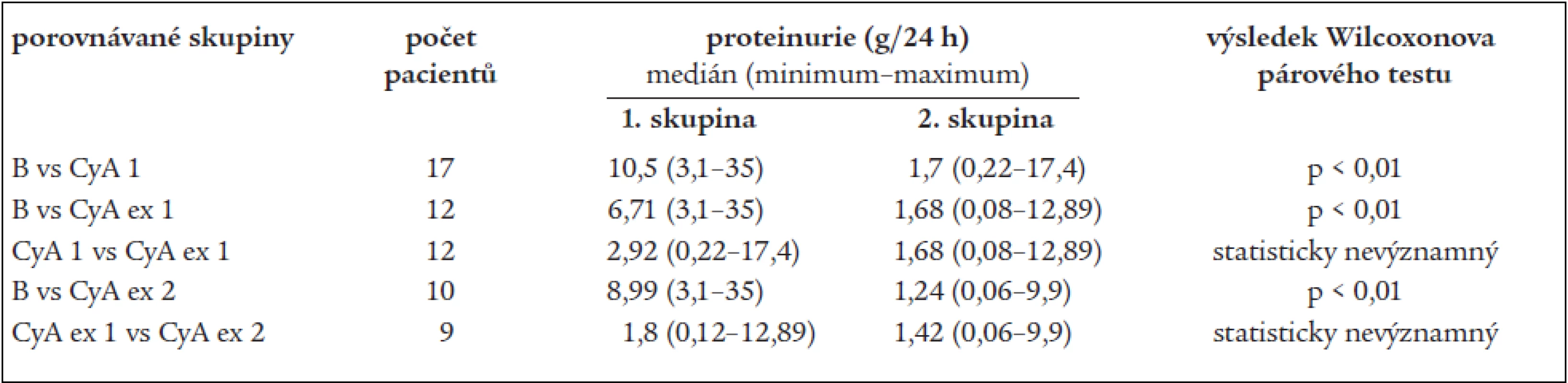
B – před zahájením léčby cyklosporinem, CyA 1 – po 1 roce terapie cyklosporinem, CyA ex 1 – 1 rok po vysazení cyklosporinu, CyA ex 2 – 2 roky po vysazení cyklosporinu Změny glomerulární filtrace hodnocené na základě reciproční hodnoty sérového kreatininu ukazují statisticky významný pokles renální funkce po jednom roce léčby cyklosporinem, který je později následován statisticky významným vzestupem v období od konce prvního roku léčby do 2 let od vysazení. Změny clearance kreatininu však tyto trendy nepotvrzují. Během prvního roku léčby cyklosporinem došlo k vzestupu sérového kreatininu (střední hodnota kreatininu stoupla z 94 na 108 μmol/l) a tento vzestup je dle Wilcoxonova testu s použitím reciproční hodnoty kreatininu statisticky významný. Ke statisticky významné změně clearance kreatininu však nedošlo. Statistické významnosti na hladině p < 0,05 dosáhly dva poklesy clearance – od nasazení léčby do 2 let po vysazení a od 1 roku po vysazení do 2 let po vysazení.
Tab. 3. Porovnání hodnot sérového kreatininu (s využitím jeho reciproční hodnoty). 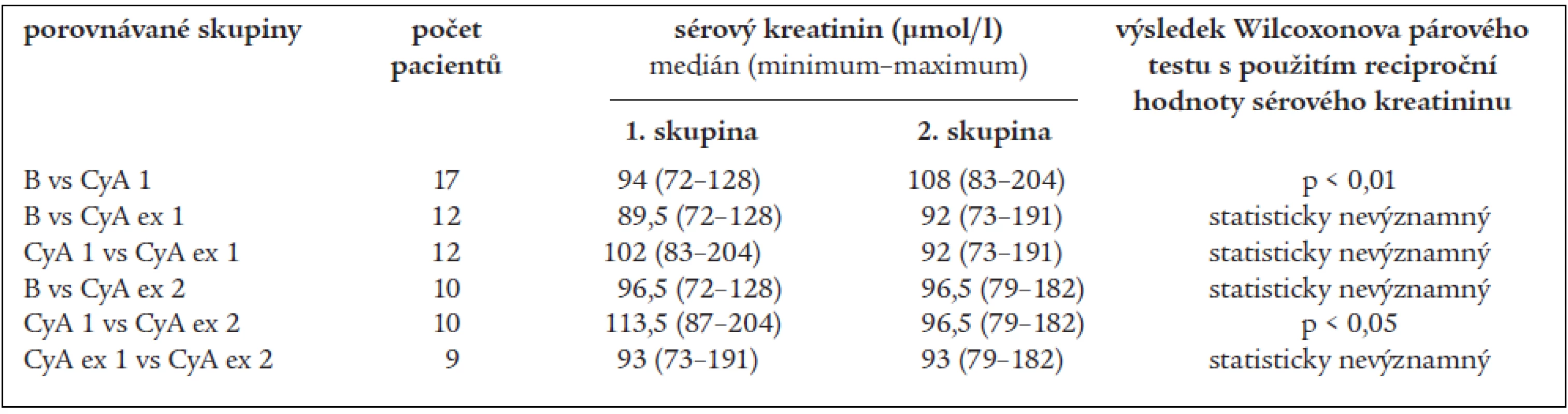
vysvětlivky viz tab. 2 Tab. 4. Porovnání glomerulární filtrace. 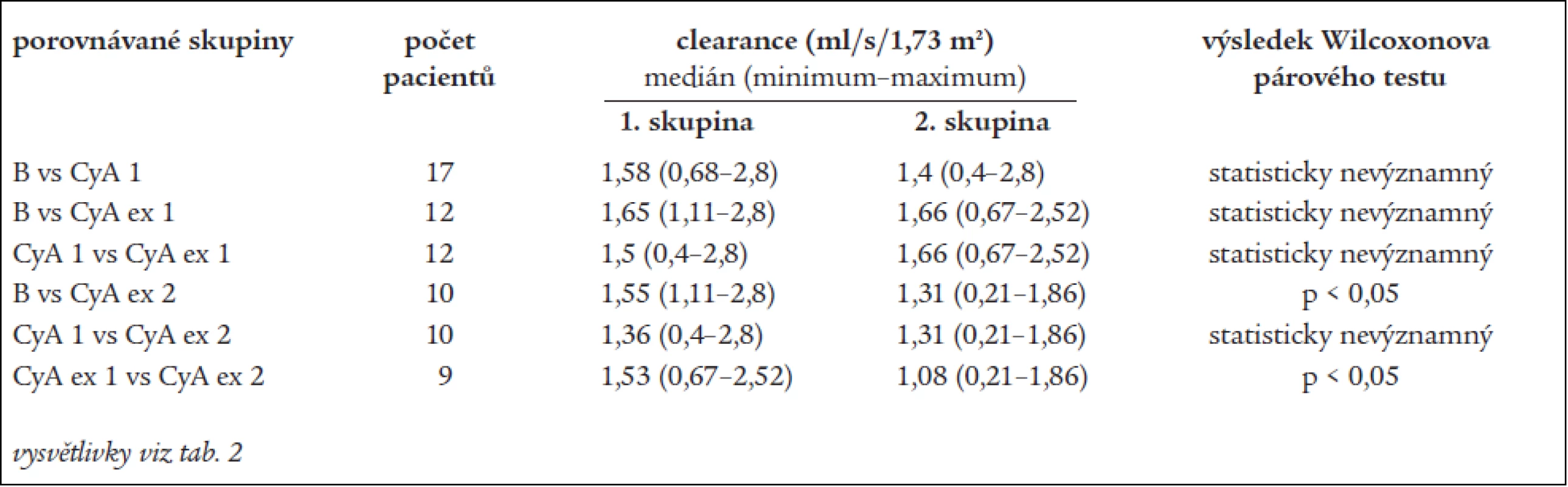
vysvětlivky viz tab. 2 Zvlášť jsme nakonec hodnotili párová pozorování u podskupiny pacientů s membranózní nefropatií refrakterní na chlorambucil. I zde jsme zjistili statisticky významný pokles proteinurie po roce léčby. Toto snížení zůstává ve srovnání s proteinurií před zahájením terapie signifikantní i rok po vysazení cyklosporinu. Dále došlo během prvního roku léčby k vzestupu sérového kreatininu (s využitím reciproční hodnoty statisticky významným), mezi daty z 1 roku léčby a 1 roku po vysazení došlo k poklesu (p < 0,05).
Tab. 5. Proteinurie v podskupině pacientů refrakterních na chlorambucil. 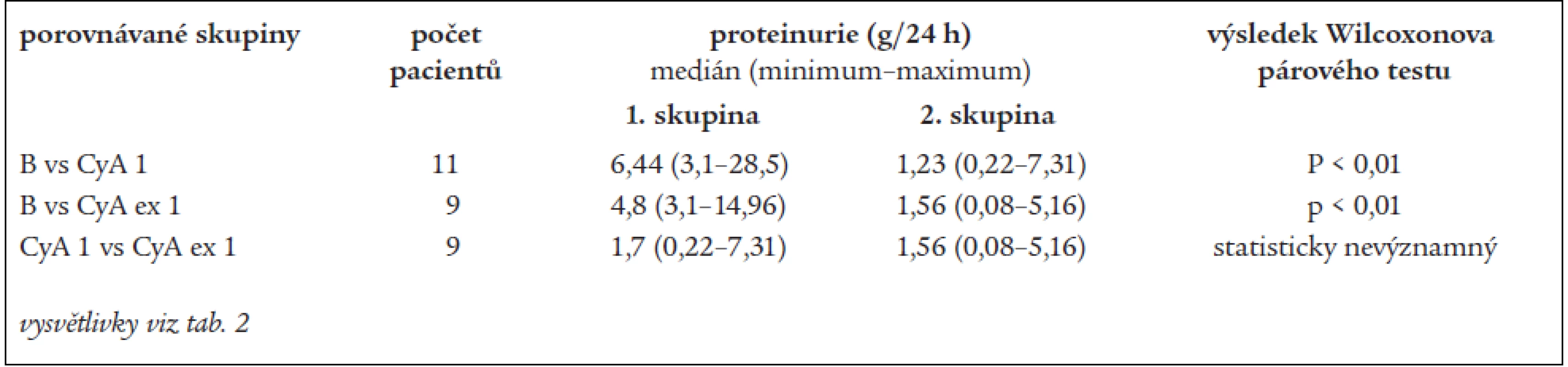
vysvětlivky viz tab. 2 Tab. 6. Vývoj sérového kreatininu u podskupiny pacientů refrakterních na chlorambucil. 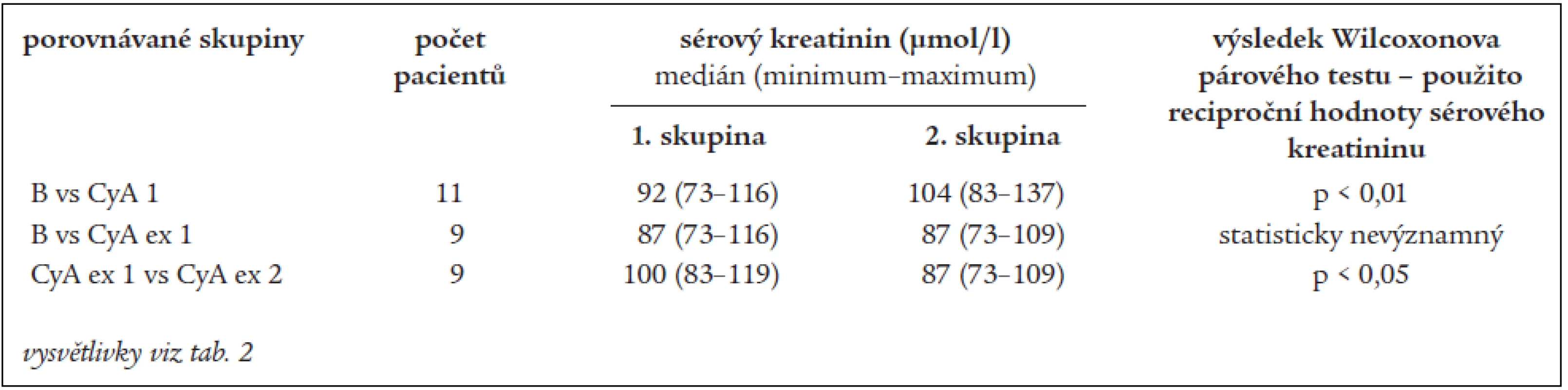
vysvětlivky viz tab. 2 Diskuse
U pacientů s membranózní nefropatií chybí univerzální konsenzus, které pacienty léčit a jaký je optimální způsob léčby.
Vývoj neléčených pacientů lze zhruba popsat pomocí „pravidla třetin“ – třetina pacientů vyvine spontánní remisi, u další třetiny zůstane proteinurie na úrovni odpovídající nefrotickému syndromu a třetina pacientů dospěje během 5 až 10 let do terminálního selhání ledvin. Vzhledem k poměrně vysokému výskytu spontánních remisí se může zdát rozumné s nasazením léčby určitou dobu vyčkat – na druhou stranu však tímto přístupem zvyšujeme riziko progrese renální insuficience a tromboembolických komplikací. Pei et al vyvinuli model, který má identifikovat pacienty s vysokým rizikem progrese renální insuficience [6] a tento model byl ověřen na skupinách nemocných s membranózní nefropatií v Kanadě, Itálii a Finsku [3]. Pacienty v našem souboru lze vzhledem k výši proteinurie a rezistenci na předchozí terapii, a tedy menší pravděpodobností spontánní remise řadit k rizikovým z hlediska možné progrese do renální insuficience. U většiny našich pacientů byl indikací nefrotický syndrom refrakterní na předchozí cytostatickou léčbu podávanou po dobu nejméně půl roku a sledovanou nejméně dvouměsíční vymývací periodou.
První lék, u něhož byla randomizovanou studií prokázána účinnost v léčbě membranózní nefropatie, byl chlorambucil [8]. Schéma podle Ponticelliho se stalo základem léčby také na naší klinice. Údaje o účinnosti cyklofosfamidu jsou o něco méně přesvědčivá, nicméně i tento lék je uváděn v publikovaných doporučeních léčby membranózní nefropatie založené na důkazech [5]. Právě nemocní, kteří nedosáhli remise při terapii alespoň jedním z těchto dvou alkylačních cytostatik, tvořili většinu našeho souboru.
Cyklosporinem jsme na naší klinice začali léčit pacienty s membranózní nefropatií v roce 1993 povzbuzeni výsledky práce Rostokera et al [9]. Medián délky léčby našich pacientů výrazně převyšoval Rostokerem původně doporučený 1 rok. U membranózní nefropatie léčené cyklosporinem jsou však popisovány remise i po 12 a více měsících léčby [4]. Prodlouženou léčbu jsme ale volili především se snahou snížit riziko relapsu nefrotického syndromu po vysazení cyklosporinu. V našem souboru se podařilo léčbu cyklosporinem úspěšně ukončit již u 15 ze 16 pacientů a pouze u 3 se ošetřující nefrolog rozhodl nasadit ještě další imunosupresi (azathioprin), obvykle pro významný vzestup proteinurie při vysazování nebo po vysazení cyklosporinu. O nemocné pečovali celkem 4 lékaři z jednoho pracoviště. Komplikované případy a především změna terapie u jednotlivých pacientů byly řešeny konziliárně.
Efekt cyklosporinu hodnotíme jako velmi dobrý. Statisticky signifikantní pokles proteinurie přetrvával u našich pacientů i 1 rok a 2 roky po vysazení cyklosporinu. Významný (p < 0,01) byl i pokles proteinurie u podskupiny pacientů refrakterních na chlorambucil. Také zde bylo snížení proteinurie signifikantní i 1 rok po vysazení cyklosporinu (zhodnocení 2 roky po vysazení zatím vzhledem k nedostatečnému množství dat nemůžeme provést). Cyklosporin se tedy v redukci proteinurie jeví jako účinný i v případech refrakterních na předchozí léčbu chlorambucilem.
Při sledování glomerulární filtrace pomocí sérového kreatininu jsme zjistili pouze přechodné zhoršení renální funkce 1 rok po zahájení léčby. Sledování clearance kreatininu však zhoršení renální funkce nepotvrdilo. Tato diskrepance je pravděpodobně výsledkem souhry nejméně 2 faktorů: ne vždy dokonalého sběru moči a přece jen malého počtu pacientů ve studii (tzv. chyba malých čísel). Pokud toto přechodné zhoršení glomerulární filtrace skutečně existuje, zůstává otázkou, jakým (pravděpodobně reverzibilním) mechanizmem ho cyklosporin způsobuje. Sledování clearance kreatininu naopak poukazuje na možný pokles glomerulární filtrace po vysazení cyklosporinu. Vzhledem k tomu, že v našem souboru jsou nemocní s minimálními šancemi na spontánní remisi a mnoho z nich by bez léčby pravděpodobně postupně dospělo k terminálnímu selhání ledvin, lze se domnívat, že bez léčby bychom u stejné skupiny velmi pravděpodobně pokles glomerulární filtrace zaznamenali. Jestli a jak výrazně cyklosporin progresi renální insuficience zpomalil, však nemůžeme z důvodu absence srovnávací skupiny říci. Randomizovaná studie Cattrana et al [2] u pacientů s progredující membranózní nefropatií ukázala statisticky významné zpomalení progrese renální insuficience ve skupině léčené cyklosporinem, i když byl počet pacientů velmi malý (9 pacientů ve větvi s cyklosporinem a 8 ve větvi s placebem). Poměrně velká severoamerická studie (celkem 51 nemocných) pak prokázala u membranózní nefropatie rezistentní na kortikosteroidy redukci proteinurie bez statisticky významné alterace renální funkce [1].
Problémem v hodnocení účinnosti cyklosporinu je u našich pacientů přítomnost další imunosupresivní terapie kromě cyklosporinu – u 3 pacientů byl pro nedostatečný efekt cyklosporinu přidán jako další imunosupresivum azathioprin, jehož role v léčbě membranózní nefropatie zatím není pevně stanovena [5].
Kromě výše uvedeného přechodného zhoršení renální funkce jsme z dalších nežádoucích účinků zaznamenali horší kontrolu krevního tlaku u zhruba poloviny pacientů. Ve všech případech však byla hypertenze plně farmakologicky zvládnutelná a nevedla k přerušení terapie. Rovněž mírná hypertrofie gingiv, byla-li hlášena, nebyla natolik omezující, aby si vyžádala vysazení cyklosporinu. Vzhledem k retrospektivní povaze naší studie se však k četnosti tohoto známého nežádoucího účinku cyklosporinu, či ev. jiných účinků (třes apod) nemůžeme s jistotou vyjádřit. Ani v jednom případě však vysazení cyklosporinu nebylo v souvislosti s jeho intolerancí.
I přes výše uvedená omezení naše sledování potvrzuje význam cyklosporinu v léčbě membranózní nefropatie a ukazuje na jeho účinnost i u pacientů refrakterních na předchozí léčbu chlorambucilem.
MUDr. Martin Janeček
www.vfn.cz
e-mail: mjanecek@utmem.edu
Doručeno do redakce: 13. 5. 2003
Přijato po recenzi: 23. 8. 2004
Zdroje
1. Cattran DC, Appel GB, Hebert LA et al. Cyklosporin in patients with steroidresistant membranous nephropathy: A randomized trial. Kidney Int 2001; 59 : 1484–1490.
2. Cattran DC, Greenwood C, Ritchie S et al. A controlled trial of cyclosporine in patients with progressive membranous nephropathy. Kidney Int 1995; 47 : 1130–1135.
3. Cattran DC, Pei Y, Greenwood CMT et al. Validation of a predictive model of idiopathic membranous nephropathy: Its clinical and research implications. Kidney Int 1997; 51 : 901–907.
4. Fritsche L, Budde K, Färber L et al. Treatment of membranous glomerulopathy with cyclosporin A: how much patience is required? Nephrol Dial Transplant 1999; 14 : 1036–1038.
5. Muirhead N. Management of idiopathic membranous nephropathy. Evidence–based recommendations. Kidney Int 1999; 70(Suppl): S47–S55.
6. Pei Y, Cattran D, Greenwood C. Predicting chronic renal insufficiency in idiopathic membranous glomerulonephritis. Kidney Int 1997; 51 : 901–907.
7. Polenakovic MH, Grcevska L. Treatment and Long Term Follow-Up of Patients With Stage II to III Idiopathic Membranous Nephropathy. Am J Kidney Dis 1999; 34 : 911–917.
8. Ponticelli C, Zucchelli P, Passerini P et al. Methylprednisolone plus chlorambucil as compared with methylprednisolone alone for the treatment of idiopathic membranous nephropathy. N Engl J Med 1992; 327 : 599–603.
9. Rostoker G, Belghiti D, Maadi A et al. Long-Term Cyclosporin A Therapy for Severe Idiopathic Membranous Nephropathy. Nephron 1993; 63 : 335–341.
10. Schück O, Tesař V, Teplan V et al. Klinická nefrologie. Praha: Medprint 1995.
11. Teplan V. Měření glomerulární filtrace – komentář. Medicína po promoci 2002; 3 : 46–49.
12. Zvárová J. Základy statistiky pro biomedicínské obory. Praha: Karolinum 1998.
Štítky
Diabetológia Endokrinológia Interné lekárstvo
Článok vyšiel v časopiseVnitřní lékařství
Najčítanejšie tento týždeň
2005 Číslo 5- Parazitičtí červi v terapii Crohnovy choroby a dalších zánětlivých autoimunitních onemocnění
- Intermitentní hladovění v prevenci a léčbě chorob
- Statinová intolerance
- Genetický podklad a screening familiární hypercholesterolémie
- Metabolit živočišné stravy produkovaný střevní mikroflórou zvyšuje riziko závažných kardiovaskulárních příhod
-
Všetky články tohto čísla
- Katetrová ablace atrioventrikulární nodální reentry tachykardie
- Prodloužené podávání nízkomolekulárních heparinů
- Genetické testy v predikci toxicity chemoterapie – první krok nové éry onkoterapie
- Normoglykemie – terapeutický cíl pro diabetiky (i nediabetiky) v kritickém stavu
- Obezita, spánková apnoe a erektilní dysfunkce: tři vrcholy jednoho trojúhelníku?
- Naše zkušenosti s léčbou membranózní nefropatie cyklosporinem
- Akútna myokarditída, výskyt, diagnostika a liečba v spádovej nemocnici
- Prevence žilní trombózy a plicní embolie na interním oddělení
- Příčina klinických projevů chronické žilní nedostatečnosti u pacientů s nadváhou a obezitou
- Urgentní endoskopická papilosfinkterotomie u osob starších 70 let
- Prietok cez portálnu vénu a kongestívne poškodenie pečene u chorých s pokročilým srdcovým zlyhávaním
- Katetrová ablace atrioventrikulární nodální reentry tachykardie (neinvazivní možnosti diagnostiky, okamžité a jednoroční výsledky sledování skupiny 40 nemocných s provedenou radiofrekvenční ablací v roce 2002)
- Vazospastická angina pectoris – patogeneza, diagnostika a léčba
- Prodloužené podávání nízkomolekulárních heparinů v prevenci pooperační trombózy
- Genetické testy v predikcii účinnosti a toxicity chemoterapie u onkologických pacientov
- Pneumologická problematika pacientů s diabetes mellitus
- Obstrukční spánková apnoe, hypertenze a erektilní dysfunkce
- Lokalizace zdroje recidivujícího krvácení v tenkém střevě u hemoragické hereditární teleangiektazie pomocí scintigrafie s in vivo označenými erytrocyty pomocí 99mTc−pertechnetátu
- Systémová AL−amyloidóza s dominující klinickou manifestací v trávicím traktu
- Primář MUDr. Petr Svačina jubilující
- XXIV. dny mladých internistů, Olomouc 26.–27. 5. 2005 – gastroenterologie
- XXIV. dny mladých internistů, Olomouc 26.–27. 5. 2005 – hematologie
- XXIV. dny mladých internistů, Olomouc 26.–27. 5. 2005 – kardiologie
- XXIV. dny mladých internistů, Olomouc 26.–27. 5. 2005 – nefrologie
- XXIV. dny mladých internistů, Olomouc 26.–27. 5. 2005 – poruchy metabolizmu, endokrinologie, diabetes mellitus
- XXIV. dny mladých internistů, Olomouc 26.–27. 5. 2005 – revmatologie
- XXIV. dny mladých internistů, Olomouc 26.–27. 5. 2005 – varia
- Vnitřní lékařství
- Archív čísel
- Aktuálne číslo
- Iba online
- Informácie o časopise
Najčítanejšie v tomto čísle- Akútna myokarditída, výskyt, diagnostika a liečba v spádovej nemocnici
- Vazospastická angina pectoris – patogeneza, diagnostika a léčba
- Naše zkušenosti s léčbou membranózní nefropatie cyklosporinem
- Pneumologická problematika pacientů s diabetes mellitus
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



