-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Vliv saturace jódem na výskyt tyreopatií ve vybraných regionech u dospělé populace České republiky
Influence of jodine saturation on thyreopathy incidence in selected regions of the Czech Republic
Thyreopathy – a disorder of thyroid gland – is, together with diabetes, one of the most common endocrine diseases and, similarly to other endocrinopathies, higher prevalence is seen in women than in men. When eliminating iodine deficiency, it should to be taken into account that the mean ioduria in the general population reaches 100 – 200 μg/ l, just 1.3% of the population does not reach ioduria of 50 μg/ l and the prevalence of goitre in school children declines below 5%. The 1991 and1997 period was a period of slight iodine deficiency (ioduria < 100 µg/ l) and was followed, between 1998 and 2006, by a period of optimum iodine saturation (ioduria > 100 µg/ l). Median ioduria observed over one year follow up differed in different age groups, highest values were seen in the 18 – 35 age group and declined with age. Median iodinuria depended on the year of follow up, age and gender (p < 0.0000). Thyroid gland hypofunction was more frequent in women and ioduria levels > 100 µg/ l, thyroid gland hyperfunction was also more frequent in women but with ioduria levels < 100 µg/ l. Hypofunction, subclinical hypofunction, hyperfunction and subclinical hyperfunction were more frequent in women. Of unexplained laboratory findings, isolated hypothyroxinemia was more frequent in women and isolated hyperthyroxinemia was more frequent in men. Euthyreosis was more frequent in men than women.
Key words:
adult population – ioduria – thyreopathy – goiter
Autoři: M. Dvořáková; M. Hill; J. Čeřovská; R. Bílek; P. Hoskovcová; V. Zamrazil
Působiště autorů: Endokrinologický ústav Praha, ředitel doc. MU Dr. Vojtěch Hainer, CSc.
Vyšlo v časopise: Vnitř Lék 2010; 56(12): 1262-1270
Kategorie: 80. narozeniny prof. MUDr. RNDr. Luboslava Stárky, DrSc., bývalého ředitele Endokrinologického ústavu Praha
Souhrn
Onemocnění štítné žlázy – tyreopatie – patří mezi nejčastější endokrinní onemocnění spolu s diabetem a platí pro ně, podobně jako u jiných endokrinopatií, vyšší prevalence u žen než u mužů. Pro odstranění jodového deficitu platí, že průměrná jodurie u běžné populace dosahuje 100 – 200 μg/ l, pouze u 1,3 % populace nedosahuje jodurie 50 μg/ l a prevalence strumy u školních dětí klesne pod 5 %. Období let 1991 – 1997 bylo obdobím mírného deficitu jodu (jodurie < 100 µg/ l) a 2. období let 1998 – 2006 optimální saturace jodem (jodurie > 100 µg/ l). Mediány jodurie sledované v jednotlivých věkových kategoriích v rámci jednoho sledovaného roku se liší, nejvyšších hodnost dosahují převážně u věkové kategorie 18 – 35 let, se stoupajícím věkem klesá. Medián jodurie závisí na roku sledování, věku a pohlaví (p < 0,0000). Častější výskyt hypofunkce štítné žlázy byl pozorován u žen a u hladin jodurie > 100 µg/ l, častější výskyt hyperfunkce štítné žlázy byl pozorován také u žen a naopak u hladin jodurie < 100 µg/ l. Výskyt hypofunkce, subklinické hypofunkce, hyperfunkce a subklinické hyperfunkce byl častější u žen. Z neobjasněných laboratorních nálezů byl nález izolované hypotyroxinemie častější u žen, výskyt izolované hypertyroxinemie byl častější u mužů. Eutyreóza byla častější u mužů než u žen.
Klíčová slova:
dospělá populace – jodurie – tyreopatie – strumaÚvod
Dosud nebylo provedeno epidemiologické zmapování výskytu tyreopatií u naší populace a sledování jejich dynamiky v závislosti na změně stavu jodového zásobení. Systematickým epidemiologickým průzkumem od 90. let minulého století až do roku 2006 se podařilo získat velké množství dat o stavu naší populace z hlediska saturace jodem a onemocnění štítné žlázy. Průzkum zahrnoval náhodný výběr probandů z registru České republiky, dotazníkové vyšetření rodinné, osobní anamnézy, nutričního stavu, dietních návyků, léčby, celkové klinické vyšetření včetně lokálního vyšetření krku, sonografické vyšetření štítné žlázy, antropometrické vyšetření, stanovení jodurie a laboratorní vyšetření funkčních parametrů štítné žlázy včetně protilátek proti jednotlivým antigenům štítné žlázy [1,2].
Tyreopatie patří spolu s diabetem mezi nejčastější endokrinní onemocnění a zaplňují více než 80 % činnosti endokrinologických pracovišť v České republice. Podle odhadu založeného na nesystematických epidemiologických sledováních u nás postihují asi 5 % obyvatelstva, jejich výskyt se liší, u některých věkových skupin je několikanásobně vyšší než u jiných.
Pro onemocnění štítné žlázy, podobně jako pro řadu dalších tyreopatií, platí vyšší prevalence u žen než u mužů. Etiologie tyreopatií je velice pestrá od geneticky podmíněných onemocnění v důsledku vývojové vady až po poškození vnějšími nebo vnitřními vlivy, jako jsou chemické a fyzikální noxy, nutriční vlivy, deficit jodu, léky, traumata, infekce, autoimunitní onemocnění, krvácení, iatrogenní vlivy nebo nádorové bujení. Tyto příčiny způsobují různé klinické projevy od změny velikosti štítné žlázy až k její porušené funkci, vyžadující další terapii a dispenzarizaci.
Trvalým monitorováním epidemiologické situace pracovníky Endokrinologického ústavu, interdisciplinární spoluprací koordinovanou Regionální komisí řešení jodového deficitu při SZÚ a průběžným vyhodnocováním účinnosti přijatých opatření došlo ke zlepšení jodového zásobování naší populace [3,4]. Opakovaná vyšetření populace po změně saturace jodem v naší republice mají velký význam, neboť podobné údaje z Evropy chybí [5]. Kritéria hodnocení závažnosti jodového deficitu, stejně jako kritéria jeho úspěšného zvládnutí, jsou hodnoty jodurie a objemu štítné žlázy podle WHO/ UNICEF/ ICCIDD [6]. Pro odstranění jodového deficitu platí, že průměrná jodurie u běžné populace dosahuje 100 – 200 μg/ l, pouze u 1,3 % populace nedosahuje jodurie 50 μg/ l a prevalence strumy u školních dětí klesne pod 5 %.
Česká republika svým geografickým umístěním patřila mezi země s historií jodového deficitu. Od roku 2002 se řadíme mezi několik států v Evropě se zvládnutým jodovým deficitem [7 – 9].
V současné době je v Evropě podle hlášených dat ICCIDD u 52,3 % populace jodurie v pásmu nedostatečného přísunu jodu (jodurie < 100 µg/ l). Celosvětově jsou spolehlivá data hlášena pouze z 41 zemí (30 % populace). Denně se rodí 120 000 dětí v jodovém deficitu. Posledních 10 let (1996 – 2006) se rychlost úpravy jodurie zpomaluje (ICCIDD, Lipsko 2007).
Je známo, že v oblastech s dlouhodobým nedostatkem jodu se po zvýšení jeho přívodu zvyšuje výskyt hyperfunkce štítné žlázy u osob s tyreoidální autonomií [10]. Ve studii provedené Mostbeckem et al prokázali autoři na více než 414 000 obyvatelích v letech 1987 – 1995 zvýšený výskyt hypertyreóz po zvýšení jodace soli z 10 mg jodu/ kg na 20 mg jodu/ kg [11]. Existují klinická pozorování, že jod v nadbytku může zvyšovat incidenci hypotyreózy [12], hypertyreózy [13] a již existující autoimunitní proces se může manifestovat [14]. Žádná studie zatím bezpečně neprokázala vyvolání autoimunitního procesu ve štítné žláze po nadbytku jodu. Usuzuje se, že nadbytek jodu spíše aktivuje již přítomný latentní autoimunitní proces.
Ke konci 90. let minulého století existoval lehký nedostatek jodu ve 32 evropských zemích. Nejvíc byly postiženy země východní Evropy a centrální Asie [6,15]. Na základě údajů z preventivních vyšetření obsahu jodu v moči se dnes Česká republika oficiálně řadí mezi nemnoho zemí s odstraněným deficitem jodu. V České republice jsou po roce 2000 střední hodnoty jodurie 110 – 250 μg/ l, vyšší u dětí než u dospělých a u mužů a chlapců frekventovanější než u žen a dívek. Zkušenosti ze zemí, kde byl jodový deficit již vyřešen, jako je např. Švédsko [16,17], ukazují, že se v současné době začíná opět objevovat mírný jodový deficit – zejména u žen [18].
Rakouské studie ukázaly [19], že po odstranění deficitu jodu zůstal výskyt strumy vysoký u dospělých, kteří dříve žili v oblasti s nedostatkem jodu (21,1 % mužů a 34,4 % žen). V minulosti vzniklá zvětšená štítná žláza nebyla schopna regrese ani při současné dobré saturaci jodem [20].
Cíle
Zjistit výskyt nejčastějších tyreopatií: zvětšené štítné žlázy, hypofunkce, subklinické hypofunkce, hyperfunkce, subklinické hyperfunkce a autoimunitních tyreopatií u dospělé populace ve věku 18 – 65 let ve vybraných regionech České republiky v závislosti na jodovém zásobení obyvatel jednotlivých regionů.
Určit dynamiku změn sonografického nálezu štítné žlázy ve 3 vybraných okresech České republiky po 5 letech v závislosti na jodovém zásobení populace.
Soubor
Celkem bylo ve vybraných 11 oblastech České republiky na základě doporučení ICCIDD (obr. 1) vyšetřeno 3 227 dospělých osob (1 294 mužů a 1 933 žen ) ve věku 18 – 65 let. Tento soubor byl základním souborem pro plnění výše uvedených vytyčených cílů.
Obr. 1. Mapa – 11 oblastí v České republice. 4 094 dospělých osob (1 603 mužů + 2 491 žen). 
Z 11 vyšetřovaných oblastí bylo ve 3 vybraných oblastech (Příbram, Jablonec nad Nisou, Žďár nad Sázavou) epidemiologické šetření provedeno 2krát s odstupem 5 let od prvního průzkumu, a to s jinými respondenty. Celkem bylo náhodným výběrem v těchto 3 oblastech při prvním průzkumu vyšetřeno 909 dospělých (340 mužů a 569 žen), po 5 letech 807 dospělých (286 mužů a 521 žen). Soubor byl získán náhodným výběrem z centrálního registru obyvatelstva České republiky. Kritériem výběru byla příslušnost k věkové skupině a trvalé bydliště v regionu. U některých dospělých se nepodařilo vyšetřit kompletně všechny sledované parametry, proto se jednotlivé soubory sestavené pro sledování vytyčených cílů vzájemně liší počtem osob. Muži i ženy byli rozděleni do 3 věkových kategorií: 18 – 35 let, 36 – 49 let a 50 – 65 let.
K posouzení dynamiky změn sonografického nálezu štítné žlázy v závislosti na jodovém zásobení populace byly vybrány 3 okresy České republiky: Jablonec nad Nisou, Příbram a Žďár nad Sázavou, ve kterých byl proveden epidemiologický průzkum podruhé s odstupem 5 let od prvního a byl zaměřený na dynamiku změn jodového zásobení populace a dynamiku změn výskytu strumy u dospělé populace. Kritéria výběru byla stejná jako u prvního vyšetření (tab. 1 a 2).
Tab. 1. Frekvence výskytu tyreopatií u dospělých podle hladin jodurie (n = 3 222). 
Tab. 2. Frekvence výskytu tyreopatií v letech 1991– 2002 u mužů a žen v 11 oblastech České republiky (n = 3 227). 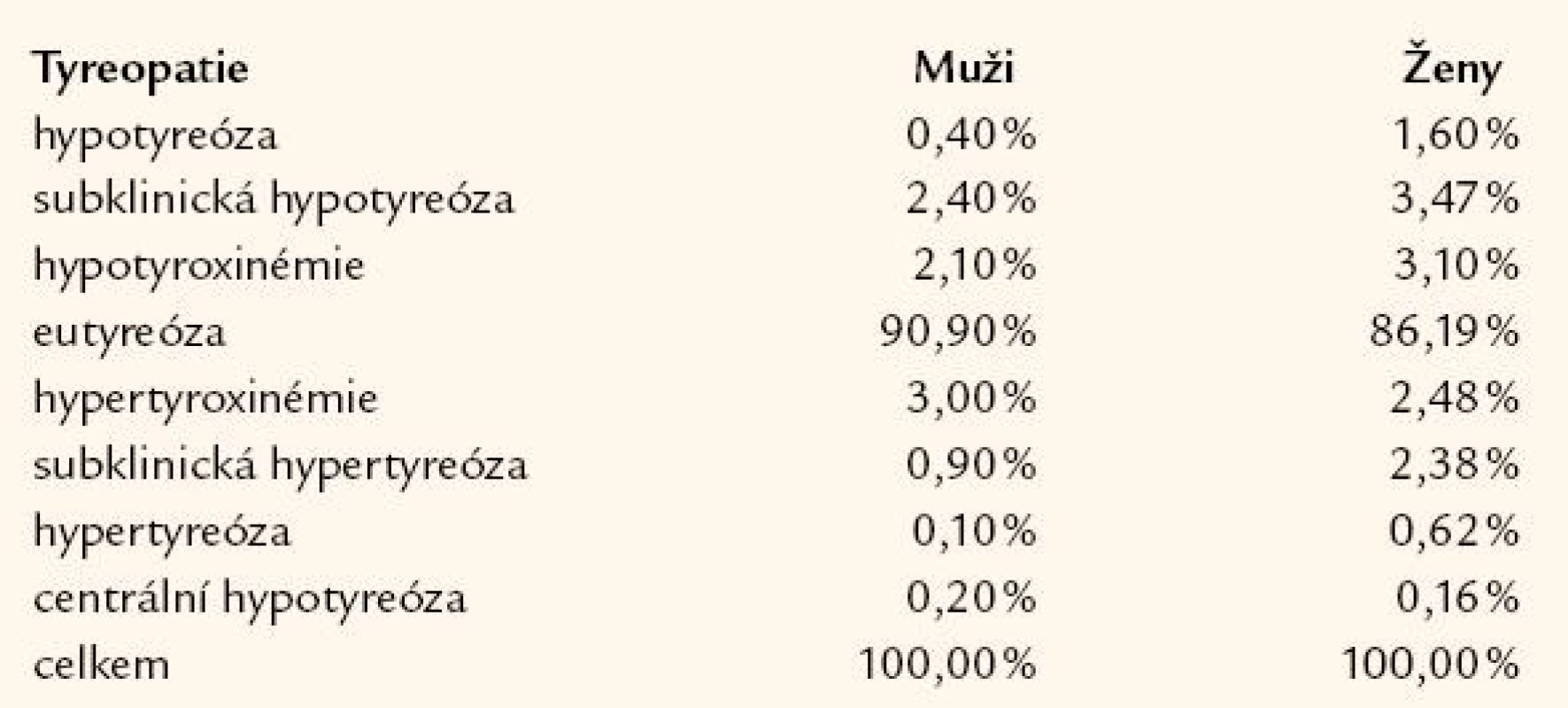
Metodika
Vyšetření TSH bylo měřeno komerčně dostupnou metodou nekompetitivní imunoelectrochemiluminiscence (normální rozmezí 0,17 – 4,2 mIU/ l). Intra a inter assay koeficient variace (CV) metody byl 2,1 % a 3,3 %. Oba hormony fT3 a fT4 byly měřeny komerčně dostupnou kompetitivní imunoelectrochemiluminiscencí [normální rozmezí 2,5 – 9,3 pmol/ l (fT3) nebo 11,8 – 24,6 pmol/ l (fT4)]. Intra assay koeficient variace byl 2,5 % (fT3) a 2,9 % (fT4), inter assay koeficient variace byl 4,7 % (fT3) a 6,6 % (fT4).
Vyšetření jodurie
Podle doporučení ICCIDD [21] bylo vyšetření hladiny jodurie provedeno ve vzorku ranní moče – tento postup se v předchozích epidemiologických sledováních osvědčil lépe než vyšetřování jodurie ve 24hodinovém vzorku moče (chyby při sběru) a oproti náhodně odebranému vzorku během dne. Noční vzorek zahrnuje delší období bez výkyvu aktivity a příjmu potravy. Pro stanovení jodurie byla používána naše laboratorní spektrofotometrická metoda založená na Sandell Kolthoffově reakci po předchozí mineralizaci vzorků moče suchou cestou pomocí alkalického tavení. Stanovení pak bylo provedeno na spektrofotometru Helios Alfa, vlnová délka 430 nm [22].
Dysfunkce štítné žlázy
Hypotyreóza je komplex onemocnění s různou etiopatogenezí charakterizovaný nedostatkem hormonů štítné žlázy v krevním oběhu a typickými klinickými projevy [23], laboratorně je charakterizována jako současné zvýšení TSH nad horní hranicí referenčního rozmezí a snížení fT4 pod dolní hranicí referenčního rozmezí. Odlišnou situací je syndrom nízkého T3, který je projevem odlišné periferní dejodace a dalších metabolických změn při běžných chorobách (infarkt myokardu, sepse, vážný úraz), ale i při radikální redukční dietě.
Hypertyreóza je charakterizována zvýšenou sekrecí tyreoidálních hormonů v krvi a současně vyjádřenými klinickými příznaky jako odpovědí periferie na zvýšenou sekreci tyreoidálních hormonů [23]. Laboratorně je hladina tyreoidálních hormonů zvýšená nad horní hranicí referenčního rozmezí a současně zpětnovazebně hladina TSH snížená pod dolní hranicí referenčního rozmezí. Výjimečně může být zvýšená pouze hodnota fT3.
Subklinická hypofunkce nebo hyperfunkce byla definována jako zvýšení či snížení TSH nad a pod pásmo referenčního rozmezí při hladině fT4 v pásmu referenčního rozmezí.
Izolované hypertyroxinemie a hypotyroxinemie jsou neobjasněné abnormální laboratorní nálezy.
Statistika
Při detekci tyreopatií bylo v prvním kroku provedeno u metrických proměnných testování normality distribuce s využitím testů šikmosti, špičatosti, testů shody daného rozdělení s rozdělením gaussovským (Kolmogorovův - Smirnovův test). Distribuce a zejména homogenita byla prověřována diagnostickými grafy jednorozměrných výběrů, jako jsou rozptylový graf, kvantil - kvantilový graf pro normální rozdělení, histogram a graf symetrie. V případě nesymetrie, nehomogenity a nekonstantního rozptýlení, a to jak u vstupních dat, tak i u reziduí, byla při aplikaci příslušných statistických metodik provedena mocninná nebo logaritmická transformace k úpravě směrem k hodnotám tolerovaným příslušnými metodikami. K určení optimální transformace negaussovsky rozdělených proměnných byla použita přímková regrese mezi kvantily normálního rozdělení a skutečného rozdělení dat po transformaci. K ověření homogenity rozptýlení byl použit Fisherův test shody rozptylu nebo Levenův test. V případech distribučních anomálií či výraznějších heterogenit, které nevyplývaly z nesymetrie rozdělení, byly použity robustní neparametrické varianty statistických metodik jako Spearmanovy korelace, Mann Whitneyův nepárový test, Wilcoxonův párový test, Kruskal Wallisův test či Kruňkal Wallisovo vícenásobné porovnávání nebo byla data kategorizována [obvykle do dvou skupin (> medián a < medián)] a následně zpracována metodikami pro analýzu kategoriálních dat, jako je χ2 test, Fisherův exaktní test.
K hodnocení byl použit statistický software NCSS 2002 od firmy Number Cruncher Statistical systems (Kaysville, UT, USA) a statistický software Statgraphics verze 5.1. firmy Manugistics (Rockville, MD, USA).
Výsledky
Výsledky jodurie z jednotlivých regionů od počátku epidemiologického výzkumu nebyly uspokojivé, průměrné hodnoty nepřesahovaly 100 µg/ l a nacházely se v pásmu mírného deficitu jódu. Teprve od roku 1995 byl zaznamenán zřetelný trend vzestupu jodurie i v dalších následujících letech, ve kterých byly prováděny studie (graf 1). Do roku 1997 byl medián jodurie 97 μg/ l, těsně pod hodnotu 100 μg/ l, která je považována za dolní hranici optimálního přísunu jodu. Od roku 1998 již vzestup mediánu jodurie přesahoval hranici 100 μg/ l a přetrvával do roku 2005. Na základě tohoto vývojového trendu jsme rozdělili sledované období 1991 – 2002 na 2 části: 1. období let 1991 – 1997 je obdobím mírného deficitu jodu (jodurie < 100 µg/ l) a 2. období let 1998 – 2006 je obdobím optimální saturace jodem (jodurie > 100 µg/ l). Mediány jodurie sledované v jednotlivých věkových kategoriích v rámci jednoho sledovaného roku se liší, nejvyšších hodnost dosahují převážně u věkové kategorie 18 – 35 let, se stoupajícím věkem klesá. Medián jodurie závisí na roku sledování, věku a pohlaví (p < 0,0000) (graf 2).
Graf 1. Jodurie u mužů a žen v období 1991– 2002. 11 oblastí České republiky (n = 3 227). 
Graf 2. Jodurie u české dospělé populace ve 3 věkových kategoriích (18– 35 let, 36– 49 let, 50– 65 let) v období 1991– 2002. 
Výskyt poruch funkce štítné žlázy dle laboratorních výsledků v obdobích let 1991 – 1997 a let 1998 – 2002 se měnil v závislosti na změně mediánu jodurie. Se stoupající jodurií došlo ke zvýšení počtu osob s hypofunkcí štítné žlázy a k poklesu osob s hyperfunkcí štítné žlázy.
Častější výskyt hypofunkce štítné žlázy byl pozorován u žen a u hladin jodurie > 100 µg/ l, častější výskyt hyperfunkce štítné žlázy byl pozorován také u žen a naopak u hladin jodurie < 100 µg/ l. Výskyt hypofunkce, subklinické hypofunkce, hyperfunkce a subklinické hyperfunkce byl častější u žen. Z neobjasněných laboratorních nálezů byl nález izolované hypotyroxinemie častější u žen, výskyt izolované hypertyroxinemie byl častější u mužů. Eutyreóza byla častější u mužů než u žen (tab. 1 a 2).
Výskyt strumy (volum štítné žlázy u mužů > 22 ml a u žen > 18 ml) se významně liší u mužů i u žen v jednotlivých letech, ale v rámci jednoho roku nebyla prokázána statistická významnost mezi muži a ženami, s výjimkou roku 1995. Se stoupajícím mediánem jodurií v jednotlivých letech došlo ke snížení výskytu strum u mužů i žen (graf 3).
Graf 3. Výskyt strumy u mužů a žen v letech 1991– 2002 v 11 oblastech České republiky. 
K zjištění dynamiky změn jodurie a výskytu strumy byly vybrány 3 okresy (Jablonec nad Nisou, Příbram, Žďár nad Sázavou), ve kterých proběhlo druhé epidemiologické šetření s odstupem 5 let od prvního.
Změny hladin jodurie byly nejvyšší v Jablonci nad Nisou, kde byl zaznamenán vzestupný trend průměrné jodurie ze 102 µg/ l (rok 1999) na 147 µg/ l v roce 2004. V Příbrami byla v roce 2000 průměrná jodurie 123 µg/ l, po 5 letech nedošlo ke změně, podobná situace byla i ve Žďáru nad Sázavou, kde v roce 2002 byla průměrná jodurie 132 µg/ l a v roce 2006 byl zaznamenán nepatrný pokles na 131 µg/ l (graf 4). Trend zvýšení hladin jodurie po 5 letech je dále charakterizován i zvýšením počtu osob s nadměrným příjmem jodu (jodurie > 300 µg/ l). Distribuce jodu v moči probandů ukazovala hlavní vrchol odpovídající hladině 120 µg/ l, ale i zřetelný vrchol v oblasti jodurie odpovídající 250 µg/ l.
Graf 4. Mediány jodurie u dospělých ve 3 oblastech (Jablonec nad Nisou – JN, Příbram – PR, Žďár nad Sázavou – ZNS) a její změny po 5 letech. 
V souvislosti se zvýšením hladin jodurie byl u dospělých ve výše uvedených 3 oblastech zjištěn pokles výskytu strumy. Největší pokles strumy byl prokázán v Jablonci nad Nisou z původních 17,8 % v roce 1999 na 9,9 % v roce 2004 korespondující s nejvyšším zvýšením jodurie. V Příbrami a Žďáru nad Sázavou, kde nebyla zjištěna žádná dynamika změn, došlo přesto k poklesu výskytu strumy, a to v Příbrami z 13,4 % v roce 2000 na 10 % v roce 2005, ve Žďáru nad Sázavou z 12,3 % v roce 2002 na 9,0 % v roce 2006 (graf 5).
Graf 5. Výskyt strumy u dospělých ve 3 oblastech (Jablonec nad Nisou, Příbram, Žďár nad Sázavou) a změny výskytu po 5 letech. 
Diskuze
Jód spolu s TSH patří mezi hlavní fyziologické regulátory funkce a objemu štítné žlázy [24]. Bílek et al prokázal u souboru 5 263 dospělých jedinců pokles TSH, zvýšení průměrných hodnot tyreoglobulinu (TG) a zvýšení fT4 se vzrůstajícím deficitem jodu [3], což souvisí se zvýšením aktivity štítné žlázy při deficitu jodu [25]. Koncentrace fT3 nekorelovaly s koncentrací jodu v moči, proto jsme tento parametr v našem souboru nehodnotili. Veškeré změny hodnot jednotlivých hormonů štítné žlázy i tyreoglobulinu se pohybovaly v referenčních rozmezích.
Vzestup hladin jodurií od roku 1995 do pásma optimální saturace jodem, zaznamenané až od roku 1998, a narůstající trend vzestupu hladin jodurií i do pásma s nadměrným příjmem jodu od roku 2004 byl zapříčiněn již probíhajícím plněním celého komplexu opatření k zlepšení jodového zásobení a též díky včasnému vyhodnocování dílčích výsledků z jednotlivých oblastí. Z těchto příznivých skutečností ale vyplývá určitá míra rizika při živelném obohacování potravinářských výrobků jodem, neboť tato skutečnost časem povede k druhému extrému, než který jsme zaznamenali na počátku epidemiologického výzkumu, a to k nadměrnému přívodu jodu, jak jsme zachytili opakovaně v Jablonci nad Nisou (rok 2004) a v Příbrami (rok 2005) po 5 letech od prvních průzkumů. Vzestupem průměrné jodurie ze 102 µg/ l v Jablonci nad Nisou (rok 1999) na 147 µg/ l v roce 2004 došlo k výrazným změnám v distribuci jednotlivých kategorií jodurie, po 5 letech poprvé byl zaznamenán výskyt jodurie nad 300 µg/ l. Z počáteční nulové frekvence této abnormálně vysoké jodurie došlo ke zvýšení u 13 – 18 % osob. V kategorii optimálních hodnot jodurie (100 – 299 µg/ l) nedošlo u dospělých v Jablonci nad Nisou k žádným změnám, zatímco v Příbrami došlo k snížení frekvence dospělých v této kategorii z 75 % na 53 %. K podobným výsledkům došel ve studii Cadwell v rámci studie National Health and Nutrition Examination Survey (NHANES) [26]. Prevalence dysfunkcí štítné žlázy v jednotlivých letech se měnila, pomalu se zvyšoval počet hypotyreóz a subklinických hypotyreóz, více u žen než u mužů. Výskyt hypertyreóz se u žen neměnil, výskyt subklinických hypertyreóz se u žen se od roku 1999 snižoval.
V řadě epidemiologických studií se prevalence dysfunkce štítné žlázy pohybovala v širokém pásmu 0,6 – 10,3 % s tendencí vzestupu výskytu hlavně u starší populace až na 7 – 26 %. V četných studiích se prevalence subklinických hypotyreóz dosti liší, jak dokazuje studie u milánské populace s nálezem subklinické hypotyreózy 3,4 % u mužů a 6,1 % u žen [27] a 1,9 % u mužů a 7,6 % žen v oblasti Leidenu [28]. Rozsáhlá podstudie post MONICA z roku 2000 u české populace prokázala v 9 okresech subklinickou hypotyreózu ve 2,2 % u mužů a v 5,6 % u žen, manifestní hypotyreózu prokázala u 0,4 % u mužů a 1,8 % u žen [29]. V epidemiologické studii plzeňské populace z roku 2003 Mayer zjistil prevalenci hypotyreózy u 10,3 % populace (13,8 % u žen a 6,8 % u mužů), vyšší výskyt subklinické hypotyreózy u žen v 8 % vs 3% u mužů, ale ani výskyt manifestní hypotyreózy nebyl zanedbatelný: 3,8 % u mužů a 5,8 % u žen [30]. Hrbková prokázala prevalenci klinické i manifestní hypofunkce u západočeské populace ve 4,9 % u mužů a 14,7 % u žen [31]. Tato data plzeňské populace poukazují na podobnou prevalenci subklinické hypotyreózy jako u populace České republiky, ale vyšší výskyt manifestní hypotyreózy, která může znamenat velmi závažný zdravotní problém.
Subklinická hypertyreóza byla nalezena u 6,2 % mužů a u 8,3 % žen, manifestní hypertyreóza byla nalezena pouze u žen v 1,3 %.
Z našich výsledků byla manifestní hypotyreóza u žen v 1,6 %, u mužů v 0,39 %, subklinická hypotyreóza u žen v 3,47 % a u mužů v 2,4 %, izolovaná hypotyroxinemie u žen v 3,1 % a u mužů v 2,09 %, izolovaná hypertyroxinemie u žen v 2,48 % a u mužů v 3,01 %, subklinická hypertyreóza u žen v 2,38 % a u mužů v 0,93 %, manifestní hypertyreóza u žen v 0,62 % a u mužů v 0,08 %, eutyreóza u žen v 86,19 % a u mužů v 90,96 %. Výskyt současného nálezu centrální i periferní hypotyreózy byl u žen i u mužů prakticky stejný, 0,16 % vs 0,15 %.
Frekvence výskytu manifestní hypotyreózy, subklinické hypotyreózy, hypotyroxinemie, manifestní a subklinické hypertyreózy byla vyšší u žen než u mužů, frekvence výskytu eutyreózy a hypertyroxinemie byla vyšší u mužů.
Naše výsledky se ve výskytu subklinické hypotyreózy téměř shodují z nálezy podstudie post MONICA [29], pouze u žen v našem souboru je výskyt manifestní hypotyreózy nižší. Výskyt subklinické hypertyreózy u mužů a žen a hypertyreózy u žen je v našem souboru nižší, v souboru mužů je výskyt manifestní hypertyreózy vyšší.
Z těchto studií vyplývá značná rozdílnost v prevalenci distribuce hypotyreózy v závislosti na pohlaví, věku a geografických podmínkách, zřejmě v důsledku rozdílného jodového zásobení, což potvrzují i naše výsledky ve srovnání se zahraničními studiemi [27,28]. Příliš velký přísun jodu zvyšuje incidenci jodem indukované hypotyreózy [12], hypertyreózy a autoimunitních onemocnění [13]. Naše výsledky ukazují v souvislosti se zlepšením jodového zásobování naší populace na trend ve vzestupu výskytu manifestních i subklinických hypotyreóz v souvislosti se zvyšováním hladin jodurie (tab. 1). Do roku 1997 byl u vyšetřované populace medián jodurie < 100 µg/ l, výskyt manifestní hypotyreózy byl 0,51% a výskyt subklinické hypotyreózy byl 2,89 %, zatímco od roku 1998 byl medián jodurie > 100 µg/ l, výskyt manifestní hypotyreózy byl 2,08 % (4krát vyšší) a výskyt subklinické hypotyreózy byl 3,29 %.
Výsledky dynamiky změn ve 3 oblastech vyšetřených po 5 letech dokazují, že jsme zaznamenali vzestup hypotyreóz a subklinických hypotyreóz, zatímco prevalence hypertyreóz a subklinických hypertyreóz naopak s rostoucí jodurií klesala.
Poměrně početné skupiny neobjasněných laboratorních nálezů snížené nebo zvýšené hladiny fT4 při normální hladině TSH – izolované hypotyroxinemie a izolované hypertyroxinemie se měnily v závislosti na stoupající jodurii. Do roku 1997 byl výskyt hypotyroxinemie 0,76 %, hypertyroxinemie 4,26 %, po roce 1998 byl výskyt hypotyroxinemie již vyšší: 5,77 %, hypertyroxinemie nižší: 0,24 %.
Zlepšením jodového zásobení klesl výskyt strumy s odstupem 5 let v oblasti Jablonce nad Nisou, zatímco v Příbrami a ve Žďáru nad Sázavou poklesl výskyt strumy také, ale jodové zásobení vyšetřovaných zůstalo na stejné úrovni před i po 5 letech. Toto zlepšení může být i vlivem jiných nutričních vlivů, které jsme podrobně nezkoumali.
Závěry
Nedostatečný obsah jodu v přirozeném prostředí postihuje většinu území České republiky. Klinické projevy jodopenie byly v minulosti závažné a regionálně rozdělené. Saturace jedlé soli jodem, zahájená v 50. letech minulého století po extenzivním epidemiologickém průzkumu vedla k výraznému zlepšení saturace. Další komplexní zlepšení jodové profylaxe v polovině 90. let 20. století vedlo k úpravě saturace jodem dle kritérií ICCIDD/ WHO.
Plošné vyřešení jodového deficitu ale neznamená kompletní a definitivní řešení. Nadále je nutno věnovat zvýšenou pozornost rizikovým skupinám (těhotné a kojící ženy, osoby s nutností restrikce solení atd.). Je nezbytné pokračovat ve zdravotnické výchově obyvatel zaměřené na zvýšený přívod jodu z dalších zdrojů stravy (např. mořské produkty, mléko) a regulovat přísun jodu v „optimálním“ rozmezí.
Jodový deficit je v současné době v České republice dle mezinárodních kritérií kompenzován. Zdařilo se to díky interdisciplinární spolupráci koordinované Komise pro řešení jodového deficitu při Státním zdravotním ústavu.
Vzhledem ke změnám životního stylu a zdravotního stavu populace je nadále nutný trvalý monitoring a včasné řešení zjištěných problémů.
Se zlepšením jodového zásobování naší populace je nutno sledovat možná rizika nadměrně zvýšeného přívodu jodu, hlavně ve vztahu ke stoupající prevalenci autoimunitních tyreopatií, neboť se objevuje trend ve vzestupu výskytu manifestních i subklinických hypotyreóz, pravděpodobně v souvislosti se zvyšováním hladin jodurie.
Porovnáním dynamiky výskytu strumyu dospělé populace ve 3 stejných okresech České republiky s odstupem 5 let jsme prokázali snížení výskytu strumy jednak při nezměněných hladinách jodurie, ale i při zvýšení hodnot jodurií v důsledku zlepšení jodového zásobení naší populace.
Práce byla podpořena grantem IGA MZ ČR NS/ 9837 - 4.
Seznam použitých zkratek
fT3 – volný trijodotyronin
fT4 – volný tyroxin
ICCIDD – International Commitee for Control of Iodine Deficiency Disorders
IRMA – imunoradiometrická metoda (titrace)
RIA – radioimunoanalýza
TG – tyreoglobulin
TgAb – protilátky proti tyreoglobulinu
TPOAb – protilátky proti tyreoidální peroxidáze
TSH – tyreotropin
TT3 – celkový trijodotyronin
TT4 – celkový tyroxin
UNICEF – United Nations Children’s Found
WHO – World Health Organization
MU Dr. Marcela Dvořáková, Ph.D.
www.endo.cz
e mail: mdvorakova@endo.czDoručeno do redakce: 2. 9. 2010
Zdroje
1. Dvořáková M, Bílek R, Čeřovská J et al. The volumes of the thyroid gland in adults aged 18 – 65 years in the Czech Republic ‑ determination of the norms. Vnitř Lék 2006; 52 : 57 – 63.
2. Dvořáková M, Hill M, Čeřovská J et al. Is decreased thyroid echogenity a good indicator of thyroid autoimmune disorder? Vnitř Lék 2006; 52 : 900 – 905.
3. Bílek R, Čeřovská J. Iodine and thyroid hormones. Vnitř Lék 2006; 52 : 881 – 886.
4. Bílek R, Zamrazil V. Thyreoglobulin as Indicator of Iodine Intake. In: Preedy VR, Burrow GN, Watson R (eds). Comprehensive Handbook of Iodine. Oxford: Academic Press 2009 : 55 – 64.
5. Čeřovská J, Bílek R, Zamrazilová H et al. Changes in iodine supply in adult Czech population after iodine deficit eradication and causes. Random study of adults in two regions in the Czech republic with in between period of 5 years. Vnitř Lék 2006; 52 : 858 – 863.
6. Delange F. Iodine deficiency in Europe and its consequences: an update. Eur J Nucl Med Mol Imaging 2002; 29 (Suppl 2): S404 – S416.
7. Zamrazil V, Bílek R, Čeřovská J et al. The elimination of iodine deficiency in the Czech Republic: the steps toward success. Thyroid 2004; 14 : 49 – 56.
8. Zamrazil V, Čeřovská J, Bílek R et al. Evaluation of results of iodine prophylaxis in Czech Republic. Čas Lék Česk 2007; 146 : 262 – 266.
9. Zamrazil V, Bílek R, Čeřovská J et al. Evaluation of Iodine Prophylaxis in the Czech Republic: Changes in Ioduria, Thyroid Status and Autoimmunity. In: Preedy VR, Burrow GN, Watson R (eds). Comprehensive Handbook of Iodine. Oxford: Academic Press 2009 : 835 – 845.
10. Riccabona G, Glatzl J, Platzer S et al. Endemic goiter in Austria‘s youth? Pediatr Padol 1981; 16 : 189 – 194.
11. Mostbeck A, Galvan G, Bauer P et al. The incidence of hyperthyroidism in Austria from 1987 to 1995 before and after an increase in salt iodization in 1990. Eur J Nucl Med 1998; 25 : 367 – 374.
12. Chong W, Shan ZY, Sun W et al. Multivariate analysis of relationships between iodine biological exposure and subclinical thyroid dysfunctions. Chin Med Sci J 2005; 20 : 202 – 205.
13. Li HS, Carayanniotis G. Iodination of tyrosyls in thyroglobulin generates neoantigenic determinants that cause thyroiditis. J Immunol 2006; 176 : 4479 – 4483.
14. Prummel MF, Strieder T, Wiersinga WM. The environment and autoimmune thyroid diseases. Eur J Endocrinol 2004; 150 : 605 – 618.
15. Delange F. Iodine deficiency in Europe. Čas Lék Česk 1995; 134 : 35 – 43.
16. Delange F, Bürgi H. Iodine deficiency disorders in Europe. Bull World Health Organ 1989; 67 : 317 – 325.
17. Gutekunst R, Smolarek H, Hasenpusch U et al. Goitre epidemiology: thyroid volume, iodine excretion, thyroglobulin and thyrotropin in Germany and Sweden. Acta Endocrinol (Copenh) 1986; 112 : 494 – 501.
18. Milakovic M, Berg G, Nyström E et al. Urinary iodine and thyroid volume in a Swedish population. J Intern Med 2004; 255 : 610 – 614.
19. Lind P, Kumnig G, Heinisch M et al. Iodine supplementation in Austria: methods and results. Thyroid 2002; 12 : 903 – 907.
20. Heinisch M, Kumnig G, Asböck D et al. Goiter prevalence and urinary iodide excretion in a formerly iodine ‑ deficient region after introduction of statutory iodization of common salt. Thyroid 2002; 12 : 809 – 814.
21. Dunn JT. Endemic goiter and cretinism: an update on iodine status. J Pediatr Endocrinol Metab 2001; 14 (Suppl 6): 1469 – 1473.
22. Bílek R, Bednář J, Zamrazil V. Spectrophotometric determination of urinary iodine by the Sandell ‑ Kolthoff reaction subsequent to dry alkaline ashing. Results from the Czech Republic in the period 1994 – 2002. Clin Chem Lab Med 2005; 43 : 573 – 580.
23. ZamrazilV, Bednář J, Čeřovská J et al. Iodine status and incidence of thyropathies in the Czech republic. Vnitř Lék 1992; 38 : 837 – 844.
24. Dumont JE, Lamy F, Roger P et al. Physiological and pathological regulation of thyroid cell proliferation and differentiation by thyrotropin and other factors. Physiol Rev 1992; 72 : 667 – 697.
25. Larsen PR, Davies FT, Schlumberger MJ. Thyroid physiology and diagnostic evaluation of patients with thyroid disorders. In: Larsen PR, Kronenberg HM, Melmed S et al (eds). Williams textbook of Endocrinology. 10th ed. Philadelphia: WB Saunders 2003 : 360 – 361.
26. Caldwell KL, Jones R, Hollowell JG. Urinary iodine concentration: United States National Health And Nutrition Examination Survey 2001 – 2002. Thyroid 2005; 15 : 692 – 699.
27. Rivolta G, Cerutti R, Colombo R et al. Prevalence of subclinical hypothyroidism in a population living in the Milan metropolitan area. J Endocrinol Invest 1999; 22 : 693 – 697.
28. Bindels AJ, Westendorp RG, Frölich M et al. The prevalence of subclinical hypothyroidism at different total plasma cholesterol levels in middle aged men and women: a need for case ‑ finding? Clin Endocrinol (Oxf) 1999; 50 : 217 – 220.
29. Cífková R. Tyreopatie a dyslipidemie u reprezentativního vzorku české populace. DMEV 2004; 7 : 13.
30. Mayer O Jr, Simon J, Hrbkova J et al. Epidemiological study of hypothyroidism as cardiovascular risk in population. Čas Lék Česk 2005; 144 : 459 – 465.
31. Hrbkova J, Mayer O Jr. Epidemiologická studie subklinických forem dysfunkce štítné žlázy v plzeňské populaci. DMEV 2002; 5 : 16.
Štítky
Diabetológia Endokrinológia Interné lekárstvo
Článek HIV lipodystrofieČlánek Prof. MU Dr. Ctirad John, DrSc. – doyen českých a slovenských lékařských mikrobiologů a imunologůČlánek Hodnotenie aktivity 11β- hydroxysteroid dehydrogenázy typu 1 u pacientiek s reumatoidnou artritídou
Článok vyšiel v časopiseVnitřní lékařství
Najčítanejšie tento týždeň
2010 Číslo 12- Parazitičtí červi v terapii Crohnovy choroby a dalších zánětlivých autoimunitních onemocnění
- Intermitentní hladovění v prevenci a léčbě chorob
- Rizikové období v léčbě růstovým hormonem: přechod mladých pacientů k lékařům pro dospělé
- Statinová intolerance
- Co dělat při intoleranci statinů?
-
Všetky články tohto čísla
- Markery funkcie endotelu vo včasných štádiách esenciálnej hypertenzie a účinok antihypertenznej terapie
- HIV lipodystrofie
- Postavení metforminu jako antidiabetika první volby
- Plicní forma histiocytózy z Langerhansových buněk – hodnocení aktivity nemoci a léčebné odpovědi pomocí PET‑CT (indexu SUVmax Pulmo/ SUVmax Hepar). Popis vlastních zkušeností a přehled literatury
- Doporučený postup pro indikaci molekulárně genetických vyšetření v rámci diagnostiky trombofilních stavů v žilním systému
- Klinické fórum expertov: Diagnostika a liečba akútnych porfýrií. 11.– 12. júna 2010, Paríž (Francúzsko)
- Prof. MU Dr. Ctirad John, DrSc. – doyen českých a slovenských lékařských mikrobiologů a imunologů
- Marek J et al. Farmakoterapie vnitřních nemocí. 4. zcela přepracované a doplněné vydání. Praha: Grada Publishing 2010. Počet stran 777. ISBN 978- 80- 247- 2639- 7.
- Olejárová M. Biologická léčba v revmatologii. Praha: Mladá fronta 2010. Počet stran 151. ISBN 978- 80- 204- 2281- 1.
- Prof. MU Dr. RNDr. Luboslav Stárka, DrSc., osmdesátníkem
- Vliv saturace jódem na výskyt tyreopatií ve vybraných regionech u dospělé populace České republiky
- Aktivita osi hypotalamus- hypofýza- nadoblička u pacientov s reumatoidnou artritídou
- Hodnotenie aktivity 11β- hydroxysteroid dehydrogenázy typu 1 u pacientiek s reumatoidnou artritídou
- Genetické pozadie nádorov kôry nadobličiek – aktuality
- Imunoendokrinní vztahy u nadledvin
- Extrémně nízké hladiny SHBG jako důsledek polymorfizmu Pro156Leu v genu pro SHBG – kazuistiky dvou žen se syndromem polycystických ovarií
- Genetické pozadie nádorov adrenomedulárneho a extraadrenálneho chromafinného tkaniva – aktuality
- Porodní hmotnost a genetické pozadí rizika diabetes mellitus 2. typu u české populace
- Jodový deficit ve světě i v České republice – současný stav a perspektivy
- Vnitřní lékařství
- Archív čísel
- Aktuálne číslo
- Iba online
- Informácie o časopise
Najčítanejšie v tomto čísle- Extrémně nízké hladiny SHBG jako důsledek polymorfizmu Pro156Leu v genu pro SHBG – kazuistiky dvou žen se syndromem polycystických ovarií
- Plicní forma histiocytózy z Langerhansových buněk – hodnocení aktivity nemoci a léčebné odpovědi pomocí PET‑CT (indexu SUVmax Pulmo/ SUVmax Hepar). Popis vlastních zkušeností a přehled literatury
- Aktivita osi hypotalamus- hypofýza- nadoblička u pacientov s reumatoidnou artritídou
- HIV lipodystrofie
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



