Vitamin D – připomínka známých a přehled méně známých skutečností
Vitamin D – remarks of known and overwiev of new facts
Vitamin D as one of liposolubile vitamins was related to children age and skeleton at the clinical practice until now. There is lot of new information considering rather more complicated connection of vitamin D into many functions of human body during last years. On the other hand we are able to measure the serum level of vitamin D, so we recognized the possibility of long term significantly low levels of vitamin D in tenths percent of population. This review shows actual information about relationsship between vitamin D and organ systems and their disturbances. Long term low level of vitamin D potentiates cognitive deterioration in elderly, influences the mood up to depression appearance. The influence of vitamin D on immunity system and cancerogenesis appears to be of high importance too. From the senior’s independence point of view the relationship between vitamin D and sarcopenia is very important especially in connection with osteoporosis prevention – the way how to reduce the danger of falls and osteoporotic fractures. Autoimmune diseases and diabetes mellitus are mentioned at the end of the review.
Key words:
vitamin D – bone – muscle – sarcopenia – cognitive functions – depression – cancer – autoimmunity – diabetes mellitus
Autori:
H. Matějovská Kubešová 1; J. Tůmová 2; V. Polcarová 1; H. Meluzínová 1
Pôsobisko autorov:
Klinika interní, geriatrie a praktického lékařství Lékařské fakulty MU a FN Brno, pracoviště Bohunice, přednostka prof. MUDr. Hana Matějovská Kubešová, CSc.
1; Oddělení klinické biochemie FN Brno, pracoviště Bohunice, přednosta doc. MUDr. Milan Dastych, CSc., MBA
2
Vyšlo v časopise:
Vnitř Lék 2012; 58(3): 196-201
Kategória:
Přehledné referáty
Súhrn
Vitamin D, jako jeden z liposolubilních vitaminů, byl dosud v klinické praxi vázán na dětský věk a vývoj skeletu. V posledních letech však přicházejí četné nové informace o významně složitějším zapojení vitaminu D do řady pochodů a funkcí lidského organizmu. Současně se zavedením možnosti přímého stanovení sérové hladiny vitaminu D se objevují údaje vypovídající o jeho možné dlouhodobě nedostatečné saturaci u značného procenta populace. Součástí přehledného článku jsou podkapitoly poskytující aktuální informace o vztahu vitaminu D k jednotlivým orgánovým soustavám a k jejich poruchám. Dlouhodobě nízká hladina vitaminu D byla prokázána jako závažný faktor úbytku kognitivních funkcí ve vyšším věku, dále i jako faktor ovlivňující negativním způsobem nálady až po vznik deprese. Jako velmi významný se jeví vitamin D pro podporu imunity, diskutována je i jeho role ve vzniku nádorů. Z hlediska stále důležitějšího zachování soběstačnosti seniorů je významný průkaz role vitaminu D pro funkci svalu a udržení svalové hmoty, tedy v prevenci sarkopenie. V závěru přehledu je zmíněn i vztah vitaminu D ke schopnosti organizmu tolerovat autologní struktury, a tedy k autoimunitním chorobám a k oběma typům diabetes mellitus.
Klíčová slova:
vitamin D – skelet – sval – sarkopenie – kognitivní funkce – deprese – nádorové bujení – autoimunita – diabetes mellitus
Úvod
Vitamin D se řadí ke skupině liposolubilních vitaminů a je přirozeně přítomen v relativně úzkém spektru běžně požívaných součástí stravy. Nejdůležitějším zdrojem vitaminu D je ultrafialová složka UVB slunečního záření, která stimuluje v kůži syntézu vitaminu D. Vitamin D pocházející ze stravy či syntetizovaný v kůži je biologicky inertní cholekalciferol, který prochází dalšími 2 procesy hydroxylace, aby se stal aktivním 25-hydroxycholekalciferolem – calcidiol, či 1,25-dihydroxycholekalciferolem – calcitriol. První z těchto procesů probíhá v játrech, druhý v ledvinách [1,2].
Hlavní funkcí vitaminu D je podpora resorpce vápníku ze střeva a udržování adekvátní sérové hladiny vápníku a fosforu jako důležité podmínky růstu kostí a normální mineralizace kostní hmoty. Nověji bylo zjištěno, že vitamin D se podílí na regulaci aktivity kostních buněk v procesu kostní remodelace. Z tohoto pohledu působí nedostatek vitaminu D křivici u dětí a osteomalacii u dospělých, společně s nedostatkem kalcia, a významně urychluje rozvoj osteoporózy se signifikantním nárůstem počtu osteoporotických zlomenin [3].
S prohlubujícími se znalostmi o celulární a subcelulární stavbě a fungování lidského organizmu jsou objevovány mnohé dříve netušené skutečnosti. Vitamin D prokazatelně zasahuje do imunitních procesů, do fungování neuronu, do inzulinové reaktivity, do autoreparace DNA, do procesů proliferace, diferenciace a apoptózy. V mnoha typech tkáňových kultur byla prokázána přítomnost receptorů pro vitamin D, u některých typů dokonce včetně schopnosti konverze na aktivní formy vitaminu D [4].
Vitamin D a současná populace
V posledních několika letech se objevují zprávy o velmi nízké hladině vitaminu D u většiny populace středního zeměpisného pásu, a to bez ohledu na kontinent [5,6]. Jako nejvhodnější pro monitorování metabolizmu vitaminu D je považován 25OH vitamin D3, který reflektuje množství vitaminu přijatého stravou a syntetizovaného kůží a má odpovídající biologický poločas 2–3 týdny; informuje nás o tkáňových zásobách vitaminu D. Kalcitriol – 1,25 (OH)2 vitamin D – není vhodným klinickým indikátorem, protože jeho hladina klesá až ve chvíli, kdy už je deficit v organizmu velmi výrazný [1]. Zdravá populace by měla podle výrobců vyšetřovacích souprav dosahovat sérové hladiny mezi 50–200 nmol/l. National Institute of Health v USA doporučuje dolní hranici normy 37,5 nmol/l a hodnota nižší je považována již za stav, kdy dochází k poruchám procesu kostní remodelace, ale i ostatních pochodů, do nichž vitamin D zasahuje. Názor na tuto kritickou hodnotu se různí, je však prokázáno, že pokles hladiny vitaminu D pod 75 nmol/l vede k vzestupu hladiny parathormonu [2]. Hodnoty nad 500 nmol/l jsou považovány za toxické [4]. Česká populace se podle prvních výsledků testování nachází svou průměrnou hodnotou právě na pomezí 30–40 nmol/l, téměř polovina populace tedy nedosahuje hladiny nutné ke kvalitní remodelaci kosti [6].
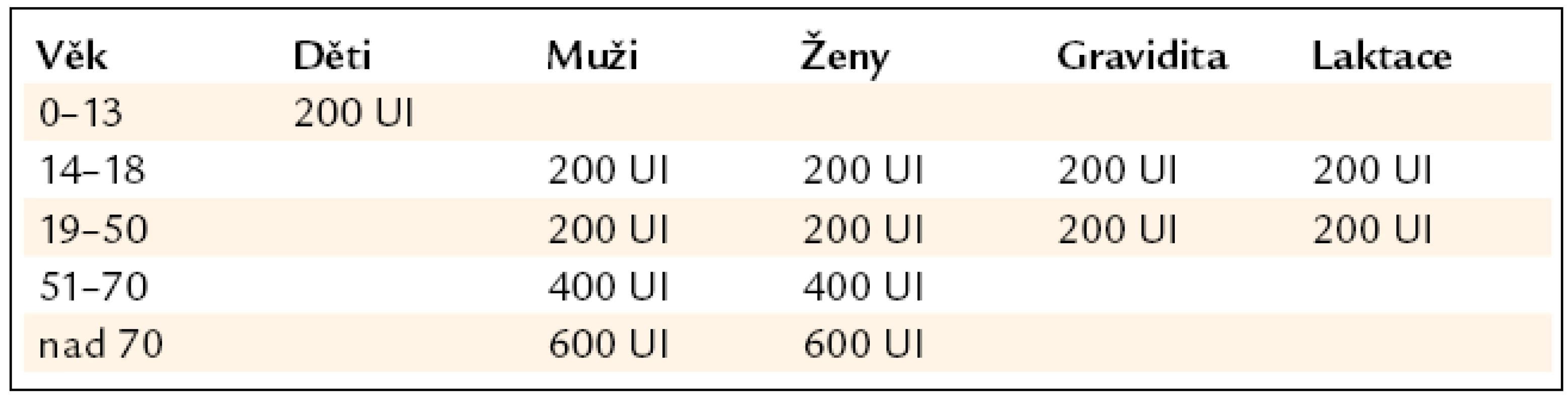
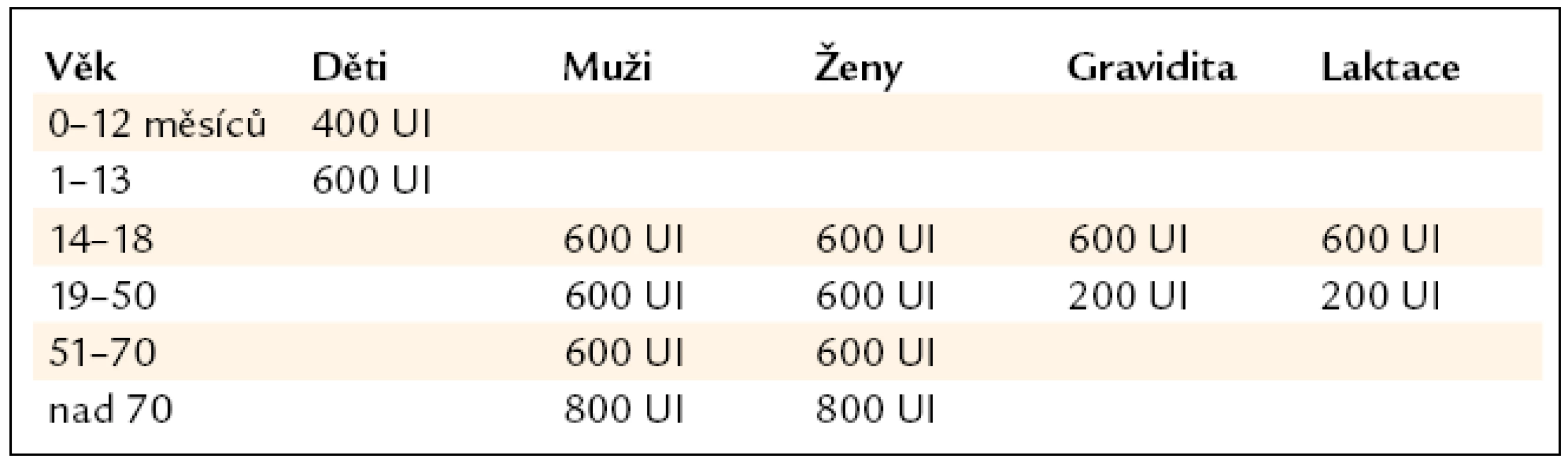
Aktuální doporučení pro denní příjem vitaminu D se liší výrazně od dosud obvyklé praxe, kdy se největší pozornost věnovala příjmu vitaminu D u dětí. V současné době je známo, a mnohé studie to potvrzují, že suplementace vitaminem D a kalciem u starších nemocných v dávce trojnásobné, než je doporučovaná dávka pro dětský věk, má významný pozitivní vliv na snížení počtu pádů a fraktur u postmenopauzálních žen i v seniu, přičemž při nedostatečné sérové hladině lze očekávat vzestup o 1 nmol/l na každých podaných 100 UI vitaminu D [8] – viz tab. 1. Data pro tuto tabulku jsou převzata z doporučení publikovaných National Institute of Health v roce 2010, podle některých autorů mají však být denní udržovací dávky dvojnásobné a dávky léčebné se mají pohybovat okolo 3 000 IU/den [2]. V roce 2011 National Institute of Health aktualizoval doporučení s ohledem na populaci s minimální expozicí slunečnímu záření – tab. 2 [4].
Zdroje vitaminu D
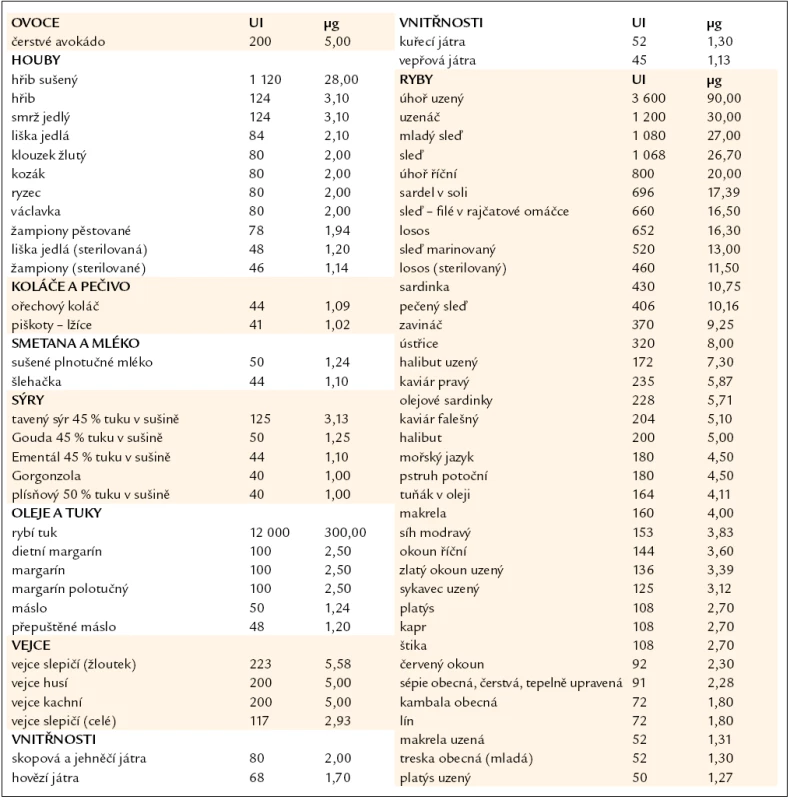
Strava ve složení obvyklém pro českou kuchyni je nedostatečným zdrojem vitaminu D, je dosaženo maximálně poloviny, tedy 200 UI, z doporučované denní dávky 400 UI. Z rybích produktů dostupných na našem trhu obsahuje významná množství vitaminu D losos, makrela a tresčí játra a jejich extrakt [9–11] – tab. 3.
Sluneční záření typu UVB aktivuje vznik cholekalciferolu z prekurzoru vitaminu D 7-dehydrocholesterolu. Zeměpisná šířka, roční doba, denní doba, množství smogu, oblačnosti, obsahu melaninu v kůži a v neposlední řadě užití ochranných filtrů ovlivňují expozici slunečnímu záření a následnou syntézu vitaminu D. Zeměpisná šířka severně od 42° severní šířky znamená nedostatečnou intenzitu záření pro syntézu vitaminu D v období od listopadu do února, v severnějších pásmech činí interval nedostatečné expozice až 6 měsíců v roce. Zatažená obloha snižuje intenzitu záření o 50 %. Použití krémů s ochranným faktorem nad 8 blokuje efektivně UVB složku slunečního záření [1,2].
Důležité je však dilema mezi expozicí slunečnímu záření s cílem zabezpečení dodávky vitaminu D a rizikem karcinogeneze UV záření. Pro zajištění adekvátní hladiny vitaminu D je doporučováno vystavit slunečním paprskům obličej, horní a dolní končetiny nebo záda v intervalu mezi 10.–15. hod na dobu 5–30 min. Bohužel dosud nejsou známa spolehlivá data hodnotící kumulativní celoživotní expozici slunečnímu záření v kontextu nárůstu rizika vzniku kožních malignit.
V posledních letech docházejí opakovaně alarmující výsledky populačních studií referující o desítkách procent populace s nedostačující hladinou vitaminu D. Jedná se zejména o země mírného pásu, a to jak na americkém, tak na evropském kontinentu [5]. Zvláště ohrožené skupiny tvoří senioři se sníženou schopností kožní syntézy a ledvinné hydroxylace vitaminu D, dále lidé s omezenou expozicí slunečnímu záření, lidé s tmavou barvou pleti, lidé s nesnášenlivostí mléčných výrobků, nemocní dlouhodobě dodržující beztukovou dietu, nemocní s malabsorpcí, s extrémní obezitou či po bypassové operaci žaludku [4].
Možné důsledky dlouhodobého deficitu vitaminu D
Vitamin D a kost
Vztah vitaminu D a kostního metabolizmu je již dlouho znám, ale pozornost byla donedávna věnována pouze patologickým stavům mladších věkových skupin – tedy rachitidě u dětí a osteomalacii u dospělých [3]. S prodlužující se střední délkou života se však pozornost obrací i k projevům nedostatku vitaminu D v seniorském věku představovaným především osteoporózou [7].
Mnoha studiemi byla prokázána významná pozitivní závislost kostní denzity a negativní závislost hladiny parathormonu, četnosti fraktur a četnosti pádů na sérové hladině vitaminu D. V řadě studií však nebylo možné přesně diferencovat vliv samotného vitaminu D a vápníku. Vzhledem k seniorské populaci, její soběstačnosti a schopnosti setrvat ve vlastním prostředí je však podstatný pokles četnosti pádů a osteoporotických fraktur při dlouhodobém podávání vitaminu D v dávce přesahující 700 IU/den a kalcia v dávce nad 1 000 mg/den. Na poklesu četnosti pádů se bude jistě podílet i výše zmíněný příznivý vliv vitaminu D na udržení svalové hmoty [8].
Vzhledem k možným nežádoucím kardiovaskulárním účinkům suplementace kalcia při relativně nízkém vlivu na další redukci četnosti zlomenin oproti podávání samotného vitaminu D se objevují v poslední době doporučení upřednostňovat zvýšení dodávky kalcia běžnou stravou, nikoli farmaceutickými preparáty [12].
Vitamin D a sval
Byl prokázán příznivý vliv vitaminu D na udržení a novotvorbu svalové hmoty a zachování svalové síly. Mechanizmus účinku je vysvětlován stimulací fosforylace tyrozinu obsaženého v myoblastech cestou fosfolipázy C, která se podílí na mobilizaci nitrobuněčných zásob kalcia, a dále stimulací proteinkinázy [13].
Úbytek svalové hmoty je jedním z hlavních činitelů ovlivňujících soběstačnost seniorů. Úbytek svalových vláken 2. typu znamená výrazné zvýšení rizika pádů a v kombinaci s přítomnou osteoporózou i zvýšení rizika zlomenin. Podle výsledků australské studie provedené na seniorech žijících ve vlastním prostředí vykazovali jedinci s nízkou sérovou hladinou vitaminu D nižší svalovou hmotu, nižší svalovou sílu a obecně nižší úroveň fyzické aktivity [14]. Vývoj sarkopenie je zásadním způsobem ovlivněn přítomnými souběžnými chorobami a často se překrývá s kachexií. Kromě substituce nízké hladiny vitaminu D svědčí reference z praxe pro možnost využití fyzické cílené zátěže k zachování či obnově svalové síly a obratnosti, zvláště v seniorských institucích, kde byli do programu úspěšně zapojeni i nemocní s Alzheimerovou demencí [15].
Intervenční studie belgických autorů prokázala zvýšení svalové síly, zmnožení svalové hmoty a zvýšení kostní denzity po 6měsíčním podávání vitaminu D v dávce 880 UI/den. Podávání dvojnásobných dávek vitaminu D ani vibrační cvičení (WBV – whole body vibration) však nepřineslo další zlepšení [16].
Vzhledem k závažnosti sarkopenie a možných důsledků ve smyslu zvýšení rizika pádů, ztráty soběstačnosti a významnému zhoršení kvality života se doporučení k prevenci sarkopenie objevila i v oficiálních materiálech americké společnosti ředitelů zdravotnických zařízení. Je doporučováno cvičení v kombinaci silové i vytrvalostní zátěže, adekvátní příjem proteinů a suplementace vitaminu D při jeho snížené sérové hladině [17].
Vitamin D a kognitivní funkce
Již více let probíhají diskuze o neuroprotektivním působení vitaminu D. Jedna ze studií, která se pokusila ověřit vztah mezi hladinou vitaminu D a kognitivním výkonem, ukázala významnou pozitivní závislost docíleného skóre testu Mini Mental State Examination (MMSE) a hladiny vitaminu D [18]. Významný rozdíl v sérových hladinách vitaminu D byl zachycen ve studii porovnávající nemocné s Parkinsonovou nemocí, Alzheimerovou demencí a kontrolním souborem. Ve skupině s Parkinsonovou chorobou bylo významně více nemocných s nízkou hladinou vitaminu D a také průměrná hladina v této skupině byla významně nižší než u kontrolní skupiny. Sledované parametry nemocných s Alzheimerovou demencí se nacházely přibližně uprostřed [19].
Další argument pro existenci vzájemného vztahu vitaminu D a kognitivního postižení poskytla studie zabývající se polymorfizmem neuronálního receptoru pro vitamin D. Konfigurace receptoru snižující afinitu k vitaminu D jako protektivního faktoru udržujícího neuronální homeostázu kalcia byla významně častější u nemocných s Alzheimerovou demencí [20].
Mechanizmus působení vitaminu D je zčásti vysvětlován jeho příznivým vlivem na střevní resorpci a zvýšení sérové hladiny kalcia, což vede k útlumu sekrece parathormonu a následnému snížení hladiny intracelulárního volného kalcia jako neurotoxického faktoru zpomalujícího konduktivitu neuronu, poškozujícího buněčnou membránu neuronu a urychlujícího zánik nervové buňky. Je také popsána zvýšená hladina volného intracelulárního kalcia u neuronů vykazujících přítomnost neurofibrilárních struktur a tau proteinu u Alzheimerovy demence [21].
Vitamin D a deprese
Již od 90. let minulého století se objevují zmínky o příznivém vlivu vitaminu D na sezónní poruchy nálady, i když zpočátku nebylo zřejmé, zda jde o přídatný efekt k vlivu délky denního světla [22].
Efekt samotného vitaminu D na zlepšení nálady byl potvrzen na zdravých probandech v zimním období podáním 400 UI, 800 UI vitaminu D3 a placeba v podobě randomizované dvojitě slepé studie – dotazník potvrdil zlepšení nálady u probandů, kterým byla podána aktivní látka [23].
Podobně designovanou studií byl potvrzen efekt podání vitaminu D u starších mužů žijících ve vlastním prostředí, efektivní však byla teprve dávka přesahující 1 000 UI [24].
Mechanizmus účinku vitaminu D je vysvětlován stimulací tyrozinhydroxylázy jako enzymu urychlujícího tvorbu serotoninu [25].
Vitamin D a nádory
Vitamin D vykazuje schopnost inhibice mitogeny aktivované proteinkinázy (MAPK), a tím negativní růstovou regulaci buněk karcinomu mammy in vivo i in vitro. Mechanizmus účinku je vysvětlován dvěma způsoby: reguluje genovou transkripci genu prostřednictvím specifického intracelulárního receptoru pro vitamin D (VDR) a aktivací transmembránového přenosu indukuje rychlou netranskripční odpověď charakteru ovlivnění růstových faktorů a peptidových hormonů [26]. Na základě těchto aktivit dochází k antiproliferačnímu, proapoptotickému ovlivnění mnoha buněčných linií [27].
Ve studii realizované na Mayo Clinic ve 2. polovině roku 2009 měly ženy s invazivním karcinomem mammy významně nižší hladinu vitaminu D a byla prokázána významná negativní závislost onkologického typu tumoru a hladiny vitaminu D [28].
V diskuzích o vzájemných vztazích vitaminu D a nádorového růstu se objevuje často tematika expozice slunečnímu záření jako významný zdroj vitaminu D pro člověka v kontrastu ke zvyšujícímu se výskytu maligního melanomu, v jehož patogenezi sehrává právě expozice slunečnímu záření důležitou roli. Švédská studie se zabývala otázkou, zda je expozice UV záření schopna snížit celkovou morbiditu a mortalitu na nádory. Expozice UV záření prostřednictvím slunečních paprsků tento předpoklad splnila, zatímco expozice UV záření v soláriích měla efekt opačný, byť u obou skupin probandů došlo ke zvýšení sérové hladiny vitaminu D [29].
V diskuzích ohledně vzájemného vztahu hladiny vitaminu D a jeho možného antiproliferativního působení a slunečního záření jako hlavního předpokládaného patogenetického faktoru vývoje maligního melanomu, ale zároveň i zdroje vitaminu D se vynořuje otázka kvantity, tedy jaká má být optimální sérová hladina vitaminu D. Jako optimální označují autoři z univerzity v Leedsu hodnotu mezi 70 a 100 nmol/l, a to jak pro nemocné s maligním melanomem, tak i pro zdravou populaci [27].
Další oblastí onkologie, ve které je diskutován možný přínos vitaminu D, jsou kolorektální malignity. Studie zabývající se vzájemným vztahem hladiny vitaminu D adenomů a hyperplastických polypů prokázala u celkem 459 probandů, kteří byli vyšetřeni kolonoskopicky, adenomy u 149 probandů a hyperplastické polypy u 85 probandů. U nemocných s adenomy tračníku byla po vyloučení vlivu potenciálně zkreslujících faktorů odhalena negativní korelace četnosti adenomů a sérové hladiny vitaminu D. U hyperplastických polypů nebyla podobná souvislost potvrzena [30]. Naproti tomu u nemocných s již vyvinutým kolorektálním karcinomem byla prostřednictvím metaanalýzy 8 studií prokázána vysoce významná negativní závislost na sérové hladině vitaminu D, v případě rektální lokalizace byla závislost ještě těsnější [31].
Vitamin D a imunita
Předpoklad ovlivnění imunitního systému vitaminem D vychází z detekce produkce vitaminu D aktivovanými makrofágy a z prokázané existence receptorů pro vitamin D na buňkách imunitního systému. Vitamin D ovlivňuje tímto způsobem lokální průběh zánětu formou negativní zpětné vazby. Byla také prokázána významná souvislost mezi nízkou hladinou vitaminu D a náchylností k chronické mykobakteriální či virové infekci. Naopak adekvátní hladina vitaminu D podporuje CD4 zprostředkovanou buněčnou a protilátkovou obranyschopnost kožního a slizničního povrchu – byla např. prokázána aktivita 1α-hydroxylázy, enzymu generujícího aktivní vitamin D ve sliznici dýchacího traktu, alveolárních makrofázích a dendritických buňkách. Další důležitou oblastí fungování vitaminu D v humánní imunitě je zabezpečení a udržení tolerance vlastních tkání – na modelových chorobách typu roztroušené mozkomíšní sklerózy, inzulin-dependentního diabetes mellitus či nespecifických střevních zánětů bylo prokázáno, že vitamin D může posílit funkci T supresorů, a tím zlepšit imunologickou toleranci vlastních tkáňových antigenů [32–35].
Vitamin D a diabetes mellitus
V posledních letech se objevuje stále více informací o vzájemném vlivu vitaminu D a diabetes mellitus 1. i 2. typu. Mechanizmus je vysvětlován negativním vlivem nízkých hladin vitaminu D na inátní i získanou imunitu a z toho vyplývající zhoršenou toleranci vlastních antigenů [32,36–38] s následnou zánětlivou autoimunitní reakcí. Tento předpoklad potvrzuje i průkaz zvýšené prozánětlivé aktivity u pacientů s diabetem 1. typu a nízkou hladinou vitaminu D. Tito nemocní měli signifikantně nižší hladinu vitaminu D oproti kontrolní skupině zdravých jedinců a byla u nich prokázána významná negativní korelace sérové hladiny vitaminu D a hodnoty CRP [39].
Multicentrická studie IMDIAB XIII sice nepotvrdila v randomizované dvojitě slepé studii příznivý vliv suplementace vitaminu D na funkci β-buněk pankreatu ani na hodnoty glykovaného hemoglobinu u recentních diabetiků 1. typu, užívaná dávka však byla pouze 0,25 µg/den oproti běžně doporučovaným 10 µg/den [40].
Naproti tomu studie, v níž užívali diabetici 1. typu se sérovou hladinou vitaminu D nižší než 50 nmol/l 4 000 UI vitaminu D denně, prokázala signifikantní snížení hodnoty glykovaného hemoglobinu a snížení spotřeby inzulinu [41].
Zjištěné skutečnosti dosud pocházejí z experimentů na zvířatech, případně z observačních studií – obecně autoři sdělení s tematikou vztahu vitaminu D a diabetes mellitus 1. typu či dalších extraskeletálních chorob autoimunitního charakteru vyzývají k dalším studiím, které mají ověřit dosud zjištěná fakta [42].
Ve vztahu k diabetu 2. typu bylo prokázáno, že deficit vitaminu D vede ke zvýšení inzulinové rezistence, zvýšení glykemie a vzestupu krevního tlaku. Suplementace vitaminem D vede ke zvýšení senzitivity tkání k inzulinu, poklesu glykemie a poklesu hodnot krevního tlaku. Výsledky některých in vivo studií jsou nejednotné nejčastěji vlivem metodologie, nicméně je doporučeno u diabetiků 2. typu udržovat hladinu vitaminu D celoročně okolo 85 nmol/l [9].
Dalším nepříznivým efektem deficience vitaminu D u diabetiků 2. typu je endoteliální dysfunkce s průkazem nedostatečné schopnosti vazodilatace a pokles počtu cirkulujících progenitorových endoteliálních buněk s následným zvýšením rizika vaskulárních diabetických komplikací [43].
Závěr
Z uvedeného přehledu vyplývá, že se zavedením rutinního vyšetřování sérové hladiny vitaminu D otevřela řada otázek technického, ale i medicínského charakteru. Na jedné straně mohou vznikat pochybnosti o metodice vyšetření a relevantnosti zjištěných hladin pro danou výseč populace [44], podobné zprávy o nízkých sérových hladinách však přicházejí z mnoha zemí. Z hlediska medicínského bude do problematiky určitě vnášet nejasnosti mnohdy nápadná diskrepance mezi velmi nízkou sérovou hladinou vitaminu D a naprosto intaktním klinickým stavem daného nemocného. Problémem je však dlouhodobost efektu nízké hladiny na dané struktury a samozřejmě i vratnost či ireverzibilita již vzniklých změn.
Na tomto poli lze očekávat v blízké budoucnosti velké množství nových informací. Vzhledem k možným důsledkům pro dnešní populaci středního věku a mladšího seniorského věku je velmi žádoucí uvádět pozitivní zjištění velmi rychle do praktické medicíny v zájmu podpory zdravotního stavu s následným prodloužením soběstačnosti této části populace. Pokud si promítneme obraz seniora s rozvinutými geriatrickými syndromy – tedy s kognitivními poruchami, depresivního, s instabilitou a pády, úbytkem svalové hmoty a nebezpečím pádů a osteoporotických fraktur, náchylného k infekcím – potom by pozornost věnovaná dodávce vitaminu D od středního věku mohla pomoci tento nepříznivý obraz poněkud zmírnit.
prof. MUDr. Hana Matějovská Kubešová, CSc.
www.fnbrno.cz
e-mail: hkubes@med.muni.cz
Doručeno do redakce:13. 6. 2011
Přijato po recenzi: 4. 10. 2011
Zdroje
1. Institute of Medicine, Food and Nutrition Board. Dietary Reference Intakes for Calcium and Vitamin D. Washington, DC: National Academy Press, 2010.
2. Vyskočil V. Vitamin D. Klinická farmakologie a farmacie 2011; 25: 72–75.
3. Bischoff-Ferrari HA, Dawson-Hughes B, Staehelin HB et al. Fall prevention with supplemental and active forms of vitamin D: a meta-analysis of randomised controlled trials. BMJ 2009; 339: b3692.
4. Dietary suplement fact sheet: Vitamin D. Office of Dietary Supplements. National Institute of Health 2011; 2: 1–15.
5. Kiebzak GM, Moore NL, Margolis S et al. Vitamin D status of patients admitted to a hospital rehabilitation unit: relationship to function and progress. Am J Phys Med Rehabil 2007; 86: 435–445.
6. Matějovská Kubešová H. Problematika vitaminu D u seniorů. Gerontologický kongres Hradec Králové, prosinec 2010, sborník abstrakt.
7. Vyskočil V. Současné možnosti léčby osteoporózy. Vnitř Lék 2010; 56: 749–758.
8. Cranney A, Horsley T, O’Donnell S et al. Effectiveness and safety of vitamin D in relation to bone health. Evid Rep Technol Assess 2007; 158: 1–235.
9. Cavalier E, Delanaye P, Souberbielle JC et al. Vitamin D and type 2 diabetes mellitus: Where do we stand? Diabetes Metab 2011; 37: 265–272.
10. Matějovská Kubešová H, Holík J, Weber Pet al. Výživa jako nástroj pro podporu zdraví a udržení kondice ve vyšším věku. Protis s. r. o. 2008.
11. Ovesen L, Brot C, Jakobsen J. Food contents and biological activity of 25-hydroxyvitamin D: a vitamin D metabolite to be reckoned with? Ann Nutr Metab 2003; 47: 107–113.
12. Reid IR, Bolland MJ, Avenell A et al. Cardiovascular effects of calcium supplementation. Osteoporos Int 2011; 22: 1649–1658.
13. Morelli S, Buitrago C, Vasquez G et al. Involvement of tyrosine kinase activity in 1α,25(OH)2-vitamin D3 signal transduction in skeletal muscle cells. J Biol Chem 2000; 275: 3021–3028.
14. Scott D, Blizzard L, Fell J et al. A prospective study of the associations between 25-hydroxy-vitamin D, sarcopenia progression and physical activity in older adults. Clin Endocrinol 2010; 73: 581–587.
15. Bauer JM, Kaiser MJ, Sieber CC. Sarcopenia in nursing home residents. J Am Med Dir Assoc 2008; 9: 545–551.
16. Verchueren SM, Bogaerts A, Delecluse C et al. The effects of whole-body vibration training and vitamin D supplementation on muscle strength, muscle mass, and bone density in institutionalized elderly women: a 6-month randomized, controlled trial. J Bone Miner Res 2011; 26: 42–49.
17. Morley JE, Argiles JM, Evans WJ et al. Society for Sarcopenia, Cachexia, and Wasting Disease. Nutritional recommendations for the management of sarcopenia. J Am Med Dir Assoc 2010; 11: 391–396.
18. Oudshoom C, Mattace Raso FU, van der Velde N et al. Higher serum vitamin D3 levels are associated with better cognitive test performance in patients with Alzheimer’s disease. Dement Geriatr Cogn Disord 2008; 25: 539–543.
19. Evatt ML, Delong MR, Khazai N et al. Prevalence of vitamin D insufficiency in patiens with Parkinson disease and Alzheimer disease. Arch Neurol 2008; 65: 1348–1352.
20. Gezen-Ak D, Dursun E, Ertan T et al. Association between vitamin D receptor gene polymorphism and Alzheimer’s disease. Tohoku J Exp Med 2007; 212: 275–282.
21. Fujita T. Alzheimer disease and calcium. Clin Calcium 2004; 14: 103–105.
22. Stumpf WE, Privette TH. Light, vitamin D and psychiatry. Role of 1,25 dihydroxyvitamin D3 (soltriol) in ethiology and therapy of seasonal affective disorders and other mental processes. Psychopharmacology 1989; 97: 285–294.
23. Landsdowne AT, Provost SC. Vitamin D3 enhances mood in healthy subjects during winter. Psychopharmacology 1998; 135: 319–323.
24. Kenny AM, Biskup B, Robbins B et al. Effect of vitamin D supplementation on strength, physical function and health perception in older, community-dwelling men. J Am Geriatr Soc 2003; 51: 1762–1767.
25. Lambert GW, Reid C, Kaye DM et al. Effect of sunlight and season on serotonin turnover in the brain. Lancet 2002; 360: 1840–1842.
26. Capiati DA, Rossi AM, Piccoto D et al. Inhibition of serum-stimulated mitogen activated protein kinase by 1α,25(OH)2-vitamin D3 in MCF-7 breast cancer cells. J Cell Biochem 2004; 93: 384–397.
27. Field S, Newton-Bishop JA. Melanoma and vitamin D. Mol Oncol 2011; 5: 197–214.
28. Peppone L, Rickles A, Huston A et al. The Association between Prognostic Demographic and Tumor Characteristics of Breast Carcinomas with Serum 25-OH Vitamin D Levels. Cancer Epidemiol Biomarkers Prev 2011; 20: 717.
29. Berwick M. Can UV Exposure Reduce the Mortality? Cancer Epidemiol Biomarkers Prev 2011; 20: 582–584.
30. Adams SV, Newcomb PA, Burnett-Hartmann AN et al. Circulating 25-Hydroxyvitamin-D and Risk of Colorectal Adenomas and Hyperplastic Polyps. Nutr Cancer 2011; 63: 319–326.
31. Lee JE, Li H, Chan AT et al. Circulating levels of vitamin D and colon and rectal cancer: the Physicians’ Health Study and a meta-analysis of prospective studies. Cancer Prev Res (Phila) 2011; 4: 735–743.
32. Hayes CE, Nashold FE, Spach KM et al. The immunolgical fuctions of the vitamin D endocrine system. Cell Mol Biol 2003; 49: 277–300.
33. Hansdottir S, Monick MM. Vitamin D effects on lung immunity and respiratory diseases. Vitam Horm 2011; 86: 217–237.
34. Hewison M. Vitamin D and innate and adaptive immunity. Vitam Horm 2011; 86: 23–62.
35. Herr C, Greulich T, Koczulla RA et al. The role of vitamin D in pulmonary disease: COPD, asthma, infection, and cancer. Respir Res 2011; 12: 31.
36. Cutolo M, Plebani M, Schoenfeld Y et al. Vitamin D endocrine system and the immune response in rheumatic diseases. Vitam Horm 2011; 86: 327–351.
37. Bikkle DD. Vitamin D regulation of immune function. Vitam Horm 2011; 86: 1–21.
38. Kvapil M. Diabetologie 2011. Praha: Triton 2011.
39. Devaraj S, Yun JM, Duncan-Staley CR et al. Low vitamin D levels correlate with the proinflammatory state in type 1 diabetic subjects with and without microvascular complications. Am J Clin Pathol 2011; 135: 429–433.
40. Bizzari C, Pittoco D, Napoli N et al. IMDIAB Group. No protective effect of calcitriol on β-cell function in recent-onset type 1 diabetes: the IMDIAB XIII trial. Diabetes Care 2010; 33: 1962–1963.
41. Aljabri KS, Bogari SA, Khan MJ. Glycemic changes after vitamin D supplementation in patients with type 1 diabetes mellitus and vitamin D deficiency. Ann Saudi Med 2010; 30: 454–458.
42. Hyppönen E. Vitamin D and increasing incidence of type I diabetes mellitus – evidence for an association? Diabetes Obes Metab 2010; 12: 737–743.
43. Yiu YF, Chan YH, Yiu KH et al. Vitamin D Deficiency Is Associated with Depletion of Circulating Endothelial Progenitor Cells and Endothelial Dysfunction in Patients with Type 2 Diabetes. J Clin Endocrinol Metab 2011; 2: E830–E835.
44. Binkley N, Krueger D, Cowgill CS et al. Assay variation confounds the diagnosis of hypovitaminosis D: a call for standardization. J. Clin Endocrinol Metab 2004; 89: 3152–3157.
Štítky
Diabetológia Endokrinológia Interné lekárstvoČlánok vyšiel v časopise
Vnitřní lékařství

2012 Číslo 3
- Statinová intolerance
- Očkování proti virové hemoragické horečce Ebola experimentální vakcínou rVSVDG-ZEBOV-GP
- Co dělat při intoleranci statinů?
- Pleiotropní účinky statinů na kardiovaskulární systém
- DESATORO PRE PRAX: Aktuálne odporúčanie ESPEN pre nutričný manažment u pacientov s COVID-19
Najčítanejšie v tomto čísle
- Castlemanova choroba
- Přínos PET-CT vyšetření pro rozhodování o léčbě lokalizované nodulární formy plicní AL-amyloidózy
- Gen pro FTO a jeho role v genetické determinaci obezity
- Zmeny krvného tlaku u chronicky hemodialyzovaných pacientov
