-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Srovnání amerických a evropských (českých) doporučení pro diagnostiku a léčbu chronického srdečního selhání
Comparison of American and European (Czech) guidelines for diagnosis and treatment of chronic heart failure
The new Czech and European recommendations for diagnosis and treatment of heart failure were published in 2012. The American guidelines ACCF/AHA were published in 2013. Main difference between them is presentation of acute and chronic heart failure in the European guidelines while the American and the Czech guidelines include only chronic heart failure. The American recommendations distinguish heart failure with reduced ejection fraction and with remained ejection fraction. In the beginning, the American guidelines introduce A-D classification which doesn´t figure in the European neither Czech guidelines. Class A patients are ill with risk factors, but without heart failure. In contrast, class D patients are decompensated with symptoms in the rest. Epidemiologic data shows interesting results with prevalence about 0.2% in 60–69 years old subjects and 80% in subjects older than 85 years. 5 year mortality is 50%. The American guidelines start to treat class A which is in fact prevention and treatment of risk factors. There is mentioned inevitably treatment of hypertension, both systolic and diastolic which decrease risk of heart failure up to 50%. There is almost no difference in pharmacotherapy. Noteworthy, the American guidelines introduce also ACE inhibitors - fosinopril and quinapril, on the other hand beta-blockers don´t involve nebivolol. Wide range of diuretics are mentioned, some of them aren´t registered in the Czech Republic. European and Czech guidelines involve ivabradin. Neither nesiritid nor levosimendan for inpatients aren´t involved. There is briefly mentioned surgery and cardiac mechanical support, moreover there are references for guidelines for heart transplantation.
Key words:
diagnosis – guidelines – heart failure – treatment
Autoři: Jindřich Špinar 1; Lenka Špinarová 2; Jiří Vítovec 2; Ondřej Ludka 1
Působiště autorů: Interní kardiologická klinika LF MU a FN Brno, pracoviště Bohunice, přednosta prof. MUDr. Jindřich Špinar, CSc., FESC 1; I. interní kardio-angiologická klinika LF MU a FN u sv. Anny Brno, přednostka prof. MUDr. Lenka Špinarová, CSc., FESC 2
Vyšlo v časopise: Vnitř Lék 2014; 60(4): 366-374
Kategorie: 60. narozeniny prof. MUDr. Petra Widimského, DrSc., FESC, FACC
Souhrn
V roce 2012 vyšla česká i evropská doporučení pro diagnostiku a léčbu srdečního selhání. V roce 2013 byla publikována americká doporučení ACCF/AHA doporučení pro péči o srdeční selhání. Hlavní rozdíl je především v tom, že evropská doporučení zahrnuji akutní i chronické srdeční selhání, zatímco americká a česká pouze chronické srdeční selhání. Americká doporučení rozlišují srdeční selhání se sníženou ejekční frakcí a zachovanou ejekční frakci. V úvodní části americká doporučení uvádějí klasifikaci A-D, která není v evropských ani českých doporučeních. Pacienti v třídě A jsou nemocní s rizikovými faktory, ale bez srdečního selhání, naopak pacienti ve skupině D jsou dekompenzovaní nemocní s klidovými obtížemi. Zajímavá data přináší epidemiologie, výskyt je přibližně 0,2 % u osob 60–69 let a 80 % u osob nad 85 let. Mortalita zůstává 50 % za 5 let. Americká doporučení začínají léčbou stadia A, což je vlastně prevence, resp. léčba rizikových faktorů. Je uvedeno, že nezbytná je léčba hypertenze, jak systolické, tak diastolické, a že tato léčba snižuje riziko vzniku srdečního selhání až o 50 %. Ve farmakologické léčbě nejsou zásadní rozdíly, zajímavé je, že americká doporučení mezi ACE inhibitory uvádějí i fosinopril a quinapril a naopak mezi betablokátory není uveden nebivolol. Je uvedena široká paleta diuretik, některá z nich nejsou v České republice registrována. Evropská i česká guidelines uvádějí ivabradin. V léčbě hospitalizovaných pacientů není uveden nesiritid ani levosimendan. Velmi stručně je zmíněna chirurgická léčba a mechanické srdeční podpory, u transplantací srdce je odkaz na samostatná guidelines.
Klíčová slova:
diagnostika – guidelines – léčba – srdeční selháníÚvod
V roce 2012 vyšla nová Doporučení pro diagnostiku a léčbu srdečního selhání České kardiologické společnosti (ČKS) [6–8] a Evropské kardiologické společnosti (ESC) [1,3,4]. Česká doporučení byla do tisku odevzdána na konci roku 2011 a vyšla v časopisech Cor et Vasa a Vnitřní lékařství na jaře roku 2012. Evropská doporučení byla prezentována a publikována taktéž na jaře roku 2012. Je tedy pravděpodobné, že autoři obou doporučení vycházeli při psaní ze stejných znalostí a informací, které však mohli jinak pojmout [9–12]. Americká doporučení vyšla o rok později, proto nás zajímalo, co přinesla nového [13].
V čem se tedy liší uvedená doporučení?
- Samozřejmě zcela zásadní je, že evropská doporučení se týkají akutního i chronického srdečního selhání, zatímco česká a americká pouze chronického srdečního selhání. Toto ale není předmětem tohoto článku.
- Česká doporučení mají 20 tiskových stran, 80 citací literatury a 10 autorů, evropská 60 stran, 270 citací a 24 autorů, americká 83 stran, 924 citací a 19 autorů.
- Všechna doporučení uvádějí úroveň znalostí I–III a úroveň evidence A, B, C.
Po odborné stránce se americká doporučení odlišují v těchto bodech:
Definice srdečního selhání
Evropská doporučení mají zvlášť definici systolického a diastolického srdečního selhání (tab. 1).
Tab. 1. ESC doporučení pro diagnózu srdečního selhání 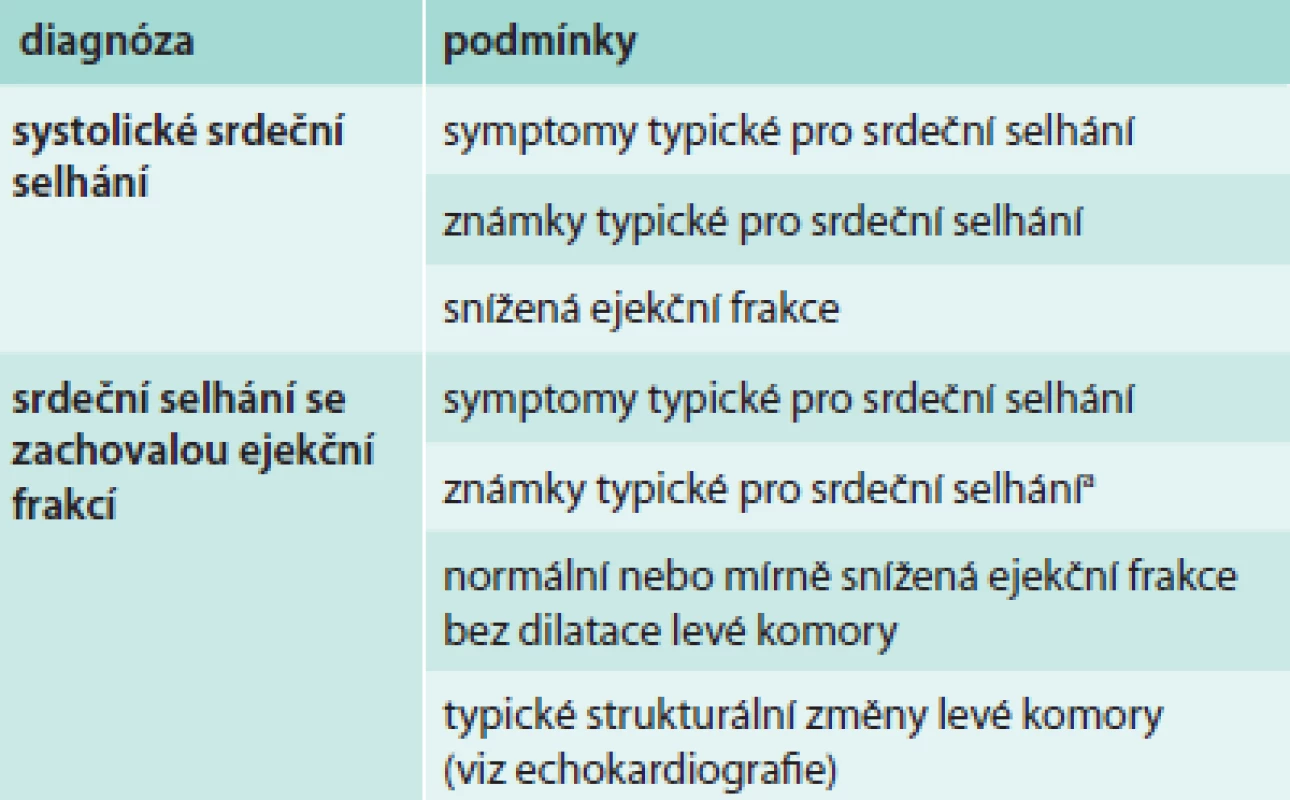
a známky nemusí být v časných fázích srdečního selhání přítomny (zejména u HF-PEF) a u nemocných léčených diuretiky Česká doporučení jsou velmi podobná, navíc však mají pozitivní odpověď na léčbu.
Americká doporučení taktéž rozlišují srdeční selhání (SS) se sníženou ejekční frakcí a zachovanou ejekční frakcí a navíc podle ejekční frakce uvádějí dělení (tab. 2).
Tab. 2. Dělení srdečního selhání podle ejekční frakce 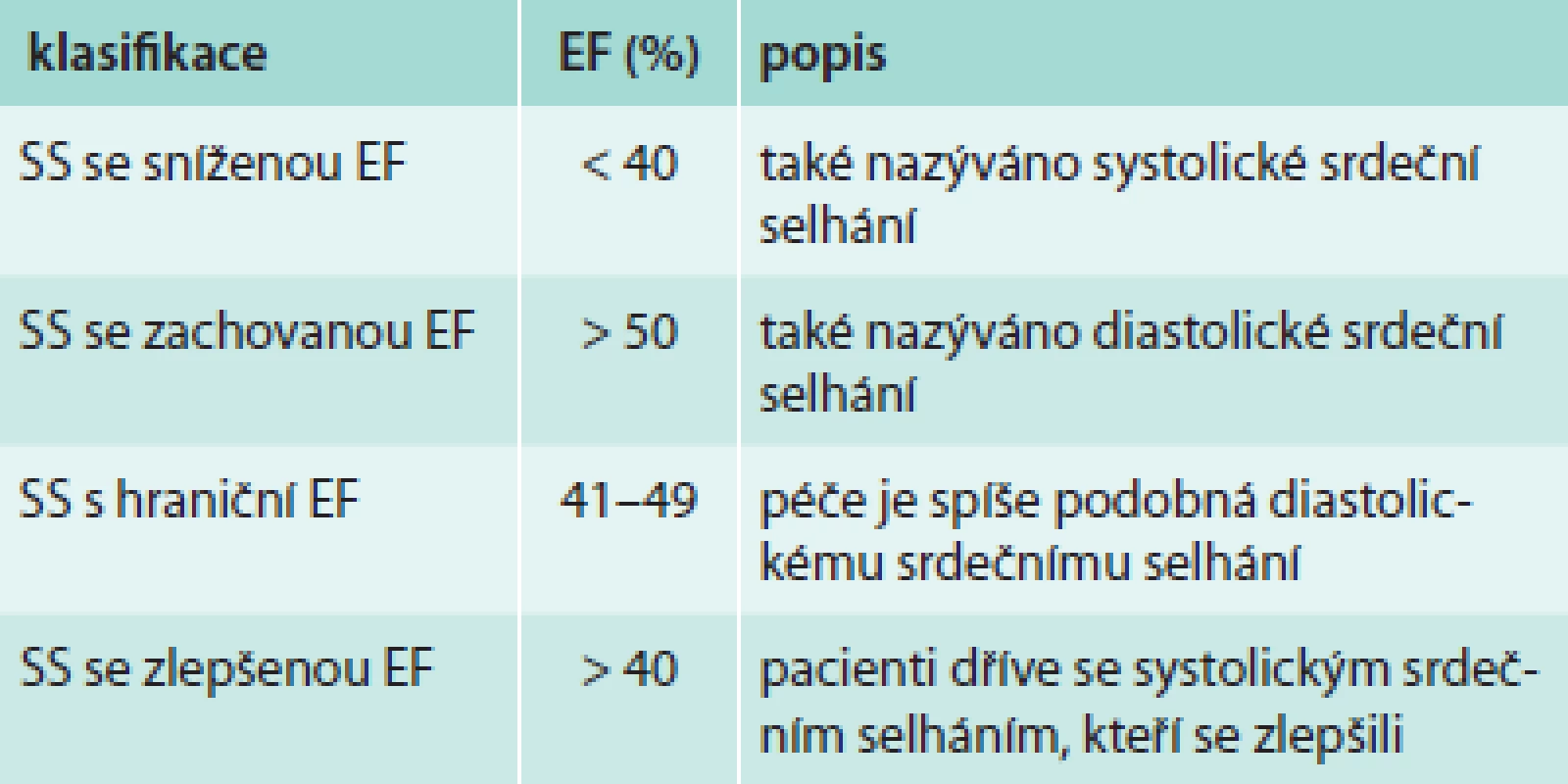
Toto dělení podle ejekční frakce je uvedeno hned v úvodu do guidelines a ne až v kapitole o echokardiografii.
V úvodní části americká doporučení uvádějí klasifikaci A-D, která není v evropských ani českých doporučeních (v českých doporučeních je ale zmíněna). Její srovnání s NYHA klasifikací ukazuje tab. 3.
Tab. 3. Klasifikace ACCF/AHA pro srdeční selhání 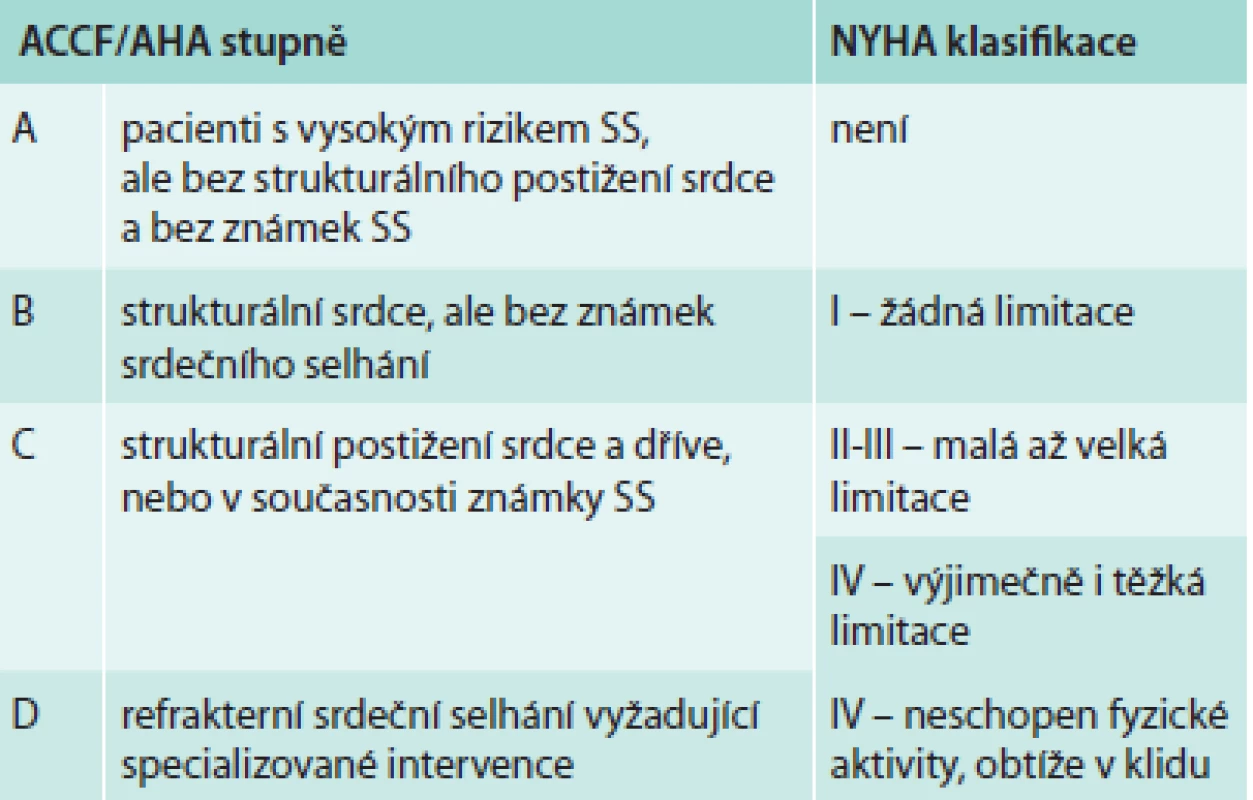
Zajímavá data přinášejí epidemiologická data, podle nichž je výskyt přibližně 0,2 % u osob 60–69 let a 80 % u osob nad 85 let. Ve Spojených státech amerických má asi 5 milionů osob známky srdečního selhání a srdeční selhání je hlavní příčinou asi 1 milionu hospitalizací za rok. Mortalita zůstává 50 % za 5 let.
Za hlavní rizikové faktory pro srdeční selhání je považována hypertenze, diabetes mellitus, metabolický syndrom a ateroskleróza.
Americká doporučení uvádějí specificky i další příčiny srdečního selhání:
- dilatační kardiomyopatie
- familiární kardiomyopatie
- endokrinní a metabolické kardiopatie (diabetická, při onemocnění štítné žlázy a další)
- toxická kardiomyopatie
- tachykardií navozená kardiomyopatie
- myokarditida a zánětlivá kardiomyopatie
- zánětlivá neinfekční kardiomyopatie
- peripartální kardiomyopatie
- objemová kardiomyopatie
- amyloidóza
- sarkoidóza
- Takotsubo kardiomyopatie
Rozdíly v diagnostice
Symptomy a známky
Nejsou zásadní rozdíly, pouze tabulka v doporučeních ESC je rozdělena na symptomy typické a méně typické a příznaky více specifické a méně specifické. Americká doporučení jsou v této oblasti hodně obecná a nespecifická.
Natriuretické peptidy
Česká i evropská doporučení považují stanovení plazmatických koncentrací natriuretických peptidů či jejich fragmentů, zejména BNP a NT-proBNP, za vhodná pro diagnostiku. Zásadní rozdíl tedy je, že americká doporučení nemají v diagnostických kritériích natriuretické peptidy s jasně stanovenými normami.
V českých a evropských doporučeních jsou jiné „cut off“ hodnoty. V evropských doporučeních pro pacienty s akutně vzniklou dyspnoí je hranice 300 pg/ml pro NT-proBNP a 100 pg/ml pro BNP. Pro neakutně přicházející pacienty je „cut off“ hodnota pro NT-proBNP 125 pg/ml a pro BNP 35 pg/ml.
V doporučeních ČKS jsou naopak tyto údaje: hranice normy, která vylučuje srdeční selhání u neléčeného nemocného, je BNP < 100 pg/ml a NT-proBNP < 400 pg/ml. U nemocných, kteří již jsou léčeni, nevylučuje normální hladina BNP či NT-proBNP srdeční selhání.
U akutního srdečního selhání (včetně dekompenzace chronického srdečního selhání) je jasně patologická hodnota BNP > 400 pg/ml, NT-proBNP > 2 000 pg/ml. Hodnoty mezi těmito rozmezími, pro BNP 100–400 pg/ml a pro NT-proBNP 400–2 000 pg/ml jsou považovány za šedou zónu.
Americká doporučení uvádějí natriuretické peptidy za přínosné pro diagnostiku i pro stanovení prognózy. Jejich postavení pro vedení léčby je však sporné.
Konkrétní hodnoty nejsou uvedeny!
RTG srdce a plic
U RTG snímku jsou obsáhlejší česká doporučení než evropská, která uvádějí jako hraniční hodnotu pro kardiotorakální index (KTI) 0,5 (evropská doporučení vůbec KTI nezmiňují) a česká doporučení uvádějí 4stupňovou klasifikaci plicního městnání, evropská doporučení žádnou klasifikaci neuvádějí.
Americká doporučení považují RTG snímek srdce a plic za základní vyšetření, měla by být změřena šířka srdečního stínu a posouzena klasifikace plicního městnání. Žádné normy ani klasifikace nejsou uvedeny.
EKG
Evropská doporučení uvádějí poměrně obsáhlou tabulku s EKG abnormalitami, ke kterým přiřazují jednotlivé možné klinické stavy. Z uvedených abnormalit jmenujme alespoň supraventrikulární tachykardie i bradykardie, komorové extrasystoly, známky po Q infarktu myokardu, nízkou voltáž komplexu QRS, hypertrofii levé komory, AV blokády, rozšíření komplexu QRS či blokádu levého Tawarova raménka. Česká doporučení jsou v tomto směru stručná a uvádějí, že na EKG mohou být prakticky jakékoliv změny a že normální EKG je nepravděpodobné, ale srdeční selhání nevylučuje. Taktéž americká doporučení konstatují, že EKG musí být provedeno u všech nemocných a že nálezy mohou být různorodé.
Echokardiografická diagnostika
Česká i evropská doporučení pro diagnostiku a léčbu srdečního selhání 2012 se shodují ve skutečnosti, že echokardiografie patří k základním vyšetřovacím metodám v diagnostice srdečního selhání, neboť umožňuje prokázat a kvantifikovat poruchu systolické i diastolické funkce levé srdeční komory. Je rovněž shoda v nezastupitelné a základní roli stanovení ejekční frakce levé komory pro diagnostiku srdečního selhání. Pokud je EF LK snížená, hovoříme o srdečním selhání se sníženou EF (HFREF). Význam dalších parametrů systolické funkce LK pro diagnostiku HFREF je stále předmětem intenzivního výzkumu.
Jak evropská, tak i česká doporučení se rovněž shodují v zásadní roli echokardiografie pro diagnostiku srdečního selhání se zachovanou EF LK (anglicky preserved) (HFPEF).
Americká doporučení uvádějí jako základní vyšetření dvoudimenzionální echokardiografické vyšetření s Dopplerem, měla by být popsána velikost dutin, síla stěn, kinetika a funkce chlopní. Opakované echokardiografické vyšetření je pomocné ke sledování změn stavu nemocného. Rutinní měření ejekční frakce beze změn klinického stavu ale není doporučeno. Dělení srdečního selhání je uvedeno již úvodu, srdeční selhání se sníženou ejekční frakcí má zkratku HFrEF, se zachovanou ejekční frakcí HFpEF, tedy jen kosmetický rozdíl, zda písmena R a P jsou psána velká nebo malá.
Pravostranná srdeční katetrizace
Americká doporučení uvádějí, že nebyla jasně stanovena role pravidelného invazivního vyšetření, jasněji definovaná je tato metoda pouze u kandidátů srdeční transplantace, u nemocných s refrakterním selháním atd.
Levostranná srdeční katetrizace
Americká doporučení uvádějí, že levostranná srdeční katetrizace je indikována vždy u nemocných s anginou pectoris, ale i u všech s dysfunkcí levé komory i bez anginy pectoris, což je plně v souladu s doporučeními ČKS.
Rozdíly v léčbě
Evropská doporučení neuvádějí režimová opatření u srdečního selhání jako součást léčby, ale až v jedné ze závěrečných kapitol v podobě tabulky. Tato témata, mají být probrána s nemocným a jsou součástí jeho edukace. Podobně jako v českých doporučeních je uvedeno nekouřit, mírná spotřeba alkoholu je povolena, restrikce soli je vhodná u NYHA III-IV, restrikce tekutin u nemocných se sklonem k retenci tekutin. Cestování je povoleno, doporučení pro sexuální aktivitu jsou shodná. Evropská doporučení očkování proti chřipce stručně doporučují podle lokálních guidelines, česká doporučení v souladu očkování podporují.
V guidelines ČKS je odstavcem Prevence zahájena kapitola Léčba chronického SS. Je zde definována primární a sekundární prevence. V ESC guidelines není o prevenci vůbec žádná zmínka.
Americká doporučení začínají léčbou stadia A, což je vlastně prevence, resp. léčba rizikových faktorů. Tato část je zde významně více a lépe popsána než v českých či evropských doporučeních!
Je uvedeno, že nezbytná je léčba hypertenze, jak systolické, tak diastolické, a že tato léčba snižuje riziko vzniku srdečního selhání až o 50 %. Je zdůrazněno, že toto platí i pro vyšší věkové skupiny. Léčba se má řídit doporučeními pro léčbu hypertenze a je zdůrazněno, že nejvíce dat pro prevenci srdečního selhání máme pro diuretika. ACE inhibitory a betablokátory jsou alternativou, data pro blokátory vápníkového kanálu jsou sporná. U refrakterních pacientů je doporučen do kombinace spironolakton (není zde zmíněn eplerenon). U pacientů s dyslipidemií je doporučena „agresivní“ léčba statiny. Podobně je doporučena kontrola hmotnosti, resp. léčba obezity nefarmakologickými prostředky. Léčba diabetu má být intenzivní, HbA1c > 10,5 % zvyšuje riziko srdečního selhání 4krát oproti hodnotám < 6,5 %. Je zmíněno, že v budoucnosti by mohl být prospěšný screening pomocí natriuretických peptidů.
Ve stadiu B (podle českých doporučení asymptomatická dysfunkce levé komory) jsou jednoznačně doporučeny ACE-inhibitory (při intoleranci sartany) a betablokátory u nemocných po infarktu myokardu. Podobné doporučení je i pro statiny, a to bez ohledu na hladinu cholesterolu. U nemocných s ejekční frakcí < 30 % je doporučena preventivní implantace ICD po 40 dnech od infarktu myokardu. Je zdůrazněno, že nondihydropyridinové blokátory vápníkového kanálu (především verapamil) mohou být škodlivé!
U stadia C je doporučení pro léčbu zahájeno nefarmakologickými opatřeními, tedy to, co česká doporučení mají v kapitole prevence. Je zmíněna:
- edukace nemocného
- restrikce sodíku
- léčba spánkové apnoe!
- kontrola hmotnosti
- cvičení a rehabilitace
Farmakologická léčba srdečního selhání stadium C
Inhibitory ACE
Úroveň doporučení pro inhibitory ACE je ve všech doporučeních stejná a jsou to základní léky u chronického srdečního selhání. Evropská doporučení neuvádějí perindopril, česká ano. Všechna doporučení uvádějí kaptopril, enalapril, lisinopril, ramipril a trandolapril. Americká doporučení perindopril uvádějí, a to v dávce 2 mg jako úvodní a 8–16 mg jako cílové (uvádějí tedy erbuminovou sůl a cílová dávka je dvojnásobná než v českých doporučeních). Navíc je uveden fosinopril a quinapril.
Sartany
Sartany jsou doporučeny jednoznačně při intoleranci inhibitorů ACE, pokud nejsou kontraindikovány. Jsou však zmíněny i jako možná alternativa k ACEI i bez průkazu intolerance. Přidání sartanů k ACEI a betablokátorům je doporučeno u symptomatických nemocných netolerujících blokátory aldosteronu (podobné doporučení mají evropská guidelines). Rutinní kombinace ACEI a sartanů je nazvána škodlivou u nemocných se sníženou ejekční frakcí! V českých guidelines je indikace pro podávání kombinace ACEI a ARB v případě hypertenze nebo u nemocných s proteinurií.
Maximální doporučená dávka pro losartan je v českých guidelines 100 mg, v ESC 150 mg, v amerických 50–150 mg. Ani jedna doporučení neuvádějí telmisartan.
Betablokátory
V betablokátorech jsou zajímavé rozdíly. V doporučeních ESC je podrobnější tabulka pro užití betablokátorů (BB) a je zde také uvedena studie BEST s bucindololem. Doporučení ESC zdůrazňují, že v podávání BB máme pokračovat během epizod dekompenzace s redukcí dávky. Pouze u šokového stavu či těžce hypoperfundovaného nemocného se doporučuje BB dočasně vysadit a po stabilizaci stavu léčbu co nejdříve opět zahájit. Doporučení pro zahájení malou dávkou s postupnou titrací jsou stejná.
Americká doporučení uvádějí ve shodě s evropskými bisoprolol, karvedilol a metoprolol sukcinát s pomalým uvolňováním. Navíc je uveden karvedilol CR (controled release). Americká doporučení neuvádějí nebivolol!
Americká doporučení zmiňují 4 možné nežádoucí situace při zahajování léčby betablokátory:
- retence tekutin
- slabost
- bradykardie a AV blokády
- hypotenze
Digoxin
V guidelines ČKS je doporučení podrobné včetně popisu digitalisové intoxikace a její léčby, jsou také uvedeny doporučené léčebné sérové koncentrace (0,6–1,2 ng/ml). To v guidelines ESC chybí. Obě doporučení se shodují, že je jasně indikován u nemocných se srdečním selháním a fibrilací síní, u nemocných se systolickým selháním a sinusovým rytmem nebo s diastolickým selháním spíše není doporučen.
Americká doporučení digoxin uvádějí jako vhodný pro všechny nemocné se systolickým srdečním selháním, bez ohledu na rytmus!
Diuretika
V diureticích jsou velké rozdíly, ESC uvádí opět podrobnou tabulku, jak podávat diuretika obdobně jako u BB, jsou uvedena diuretika, která se v ČR nepodávají a dále uvádí kalium šetřící diuretika triamteren a amilorid.
Americká doporučení podobně jako evropská uvádějí mnohem více doporučených diuretik (tab. 4).
Tab. 4. Americká doporučení pro diuretika u srdečního selhání 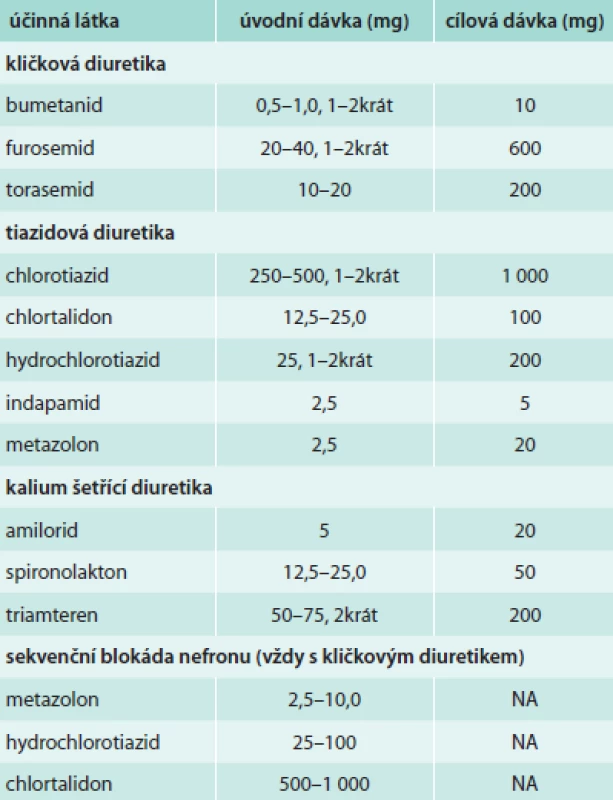
Z tabulky je patrné částečně odlišné dávkování, uvedení diuretik, která nejsou v České republice dostupná a nové doporučení pro dávkování v kombinační léčbě diuretiky, chybí ale doporučení pro udržovací dávku. NA – not available (není dostupné) Blokátory mineralokortikoidních receptorů (BRA)
U blokátorů mineralokortikoidních receptorů je v doporučeních ESC opět podrobná tabulka proč, jak, kdy a komu, a je mírně odlišné dávkování oproti českým doporučením.
Americká guidelines doporučuji BRA u nemocných NYHA II-IV s EF < 35 %. Je jasně zmíněno, že jsou indikovány i u nemocných NYHA II, pokud mají v anamnéze hospitalizaci pro srdeční selhání, nebo mají zvýšené natriuretické peptidy. Kreatinová clearance musí být > 30 ml/min/1,73 m2. Kalium by mělo být při zahajování < 5,0 mmol/l. Monitorování hladiny kalia a renálních funkcí je nutné. Je výslovně zmíněno, že nedodržení hranic pro renální funkce a hladinu kalia může být škodlivé.
V této části doporučení je uveden jak spironolacton, tak eplerenon a je uvedena tabulka pro jejich dávkování podle renálních funkcí (tab. 5).
Tab. 5. Dávkování blokátorů aldosteronu u srdečního selhání 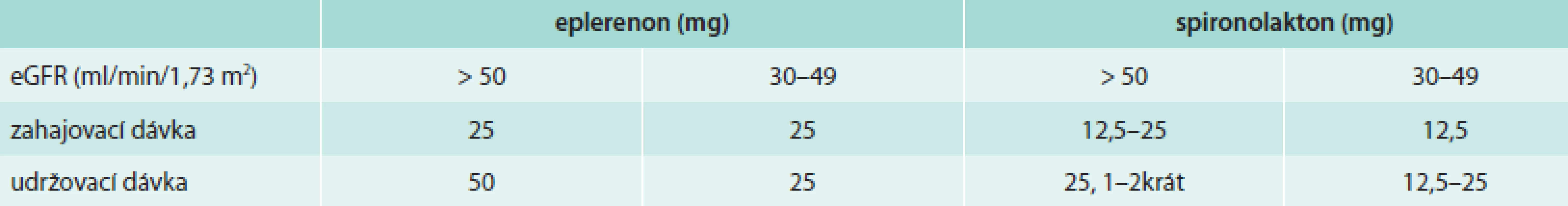
Hydralazin a izosorbiddinitrát
Tato kapitola je pouze v amerických doporučeních! Oba tyto léky jsou doporučeny u afroameričanů s NYHA III-IV do kombinace s ACEI a betablokátory.
U ostatních nemocných je hydralazin nebo izosorbiddinitrát doporučen při intoleranci ACEI a ARB, nebo při jejich kontraindikaci např. pro renální insuficienci či pro hypotenzi.
Je uvedena zajímavá tabulka snížení rizika mortality podle lékových skupin (tab. 6).
Tab. 6. Snížení relativního rizika farmakologickou léčbou 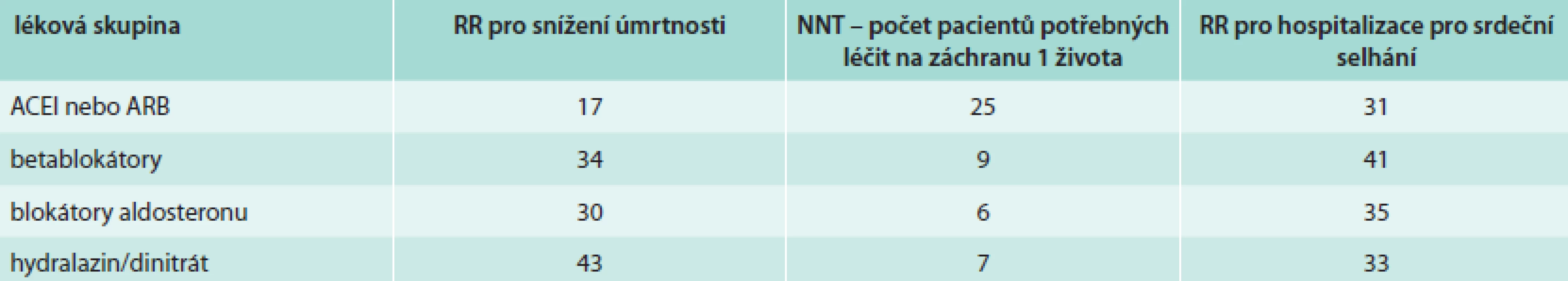
V doporučeních ESC jsou zmíněny hydralazin a izosorbiddinitrát bez uvedení evidence. Česká doporučení tyto lékové skupiny nezmiňuji.
Blokátory kanálů If
V doporučeních ČKS i ESC je uvedeno, že ivabradin je indikován při sinusovém rytmu srdeční frekvenci SF nad 70/min při plné medikaci betablokátory, nebo při intoleranci betablokátorů.
Antiagregace, antikoagulace
Antikoagulační léčba je v amerických guidelines doporučena u nemocných s fibrilací síní a ještě jedním rizikovým faktorem, což odpovídá CHA2DS2-VASC 2 a více.
Nová antikoagulancia jsou zmíněna 3 – dabigatran, rivaroxaban a apixaban – a jejich výběr oproti warfarinu má být individuální podle tolerance či interakcí. Při kolísavém INR při podávání warfarinu jsou jasně indikována.
Antikoagulace je taktéž doporučena nemocným po tromboembolické příhodě či s průkazem trombu v levé komoře, ale jasné důkazy pro tuto indikaci nemáme.
Hypolipidemická léčba
ČKS ani ESC guidelines statiny nedoporučují. ESC výslovně říkají „Nedoporučené léky, které nemají účinek“. Podobně americká guidelines statiny z indikace srdeční selhání nedoporučují! Statiny mohou být podávány, pokud je k tomu jiná indikace.
Ω-3 nenasycené kyseliny (PUFA) jsou doporučeny nemocným NYHA II-IV se systolickým i diastolickým srdečním selháním?
V doporučeních ESC jsou zmíněny ω-3-polynenasycené kyseliny bez uvedení evidence. Česká doporučení tuto lékovou skupinu nezmiňují.
Další léčba
Americká doporučení jasně uvádějí i lékové skupiny, které nemají prokázaný účinek, ba naopak mohou být škodlivé. Patří sem:
- potravinové doplňky
- hormonální léčba
- antiarytmika – především sotalol a dronedaron
- amiodaron a dofetilid mohou být podávány
- blokátory vápníkového kanálu – především nondihydropyridiny
- nesteroidní antiflogistika
- tiazolidindiony
Doporučení pro farmakologickou léčbu stadia C se zachovalou systolickou funkcí (dle ESC a ČKS diastolického srdečního selhání – HFPEF)
Není podstatný rozdíl. Nutná je dobrá kontrola krevního tlaku, diuretika používat jen při symptomech retence tekutin. Léčba fibrilace síní se řídí doporučeními pro toto onemocnění, pacienti s ICHS mají mít provedenou koronarografii.
Přístrojová léčba
Implantabilní defibrilátory jsou indikovány v primární prevenci při ejekční frakci < 35 % u nemocných s dilatační kardiomyopatií nebo alespoň 40 dní po infarktu myokardu a NYHA II-III.
U pacientů NYHA I je podobné doporučení, jen ejekční frakce by měla být < 30 %.
Resynchronizační léčba je indikována u nemocných se sinusovým rytmem, blokem levého raménka Tawarova QRS > 150 ms a NYHA II, III a ambulantně IV. U nemocných s QRS 120–149 ms může být CRT zvažováno, podobně je možné CRT zvažovat u nemocných s fibrilací síní.
Léčba ve stadiu D
Samostatně je definováno pokročilé srdeční selhání – stadium D, zmíněna je i inotropní podpora, eliminační metody a paliativní léčba, včetně hospiců.
Poměrně obsáhle jsou zmíněny mechanické srdeční podpory a krátce je zmíněna srdeční transplantace (na srdeční transplantace jsou samostatná guidelines).
Samostatnou kapitolu tvoří léčba nemocných za hospitalizace, doporučeno je dělení známé jako Forestrova klasifikace:
- teplý a vlhký = zdravý
- studený a vlhký = hypovolemický šok
- teplý a suchý = plicní edém
- studený a suchý = plicní edém s šokem
Jsou uvedeny nejčastější příčiny dekompenzace:
- nonadherence k léčbě
- nonadherence k příjmu tekutin
- ischemie myokardu
- fibrilace síni a jiné arytmie
- plicní embolie
- zahájení léčby, která vede k retenci tekutin (nesteroidní antiflogistika)
- alkohol
- endokrinní příčiny, např. diabetes mellitus
- infekce
- jiné srdeční onemocnění, např. chlopenní vada
- hypertenze a další
Léčba by měla zahrnovat intravenózní diuretika. Není doporučeno zahajovat léčbu betablokátory, ale v chronické léčbě se má pokračovat. Je doporučena malá dávka dopaminu a je doporučena kombinace diuretik.
Americká doporučení neuvádějí ani levosimendan a nesiritid!
Je doporučena prevence tromboembolické nemoci, doporučen je enoxaparin i nefrakcionovaný heparin. Zmíněn je i certoparin, dalteparin, fondaparin.
Je možno zvažovat léčbu antagonisty arginin vazopresinu (v ČR nejsou k dispozici).
Komorbidity
Jako hlavní komorbidity, které si zasluhují samostatnou pozornost, jsou uvedeny:
- fibrilace síní
- anémie
- deprese a další
Zajímavá je tabulka nejčastějších komorbidit z amerického registru téměř 5 milionů nemocných (tab. 7).
Tab. 7. Doprovodná onemocnění podle věku 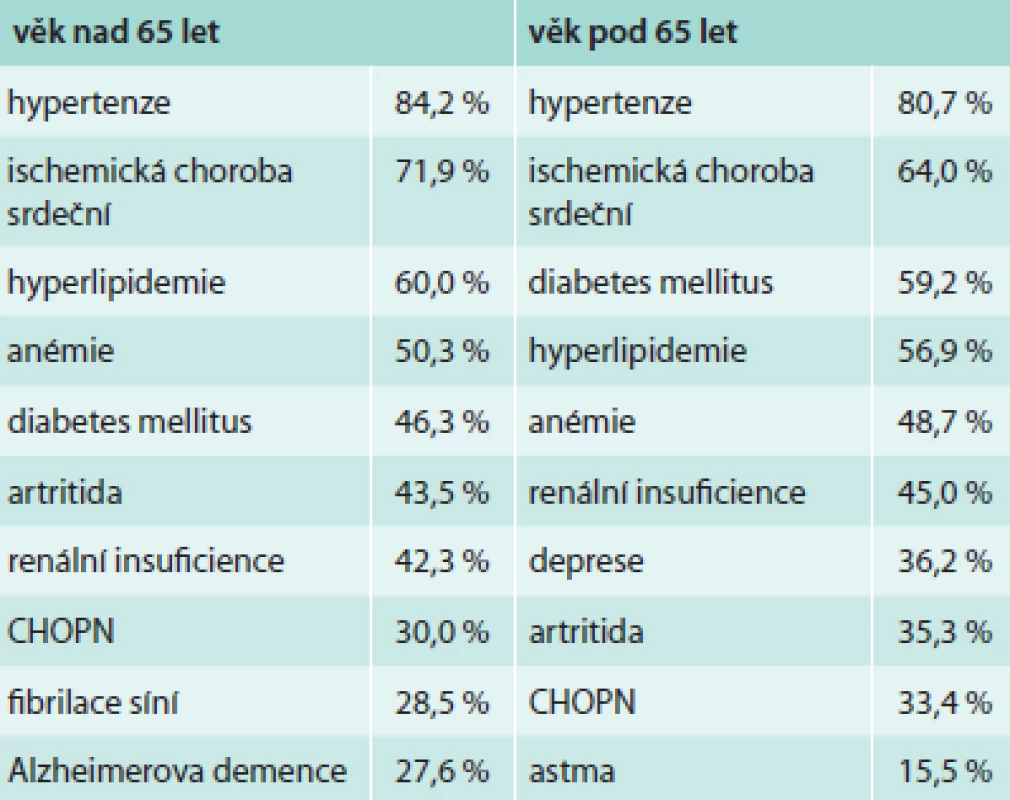
Revaskularizace myokardu
Česká doporučení v indikaci revaskularizace požadují průkaz viability myokardu.
Evropská doporučení podrobněji uvádějí 2 podskupiny:
- kmen levé koronární tepny (LCA) + angina pectoris (AP) + očekávané přežití více než 1 rok, doporučeno. A nebo je to úroveň doporučení?
- angina pectoris + onemocnění 2–3 tepen (vždy ramus interventricularis anterior RIA) + očekávané přežití více než 1 rok, doporučeno.
Je zmíněna primární koronární intervence (PCI) jako alternativa k chirurgické revaskularizaci se slabou evidencí. Není doporučena u pacientů bez anginy pectoris a přítomnosti viabilního myokardu.
Americká guidelines doporučují revaskularizaci taktéž jen u nemocných s anginou pectoris, podobně jako evropská podtrhují význam revaskularizace především u nemocných se stenózou kmene LCA, nebo ekvivalentem stenózy kmene LCA. Revaskularizace má stejné doporučení pro nemocné se zachovalou i sníženou ejekční frakcí. Dále pak zmiňují, že revaskularizace může být zvažována u nemocných s hraniční ejekční frakcí (35–50 %) a signifikantní stenózou (> 70 %) na RIA nebo na více koronárních arteriích. Ne zcela jasně se vyjadřují k revaskularizaci u nemocných s ejekční frakcí pod 35 % a bez anginy pectoris.
Náhrada aortální chlopně je doporučena u nemocných s kritickou stenózou a možno je zvažovat i katetrizační náhradu.
U nemocných s ejekční frakcí pod 35 %, operabilním nálezem na koronárních tepnách, ale bez průkazu viability není operační řešení pravděpodobně vhodné. Podobně katetrizační či operační řešení mitrální chlopně je sporné. Podobně aneuryzmatektomie musí být velmi zvažována a spíše není doporučena.
V doporučeních ČKS je aneuryzmatektomie doporučena u symptomatické výdutě levé komory. V doporučeních ESC není rekonstrukce LK doporučena pro rutinní užití. Doporučení ČKS uvádí plastiku mitrální chlopně jako vhodný doplněk revaskularizace u nemocných s významnou mitrální regurgitací a současně jako doplněk léčby u nemocných s neischemickou dysfunkcí LK. Úroveň evidence není v doporučeních ESC uvedena pro žádný ze zákroků na mitrální chlopni.
V doporučeních ČKS je náhrada aortální chlopně doporučena pro aortální stenózu a vybrané nemocné s aortální regurgitací. Dle doporučení ESC se náhrada má provést u nemocných s aortálním gradientem nad 40 mm Hg bez ohledu na ejekční frakci LK. Úroveň evidence není v doporučeních ESC uvedena.
Organizace péče
V amerických doporučeních je navíc kapitola o koordinaci péče o nemocné se srdečním selháním. Každý nemocný by měl mít svůj léčebný plán, který se mění podle vývoje nemoci a u vysoce symptomatických nemocných by tento plán měl zahrnovat i paliativní a podpůrnou léčbu. Tento plán zahrnuje nejen farmakoterapii, ale i pohybovou aktivitu a dietní doporučení. Samostatná doporučení jsou pak pro sexuální aktivitu (tato doporučení vyšla v Circulation [2] v roce 2012 v European Heart Journal jako společné doporučení ESC a AHA elektronicky v roce 2013 [5] a v tištěné formě začátkem roku 2014).
Je zdůrazněno i opakované sledování kvality života nemocného.
Závěrečná kapitola se zabývá možným pohledem do budoucnosti. Uvádí, že přes množství studií stále nevíme jak léčit srdeční selhání se zachovalou ejekční frakcí a jedinou jasnou evidenci zde máme pro dobrou kontrolu krevního tlaku. Podobně nám chybí dostatek evidence pro léčbu kardiorenálního syndromu. Ještě jednou je zde zmíněna nutnost léčby komorbidit a upozorňuje, že většina klinických studií nemocné s významnými komorbiditami cíleně nezařadila. Budoucnost farmakoterapie je především v hledání nových léků pro hospitalizované, dekompenzované nemocné, ale i v buněčné terapii a ve vývoji přístrojové léčby. Ale stejně tak je zdůrazněna maximální snaha pro léčbu pacientů ve stadiu A, tedy jen s rizikovými faktory, aby se u nich nevyvinulo srdeční selhání.
Práce byla podpořena projektem (Ministerstva zdravotnictví) koncepčního rozvoje výzkumné organizace 65269705 (FN Brno) a European Regional Development Fund – Project FNUSA-ICRC (No. CZ.1.05/1.1.00/02.0123).
Věnování
Tento článek věnujeme k významnému životnímu jubileu prof. MUDr. Petra Widimského, DrSc., FESC, našeho přítele, prezidenta České kardiologické společnosti a koordinátora studií PRAGUE, na kterých rádi spolupracujeme. Přejeme hodně zdraví, elánu do další práce a spokojenosti v osobním i pracovním životě.
Srdečně selhávající Brňáci Jindra a Lenka Špinarovi, Jiří Vítovec a Ondra Ludka.
MUDr. Ondřej Ludka, Ph.D.
oludka@fnbrno.cz
Interní kardiologická klinika LF MU a FN Brno, pracoviště Bohunice, Brno
www.fnbrno.cz
Doručeno do redakce: 20. 1. 2014
Zdroje
1. Hradec J, Vítovec J, Špinar J. Summary of the ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure 2012. Prepared by the Czech Society of cardiology. Cor et Vasa 2013; 55(1): 33–48.
2. Lewine GN, Steinke EE, Bakaeen FG et al. Sexual activity and cardiovascular disease. Circulation 2012; 125(8): 1058–1072.
3. McMurray JJ, Adamopoulos S, Anker SD et al. ESC guidelines for the diagnosis and treatment of acute and chronic heart failure 2012. The Task Force for the Diagnosis and Treatment of Acute and Chronic Heart Failure 2012 of the European Society of Cardiology. Developed in collaboration with the Heart Failure Association (HFA) of the ESC. Eur Heart J 2012; 33(14): 1787–1847.
4. Paulus WJ, Tschope C, Sanderson JE et al. How to diagnose diastolic heart failure: a consensus statement on the diagnosis of heart failure with normal left ventricular ejection fraction by the Heart Failure and Echocardiography Associations of the European Society of Cardiology. Eur Heart J 2007; 28(20): 2539–2550.
5. Steinke EE, Jaarsma T, Baunaton SA et al. Sexual Counselling for Individuals with Cardiovascular Disease and Their Partners. Eur Heart J 2013; 34(41):3217–3235.
6. Špinar J, Vítovec J, Hradec J et al. Czech Society of Cardiology guidelines for the diagnosis and treatment of chronic heart failure 2011. Cor et Vasa 2012; 54(3–4): e114-e134.
7. Špinar J, Vítovec J, Hradec J et al. Doporučení pro diagnostiku a léčbu chronického srdečního selhání – ČKS 2011. Vnitř Lék 2012; 58(Suppl 1): S4-S40.
8. Špinar J, Vítovec J, Hradec J et al. Doporučení pro diagnostiku a léčbu chronického srdečního selhání – ČKS 2011. Cor et Vasa 2012; 54(3–4): 161–182.
9. Špinar J, Vítovec J, Hradec J Co je nového v evropských doporučeních pro diagnostiku a léčbu srdečního selhání. Kardiologická revue 2012; 14(3): 211–212.
10. Špinar J, Vítovec J: Liší se ESC a ČKS doporučení pro diagnostiku a léčbu srdečního selhání? Kardiologická revue 2013; 15(2): 99–103.
11. Špinar J, Vítovec J, Hradec J et al. Srovnání doporučení pro diagnostiku a léčbu chronického srdečního selhání. Cor et vasa 2013; 55(3): 307–313.
12. Špinarová L, Špinar J, Vítovec J. Novinky v léčbě chronického srdečního selhání – guidelines ČKS – srovnání s minulými doporučeními. Remedia 2012; 22(2): 127–131.
13. Yanci CW, Jessup M, Bozkurt B et al. 2013 ACCF/AHA Guideline for the Management of Heart failure. JACC 2013; 62(16): e147-e239. Dostupné z DOI: <http://doi: 10.1016/j.jacc.2013.05.019>.
Štítky
Diabetológia Endokrinológia Interné lekárstvo
Článek Pečeň pri srdcovom zlyhávaníČlánek Mitrální stenózaČlánek Vliv zkušenosti na výsledky katetrové implantace aortální chlopně v léčbě významné aortální stenózyČlánek Pravá komora pri ťažkej pľúcnej hypertenzii pri vrodených chybách srdca – odlišná a špecifickáČlánek Kombinační léčba hypertenze
Článok vyšiel v časopiseVnitřní lékařství
Najčítanejšie tento týždeň
2014 Číslo 4- Parazitičtí červi v terapii Crohnovy choroby a dalších zánětlivých autoimunitních onemocnění
- Intermitentní hladovění v prevenci a léčbě chorob
- Rizikové období v léčbě růstovým hormonem: přechod mladých pacientů k lékařům pro dospělé
- Statinová intolerance
- Monoklonální protilátky v léčbě hyperlipidemií
-
Všetky články tohto čísla
- Prof. MUDr. Petr Widimský, DrSc., FESC, FACC šedesátiletý
- Vývoj klinického zájmu o plicní hypertenzi v České republice
- 30 let programu transplantace srdce v Institutu klinické a experimentální medicíny v Praze
- Medikamentózní léčba plicní arteriální hypertenze v roce 2014
- Neobvyklá intervence na nativní tepně u pacienta po aortokoronárním bypassu
- Optická koherentní tomografie, oddálená implantace stentu a přímá perkutánní koronární intervence u nemocných s infarktem myokardu a elevací ST segmentu
- Pečeň pri srdcovom zlyhávaní
- Mitrální stenóza
- Léčba srdečního selhání u diabetiků
- Vliv zkušenosti na výsledky katetrové implantace aortální chlopně v léčbě významné aortální stenózy
- Plně vstřebatelný lékový koronární stent: kde jsme v roce 2014?
- Význam stanovení galektinu 3 jako ukazatele myokardiální fibrózy v klinické kardiologii
- Místo chirurgické revaskularizace v léčbě akutního infarktu myokardu
- Operace Ebsteinovy anomálie v dospělém věku – naše zkušenosti
- Predklinické kardiovaskulárne ochorenia a tuhosť aorty
- Acute heart failure and cardiogenic shock – trends at the beginning of 21st century
- Může léčba hypertenze ovlivnit výskyt demence?
- Pravá komora pri ťažkej pľúcnej hypertenzii pri vrodených chybách srdca – odlišná a špecifická
- Srovnání amerických a evropských (českých) doporučení pro diagnostiku a léčbu chronického srdečního selhání
- Význam vulnerabilních aterosklerotických plátů a možnosti jejich detekce pomocí intravaskulární spektroskopie
- Katetrizační renální denervace v léčbě rezistentní hypertenze: realita nebo fikce?
- Praktické otázky léčby novými antitrombotiky
- Kombinační léčba hypertenze
- Vnitřní lékařství
- Archív čísel
- Aktuálne číslo
- Iba online
- Informácie o časopise
Najčítanejšie v tomto čísle- Pečeň pri srdcovom zlyhávaní
- Pravá komora pri ťažkej pľúcnej hypertenzii pri vrodených chybách srdca – odlišná a špecifická
- Operace Ebsteinovy anomálie v dospělém věku – naše zkušenosti
- Mitrální stenóza
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



