-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Registr POET2: srovnání přímých ročních zdravotnických nákladů na léčbu diabetu 2. typu po zahájení léčby inzulinem NPH nebo inzulinem glargin v kombinaci s perorálními antidiabetiky v České republice
POET2 registry: Comparison of annual direct medical costs of treating type 2 diabetes after addition of insulin NPH or insulin glargine to oral antidiabetic therapy in the Czech Republic
Introduction:
Poor glycemic control and the resulting development of complications of type 2 diabetes (DM2T) increase treatment costs. If adequate glycemic control cannot be achieved by lifestyle modifications and oral antidiabetic (OAD) therapy, initiation of insulin therapy is recommended. Cost effectiveness of basal insulins of the type NPH or glargine in combination with OAD for the treatment of DM2T was examined in a number of pharmacoeconomic studies. However, none of these studies were conducted in the Czech Republic. Therefore, the aim of the project POET2 was to compare annual direct medical costs of treating DM2T after addition of insulin NPH or glargine to OAD therapy in a clinical practice setting in the Czech Republic.Methodology:
Data collected from 1 967 patients who met the criteria for inclusion into the non-interventional prospective registry POET2 (DM2T, ongoing OAD therapy, glycated hemoglobin HbA1c > 6 % IFCC) and who were observed for 12 months following the start of insulin therapy (glargine: n = 1 061 vs NPH: n = 906) were analysed. Costs of treatment were analysed from the perspective of health insurance companies and included costs of medication, medical devices and medical procedures.Results:
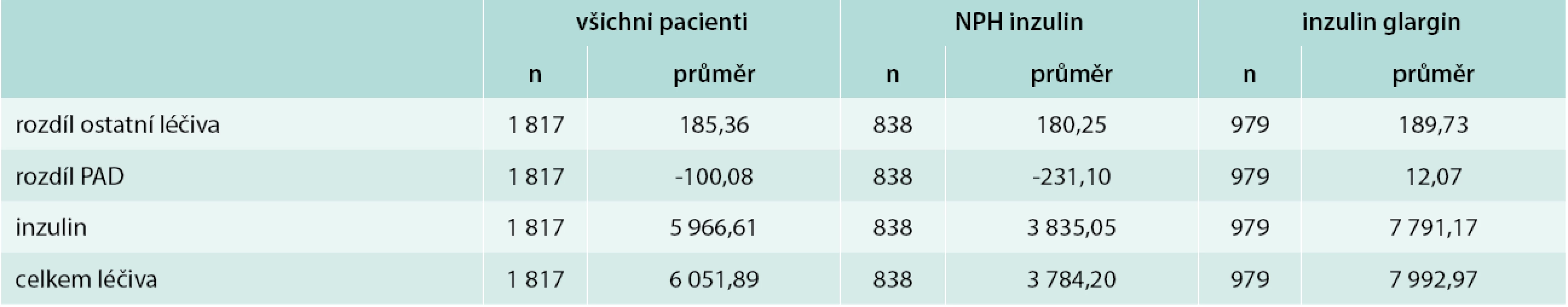
In both treatment groups a reduction of HbA1c (glargine group: by 1.77 % IFCC vs NPH group: by 1.73 % IFCC) and fasting plasma glucose (glargine group: by 3.67 mmol/l vs NPH group: by 3.63 mmol/l) was observed. Insulin glargine therapy was associated with the incidence of a significantly lower number of documented symptomatic hypoglycemic events (glargine group: 0.840 events per patient and year of treatment vs. NPH group: 1.053 events per patient and year of treatment; p < 0.05). Overall annual direct medical costs associated with the initiation of basal insulin treatment were higher on average by 2547.07 CZK among patients treated with insulin glargine (glargine group: 12 173.09 ± 4 169.44 CZK vs NPH group: 9 626.02 ± 3 432.79 CZK; p < 0.001) due to higher costs of medication (glargine group: 7 992.97 ± 4 001.81 CZK vs NPH group: 3 784.2 ± 3 181.48 CZK; p < 0.001). By contrast, costs of medical devices (glargine group: 2 332.08 ± 917.84 CZK vs NPH group: 3 893.95 ± 989.79 CZK; p < 0.001) and medical procedures (glargine group: 1 848.04 ± 684.89 CZK vs NPH group: 1 947.87 ± 685.43 CZK; p < 0.001) were lower among patients treated with insulin glargine.Conclusion:
Addition of basal insulin to OAD therapy was an efficacious therapeutic intervention for the treatment of DM2T in a clinical practice setting in the Czech Republic. Overall annual direct medical costs were higher among patients treated with insulin glargine than among patients treated with insulin NPH. However, costs of medical devices and medical procedures were lower in the insulin glargine group. In addition, incidence of hypoglycemia was significantly lower among patients treated with insulin glargine.Key words:
direct yearly healthcare costs – insulin glargine – insulin NPH – - type 2 diabetes mellitus
Autoři: Milan Kvapil 1; Denisa Janíčková Žďárská 1; Josef Suchopár 2; Michal Prokeš 2; Jan Brož 1
Působiště autorů: Interní klinika 2. LF UK a FN Motol Praha, přednosta prof. MUDr. Milan Kvapil, CSc., MBA 1; Infopharm Praha, a. s., předseda představenstva PharmDr. Josef Suchopár 2
Vyšlo v časopise: Vnitř Lék 2015; 61(1): 24-32
Kategorie: Původní práce
Souhrn
Úvod:
Náklady na léčbu diabetu 2. typu (DM2T) se zvyšují s nedostatečnou kompenzací a rozvojem komplikací. Nelze-li u pacientů dosáhnout kompenzace DM2T pomocí režimových opatření a podáváním perorálních antidiabetik (PAD), je doporučeno zahájení léčby inzulinem. Efektivita léčby DM2T bazálními inzuliny typu NPH nebo glargin v kombinaci s PAD byla zhodnocena řadou farmakoekonomických studií. Žádná z nich však nebyla provedena v České republice. Cílem projektu POET2 proto bylo porovnat přímé roční náklady na léčbu DM2T v podmínkách běžné klinické praxe v České republice, které vznikly v souvislosti se zahájením léčby bazálním inzulinem NPH nebo glargin v kombinaci s PAD.Metodika:
Analyzována byla data od 1 967 pacientů, kteří splnili kritéria pro zařazení do neintervenčního prospektivního registru (DM2T, dosavadní léčba PAD, glykovaný hemoglobin HbA1c > 6 % IFCC) a kteří byli sledováni po dobu 12 měsíců od zahájení terapie inzulinem (glargin: n = 1 061 vs NPH: n = 906). Cena léčby byla hodnocena z pohledu zdravotních pojišťoven a zahrnovala úhrady léčiv, zdravotnických prostředků a pomůcek a zdravotnických výkonů.Výsledky:
U obou léčebných skupin došlo k snížení HbA1c (skupina pacientů léčená inzulinem glargin: o 1,77 % IFCC vs skupina pacientů léčená inzulinem NPH: o 1,73 % IFCC) a glykemie nalačno (FPG) (glargin: o 3,67 mmol/l vs NPH: o 3,63 mmol/l). Léčba inzulinem glargin byla spojena s významně nižším výskytem dokumentovaných symptomatických hypoglykemií (glargin: 0,840 příhod na pacienta a rok léčby vs NPH: 1,053 příhod na pacienta a rok léčby; p < 0,05). Celkové přímé roční zdravotnické náklady vzniklé v souvislosti se zahájením léčby bazálním inzulinem byly v průměru o 2 547,07 Kč vyšší při léčbě inzulinem glargin (glargin: 12 173,09 ± 4 169,44 Kč vs NPH: 9 626,02 ± 3 432,79 Kč; p < 0,001) v důsledku vyšší ceny farmakoterapie (glargin: 7 992,97 ± 4 001,81 Kč vs NPH: 3 784,2 ± 3 181,48 Kč; p < 0,001). Při léčbě inzulinem glargin však byly významně nižší náklady spojené s poskytováním zdravotnických prostředků a pomůcek (glargin: 2 332,08 ± 917,84 Kč vs NPH: 3 893,95 ± 989,79 Kč; p < 0,001) a náklady na zdravotnické výkony (glargin: 1 848,04 ± 684,89 Kč vs NPH: 1 947,87 ± 685,43 Kč; p < 0,001).Závěr:
Léčba DM2T bazálním inzulinem v kombinaci s PAD byla v podmínkách běžné klinické praxe v České republice efektivní terapeutickou intervencí. Celkové přímé roční zdravotnické náklady byly vyšší při léčbě inzulinem glargin než při léčbě inzulinem NPH. Náklady spojené s poskytováním zdravotnických prostředků a pomůcek a náklady na zdravotnické výkony však byly při léčbě inzulinem glargin nižší. Také výskyt hypoglykemií byl významně nižší u pacientů léčených inzulinem glargin.Klíčová slova:
diabetes mellitus 2. typu – inzulin glargin – inzulin NPH – přímé roční zdravotnické nákladyÚvod
Diabetes mellitus 2. typu (DM2T) je chronické progredující onemocnění, jehož léčba je pro zdravotní systémy velmi nákladná. Počet osob s DM2T navíc stoupá. V České republice jich bylo v roce 2012 více než 772 000 [1]. V současné době je v České republice na léčbu pacientů s DM2T vynakládáno přibližně 10 % celkových nákladů na veřejnou zdravotní péči. Asi 60 % z těchto nákladů tvoří léčba pozdních mikrovaskulárních a makrovaskulárních komplikací [2], což je srovnatelné s údaji z jiných zemí [3].
Snížení hodnoty glykovaného hemoglobinu (HbA1c) o 1 % IFCC (International Federation of Clinical Chemistry) vede ke snížení výskytu mikrovaskulárních komplikací o 37 % a specifické mortality o 21 % [4]. Předčasně ukončená studie ACCORD [5] však naznačila, že intenzivní terapie DM2T a zvýšená incidence hypoglykemií by mohly mortalitu naopak zvyšovat. Analýza dat ze studie sice nepřinesla jednoznačné potvrzení vztahu hypoglykemie a zvýšení mortality u intenzivně léčených pacientů, nicméně prokázala, že symptomatická těžká hypoglykemie je spojena se zvýšeným rizikem úmrtí [6]. Pro tuto asociaci svědčí i další data [7]. Z hlediska ohrožení života pacienta se jeví být nejnebezpečnější noční hypoglykemie [8].
Nelze-li u pacientů s DM2T dosáhnout cílových hodnot HbA1c pomocí režimových opatření a podáváním perorálních antidiabetik (PAD), je zahájena léčba inzulinem [9]. Jako bazální inzuliny se standardně používají humánní inzuliny typu NPH (Neutral Protamine Hagedorn) nebo inzulinová analoga, mezi která patří inzulin glargin. Již v první prospektivní randomizované klinické studii porovnávající účinnost a bezpečnost inzulinu glargin s inzulinem NPH [10] bylo prokázáno, že titrací lze dosáhnout shodné kompenzace DM2T. Inzulin NPH však významně zvyšuje riziko noční hypoglykemie [10]. Léčba inzulinem glargin v porovnání s terapií inzulinem NPH snižuje riziko hypoglykemie [11] a při převedení z inzulinu NPH na inzulin glargin se buď sníží riziko hypoglykemie při zachování stejné kompenzace hodnocené dle HbA1c, nebo se podaří zlepšit kompenzaci DM2T při stejném riziku hypoglykemie [12].
Efektivita léčby inzulinem glargin byla zhodnocena řadou farmakoekonomických studií, jejichž výsledky se liší podle toho, zdali byly porovnávány pouze přímé náklady, náklady zahrnující prostředky vynaložené na léčbu závažných hypoglykemií, nebo náklady spojené s prodloužením kvalitního života (QUALY) [13–18]. S ohledem na různou cenu péče v jednotlivých zemích však tyto výsledky nelze přenést do podmínek České republiky.
Registr POET2 měl proto za cíl v podmínkách běžné klinické praxe v České republice porovnat přímé náklady vynaložené na léčbu pacientů s DM2T po zahájení léčby inzulinem NPH nebo inzulinem glargin v kombinaci s PAD a současně zhodnotit účinnost a bezpečnost obou léčebných modalit.
Pacienti a metody
Design studie
POET2 byl národní, multicentrický, neintervenční, observační, prospektivní projekt s přibližnou délkou sledování 12 měsíců, na kterém spolupracovalo 199 diabetologů. Sběr dat byl zahájen v den první aplikace bazálního inzulinu pacientům (V1) a pokračoval přibližně ve 3. (V2), 6. (V3), 9. (V4) a 12. (V5) měsíci léčby. Zaznamenávány byly pouze údaje získané v rámci běžné klinické praxe. První pacient byl do registru zařazen 21. 2. 2011, sledování posledního pacienta bylo ukončeno 15. 4. 2013.
Výběr pacientů
Do registru byli zařazeni pacienti s nedostatečně kompenzovaným DM2T (HbA1c > 6 % IFCC) a dosavadní léčbou PAD, u kterých se zúčastněný lékař rozhodl zahájit léčbu bazálním humánním inzulinem typu NPH nebo inzulinovým analogem glargin a kteří podepsali informovaný souhlas. Studie probíhala v souladu se standardy pro sběr dat v klinických studiích definovaných Helsinskou deklarací, v souladu s českou legislativou a byla ohlášena Státnímu ústavu pro kontrolu léčiv (SÚKL) před jejím zahájením.
Cíle projektu
Primárním cílem projektu bylo stanovit a porovnat přímé roční náklady na léčbu pacientů s DM2T, u kterých byla zahájena léčba inzulinem NPH nebo inzulinem glargin v kombinaci s PAD. Náklady v Kč byly hodnoceny z pohledu zdravotních pojišťoven. Cena léčby zahrnovala úhrady léčiv (dle Seznamu léčivých přípravků vydaném Státním ústavem pro kontrolu léčiv v Praze k 1. 12. 2012), zdravotnických prostředků a pomůcek (dle Seznamu zdravotnických prostředků vydaném Všeobecnou zdravotní pojišťovnou k 1. 12. 2012) a zdravotnických výkonů (dle platného Seznamu výkonů po zohlednění ceny bodu uvedené v tzv. úhradové vyhlášce).
Sekundárním cílem projektu bylo porovnání klinického efektu obou terapeutických postupů. V rámci hodnocení bezpečnosti léčby byl sledován výskyt nežádoucích účinků podávaných léčiv a výskyt hypoglykemických příhod.
Dokumentovaná symptomatická hypoglykemie byla definována jako událost s charakteristickými příznaky hypoglykemie, která byla potvrzena měřením glykemie s hodnotou ≤ 3,3 mmol/l. Závažná hypoglykemie byla definována jako událost, jejíž zvládnutí vyžadovalo asistenci jiné osoby pro podání glukózy, glukagonu, popřípadě pro zajištění jiných protiopatření.
Statistické metody
K analýze dat byly použity metody deskriptivní statistiky a následující statistické metody: neparametrický Mannův-Whitneyův test, Kolmogorovův-Smirnovův test, analýza rozptylu, případně s opakovanými měřeními s post-hoc Fisherovým LSD-testem. Adjustace dávky inzulinu, HbA1c a glykemie nalačno na vstupní tělesnou hmotnost byla provedena pomocí analýzy kovariance ANCOVA. Analýzy byly provedeny v programu NCSS 2007 (NCSS LLC, Kaysville, Utah, USA).
Výsledky
Vstupní charakteristika pacientů
Do studie bylo zařazeno celkem 1 969 pacientů. Průběh sledování z hlediska počtu pacientů znázorňuje schéma. Konečná analýza ceny terapie byla provedena pro skupinu 1 817 pacientů (tj. 92,37 %), u které byly známy údaje o hodnotě HbA1c nebo glykemie nalačno (FPG).
Schéma. Průběh sledování z hlediska počtu pacientů 
Demografické charakteristiky pacientů zjištěné při návštěvě V1 jsou uvedeny v tab. 1. V hodnotách základních sledovaných parametrů byl zjištěn statisticky významný rozdíl ve věku pacientů (p = 0,0411), v jejich tělesné hmotnosti (p = 0,0269) a v hodnotě BMI (p = 0,035). U ostatních parametrů nebyly zjištěny statisticky významné rozdíly. Z důvodu statisticky významného rozdílu tělesné hmotnosti bylo při hodnocení změny HbA1c, FPG (fasting plasma glucose – hladina glukózy na lačno) a při farmakoekonomickém hodnocení přistoupeno k adjustaci výsledků na vstupní tělesnou hmotnost pacientů. Tyto výsledky jsou zde publikovány. S výjimkou ICHS nebyly mezi léčebnými skupinami zjištěny statisticky významné rozdíly ve výskytu mikrovaskulárních a makrovaskulárních komplikací diabetu a ve výskytu dalších přidružených onemocnění (tab. 2).
Tab. 1. Základní demografické a laboratorní parametry u sledovaných pacientů 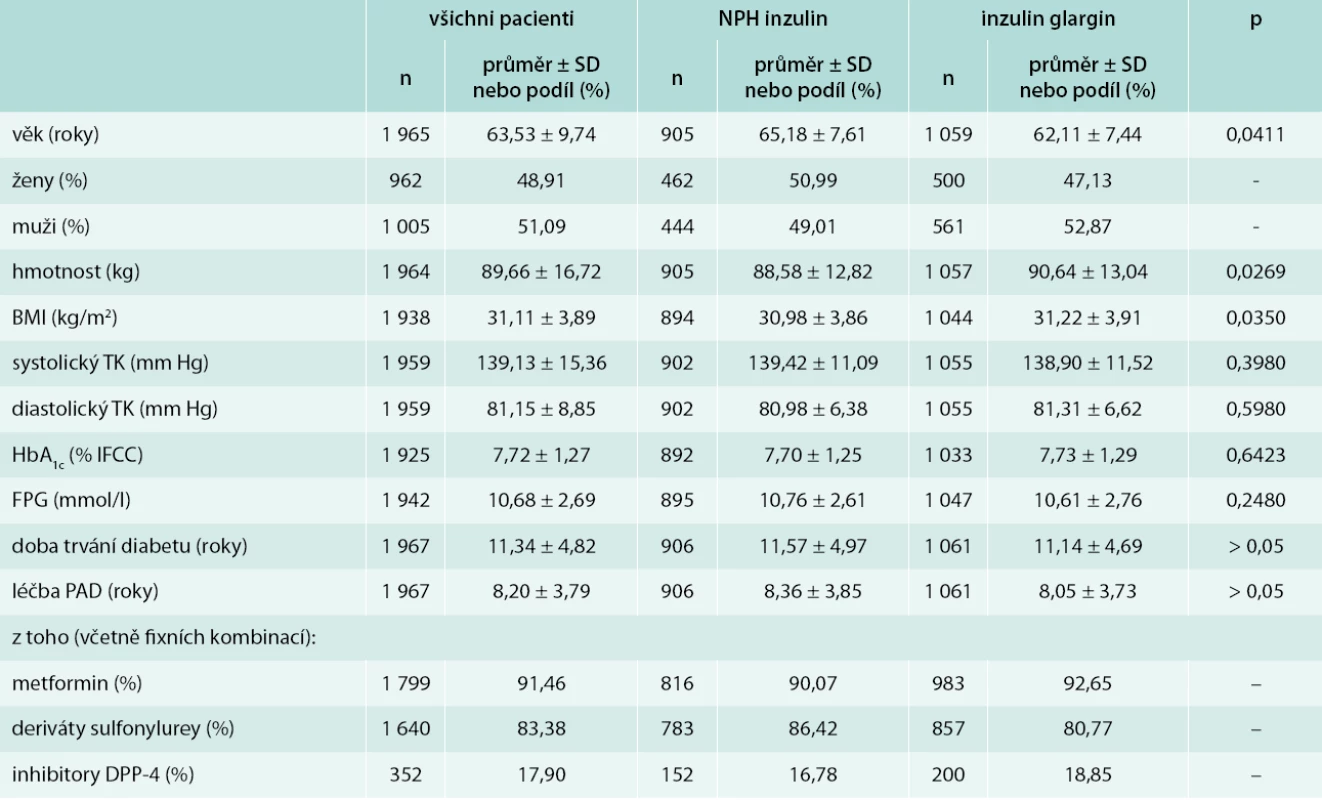
Tab. 2. Výskyt komplikací diabetu a výskyt souběžných onemocnění u sledovaných pacientů při vstupu do projektu 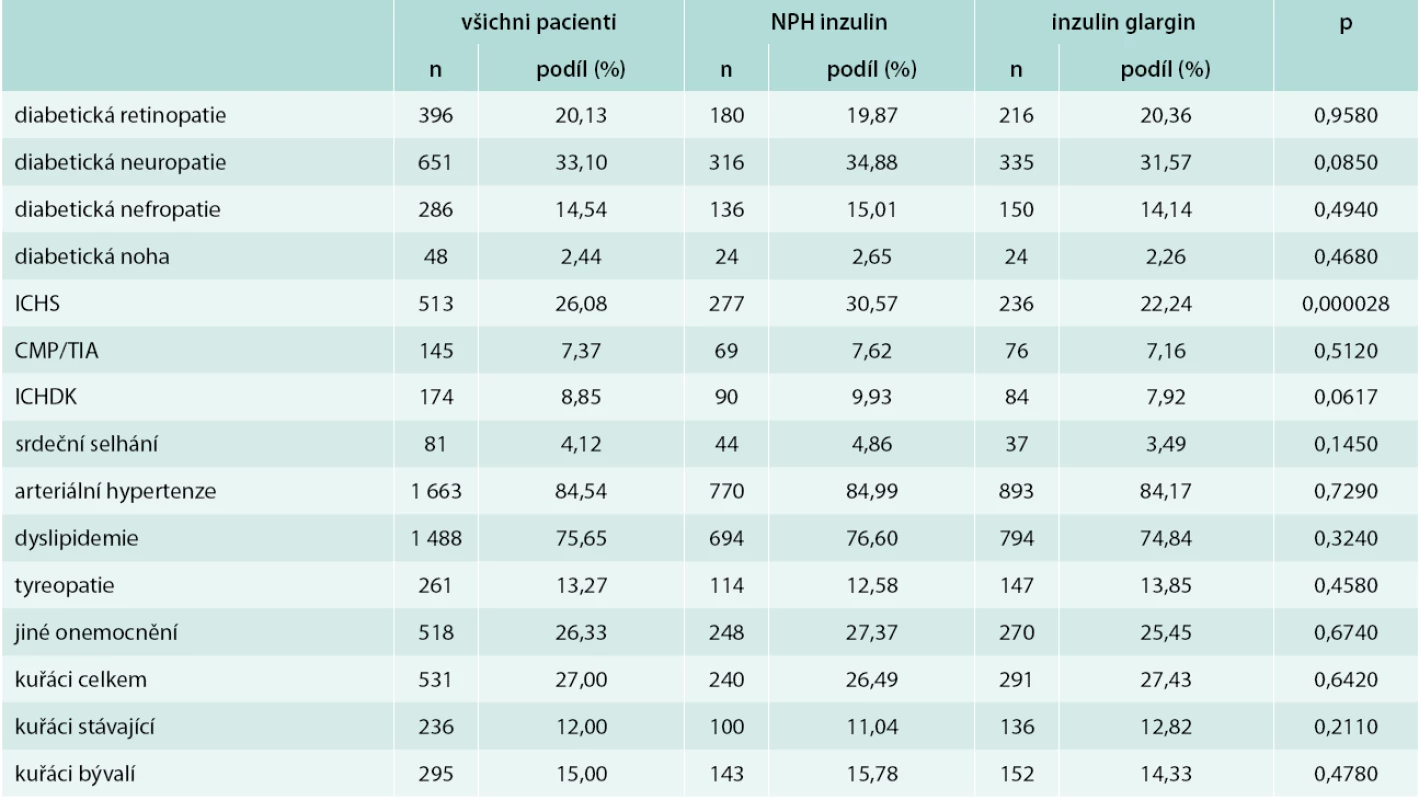
Kompenzace diabetu
Průměrná hodnota FPG stanovená lékaři v projektu POET2 jako cíl léčby byla 6,18 ± 0,74 mmol/l, přičemž nejčastější uváděnou cílovou hodnotou FPG byla hodnota 6,00 mmol/l. Tento cíl byl stanoven lékaři pro 612 pacientů (tj. 33,68 %). Cílové hodnoty FPG ≤ 5,99 mmol/l byly stanoveny pro 616 pacientů (tj. 33,90 %) a cílové hodnoty FPG ≥ 7,00 mmol/l byly stanoveny pro 406 pacientů (tj. 22,34 %).
Přidání bazálního inzulinu k léčbě PAD v obou skupinách pacientů signifikantně snížilo HbA1c a FPG (p < 0,001). U pacientů léčených NPH inzulinem došlo během 12měsíčního sledování k poklesu HbA1c o 1,73 % IFCC (z 7,65 ± 1,24 na 5,92 ± 1,10 % IFCC) a u pacientů léčených inzulinem glargin o 1,77 % IFCC (z 7,66 ± 1,28 na 5,89 ± 1,14 % IFCC). Průměrná FPG se snížila za uvedené období u pacientů léčených NPH inzulinem o 3,63 mmol/l (z 10,64 ± 2,59 na 7,01 ± 1,89 mmol/l) a u pacientů léčených inzulinem glargin o 3,67 mmol/l (z 10,63 ± 2,75 na 6,96 ± 2,01 mmol/l). Pokles HbA1c a FPG byl mezi léčebnými skupinami srovnatelný (graf 1).
Graf 1. Změna hodnot HbA<sub>1c</sub> a FPG zobrazená jako pokles od výchozích hodnot během 12měsíční léčby 
Při léčbě inzulinem glargin signifikantně více pacientů dosáhlo ve V5 hodnot HbA1c < 5,3 % IFCC (30,13 %) ve srovnání s léčbou inzulinem NPH (23,51 %; p = 0,00109) (graf 2).
Graf 2. Podíl pacientů, kteří po 12 měsících léčby dosáhli hodnot HbA<sub>1c</sub> < 5,3 % IFCC 
Během ročního sledování došlo ke zvýšení dávek inzulinu v obou léčebných skupinách. Průměrná výchozí dávka inzulinu NPH byla 12,25 ± 5,25 IU/den a inzulinu glargin 13,36 ± 5,89 IU/den. Průměrná konečná dávka inzulinu NPH byla 21,29 ± 9,40 IU/den a inzulinu glargin 23,11 ± 9,74 IU/den. Rozdíl mezi počátečními a konečnými dávkami obou typů inzulinu byl statisticky významný (p < 0,001).
V době zařazení pacientů do studie byla průměrná tělesná hmotnost pacientů léčených inzulinem NPH a inzulinem glargin statisticky významně rozdílná (88,88 ± 16,89 kg vs 90,64 ± 16,11 kg; p = 0,0269). V průběhu sledování nedošlo ke statisticky významnému vzestupu tělesné hmotnosti v případě pacientů léčených inzulinem glargin (změna hmotnosti + 0,12 kg; p = 0,1280), zatímco ve skupině pacientů léčených NPH inzulinem byl zaznamenán statisticky významný vzestup tělesné hmotnosti (váhový přírůstek + 0,42 kg; p = 0,0314). Na konci sledování se na základě uvedených změn tělesná hmotnost mezi sledovanými skupinami statisticky nelišila (p = 0,0647).
Během 12měsíčního sledování nebyly zjištěny statisticky významné rozdíly v dávkování PAD mezi skupinami pacientů léčených inzulinem NPH a inzulinem glargin.
Výskyt nežádoucích účinků a hypoglykemických příhod
V průběhu sledování nebyly zaznamenány žádné neočekávané nebo závažné nežádoucí účinky.
Výskyt dokumentovaných hypoglykemických příhod byl ve všech sledovaných obdobích (V1, V2, V3, V4, V5) numericky nižší u pacientů léčených inzulinem glargin (graf 3). Celkový počet dokumentovaných symptomatických hypoglykemií za celé období sledování vyjádřený na jednoho pacienta a rok léčby byl statisticky významně nižší u pacientů léčených inzulinem glargin v porovnání s pacienty léčenými inzulinem NPH (0,840 vs 1,053 příhody/pacient/rok léčby; p = 0,0329).
Graf 3. Výskyt dokumentovaných symptomatických hypoglykemických příhod připadajících na jednoho pacienta a rok léčby 
Celkový počet závažných hypoglykemických příhod za celé 12měsíční sledování byl velmi nízký. Celkem bylo zaznamenáno 10 hypoglykemických příhod, jejichž zvládnutí vyžadovalo asistenci jiné osoby u 8 pacientů (3 pacienti léčení NPH inzulinem a 5 pacientů léčených inzulinem glargin). Uvedené hypoglykemické příhody nevedly k nutnosti aplikovat glukagon, k hospitalizaci pacienta či k přivolání rychlé záchranné služby.
Přímé roční zdravotnické náklady, vzniklé v souvislosti se zahájením léčby bazálním inzulinem
Cena farmakoterapie
Průměrná cena farmakoterapie za rok léčby činila 6 051,89 ± 2 509,96 Kč (s mediánem 5 296,46 Kč) (tab. 3). Cena farmakoterapie byla statisticky významně vyšší u pacientů léčených inzulinem glargin než u pacientů léčených inzulinem NPH (7 992,97 ± 4 001,81 Kč vs 3 784,2 ± 3 181,48 Kč; p < 0,001). Hlavním důvodem rozdílů v ceně PAD mezi pacienty léčenými NPH inzulinem (-231,10 ± 2 940,83 Kč) a inzulinem glargin (12,07 ± 2 621,72 Kč) bylo vyšší zastoupení pacientů léčených NPH inzulinem, u kterých byla ukončena terapie inhibitory dipeptidyl-peptidázy typu 4.
Cena zdravotnických prostředků a pomůcek
Průměrné náklady spojené s poskytováním zdravotnických prostředků a pomůcek činily 3 052,41 ± 980,91 Kč (s mediánem 2 965 Kč) za rok. Z výše uvedené částky připadal nejvyšší podíl na diagnostické proužky (55,43 %), na ostatní zdravotnické prostředky (26,25 %) a na jehly a lancety (18,32 %). Náklady spojené s poskytováním zdravotnických prostředků a pomůcek byly statisticky významně nižší u pacientů léčených inzulinem glargin než u pacientů léčených NPH inzulinem (2 332,08 ± 917,84 Kč vs 3 893,95 ± 989,79 Kč; p < 0,001) (graf 4).
Graf 4. Náklady na poskytování zdravotnických prostředků a pomůcek 
Cena lékařských výkonů
Průměrné náklady spojené s poskytováním zdravotní péče lékaři (tj. zdravotní výkony) činily 1 894,08 ± 551,63 Kč (s mediánem 1 744,20 Kč) za rok. Náklady spojené s cenou zdravotnických výkonů byly statisticky významně nižší u pacientů léčených inzulinem glargin než u pacientů léčených inzulinem NPH (1 848,04 ± 684,89 Kč vs 1 947,87 ± 685,43 Kč; p < 0,001). Rozdíl v ceně lékařských výkonů mezi skupinami byl způsoben zejména vyšším počtem opakovaných edukací ve skupině pacientů léčených NPH inzulinem.
Celkové přímé roční zdravotnické náklady
Celkové přímé roční náklady na zdravotní péči byly u pacientů léčených inzulinem glargin statisticky významně vyšší než u pacientů léčených inzulinem NPH (12 173,09 ± 4 169,44 Kč vs 9 626,02 ± 3 432,79 Kč; p < 0,001), graf 5. Rozdíl činil 2 547,07 Kč.
Graf 5. Podíl dílčích nákladů na celkových přímých zdravotnických nákladech 
Diskuse
Celkové roční náklady hrazené z prostředků veřejného zdravotního pojištění byly v projektu POET2 statisticky významně vyšší u pacientů léčených inzulinem glargin než u pacientů léčených inzulinem NPH (p < 0,001) v důsledku vyšších nákladů na farmakoterapii (inzulin a PAD). Hlavním důvodem této odlišnosti ve srovnání s výsledky jiných autorů je skutečnost, že výše úhrady inzulinu NPH v ČR je velmi nízká. Náklady spojené s poskytováním zdravotnických prostředků a pomůcek a náklady na zdravotnické výkony byly naopak statisticky významně nižší u pacientů léčených inzulinem glargin než u pacientů léčených inzulinem NPH (v obou případech p < 0,001), což je v souladu s literaturou [16,19,20]. Rozdíl v nákladech na zdravotnické prostředky a pomůcky byl způsoben zejména tím, že významná část pacientů léčených inzulinem glargin používala předplněná pera. S ohledem na metodiku projektu nelze potvrdit, že zvýšené náklady na edukaci pacientů léčených inzulinem NPH byly způsobeny zjištěnou vyšší incidencí hypoglykemií. Vyšší spotřeba proužků a lancet těmito pacienty tomu však nasvědčuje.
Při léčbě inzulinem glargin byl zaznamenán statisticky významně vyšší podíl pacientů s HbA1c < 5,3 % IFCC (30,13 % vs 23,51 %; p = 0,001). Ve studii Treat To Target [10] bylo přísnou titrací inzulinu dosaženo FPG 6,5 mmol/l (inzulin glargin) a 6,7 mmol/l (inzulin NPH). Průměrný HbA1c byl na konci studie 5,3 % IFCC. 58 % pacientů dosáhlo HbA1c < 5,3 % IFCC. V této studii však byla podstatně vyšší incidence hypoglykemických příhod v porovnání s projektem POET2. Roční incidence nočních hypoglykemií byla 4,0 pro inzulin glargin a 6,9 pro inzulin NPH. V projektu POET2 byla incidence všech hypoglykemií při léčbě inzulinem glargin 4krát nižší a při léčbě inzulinem NPH 7krát nižší. Do tohoto projektu byli na rozdíl od prospektivní a randomizované studie Treat To Target zařazeni i pacienti, kteří vyžadovali individuální stanovení cílů léčby. Z tohoto hlediska jsou pak dosažené výsledky kompenzace velmi dobré. Přitom byly dosaženy pouze poloviční dávkou bazálního inzulinu, a to při minimálním zvýšení hmotnosti (ve studii Treat To Target byl průměrný přírůstek hmotnosti 3,0 kg a 2,8 kg).
Pokud by aplikované dávky inzulinu v projektu POET2 byly vyšší, bylo by pravděpodobně dosaženo lepší kompenzace DM2T. Ta by ale byla spojena s vyšší incidencí hypoglykemie zejména u pacientů léčených NPH inzulinem, jak ukazují analýzy klinických studií [12]. Nelze vyloučit, že právě výskyt hypoglykemií by mohl významněji ovlivnit cenu léčby pacientů léčených inzulinem NPH, protože celkové náklady spojené se středně závažnou hypoglykemickou příhodou se pohybují v rozmezí 2 680,70 Kč až 3 837,10 Kč, náklady spojené se závažnou hypoglykemickou příhodou mezi 20 595,90 Kč až 24 015,30 Kč a přímé náklady veřejného zdravotního pojištění jsou jen o málo nižší (19 130,50 Kč) [21].
Z dlouhodobého hlediska je významné, že zvýšený výskyt hypoglykemických příhod může korelovat s rozvojem a výskytem makrovaskulárních, především kardiovaskulárních komplikací [22]. Je tedy pravděpodobné, že při delším sledování pacientů s DM2T by byly přímé náklady při léčbě inzulinem NPH vyšší než při léčbě inzulinem glargin. Délka sledování pacientů je proto hlavní limitací, která zkresluje výsledky našeho projektu. Dalšími omezeními, která znemožňují přímé porovnání našich výsledků s daty získanými v jiných zemích, jsou způsob poskytování zdravotních pomůcek nebo prostředků, a také stále nízké úhrady příslušných zdravotních výkonů v České republice.
Závěr
Léčba bazálním inzulinem v kombinaci s PAD byla u pacientů s DM2T v podmínkách běžné klinické praxe v České republice efektivní terapeutickou intervencí (hodnocení dle poklesu HbA1c a FPG). Použití inzulinu glargin bylo spojeno s nižším výskytem dokumentovaných symptomatických hypoglykemií ve srovnání s terapií NPH inzulinem (p = 0,0329). Při léčbě inzulinem glargin byl zaznamenán vyšší podíl pacientů s HbA1c < 5,3 % IFCC (p = 0,00109). Celkové roční náklady hrazené z prostředků veřejného zdravotního pojištění byly u pacientů léčených inzulinem glargin vyšší než u pacientů léčených inzulinem NPH (p < 0,001) v důsledku vyšších nákladů na vlastní farmakoterapii (inzulin a léčba PAD). Náklady spojené s poskytováním zdravotnických prostředků a pomůcek a náklady na zdravotnické výkony však byly statisticky významně nižší u pacientů léčených inzulinem glargin (p < 0,001) než u pacientů léčených inzulinem NPH.
Projekt byl sponzorován společností Sanofi-Aventis, s.r.o. Česká republika.
prof. MUDr. Milan Kvapil, CSc., MBA
milan.kvapil@fnmotol.cz
Interní klinika 2. LF UK a FN Motol, Praha
www.fnmotol.cz
Doručeno do redakce 29. 6. 2014
Přijato po recenzi 25. 11. 2014
Poděkování
Poděkování patří lékařkám a lékařům, kteří se studie POET2 aktivně účastnili (uvádíme v abecedním pořadí bez titulů): Dana Ácsová (Děčín), Markéta Axmanová (Olomouc), Dagmar Bartášková (Praha), Jana Bělobrádková (Brno), Kateřina Berková (Písek), Vladimíra Bílská (Přerov), Hana Boukalová (České Budějovice), Michal Brada (Břeclav), Jan Brož (Praha), Tomáš Brychta (Olomouc), Hana Budinská (Louny), Miroslava Cerhová (Praha), Hana Čermáková (Štemberk), Bořivoj Červenka (Broumov), Marcela Čiháková (Cheb), Barbora Diepoltová (Říčany), Lenka Dohnalová (České Budějovice), Barbora Doležalová (Chrudim), Irma Dresslerová (Hradec Králové), Kateřina Dvořáková (Praha), Eva Dvořáková (Praha), Hana Dvořáková (Praha), Jana Fabiánová (Vimperk), Dana Fialkovičová (Strakonice), Milan Flekač (Praha), Pavel Frič (Poděbrady), Redek Ginzel (Dvůr Králové nad Labem), Irena Gletová (Třinec), Eva Gongolová (Orlová), Anna Gregorová (Zlín), Mário Grossmann (Veselí nad Moravou), Drahomíra Gulaková (Praha), Jana Havelková (Znojmo), Terezie Havrdová (Praha), Keteřina Hejnicová (Trutnov), Libor Hemžský (Přelouč), Zuzana Heraufová (Břeclav), Kateřina Herdová (Praha), Helena Hlaváčková (Klatovy), Hana Honzátková (Vyškov), Jana Houdová (Česká Lípa), Jana Houdová (Praha), Libuše Hrdličková (Plzeň), Blažena Hrouzková (Uherské Hradiště), Alena Húsková (Bruntál), Karel Churavý (Nový Jičín), Denisa Janíčková (Praha), Radka Janíková (Opava), Marta Jedličková (Řevnice), Kateřina Jílková (Praha), Věra Jinková (Nové Město na Moravě), Drahomíra Jirsová (Trhové Sviny), Milada Jirsová (Zábřeh), Helena Jiřincová (Domažlice), Luboš Jukl (Hlinsko), Dana Kafková (Čáslav), Blanka Kafčíková (Prostějov), Daniela Kallmunzerová (Děčín), Jarmila Kebízková (Ostrava), Dagmar Kellnerová (Vysoké Mýto), Marcela Kerzová (Havířov), Jozef Klein (Praha), Mojmír Konečný (Rakovník), Pavel Konšel (Třebíč), Šárka Kopecká (Brandýs nad Labem), Eva Košková (Kosmonosy), Jiří Kratochvíl (Příbram), Zdenka Krejsová (Karlovy Vary), Věra Krpatová (Praha), Zdeňka Krupová (Olomouc), Tomáš Krystl (Plzeň), Šárka Kubánková (Nymburk), Zuzana Kubíková (Zlín), Lucie Kufová (Praha), Blanka Kuchtíčková (Bohumín), Vlasta Kutějová (Hranice na Moravě), Lenka Kyseláková (Brno), Pavlína Kyselová (Plzeň), Michal Labuť (Ústí nad Labem), Miroslav Lacek (Jihlava), Petronela Lacková (Rumburk), Jitka Lachmanová (Blansko), Dagmar Langová (Zlín), Ivana Lešková (Jaroměř), Miroslav Lindovský (Sokolov), Patrik Lisý (Bystré), Marie Lochmanová (Rokycany), Pavel Lukša (Bystřice nad Pernštejnem), Helena Lůžková (Most), Eva Mádlová (Nový Bydžov), Ivan Mach (Milevsko), Martina Machalová (Chotěboř), Šárka Malá (Ostrava), Michela Mannová (Dvůr Králové nad Labem), Gita Markofová (Karlovy Vary), Dana Maršálková (Ústí nad Labem), Petr Maule (Pelhřimov), Vítězslav Mejzlík (Boskovice), Hana Mertová (Zastávka u Brna), Iva Mikulková (Blansko), Blanka Moulisová (Plzeň), Edita Nováková (Náchod), Lenka Nováková (Strakonice), Drahomíra Novotná (Náměšť nad Oslavou), Libor Okénka (Hodonín), Martina Oznerová (Ostrava-Bělský les), Hana Palečková (Prachatice), Jana Palečková (Opava), Jana Palová (Vyškov), Pavlína Paulysková (Pardubice), Radka Paušová (Pelhřimov), Markéta Pávová (Plzeň), Jana Pecová (Brno), Olga Pekárková (Pelhřimov), Dobromila Pekařová (Prostějov), Martin Petr (Praha), Hana Petrášová (Valašské Klobouky), Ivana Petrošová (Valašské Meziříčí), Zdeněk Píštěk (Uherské Hradiště), Vlasta Pivarčiová (Praha), Helena Pízová (Říčany), Blanka Plesníková (Šumperk), Radomil Pluschke (Opava), Ivana Podrapská (Litoměřice), Vladimír Polák (Nový Jičín), Michal Policar (Jihlava), Dita Pospíšilová (Kroměříž), Veronika Pozděnová (Tišnov), Martin Prázdný (Praha), Miroslava Prejzová (Bílina), Jana Prošková (Stod), Ivana Přibáňová (České Budějovice), Jana Psotová (Praha), Lea Raclavská (Beroun), Anna Rancová (Olomouc), Jiří Roh (České Budějovice), Olga Rotášková (Jirkov), Stanislava Rothová (Kladno), Jiří Runge (Sokolov), Zdeněk Rušavý (Plzeň), Magdalena Růžičková (Třebíč), Jana Řežáčová (Žatec), Claudia Safková (Kolín), Alena Satková (Rakovník), Jana Sehnálková (Český Krumlov), Naděžda Shorná (Ústí nad Labem), Vojtěch Sigl (Cheb), Petr Skála (Holice), Kateřina Smoleňáková (Štětí), Věra Soběslavská (Tábor), Kateřina Sojková (Liberec), Taťána Součková (Praha), Tomáš Spousta (Ostrava), Štěpánka Stehlíková (Praha), Věra Stránská (Dvůr Králové nad Labem), Jitka Suská (Hustopeče u Brna), Radana Syslová (Olomouc), Marcela Szabó (Neratovice), Renata Šarbochová (Slaný), Marta Šebková (Praha), Radka Šeptáková (Ostrava), Alena Ševčíková (Frýdek-Místek), Elena Šilhová (Praha), Renata Šimková (Praha), Olga Škarpová (Ostrava), Miroslav Škoda (Praha), Jindřiška Šroubková (Plzeň), Petra Štajglová (Liberec), Jozefína Štefánková (Hradec Králové), Zdeněk Štekl (Domažlice), Antonín Štětina (Klášterec na Ohří), Pavla Táborská (Kralovice), Eva Talašová (Zlín), Renata Tálská (Jeseník), Pavel Tománek (Kopřivnice), Hana Tyčová (Pardubice), Kateřina Urbancová (Ostrava), Robin Urbánek (Zlín), Romana Urbanová (Kralupy nad Vltavou), Alena Váchová (České Budějovice), Eva Valentová (Praha), Tomáš Vařeka (Praha), Alica Veselá (Broumov), Renata Vetešníková (Prostějov), Teodor Vícha (Praha), Hana Vlašicová (Zlín), Karel Vondra (Praha), Michaela Vondráková (Turnov), Petra Vrbová (Jilemnice), Drahomíra Vrzalová (Olomouc), Ivana Vyhnánková (Praha), Jana Vyoralová (Veselí nad Moravou), Šárka Wernerová (Praha), Emil Záhumenský (Zlín), Patrik Zatloukal (Brno), Svatava Zbranková (Vsetín), Jitka Zemanová (Plzeň), Petr Žák (Brno).
Zdroje
1. Zvolský M. Činnost oboru diabetologie, péče o diabetiky v roce 2012. ÚZIS ČR. Aktuální informace 2013; 24. Dostupné z WWW: <http://www.uzis.cz/rychle-informace/cinnost-oboru-diabetologie-pece-diabetiky-roce-2012>.
2. Doležal T, Písaříková Z, Zemanová P et al. Náklady na diabetes 2. typu v podmínkách zdravotního systému České republiky. Vnitř Lék 2009; 55(4): 342–344.
3. Ettaro L, Songer TJ, Zhang P et al. Cost-of-illness studies in diabetes mellitus. Pharmacoeconomics 2004; 22(3): 149–164.
4. Stratton IM, Adler AI, Neil HA et al. Association of glycaemia with macrovascular and microvascular complications of type 2 diabetes (UKPDS 35): prospective observational study. BMJ 2000; 321(7258): 405–412.
5. Calles-Escandón J, Lovato LC, Simons-Morton DG et al. Effect of intensive compared with standard glycemia treatment strategies on mortality by baseline subgroup characteristics: the Action to Control Cardiovascular Risk in Diabetes (ACCORD) trial. Diabetes Care 2010; 33(4): 721–727.
6. Bonds DE, Miller ME, Bergenstal RM et al. The association between symptomatic, severe hypoglycaemia and mortality in type 2 diabetes: retrospective epidemiological analysis of the ACCORD study. BMJ 2010; 340: b4909. Dostupné z DOI: <http://dx.doi.org/10.1136/bmj.b4909>.
7. McCoy RG, Van Houten HK, Ziegenfuss JY et al. Increased mortality of patients with diabetes reporting severe hypoglycemia. Diabetes Care 2012; 35(9): 1897–1900.
8. Chow E, Bernjak A, Williams S et al. Risk of cardiac arrhythmias during hypoglycemia in patients with type 2 diabetes and cardiovascular risk. Diabetes 2014; 63(5): 1738–1747.
9. Doporučený postup péče o diabetes mellitus 2. typu – aktualizace 2012. Česká diabetologická společnost 2012. Dostupné z WWW: <http://www.diab.cz/dokumenty/dm2_2011.pdf>.
10. Riddle MC, Rosenstock J, Gerich J et al. Insulin Glargine 4002 Study Investigators. The treat-to-target trial: randomized addition of glargine or human NPH insulin to oral therapy of type 2 diabetic patients. Diabetes Care 2003; 26(11): 3080–3086.
11. Home PD, Fritsche A, Schinzel S et al. Meta-analysis of individual patient data to assess the risk of hypoglycaemia in people with type 2 diabetes using NPH insulin or insulin glargine. Diabetes Obes Metab 2010; 12(9): 772–779.
12. Mullins P, Sharplin P, Yki-Jarvinen H et al. Negative binoval meta-regression analysis of combined glycosylated hemoglobin and hypoglycemia outcomes across eleven Phase III and IV studies of insulin glargine compared with neutral protamine Hagedorn insulin in type 1 and type 2 diabetes mellitus. Clin Ther 2007; 29(8): 1607–1619.
13. Warren E, Weatherley-Jones E, Chilcott J et al. Systematic review and economic evaluation of a long-acting insulin analogue, insulin glargine. Health Technol Assess 2004; 8(45): iii, 1–57.
14. Brändle M, Azoulay M, Greiner RA. Cost-effectiveness and cost-utility of insulin glargine compared with NPH insulin based on a 10-year simulation of long-term complications with the Diabetes Mellitus Model in patients with type 2 diabetes in Switzerland. Int J Clin Pharmacol Ther 2007; 45(4): 203–220.
15. Grima DT, Thompson MF, Sauriol L. Modelling cost effectiveness of insulin glargine for the treatment of type 1 and 2 diabetes in Canada. Pharmacoeconomics 2007; 25(3): 253–266.
16. Levin P. The cost-effectiveness of insulin glargine vs. neutral protamine Hagedorn insulin in type 2 diabetes: a focus on health economics. Diabetes Obes Metab 2008; 10(Suppl 2): 66–75.
17. Cameron CG, Bennett HA. Cost-effectiveness of insulin analogues for diabetes mellitus. CMAJ 2009; 180(4): 400–407.
18. Xie L, Wei W, Pan C et al. Real-world rates, predictors, and associated costs of hypoglycemia among patients with type 2 diabetes mellitus treated with insulin glargine: results of a pooled analysis of six retrospective observational studies. J Med Econ 2013; 16(9): 1137–1145.
19. Miller DR, Gardner JA, Hendricks AM et al. Health care resource utilization and expenditures associated with the use of insulin glargine. Clin Ther 2007; 29(3): 478–487.
20. Schöffski O, Breitscheidel L, Benter U et al. Resource utilization and costs in patients with type 2 diabetes mellitus treated with insulin glargine or conventional basal insulin under real-world conditions in Germany: LIVE-SPP study. J Med Econ 2008; 11(4): 695–712.
21. Kruntorádová K, Suchánková E, Klimeš J et al. Náklady na hypoglykemické stavy u pacientů s diabetes mellitus: cost-of-illness studie. Farmakoekonomika 2012; 6(1): 17–21.
22. Desouza CV, Bolli GB, Fonseca V. Hypoglycemia, diabetes, and cardiovascular events. Diabetes Care 2010; 33(6): 1389–1394.
Štítky
Diabetológia Endokrinológia Interné lekárstvo
Článek Errata et corrigendaČlánek POET2 – editorial
Článok vyšiel v časopiseVnitřní lékařství
Najčítanejšie tento týždeň
2015 Číslo 1- Parazitičtí červi v terapii Crohnovy choroby a dalších zánětlivých autoimunitních onemocnění
- Intermitentní hladovění v prevenci a léčbě chorob
- Rizikové období v léčbě růstovým hormonem: přechod mladých pacientů k lékařům pro dospělé
- Statinová intolerance
- Monoklonální protilátky v léčbě hyperlipidemií
-
Všetky články tohto čísla
- Překvapivě starý kostlivec ve skříni – editorial
- HevyLite™ – nová metoda detekce monoklonálních imunoglobulinů – editorial
- Errata et corrigenda
- Význam Pneumonia Severity Index u pacientů s pneumonií hospitalizovaných na jednotce intenzivní pneumologické péče
- Registr POET2: srovnání přímých ročních zdravotnických nákladů na léčbu diabetu 2. typu po zahájení léčby inzulinem NPH nebo inzulinem glargin v kombinaci s perorálními antidiabetiky v České republice
-
Úvodní slovo předsedy České internistické společnosti, profesora MUDr. Richarda Češky, CSc., FACP, FEFIM
Česká interna a časopis Vnitřní lékařství v roce 2015 - Terapeutické monitorování amikacinu a gentamicinu v rutinní klinické praxi
- Asymptomatická hyperurikémia a metabolický syndróm u mladistvých
- Studium souvislostí poruch spánku, obstrukční spánkové apnoe a vzniku a léčby arteriální hypertenze – módní vlna nebo dlouhodobý trend?
- Tachykardií indukovaná kardiomyopatie
- Význam vyšetření párů těžkých/lehkých řetězců imunoglobulinu u monoklonálních gamapatií
-
Akútne a chronické aortové choroby hrudníkovej a brušnej aorty u dospelých
Odporúčania Angiologickej sekcie Slovenskej lekárskej komory pre klasifikáciu a diagnózu chorôb aorty (AS SLK, 2014) - POET2 – editorial
- Distribuce hodnot glykovaného hemoglobinu v populaci diabetiků 2. typu: projekt Valetudo
- Vladislav Hytych, Alice Tašková, Martina Vašáková et al. Plicní chirurgie v instruktivních kazuistikách.
- Daniel Schwarz, Ladislav Dušek (eds) et al. Computer applications, systems and networks for medical education.
- Vnitřní lékařství
- Archív čísel
- Aktuálne číslo
- Iba online
- Informácie o časopise
Najčítanejšie v tomto čísle- Terapeutické monitorování amikacinu a gentamicinu v rutinní klinické praxi
- Asymptomatická hyperurikémia a metabolický syndróm u mladistvých
- Tachykardií indukovaná kardiomyopatie
- Význam vyšetření párů těžkých/lehkých řetězců imunoglobulinu u monoklonálních gamapatií
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy