-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Je funkčná dyspepsia skutočne tak častá?
Is functional dyspepsia really that frequent?
The literature shows, that the prevalence of functional dyspepsia is between 11 and 29.2 % in general population. The first goal of this study was to present a narrative review of the current findings of functional dyspepsia. The second goal was to find out the prevalence of functional dyspepsia in the II. Internal Clinic of Gastroenterology and Geriatry in Teaching Hospital of Olomouc (Czech Republic). According to the clinical experience, the prevalence of patients with functional dyspepsia seems to be not as high as literature shows. Normal gastroscopy findings are mandatory for the diagnosis of functional dyspepsia. That is why we examined 302 patients with indications for gastroscopy. According to the Rome IV criteria and normal gastroscopy findings, the diagnosis of functional dyspepsia was made only in 10 (3.31 %) patients. 108 patients have received repeated gastroscopy after 4 to 6 months period. But, none of them came with the diagnosis functional dyspepsia. Our results suggest, that the prevalence of functional dyspepsia after careful gastroscopic examination is lower than in the previous literature. This observation could change our view of functional dyspepsia and its diagnostics.
Keywords: functional dyspepsia – gastroscopy – prevalence – Rome IV criteria
Autoři: Vít Navrátil; Pavol Dvoran; Vladimír ? Urana; Jiří Ehrmann; Vlastimil Procházka
Působiště autorů: II. interní klinika – gastroenterologická a geriatrická LF UP a FN Olomouc
Vyšlo v časopise: Vnitř Lék 2018; 64(10): 903-910
Kategorie: Původní práce
Souhrn
Literatúra uvádza, že prevalencia funkčnej dyspepsie u bežnej populácie je 11–29,2 %. Prvým cieľom tejto práce bolo prezentovať narrative review súčasných vedomostí o problematike funkčných porúch. Druhým cieľom bolo zistiť prevalenciu funkčnej dyspepsie na II. internej klinike gastroenterologickej a geriatrickej LF UP a FN Olomouc (Česká republika). Klinická skúsenosť nám totiž neukazuje takú vysokú prevalenciu tohto ochorenia, ako uvádza literatúra. Kľúčovou podmienkou pre diagnózu funkčnej dyspepsie je normálny gastroskopický nález. Preto sme vyšetrili 302 pacientov, u ktorých bola indikovaná gastroskopia. Len u 10 z nich (3,31 %) bola na základe kritérií Rome IV a normálneho endoskopického nálezu stanovená diagnóza funkčnej dyspepsie. 108 pacientov sa v priebehu 4–6 mesiacov dostavilo ku kontrolnej gastroskopii, z pacientov s funkčnou dyspepsiou však neprišiel žiadny. Naše výsledky naznačujú, že pri dôslednom gastroskopickom vyšetrení je prevalencia funkčnej dyspepsie nižšia, ako je doteraz uvádzané v odbornej literatúre. Tento poznatok by mohol viesť k zmene pohľadu na funkčnú dyspepsiu a jej diagnostiku.
Kľúčové slová:
funkčná dyspepsia – gastroskopia – prevalencia – Rímske kritériá IV
Úvod
Práca je rozdelená na 2 časti – predmetom prvej časti je súhrn súčasnej problematiky funkčnej gastropatie na úrovni narrative review a predmetom druhej je vlastná štúdia.
Dyspepsia
Dyspepsia, nazývaná aj indigescia (nestravnosť), patrí medzi hlavné príznaky ochorení gastrointestinálneho traktu. Tento pojem zahŕňa súbor nepríjemných subjektívnych brušných prejavov, ktoré vznikli v súvislosti s trávením [1]. Dlhodobé dyspeptické problémy ako jediný zdravotný problém sú uvádzané u 6,6 % osôb v Českej republike. Dyspepsiou spolu s rôznymi inými zdravotnými problémami alebo chorobami trpí ďalších 6,0 % obyvateľstva [2]. Prevalencia dyspepsie je u nás porovnateľná alebo mierne nižšia ako v západnej Európe a nižšia ako v USA [3]. Nepochybne sa aj v populácii ČR ukazujú psychosociálne a demografické rozdiely (bydlisko, vzdelanie, ekonomické postavenie a iné) [3]. Prevalencia dyspepsie je vyššia u žien, u vdov/vdovcov, či u ľudí s nižším socioekonomickým statusom [4]. Súčasná klasifikácia dyspepsií je uvedená v tab. 1 [3]. V našej práci sme sa zaoberali jedným z druhov dyspepsie – funkčnou dyspepsiou. Prevalencia funkčnej dyspepsie (FD), ako samostatnej nozologickej jednotky, sa v bežnej populácii uvádza medzi 11–29,2 % [5], resp. 27,1–38,0 % u novorodencov a batoliat [6].
Tab. 1. Klasifikácia dyspepsií [1] ![Klasifikácia dyspepsií [1]](https://www.prelekara.sk/media/cache/resolve/media_object_image_small/media/image/1a5f7f230d72196c25e951a883a9ef22.jpeg)
Prevalencia Helicobacter pylori bola v roku 2001 v Českej republike na úrovni 41,7 % [7]. V roku 2012 bol ale zaznamenaný výrazný pokles na 23,5 % [8]. Medzi osobami s dyspepsiou a bez dyspepsie nebol zistený rozdiel v prevalencii Helicobacter pylori [4].
Funkčná dyspepsia
Funkčná dyspepsia je taká, pri ktorej u pacienta s dyspeptickými príznakmi nenájdeme žiadne organické zmeny. Pacient trpiaci touto poruchou si vyžaduje špecifický prístup. Jeho liečba nemá priaznivú prognózu – nejedná sa síce o ochorenie ohrozujúce na živote, avšak málokedy sa podarí úplne odvrátiť nepríjemné symptómy. Je to najmä z toho dôvodu, že nepoznáme skutočnú príčinu týchto ťažkostí. Pred zadaním tejto diagnózy je potrebné vylúčiť všetky príčiny, ktoré by za pacientovými príznakmi mohli stáť. Za týmto účelom vzniklo niekoľko diagnostických postupov. V Českej republike je zaužívaná klasifikácia FD podľa Zdeňka Mařatky [1,9]. V súčasnosti je však v popredí klasifikácia podľa tzv. Rímskych kritérií (v súčasnosti už vo svojom 4. vydaní) [10]. V tab. 2 je uvedené delenie funkčných porúch tráviaceho traktu podľa Z. Mařatku [9].
Tab. 2. Delenie funkčných porúch podľa prof. Zdeňka Mařatku [1,5] ![Delenie funkčných porúch podľa prof.
Zdeňka Mařatku [1,5]](https://www.prelekara.sk/media/cache/resolve/media_object_image_small/media/image/3f7bedd01dfcf5b9dcf209b425a7f3e0.jpeg)
Predmetom našej štúdie je funkčná dyspepsia ako choroba, pre ktorú Z. Mařatka odporúča taktiež termín funkčná gastropatia. Odporúča ju deliť do 2 skupín:
- dráždivý – hypertonický žalúdok alebo syndróm dyspepticko-algický – problémy môžu niekedy pripomínať vredovú chorobu a pre takéto prípady odporúča termín pseudoulcerózny syndróm
- chabý – hypotonický žalúdok, charakterizovaný len indigesciou (nestrávnosťou) bez bolesti; ďalšie možné termíny odrážajúce charakter problémov sú: gastroptóza, hypotonická elongácia žalúdku, dolichogastria.
Definícia a klasifikácia funkčných porúch tráviaceho traktu podľa Rímskych kritérií IV [10]
Podľa Rímskych kritérií III [11] definujeme funkčné poruchy gastrointestinálneho traktu ako súbor izolovaných symptómov alebo ich premenlivej kombinácie bez poukázateľných organických, biochemických, ultrasonografických, endoskopických či ďalších zmien postihujúcich tráviaci trakt prípadne biliárny systém.
S Rímskymi kritériami IV prišla nová definícia funkčné gastrointestinálne poruchy (Functional GastroIntestinal Disorders – FGIDs) sú odteraz nazývané poruchami interakcie medzi útrobami a mozgom (Disorders of Gut-Brain Interaction – DGBI). Tieto DGBI sú roztriedené podľa nasledujúcich gastrointestinálnych symptómov: porucha motility [12], viscerálna hypersenzitivita [13], narušená slizničná a imunitná funkcia [14], porucha črevnej mikroflóry [15–17] a porucha funkcie CNS [15,18–20]. V novej definícii sa ďalej spomína, že sa zmenil význam slova „funkčný“, ktorým sa myslelo neorganický, či dokonca psychiatrický [10,21]. Práve preto boli názvy niektorých diagnóz zmenené. Napr. z functional fecal incontinence (funkčná fekálna inkotinencia) je teraz fecal incontinence (fekálna inkotinencia) a z functional abdominal pain syndrome (funkčný abdominálny bolestivý syndróm) je centrally mediated abdominal pain syndrome (centrálne spôsobený abdominálny bolestivý syndróm). Avšak v niektorých diagnózach sa slovo funkčné zachovalo, aby sa tak dali odlíšiť od porúch, ktoré sú čisto organické. Napr. funkčná dyspepsia a organická dyspepsia. Pri diagnostike sa opäť využíva delfská metóda [10,22,23], t. j. vytvorenie kritérií na základe širokého konsenzu, a to i napriek tomu, že nedôjde k úplnej zhode v odborných kruhoch.
Delíme ich do skupín označených veľkými písmenami abecedy. Toto delenie je uvedené v tab. 3.
Tab. 3. Delenie DGBI podľa Rímskych kritérií IV 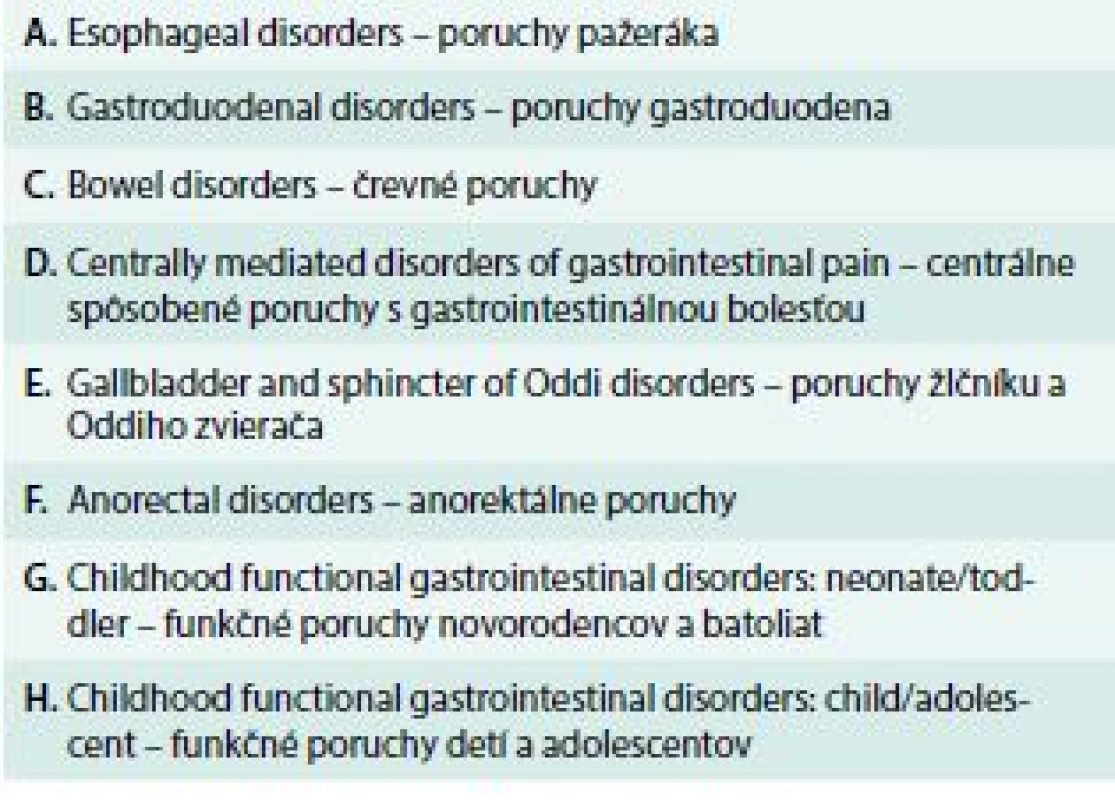
Funkčná dyspepsia (B1), ktorá je predmetom našej štúdie, je podľa kritérií Rome IV radená medzi funkčné gastroduodenálne poruchy (skupina „B“). Okrem nej do tejto kategórie zaraďujeme aj niekoľko ďalších stavov: (B2) Belching disorders – funkčné poruchy spojené s rihaním, (B3) Nausea and vomiting disorders – funkčné poruchy spojené s nevoľnosťou a zvracaním, (B4) Rumination syndrome – ruminačný syndróm.
Diagnostika funkčnej dyspepsie podľa Rome IV
Pre diagnostikovanie funkčnej dyspepsie (B1) [24,25] je treba prítomnosť najmenej jedného z nasledujúcich príznakov: postprandiálna plnosť, skorá sýtosť, epigastrická bolesť alebo epigastrické pálenie. Ďalej musia byť vylúčené organické zmeny. Za tretie, problémy musia pretrvávať najmenej 3 mesiace, nemusia byť súvislé a ich vznik musí byť najmenej 6 mesiacov pred stanovením diagnózy. V praxi to znamená, že lekár nemôže vysloviť diagnózu funkčnej dyspepsie, pokiaľ nie sú splnené časové kritéria, a to i napriek tomu, že boli vylúčené všetky organické príčiny problémov. S príchodom Rome IV pribudli ďalšie 2 kritéria: minimálna frekvencia výskytu daných symptómov a vážnosť symptómov. Symptóm musí byť dostatočne vážny na to, aby znepríjemňoval vykonávanie denných aktivít pacienta [10,26]. Hlavne pre výskumné účely a liekové štúdie je funkčná dyspepsia podľa Rome IV ďalej ešte rozdelená do 2 skupín:
- B1a. Postprandiálny distress syndróm [27], ktorý musí obsahovať najmenej jeden z nasledujúcich príznakov: postprandiálna plnosť niekoľkokrát týždenne alebo skorá sýtosť niekoľkokrát týždenne. Musia byť ďalej vylúčené organické príčiny a splnený časový limit ako u B1. Medzi podporné kritéria patria: postprandiálna nevoľnosť, nadmerné rihanie, nadutie v epigastriu alebo aj bolesť v epigastriu. Odpovedá v Mařatkovej klasifikácii [9] pre chabý – hypotonický žalúdok. Je častejší ako syndróm epigastrickej bolesti (5,6–13,9 % vs 0,9–9,5 %) [28].
- B1b. Syndróm epigastrickej bolesti. Musí obsahovať všetky nasledujúce príznaky: intermitentná bolesť alebo pálenie v epigastriu, bolesť nie je generalizovaná a nikam sa nešíri, nie je závislá na defekácii ani priechode plynov, nie sú splnené kritéria pre bolesť žlčníka a Oddiho zvierača. Musia byť ďalej vylúčené organické príčiny problémov a splnené časové limity ako u B1. Medzi podporné kritéria patrí: bolesť môže byť pálčivá, vznikne po jedle, ale i na lačno, môžu byť aj symptómy B1a. Odpovedá v Mařatkovej klasifikácii pre dráždivý – hypertonický žalúdok.
Diagnostický postup pri funkčnej dyspepsii
Anamnéza a objektívny nález: príznaky FD sú v klasifikácii Rome IV explicitne vyjadrené a nedá sa preto akýkoľvek abdominálny diskomfort po vylúčení organických ťažkostí nazvať FD.
Jednou z najnáročnejších častí diagnostiky FD je anamnéza psychiatricko-psychologická. Psychofunkčné poruchy, ako sú uvedené vyššie v Mařatkovej klasifikácii, nepatria do symptomatológie FD. Psychiatricko-psychologické vyšetrenie by ale malo byť samozrejmým hlavne u ťažších foriem FD. Podmienkou diagnózy FD je normálny nález pri fyzikálnom vyšetrení, a to nie len nález na bruchu, ale aj na srdci, pľúcach a ďalších orgánoch.
Laboratórne a zobrazovacie vyšetrovacie metódy sú nutné a normálne by mali byť: FW, CRP, krvný obraz, pečeňové testy, t. j. sérové hodnoty bilirubínu, ALT, AST, ALP a GGT, ďalej amyláza a lipáza séra a moču, močovina, kreatinín a kyselina močová. Normálna musí byť sérová hladina sodíku, draslíku, chlóru, magnézia, vápniku. Vyšetriť je treba chemicky moč a močový sediment.
K základnému laboratórnemu vyšetreniu patrí tiež vyšetrenie sérových lipidov, TSH a glykémie. Zo zobrazovacích metód je prvou voľbou abdominálna ultrasonografia. Druhým nevyhnutným vyšetrením je gastroskopia. Hlavne praktického lekára zaujíma, ako postupovať pri vzniku dyspeptických problémov, kedy spraviť gastroskopiu či iné vyšetrenia. Naviac sa udáva, že najviac chorých je s takzvanou nevyšetrenou dyspepsiou, tieto otázky však Rímska klasifikácia nerieši. Ona len hovorí, že keď sú u chorého splnené príslušné kritéria, dá sa jeho stav označiť ako porucha funkčná. Možno sa to zdá byť málo, ale to je zatiaľ jediný výsledok širokého konsenzu odborníkov [24].
Ciele vlastnej práce
Cieľom našej práce bolo zistiť prevalenciu FD u pacientov na II. internej klinike gastroenterologickej a geriatrickej LF UP a FN Olomouc (2IKFNOL), resp. zistiť ďalší priebeh ich ochorenia. Samotná práca vznikla na podklade podozrenia, že skutočný počet pacientov s touto chorobou, pokiaľ ju posudzujeme podľa platných (Rome IV) kritérií, je oveľa nižší, ako je všeobecne predpokladané. Predpoklad o vysokom počte takýchto pacientov mohol vzniknúť na základe úsudku, že pokiaľ pacientove ťažkosti nemožno odhaliť základnými diagnostickými metódami, tak budú mať pravdepodobne funkčný pôvod. Táto práca má tiež ukázať, že pri použití pokročilejších vyšetrovacích metód (gastroskopia a histologické vyšetrenie) sa tento úsudok ukazuje ako nesprávny.
Metodika práce
V priebehu mesiacov september a október roku 2016 bolo na 2IKFNOL vykonané klinické a endoskopické vyšetrenie u 302 pacientov. Prehľad indikácií ku gastroskopii uvádzame v grafe 1. Gastroskopiu vykonávalo 7 lekárov, pričom všetci majú pre vykonávanie tohto vyšetrenia najvyššiu kvalifikáciu a ich nálezy možno preto považovať za rovnocenné. Títo pacienti predstavujú transverzálnu kohortu. Do longitudinálnej kohorty bolo zaradených 108 z nich, ktorí boli následne gastroskopicky vyšetrení po 4–6 mesiacoch. Nižší počet pacientov v longitudinálnej kohorte je zapríčinený tým, že časť pacientov v uvedenom časovom rozmedzí nebola opakovane vyšetrená – buď kvôli zlepšeniu zdravotného stavu alebo z iných dôvodov (v niekoľkých prípadoch dokonca úmrtie). V 1. fáze štúdie išlo o zhodnotenie výsledkov klinických, gastrokopických a eventuálne ďalších vyšetrení u transverzálnej kohorty pacientov, v 2. fáze sme sledovali vývoj ich nasledovného zdravotného stavu. Na základe týchto pozorovaní sme určili, u koľkých pacientov z daného súboru by pripadala v úvahu diagnóza funkčnej dyspepsie – teda u koľkých pacientov neboli porušené kritériá Roma IV.
Graf 1. Prehľad indikácií gastroskopických vyšetrení u transverzálnej kohorty pacientov 
Výsledky práce
Z celkového počtu 302 pacientov bolo 92 odoslaných na vyšetrenie pre dyspeptické ťažkosti. Gastroskopický nález bol normálny len u 10 z nich. Prehľad nálezov pri tomto vyšetrení možno nájsť v grafe 2. V grafe 3 je zobrazený pomer funkčných a organických porúch podľa výsledkov gastroskopií v 1. etape práce. V tomto grafe je položka „Akoby funkčné poruchy“. Tu nájdeme 26 pacientov, u ktorých bola „v predstihu“, na základe anamnézy a klinického vyšetrenia, vyslovená diagnóza funkčná dyspepsia, ale ich gastroskopický nález nebol negatívny.
Graf 2. Prehľad nálezov gastroskopických vyšetrení v transverzálnej kohorte pacientov 
Graf 3. Pomer funkčných a organických porúch podľa výsledkov gastroskopií v 1. etape práce 
V 1. etape práce (u transverzálnej kohorty pacientov) sme zistili, že len u 10 pacientov z 302 (3,31 %) pripadá funkčná dyspepsia v úvahu. U 7 z nich bolo vykonané aj histologické vyšetrenie – vo všetkých prípadoch s negatívnym nálezom. Skúška prítomnosti Helicobacter pylori bola spravená u 3 pacientov: u prvého prostredníctvom I-testu s negatívnym výsledkom, u druhého mikroskopicky (špeciálnym farbením) – takisto s negatívnym výsledkom a u tretieho zo stolice opäť z negatívnym výsledkom. 9 z týchto pacientov neužívalo žiadne prípravky, ktoré by mohli stáť za vznikom ich ťažkostí. V jednom prípade bol u pacientky predpísaný gabapentín (prípravok Neurontin), u ktorého sú dyspeptické ťažkosti častým nežiaducim účinkom.
Ďalej sme sa zamerali na pacientov s endoskopicky overenými gastropatiami (z 302 pacientov v transverzálnej kohorte celkom 102). Gastropatia je také ochorenie žalúdku, ktoré nemožno zaradiť do inej skupiny. Iba u 16 z týchto pacientov nebol zistený iný organický nález.
V longitudinálnej kohorte pacientov (v 2. etape práce) sme sa snažili sledovať vývoj zdravotného stavu pacientov v čase 4–6 mesiacov. Z vyššie uvedených 10 pacientov s FD do tejto kohorty nemohol byť zaradený žiadny, pretože sa nikto z nich k ďalšiemu vyšetreniu nedostavil. Neboli tak splnené časové kritériá podľa Rome IV. Výsledný počet pacientov, ktorí skutočne spĺňajú kritériá Roma IV, tak môže byť ešte nižší.
Zo skupiny pacientov s gastropatiami bolo do longitudinálnej kohorty zaradených 40. U jedného z nich bolo zistené ochorenie pečene.
Presné výsledky longitudinálnej kohorty pacientov uvádzame v tab. 4 a tab. 5.
Tab. 4. 4–6-mesačné sledovanie vybraných pacientov z transverzálnej kohorty – všetci pacienti zaradení do longitudinálnej kohorty 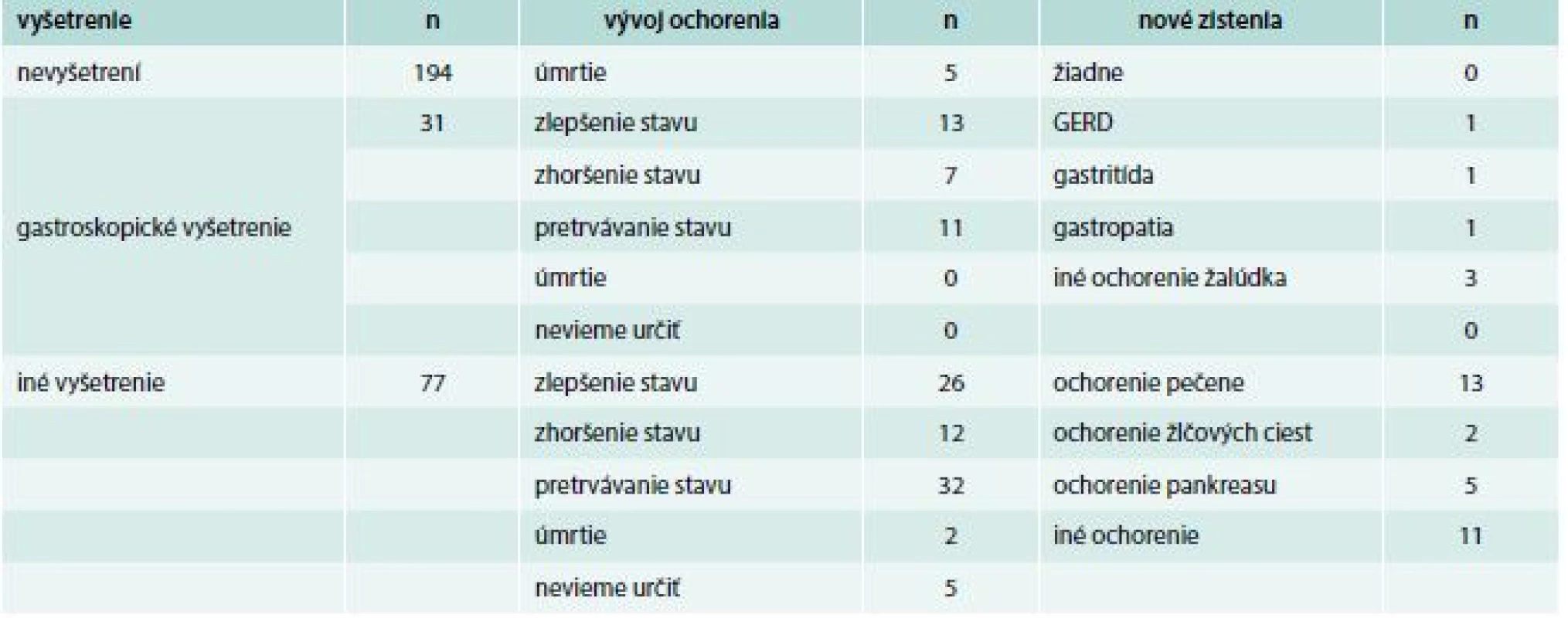
n – počet pacientov Tab. 5. 4–6-mesačné sledovanie vybraných pacientov z tranzverzálnej kohorty – výber pacientov longitudinálnej kohorty, ktorí trpeli gastropatiami 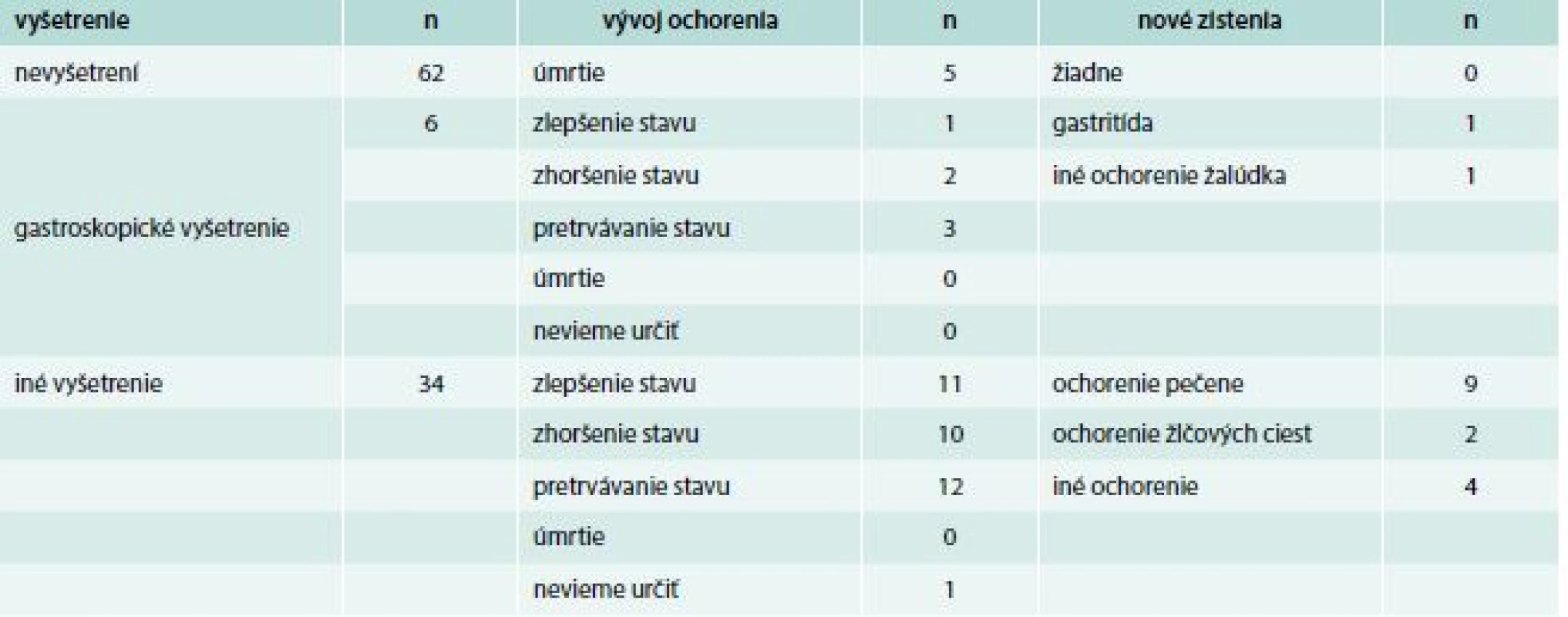
n – počet pacientov Diskusia
Výsledky našej práce naznačujú, že prevalencia pacientov trpiacich funkčnou dyspepsiou je v populácii nižšia, ako je uvádzané v odbornej literatúre. Domnievame sa, že je treba častejšie siahnuť po pokročilejších vyšetrovacích metódach, ktoré v mnohých prípadoch odhalia skutočnú príčinu doposiaľ neobjasneného problému, považovaného za FD. Takéto objasnenie je pre pacienta dobrou správou – jeho ochorenie je možné následne liečiť nielen symptomaticky, ale aj kauzálne – čo by v niektorých prípadoch mohlo znamenať ústup ťažkostí a zlepšenie kvality života.
Pri štúdiu problematiky FD je treba uvažovať o budúcnosti tejto skupiny ochorení v súvislosti s vývojom vedomostí o možnostiach ich diagnostiky a liečby. Vyvíjajúce sa Rímske kritériá definujú FD čoraz presnejšie. Diagnostické kritériá sa postupne sprísňujú. Zdokonaľujú sa aj diagnostické metódy. Morfológiu tráviaceho traktu je možné pomocou v súčasnosti dostupných endoskopov hodnotiť oveľa presnejšie, ako tomu bolo pred niekoľkými rokmi, čo v praxi znamená zníženie počtu pacientov bez organického nálezu. Zvýšila sa tiež dostupnosť potrebných vyšetrení. Gastroskopiu tak môže podstúpiť vyšší počet pacientov. To všetko má za následok, že FD je (alebo by mala byť) z diferenciálnej diagnostiky vylúčená častejšie, ako tomu bolo v minulosti a záverečná diagnóza je iná.
Uvedené faktory môžu tiež viesť k domnienke, že pri dôkladnom vyšetrení pacienta „takmer vždy niečo nájdeme“. V tejto súvislosti je na mieste otázka, či niektoré organické (laboratórne, ultrasonografické a i.) nálezy skutočne vylučujú diagnózu FD – či sa nejedná o aktuálny stav nesúvisiaci s dlhodobými ťažkosťami pacienta. Príkladom takýchto nálezov sú gastropatie – zmeny na sliznici žalúdku, ktoré nemôžeme jednoznačne zaradiť do inej skupiny ochorení. Nevykazujú v tomto prípade vyšetrenia „falošnú pozitivitu“? Keby sme izolované gastropatie (t. j. gastropatie bez ďalšieho organického nálezu) považovali za normálny nález, počet pacientov s FD by sa znásobil.
V tejto súvislosti je ale potrebné spomenúť, že Rímske kritériá IV normálny gastroskopický nález explicitne necharakterizujú.
Je zrejmé, že prevalencia FD bude postupne klesať. Je tiež možné, že nastane situácia, kedy sa bude blížiť k „nule“. Pre takýchto pacientov je to dobrá správa – hoci ich FD neohrozuje na živote, ich prognóza nie je priaznivá. Liečba často nebýva úspešná, keďže príčina ich ťažkostí nie je presne definovaná. Nález organického podkladu ich ochorenia by teda mohol znamenať možnosť úplného uzdravenia, nielen úľavy od symptómov. Je však dôležité tiež zvážiť, či organická zmena, ktorú sme u konkrétneho pacienta našli, je príčinou jeho ťažkostí, alebo ide o komorbiditu. Presný postup v takejto situácii by mohol byť podnetom pre ďalší klinický výskum.
prof. MUDr. Jiří Ehrmann, CSc.
II. interní klinika – gastroenterologická a geriatrická LF UP a FN Olomouc
Doručeno do redakce 6. 12. 2017
Přijato po recenzi 26. 3. 2018
Zdroje
- Ehrmann J. Funkční dyspepsie. Klin Farmakol Farm 2009; 23(1): 35–41.
- Rejchrt S, Koupil I, Kopáčová M et al. Prevalence and sociodemographic determinants of uninvestigated dyspepsia in the Czech Republic. Eur J Gastroenterol Hepatol 2008; 20(9): 898–905. Dostupné z DOI: <http://dx.doi.org/10.1097/MEG.0b013e3282fa7508>.
- Mahadeva S, Goh KL. Epidemiology of functional dyspepsia: A global perspective. World J Gastroenterol 2006; 12(17): 2661–2666.
- Ferreira-Maia AP, Matijasevich A, Wang YP. Epidemiology of functional gastrointestinal disorders in infants and toddlers: a systematic review. World J Gastroenterol 2016; 22(28): 6547–6558. Dostupné z DOI: <http://dx.doi.org/10.3748/wjg.v22.i28.6547>.
- Bureš J, Kopáčová M, Koupil I et al. Epidemiology of Helicobacter pylori infection in the Czech Republic. Helicobacter 2006; 11(1): 56–65. Dostupné z DOI: <http://dx.doi.org/10.1111/j.0083–8703.2006.00369.x>.
- Bureš J, Kopáčová M, Koupil I et al. Significant decrease in prevalence of Helicobacter pylori in the Czech Republic. World J Gastroenterol 2012; 18(32): 4412–4418. Dostupné z DOI: <http://dx.doi.org/10.3748/wjg.v18.i32.4412>.
- Mařatka Z. Functional gastrointestinal disorders–50 years’ experience in comparison with the Rome criteria. Folia Gastroenterol Hepatol 2005; 3(1): 10–16.
- Drossman DA. Functional gastrointestinal disorders: history, pathophysiology, clinical features, and Rome IV. Gastroenterol 2016; 150(6): 1262–1279. Dostupné z DOI: <http://dx.doi.org/10.1053/j.gastro.2016.02.032>.
- Drossman DA. The functional gastrointestinal disorders and the Rome III process. Gastroenterol 2006; 130(5): 1377–1390.
- Camilleri M. Peripheral mechanisms in irritable bowel syndrome. N Engl J Med 2012; 367(17): 1626–1635.Dostupné z DOI: <http://dx.doi.org/10.1056/NEJMra1207068>.
- Mayer EA, Gebhart GF. Basic and clinical aspects of visceral hyperalgesia. Gastroenterol 1994; 107(1): 271–293.
- Piche T. Tight junctions and IBS–the link between epithelial permeability, low-grade inflammation, and symptom generation? Neurogastroenterol Motil 2014; 26(3): 296–302. Dostupné z DOI: <http://dx.doi.org/10.1111/nmo.12315>.
- Mayer EA, Savidge T, Shulman RJ. Brain-gut microbiome interactions and functional bowel disorders. Gastroenterol 2014; 146(6): 1500–1512. Dostupné z DOI: <http://dx.doi.org/10.1053/j.gastro.2014.02.037>.
- Rajilic-Stojanovic M, Jonkers DM, Salonen A et al. Intestinal microbiota and diet in IBS: causes, consequences, or epiphenomena? Am J Gastroenterol 2015; 110(2): 278–287. Dostupné z DOI: <http://dx.doi.org/10.1038/ajg.2014.427>.
Štítky
Diabetológia Endokrinológia Interné lekárstvo
Článok vyšiel v časopiseVnitřní lékařství
Najčítanejšie tento týždeň
2018 Číslo 10- Parazitičtí červi v terapii Crohnovy choroby a dalších zánětlivých autoimunitních onemocnění
- Intermitentní hladovění v prevenci a léčbě chorob
- Rizikové období v léčbě růstovým hormonem: přechod mladých pacientů k lékařům pro dospělé
- Statinová intolerance
- Monoklonální protilátky v léčbě hyperlipidemií
-
Všetky články tohto čísla
- Elastografie jater: moderní trend v diagnostice chronických jaterních onemocnění
- Tuk, pankreas a metabolický syndrom – editorial
- Je funkčná dyspepsia skutočne tak častá?
- Ovlivňuje doba od potíží do léčení průběh žilní trombózy dolních končetin?
- Tranzientní elastografie – přínos v hodnocení vývoje jaterního onemocnění
- Některé příčiny špatné adherence k dlouhodobé terapii statiny a jejich řešení
- Angioedém indukovaný inhibitory enzymu konvertujícího angiotenzin: epidemiologie, patogeneze a léčba
- Obštrukčné spánkové apnoe a dyslipidémia
- CD38 cílená léčba u mnohočetného myelomu
- Steatóza slinivky břišní: klinický význam
- Léčba pravé polycytemie
- Weberova-Christianova choroba: kazuistika
- Mnohočetné postižení tenkého střeva neuroendokrinním tumorem: kazuistika a přehled literatury
-
Rozlúčka s profesorom Milanom Pavlovičom
*21. 11. 1931 – †3. 7. 2018 -
Za profesorom MUDr. Miroslavom Mydlíkom, DrSc.
*21. 7. 1932 – †6. 9. 2018 - Z odborné literatury
-
Příspěvek ke článku Matýšková M et al. Antitrombotika dnes,
Vnitř Lék 2018; 64(5): 565–574
- Vnitřní lékařství
- Archív čísel
- Aktuálne číslo
- Iba online
- Informácie o časopise
Najčítanejšie v tomto čísle- Steatóza slinivky břišní: klinický význam
- Léčba pravé polycytemie
- Weberova-Christianova choroba: kazuistika
- Angioedém indukovaný inhibitory enzymu konvertujícího angiotenzin: epidemiologie, patogeneze a léčba
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



