-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Praktická doporučení pro vyšetření kardiovaskulárních funkcí a perioperační péči u pacientů podstupujících nesrdeční operaci
(American College of Cardiology/American Heart Association 2014)
Autoři: Vladimír Černý
Vyšlo v časopise: Anest. intenziv. Med., 25, 2014, č. 6, s. 438-443
Kategorie: Nová mezinárodní doporučení
Text zpracoval: Vladimír Černý
Reference: Fleisher LA, Fleischmann KE, Auerbach AD, Barnason SA, Beckman JA, Bozkurt B, Davila-Roman VG, Gerhard-Herman MD, Holly TA, Kane GC, Marine JE, Nelson MT, Spencer CC, Thompson A, Ting HH, Uretsky BF, Wijeysundera DN. 2014 ACC/AHA Guideline on Perioperative Cardiovascular Evaluation and Management of Patients Undergoing Noncardiac Surgery: A Report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines. J Am Coll Cardiol. 2014 Jul 29. pii: S0735-1097(14)05536-3. doi: 10.1016/j.jacc.2014.07.944. [Epub ahead of print]
VÝBĚR Z DOPORUČENÍ
1. Úvod
- Doporučení jsou aktualizovanou verzí dokumentu z roku 1996 a jsou určena lékařům, kteří se podílejí na perioperační péči.
- Doporučení vymezují základní rámec pro hodnocení rizika kardiálních komplikací u pacientů podstupující „nesrdeční“ operační výkon.
- Použitá klasifikace doporučení
- a) Třída I – daný postup/intervence jsou podle současného stavu vědeckého poznání (evidence) a i podle názoru expertní skupiny považovány za užitečné a/nebo účinné.
- b) Třída II – v názoru na daný postup/intervenci existují rozdílné výsledky současného stavu vědeckého poznání a i podle názoru expertní skupiny:
- IIa – váha evidence/názoru expertů je spíše ve prospěch použití daného postupu/intervence
- IIb - užitečnost a/nebo účinnost daného postupu/intervence je vyjádřena „slabě“
- c) Třída III – daný postup/intervence není podle současného stavu evidence a podle názoru expertní skupiny považován za užitečný a/nebo účinný, dokonce může být v určitých případech „škodlivý“.
2. Předoperační testování k posouzení koronárního rizika
A. Klinické ukazatele
- Nejvýznamnější ukazatele rizika jsou:
- Nestabilní koronární syndrom
- akutní infarkt myokardu (IM) (= v průběhu minulých 7 dní)
- recentní IM (před více než 7 dny, ale ne déle než před 1 měsícem)
- nestabilní angina pectoris
- rozsáhlé ischemické změny při zátěžových testech
- dekompenzované srdeční selhání
- „významné“ arytmie (např. AV blokáda vyššího stupně, arytmie s klinickou symptomatologií apod.)
- chlopenní vady
- Středně významné ukazatele rizika jsou:
- „mírná“ angina pectoris
- předchozí IM (déle než 1 měsíc před plánovaným operačním výkonem)
- kompenzované srdeční selhání
- předoperační zvýšená hladina kreatininu
- diabetes mellitus
- Malé ukazatele rizika jsou:
- věk
- abnormální EKG
- nesinusový rytmus
- nízká funkční kapacita
- cévní mozková příhoda v anamnéze
- nekontrolovaná hypertenze
Stupňovitý postup ukazuje obrázek 1.
Obr. 1. Ukazatel k posouzení koronárního rizika (převzato z J Am Coll Cardiol. 2014 Jul 29) 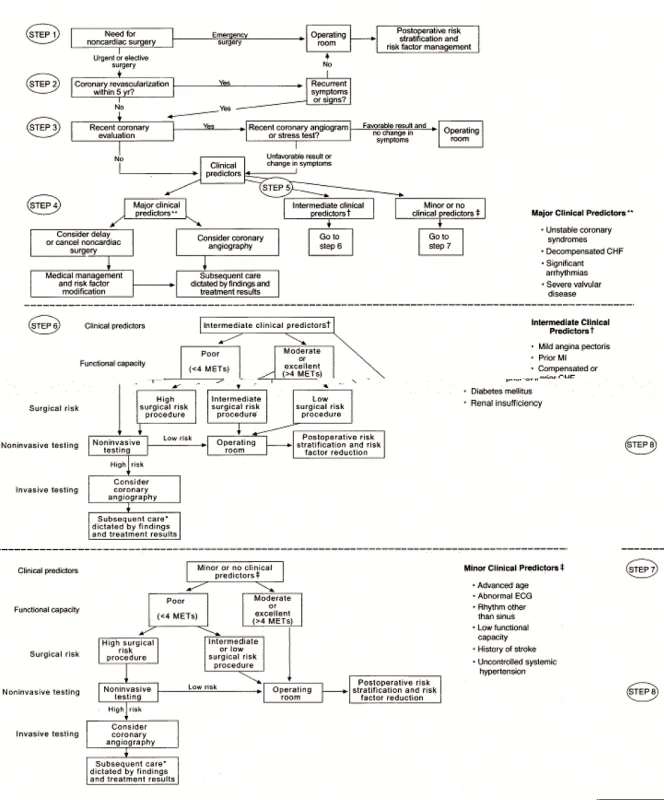
B. Funkční kapacita
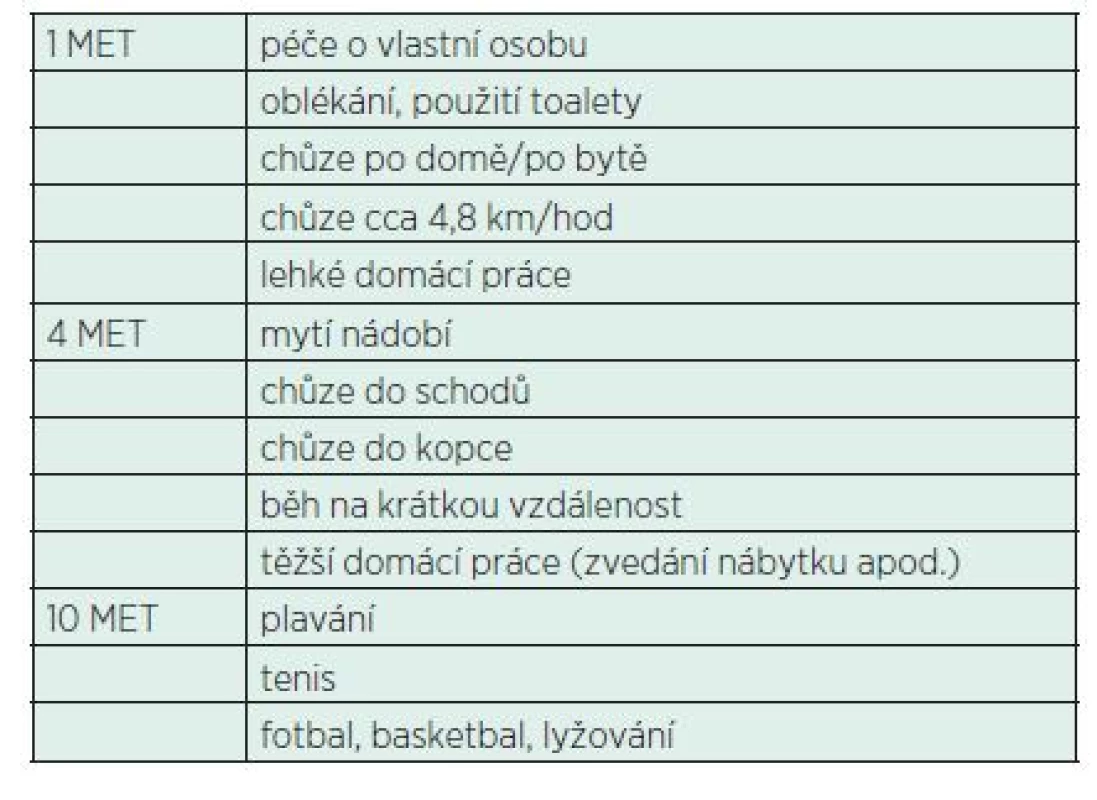
- Je vyjádřena v MET (metabolický ekvivalent)
- Pacienti neschopní dosáhnout 4 MET v rámci denních aktivit představují zvýšené kardiální riziko
- Příklady MET ukazuje tabulka 1.
C. Stratifikace rizika podle typu operačního výkonu
- Vysoké riziko (definováno jako riziko komplikací s výskytem nad 5 %)
- akutní velké operace
- výkony na aortě a velkých cévách
- periferní cévní výkony
- dlouhé výkony s velkým přesunem tekutin
- Střední riziko (definováno jako riziko komplikací s výskytem pod 5 %)
- výkony na karotidě
- výkony na krku a hlavě
- nitrohrudní a intraperitoneální výkony
- ortopedické výkony
- výkony na prostatě
- Nízké riziko (definováno jako riziko komplikací s výskytem pod 1 %)
- endoskopické výkony
- povrchové výkony (např. na kůži)
- operace katarakty
- výkony na prsu
3. Postup u specifických situací
A. Hypertenze
- Hypertenze (systolický tlak krevní tlak ≥ 180 torrů a/nebo diastolický tlak ≥ 110 torrů) by měla být před výkonem upravena.
- U akutních výkonů s nemožností odkladu je možno použít betablokátory s rychlým nástupem účinku, umožňující titraci dávky.
B. Chlopenní vady
- Symptomatické stenotické vady zvyšují riziko vzniku srdečního selhání nebo šoku a často vyžadují korekci před plánovaným výkonem s cílem snížit riziko.
- Symptomatické vady s převahou regurgitace bývají lépe tolerovány a mohou být často stabilizovány předoperačně konzervativním postupem.
C. Onemocnění myokardu
- Dilatační a hypertrofická kardiomyopatie je spojena s vyšším rizikem vzniku srdečního selhání v perioperačním období.
D. Arytmie a poruchy vedení
- Přítomnost arytmie/nebo poruchy vedení by měla být důvodem pečlivého hledání existujícího srdečního onemocnění, vlivu farmak nebo metabolické odchylky.
- Léčba má být zahájena u symptomatických poruch.
- Ani četné komorové extrasystoly nejsou zatíženy vyšším výskytem IM nebo komorovou tachykardií.
- ST u disekce aorty nebo akutního IM jsou indikací k okamžité drenáži.
4. Doplňující předoperační vyšetření
- Každé doplňující vyšetření by mělo být individualizováno.
- Doporučení pro předoperační neinvazivní vyšetření funkce levé komory:
- Třída I – pacienti s přítomným srdečním selháním
- Třída II – pacienti se srdečním selháním nebo dušností nejasné příčiny
- Třída III – rutinní vyšetření u pacientů bez údaje o srdečním selhání
- Doporučení pro klidové 12svodové EKG
- Třída I – údaj o bolesti na hrudi (nebo jiný ischemický ekvivalent) v nedávné době
- Třída IIa – asymptomatičtí pacienti s diabetem
- Třída IIb
- pacienti s předchozí koronární revaskularizací
- asymptomatičtí pacienti ve věku nad 45 let (muži) nebo 55 let (ženy) s více jak 2 rizikovými faktory pro aterosklerózu
- předchozí hospitalizace pro jakoukoliv kardiální příčinu
- Třída III – rutinní testování u asymptomatických pacientů podstupujících výkony s nízkým rizikem
- Doporučení pro zátěžové testy
- Třída I
- diagnostika koronární choroby u pacientů s podezřením na koronární chorobu
- potvrzení koronární insuficience před revaskularizací
- zhodnocení dostatečnosti terapie
- Třída IIa – posouzení fyzické výkonnosti v případě nejasnosti anamnestických údajů
- Třída IIb
- diagnostika koronární choroby u pacientů s vysokou nebo nízkou pravděpodobností (např. deprese ST pod 1 mm, terapie digoxinem, EKG kritéria hypertrofie levé komory)
- detekce restenozy po předchozí koronární intervenci u asymptomatických pacientů s vysokým rizikem
- Třída III
- diagnostika pacientů s klidovým abnormálním EKG, které by znemožnilo adekvátní vyhodnocení zátěžového testu (např. stimu-ované komory, klidová deprese ST vyšší než 1 mm, LBBB)
- závažná komorbiditita s předpokladem omezené doby přežití nebo vylučující revaskularizační operaci
- rutinní diagnostika u asymptomatických pa-cientů
- diagnostika izolovaných uniklých stahů u pa-cientů mladého věku
- Doporučení pro koronarografii
- Třída I (pacienti s prokázanou koronární chorobou nebo podezřením na koronární chorobu)
- předpoklad vysokého rizika komplikací vyhodnoceného na základě předchozích neinvazivních vyšetření
- anginózní obtíže nereagující na adekvátní terapii
- nestabilní angina pectoris u pacientů plánovaných pro výkony se středním nebo vysokým rizikem
- nejasné výsledky neinvazivních vyšetření u rizikových pacientů před plánovanými výkony s vysokým rizikem
- Třída IIa
- přítomnost faktorů zvyšujících riziko komplikací a plánovaný výkon na cévách (neinvazivní metody by měly být zvažovány jako první krok)
- přítomnost střední nebo rozsáhlé ischémie v průběhu neinvazivního testování, nicméně bez rizikového kontextu a snížené ejekční frakce levé komory
- v situacích, kdy výsledky neinvazivního testování neumožňují určení diagnózy u pa-cientů se středním rizikem před plánovanými výkony s vysokým rizikem
- urgentní nesrdeční výkon u pacientů zotavujících se po akutním IM
- Třída IIb
- perioperační IM
- stabilní angina pectoris klasifikace III nebo IV u pacientů před malými výkony nebo výkony s nízkým rizikem
- Třída III
- výkony s nízkým rizikem u pacientů s koronární chorobou a „nerizikovými“ výsledky neinvazivního testování
- asymptomatičtí pacienti po koronární revaskularizaci s dobrou fyzickou výkonností (MET ≥ 7)
- pacienti neindikovaní ke koronární revaskularizaci (z důvodu např. průvodní komorbidity, hodnota ejekční frakce levé komory < 20 %)
- součást komplexní diagnostiky u pacientů < 40 let věku čekající na transplantaci jater, ledvin nebo plic, vyjma situací, kdy výsledky neinvazivního testování naznačují vysoké riziko nepříznivého klinického výsledku.
5. Perioperační terapie nebo provedení koronární revaskularizace před nesrdečním výkonem
A. Koronární bypass
- Indikace ke koronárnímu bypassu se neliší od indikací k výkonu u jiných populací pacientů.
- Postup typu „udělat bypass, aby pacient prošel dobře plánovaným nesrdečním výkonem“, je zcela výjimečný.
- Pacienti s těžkým nálezem na koronárních tepnách, indikovaní k bypassu a s předpokladem dlouhého přežívání, by měli mít bypass proveden před plánovaným nesrdečním výkonem se středním a vysokým rizikem.
B. Perkutánní koronární intervence (PCI)
- Indikace k PCI se neliší od indikací k výkonu u jiných populací pacientů.
- Není jisté, jak dlouho by se mělo čekat od provedení PCI a nesrdeční operace, nicméně se zdá pravděpodobné, že vyčkání jeden týden od provedení PCI může mít teoreticky určitý přínos.
- Při použití stentu je doporučeno oddálit plánovaný výkon nejméně o 2 týdny, (ideálně o 4–6 týdnů) a umožnit reendotelizaci (nutná doba cca 4 týdny) stentu.
6. Perioperační farmakologická léčba
- Třída I
- betablokátory při jejich předchozím podávání pro anginu pectoris, arytmie nebo hypertenzi
- betablokátory u pacientů s vysokým rizikem srdečních komplikací (vyhodnoceném na základě nálezu ischémie výsledků při neinvazivním testování) před plánovaným cévním výkonem
- Třída IIa
- betablokátory při zjištění nekontrolované hypertenze, koronární choroby a nebo rizikových faktorů pro koronární chorobu během předoperačního vyšetření
- Třída IIb
- alfa 2 agonisté pro perioperační kontrolu hypertenze, nebo při nálezu koronární choroby anebo rizikových faktorů pro koronární chorobu
- Třída III
- betablokátory u pacientů s kontraindikací k jejich podávání
- alfa 2 agonisté u pacientů s kontraindikací k jejich podávání.
7. Anesteziologický postup
A. Volba anestetika
- Všechny anesteziologické postupy mají vliv na srdce a je nutno s tímto vlivem počítat při stanovení plánu anesteziologické péče.
- Ideální postup/anestetikum nelze určit.
- Volba rozsahu perioperačního monitorování a anesteziologického postupu by měla zohlednit např. potřebu pooperační ventilace, kardiovaskulární efekt použitých anestetik/farmak, rozsah blokády sympatiku apod.
B. Perioperační léčba bolesti
- Efektivní léčba pooperační bolesti snižuje pooperační sekreci katecholaminů a redukuje riziko hyperkoagulace.
C. Podání nitroglycerinu během operace
- K profylaktickému podání nitroglycerinu není dostatek evidence.
D. Jícnová echokardiografie
- K jednoznačnému doporučení není dostatek evidence.
E. Perioperační tepelná homeostáza
- Jedna studie prokazuje snížení výskytu peri-operačních kardiovaskulárních komplikací při dosažení/udržení normotermie ve srovnání s „rutinní“ péčí.
8. Perioperační sledování
A. Plicnicový katétr
- Při zvažování jeho použití jsou klíčové 3 faktory:
- závažnost a povaha srdečního onemocnění
- rozsah plánované operace
- praktická dostupnost a zkušenost
- Za populaci pacientů s největším prospěchem ze zavedení plicnicového katétru jsou považováni:
- pacienti s recentním IM s projevy srdečního selhávání
- pacienti s těžkou koronární chorobou podstupující výkon spojený s předpokladem intenzivní stresové hemodynamické reakce
- pacienti se systolickou nebo diastolickou poruchou levého srdce podstupující výkony s vysokým rizikem
- pacienti s kardiomyopatií podstupující výkony s vysokým rizikem
- pacienti s chlopenní vadou podstupující výkony s vysokým rizikem
B. Monitorování ST segmentu během operace a v pooperačním období
- Změny ST během operace jsou silným prediktorem rozvoje akutního IM v perioperačním období
- Pooperační ischémie významným prediktorem vzniku IM a smrti v důsledku srdečního onemocnění.
- Automatizovaná analýza ST segmentu u pacientů s vysokým rizikem může zvýšit detekci ischémie myokardu.
C. Vyhledávání IM v perioperačním období
- Optimální metoda pro diagnostiku IM v per-operačním období není jasná.
- U pacientů s existující koronární chorobou (nebo podezřením na její přítomnost) a podstupujících výkon je považováno sériové provedení EKG (před výkonem, po výkonu a první dva pooperační dny) za účelné.
- Použití biomarkerů by mělo být rezervováno pro pacienty s vysokým rizikem a současnými klinickými, EKG nebo hemodynamickými známkami kardiovaskulární dysfunkce.
9. Pooperační a dlouhodobá péče
- Perioperační IM je spojen s 40–70% smrtností.
- Léčba perioperačního IM je identická jako u ostatních populací pacientů.
- Pacientům, kde byly v rámci předoperačního/předanestetického vyšetření detekovány faktory kardiovaskulárního rizika, by měla být doporučena jejich redukce.
Poznámka
V říjnu 2014 vyšla tiskem obdobná doporučení – 2014 ESC/ESA Guidelines on non-cardiac surgery: cardiovascular assessment and management: The Joint Task Force on non-cardiac surgery: cardiovascular assessment and management of the European Society of Cardiology (ESC) and the European Society of Anaesthesiology (ESA) Eur J Anaesthesiol., 2014. Obsah se v zásadě neliší od doporučení ACS/AHA. Překlad originálního doporučení ESC/ESA zahájila Česká kardiologická společnost, ČSARIM nebyla ke spolupráci primárně přizvána; v současnosti probíhají jednání o vzájemné spolupráci na vzniku dokumentu.
Adresa pro korespondenci:
Prof. MUDr. Vladimír Černý, Ph.D., FCCM
Klinika anesteziologie, perioperační a intenzivní medicíny
Fakulta zdravotnických studií Univerzity J. E. Purkyně v Ústí nad Labem
Masarykova nemocnice v Ústí nad LabemCentrum pro výzkum a vývoj
Fakultní nemocnice Hradec KrálovéKlinika anesteziologie, resuscitace a intenzivní medicíny
Univerzita Karlova v Praze
Lékařská fakulta v Hradci KrálovéDept. of Anesthesia, Pain Management and Perioperative Medicine
Dalhousie University, Halifax, CanadaMicrocirculation Diagnostics and Applied Studies Research Group
Dalhousie University, Halifax, Canadae-mail: cerny vla1960mail.com
Štítky
Anestéziológia a resuscitácia Intenzívna medicína
Článek Umělá plicní ventilaceČlánek ResuscitaceČlánek Efekt klonidinu na spotřebu desfluranu u celkové anestezie s monitorováním bispektrálního indexuČlánek 22. Hoderův denČlánek Ceny ČSARIM za rok 2013Článek Konference a kongresyČlánek Pokyny pro autoryČlánek Rejstříky
Článok vyšiel v časopiseAnesteziologie a intenzivní medicína
Najčítanejšie tento týždeň
2014 Číslo 6- Realita liečby bolesti v paliatívnej starostlivosti v Nemecku
- MUDr. Lenka Klimešová: Multiodborová vizita je kľúč k efektívnejšej perioperačnej liečbe chronickej bolesti
- Metamizol v liečbe pooperačnej bolesti u opioid-tolerantnej pacientky – kazuistika
- e-Konzilium.cz — Masivní plicní embolie při tromboembolické nemoci
- DESATORO PRE PRAX: Aktuálne odporúčanie ESPEN pre nutričný manažment u pacientov s COVID-19
-
Všetky články tohto čísla
- Pohnuté loučení s peroperační beta-blokádou
- Efekt klonidinu na spotřebu desfluranu u celkové anestezie s monitorováním bispektrálního indexu
- Perioperační ischémiea infarkt myokardu
- Echokardiografické hodnocení funkce pravé komory
- Umělá plicní ventilace
- „Nejasná“ hyperglykémie u pacientů v intenzivní péči – nezapomínejme na farmaka
- Resuscitace
-
Praktická doporučení pro vyšetření kardiovaskulárních funkcí a perioperační péči u pacientů podstupujících nesrdeční operaci
(American College of Cardiology/American Heart Association 2014) - Stanovisko ČRR k používání metod mimotělní kardiopulmonální resuscitace u dospělých pacientů s náhlou zástavou oběhu
- Pravidla pro rozhodování pacientů o poskytování zdravotní péče
- 22. Hoderův den
- Re: Kandidová sepse jako komplikace u pacienta s polytraumatem
- Ceny ČSARIM za rok 2013
- Konference a kongresy
- Komise pro historii našeho oboru hledá nové členy či spolupracovníky
- Pokyny pro autory
- Rejstříky
- Anesteziologie a intenzivní medicína
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Echokardiografické hodnocení funkce pravé komory
- Perioperační ischémiea infarkt myokardu
- Umělá plicní ventilace
- Pravidla pro rozhodování pacientů o poskytování zdravotní péče
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy