-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Transplantace jater u pacientů s trombózou v. portae
Liver transplantation in patients with portal vein thrombosis
Background:
Portal vein thrombosis has (PVT) long been an absolute contraindication to liver transplantation. In patients scheduled for liver transplantation, portal vein thrombosis occurs in 4–15%.Methods and results:
The authors retrospectively collected data on 740 patients who underwent an initial orthotopic liver transplant at the authors’ institution between 1996 and 2009. Mean follow-up was from 1 day to 6 years. There were 437 male patients and 303 female patients. We have performed this procedure in 57 recipients with PVT; this constitutes 7.7% of the overall transplant population. There was a 10.5% incidence of liver graft dysfunction, 10.5% of hepatic artery thrombosis, 19.3% of acute rejection and 17.5% of biliary complications. The overall incidence of relaparotomy for bleeding was 28% (16 patients). In-hospital mortality and late mortality were 15.8% and 31.6%, respectively. Volumes transfused were 17.1 (0–425) transfusion units of red blood cell, 27.1 (0–132) of fresh-frozen plasma and 2.6 (0–20) of platelets respectively.Conclusions:
We confirm that PVT is not a contraindication to LTx at the present time.Key words:
portal vein thrombosis, liver transplantation.
Autoři: Libor Janoušek 1; Miloš Adamec 1; Martin Oliverius 1; Pavel Trunečka 2; Miloš Kučera 1
Působiště autorů: Institut klinické a experimentální medicíny Praha, Klinika transplantační chirurgie 1; Institut klinické a experimentální medicíny Praha, Transplantcentrum 2
Vyšlo v časopise: Čas. Lék. čes. 2011; 150: 72-74
Kategorie: Původní práce
Souhrn
Východisko:
Trombóza v. portae (PVT) a splanchnického řečiště patřila dlouho mezi absolutní kontraindikace transplantace jater. Trombotický uzávěr v. portae se vyskytuje u pacientů připravovaných k transplantaci ve 4–15 %. Uzávěr v. portae není prediktorem mortality na čekací listině, je ale významným rizikovým faktorem zvyšujícím mortalitu po transplantaci.Metody a výsledky:
Retrospektivně hodnotíme výsledky transplantací u příjemců jater s trombózou v. portae. Operace byly provedeny v letech 1996–2009. Doba sledování byla 1 den až 6 let. V období 1996–2009 jsme na našem pracovišti provedli 740 transplantací jater u 303 žen a 437 mužů. Z tohoto souboru mělo 57 (7,7 %) příjemců obliterovanou v. portae. U šesti (10,5 %) pacientů po transplantaci jater se vyskytla dysfunkce štěpu, z těchto pacientů byli tři retransplantováni. U 16 (28 %) pacientů bylo provedeno celkem 29 relaparotomií pro krvácení. U šesti (10,5 %) pacientů se vyskytla stenóza nebo trombóza a. hepatica. Retrombóza v. ortae se vyskytla u jednoho pacienta. Deset (17,5 %) pacientů mělo biliární komplikaci. Akutní rejekce se vyskytla u 11 (19,3 %) pacientů. V době sledování zemřelo 18 (31,6 %) pacientů. Průměrná spotřeba krevních derivátů byla 17,1 (0–425) transfuzních jednotek erytrocytů, 27,1 (0–132) transfuzních jednotek mražené plazmy a 2,6 (0–20) transfuzních jednotek trombocytů.Závěry:
Naše data ukazují, že v současné době není PVT kontraindikací k transplantaci jater.Klíčová slova:
trombóza v. portae, transplantace jater.Úvod
Trombóza v. portae (PVT) a splanchnického řečiště patřila dlouho mezi absolutní kontraindikace transplantace jater (1, 2). Vývoj chirurgických technik umožnil provádět transplantace i u pacientů s kompletní trombózou splanchnického řečiště (3–5). Klinický obraz se pohybuje v širokém spektru příznaků od asymptomatického pacienta k obrazu náhlé příhody břišní s hepatorenálním selháním. Mezi příčiny vyvolávající trombózu v. portae patří vrozené a získané trombofilní stavy, traumata a infekce (6, 7). Také se vyskytuje u pacientů s hepatocelulárním karcinomem a zde je spojena s velmi špatnou prognózou (8). Výsledek transplantace závisí na stupni postižení portálního řečiště. Rozlišujeme stupeň 1 (obturace méně než 50 % v. portae), stupeň 2 (obturace nad 50 % v. portae), stupeň 3 (trombóza v. portae s proximální částí v. mesenterica superior) a stupeň 4 (kompletní trombóza splanchnického řečiště) (9). Trombotický uzávěr v. portae se vyskytuje u pacientů připravovaných k transplantaci ve 4–15 %. Uzávěr v. portae není prediktorem mortality na čekací listině, je ale významným rizikovým faktorem zvyšujícím mortalitu po transplantaci (10). Z vyšetřovacích metod nám nejlépe potvrdí podezření Doppler sono a CT nebo MR portografie. Všechna vyšetření jsou podle literárních údajů uváděna s různou senzitivitou pro záchyt trombotického uzávěru vena portae (9, 11). Transplantace u pacienta s trombózou splanchnického řečiště velmi často vyžaduje použití alternativních metod pro zajištění průtoku ve v. portae. Mezi tyto metody patří trombektomie, trombendvenektomie, venózní bypass na v. mesenterica superior, inferior nebo na co největší portální kolaterálu a jako poslední možnost použití portokavální hemitranspozice pro zajištění přítoku do portálního řečiště štěpu jater (4, 5, 12).
SOUBOR NEMOCNÝCH A POUŽITÉ METODY
Retrospektivně hodnotíme výsledky transplantací u příjemců jater s trombózou porty. Operace byly provedeny v letech 1996–2009. Průměrný věk dárců orgánů byl 38 (11–66) let. Studená ischémie štěpu jater byla v průměru 9,3 (4,5–14,2) hodiny. V tomto období bylo provedeno 740 transplantací jater u 303 žen a 437 mužů – 703 bylo prvních transplantací, 33 retransplantací a čtyři druhé retransplantace. Z tohoto souboru mělo 57 (7,7 %) příjemců obliterovanou v. portae. Bylo to 42 mužů a 15 žen průměrného věku 52 (9–67) let. Indikace k transplantaci jater u těchto příjemců ukazuje tabulka 1.
Tab. 1. Etiologie jaterního selhání 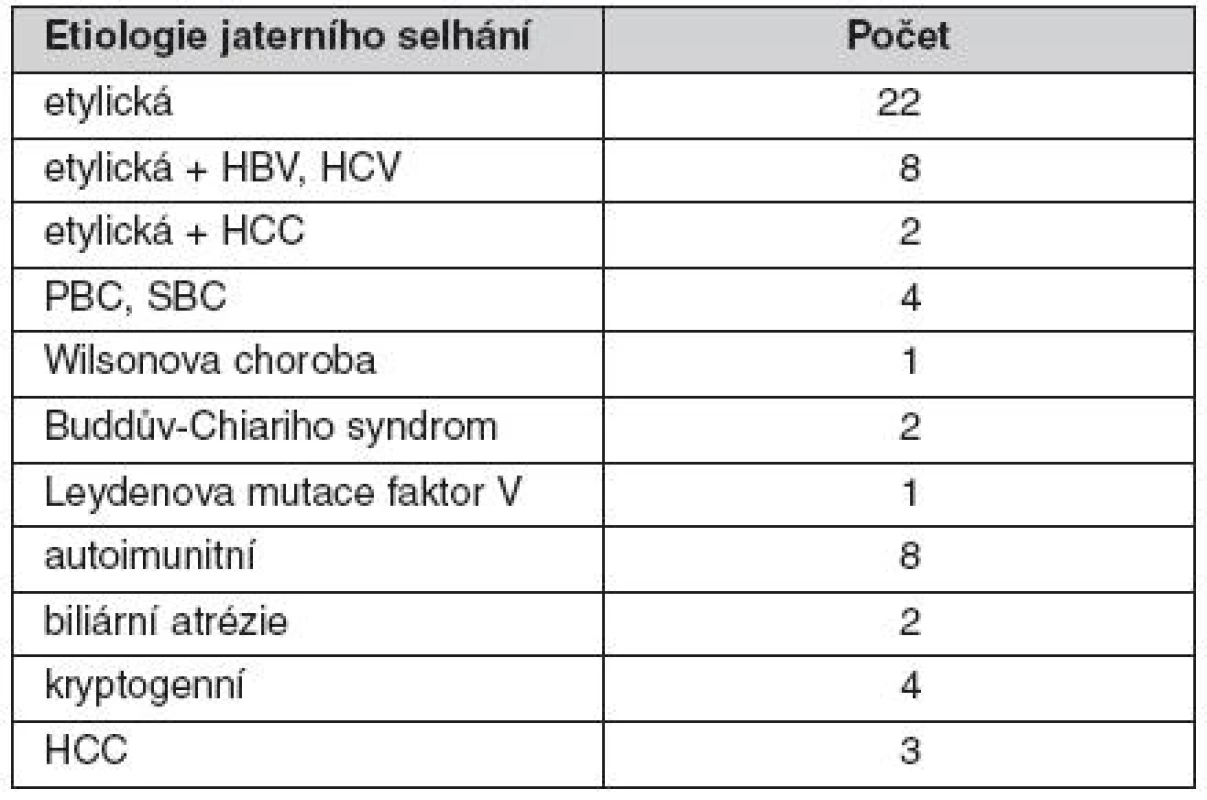
Pět pacientů bylo předoperačně pokročilostí jaterního onemocnění klasifikováno Child Pugh A, 14 Child Pugh B a 38 pacientů splňovalo kritéria Child Pugh C. Celkem 21 pacientů mělo trombózu v. portae 1. stupně, 26 pacientů trombózu v. portae 2. až 3. stupně a 10 pacientů trombózu porty 4. stupně. Z těchto deseti pacientů s trombózou 4. stupně se u dvou pacientů s hepatocelulární karcinomem vyskytla maligní trombóza v. portae. Diagnostika byla předoperačně provedena sonograficky a CT portografií. U pacientů s fulminantním selháním jater jsme použili albuminovou adsorbční hemodialýzu před transplantací. Doba sledování byla 1 den až 6 let. Pooperační imunosupresi jsme podávali v kombinaci cyklosporin A, prednison a imuran v počátcích transplantačního programu (osm pacientů). Tento protokol jsme v průběhu let nahradili FK 506, cell cept a prednisonem. Při podezření na rejekci jsme provedli jaterní biopsii.
Výsledky
Padesáti sedmi pacientům s trombózou v. portae bylo v období let 1996–2009 provedeno 62 transplantací jater. Během transplantace se kromě tří pacientů podařilo obnovit průtok portálním řečištěm u všech pacientů pomocí trombektomie a trombendvenektomie, nebo přemostěním na velkou kolaterálu či předchozí portosystémový zkrat. U jednoho pacienta jsme na podporu průtoku krve v portálním řečišti našili arterioportální fistuli. Jednomu pacientovi jsme našili portokavální hemitranspozici. U jednoho pacienta jsme resekovali pravý jaterní lalok pro nekrózu vzniklou retrombózou pravé větve v. portae. U šesti (10,5 %) pacientů se vyskytla dysfunkce štěpu, z těchto pacientů byli tři retransplantováni. Ve zbývajících třech případech došlo k rozvoji funkce štěpu po deseti dnech. Jeden pacient zemřel na afunkci štěpu jater. U 16 (28 %) pacientů bylo provedeno celkem 29 relaparotomií pro krvácení. Jednoho pacienta jsme revidovali pro nitrobřišní absces. U šesti (10,5 %) pacientů se vyskytla stenóza nebo trombóza a. hepatica. Jeden pacient s trombózou hepatické arterie byl retransplantován, zbývající byli vyřešeni pomocí trombektomie Retrombóza v. portae se vyskytla u jednoho pacienta a byla řešena trombektomií. Deset (17,5 %) pacientů mělo biliární komplikaci. V pěti případech jsme museli provést relaparotomii a komplikaci ošetřit hepatikojejunoanastomózou. Pět pacientů prodělalo ERCP a stentování žlučovodu. Akutní rejekce se vyskytla u jedenácti (19,3 %) pacientů. Ve všech případech byla kortikosenzitivní. V době sledování zemřelo 18 (31,6 %) pacientů. Na operačním sále nebo v době peritransplantační hospitalizace zemřelo devět (15,8 %) pacientů. Příčinou smrti byl u šesti pacientů hemoragický šok, u dvou pacientů nerekonstruovatelný nález maligního trombu a u jednoho pacienta selhání štěpu jater. Zbývající pacienti zemřeli na plicní embolii v jednom případě, diseminaci hepatocelulárního karcinomu ve čtyřech případech, na septický stav a multiorgánové selhání v jednom případě, jeden pacient zemřel na krvácení z jícnových varixů. Dvě příčiny úmrtí jsou neznámé, nemocní zemřeli náhle doma. Průměrná spotřeba krevních derivátů byla 17,1 (0–425) transfuzních jednotek erytrocytů, 27,1 (0–132) transfuzních jednotek mražené plazmy a 2,6 (0–20) transfuzních jednotek trombocytů.
Diskuze
Trombóza portálního řečiště u nemocných před transplantací jater byla dlouho považována za kontraindikaci operačního výkonu. Protože se vyskytuje asi u 5–20 % chirurgicky řešených cirhóz jater, byly vyvinuty v průběhu let techniky umožňující obnovení průtoku portálním řečištěm štěpu. Morbidita a mortalita těchto pacientů zůstává stále vyšší (9–42 %) (2, 13). Pro rozvážení chirurgického výkonu a naplánování typu revaskularizace portálního řečiště je důležité co nejpřesnější zobrazení anatomie splanchnického řečiště. Metodou volby zůstává dopplerovská sonografie; toto vyšetření je vhodné doplnit MR nebo CT portografií. Vyšší morbidita a mortalita vyplývá z náročnosti a komplexnosti transplantačního výkonu u těchto pacientů. Revize pro krvácení jsou daní za mnohočetné portální kolaterály a koagulační poruchu u těchto pacientů v terminálním stadiu jaterního selhání. Výskyt biliárních komplikací vidíme v obtížné preparaci a rekonstrukci extrahepatálních žlučových cest. Dalším důvodem může být porucha prokrvení při trvající oběhové nestabilitě a nedostatečném prokrvení extrahepatálních žlučovodů. U všech pacientů s výjimkou tří jsme zprůchodnili portální řečiště trombendvenektomií a trombektomií nebo žilním portálním bypassem na velkou kolaterálu či předchozí portosystémový zkrat. Dva pacienti měli histologicky verifikovaný maligní trombus v. portae. U těchto pacientů se nepodařilo obnovit portální tok krve. U jednoho pacienta jsme na podporu průtoku v. portae našili arterioportální zkrat mezi a. hepatika a v. portae. Tento pacient měl kompletní trombózu splanchnického řečiště s edémem střevních kliček. Po trombektomii jsme nezískali dobrý přítok. Neměli jsme k dispozici vhodnou varikózně změněnou kolaterálu a kavální hemitranspozice by jeho stav neřešila, ale naopak zhoršila. Arterializace portálního řečiště pomohla udržet průtok a částečným zpětným tokem došlo při antikoagulační terapii k rozpuštění reziduálních trombů v v. lienalis a v. mesenterika superior. Tento náš předpoklad nám potvrdila kontrolní CT portografie po jeho retransplantaci. Portokavální hemitranspozici jsme použili u jednoho pacienta. Tento pacient zemřel na operačním sále. Důvodem byla exsanguinace, kdy tento typ rekonstrukce sice zajistil dobrou portální perfuzi jaterního štěpu, ale nezmenšil portální přetlak v okolním kolaterálním oběhu. Výsledkem bylo protrahované a profuzní krvácení. Optimální léčba pro tyto pacienty není jasná. S ozvojem endoskopických metod není nutné tyto pacienty zařadit ihned k ransplantaci. Naopak, poslední studie hodnotící výsledek a benefit transplantace jater pro tyto pacienty ukazuje vyšší mortalitu příjemců s ízkým MELD skóre (10).
Závěr
Závěrem lze říci, že trombóza portálního řečiště není kontraindikací k transplantaci jater. Pro úspěšný výsledek je nutné pečlivé předoperační vyšetření splanchnického řečiště a použití alternativních metod revaskularizace v. portae během transplantace.
Zkratky
- HBV – hepatitida B
- HCC – hepatocelulární karcinom
- HCV – hepatitida C
- PBC – primární biliární cirhóza
- PVT – trombóza v. portae
- SBC – sekundární biliární cirhóza
Adresa pro korespondenci:
MUDr. Libor Janoušek, PhD.
Klinika transplantační chirurgie IKEM
Vídeňská 1958/9, 140 21 Praha 4
e-mail: lija@ikem.cz
Zdroje
1. van Thiel DH, Schade RR, Starzl TE, Iwatsuki S, Shaw BW, Jr, Gavaler JS, Dugas M. Liver transplantation in patients with portal vein thrombosis. Hepatology 1982; 2(5): 637–640.
2. Stieber AC, Zetti G, Todo S, et al. The spectrum of portal vein thrombosis in liver transplantation. Ann Surg 1991; 213 : 199–206.
3. Seu P, Shackleton CR, Shaked A, et al. Improved results of liver transplantation in patients with portal vein thrombosis. Arch Surg 1996; 131 : 840–4; discussion 4–5.
4. Molmenti EP, Roodhouse TW, Molmenti H, et al. Thrombendvenectomy for organized portal vein thrombosis at the time of liver transplantation. Ann Surg 2002; 235 : 292–296.
5. Dumortier J, Czyglik O, Poncet G, et al. Eversion thrombectomy for portal vein thrombosis during liver transplantation. Am J Transplant 2002; 2 : 934–938.
6. Janssen HL, einardi JR, leggaar FP, an Uum SH, aagsma EB, an Der Meer FJ, an Hattum J, et al. Factor V Leiden mutation, prothrombin gene mutation and definciensis in coagulation inhibitors associated with Budd-Chiari syndrome and portal vein thrombosis: results of a case-control study. Blood Coagul Fibrinolysis 2000; 96 : 2364–2368.
7. Francoz C, Belghiti J, Vilgrain V, et al. Splanchnic vein thrombosis in candidates for liver transplantation: usefulness of screening and anticoagulation. Gut 2005; 54 : 691–697.
8. Carr BI, Buch SC, Kondragunta V, Pancoska P, Branch RA. Tumor and liver determinants of prognosis in unresectable hepatocellular carcinoma: a case cohort study. J Gastroenterol Hepatol 2008; 23 : 1259–1266.
9. Yerdel MA, Gunson B, Mirza D, et al. Portal vein thrombosis in adults undergoing liver transplantation: risk factors, screening, management, and outcome. Transplantation 2000; 69 : 1873–1881.
10. Englesbe MJ, Schaubel DE, Cai S, Guidinger MK, Merion RM. Portal vein thrombosis and liver transplant survival benefit. Liver Transpl 2010; 16 : 999–1005.
11. Manzanet G, Sanjuan F, Orbis P, et al. Liver transplantation in patients with portal vein thrombosis. Liver Transpl 2001; 7 : 125–131.
12. Shaw BW, watsuki S, Bron K, Starzl TE. Portal vein grafts in hepatic transplantation. Surg Gynecol Obstet 1985 : 161(1): 66–68.
13. Langnas AN, Marujo WC, Stratta RJ, et al. A selective approach to preexisting portal vein thrombosis in patients undergoing liver transplantation. Am J Surg 1992; 163 : 132–136.
Štítky
Adiktológia Alergológia a imunológia Angiológia Audiológia a foniatria Biochémia Dermatológia Detská gastroenterológia Detská chirurgia Detská kardiológia Detská neurológia Detská otorinolaryngológia Detská psychiatria Detská reumatológia Diabetológia Farmácia Chirurgia cievna Algeziológia Dentální hygienistka
Článok vyšiel v časopiseČasopis lékařů českých
Najčítanejšie tento týždeň
- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
- Parazitičtí červi v terapii Crohnovy choroby a dalších zánětlivých autoimunitních onemocnění
- fSCIG v reálnej klinickej praxi u pacientov s hematologickými malignitami
-
Všetky články tohto čísla
- Katetrizační ablace fibrilace síní
- Hyperglykémie a její kontrola u dospělých pacientů v intenzivní péči
- Akutní selhání jater: současná doporučení
- IKEM – Institut klinické a experimentální medicíny – na prahu páté dekády úspěšné existence
- Plánované akce odborných složek ČLS JEP
- Specifika perioperační péče o pediatrické pacienty podstupující transplantaci jater
- Zemřelí dárci orgánů k transplantacím
- Imunohistochemická detekce glypicanu-3 zpřesňuje diagnózu hepatocelulárního karcinomu
- Everzní endarterektomie arterie carotis interna: hodnocení výsledků po změně operační techniky
- Přínos dlouhodobé pulzatilní mechanické srdeční podpory u multiorgánově selhávajících pacientů v terminálním srdečním selhání
- Léčba diabetu transplantací izolovaných Langerhansových ostrůvků
- IKEM – odborné, politické a další souvislosti vzniku a dosavadního vývoje
- Transplantace ledviny v IKEM
- Výsledky dlouhodobého sledování prvních 500 pacientů po transplantaci jater provedených v Institutu klinické a experimentální medicíny v Praze
- Stanovení obsahu jaterního tuku metodou 1H MR spektroskopie
- Molekulární diagnostika dědičných forem intrahepatální cholestázy a familiárních hyperbilirubinémií
- Transplantace jater u pacientů s trombózou v. portae
- Vliv chirurgických komplikací na funkci transplantované ledviny
-
Molecular Diagnostic Europe
Hannover, 4. až 7. října 2010 -
Konference Tabák a zdraví po jedenácté v Lékařském domě
Praha, 5. listopadu 2010 - Prof. MUDr. Václav Čepelák, DrSc. osmdesátníkem
- Spolek lékařů českých v Praze
-
Strouhal E, Vachala B, Vymazalová H.
Lékařství starých Egypťanů
I. staroegyptská chirurgie, Péče o ženu a dítě - CHARLES BRENTON HUGGINS
- Časopis lékařů českých
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Akutní selhání jater: současná doporučení
- Hyperglykémie a její kontrola u dospělých pacientů v intenzivní péči
- Prof. MUDr. Václav Čepelák, DrSc. osmdesátníkem
- Everzní endarterektomie arterie carotis interna: hodnocení výsledků po změně operační techniky
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



