Spontánní retroperitoneální perforace vzestupného tračníku a trombóza portálního řečiště u pacienta s ulcerózní kolitidou
Spontaneous retroperitoneal perforation of the ascending colon and portal vein thrombosis in a patient with ulcerative colitis
The authors present the case report of a patient with severe corticodependent ulcerative colitis complicated by spontaneous retroperitoneal perforation of the non-dilated large intestine and portomesenteric thrombosis. Diagnosis was made by means of abdominal X-ray and contrast-enhanced CT scan. The patient was successfully treated with colectomy and short-term anticoagulant therapy.
Key words:
ulcerative colitis – retroperitoneal perforation – portal vein thrombosis
Autori:
Přemysl Falt 1
; J. Örhalmi 2; B. Kijonková 1; P. Fojtík 1
Pôsobisko autorov:
Centrum péče o zažívací trakt, Vítkovická nemocnice, a. s., Ostrava
1; Chirurgické oddělení, Vítkovická nemocnice, a. s., Ostrava
2
Vyšlo v časopise:
Gastroent Hepatol 2011; 65(5): 294-297
Kategória:
IBD: kazuistika
Súhrn
Autoři prezentují případ pacienta s kortikodependentní ulcerózní kolitidou komplikovanou spontánní retroperitoneální perforací nedilatovaného tlustého střeva a trombózou v portomezenterickém řečišti. Stav byl diagnostikován nativním skiagramem a kontrastním CT břicha a úspěšně vyřešen totální kolektomií a krátkodobou antikoagulační terapií.
Klíčová slova:
ulcerózní kolitida – retroperitoneální perforace – trombóza portální žíly
Popis případu
Uvádíme případ 56letého nemocného, u něhož byla na jiném pracovišti diagnostikována v dubnu 2009 extenzivní forma ulcerózní kolitidy. Pacient se v této době léčil s arteriální hypertenzí, v rodinné anamnéze byl údaj o blíže nespecifikovaném onemocnění střev u matky nemocného, jeho otec zemřel na cévní mozkovou příhodu. Pacient byl nekuřák s výjimečným příjmem alkoholu.
Vzhledem k aktivitě a rozsahu střevního zánětu byla od počátku zahájena obvyklá terapie prednizonem v dávce 1 mg/kg s následným ústupem obtíží. Při opakovaném pokusu o vysazení kortikoterapie však došlo vždy k exacerbaci zánětlivé aktivity. Ošetřujícím gastroenterologem byl následně klinický stav na několik měsíců stabilizován podáváním 40 mg prednizonu denně.
Počátkem října 2009 byl pacient odeslán na naše pracoviště pro několikadenní zhoršení celkového stavu. V době přijetí udával čtyři dny trvající profuzní průjmy bez příměsi krve, teploty kolem 38 °C a nevýrazné tlaky v oblasti pravého mezogastria. Od prvních projevů onemocnění v březnu 2009 zhubl celkem 15 kg. Pacient byl subfebrilní, lehce dehydratovaný, kardiopulmonálně kompenzovaný. Břicho bylo měkké, volně prohmatné, s nevýraznou citlivostí v pravém mezogastriu a přiměřenou peristaltikou. Laboratorní vyšetření prokázalo leukocytózu (WBC 17,7 × 10,9/l) s neutrofilií, normocytární anémii (HGB 110, MCV 85), hypalbuminemii (albumin 24 g/l) a výrazně zvýšenou hladinu C-reaktivního proteinu (135 mg/l). Odebraná stolice byla později kultivačně negativní a bez průkazu toxinu Clostridium difficile.
Nemocný byl hospitalizován na multioborové jednotce intenzivní péče, byla zahájena parenterální hydratace, intravenózní kortikoterapie (40 mg metylprednizolon i.v.), kombinovaná antibiotická terapie (ciprofloxacin 500 mg á 12 hod, metronidazol 500 mg á 8 hod i.v.) a tromboembolická profylaxe. Nativní skiagram břicha v den přijetí neprokázal známky pneumoperitonea ani dilataci tenkého a tlustého střeva, v oblasti cékoascendens byl ale patrný řetízkovitě uspořádaný plyn pravděpodobně mimo lumen střeva (obr. 1). Na následně provedeném CT vyšetření břicha bylo patrné difuzní zesílení stěny tlustého střeva a nepravidelná dutina vyplněná nehomogenním obsahem a plynem v retroperitoneu při zadní stěně ascendens (obr. 2). Dále bylo v portální fázi vyšetření prokázáno několik trombů v portálním řečišti – intrahepatálně (obr. 3) a v kmeni vena mesenteria superior (obr. 4).
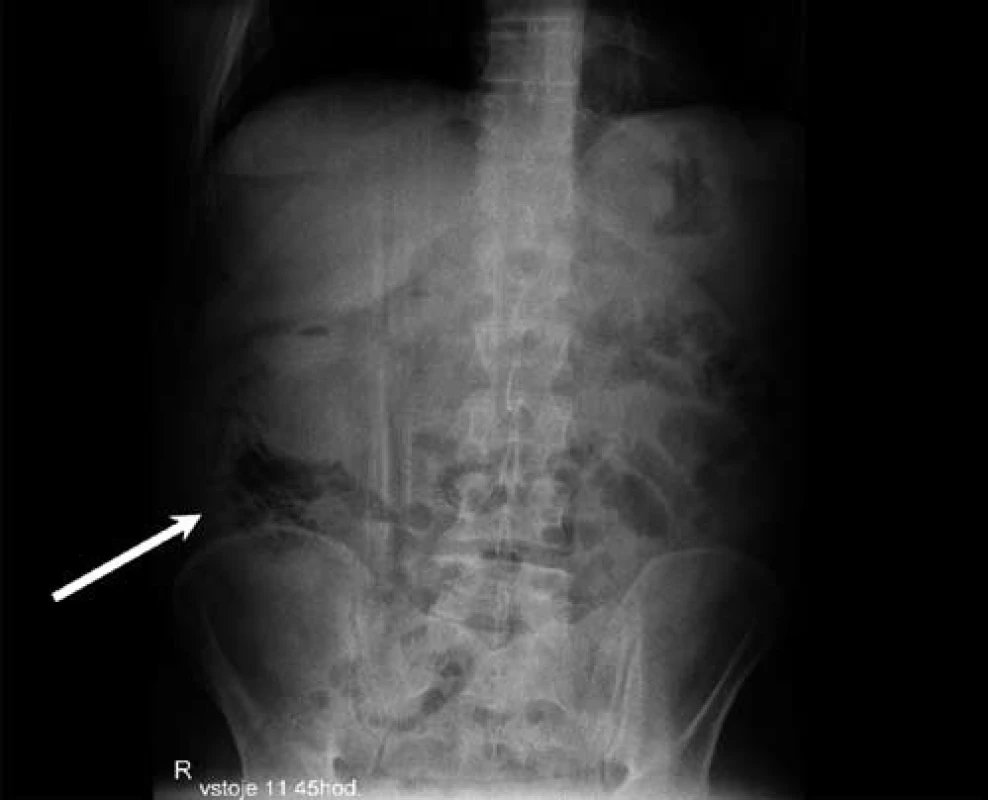
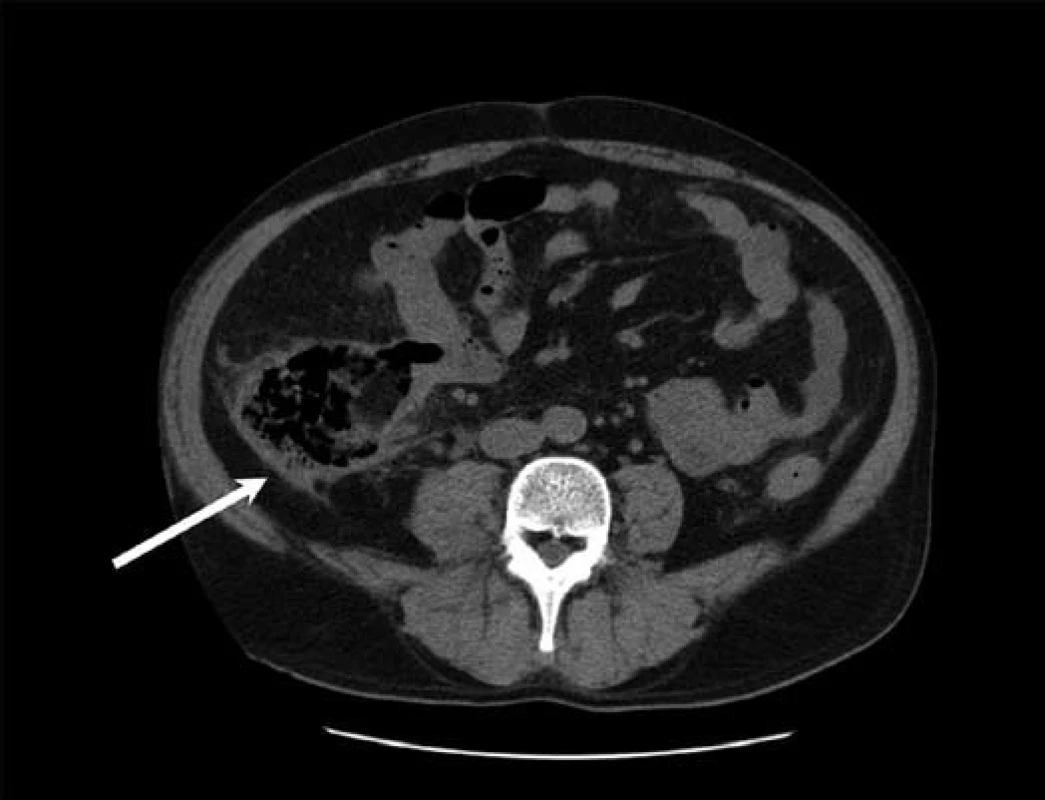
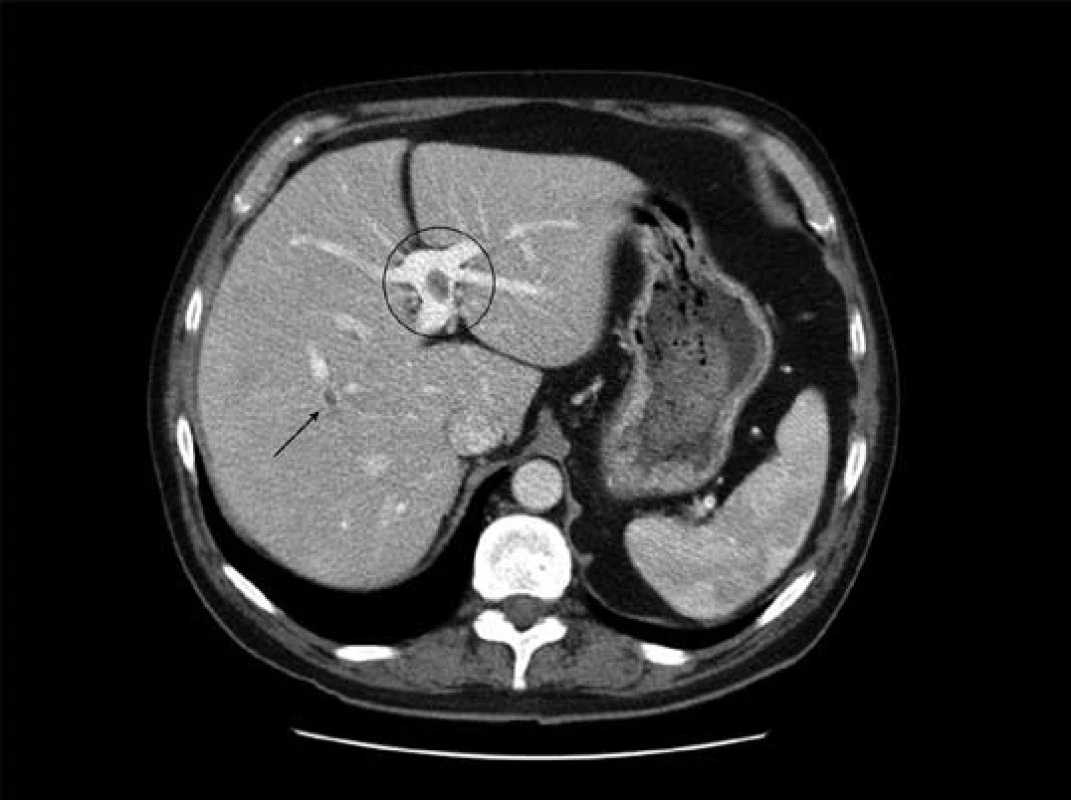
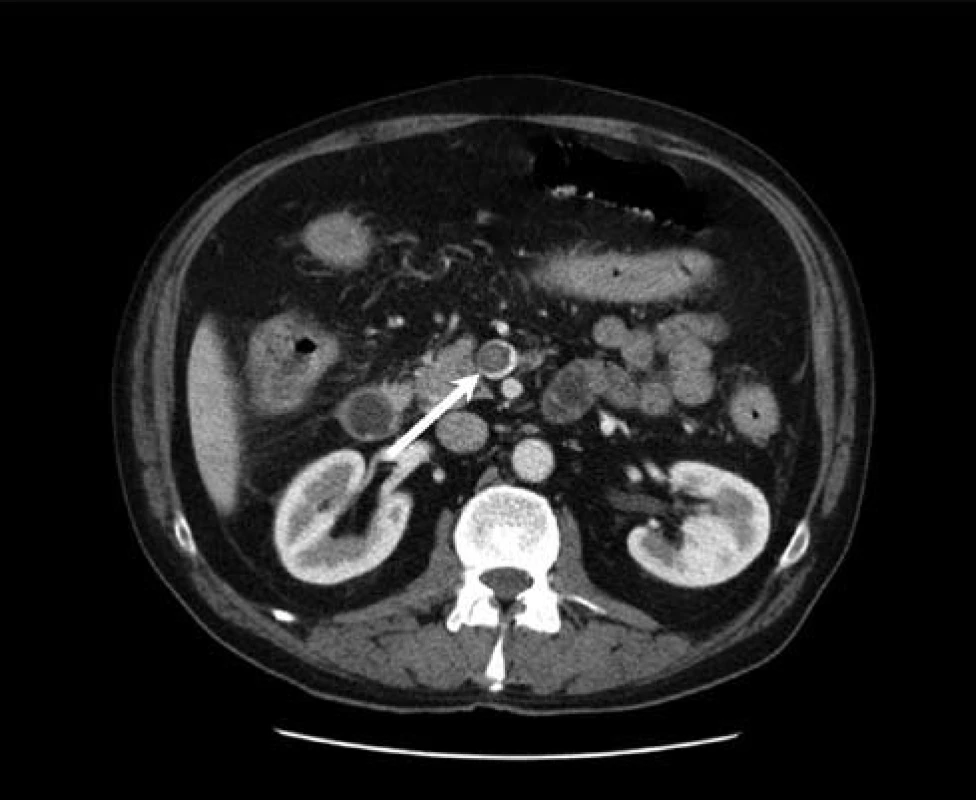
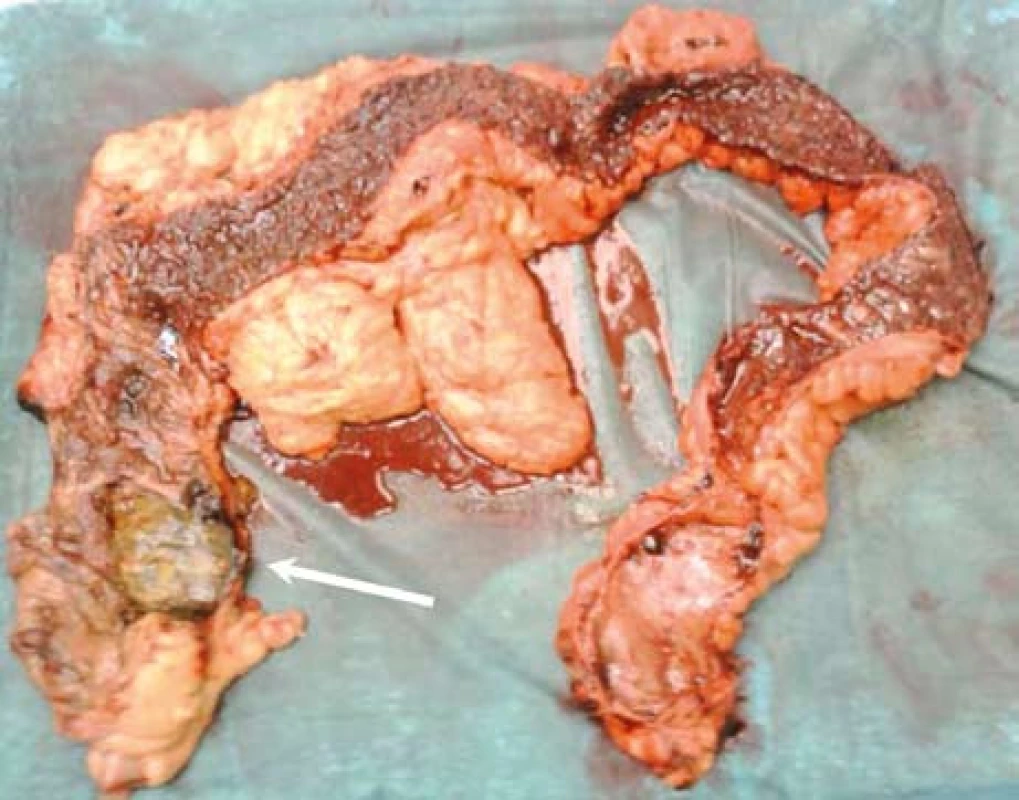
Vzhledem k popsaným nálezům byla následující den indikována operační revize, při které byla potvrzena rozsáhlá nekróza zadní stěny ascendens (obr. 5) s retroperitoneální dutinou vyplněnou sterkorálním obsahem. Byla provedena subtotální kolektomie a vyvedena terminální ileostomie. Výsledek histopatologického vyšetření resekátu byl kompatibilní s diagnózou ulcerózní kolitidy, nebyly nalezeny známky cytomegalovirové kolitidy. Po komplexní pooperační léčbě byl pacient 15. pooperační den propuštěn do domácí péče. Po celkovou dobu dvou měsíců probíhala antikoagulační terapie plnou dávkou nízkomolekulárního heparinu (nandroparin 0,8 ml à 12 hod s.c.). Opakovaná kontrolní CT vyšetření břicha prokázala kompletní zprůchodnění horní mezenterické žíly a přetrvávající drobný trombus v levé portální větvi. Pacient je do dnešního dne v dobrém stavu, na jeho přání byla ponechána terminální ileostomie.
Diskuze
Ulcerózní kolitida (UC) se vyznačuje chronickým hemoragicko-ulcerózním slizničním zánětem postihujícím kontinuálně sliznici tlustého střeva v různém rozsahu od anorektálního přechodu orálně. V klinickém obrazu dominují zpravidla intestinální symptomy, které dobře korelují s aktivitou a rozsahem postižení. Těžší formy zánětu jsou provázeny systémovými příznaky, jako je únava, zvýšená teplota, anorexie, váhový úbytek a horní dyspepsie.
Mezi závažné komplikace těžké a vysoce aktivní UC patří masivní krvácení ze střeva, toxická dilatace tračníku (toxické megakolon) a perforace střeva. Zejména u imunosuprimovaných nemocných je třeba mít na paměti zvýšené riziko infekčních střevních komplikací (CMV, Clostridium difficile, Salmonella, Campylobacter atd.).
Perforace střeva je vzácnou komplikací UC, podstatně častěji se s ní setkáváme u nemocných s Crohnovou chorobou (CN) v podobě kryté perforace (mezikličkového nebo retroperitoneálního abscesu) podmíněné stenózou střeva. V případě UC vzniká perforace ve většině případů následkem toxického megakolon jako perforace do volné dutiny břišní. Jde o velmi závažnou komplikaci s vysokou mortalitou dosahující až 40 % v závislosti na celkovém stavu pacienta a přidružených chorobách [1,2]. Vzácně byla perforace tračníku popsána i u nedilatovaného střeva [3,4].
V popsaném případu se jednalo o nemocného s extenzivním tvarem UC, který byl po dobu několika měsíců vystaven vysoké dávce prednizonu z důvodu kortikodependence. Vznik a především klinický průběh komplikace – retroperitoneální perforace – byl s velkou pravděpodobností následkem nejen chronické aktivity střevního zánětu, ale také (a možná především) podávané terapie.
Ačkoli je díky moderní protizánětlivé terapii těžkých forem UC výskyt závažných střevních komplikací nižší oproti minulosti, je třeba mít jejich existenci stále na paměti. Protože u vzácnější retroperitoneální nebo kryté perforace nedochází ke vzniku pneumoperitonea a sterkorální peritonitidy, může být klinický obraz méně nápadný. Diagnostika retroperitoneální perforace je pak vzhledem k nevýrazné symptomatologii a absenci klasických známek peritonitidy obtížnější. Dalšími faktory maskujícími klinické projevy je často špatný metabolický stav nemocného a především současná imunosupresivní terapie (nejčastěji glukokortikoidy), tak jak tomu bylo také u námi popsaného pacienta.
Základní zobrazovací metodou je v těchto situacích CT vyšetření břicha. Prostý nativní skiagram břicha je vhodný k diagnostice toxického megakolon, v diagnostice retroperitoneální perforace jde o vyšetření málo průkazné. Léčba perforací je vždy chirurgická v podobě subtotální kolektomie a ileostomie. Naprosto nezbytná je komplexní intenzivní perioperační péče. Je zřejmé, že náš nemocný byl kandidátem imunosupresivní a/nebo biologické léčby, v případě její neúčinnosti pak léčby chirurgické podstatně dříve, než došlo ke vzniku popsané komplikace.
Jednou z nejčastějších mimostřevních komplikací těžkého průběhu střevních zánětů jsou projevy tromboembolizmu v důsledku multifaktoriálně podmíněného hyperkoagulačního stavu. Nejčastěji se projevuje hlubokou žilní trombózou s možnou plicní embolií, ale je popsán i vyšší výskyt trombóz arteriálních, trombóz portálního řečiště a jaterních žil [5]. Nejsilnějšími rizikovými faktory pro vznik mezenteriální trombózy jsou u nemocných s idiopatickými střevními záněty vysoká aktivita zánětu, sepse a chirurgická intervence. Kompletní trombóza horní mezenterické žíly a/nebo portální žíly vede k infarzaci střeva s vysokou letalitou [6,7]. Metodou volby v diagnóze trombózy portálního řečiště je sonografie viscerálních cév s dopplerovým vyšetřením a kontrastní CT vyšetření břicha. Důsledkem portální trombózy mohou být projevy portální hypertenze jako ascites [8] a gastrické varixy [9]. V terapii je doporučována antikoagulační terapie [6], vzhledem k určitému riziku krvácení související se střevním zánětem [8] jsou preferovány léky ze skupiny nízkomolekulárních heparinů. V literatuře jsou zmínky o úspěšné perkutánní transhepatální trombolýze [10]. Resekce zánětem postiženého střeva může pomoci portální trombózu úspěšně vyřešit [8,11].
V našem sdělení uvádíme případ nemocného s kortikodependentní extenzivní formou UC komplikovanou retroperitoneální perforací nedilatovaného tračníku a neobstruktivní trombózou portální a horní mezenterické žíly. Za hlavní faktory, které ke vzniku a klinickým projevům těchto komplikací přispěly, považujeme chronickou aktivitu zánětu, špatný nutriční stav nemocného a především dlouhodobou léčbu vysokou dávkou kortikoidů. Právě tato terapie přispěla k zamaskování klinického obrazu retroperitoneální sepse. Je nutno zdůraznit, že včasná indikace imunosupresivní nebo biologické léčby přispívá k potlačení zánětlivé aktivity a snižuje rizika spojená s dlouhodobou kortikoterapií. Neúčinnost medikamentózní léčby je pak v případě UC jednoznačnou indikací ke kolektomii.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
The authors declare they have no potential conflicts of interest concerning drugs, products, or services used in the study.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
The Editorial Board declares that the manuscript met the ICMJE „uniform requirements“ for biomedical papers.
Doručeno/Submitted: 13. 5. 2011
Přijato/Accepted: 1. 8. 2011
MUDr. Přemysl Falt
Centrum péče o zažívací trakt
Vítkovická nemocnice, a. s.
Zálužanského 1192/15, 703 00 Ostrava
faltprem@centrum.cz
Zdroje
1. Novák J, Nedbal J, Mařatka Z et al. Akutní dilatace tračníku u nemocných s proktokolitidou. Ces Gastroenterol Vyz 1973; 27(1): 8–15.
2. Bortlík M, Lukáš M. Toxické megakolon. Cas Lek Cesk 2001; 140(20): 619–623.
3. Greenstein AJ, Barth JA, Sachar DB et al. Free colonic perforation without dilatation in ulcerative colitis. Am J Surg 1986; 152(3): 272–275.
4. Greenstein AJ, Aufses AH Jr. Differences in pathogenesis, incidence, and outcome of perforation in inflammatory bowel disease. Surg Gynecol Obstet 1985; 160(1): 63–69.
5. Miehsler W, Reinisch W, Valic E. Is inflammatory bowel disease an independent and disease-specific risk factor for thromboembolism? Gut 2004; 53(4): 542–548.
6. Hatoum OA, Spinelli KS, Abu-Hajir M et al. Mesenteric venous thrombosis in inflammatory bowel disease. J Clin Gastroenterol 2005; 39(1): 27–31.
7. Crowe A, Taffinder N, Layer GT et al. Portal vein thrombosis in a complicated case of Crohn´s disease. Postgrad Med J 1992; 68(798): 291–293.
8. Uchino M, Ikeuchi H, Bandoh T. A case of portal vein thrombosis in patient with ulcerative colitis. Nippon Shokakibyo Gakkai Zasshi 2011; 108(4): 627–632.
9. Palkovits J, Hafner M, Rand T et al. Portal vein thrombosis in ulcerative colitis complicated by bleeding from gastric varices. Inflamm Bowel Dis 2007; 13(3): 365.
10. Miyazaki Y, Shinomura Y, Kitamura S et al. Portal vein thrombosis associated with aktive ulcerative colitis: perutaneous transhepatic recanalisation. Am J Gastroenterol 1995; 90(9): 1533–1534.
11. Hagimoto T, Seo M, Okada M et al. Portal vein thrombosis successfully treated with colectomy in active ulcerative colitis. Dis Colon Rectum; 44(4): 587–590.
Štítky
Detská gastroenterológia Gastroenterológia a hepatológia Chirurgia všeobecnáČlánok vyšiel v časopise
Gastroenterologie a hepatologie
2011 Číslo 5
- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Fixní kombinace paracetamol/kodein nabízí synergické analgetické účinky
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
- Geriatrická křehkost a léčba bolesti
- Tramadol a paracetamol v tlumení poextrakční bolesti
Najčítanejšie v tomto čísle
- Eozinofilní ezofagitida
- Dvojí tvář rakoviny jícnu – epidemiologie a etiologie
- Radiofrekvenční ablace v gastrointestinálním traktu – aktuální stav ve světě a v ČR
- Prognostické faktory a načasovanie endoskopie u akútneho nevarikózneho krvácania z horného gastrointestinálneho traktu
