-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Tumorózní atrioezofageální píštěl jako neobvyklý zdroj sepse
A tumorous atrioesophageal fistula as an unusual cause of septicemia
A 70-year-old male admitted to an emergency ward was examined for signs of sepsis. He complained of suffering from epigastralgia, food stagnation sensations, absence of appetite, and severe weight loss for several months. Elevation of inflammatory markers, dehydration, an ion imbalance, and microcytic anemia were found. The cause of sepsis was not revealed by abdominal ultrasonography, abdominal and chest X-rays, and abdominal, thoracic, and pelvic computer tomography. Transesophageal echocardiography was planned to rule out infectious endocarditis; however, gastroscopy was performed as a first-line examination. Blood was observed in the distal esophagus and stomach throughout this procedure. Refractory shock occurred during the examination, followed by unsuccessful cardiopulmonary resuscitation. Esophageal adenocarcinoma with an atrioesophageal fistula was found on autopsy, which was the cause of endocarditis and septic emboli in the systemic circulation. Installation of the nasogastric probe and air insufflation at the beginning of the gastroscopic examination likely caused the release of masses that originally filled the fistula, leading to massive bleeding and refractory hemorrhagic shock.
Key words:
esophageal neoplasms – fistula – sepsisThe authors declare they have no potential conflicts of interest concerning drugs, products, or services used in the study.
The Editorial Board declares that the manuscript met the ICMJE „uniform requirements“ for biomedical papers.
Submitted: 8. 2. 2018
Accepted: 5. 3. 2018
Autori: T. Fislová 1; R. Keil 1; J. Masopust 1; M. Grega 2
Pôsobisko autorov: Interní klinika 2. LF UK a FN Motol, Praha 2 Ústav patologie a molekulární medicíny 2. LF UK a FN Motol, Praha 1
Vyšlo v časopise: Gastroent Hepatol 2018; 72(3): 260-263
Kategória: Gastrointestinální onkologie: kazuistika
doi: https://doi.org/10.14735/amgh2018csgh.info06Súhrn
Muž, 70 let, byl přivezen na oddělení urgentního příjmu dospělých pro septický stav, pacient udával několik měsíců trvající epigastralgie, pocit plnosti v epigastriu, nechutenství, hubnutí. Laboratorně kromě elevace zánětlivých parametrů, dehydratace a iontové dysbalance byla přítomna mikrocytární anémie. Z provedených vyšetření (ultrasonografie břicha, nativní RTG snímek břicha, CT břicha a malé pánve, RTG hrudníku, CT hrudníku) nebyl nalezen zdroj sepse, bylo pomýšleno na možnou endokarditidu. Před plánovaným provedením transezofageální echokardiografie bylo indikováno gastroskopické vyšetření. Při gastroskopii bylo patrno již od počátku výkonu množství čerstvé krve v distálním jícnu a v žaludku, došlo k rychlému rozvoji šokového stavu s následnou neúspěšnou kardiopulmonální resuscitací. Až pitvou byl zjištěn adenokarcinom jícnu s atrioezofageální píštělí, která byla zdrojem endokarditidy a septických embolizací do systémového řečiště. Při zavádění nazogastrické sondy a insuflaci vzduchu na počátku gastroskopického vyšetření došlo pravděpodobně k uvolnění hmot, které píštěl obturovaly, a následně k masivnímu krvácení a rozvoji nezvratného hemoragického šoku.
Klíčová slova:
nádory jícnu – píštěl – sepsePopis případu
Uvádíme případ 70letého pacienta, jednalo se o obézního hypertonika, který jinak nikdy vážněji nestonal, nekuřák. Nemocný byl přivezen záchrannou službou na oddělení urgentního příjmu pro febrilie a celkovou slabost s prekolapsovým stavem. Pacient si stěžoval na přibližně rok trvající epigastralgie, pocit plnosti v epigastriu, nechutenství a protyto obtíže poslední dobou již téměř nejedl a zhubl údajně 30 kg (při přijetí vážil 100 kg). Pacient doma nezvracel, enteroragii či melénu nikdy nepozoroval. Vstupně byl nemocný septický (hypotenzní, tachykardický, febrilní, dehydratovaný), při vyšetření měl palpačně bolestivé epigastrium, bez známek peritoneálního dráždění, jinak bez pozoruhodností. Základní laboratorní vyšetření prokázala leukocytózu 13,4 × 109/l s neutrofilií, výrazně zvýšenou hladinu C reaktivního proteinu – CRP 145 mg/l a prokalcitoninu 49 µg/l, dále také zhoršené renální funkce při dehydrataci, hypokalemii (K+ 2,7 mmol/l) a mikrocytární anémii (hemoglobin – Hb 103 g/l, hematokrit – Hct 0,306). Od počátku byla zahájena intenzivní parenterální rehydratace (koloidy i krystaloidy) a suplementace kalia. Nemocnému byl zaveden permanentní močový katetr, pacient byl nejprve oligourický, ale po rehydrataci již došlo k obnovení normální diurézy. Na urgentním příjmu indikován nativní rentgen (RTG) břicha, dále ultrasonografie břicha, CT břicha a malé pánve s kontrastní látkou a bylo vyžádáno vyšetření chirurgickým konziliářem. Z provedených vyšetření nebyl zdroj sepse objasněn, chirurg vyloučil náhlou příhodu břišní. Na CT břicha a malé pánve byla popsána větší hiátová hernie, jaterní steatóza, suspektní polyp v oblasti duodenojejunálního přechodu (19 × 16 mm), suspektní adenom pravé nadledviny, korové cysty pravé ledviny a zvětšená prostata. Po intenzivní rehydrataci se celkový stav pacienta zlepšil a po domluvě byl nemocný uložen na metabolickou jednotku intenzivní péče (MJIP) k další terapii.
Na MJIP bylo po přijetí pokračováno v rehydrataci, započata antibiotická terapie cefalosporiny III. generace (Ceftax 2 g à 8 hod i.v.), dále prevence trombembolické nemoci nízkomolekulárním heparinem, terapie prokinetiky, inhibitory protonové pumpy, antipyretiky. Byl doplněn RTG plic, kde byl popsán zvětšený pravý plicní hilus (v diferenciální diagnostice expanze) a hilová lymfadenopatie. Při febriliích opakovaně odebrány hemokultury, dále také odeslána moč na kultivaci. Později byla močová kultivace negativní a v hemokultuře vykultivován Bacteroides tectus (anaerobní gramnegativní tyčka, běžný patogen gastrointestinálního traktu – GIT). Do terapie byl empiricky přidán imidazol (Metronidazol 500 mg à 6 hod i.v.) a k pokrytí celého možného infekčního spektra i antimykotikum (Flukonazol 1 × 600 mg à 24 hod i.v.). Pro progresi anémie na hodnotu hemoglobinu 75 g/l, ale bez zjevných známek krvácení, podány dvě erymasy.
Druhý den hospitalizace se stav pacienta zlepšil, nemocný byl afebrilní, laboratorně došlo k poklesu zánětlivých parametrů, subjektivně přetrvávalo pobolívání v epigastriu, pacient toleroval tekutiny a kašovitou stravu. Ve večerních hodinách ale došlo k náhlé poruše vědomí, k rozvoji bradykardie (36 pulzů/min), která reagovala na podání atropinu, po chvíli pacient reagoval na oslovení, ale byla vyjádřena expresivní porucha a došlo k rozvoji levostranné hemiplegie. Proto indikováno statim CT mozku s nálezem difuzní atrofie mozku, ale nebyla patrna hemoragie či ložisko ischemie. Po návratu z CT došlo opět ke zhoršení stavu vědomí pacienta, mramoráž těla, tachypnoe, laboratorně rozvoj laktátové acidózy, proto voláno anesteziologické konzilium a indikována orotracheální intubace a umělá plicní ventilace. Nemocnému dále zavedena nazogastrická sonda. Pro stále nejasný zdroj sepse, nejasný nález na RTG hrudníku doplněno statim CT hrudníku. Ale ani nález na CT hrudníku neobjasnil příčinu sepse, popsána oboustranná subsegmentální hypoventilace dolních plicních laloků, menší oboustranný plicní výpotek, mediastinální lymfadenopatie a hiátová hernie. Vzhledem k dosavadnímu průběhu hospitalizace bylo v diferenciální diagnostice významné podezření na infekční endokarditis, proto plánována transezofageální echokardiografie. Pro udávané obtíže – váhový úbytek, epigastralgie, bylo před provedením transezofagealní echokardiografie indikováno gastroskopické vyšetření. Při gastroskopickém vyšetření endoskop volně zaveden do jícnu, poté vytažena nazogastrická sonda, která již byla naplněna čerstvou krví a čerstvá krev byla také v distálním jícnu a v žaludku. Pro přítomnost množství čerstvé krve nebylo lumen distálního jícnu přehledné. Během gastroskopie také spatřen polyp v sestupné části duodena (cca 20 mm). V průběhu vyšetření bylo odsáto velké množství čerstvé krve z žaludku, pacient začal být oběhově nestabilní, rozvinul se šokový stav, a proto byla endoskopie předčasně ukončena (endoskopický výkon proveden u lůžka na MJIP s použitím optického axioskopu). Po několika minutách došlo u pacienta k fibrilaci komor, byla zahájena neúspěšná kardiopulmonální resuscitace. V tuto chvíli nebyla zřejmá příčina krvácení a smrti pacienta, pravděpodobnou příčinou se zdála být komplikace endoskopického výkonu, tedy perforace.
Pacient s nejasnou základní diagnózou a příčinou smrti byl indikován k pitvě. Při pitvě zjištěn exulcerovaný tumor distálního jícnu prorůstající do okolních tkání, makroskopicky patrna píštěl (průměr 9 mm) do levé srdeční síně těsně u ústí jedné z plicních žil (v. pulmonalis inferior dextra), endokard v okraji léze s nekrotickou granulační tkání, přítomny tromby v levé síni (obr. 1–3). Embolus v centrální nervové soustavě nebyl při pitvě nalezen, ale byly nalezeny septické emboly v pankreatu, pravé nadledvině a ve slezině. Histologicky byl následně potvrzen nízce diferencovaný adenokarcinom, tumor byl exulcerovaný, centrálně nekrotický a prokrvácený, píštěl do levé srdeční síně byla lemována nekroticko-hnisavým zánětem. Bližší typizace nádoru pro pokročilou autolýzu nebyla možná.
Obr. 1. Karcinom jícnu.
Fig. 1. Oesophageal carcinoma.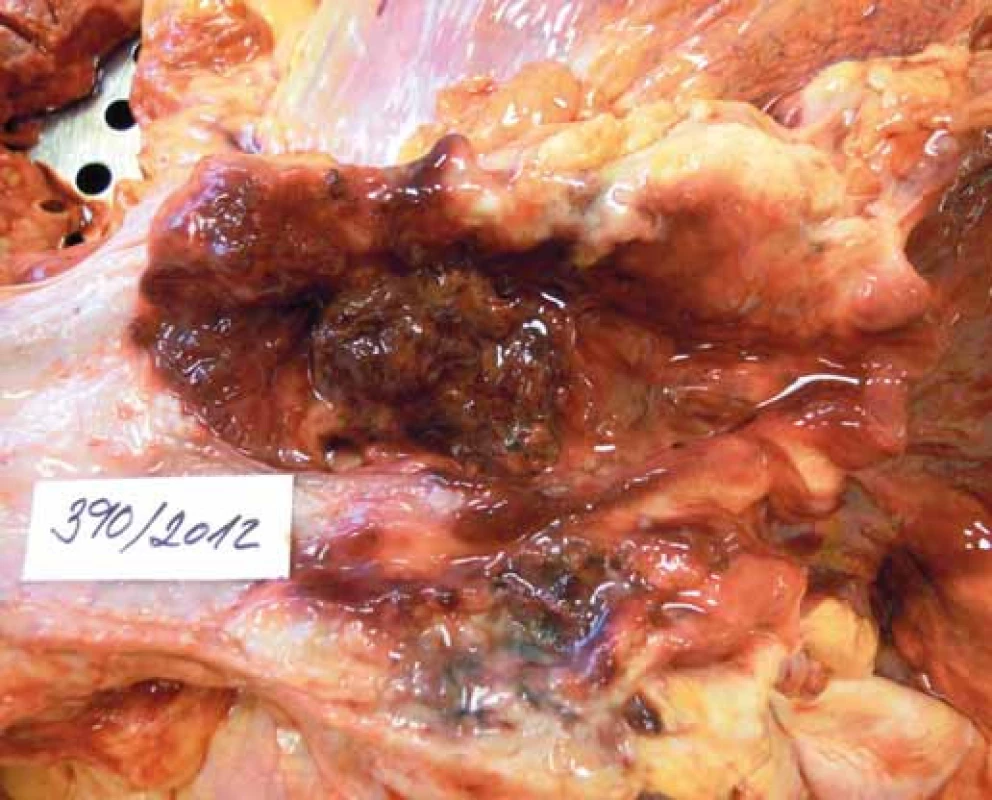
Obr. 2. Atrio-ezofageální píštěl.
Fig. 2. Atrio-oesophageal fistula.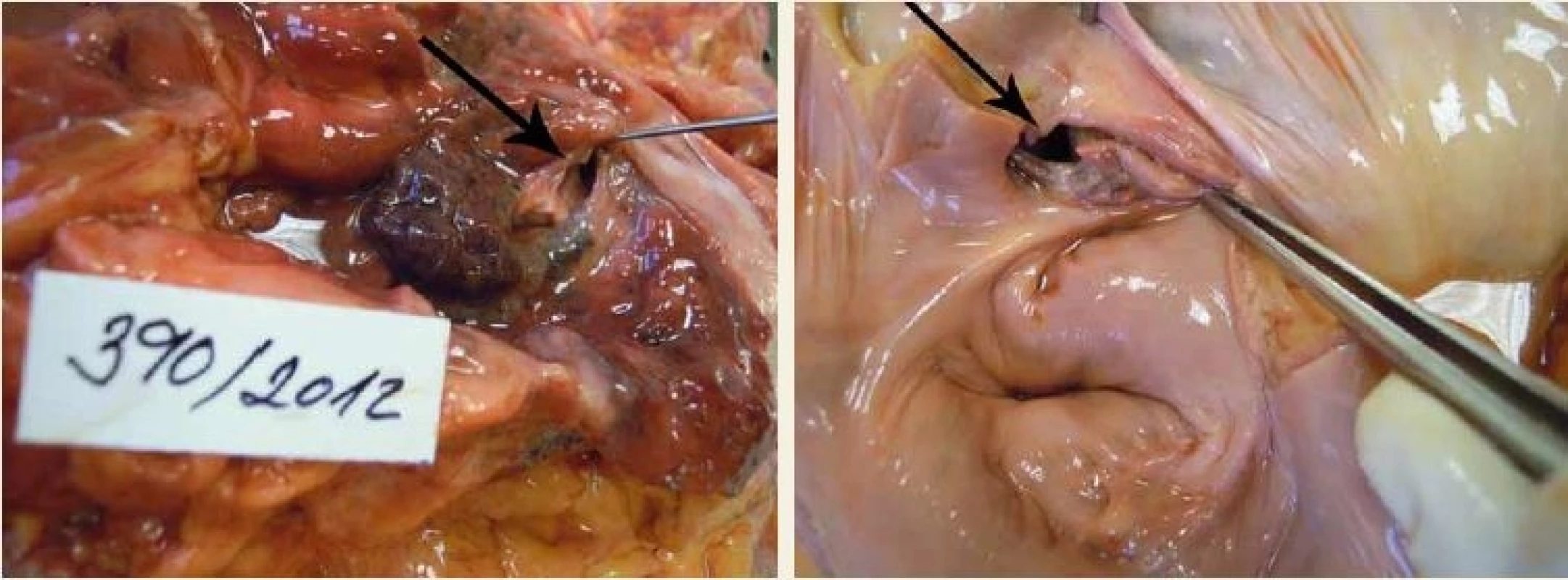
Obr. 3. Infiltrace myokardu tumorem.
Fig. 3. Myocardium infiltrated by cancer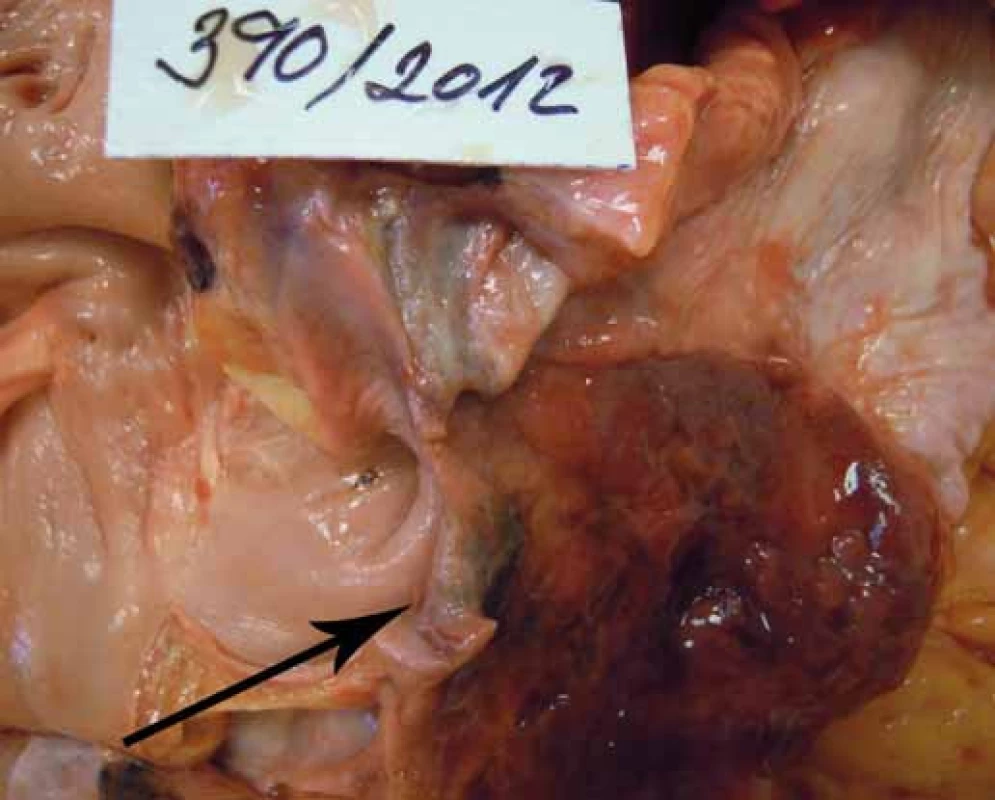
Vzhledem k celkové diskrepanci nálezu jsme zpětně požádali o nový popis CT hrudníku. Tentokrát již byl popsán v oblasti distálního jícnu a oblasti hiátu excentricky rostoucí tumorózní proces jícnu s exulceracemi, který byl ve velmi těsném kontaktu s pravostrannou plicní žílou a s částí levé srdeční síně, s naznačenou infiltrací stěny srdeční síně (obr. 4 a 5).
Obr. 4. Tumorózní infiltrace distálního jícnu.
Fig. 4. Tumorous infiltration of distal oesophageus.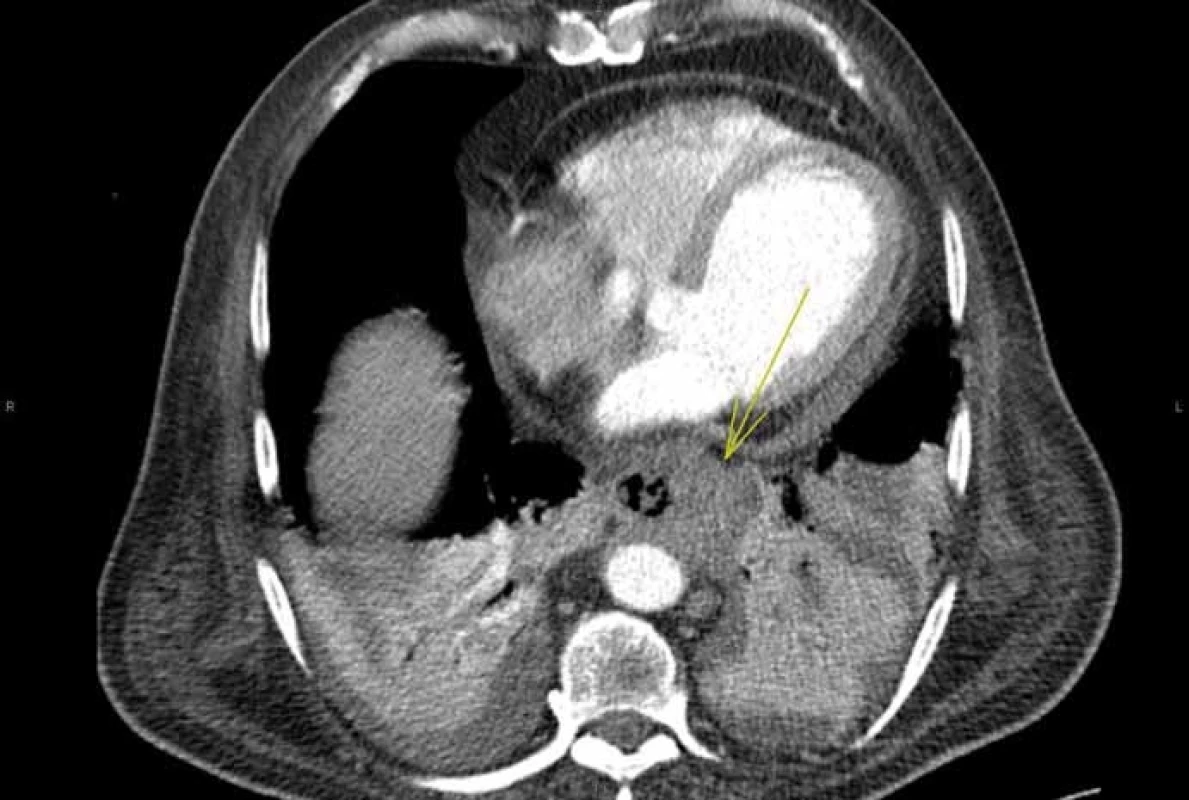
Obr. 5. Píštěl naplněná kontrastní látkou z lévé síně.
Fig. 5. Fistula filled with contrast agent from the left atrium.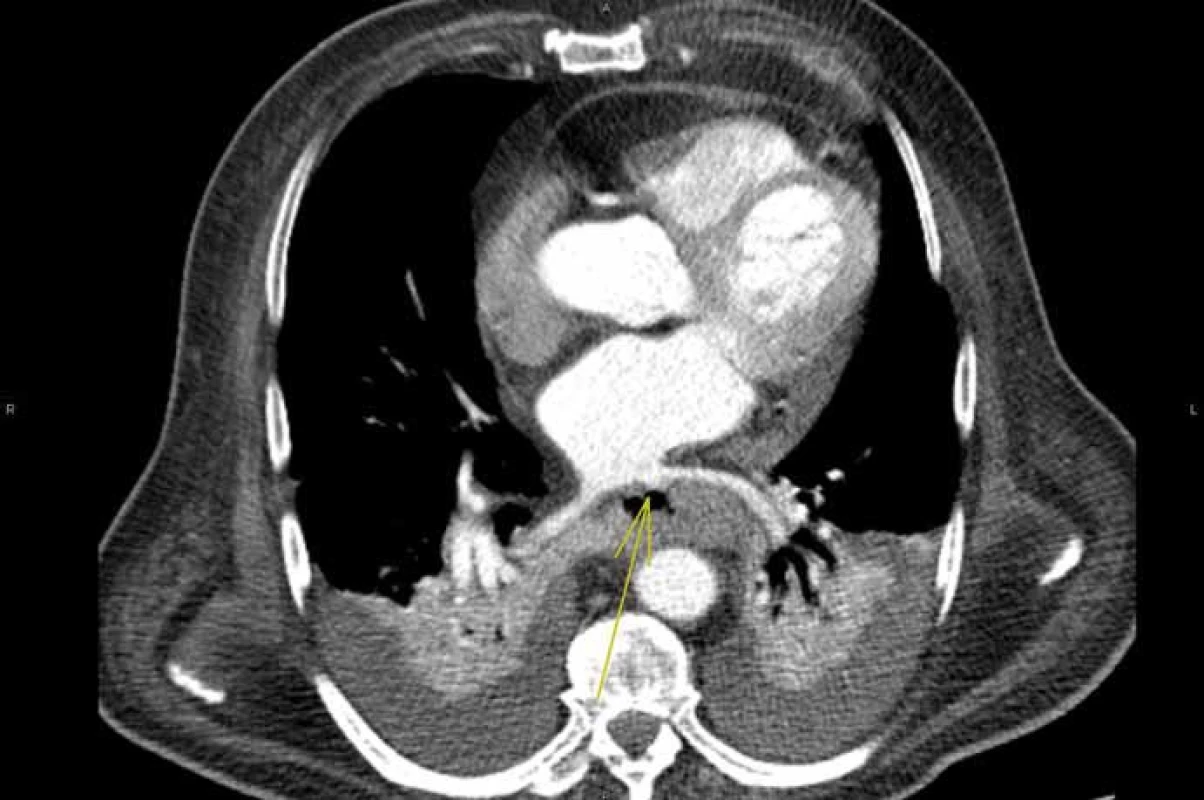
Diskuze
Karcinom jícnu je osmým nejčastějším nádorovým onemocněním na světě. V ČR představuje 0,7 % všech malignit. Mezi dva hlavní histologické typy karcinomu jícnu patří spinocelulární karcinom a adenokarcinom. Etiologie je multifaktoriální. Rizikovými faktory pro rozvoj spinocelulárního karcinomu jsou kouření a abúzus alkoholu, pro adenokarcinom jícnu jsou to mužské pohlaví, bílá rasa, refluxní choroba jícnu, Barrettův jícen a obezita. Hlavním problémem karcinomu jícnu je pozdní diagnostika, tedy nález již lokálně pokročilé léze v době diagnózy. Důvodem pozdní diagnostiky je buď pozdní příchod symptomatického pacienta k lékaři, nebo nepřítomnost časných příznaků (dysfagie až při 50% zúžení lumen jícnu). Pacient tedy vyhledá lékaře až v době přítomnosti pozdních příznaků, jako je dysfagie s odynofagií, úbytek hmotnosti, retrosternální bolest, regurgitace potravy, chrapot, kašel, zápach z úst apod. [1].
Atrioezofageální píštěl je vzácná komplikace benigních i maligních onemocnění jícnu. V literatuře je uváděno jen málo podobných případů. Prognóza je obvykle fatální a diagnóza nejčastěji zjištěna až post mortem. Prognóza může být zlepšena jen včasnou diagnózou, útočnou antibiotickou terapií a rychlým chirurgickým výkonem. Pacienti s atrioezofageální píštělí jsou hospitalizováni nejčastěji s projevy krvácení do horní části GIT, ztrátové anémie, sepse při endokarditidě se systémovou embolizací, s fibrilací síní a příznaky ischemické cévní mozkové příhody. Anamnesticky lze zjistit delší dobu trvající dysfagické obtíže, odynofagie, hubnutí či již známé onemocnění jícnu, např. achalázii, gastroezofageální reflux, hiátovou hernii, karcinom jícnu apod [2,3].
Kromě primárních onemocnění jícnu je vznik atrioezofageální píštěle popisován jako komplikace radiofrekvenční ablace či izolace plicních žil u léčebných kardiologických výkonů pro fibrilaci síní.
Náš pacient je typickým příkladem pozdně diagnostikovaného pokročilého onemocnění. I když udával několik měsíců trvající epigastralgie, pocit plnosti v epigastriu, nechutenství (ale nejednalo se spíše o dysfagie a odynofagie?) a pozoroval významný váhový úbytek, nevyhledal odborné vyšetření.
Výsledek pitvy nám pomohl odpovědět na některé otázky. Tumorem postižený endokard s rozvojem nekroticko-hnisavého zánětu v okolí píštěle vysvětluje příčinu septického stavu a dovoluje pomýšlet na periferní embolizaci těchto mas jako příčiny rozvoje cévní mozkové příhody. Zjištěná kardioezofageální píštěl o průměru 9 mm při tlakovém gradientu levá síň – ezofagus by vedla k rychlé exsanguinaci. Pacient sice byl anemický, ale nikdy neudával a ani během hospitalizace neměl známky krvácení do zažívacího traktu. Na CT vyšetření hrudníku je sice patný těsný kontakt mezi levou síní a distálním jícnem, ale nedochází k extraluminaci parenterálně podané kontrastní látky do jícnu. Jako nejpravděpodobnější se zdá, že píštěl byla obturována nejspíše potravou či tumorózními masami a k určitému mechanickému podráždění došlo při zavádění nazogastrické sondy a následně již v úvodu endoskopického vyšetření, nejspíše v důsledku insuflace vzduchu, došlo ke zprůchodnění píštěle a k rozvoji masivního krvácení. Pacient po chvilce zemřel pod obrazem hemoragického šoku a patologem bylo potvrzeno 650 ml krve v horním GIT, ale krev nebyla přítomna v distálních partiích GIT.
Závěr
Těsně po úmrtí pacienta se zdálo, že jediným logickým vysvětlením náhlé smrti bude perforace způsobená gastroskopickým vyšetřením. Teprve pitva prokázala raritní komplikaci základního onemocnění – karcinomu jícnu s atrioezofageální píštělí.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
Doručeno: 8. 2. 2018
Přijato: 5. 3. 2018
MUDr. Tereza Fislová
Interní klinika 2. LF UK a FN Motol
V Úvalu 84 155 00 Praha 5
Zdroje
1. Magnusková S, Kollárova H, Kamarád V et al. Dvojí tvář rakoviny jícnu – epidemiologie a etiologie. Gastroent Hepatol 2011; 65 (5): 255–263.
2. Shah S, Saum K, Greenwald BD et al. Esophagopericardial fistula arising from Barrett‘s esophagus. Am J Gastroenterol 1998; 93 (3): 465–467.
3. Ali F, Mostafa A, Charachon A et al. Multidisciplinary therapy of a large esophago-pericardial fistula arising from Barrett‘s esophagus. Ann Thorac Surg 2008; 86 (5): 1690–1693. doi: 10.1016/j.athoracsur.2008.03.023.
Štítky
Detská gastroenterológia Gastroenterológia a hepatológia Chirurgia všeobecná
Článek Digestivní endoskopieČlánek Videoprezentace
Článok vyšiel v časopiseGastroenterologie a hepatologie
Najčítanejšie tento týždeň
2018 Číslo 3- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
- Parazitičtí červi v terapii Crohnovy choroby a dalších zánětlivých autoimunitních onemocnění
- Srovnání analgetické účinnosti metamizolu s ibuprofenem po extrakci třetí stoličky
-
Všetky články tohto čísla
- Editorial šéfredaktora časopisu
- Digestivní endoskopie
- Jaká byla příčina vzniku obrovského žaludečního vředu?
- Srovnání endoskopické slizniční resekce a endoskopické submukózní disekce při léčbě plochých neoplastických lézí konečníku
- Cholangiopankreatoskopie – doporučený postup České gastroenterologické společnosti ČLS JEP
- Endoskopická transmurální resekce v léčbě lokálních reziduálních neoplazií tlustého střeva – analýza souboru 19 pacientů
- Případ maligního melanomu metastazujícího do pankreatu
- Úspěšná léčba krvácení z aortoezofageální píštěle metalickým samoexpandibilním stentem
- Migrace samoexpandibilního metalického stentu do drénované pseudocysty po endoskopické pseudocystogastrostomii a jeho endoskopická extrakce
- Adenóm Brunnerových žliaz – zriedkavá príčina krvácania z gastrointestinálneho traktu
- 40. české a slovenské endoskopické dny 19. endoskopický den IKEM - Postery
- Videoprezentace
- Příspěvek k problematice hepatorenálního poškození a selhání
- Naše zkušenosti s léčbou masivního krvácení u Crohnovy nemoci pomocí anti-TNF terapie
- Intoxikácia Amanita phalloides – stále aktuálny problém?
- Tumorózní atrioezofageální píštěl jako neobvyklý zdroj sepse
- Nový člen redakční rady časopisu
- 40th Czech and Slovak Endoscopic Days 19th Endoscopic Day IKEM
- Výběr z mezinárodních časopisů
- Správná odpověď na kvíz NSA-gastropatie
- Kreditovaný autodidaktický test: digestivní endoskopie
- Vistaprep – standard přípravy střeva před koloskopickým vyšetřením
- Gastroenterologie a hepatologie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Vistaprep – standard přípravy střeva před koloskopickým vyšetřením
- Tumorózní atrioezofageální píštěl jako neobvyklý zdroj sepse
- Intoxikácia Amanita phalloides – stále aktuálny problém?
- Naše zkušenosti s léčbou masivního krvácení u Crohnovy nemoci pomocí anti-TNF terapie
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



