-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
18 – Neklasifikovatelné zánětlivé střevní onemocnění (IBDU)
Autoři: MUDr. Miroslava Adamcová 1; MUDr. Milan Bajer, Ph.D. 2; MUDr. Kateřina Bajerová, Ph.D. 2; Doc. MUDr. Jiří Bronský, Ph.D. 1; MUDr. Petr Dědek, Ph.D. 3; MUDr. Ondřej Hradský, Ph.D. 1; MUDr. Eva Karásková 4; MUDr. Lucie Kavalcová 5; MUDr. Katarína Mitrová 1; MUDr. Silvie Netvalová 6; Prof. MUDr. Jiří Nevoral, CSc. 1; Doc. MUDr. Oldřich Pozler, CSc. 3; MUDr. Jan Schwarz 7; MUDr. Peter Szitányi, Ph.D. 8; Prof. MUDr. Richard Škába, CSc. 5; MUDr. Astrid Šuláková 9
Působiště autorů: Pediatrická klinika UK 2. LF a FN Motol, Praha 1; Pediatrická klinika, FN Brno 2; Dětská klinika, FN a LF UK, Hradec Králové 3; Dětská klinika LP UP a FN Olomouc 4; Klinika dětské chirurgie UK 2. LF a FN Motol, Praha 5; Pediatrická klinika TNsP, Praha 6; Dětská klinika FN a LF UK, Plzeň 7; Klinika dětského a dorostového lékařství UK 1. LF a VFN, Praha 8; Klinika dětského lékařství OU LF a FN Ostrava 9
Vyšlo v časopise: Čes-slov Pediat 2012; 67 (Suppl 2): 34-35.
Vedoucí redaktor textu: doc. MUDr. Jiří Bronský, Ph.D.
1. Doporučujeme používat termín neklasifikovatelné zánětlivé střevní onemocnění (inflammatory bowel disease – unclassified, IBDU).
2. Termín IBDU se používá jen po kompletním diagnostickém postupu (ezofagogastroskopii, totální kolonoskopii do terminálního ilea, zobrazení tenkého střeva). Je třeba vyvinout maximální úsilí pro zařazení jako CD či UC.
3. Je třeba vyloučit jiné typy kolitidy (infekční, eozinofilní, mikroskopickou, polékovou a vaskulitidy).
4. Terapii volíme individuálně dle tíže postižení, spíše jako u UC.
5. Častěji používáme AZA než při terapii UC.
6. Při refrakterní kolitidě lze užít IFX.
7. Před plánovanou resekcí je třeba znovu vyloučit CD.
Definice a diagnóza
Diagnózu IBDU stanovujeme, když po kompletním diagnostickém procesu není možné IBD zařadit jako CD nebo UC. Tato diagnóza může být použita až po ezofagogastroskopii, totální kolonoskopii do terminálního ilea a zobrazení tenkého střeva (MR enterografie, enteroklýza nebo WCE).
Pro diagnózu IBDU je typické:
- Anamnéza, fyzikální a laboratorní vyšetření svědčí pro IBD.
- Endoskopický obraz svědčí pro IBD, ale není typický pro CD ani UC, nebo má znaky specifické pro obě onemocnění (tab. 6). Tenké střevo není postiženo. Pacient nemá perianální nemoc (absces, velké strážní hrbolky (skin tags), striktury, píštěle). Backwash ileitida, nepostižené rektum (rectal sparing), periapendikulární infiltrace a gastritida – vše může být i u UC (viz atypický fenotyp UC v kapitole o diagnostice). Předchozí léčba modifikuje nález a může vést např. ke skip lézím.
- Histologické vyšetření svědčí pro IBD. Nejsou přítomny granulomy.
Tab. 1. Diagnostické známky u dítěte s kolickým fenotypem IBD. 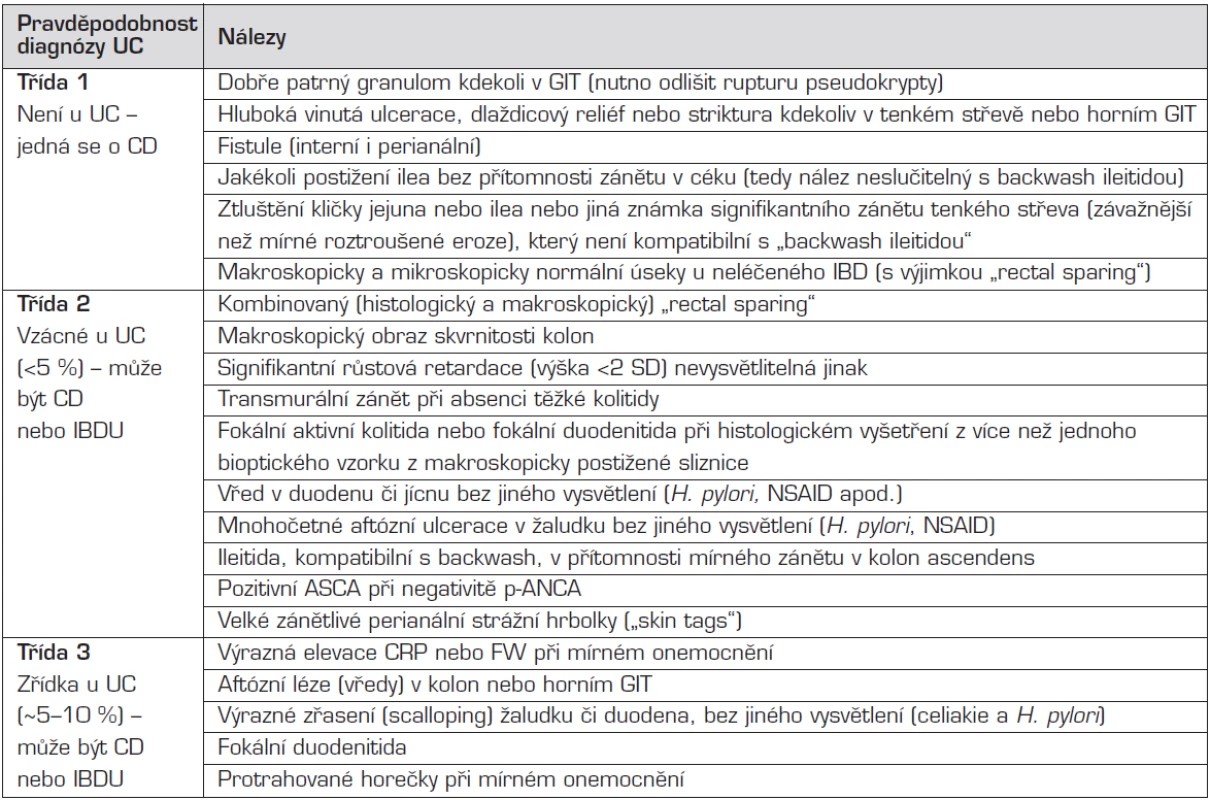
Zkratky: CD = Crohnova nemoc, UC = ulcerózní kolitida, GIT = gastrointestinální trakt, IBD = nespecifický střevní zánět, IBDU = neklasifikovatelné zánětlivé střevní onemocnění, SD = směrodatná odchylka, NSAID = nesteroidní antirevmatika, ASCA = protilátky proti Saccharomyces cerevisiae, p-ANCA = protilátky proti cytoplazmě neutrofilních granulocytů, CRP = C-reaktivní protein, FW = sedimentace Vždy je nutno vyloučit infekce – běžná kultivace stolice, Campylobacter jejuni, sérologie yersinií, parazitologické vyšetření stolice (vylučující infekci kryptokoky, isospory, lamblie), Clostridium difficile toxin A a B, vaskulitidu (např. Behcet, Wegener, Churg-Strauss, polyarteritis nodosa, SLE, Henoch-Schönlein) – pátráme po postižení jiných orgánů, eozinofilní zánět (gastroenteritidu, alergickou eozinofilní proktokolitidu, proteinem indukovaný enterokolitický syndrom a hypereozinofilní syndrom) – eozinofilie v krevním obraze, atopie, histologický obraz eozinofilního zánětu, eozinofilní zánět jiných orgánů, mikroskopickou kolitidu a polékovou kolitidu (především po NSAID).
Termín indeterminovaná kolitida by měl být rezervován pro histologické hodnocení resekátu kolon (po kolektomii). Preparát má známky CD i UC, ale nelze jej jednoznačně zařadit.
Výskyt
IBDU představuje 9 % IBD u dětí. Část je během sledování reklasifikována na CD nebo UC. Po více než 5–7 letech zůstává diagnóza IBDU u cca 3,5 % pacientů. Po kolektomii byla změněna diagnóza na CD u 13 % pacientů původně vedených jako UC a 14 % pacientů vedených jako IBDU. IBDU mívá těžší průběh než UC.
Klinická a laboratorní charakteristika
Pro věk v době diagnózy jsou typické 3 vrcholy: 2 (4 %), 9 a 10 (9 %) a 14 (12 %) let. IBD u prvostupňového příbuzného se vyskytuje v 10 %. Poměr pohlaví M/Ž je 1,5/1. Rozsah postižení je následující: 75 % pankolitida, 20 % levostranná kolitida, 5 % proktitida.
Klinické příznaky před nebo v době diagnózy jsou: hematochezie (80 %), průjem (79 %), bolest břicha (64 %), porucha růstu (7 %), teplota (13 %), anemie (23 %), ztráta hmotnosti nebo neprospívání (42 %), únava (27 %), anorexie (20 %), extraintestinální manifestace (17 %). Většina dospělých pacientů má negativní ASCA i p-ANCA. CD v rodinné anamnéze a pozitivita ASCA v IgA je prediktivní faktor pro pozdější reklasifikaci na CD.
Léčba
Běžně je užívána stejná léčba jako pro UC nebo CD. V literatuře je popsáno užití následujících preparátů: 5-ASA, KS, AZA, 6-MP, MTX, CsA, IFX, takrolimus, thalidomid. Je prokázána účinnost IFX při refrakterní IBDU kolitidě. Dle doporučení ECCO i BSPGHAN je vhodné tyto pacienty léčit jako UC. Při nutnosti resekce s vytvořením pouche je u těchto pacientů vyšší riziko komplikací.
Štítky
Neonatológia Pediatria Praktické lekárstvo pre deti a dorast
Článek 10 – Refrakterní CDČlánek 19 – IBD do 2 let věkuČlánek 20 – Chirurgická léčba CDČlánek 21 – Chirurgická léčba UCČlánek SEZNAM ZKRATEKČlánek 22 – PouchitidaČlánek 24 – Anemie u IBDČlánek LITERATURAČlánek ÚVOD
Článok vyšiel v časopiseČesko-slovenská pediatrie
Najčítanejšie tento týždeň
2012 Číslo Suppl 2- fSCIG v reálnej klinickej praxi u pacientov s hematologickými malignitami
- Facilitovaná subkutánna imunoglobulínová terapia u seniorov s imunodeficitmi v reálnej praxi
- I „pouhé“ doporučení znamená velkou pomoc. Nasměrujte své pacienty pod křídla Dobrých andělů
- Rizikové období v léčbě růstovým hormonem: přechod mladých pacientů k lékařům pro dospělé
-
Všetky články tohto čísla
- 2 – Indukce remise CD – enterální výživa (EV)
- 3 – Indukce remise CD – kortikosteroidy (KS)
- 4 – Indukce remise CD – biologická léčba (BL)
- 5 – Indukce remise CD – ostatní
- 6 – Udržovací léčba CD – azathioprin (AZA)/6-merkaptopurin (6-MP)
- 7 – Udržovací léčba CD – methotrexát (MTX)
- 8 – Udržovací léčba CD – biologická léčba (BL)
- 9 – Udržovací léčba CD – ostatní
- 10 – Refrakterní CD
- 11 – Indukce remise UC – aminosalicyláty
- 12 – Indukce remise UC – kortikosteroidy
- 13 – Indukce remise UC – biologická léčba a ostatní
- 14 – Udržovací léčba UC – aminosalicyláty
- 15 – Udržovací léčba UC – azathioprin, 6-merkaptopurin, methotrexÁt
- 16 – Udržovací léčba UC – biologická léčba a ostatní
- Doporučení Pracovní skupiny dětské gastroenterologie a výživy ČPS pro diagnostiku a léčbu nespecifických střevních zánětů u dětí
- 17 – Fulminantní kolitida (acute severe colitis, ASC) a toxické megakolon (TM)
- 18 – Neklasifikovatelné zánětlivé střevní onemocnění (IBDU)
- 19 – IBD do 2 let věku
- 20 – Chirurgická léčba CD
- 21 – Chirurgická léčba UC
- SEZNAM ZKRATEK
- 22 – Pouchitida
- 23 – Infekční komplikace a problematika vakcinace
- 24 – Anemie u IBD
- LITERATURA
- ÚVOD
- 1 – Doporučený postup PRO diagnostiKU IBD
- Česko-slovenská pediatrie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- 1 – Doporučený postup PRO diagnostiKU IBD
- 17 – Fulminantní kolitida (acute severe colitis, ASC) a toxické megakolon (TM)
- 22 – Pouchitida
- 6 – Udržovací léčba CD – azathioprin (AZA)/6-merkaptopurin (6-MP)
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



