-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
16 – Udržovací léčba UC – biologická léčba a ostatní
Autoři: MUDr. Miroslava Adamcová 1; MUDr. Milan Bajer, Ph.D. 2; MUDr. Kateřina Bajerová, Ph.D. 2; Doc. MUDr. Jiří Bronský, Ph.D. 1; MUDr. Petr Dědek, Ph.D. 3; MUDr. Ondřej Hradský, Ph.D. 1; MUDr. Eva Karásková 4; MUDr. Lucie Kavalcová 5; MUDr. Katarína Mitrová 1; MUDr. Silvie Netvalová 6; Prof. MUDr. Jiří Nevoral, CSc. 1; Doc. MUDr. Oldřich Pozler, CSc. 3; MUDr. Jan Schwarz 7; MUDr. Peter Szitányi, Ph.D. 8; Prof. MUDr. Richard Škába, CSc. 5; MUDr. Astrid Šuláková 9
Působiště autorů: Pediatrická klinika UK 2. LF a FN Motol, Praha 1; Pediatrická klinika, FN Brno 2; Dětská klinika, FN a LF UK, Hradec Králové 3; Dětská klinika LP UP a FN Olomouc 4; Klinika dětské chirurgie UK 2. LF a FN Motol, Praha 5; Pediatrická klinika TNsP, Praha 6; Dětská klinika FN a LF UK, Plzeň 7; Klinika dětského a dorostového lékařství UK 1. LF a VFN, Praha 8; Klinika dětského lékařství OU LF a FN Ostrava 9
Vyšlo v časopise: Čes-slov Pediat 2012; 67 (Suppl 2): 29-30.
Vedoucí redaktor textu: doc. MUDr. Jiří Bronský, Ph.D.
1. Terapie IFX by měla být zvážena u dětí s trvale zvýšenou aktivitou UC či u steroid-dependentní UC, kde nelze dosáhnout dlouhodobé remise s využitím 5-ASA a thiopurinů.
2. ADA by měl být zvažován u pacientů, kteří ztratili odpověď (nebo mají intoleranci) k IFX.
3. Orální KS nejsou považovány za efektivní v udržení remise u dětských pacientů s UC.
4. Steroid-dependence (rekurence symptomů při snižování dávek steroidů nebo do 3 měsíců po vysazení) by u dětí neměla být tolerována a měla by být důvodem k intenzifikaci léčby.
5. Není dostatek dat pro paušální doporučení podávat antibiotika nebo probiotika k udržení remise u dětských pacientů s UC.
6. Částečný efekt u dospělých i dětských pacientů byl prokázán u probiotik VSL#3 a E. coli Nissle 1917.
7. Probiotika mohou být zvážena u dětí s mírnou UC, které netolerují 5-ASA, nebo jako doplňková terapie u pacientů s mírnou reziduální aktivitou onemocnění navzdory standardní léčbě.
8. Omega-3 mastné kyseliny nejsou účinné v udržení remise UC.
9. Terapii aferézou granulocytů/monocytů, intravenózními imunoglobuliny nebo červy nelze pro nedostatek dat doporučit.
10. Podání kalcineurinových inhibitorů (CsA nebo takrolimu) je omezeno na refrakterní a fulminantní formu UC nereagující na konvenční léčbu i.v. KS. Nelze je užít k léčbě udržovací.
Biologická léčba
IFX je v ČR povolen pro léčbu pacientů s UC od 6 let věku. Indikací je závažná aktivní UC adekvátně nereagující na konvenční léčbu včetně kortikosteroidů a AZA nebo 6-MP, nebo u pacientů, kteří tuto léčbu netolerují nebo u kterých je kontraindikována. V zahraničí i v ČR jsou epizodické zkušenosti i s léčbou dětí pod 6 let věku. ADA by měl být zvažován u pacientů, kteří ztratili odpověď (nebo mají intoleranci) k IFX. BL je možno podávat pouze v centru biologické léčby. Dávkování a strategie léčby IFX i ADA je obdobná jako u CD. Měření hladin a protilátek k IFX může dopomoci k optimalizaci léčby (tab. 5).
Tab. 1. Strategie biologické léčby v závislosti na hladině a protilátkách proti infliximabu. 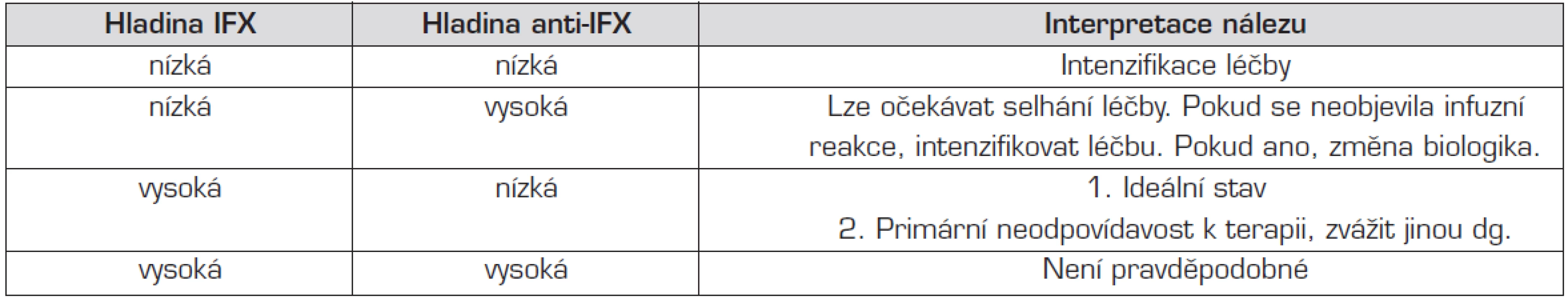
IFX = infliximab
Recentní studie dokládají přínos konkomitantní imunosupresivní terapie (zejména AZA) při léčbě IFX. U pacientů, u nichž dříve terapie thiopuriny selhala, lze zvážit jejich vysazení po 4–8 měsících kombinované terapie. Doposud není zcela zhodnocen poměr rizika a prospěšnosti kombinované terapie u těchto pacientů.
Není známo, zda je výhodné kombinovat terapii 5-ASA s BL, ale vzhledem k možným přínosům (včetně pravděpodobné redukce rizika karcinomu) a dobrému bezpečnostnímu profilu 5-ASA není námitek proti kombinované terapii u UC.
Kortikosteroidy
Orální KS nejsou považovány za efektivní v udržení remise u dětských pacientů s UC. Perorální budesonid není u pacientů s UC doporučován. Terapie perorálními KS by neměla trvat déle než 10 týdnů. Steroid-dependence (rekurence symptomů při snižování dávek steroidů nebo do 3 měsíců po vysazení) je popisována u 45 % dětských pacientů v 1. roce od stanovení diagnózy a u dětí by neměla být tolerována a měla by být důvodem k intenzifikaci léčby – t.j. optimalizace dávky 5-ASA, doplňková terapie klyzmaty nebo probiotiky a event. zahájení terapie thiopuriny nebo infliximabem. V úvahu je třeba vzít i jiné příčiny zhoršení stavu (např. dráždivý tračník, CMV kolitida, klostridiová infekce, intolerance 5-ASA a zejména u adolescentů i non-compliance k léčbě). Pokud i přesto přetrvává kortikodependence, je třeba zvážit kolektomii. Kortikoterapie snižuje hladiny fekálního kalprotektinu, avšak úplná normalizace je vzácná. Proto není důvod v pokračování kortikoterapie u pacientů se zvýšenou hladinou kalprotektinu, pokud jsou v klinické remisi.
Děti s UC mají obecně vyšší výskyt nežádoucích účinků kortikoterapie než dospělí (osteoporóza, glaukom, katarakta apod.) i po přepočtu dávky vzhledem k hmotnosti pacienta.
Rektální kortikoterapie je považována za méně efektivní než rektální terapie 5-ASA, která by měla být upřednostněna, pokud je tolerována. Rektální kortikoterapie má být dítěti nabídnuta, ale nemá do ní být nuceno. V literatuře jsou také zmínky o rektálním podávání cyklosporinu, takrolimu, mastných kyselin s krátkým řetězcem, probiotik a beklomethason 17,21-dipropionátu (BDP).
Antibiotika a probiotika
Nebyly provedeny žádné randomizované kontrolované studie, které by prokazovaly účinnost ATB v udržení remise u dětí s UC. Tři studie na dospělých pacientech a jedna dětská studie neprokázaly rozdíl mezi E. coli Nissle 1917 a mesalazinem v udržení remise UC. Těmto studiím jsou však vytýkány metodologické nedostatky. Studie u 29 dětí léčených 5-ASA prokázala, že kombinace s VSL#3 je účinnější než placebo v indukci a udržení jednoroční remise UC. Při indikaci probiotiky u pacientů s UC je třeba brát v úvahu i cenu probiotika. Opatrnosti je třeba dbát u pacientů s vážným imunodeficitem a s centrálním žilním katétrem.
Ostatní terapeutické modality
Aferéza granulocytů/monocytů je kontroverzní terapeutická metoda, která nebyla u dětí dostatečně ověřena a nelze ji rutinně doporučit. Na základě metaanalýzy je prokázáno, že omega-3 mastné kyseliny nejsou účinné v udržení remise UC ani ve velkých dávkách. Intravenózní imunoglobuliny ani červi (Trichuris suis apod.) nebyly v udržení remise u dětí s UC systematicky zkoumány. EEV není považována za účinnou v udržení remise u pacientů s UC.
Kalcineurinové inhibitory
Publikovaná data jsou limitovaná – vycházejí z popisů několika sérií kazuistik u dětí a doporučení pro dospělé. Podání kalcineurinových inhibitorů (CsA nebo takrolimu) je omezeno na formu UC nereagující na konvenční léčbu i.v. KS (viz fulminantní kolitida). Nelze je užít k léčbě udržovací.
Štítky
Neonatológia Pediatria Praktické lekárstvo pre deti a dorast
Článek 10 – Refrakterní CDČlánek 19 – IBD do 2 let věkuČlánek 20 – Chirurgická léčba CDČlánek 21 – Chirurgická léčba UCČlánek SEZNAM ZKRATEKČlánek 22 – PouchitidaČlánek 24 – Anemie u IBDČlánek LITERATURAČlánek ÚVOD
Článok vyšiel v časopiseČesko-slovenská pediatrie
Najčítanejšie tento týždeň
2012 Číslo Suppl 2- I „pouhé“ doporučení znamená velkou pomoc. Nasměrujte své pacienty pod křídla Dobrých andělů
- Rizikové období v léčbě růstovým hormonem: přechod mladých pacientů k lékařům pro dospělé
- Gastroezofageální reflux a gastroezofageální refluxní onemocnění u kojenců a batolat
-
Všetky články tohto čísla
- 2 – Indukce remise CD – enterální výživa (EV)
- 3 – Indukce remise CD – kortikosteroidy (KS)
- 4 – Indukce remise CD – biologická léčba (BL)
- 5 – Indukce remise CD – ostatní
- 6 – Udržovací léčba CD – azathioprin (AZA)/6-merkaptopurin (6-MP)
- 7 – Udržovací léčba CD – methotrexát (MTX)
- 8 – Udržovací léčba CD – biologická léčba (BL)
- 9 – Udržovací léčba CD – ostatní
- 10 – Refrakterní CD
- 11 – Indukce remise UC – aminosalicyláty
- 12 – Indukce remise UC – kortikosteroidy
- 13 – Indukce remise UC – biologická léčba a ostatní
- 14 – Udržovací léčba UC – aminosalicyláty
- 15 – Udržovací léčba UC – azathioprin, 6-merkaptopurin, methotrexÁt
- 16 – Udržovací léčba UC – biologická léčba a ostatní
- Doporučení Pracovní skupiny dětské gastroenterologie a výživy ČPS pro diagnostiku a léčbu nespecifických střevních zánětů u dětí
- 17 – Fulminantní kolitida (acute severe colitis, ASC) a toxické megakolon (TM)
- 18 – Neklasifikovatelné zánětlivé střevní onemocnění (IBDU)
- 19 – IBD do 2 let věku
- 20 – Chirurgická léčba CD
- 21 – Chirurgická léčba UC
- SEZNAM ZKRATEK
- 22 – Pouchitida
- 23 – Infekční komplikace a problematika vakcinace
- 24 – Anemie u IBD
- LITERATURA
- ÚVOD
- 1 – Doporučený postup PRO diagnostiKU IBD
- Česko-slovenská pediatrie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- 1 – Doporučený postup PRO diagnostiKU IBD
- 17 – Fulminantní kolitida (acute severe colitis, ASC) a toxické megakolon (TM)
- 22 – Pouchitida
- 6 – Udržovací léčba CD – azathioprin (AZA)/6-merkaptopurin (6-MP)
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



