-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Recidivující krvácení do trávicího ústrojí
Repeated gastrointestinal bleeding
This study presents a clinical case of a seventeen years old girl with repeated epizodes of gastrointestinal bleeding. Several gastrointestinal investigation procedures were performed to reveal the source of repeated haemorrhage. Consecutive diagnostic and therapeutic laparoscopic revision of the abdominal cavity with resection of the affected part of the bowel resulted in surprising diagnostic conclusion: angiodysplasia.
Authors discusse angiodysplasia in detail because such vascular laesions belong to extremely rare causes of gastrointestinal haemorrhage in childhood.Key words:
adolescence, abdominal pain, melena, enterorrhagia, anaemia, angiodysplasia.
Autori: L. Pokorná Klímová 1; J. Gut 1; P. Tlustá 2; K. Zárubová 3; J. Bronský 3; L. Zeman 4; B. Frýbová 4; J. Soukup 5
; J. Balko 5; D. Kodetová 5
Pôsobisko autorov: Dětské oddělení NsP, Česká Lípa 1; Dětská klinika Masarykovy nemocnice, Ústí nad Labem 2; Pediatrická klinika 2. LF UK a FN Motol, Praha 3; Klinika dětské chirurgie 2. LF UK a FN Motol, Praha 4; Ústav patologie a molekulární medicíny 2. LF UK a FN Motol, Praha 5
Vyšlo v časopise: Čes-slov Pediat 2017; 72 (1): 45-50.
Kategória: Kazuistika
Súhrn
Tato práce shrnuje klinický případ sedmnáctileté dívky s opakovaným krvácením do trávicího ústrojí. Recidivující obtíže si po podrobném vyšetření následně vyžádaly diagnosticko-terapeutickou laparoskopickou revizi dutiny břišní s resekcí postiženého úseku střeva. Překvapivým diagnostickým závěrem byla angiodysplazie.
Autoři podrobně diskutují tuto pro pediatry vzácnou příčinu krvácení do trávicího traktu u dětí.KLÍČOVÁ SLOVA:
adolescence, bolesti břicha, meléna, enteroragie, anémie, angiodysplazieÚVOD
V dětském věku jsou nejčastějšími zdroji enteroragie intestinální infekce, anální fisury, Meckelův divertikl s ektopickou sliznicí žaludku, intususcepce, polypy střeva, nespecifické střevní záněty, v novorozeneckém období nekrotizující enterokolitida, u kojenců alergická proktokolitida. Tenké střevo bývá nejméně častým zdrojem makroskopického krvácení (v 5 % případů), ale naopak nejčastějším zdrojem okultního krvácení do trávicího ústrojí [2, 3]. Zdroji krvácení v tenkém střevě bývají u starších osob hlavně vaskulární léze a krvácení indukovaná užitím NSAID, u pacientů mladších 40 let pak bývá příčinou v tenkém střevě přítomná enteritis, m. Crohn, Meckelův divertikl, Dieulafoyova léze (protrudující arteriola v submukóze krvácející skrz drobnou erozi v mukóze), tumor nebo celiakie. Mezi popsané vaskulární abnormality v tenkém střevě patří angiodysplazie, teleangiektázie, flebektázie, arteriovenózní malformace, Dieulafoyova léze a varixy [2]. Angiodyspla-zie patří mezi velmi vzácné příčiny krvácení do trávi-cího traktu v dětství a adolescenci a pátrání po zdroji krvácení ve střevě může být tvrdým diagnostickým oříškem.
KAZUISTIKA
Na dětské oddělení naší nemocnice byla na konci srpna roku 2014 přijata sedmnáctiletá dívka, odeslaná od praktické lékařky pro recidivující bolesti břicha objevující se od útlého věku a nový výskyt dvou řídkých mazlavých tmavých stolic – suspektních z příměsi krve. Obtíže typu bolestí břicha v levém mezogastriu a hypogastriu a průjem s tmavou krví se objevily čtyři dny po návratu z dovolené v Řecku.
Matka dívky trpí polinózou, epilepsií, prolapsem meziobratlového disku, dále již anamnéza bez pozoruhodností. V osobní anamnéze dívky stojí za zmínku vedle již zmíněných recidivujících bolestí břicha atopický ekzém a asthma bronchiale na trvalé medikaci kombinova-ným preparátem s formoterolem a budesonidem. Je dispenzarizována alergologem. Očkována je řádně, navíc podstoupila vakcinaci proti rakovině děložního čípku. Jde o dosud jinak zdravou, dobře prospívající dívku.
Vstupně si dívka stěžovala jen na mírné bolesti břicha. Při vyšetření byla kardiopulmonálně kompenzovaná, při vědomí, bez známek výraznější anémie, s frekvencí srdce 98/min, TK 130/80, saturací 100 %, afebrilní, s palpačním nálezem citlivosti v levém hypogastriu, aperitoneální.
Ve vstupních odběrech byla zachycena anémie – hemoglobin 105 g/l, hematokrit 0,298, bez mikrocytózy/hypochromie, koagulační parametry byly v normě, stejně tak ostatní biochemické markery včetně jaterních transamináz, bilirubinémie a CRP, sedimentace. Byla vyšetřena i krevní skupina – AB Rh negativní.
Po 3 hodinách od přijetí odešla 1x řídká stolice s krví a následoval odchod pouhých krevních koagul bez stolice. Dívku jsme přeložili na JIP k monitoraci, zajistili třemi periferními žilními vstupy a byla zahájena volumoterapie roztokem krystaloidů s 5% glukózou. V den přijetí odešlo celkem šest stolic s příměsí krve. Pro prohlubující se anemizaci k hemoglobinu 83 g/l v 6. hodině hospitalizace, poté až na hodnotu 71 g/l v 11. hodině po přijetí a pro rozvoj tachykardie bez hypotenze byly podány celkem dvě TU transfuze erymasy a převod 1 TU plazmy. Dále byla aplikována kyselina aminomethylbenzoová, etamsylát, vitamin K, blokátor protonové pumpy pantoprazol i. v. Na sonografii břicha byla zachycena pouze mírná mezenteriální lymfadenitida. Dívka byla dále kardiopulmonálně kompenzována, po krevních převodech s akcí srdeční 80–90/min, normotenzní. V kontrolním krevním obraze druhý den ráno byl patrný vzestup hemoglobinu na 96 g/l. Bylo indikováno akutní provedení kolonoskopie a gastrofibroskopie a poté CT břicha s angiografií s předchozí přípravou střeva. Opět odešly dvě stolice, bez makroskopické příměsi krve. Při kolonoskopii v premedikaci bylo proniknuto do poloviny colon ascendens, dále pro horší toleranci dívkou již nepokračováno, popsána byla pouze příměs natrávené krve v rozsahu přehlédnutého kolon, bez zachycení zdroje krvácení. Na gastrofibroskopii byla nalezena pouze inkompetence kardie bez dalších patologických změn a zdrojů krvácení v jícnu, žaludku či duodenu.
Ani doplněné CT břicha s angiografií neodhalilo zdroj krvácení, kličky tenkého střeva byly velmi špatně přehledné, s nálezem volné tekutiny v malé pánvi a dvou levostranných renálních arterií, bez stenóz. Po CT následoval opět odchod stolice s koaguly krve, dívka byla bledá, unavená, opět pro pokles hemoglobinu byla podána třetí transfuzní jednotka erymasy. Dodatečně byla hlášena negativní kultivace stolice. Dívka byla po 28 hodinách hospitalizace přeložena na dětskou kliniku Masarykovy nemocnice v Ústí nad Labem k další péči a vyšetření.
Na tomto spádovém vyšším pracovišti byla dívka hospitalizována 7 dní. Zde nadále pokračovalo krvácení z trávicího traktu, opakovaně odešla stolice s lehce natrávenou krví, v laboratoři byla patrná další anemizace, následně aplikovány 2 TU erymasy se vzestupem hemoglobinu na 108 g/l. V laboratorních odběrech nebylo pozorováno zvýšení zánětlivé aktivity, sérologie protilátek proti Yersinia enterocolica bez vzestupu titru, výtěr stolice a parazitologická vyšetření stolice též negativní. Po vymizení makroskopické enteroragie byl i nadále pozitivní nález okultního krvácení ve stolici. Imunologické vyšetření protilátek ANCA, ASCA, ANA, EMA a protilátek proti tkáňové transglutamináze bylo také negativní. Druhý den byla doplněna scintigrafie se značeným techneciem k průkazu Meckelova divertiklu – nebyla prokázána patologicky zvýšená aktivita radiofarmaka. Na MRI ente-roklýze s podáním kontrastní látky nebyla zachycena jasná patologie, nebyl popsán ani Meckelův divertikl či jiný zdroj krvácení. Kontrolní kolonoskopie v celkové anestezii prokázala pouze několik drobných aftózních lézí v rektu (ale s možností indukce lézí přípravou solným roztokem makrogolu) a solitární aftózní léze v oblasti terminálního ilea. Provedena byla i biopsie z daných lézí, ve které histologicky nebyl popsán zánětlivý infiltrát ani jiná patologie. Na doplněné scintigrafii střeva se značenými erytrocyty se v době od 4 do 24 hodin od podání objevila zvýšená sytost zobrazení v oblasti pravého hypogastria nad močovým měchýřem, která by mohla svědčit pro diskrétní krvácení do střeva. K lokalizaci zdroje krvácení bylo rozhodnuto o provedení kapslové enteroskopie, na záznamu z kapsle byl popsán nález mnohočetných aftózních lézí s fibrinem v oblasti jejuna a ilea. Bylo vysloveno podezření na možnou infekční etiologii či nespecifický střevní zánět a byl nasazen mesalazin p.o. Od enteroskopického vyšetření již nebyly pozorovány další stolice s příměsí krve, ale FOB test okultního krvácení do trávicího traktu zůstával nadále pozitivní, bez známek další anemizace. Dívka byla propuštěna do ambulantní péče na ferroterapii a podávání mesalazinu p.o.
Při dalších ambulantních kontrolách během podzimu 2014 byly opakovaně pozitivní vzorky stolice na FOB test a ve stolici zvýšená hodnota kalprotektinu (jež ale může být pozitivní při krvácení i bez přítomnosti zánětu), v krevním obraze se hladina hemoglobinu na ferroterapii zvolna upravovala, dívka byla ještě unavená, občas ji pobolívalo břicho, enteroragii neudávala, přibrala 2 kg, užívala mesalazin 3 g denně.
Začátkem listopadu 2014 byla dívka znovu hospitalizována na našem oddělení pro opětovný výskyt čerstvé krve ve stolici a bolesti břicha kolem pupku, při přijetí mírně tachykardická, bez hypotenze, bledá, s mírným váhovým úbytkem. Vstupně byla hodnota hemoglobinu 120 g/l, hematokrit 0,346, kultivačně opět stolice negativní, výrazně zvýšený kalprotektin ve stolici nad 300 μg/l. Ultrazvukové vyšetření břicha a střev neodhalilo patologii. Během jednodenní hospitalizace byla dívka zpočátku stabilní, normotenzní, již bez tachykardie, byla zajištěna periferní žilní linka, ale po 24 hodinách od přijetí dochází opět k poklesu hemoglobinu, opět odešly dvě stolice s krví, rozvíjí se tachykardie 120/min a hypotenze s TK 90/40. Dívka byla přeložena na JIP, kde jsme zahájili volumoexpanzi roztokem krystaloidů i.v., což vedlo ke stabilizaci oběhu, a byl domluven transport dívky na Pediatrickou kliniku do Fakultní nemocnice v Motole k dalšímu vyšetření a péči.
V Motole byl dívce během čtrnáctidenního pobytu podáván 12 dní somatostatin v kontinuální infuzi a pro progresi anémie podstoupila opět transfuzi erymasy, následně se jeho hodnoty upravily k normě. Doplněná push enteroskopie a kolonoskopie v CA neprokázala zdroj krvácení, při přehodnocení záznamu z předchozí kapslové enteroskopie z minulé hospitalizace bylo zřejmé, že zdroj krvácení bude nejspíše v distálnější části ilea, než kam bylo možno dohlédnout enteroskopem. Po dohodě s dětským chirurgem byla dívka přeložena na kliniku dětské chirurgie k laparoskopické revizi dutiny břišní s enterotomií a peroperační endoskopií oběma směry. Laparoskopická revize byla konvertována na laparotomii s resekcí části tenkého střeva, jež byla podle operačního protokolu suspektní z nálezu Meckelova divertiklu. V operačním protokolu byl postižený úsek ilea konkrétně popsán jako válcovité rozšíření střeva asi 50–60 cm před Bauhinskou chlopní s atypickou cévní kresbou, vysoko nasedajícím mezenteriem a částečnou torzí aborálního úseku postiženého ilea s dilatací orální části nad anomálií. Po rozstřižení resekátu byly patrné eroze a ulcerace s cirkulárním pruhem. Poté byla vytvořena anastomóza střeva end-to-end. Histologicky šlo o resekát tenkého střeva, na kterém Meckelův divertikl zastižen nebyl, ale v centru resekátu byla popsána ulcerace s hnisavou exsudací, která svou prokrvácenou spodinou zasahovala do submukózy, kde byly zastiženy četné dilatované nepravidelné cévy. Nález byl definitivně histologicky uzavřen jako krvácející ulcerace ilea na spodině s angiodysplazií (obr. 1, 2, 3).
Obr. 1. Peroperační nález – patologické ložisko na ileu s válcovitým rozšířením střeva s atypickou cévní kresbou a vysoko nasedajícím mezenteriem, aborální část střeva je v částečné torzi a pasáž obsahu střevního je přes divertikl ztížená (se svolením as. MUDr. L. Zemana, Klinika dětské chirurgie 2. LF UK a FN Motol). Fig. 1. Intraoperative findings – a pathological lesion on cylindrically dilated ileum whose vascularity is atypical and ileal mesenterium ascends from unusually high position. A partial torsion occurs in the aboral part of the intestine and intestinal contents pass through this cylindrical diverticulus with difficulty (with permission of as. MUDr. L. Zeman, Department of Paediatric Surgery, 2nd Faculty of Medicine Charles University in Prague and Motol University Hospital). 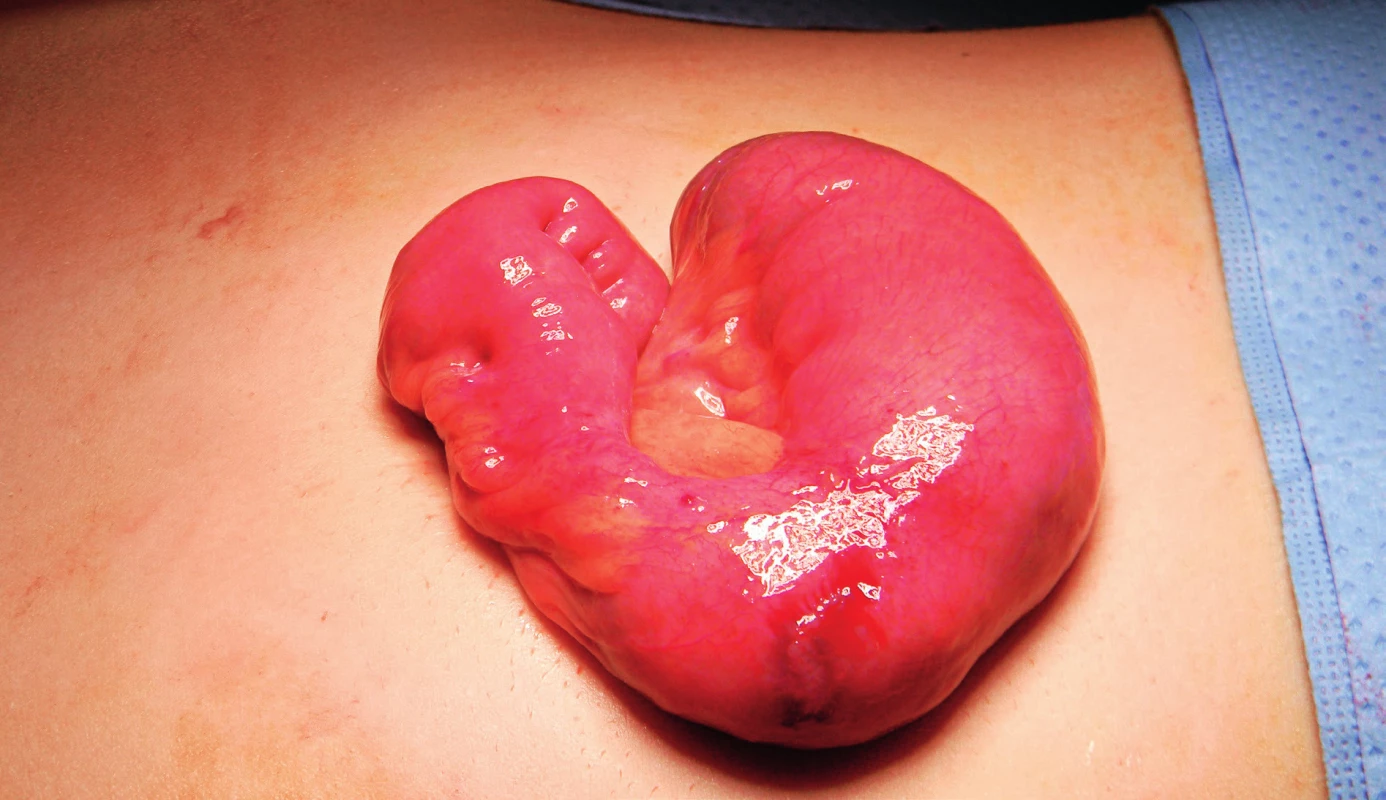
Obr. 2. Podélně rozstřižený resekát tenkého střeva při pohledu do lumen s patrnou příčnou strikturou a s erozemi až ulceracemi sliznice (se svolením as. MUDr. L. Zemana, Klinika dětské chirurgie 2. LF UK a FN Motol). Fig. 2. An internal view of lengthwise cut part of small intestine; a transverse stricture with ulcerations and erosions of mucous membrane is clearly visible (with permission of as. MUDr. L. Zeman, Department of Paediatric Surgery, 2nd Faculty of Medicine Charles University in Prague and Motol University Hospital). 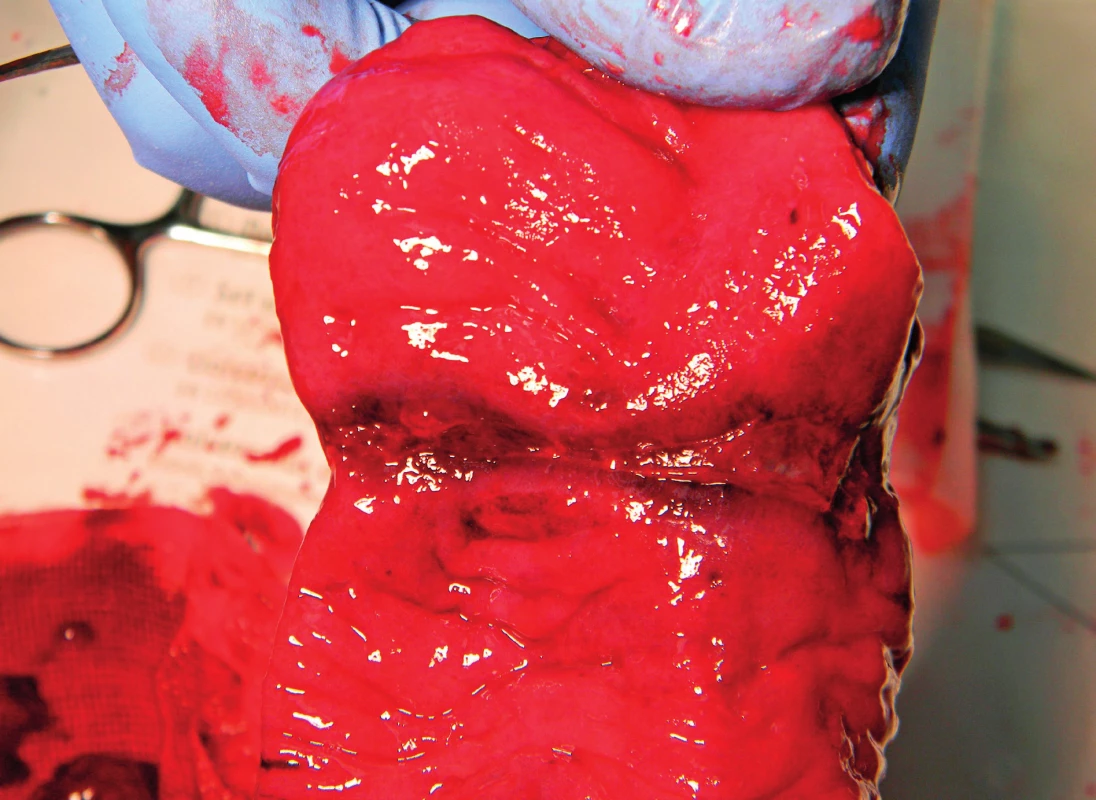
Obr. 3. Histologický nález z místa ulcerace – v levém dolním rohu patrná ulcerace, na jejíž spodině je zánětlivá infiltrace. V hlubších vrstvách jsou zachyceny mnohočetné cévy, často dilatované (se svolením prim. MUDr. D. Kodetové, Ústav patologie a molekulární medicíny 2. LF UK a FN Motol). Fig. 3. Histological findings at the place of ulceration. An ulceration is visible in the left bottom corner, and there is an inflammatory infiltration at the lower part of the ulceration. Multiple vessels, often dilated, can be distinguished in its deeper layers (with permission of prim. MUDr. D. Kodetová, Department of Pathology and Molecular Medicine, Charles University in Prague and Motol University Hospital). 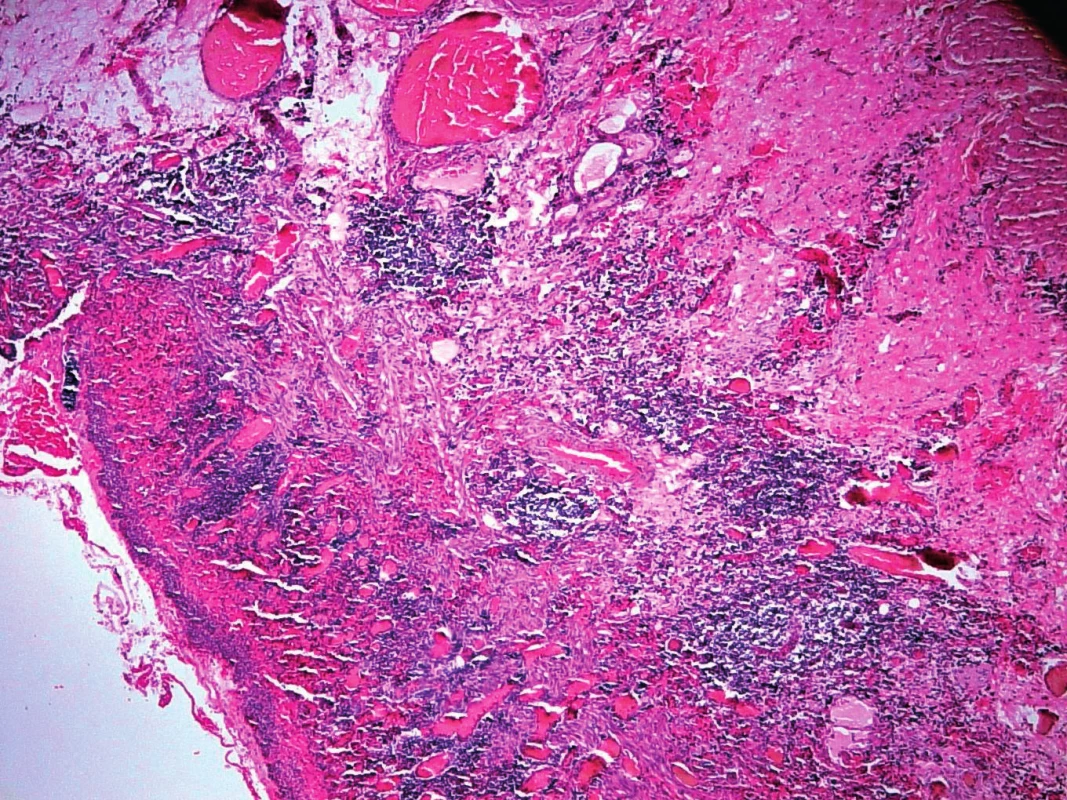
Dívka byla koncem listopadu 2014 propuštěna z FN Motol v dobrém stavu s hemoglobinem 118 g/l, při následujících ambulantních kontrolách v období po Vánocích 2014 přechodně udávala pobolívání břicha v levém mezogastriu, bez výskytu enteroragií, prodělala krátkou epizodu průjmového onemocnění, bylo nasazeno probiotikum. V kontrolních odběrech se i po ukončení ferroterapie (v prosinci 2014) hodnoty hemoglobinu postupně upravovaly k normě (v červenci 2015 hemoglobin 139 g/l, hematokrit 0,413, normochromie a normocytóza erytrocytů), FW a CRP v normě. Kvalitativní FOB test ze stolice byl v červenci 2015 negativní a hodnota kalprotektinu ve stolici byla v normě. V současnosti je dívka dispenzarizována v naší dětské gastroenterologické poradně, bude předána do péče gastroenterologické ambulance pro dospělé a je zcela bez obtíží.
DISKUSE
Angiodysplazie (též angioektázie) jsou abnormálně dilatované, vinuté tenkostěnné cévy (jak kapiláry, tak vény i arterie) přítomné mezi sliznicí a submukózou střeva kryté epitelem s nízkou či žádnou vrstvou svaloviny, bez zánětlivých či fibrotických změn. Byly identifikovány jako nejčastější příčina okultního krvácení ze střeva u starších osob nad 60 let – vyskytují se hlavně v kolon, ale byly popsány relativně často i v žaludku, duodenu, vzácněji v jejunu či v ileu [2, 9, 6].
V dětském věku se vyskytují vzácně, nejčastěji v terminálním ileu, v céku a pravostranném kolon, jsou popsány ojedinělé případy jejich výskytu v jejunu a žaludku. Bývají buď asymptomatické, nebo se projevují okultním krvácením do trávicí trubice či anémií – pak jsou nejčastěji diagnostikovány do 3 let věku, není výjimkou ani manifestace před prvním rokem života [3, 6, 10]. Ojediněle byly popsány i u dětí multifokální angiodysplazie střeva [5]. Masivní krvácení z těchto lézí bývá velmi vzácné [2, 9, 10].
Angiodysplazie mohou být přítomny vzácně již jako vrozené cévní anomálie střeva, nebo jako získané cévní patologické struktury, které se ve střevě objeví během života. Angiodysplazie se mohou pojit i s některými geneticky vázanými syndromy:
- Klippelův-Trenaunayův-Weberův syndrom;
- Ehlersův-Danlosův syndrom;
- hereditární hemoragická teleangiektázie neboli Oslerův-Weberův-Renduův syndrom [11];
- Hutchinsonův-Gilfordův neboli Progeria syndrom [7].
Též existují syndromy geneticky vázaných lymfedémů spojených s angiodysplazií:
- AD dědičný Milroyův lymfedém s mutací genu VEGFR-3, kódujícího receptor pro lymfatický růstový faktor C, kde již od narození mají postižení jedinci patrné lymfedémy dolních končetin, s hypoplazií až aplazií trunkálních lymfatických cév [8];
- syndrom lymfedému s distichiázou při mutaci FOXC2 genu, kde v pubertě u postižených jedinců vzniká lymfedém dolních končetin a mají zdvojené obočí, rozštěp patra, kongenitální anomálie srdce;
- syndrom hypotrichóza – lymfedém – teleangiektázie;
- Aagenaesův syndrom cholestázy vedoucí k jaterní fibróze, portální hypertenzi a cirhóze jater kombinované s lymfedémem při hypoplazii lymfatických cév [8].
Získané angiodysplazie mohou být přítomny ve střevě osob s divertikulózou kolon, s chronickým renálním selháním, s CREST variantou sklerodermie, s kongestivním srdečním selháním, hypertenzí, ICHS, venózním tromboembolismem [5, 11].
Existuje popsaná asociace krvácení do GIT z angiodysplazií u dospělých osob s aortální stenózou (Heydeův syndrom), kdy dochází k získané koagulopatii – deficienci vysokomolekulárních multimerů vWF díky zvýšené spotřebě tohoto faktoru v místě namáhaného endotelu chlopně u chirurgicky neřešené vady [5].
Diagnostika angiodysplazie se u hemodynamicky stabilních jedinců opírá o zobrazovací metody (spirální CT angiografie břicha – zachytí aktuální krvácení o ztrátách min. 0,3 ml/min) a endoskopické vyšetření horní partie zažívacího traktu a kolonoskopie, jež lze v případě neúspěchu nalezení zdroje doplnit o push enteroskopii a kapslovou enteroskopii. Pomocí push enteroskopie je možné i v distálním duodenu a proximálním jejunu odhalit lézi a terapeuticky zakročit. Kritéria k hodnocení endoskopického nálezu krvácející léze jsou uvedena níže.
Diagnostická úspěšnost kapslové enteroskopie se u akutního krvácení odhaduje na téměř 92 %, u dospělých pacientů s okultním krvácením a sideropenickou anémií pak bývá úspěšnost v lokalizaci zdroje 66,6 %. Endoskopie bohužel nebývá vždy úspěšná v odhalení krvácející léze, neboť tyto jsou často lokalizovány v submukóze a při biopsii se zachytí pouze slizniční eroze, navíc mohou mít vaskulární léze pouze mikroskopické rozměry. Při neúspěchu lokalizace krvácení bývá pomocnou metodou scintigrafie se značenými erytrocyty (zachytí aktuální krvácení o intenzitě 0,1 ml/min) a invazivní selektivní viscerální angiografie (DSA), u které je dokumentována úspěšnost zachycení aktivního zdroje krvácení v 61–72 % případů a jež umožňuje i případnou terapeutickou embolizaci zdroje [2].
V literatuře se dále zmiňuje užití dalších endoskopických metod k vyšetření tenkého střeva – jednobalonkové či dvojbalonkové enteroskopie (druhá uvedená metoda je v ČR dostupná např. ve FN Hradec Králové) a nově se podle dostupných zahraničních údajů dá použít i spirální enteroskopie (jde o použití helikálně stočeného endoskopického nástavce, který usnadňuje průnik do distálnějších partií tenkého střeva). Všechny tyto metody mají diagnostický i terapeutický potenciál, avšak jejich použití v pediatrii je zatím velmi omezené [1]. Intraoperační enteroskopie je pak zlatým standardem diagnostiky okultního krvácení do zažívacího traktu u pacientů, u nichž se nezdařilo jiným způsobem zdroj krvácení nalézt a vyřešit a byli indikováni k probatorní laparoskopii či laparotomii. K zavedení enteroskopu se volí přístup buď z enterotomie, nebo orální cestou [2].
Kritéria endoskopické klasifikace krvácejících lézí podle Yano T. a Yamamoto H. [2]:
- Typ 1a – tečkovitý erytém (léze pod 1 mm) s nebo bez aktuálního krvácení
- 1b – skvrnitý erytém (o velikosti několika mm) s nebo bez aktuálního krvácení
- 2a – tečkovité léze (do 1 mm) s pulzujícím krvácením
- 2b – pulzující rudá protruze bez dilatace okolních vén
- 3 – pulzující rudá protruze s dilatací okolních vén
- 4 – jiná léze nezařaditelná do výše uvedených kategorií
Léze typu 1 jsou považovány za angiektázie (neboli angiodysplazie) a mohou být ošetřeny endoskopicky kauterizací. Léze typu 2 se řadí mezi Dieulafoyovy léze a jejich ošetření spočívá v naložení hemoklipu nebo v operačním řešení. U typu 3 jde o arteriovenózní malformaci, jež se dá ošetřit hemoklipem, bandáží, sklerotizací nebo operačně [2].
Terapie angiodysplazií může být konzervativní – u dospělých je popsáno užívání estrogenů (až poslední studie však jejich efekt zpochybňují), zmiňováno je též užití thalidomidu jako inhibitoru vaskulárního růstového faktoru VEGF pro případy rekurentních, refrakterních či chronických krevních ztrát při angiodysplaziích neřešitelných endoskopicky či operačně. Zkoušen byl octreotid (dlouho působící syntetický somatostatin snižující průtok splanchnikem a inhibující angiogenezi), který má v terapii krvácení do zažívací trubice i v dětském věku nezastupitelnou roli. Při akutním významném krvácení je na místě u endoskopicky dostupné léze pokus o její endoskopické ošetření – např. laserová koagulace, elektrokoagulace, argon plazmová koagulace apod. Ohledně vhodné terapeutické modality se endoskopista může rozhodnout podle kritérií tzv. Yamamotovy klasifikace vaskulárních lézí GIT (viz kritéria uvedená výše).
Dále je možný pokus o hemostázu při invazivní selektivní angiografii viscerálních tepen pomocí infuze somatostatinu či místní embolizace nebo chirurgické řešení s revizí střeva včetně jeho průplachu fyziologickým roztokem, případně i s peroperační enteroskopií. Pokud se při operační revizi najde léze, která aktuálně nekrvácí, je možno ji otestovat pomocí opatrného naložení klipů na střevo nad a pod ni, což lokálně zvýší venózní tlak a spustí nové krvácení. Při nálezu krvácející léze se pak provádí resekce postiženého úseku GIT a anastomóza end-to-end [2, 4, 5, 6]. U dospělých bývá často provedena pravostranná hemikolektomie. V literatuře lze dokonce nalézt i ojedinělá sdělení týkající se dětí i dospělých, kdy bylo nutné provést totální kolektomii pro recidivy krvácení z multifokálních angiodysplastických lézí kolon [4, 5].
U naší pacientky se potvrdilo, že v případě pátrání po zdroji krvácení do střeva bylo nutno provést celou řadu diagnostických metod včetně invazivního endoskopického a enteroskopického vyšetření a přesto zůstávala definitivní diagnóza zahalena tajemstvím. Zpočátku se úvahy o příčině krvácení ubíraly směrem k nespecifickému střevnímu zánětu, což bývá v tomto věku pravděpodobnější diagnóza. Opakované krevní ztráty s anémií a oběhovou nestabilitou si vyžádaly četné převody krevních derivátů a protrahovanou terapii somatostatinem. Nakonec bylo třeba přikročit i k doporučované diagnosticko-terapeutické laparoskopii břicha, jež po konverzi na laparotomický výkon přinesla rozuzlení a definitivní řešení v podobě resekce postižené části ilea, peroperačně však stále ještě nebyla konkrétní příčina ulcerace jasná. Pravdu odhalilo až histopatologické vyšetření resekátu s nálezem angio-dysplazie na spodině vředu. Tato cévní anomálie bývá v mládí velmi vzácnou příčinou enteroragie. U dívky šlo o pro dětský věk typickou lokalitu výskytu angiodysplazie v ileu. Vzhledem k věku a anamnéze se u ní zřejmě jednalo o vrozenou cévní anomálii, jež ale byla výjimečná pozdní dobou své manifestace i intenzitou klinických projevů ve srovnání s literárními údaji.
ZÁVĚR
Touto kazuistikou chceme poukázat na vzácnou příčinu krvácení do zažívacího ústrojí v dospívání a upozornit na široké spektrum potřebných vyšetření a metod, jež je obvykle nutno provést k odhalení konečné diagnózy a řešení.
Došlo: 3. 6. 2016
Přijato: 29. 9. 2016
MUDr. Lenka Pokorná Klímová
Dětské oddělení NsP
Purkyňova 1849
470 77 Česká Lípa
e-mail: lenka.pokorna@nemcl.cz
Zdroje
1. Nevoral J, et al. Praktická pediatrická gastroenterologie, hepatologie a výživa. Praha: Mladá fronta, 2013 : 76, 145, 267. ISBN 9788020428639.
2. Deepak G, et al. Small bowel bleeding: a comprehensive review. Gastroenterology Report 2014 Nov 29; 2 (4): 262–275. Epub 2014 May 29.
3. de la Torre Modragón L, Vargas Gómez MA, et al. Angiodysplasia of the colon in children. J Pediatr Surg 1995 Jan; 360 (1): 72–75.
4. Tonea A, Andrei S, et al. Difficulties in diagnosis and surgical treatment of the angiodysplasia of the gastrointestinal tract. Chirurgia (Bucur) 2008 Sep-Oct; 103 (5): 513–528.
5. Choi SO, Paak WH, Hwang JB, et al. Diffuse microscopic angiodysplasia and nodular hyperplasia in an infant with obscure massive lower gastrointestinal bleeding: a diagnostic challenge. J Pediatr Surg 2009 Apr; 44 (4): 852–855.
6. Kimpton JA, Bowen JC, Craigie RJ. Paediatric angiodysplasia of the jejunum: a case report and review of the literature. Scott Med J 2012 Nov; 57 (4): 247.
7. Serife Aktasa, et al. Gastrointestinal tract hemorrhage due to angiodysplasia in Hutchinson Gilfort Progeria syndrome. J Med Cases 2013 Aug; 4 (8): 576–578.
8. Witte MH, et al. Genetics of childhood lymphedema-angiodysplasia syndromes. National Lymphedema Network. Lymph Link Article Reprint 2006 Apr-Jul; 18 (2): 1–2.
9. Kaaroud H, et al. Gastrointestinal angiodysplasia in chronic renal failure. Saudi J Kidney Dis Transpl 2008; 19 : 809–812.
10. Al-Mehaidib AI, et al. Gastrointestinal angiodysplasia in three children and review of the literature. JPGN 2004 Jun; 39 : 351.
11. Pedrosa MC, Friedman LS, Travis AC. Angiodysplasia of the gastrointestinal tract. UpToDate Wolters Kluwer. Dostupné na www.uptodate.com/contents/angiodysplasia-of-the-gastrointestinal-tract“ysplasia-of-the-gastrointestinal-tract.
Štítky
Neonatológia Pediatria Praktické lekárstvo pre deti a dorast
Článek Editorial
Článok vyšiel v časopiseČesko-slovenská pediatrie
Najčítanejšie tento týždeň
2017 Číslo 1- fSCIG v reálnej klinickej praxi u pacientov s hematologickými malignitami
- I „pouhé“ doporučení znamená velkou pomoc. Nasměrujte své pacienty pod křídla Dobrých andělů
- Facilitovaná subkutánna imunoglobulínová terapia u seniorov s imunodeficitmi v reálnej praxi
- Rizikové období v léčbě růstovým hormonem: přechod mladých pacientů k lékařům pro dospělé
-
Všetky články tohto čísla
- Recidivující infekce močových cest – přínos diagnostiky a léčby dysfunkční mikce
- Včasná antibiotická terapia a riziko renálneho jazvenia u detí s prvou nekomplikovanou infekciou močových ciest
- Haemophilus diseases in ENT in children before and after the introduction of Haemophilus influenzae type b vaccine
- Kvalita spánku detí a adolescentov s diabetes mellitus 1. typu
- Editorial
- Funkcia štítnej žľazy u obéznych detí
- Nezvyčajná príčina hyperkalciémie u pacientky s primárne kortikorezistentným nefrotickým syndrómom – kazuistika
- Infekcia močových ciest – rúcanie starých dogiem
- Recidivující krvácení do trávicího ústrojí
- Jak vyšetřovat moč při podezření nebo již prokázané infekci močových cest
- General Movements – vyšetření nezralého nervového systému
- Získaná kardiovaskulární onemocnění u Turnerova syndromu
- Febrilní křeče: doporučený postup pro vyšetření dítěte s nekomplikovanými febrilními křečemi. Adaptovaný doporučený postup American Academy of Pediatrics
- Diagnostický a terapeutický postup u detských pacientov s prvou nekomplikovanou infekciou horných močových ciest
- Česko-slovenská pediatrie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Jak vyšetřovat moč při podezření nebo již prokázané infekci močových cest
- Haemophilus diseases in ENT in children before and after the introduction of Haemophilus influenzae type b vaccine
- Recidivující krvácení do trávicího ústrojí
- General Movements – vyšetření nezralého nervového systému
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



