-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Idiopatická trombocytopenická purpura v těhotenství
Idiopathic thrombocytopenic purpura in pregnancy
Objective:
The study analyses a case of thrombocytopenic purpura in pregnancy.Case report:
A decrease in the level of thrombocytes was detected and corticosteroid therapy was initiated in the 26th week of pregnancy of a 34-year-old primagravida with mild thrombocytopenia in preconception period. The patient was hospitalized on a repeated basis and her dosage of corticoids was increased when her level of platelets dropped to critical level. In the 34th week of gravidity, when the patient’s clinical picture was negative, her preparation for the labour started with the application of polyvalent human immunoglobulin. In view of potential thrombocytopaenia as a result of hepatomegaly of the foetus detected by ultrasonography and the resulting risk of bleeding complications, gravidity was terminated by caesarean resection, and splenectomy was performed. An immature foetus was born with Cushing‘s syndrome appearance, milia on face, and severe thrombocytopenia which was stabilised after immunoglobulin therapy. In the post-partum period, the patient’s blood count gradually returned to normal as a result of corticosteroid therapy. Asplenism as a chronic immunosuppressive condition was treated by vaccination in accordance with standard scheme, and by long-term antibiotic prophylaxis. The analysis shows that multidisciplinary approach involving an obstetrician, haematologist, neonatologist and a surgeon is important in the pre-partum and post-partum care for a patient with acquired idiopathic thrombocytopenic purpura, and that it is also important to determine the risk-benefi t ratio for corticosteroid therapy and immunotherapy in pregnancy.Key words:
thrombocytopaenia – pregnancy – corticosteroid therapy – immunotherapy
Autori: M. Sviteková; M. Petrenko
Vyšlo v časopise: Prakt Gyn 2008; 12(2): 92-94
Súhrn
Cíl:
Autoři analyzují případ výskytu idiopatické trombocytopenické purpury v těhotenství.Kazuistika:
U 34leté primigravidy s lehkou trombocytopenii v prekoncepčním období, byl ve 26. týdnu gravidity zaznamenán pokles hladiny trombocytů a zahájena kortikoterapie. Při kritickém poklesu krevních destiček byla pacientka opakovaně hospitalizována. Byla ji zvýšena dávka kortikoidů. Ve 34. týdnu gravidity při negativním klinickém obrazu byla zahájena příprava na porod aplikací polyvalentního humánního imunoglobulinu. Vzhledem k možné trombocytopenii plodu při ultrazvukovém nálezu hepatomegalie, a tedy riziku krvácivých komplikací, byla gravidita ukončena primárním císařským řezem a byla připojena splenektomie u matky. Porozen byl nezralý plod cushingoidního vzhledu s milii v obličeji, s hepatomegalií a těžkou trombocytopenií, která se stabilizovala po terapii imunoglobuliny. V poporodním období při terapii kortikoidy došlo u pacientky k postupné normalizaci krevního obrazu. Při asplenizmu, jako stavu chronické imunokompromitace, bylo zahájeno očkování dle standardního schématu a dlouhodobá antibiotická profylaxe. Z analýzy vyplývá, že při prepartální i postpartální péči o pacientku se získanou idiopatickou trombocytopenickou purpurou je důležitý multidisciplinární přístup porodníka, hematologa, neonatologa a chirurga, je rovněž nutné zvážit benefi t a riziko kortikoterapie a imunoterapie v těhotenství.Klíčová slova:
trombocytopenie – těhotenství – kortikoterapie – imunoterapieÚvod
Idiopatická trombocytopenická purpura (ITP) je izolovaná autoagresivní trombocytopenie podmíněná nadměrnou destrukcí krevních destiček. Podobně jako u ostatních autoagresivních onemocnění etiopatogeneze není známá, předpokládá se porucha regulace imunitního systému. Trombocyty jsou chybně rozpoznány jako tělu cizí struktury, jsou tvořeny autoprotilátky vážící se na specifické glykoproteiny GPIIb/IIIa na membráně trombocytů (obr. 1). Může dojít buď k tzv. haptenovému typu reakce, při němž je protilátka vytvořena proti léku navázanému na povrch buňky, např. sulfonamid nebo jeho metabolit, nebo jde o imunokomplexový typ reakce, u kterého se nějaký komplex lék-protein-protilátka druhotně váže na povrch trombocytů [4]. Takto označené krevní elementy jsou destruovány ve slezině a v játrech, tyto orgány však většinou nejsou zvětšeny. Kompenzačně zvýšená megakaryocytóza v kostní dřeni je obvykle nedostatečná, takže charakteristickým nálezem je trombocytopenie, počet krevních destiček může klesnout až pod 10 × 109/l. Ke krvácivým projevům z nosu, do zažívacího systému, do ledvin, do dělohy a do podkoží dochází při poklesu pod 30 × 109/l. Nejvážnější komplikací je nitrolební krvácení. IgG protilátky prochází placentární bariérou, proto až 22-88 % novorozenců matek s ITP trpí vrozenou trombocytopenii [1].
Schéma. Vazba autoprotilátek IgG na specifické glykoproteiny GPIIb/ /IIIa na membráně trombocytů. 
ITP se vyskytuje ve 2 formách, akutní a chronické. Akutní ITP je typická pro dětský věk. Začátek je náhlý, obvykle v návaznosti na předchozí virové onemocnění gastrointestinálního a/nebo respiračního systému a event. současné podávání antibiotika. Průběh je obyčejně krátký a příznivý i bez terapie. K recidivám nedochází. Chronická ITP (morbus Werholf) není charakteristická pro určitou věkovou kategorii, má nenápadný začátek, je méně častá než akutní forma. Často se vyskytuje u nemocných systémovým lupus erythematodes, při maligních lymfomech z B - buněk a po léčbě imunomodulačními látkami. Občas je ITP spojena s autoimunní hemolytickou anémií. Protilátky proti trombocytům bývají málokdy průkazné. Onemocnění má vysloveně chronický průběh, terapie je nevyhnutelná, ke spontánnímu uzdravení dochází jen výjimečně. Riziko krvácení plodu in utero a během vaginálního porodu je minimální [2,5].
Pro stanovení diagnózy je nezbytné vyšetření krevního obrazu a kompletního koagulačního profilu k vyloučení jiných příčin případného krvácení. Po vyslovení podezření na ITP se doporučuje vyšetření IgG protilátek v séru matky. V případě nálezu typických klinických příznaků a izolované trombocytopenie, punkce kostní dřeně není indikována [6].
Při hodnotách trombocytů u těhotné vyšších než 50 × 109/l a absenci klinicky manifestního krvácení ještě není terapie indikována, postačí pravidelné kontroly trombocytů hematologem v 2týdenních intervalech. Akutní ITP má obvykle sebelimitující průběh a léčbu nevyžaduje. Při těchto hodnotách krevních destiček v krvi není vaginální vedení porodu kontraindikováno. Při krvácivých projevech nebo při hodnotě trombocytemie pod výše uvedenou hodnotou je indikován terapeutický zásah. Léčbou první volby je pulzní terapie kortikoidy („chemická splenektomie“) a vysoce dávkovaný intravenózní imunoglobulin (IVIG). Doručená dávka je prednison 1-3 mg/kg/den, při které dochází k dostatečnému potlačení funkce mikrofágů ve slezině, při krátkodobé léčbě jsou nežádoucí účinky na plod téměř nulové. Předpokládá-li se nutnost dlouhodobé léčby, je podání imunoglobulinu preferovanou možností. IVIG (Flebogamma) se obvykle podává v dávce 400-800 mg/kg/den, celkem 5 dnů podle množství krevních destiček. Ve většině případů dochází k rychlému vzestupu trombocytů úpravou imunitní odpovědi blokádou Fc-receptoru na fagocytech, efekt je krátkodobý 36-56 dnů, léčba může být kdykoliv opakována. Při těžkém akutním krvácení aplikujeme koncentrát krevních deštiček. V těch případech, v nichž je tato terapie neúspěšná a krvácivé projevy trvají, doporučuje se z vitální indikace „operační splenektomie“ [3,5,6].
S poklesem hodnot trombocytemie roste riziko krvácení při porodu, pro vaginální vedení je nutné zvýšit počet destiček alespoň na hodnoty nad 50 × 109/l a pro císařský řez na hodnoty nad 80 × 109/l [3].
Kazuistika
Jednalo se o 34letou pacientku s mírnou trombocytopenií v anamnéze bez dispenzarizace (118 × 109/l). V 11. týdnu těhotenství registrující gynekolog zachytil středně těžkou trombocytopenii, těhotná byla odeslána na hematologické vyšetření. Byla potvrzena pozitivita antiHLA protilátek. Vzhledem k absenci krvácivých projevů a hodnotě trombocytemie pacientka byla pouze dispenzarizována v hematologické ambulanci.
Ve 26. týdnu gravidity došlo k závažnému poklesu hodnot krevních destiček v krevním obraze (70 × 109/l), byla zavedena nízkodávková kortikoterapie. Vzhledem k preexistenci mírné trombocytopenie již před těhotenstvím se pravděpodobně jednalo o akutní exacerbaci chronické ITP. Ve 28. týdnu gravidity byla pro kritický pokles krevních destiček na 12 × 109/l a vysoké riziko krvácení nutná hospitalizace pacientky na lůžku intermediální péče (IMP) Gynekologicko-porodnické kliniky FN Brno, byla maximálně zvýšena dávka kortikoidů. Při této léčbě došlo k stabilizaci trombocytemie (47 × 109/l), v klinickém obrazu se neprojevily žádné krvácivé projevy. Při USG-vyšetření fetoplacentární jednotky nebyly pozorovány žádné patologie, těhotná byla propuštěna do domácí péče.
Ve 32. + 6. týdnu gravidity byla nezbytná opětovná hospitalizace na IMP pro riziko hemoragie při poklesu hladiny trombocytů na 24 × 109/l. Z hematologického hlediska však nebylo ukončení těhotenství indikováno. Po ultrazvukovém vyšetření plodu bylo vysloveno podezření na makrosomii a hepatomegalii (obr. 2), mimo uvedené byla fetoplacentární jednotka bez patologického nálezu. Echokardiografické vyšetření srdce a ultrazvukové vyšetření sleziny pacientky bylo bez pozoruhodností. Na základě konzultace s neonatologem a hematologem bylo rozhodnuto o observaci a vyčkání do ukončení nejméně 34. týdne těhotenství při stabilizovaném stavu pacientky. Vzhledem k riziku závažné trombocytopenie plodu při jeho hepatomegalii a tedy riziku intrakraniálního krvácení či jiných krvácivých komplikací u plodu v případě vaginálního porodu bylo rozhodnuto vést porod primárně císařským řezem (graf 1).
Obr. 1. Hepatomegalie u plodu ve 33. týdnu těhotenství. A – močový měchýř, B – tlusté střevo, C – játra, D – obvod břicha (340 mm). 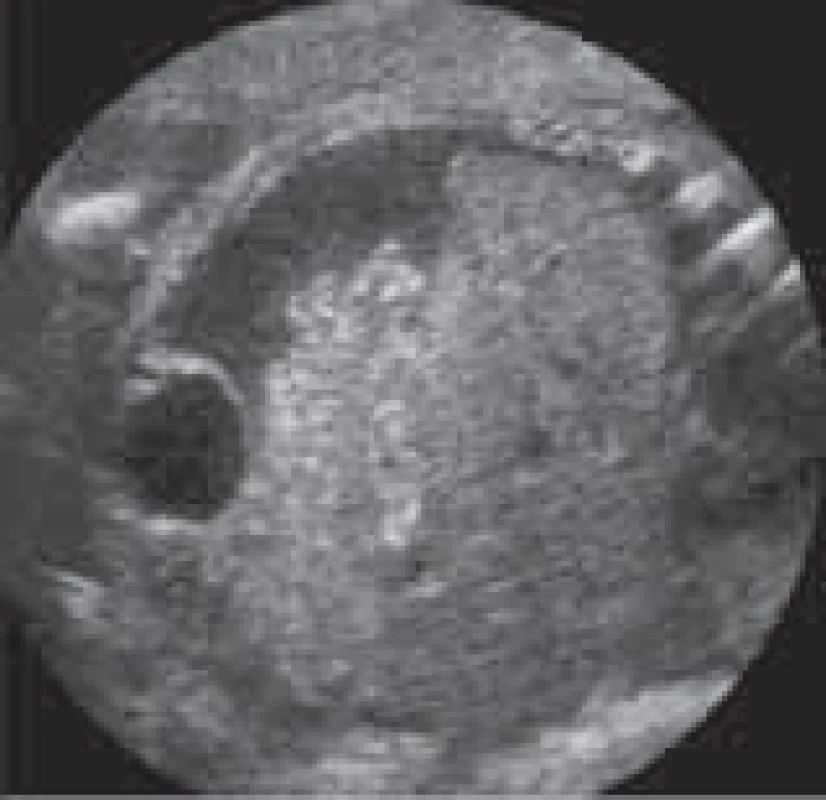
Ve 33. + 4. týdnu těhotenství při opětovném poklesu krevních destiček, i když bez známek projevů hemoragické diatézy, byla reakce na léčbu kortikoidy hodnocena hematology jako neuspokojivá. Proto byla zahájená příprava na operační porod aplikací polyvalentního humánního imunoglobulinu a postupná redukce dávky kortikoidů.
Ve 35. týdnu gravidity byl proveden elektivní císařský řez v antibiotické cloně, z hematologické indikace byla ve 2. době operace připojena splenektomie matky. Porozen byl nezralý plod ve 35. týdnu těhotenství, ženského pohlaví, 3 250 g/50 cm, cushingoidního vzhledu s otoky a milii v obličeji, s hepatomegalii, závažnou trombocytopenii (19,1 × 109/l). K zlepšení došlo po terapii imunoglobuliny. Dítě bylo propuštěno do domácí péče při trombocytemii 53,8 × 109/l, bylo zařazeno do hematologické dispenzarizace.
Po porodu byly v terapii nedělky postupně snižovány dávky prednisonu, zavedena byla dlouhodobá antibiotická profylaxe perorálním V-Penicilinem. Ještě za hospitalizace po porodu, bylo na doporučení infektologů vzhledem k asplenizmu zahájeno očkování dle standardního schématu imunokopromitovaných pacientů (pneumokok, meningokok, hemofilus influenzae B).
Při snížené funkci imunitního systému i přes důkladnou prevenci došlo ke komplikaci zdravotního stavu pacientky jednak lehkou uroinfekcí (E. coli – terapie cefalosporiny per os), jednak při hypokoagulačním stavu vznikem hematomu po centrálním žilním katétru (dle doporučení otorinolaryngologa jen lokální terapie). Při propuštění do domácí péče byla hodnota trombocytemie 221 × 109/l (graf 2).
Graf 2. Vývoj trombocytemie v prekoncepčním období, v těhotenství a po porodu. 
Závěr
Při prepartální i postpartální péči o pacientku s idiopatickou trombocytopenickou purpurou je důležitý multidisciplinární přístup porodníka, hematologa, neonatologa i chirurga. Při léčbě idiopatické trombocytopenické purpury je nutné zvážit benefit a riziko kortikoterapie v těhotenství (makrosomie plodu X komplikace trombocytopenie). U pacientů se získanou imunodeficiencí je nezbytné důsledné dodržování prevence (dlouhodobé užívaní V PNC p.o., očkování) a léčby infektů.
Doručeno do redakce: 31. 3. 2008
Přijato po recenzi: 15. 4. 2008
Jméno autora a spoluautorů:
MUDr. Miroslava Sviteková
prim. MUDr. Martin Petrenko, CSc.
Gynekologicko-porodnická klinika LF MU a FN Brno
Zdroje
1. Abbara A. Atlas d‘échographie en Gynécologie – Obstétrique. Dostupné na: www.alyabbara. com. [aktualizováno 27. 2. 2007; citováno 3. 5. 2007].
2. Binder T. Hematologické komplikace v těhotenství. In: Hájek Z (eds). Rizikové a patologické těhotenství. Praha: Grada Publishing 2004 : 166–167.
3. Galajda P, Kubisz P. Thrombocytopenia. In: Šašinka M. Vademecum medici. Martin: Osveta 2003 : 1955–1956.
4. Hořejší V, Bartůňková J. Základy imunologie. Praha: Triton 1998 : 177–185.
5. Hrstková H. Trombocytopenie u dětí. Vox pediatriae 2003; 9 : 22–24.
6. Philippe H. Pathologies de sang chez les femmes enceites. J Gynecol Obstet Biol Reprod 2006, 31 : 3S279–294.
Štítky
Detská gynekológia Gynekológia a pôrodníctvo Reprodukčná medicína
Článok vyšiel v časopisePraktická gynekologie
Najčítanejšie tento týždeň
2008 Číslo 2- Ne každé mimoděložní těhotenství musí končit salpingektomií
- I „pouhé“ doporučení znamená velkou pomoc. Nasměrujte své pacienty pod křídla Dobrých andělů
- Mýty a fakta ohledně doporučení v těhotenství
- Gynekologické potíže pomáhá účinně zvládat benzydamin
-
Všetky články tohto čísla
- Prevence Rh (D) aloimunizace u Rh (D) negativních žen
- Izoenzýmy alkalickej fosfatázy v diagnostike intrahepatálnej cholestázy gravidných
- Nadváha a reprodukční funkce ženy
- Vliv nadváhy a obezity na riziko ukončení porodu císařským řezem
- Aktuální kurz Nadváha a reprodukční dysfunkce: od 1. 6. do 30. 8. 2008
- Program postgraduálního a celoživotního vzdělávání v gynekologii a porodnictví na rok 2008
- Úvodní slovo
-
Autorská soutěž praktické gynekologie
O nejlepší článek v roce 2008 - Edukační kazuistika
- Edukační kazuistika
- Trendy kvalitativních ukazatelů ejakulátů mužů v posledních 36 letech
- Syndrom feto-fetální transfuze
- Obecný náhled na problematiku deprese po porodu z hlediska gynekologicko‑porodnického
- Idiopatická trombocytopenická purpura v těhotenství
- Pacientské organizace v českém, slovenském, evropském i světovém kontextu, jejich status a úloha
- Praktická gynekologie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Syndrom feto-fetální transfuze
- Vliv nadváhy a obezity na riziko ukončení porodu císařským řezem
- Prevence Rh (D) aloimunizace u Rh (D) negativních žen
- Idiopatická trombocytopenická purpura v těhotenství
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy




