-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Trendy kvalitativních ukazatelů ejakulátů mužů v posledních 36 letech
Trends in the quality parameters of human ejaculates over the last 36 years
A total of 5,095 human ejaculates were evaluated in 36 years (1970–2006). Sperm analyses showed that the mean values for the different semen variables corresponded to normal values except for the criterion of sperm motility. Comparison with the WHO criteria of normality showed that volume, concentration/ ml and motility were lower in 22.0 %, 21.2 % and 46.6 % of ejaculates, respectively. The percentage of sperm with normal morphology during the last three years was only 21.4 %. 68.9 % of ejaculates failed to meet the standard conventional prerequisite of 60 % of morphologically intact sperm. The required 25 % of normal form sperms was detected in 86.3 %. Only 54.9 % of ejaculates met the criterion for functional resistance as detected by the survival test. The results have shown deterioration in the quality of human ejaculates, documented above all by the decreasing proportion of sperm with normal morphology and sperm concentration. The dramatic decrease in sperm concentration in the ejaculates from smoking probands by 53.7 % as compared with non-smokers provides signifi cant evidence of the adverse effect of smoking on the germinative epithelium function. The comparison of fi nal analyses performed in the basic A cohort with the control group showed a generally lower level of ejaculates. The group of Brno University students showed statistically better results. Contamination of ejaculates with Chlamydia, mycoplasmas and ureaplasmas in a total of 49 % samples underscores the relevance of the above investigation.
Key words:
man – ejaculate – sperm analysis – changes in 36 years
Autori: Z. Věžník; D. Švecová; A. Zajícová; M. Kunetková; P. Přinosilová; R. Rybář; J. Rubeš
Pôsobisko autorov: Výzkumný ústav veterinárního lékařství Brno
Vyšlo v časopise: Prakt Gyn 2008; 12(2): 75-81
Súhrn
Bylo vyšetřeno 5 095 mužských ejakulátů v průběhu 36 let (1970 až 2006). Spermatoanalytická vyšetření doložila v průměrech jednotlivých kritérií hodnoty, které v převaze odpovídaly konvenčním normálům mimo kritérium motility spermií. Při komparaci s normativními ukazateli WHO nedosáhlo potřebný objem 22,0 % ejakulátů, koncentrace spermií na ml nebyla získána v dostatečné hodnotě u 21,2 %, motilita spermií nevykázala potřebný podíl ve 46,6 % a podíl morfologicky nezměněných spermií byl v posledních 3 letech pouhých 21,4 %. Dříve klasický požadavek 60 % morfologicky intaktních spermií nesplnilo 68,9 % ejakulátů. Požadovaných 25 % normálně utvářených spermií splnilo 86,3 %. Vyhodnocením testu přežití spermií v ejakulátu odpovídalo pouze 54,9 % požadované funkční rezistenci. Z výsledků je zřejmá kvalitativní degradace ejakulátů mužů doložená především snižujícím se podílem morfologicky nezměněných spermií a koncentrací spermií. Významným dokladem o negativních vlivech kouření na funkci germinativního epitelu je snížení koncentrace spermií v ejakulátech kouřících probandů o dramatických 53,7 % oproti nekuřákům. Srovnáním výsledných analýz základního souboru A s porovnávací skupinou byla zjištěna všeobecně nižší kvalitativní úroveň ejakulátů, skupina brněnských vysokoškoláků měla statisticky lepší výsledky. Průkaz kontaminace ejakulátů chlamydiemi, mykoplazmaty a ureaplazmaty v celkové frekvenci ve 49 % zdůrazňuje významnost těchto šetření.
Klíčová slova:
muž – ejakulát – spermatoanalýza – změny v průběhu 36 letÚvod
Od roku 1969, tj. před 39 lety, zahájilo naše pracoviště pravidelné vyšetřování ejakulátů mužů ve spolupráci s pracovišti humánní medicíny. Iniciací byla významně snížená kvalita ejakulátů mužů vyšetřovaných v rámci studia chlamydiových infekcí. Postupné zařazování mužů partnerů pacientek s potížemi fertilizace do výběru zlepšilo průměrné hodnoty spermatoanalytických ukazatelů. Zvěřina et al [1] publikovali analýzu materiálů z archivu Sexuologického ústavu 1. lékařské fakulty Univerzity Karlovy a Všeobecné fakultní nemocnice v Praze z let 1950–1984. Autoři se zaměřili na ověření sdělení některých pracovišť o poklesech koncentrace spermií v ejakulátech mužů. Po provedených analýzách 5 363 ejakulátů nenalezli sestupný trend jejich kvality v 5letých intervalech mezi léty 1950 až 1984. Lewis ve svém přehledovém článku [2] rozvádí názory řady autorů na kvalitativní posouzení ejakulátů mužů s přihlédnutím k predikci jejich fertility. Konstatování Carlsena et al [3], kteří uvedli, že v západních zemích dochází již 50 let ke snižování počtu spermií v ejakulátu ročně cca o 1 %, se dostalo podpory ve sděleních řady autorů [4-6]. Podobná sdělení byla zveřejněna i dříve [7,8]. Celá řada autorů vystoupila ovšem s opačnými poznatky a tito autoři nepotvrdili pokles počtu spermií v ejakulátech mužů [9-11].
V předkládané studii uvádíme výsledky spermatoanalýz 5 095 ejakulátů vyšetřených v letech 1970-2006, členěných do 3letých úseků. Do sféry negativně působících faktorů v lidské populaci volně ovlivnitelných patří na první místo kouření. U části sledovaných mužů bylo možno z anamnestických údajů označit pacienta jako nekuřáka nebo kuřáka. Toto kritérium bylo vzato též jako třídící ukazatel základního výběru a hodnocení analýz semene.
Cílem předkládané analýzy ejakulátů mužů nebylo jen sdělení o porovnání kvalitativní úrovně spermatu mužů, ale především zhodnocení významnosti krátkodobého testu přežití spermií k predikci funkční úrovně ejakulátů s přihlédnutím k potřebám asistované reprodukce.
Materiál a metodika
Za sledované období v letech 1970 až 2006 bylo vyšetřeno celkem 5 095 ejakulátů mužů. Vyšetřovaný soubor mužů byl selektován do značné míry tím, že pocházel především z bezdětných manželství, resp. od párů s obtížemi koncepce. Pro srovnávací analýzu byl ze základního souboru oddělen dílčí soubor 411 pacientů v odpovídajícím termínu (2003–2006) k porovnání se skupinou 113 brněnských vysokoškoláků. Stáří probandů bylo od 19 do 56 let. Propočítaný medián byl 29 roků. Hodnocení spermatoanalýz souboru bylo provedeno jednak z vyšetření celého souboru a jednak po rozdělení souboru do 3letých období. Samostatná analýza byla věnována ejakulátům pocházejícím od kuřáků (477 mužů) a nekuřáků (928 mužů).
Získávání ejakulátů
Pacienti byli zasíláni k vyšetření ejakulátů ošetřujícími lékaři nebo středisky pro asistovanou reprodukci. Semeno pacienti poskytli na místě po masturbaci nebo přivezli do laboratoře, uchované při tělesné teplotě do 45 minut po jeho získání. Pro získání ejakulátů srovnávané skupiny mužů bylo využito vyšetřovacích akcí v rámci řešeného projektu (GA AV ČR-1QS500390506). Při ověřování kvality ejakulátu z hlediska hodnocení fertility párů byla jako vhodný termín pro odběr semene zvolena pravidelná frekvence styků a teprve v případě stanovené parvosemie bylo naordinováno další vyšetření semene po 3 až 5 denní pohlavní abstinenci. U každého pacienta byly zaznamenány do databáze data nacionále a anamnestické údaje.
Metody vyšetření ejakulátů
Získaný ejakulát byl po přelití ze sběrného kolektoru a stanovení objemu převeden do prostředí laboratorní teploty (22 °C ± 2 °C). Podmínkou zdárného vyšetření a posouzení semene je standardizace teploty po celou dobu vyšetření. Zahájení analýz semene je limitováno časem kolikvace ejakulátů. Časová hranice tohoto enzymatického procesu je stanovena do 60 minut po získání semene.
Koncentrace spermií byla stanovena hemocytometricky, motilita spermií nápočtovou metodou vyjádřená procentuálním podílem pohyblivých spermií, podíl živých spermií, resp. úroveň membránové integrity, na základě supravitálního barvení eosin-nigrosin, rychlost pohybu spermií testem propulzivity [12]. Ke stanovení pH ejakulátů byl použit pH-metr CPH 51. Od roku 1999 byla morfologická studie prováděna na základě multiparametrického hodnocení morfologických změn na spermiích a k vyhodnocení analýz byl využit počítačový program SASMO [13]. Od roku 2001 došlo k dalšímu rozšíření analýz o sledování integrity akrozomu u 669 ejakulátů vyhodnocením vazebné aktivity aglutininu Pisum sativum (FITC-PSA v koncentraci 0,01 % ve fyziologickém roztoku pufrovaném na pH 7,2) na interní plochu vnějšího listu akrozomové membrány [14].
Pro stanovení funkční rezistence spermií v ejakulátech byl využit krátkodobý test přežití, spočívající v opakovaném provedení spermatoanalýzy za 120 minut (2H). Srovnávaná kritéria byla: stanovení motility spermií, rychlosti pohybu spermií a podílu živých spermií.
Rozbor získaných výsledků byl posuzován dle konvenčních limitů pro jednotlivá kritéria hodnocení ve výchozím čase vyšetření (VH), jak jsou uváděny v přehledu hodnocení semene mužů Mac Leodem [15,16] a v současné době platných dle manuálu WHO [17]. Pro posouzení výsledků našich sledování byla zvolena jako dolní hranice morfologicky nezměněných spermií hodnota 25 %. Hraniční mez pro hodnoty získané po testu přežití vycházejí, na základě dlouhodobých sledování, z výchozích hodnot snížených o 10 %.
Analýza integrity chromatinu spermií byla provedena pomocí průtokové cytometrie Sperm Chromatin Structure Assay (SCSA). Stupeň poškození DNA ve spermiích byl kvantifikován pomocí DNA fragmentačního indexu (DFI) [18,19].
U všech ejakulátů byl proveden průkaz kontaminace chlamydiemi, mykoplazmaty a ureaplazmaty. Chlamydie byly diagnostikovány přímým průkazem pomocí imunofluorescence (Progen Biotechnik GmbH diagnostic set). Kontaminace mykoplazmaty a ureaplazmaty byla prokazována kultivačně [20].
Statistické vyhodnocení výsledků
Veškeré statistické výpočty byly provedeny ve statistickém programu Software SPSS 15.0 version (SPSS Inc, Chicago, IL, USA).
Získané výsledky a jejich rozbor
Celkový průměrný objem ejakulátů souboru byl 3,1 ml. Většina dalších průměrných hodnot, mimo ukazatele motility spermií, se pohybovala v konvenčních rozmezích. Průměrné hodnoty a jejich rozbor jsou uvedeny v tab. 1, ze které vyplývá významná variabilita výsledků dle hodnot SD. Významně nižší SD vykázaly hodnoty membránové integrity u konfrontovaných skupin ejakulátů. Vazebnou aktivitou lektinu Pisum sativum byla prokázána funkční integrita povrchové membrány akrozomu v celkovém průměru v 80,76 % spermií. Pokles těchto hodnot po 120 min. testu přežití byl pouze o 2,59 % nižší.
Tab. 1. Celkové průměrné hodnoty jednotlivých kritérií v letech 1970–2006. 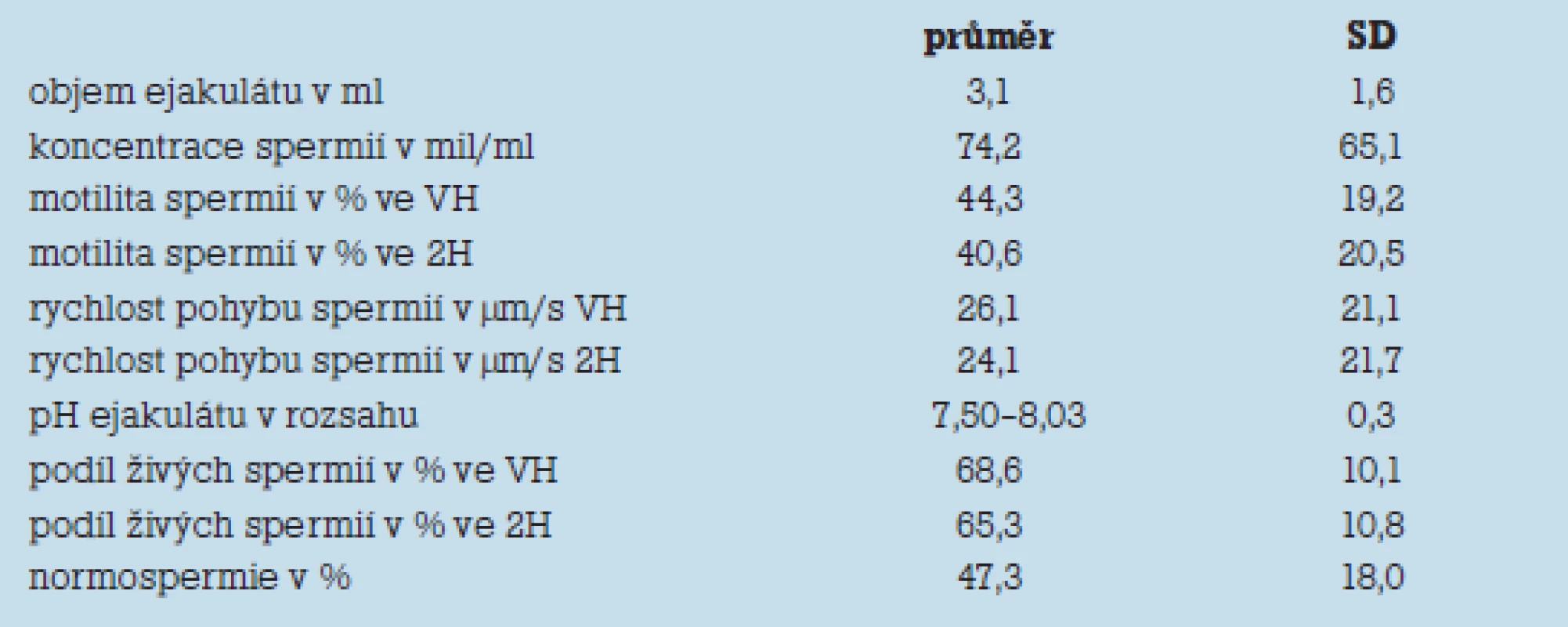
Průměrný podíl morfologicky intaktních spermií byl 47,29 %, ale průběh křivky znázorňující průměrné hodnoty v jednotlivých 3letých obdobích vykázal jasný trend sestupu, který dosáhl v posledním 3letém období až na 21,4 %.
Hodnoty dále uvedených kvalitativních ukazatelů v jednotlivých 3letých obdobích vykázaly sestupný trend v mezích rozsahu konvenčních limitů (graf 1). Koncentrace spermií vykázala v posledním deceniu výrazný pokles. Z průměrné hodnoty 77,6 mil/ml za devět 3letých období poklesla na 57,2 mil/ml. Rozdíl průměrů je statisticky vysoce významný (p < 0,01). Motilita spermií nedosáhla ani v 3letých průměrech požadované 50% hranice pohyblivých spermií, ale nevykázala ani snižující se charakter průběžné křivky. Hodnoty motility po 120 min testu přežití dokládaly sníženou rezistenci pohyblivosti spermií.
Graf 1. Hodnoty kvalitativních ukazatelů v jednotlivých 3letých obdobích. 
Výsledky porovnání získaných hodnot s úrovní hraničních ukazatelů jsou uvedeny v tab. 2.
Tab. 2. Procento ejakulátů, které prošly konvenčními limity. 
Přihlédneme-li k frekvenci nejčastěji se vyskytujících malformací spermií v ejakulátech mužů, pak jsou na prvém místě změny tvaru a struktury, které řadíme do teratoidních spermií. Tuto skupinu tvořilo 16,61 % z patologicky změněných spermií. Četností na druhém místě, ve 13,55 % byly nalezeny změny označované jako vakuolizace v oblasti akrozomu. Tento nález není možno jednoznačně zařadit do změn získaných, neboť jejich část může mít svůj původ ve strukturálním vývoji. Frekvence dalších abnormit je zřejmá z tab. 3.
Tab. 3. Nejčastější patologické změny na spermiích mužů. 
Test krátkodobého přežití ve sledovaném souboru doložil v kritériu pohyblivosti spermií, že 54,9 % ejakulátů vyšetřených testem přežití nevykázalo snížení funkční rezistence spermií, (připustíme-li 10% pokles z výchozí hodnoty u dobrých semen). U 45,1 % ejakulátů snížila se motilita po 120 minutách testu přežití o více než 10 %. Je možné konstatovat, že u tohoto podílu ejakulátů byla prokázaná snížená funkční rezistence spermií a to v návaznosti na velikost procenta poklesu motility. Vedle motility spermií i rychlosti pohybu spermií byl zřejmý výrazný pokles hodnot i u ostatních kritérií po testu přežití oproti ejakulátům s dobrou kvalitou. Porovnáním hodnot v jednotlivých kritériích ejakulátů se sníženou funkční rezistencí, je zřejmé, že kvalitativní ukazatele jsou již ve výchozích hodnotách na nižší úrovni, ale rozdíly, které dokládají jejich funkční úroveň, jsou přesvědčivé zejména v hodnotách získaných po 120 min testu přežití. Test krátkodobého přežití dovoluje predikci úrovně fertilizační schopnosti a možností in vitro manipulace (graf 2).
Graf 2. Srovnání hodnot v jednotlivých kritérích spermatoanalýzy u ejakulátů s dobrou a zhoršenou rezistencí. 
Z celého sledovaného souboru byly porovnány spermatoanalýzy 928 nekuřáků a 477 kuřáků. Výsledné porovnání ejakulátů těchto 2 skupin vyšetřených mužů dokládá negativní vliv kouření na jejich kvalitu. Byl zjištěn nejvýraznější rozdíl v koncentraci spermií v ejakulátech (86,02 mil/ml vs 39,85 mil/ml). Dále byly doloženy ve všech kritériích trendy statisticky významného zhoršení hodnot u jednotlivých ukazatelů ejakulátů kouřících pacientů. Rozdíly hodnot v jednotlivých kvalitativních kritériích ve výsledcích krátkodobého testu přežití dokládají sníženou rezistenci spermií v ejakulátech kuřáků (graf 3).
Graf 3. Srovnání spermatoanalýz u nekuřáků a kuřáků. 
V časovém období 2003–2006 byly výsledky sledovaného souboru komparovány se skupinou 113 brněnských vysokoškoláků. Porovnání výsledků výše rozvedeného souboru ejakulátů si vyžádalo vytvořit dílčí soubor odpovídající časovou sousledností. Tento soubor tvořený 411 spermatoanalýzami pacientů za období 2003–2006 vykázal oproti průměrným hodnotám celého souboru rozdíly v některých kritériích. Především obraz normomorfie spermií dosáhl v průměru 22,71 %, přičemž limitní hranici dosáhlo jen 42,7 % případů, což je o cca 5 % méně jak v průměrných hodnotách celého souboru. V grafu 4 jsou rozvedeny podíly ejakulátů odpovídající limitním hodnotám. Skupina brněnských vysokoškoláků měla statisticky lepší výsledky než komparovaná část sledovaného souboru. Tento rozdíl byl zřejmý i z hlediska analýzy integrity chromatinu ve spermiích stanovené metodou SCSA srovnávaných skupin v odpovídajícím časovém úseku. Brněnští vysokoškoláci měli průměrné hodnoty podílu spermií s poškozenou integritou chromatinu (DFI) 12,7 (SD 7,1) v porovnání s pacienty, kteří měli DFI 15,5 (SD 9,7). Tento rozdíl byl statisticky významný (p < 0,05). Rovněž parametr HDS, který vyjadřuje podíl buněk v ejakulátu s defektní kondenzací chromatinu, měly kontroly nižší než pacienti (12,8 ± 5,4 vs 15,3 ± 8,2; p < 0,05). Podíl ejakulátů, u kterých byla DFI větší než 27 %, byl u pacientů 12,1 % a u kontrol 1,8 %.
Graf 4. Srovnávací vyšetření dílčí části souboru 411 ejakulátů s ejakuláty 113 brněnských vysokoškoláků – procento ejakulátů, které prošly konvenčními limity. 
Součástí hodnocení kvality ejakulátů je z hlediska přenosu infekce vhodné se seznámit s případnými kontaminacemi mikroorganizmů negativně se uplatňujících v reprodukci. Kontaminace ejakulátů mykoplazmaty, ureaplazmaty a chlamydiemi byla sledována od roku 1995 a prokázána celkem ve 49 % z vyšetřených. Průkaz chlamydií přímou detekcí imunofluorescencí byl stanoven u 20,61 % vyšetřených ejakulátů. V tab. 4 je uvedena prevalence pozitivních nálezů kontaminace ejakulátů chlamydiemi v jednotlivých letech sledování. V letech 2005 a 2006 byl pro přímý průkaz chlamydií použit set na C. trachomatis. Mykoplazmata byla potvrzena kultivačně v 9,97 % a ureaplazmata ve 30,05 %. Tyto informace zdůrazňují nutnou pozornost na kvalitativní hodnocení ejakulátů v celém komplexu kritérií především tam, kde se ejakulát stává předmětem manipulace v rámci asistované reprodukce. Z 991 vyšetřených ejakulátů bylo 204 s přímým pozitivním nálezem. Srovnání spermatoanalýz pozitivních a negativních ejakulátů doložilo rozdíly v průměrných hodnotách jednotlivých kritérií. Ejakuláty kontaminované chlamydiemi vykázaly o 7 % nižší objem, o 8,3 % menší koncentraci spermií, o 7,8 % menší podíl motilních spermií, o 9,6 % nižší rychlost pohybu spermií a o 14,4 % nižší podíl normálně utvářených spermií. Rozdíly průměru normospermií 2 srovnávaných skupin byly statisticky vysoce významné (p < 0,01) u motility byly významné (p < 0,05).
Tab. 4. Frekvence chlamydiové kontaminace ejakulátů v letech 1995–2006. 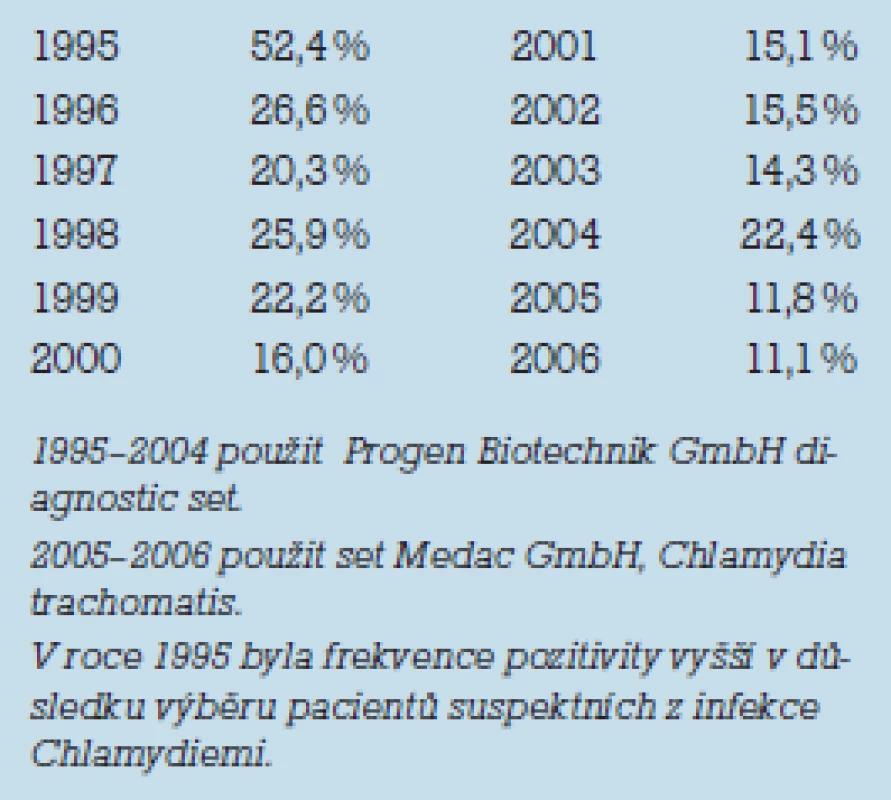
Diskuse
V roce 2002 byla publikována analýza materiálů z archivu Sexuologického ústavu za léta 1950–1984 [1]. V roce 2007 byla předložena studie, která se zabývá hodnocením mužského ejakulátu s cílenou otázkou dostatečnosti spermatoanalýz k predikci fertility [2]. Obě práce citují nálezy řady autorů, kteří řešili obdobnou tématiku. Průměrné hodnoty spermatoanalýz našeho souboru se rozcházejí s analýzou [1] v kritériu koncentrace spermií. Jejich průměrná hodnota byla pro koncentraci spermií 57,8 mil/ml (s rozptylem 32,9–72,3) bez tendence snižování. Ve studii z roku 2007 [2] naproti tomu, jsou uvedena sdělení o snižování koncentrace spermií v ejakulátech mužů. Průměrnou koncentraci spermií lze vypočítat z uvedené přehledné tabulky a činí 78,36 mil/ml.
Předkládáme náš soubor vyšetření ejakulátů jako kvalitativní analýzu semene mužů s anamnézou obtížné fertilizace páru. Homogenita tohoto souboru byla ovlivněna výběrem pacientů, kteří byli při diagnostice poruch fertility páru vyšetřeni, dříve než byla analyzována vlastní příčina. Vyhodnocení kvality ejakulátů po jejich získání ve výchozím čase vyšetření nemá dostatečnou vypovídací schopnost o funkci spermií, a proto byl zaveden test krátkodobého přežití spermií, který se ukázal jako přínosný pro predikci jejich funkční úrovně. Bylo vysloveno mnoho názorů na význam jednotlivých kritérií kvalitativního vyšetření ejakulátu. Morfologické vyšetření spermií někteří autoři považují za nejvýznamnější indikátor kvality ejakulátu [21]. Naproti tomu jiní dokládají význam stanovení motility spermií [22]. Je možné souhlasit s Grahamem et al [23], že dosud nebylo stanoveno jediné kritérium, jehož výsledky by poskytly predikci fertilizační potence ejakulátu a přiblížit se můžeme dosud jen vhodnou sestavou kritérií dokládajících funkci spermií. Stanovení funkční úrovně vyžaduje dynamický pohled, který poskytuje krátkodobý test přežití. Srovnáním získaných hodnot ve VH (výchozím čase vyšetření) a 2H (po 120 min) lze posoudit funkční rezistenci spermií. U kvalitních ejakulátů je zjišťován v tomto časovém odstupu nejvýše pokles o 10 % z hodnot výchozích. V základním souboru u 45,1 % ejakulátů se snížila motilita po 120 min testu přežití o více než 10 %. Jak bylo uvedeno, je možné konstatovat, že u tohoto podílu ejakulátů byla prokázána snížená funkční rezistence spermií, a to v návaznosti na velikost procenta poklesu motility. Užitý limit, 25 % spermií intaktních z hlediska jejich morfologického utváření, odpovídá průměrným limitům uvedeným ve studii z roku 2007 [2], v níž dle hodnocení spermií autory, kteří použili Tygerbergské metody, je průměrný údaj 13,2 % a dle autorů, kteří zvolili kritéria WHO z roku 1987, je 38,8 %. Se vzrůstajícím procentem patologických spermií se snižují vesměs hodnoty kvalitativních ukazatelů ejakulátu. U ejakulátů s procentem normálně utvářených spermií nižším než 25 % byl v průměru stanoven z celého souboru menší objem (3,09 ml), menší počet spermií v ml. (47,6 mil) a nižší motilita ve VH i 2H (43,1 %, 38,4 %).
Rozdíly v morfologické a funkční rezistenci spermií zřejmé z vyhodnocení testu krátkodobého přežití doložily větší rezistenci organelových struktur oproti plazmatické membráně. U 669 ejakulátů vyšetřených na integritu akrozomu vazbou lektinu Pisum sativum byl zjištěn pokles integrity plazmatické membrány za 120 min. testu přežití o 4,77 %, zatím co integrita akrozomu poklesla jen o 2,59 %. Shodný nález jsme potvrdili při studiu funkčních ukazatelů semene psů s prioritním aspektem na akrozomovou integritu [24].
Součástí analýzy základní skupiny ejakulátů bylo srovnání kvalitativních ukazatelů skupin kuřáků a nekuřáků. Ve shodě s názory [25] o negativních vlivech na gametogenní epitely a dalších autorů [26,27], kteří doložili pokles počtu spermií v ejakulátech kuřáků, jsme prokázali výrazný rozdíl koncentrace spermií i jejich množství v ejakulátech kouřících a nekouřících probandů. Rozdíly průměrných hodnot v dalších kritériích, zřejmé z grafického vyjádření, poukázaly na jasný trend vyšších hodnot u nekouřících mužů. Rozdíly průměrů jednotlivých ukazatelů byly vesměs statisticky významné (p < 0,01), kromě objemu ejakulátů (p < 0,05) a neprůkaznosti statistické významnosti rozdílů rychlosti pohybu ve VH.
Ani námi zjištěné rozdíly v kvalitativní úrovni ejakulátů kontaminovaných chlamydiemi nedokládají kauzalitu chlamydiové etiologie, která zůstává stále málo objasněnou otázkou. [28]. Pouze v ojedinělých případech se zdařilo prokázat spojitost mezi zhoršenou kvalitou spermatu a infekcí C. trachomatis. Obdobně [29] nebyly prokázány změny spermatu ve vztahu k IgA-protilátkám proti C. trachomatis, autoři upozorňují však na rizika pro partnerky. Byla však potvrzena přítomnost C. trachomatis v semeni mužů u neplodných párů [30].
Závěr
V průběhu 36 let (1970–2006) bylo vyšetřeno 5 095 ejakulátů od mužů zařazených do sledování příčin problémové fertilizace párů. Spermatoanalytická vyšetření doložila v průměrech jednotlivých kritérií hodnoty, které v převaze odpovídaly konvenčním normálům mimo kritérium motility spermií. Při porovnání s ukazateli danými WHO nedosáhlo potřebný objem 22,0 % ejakulátů, koncentraci spermií 21,2 % a motilitu spermií 46,6 % ejakulátů. Průměrný podíl morfologicky nezměněných spermií byl v posledních třech letech pouhých 21,4 %. Dříve klasický požadavek 60 % morfologicky intaktních spermií nesplnilo 68,9 % ejakulátů. V posledním deceniu poklesla významně koncentrace spermií. Požadovaných 25 % normálně utvářených spermií splnilo 86,3 %. Vyhodnocením ejakulátů testem přežití odpovídalo požadované funkční rezistenci spermií pouze 54,9 %. Z výsledků je zřejmá kvalitativní degradace ejakulátů mužů doložená především snižujícím se podílem morfologicky nezměněných spermií a koncentrací spermií. Významným dokladem o negativních vlivech kouření na funkci germinativního epitelu je snížení koncentrace spermií v ejakulátech kouřících probandů o 53,7 % oproti nekuřákům.
V časovém období 2003–2006 byly výsledky sledovaného souboru komparovány se skupinou 113 brněnských vysokoškoláků. Tato skupina měla statisticky lepší výsledky. Tento rozdíl byl zřejmý i z hlediska analýzy integrity chromatinu spermií stanovené metodou SCSA srovnávaných skupin v odpovídajícím časovém úseku.
Průkaz kontaminace ejakulátů chlamydiemi, mykoplazmaty a ureaplazmaty v celkové frekvenci 49 % z vyšetřených zdůrazňuje významnost těchto šetření.
Doručeno do redakce: 7. 4. 2008
Přijato po recenzi: 10. 4. 2008
prof. MUDr. Zdeněk Věžník, DrSc.
Výzkumný ústav veterinárního lékařství Brno
Práce byla vypracována za podpory Ministerstva zemědělství ČR v rámci vědeckého záměru č. 00 27 16 201 a projektu AVČR č. 1QS500390506
Zdroje
1. Zvěřina J, Urbánek V, Cirýn J. Spermiologické parametry českých mužů v letech 1950-1984. Sborník lékařský 2002; 103(1): 35–47.
2. Lewis SME. Is sperm evaluation useful in predicting human fertility? Reproduction 2007; 134(1): 31–40.
3. Carlsen E, Giwercman AJ, Keiding N et al. Decline in semen quality from 1930 to 1991. Ugeskr Laeger 1992; 155(33): 2530–2535.
4. Auger J, Kunstmann JM, Czyglik F et al. Decline in semen quality among fertile men in Paris during the past 20 years. N Engl J Med 1995; 332(5): 281–285.
5. Adamopoulos DA, Pappa A, Nicopoulou S et al. Seminal volume and total sperm number trends in men attending aubfertility vlinics in the greater Athens area during the period 1977–1993. Human Reprod 1996; 11(9): 1936–1941.
6. Irvine S, Cawood, E, Richardson D et al. Evidence of deteriorating semen quality in the United Kinhdom: birth cohort study in 557 men in Scotland over 11 years. Brit Med J 1996; 312(7029): 467–471.
7. Bostofte E, Serup J, Rebbe H. Has the fertility of Danish men declined through the years in terms of semen quality? Int J Fertility 1983; 28(2): 91–95.
8. Osser S, Liedholm P, Ranstam J. Depressed semen quality: a study over two decades. Arch Androl 1984; 12(1): 113–116.
9. MacLeod J, Wang Y. Male fertility potential in terms of semen quality. Fertil Steril 1979; 31(2): 103–116.
10. Bromwich P, Cohen J, Stewart I et al. Decline in sperm counts: an artefact of changed reference range of „normal“? Brit Med J 1994; 309(6946): 19–22.
11. Paulsen CA, Berman NG, Wang C. Data from men in greater Scattle area reveals no downward trend in semen quality: further evidence that deterioration quality is not geographically uniform. Fertil Steril 1996; 656(5): 1015–1020.
12. Hynie J, Trapl J, Čech J. Lidská plodnost a její poruchy. Praha: SZN 1964.
13. Věžník Z, Matoušková O, Švecová D et al. The use of the computer technique for evaluation of the strict morphological sperm analysis. Vet Med-Czech 2001; 46(2): 35–40.
14. Sirivaidyapong S, Cheng FP, Marks A et al. Effect of sperm diluents on the acrosome reaction in canine sperm. Theriogenology 2000; 53(3), 789–802.
15. MacLeod J. Human semen. Fertil Steril 1956; 7(4): 368–386.
16. MacLeod J, Gold R. The male factor in fertility and infertility. II. Spermatozoon counts in 1000 men of known fertility and in 1000 cases of infertile marriage. J Urol 1951; 66(3): 436–449.
17. WHO. Laboratory manual for the examination of human semen and sperm-cervical mucus interaction. Cambridge: Cambridge University Press 1999.
18. Evanson DP, Larson KL, Jost LK. Sperm chromatin structure assay: Its clinical use for detecting sperm DNA fragmentation in male infertility and comparisons with other techniques. J Androl 2002; 23(1): 25–43.
19. Rybář R, Faldíková L, Faldyna M et al. Bull and boar sperm DNA integrity evaluated by sperm chromatin structure assay in the Czech Republic. Vet Med-Czech 2004; 49 : 1–8.
20. Taylor-Robinson D. Genital mycoplasma infections. Clin Lab Med 1989; 9(3): 501–523.
21. Chia EE, Tay SK, Lim ST. What constitutes a normal seminal analysis? Semen parameters of 243 fertile men. Human Reproduction 1998; 13(12): 3394–3398.
22. Nallella KP, Sharma RK, Aziz N et al. Significance of sperm characteristics in the evaluation of male infertility. Fertil Steril 2006; 85(3): 629–634.
23. Graham EF, Schmehl MKL, Nelson DS. Problems with laboratory assay (Bull semen). In: Proc 8th Tech Conf AI Reprod 1982; 91–97.
24. Věžník Z, Švecová D, Zajícová A, Přinosilová P. Functional evaluation of dog ejaculates with a priority aspect of acrosome integrity. Vet Med-Czech 2003; 48 : 221–228.
25. Mattison DR. The effects of smoking on fertility from gametogenesis to implantation. Environ Res 1982; 28(2): 410–433.
26 Görnig VM, Schirren C. Effect of exogenous toxins on fertility. Fortschr Med 1996; 114(14): 169–171.
27. Dhawan K, Sharma A. Prevention of chronic alcohol and nicotine-induced azospermia, sterility and decreased libido, by a novel tri-substituted benzoflavone moiety from Passiflora incarnata Linneaus in healthy male rats. Life Sci 2002; 71(26): 3059–3069.
28. Bollmann R, Engel S, Petzold R. Chlamydia trachomatis in andrologic patients – direct and indirect detection. Infection 2001; 29(3): 113–118.
29. Penna Videaú S, Cermeňo Vivas J, Salazar N. IgA Antibodies to Chlamydia trachomatis and seminal parameters in asymptomatic infertile males. Arch Androl 2001, 46(3): 189–195.
30. Gdoura R, Daoudi F, Bouzid F et al. Detection of Chlamydia trachomatis in semen and urethral specimen from male members of infertile couples in Tunisia. Eur J Contracept Reprod Health Care 2001; 6(1): 14–20.
Štítky
Detská gynekológia Gynekológia a pôrodníctvo Reprodukčná medicína
Článok vyšiel v časopisePraktická gynekologie
Najčítanejšie tento týždeň
2008 Číslo 2- I „pouhé“ doporučení znamená velkou pomoc. Nasměrujte své pacienty pod křídla Dobrých andělů
- Ne každé mimoděložní těhotenství musí končit salpingektomií
- Gynekologické potíže pomáhá účinně zvládat benzydamin
- Mýty a fakta ohledně doporučení v těhotenství
-
Všetky články tohto čísla
- Prevence Rh (D) aloimunizace u Rh (D) negativních žen
- Izoenzýmy alkalickej fosfatázy v diagnostike intrahepatálnej cholestázy gravidných
- Nadváha a reprodukční funkce ženy
- Vliv nadváhy a obezity na riziko ukončení porodu císařským řezem
- Aktuální kurz Nadváha a reprodukční dysfunkce: od 1. 6. do 30. 8. 2008
- Program postgraduálního a celoživotního vzdělávání v gynekologii a porodnictví na rok 2008
- Úvodní slovo
-
Autorská soutěž praktické gynekologie
O nejlepší článek v roce 2008 - Edukační kazuistika
- Edukační kazuistika
- Trendy kvalitativních ukazatelů ejakulátů mužů v posledních 36 letech
- Syndrom feto-fetální transfuze
- Obecný náhled na problematiku deprese po porodu z hlediska gynekologicko‑porodnického
- Idiopatická trombocytopenická purpura v těhotenství
- Pacientské organizace v českém, slovenském, evropském i světovém kontextu, jejich status a úloha
- Praktická gynekologie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Syndrom feto-fetální transfuze
- Vliv nadváhy a obezity na riziko ukončení porodu císařským řezem
- Prevence Rh (D) aloimunizace u Rh (D) negativních žen
- Idiopatická trombocytopenická purpura v těhotenství
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



