-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Prevencia artériovej trombózy (artériotromboprofylaxia) v klinickej praxi
Prevention of arterial thrombosis (arteriothromboprophylaxis) in clinical practice
Anti-platelet therapy with acetylsalicylic acid (aspirin) has provided pivotal advances in the prevention and treatment of obliterating (coronary; cerebral, extremities, renal, genital, ocular and other peripheral) arterial cardio-vascular diseases. Currently available anti-platelet drugs have some limitations which may be overcome by improved dosage regimes, the use of a combination of agents affecting different platelet functions and, in particular, by the new anti-platelet drugs (new arterial antithrombotics) with distinct pharmacodynamic properties offering new advantages, including quicker onset of action, greater potency, and reversibility of effects.
Key words:
arterial vascular system, arterial thrombosis, arteriothromboprophylaxis, classical antiplatelet drugs, new arterial antithrombotics.
Autoři: P. Gavornik
Působiště autorů: Vedúci lekár: doc. MUDr. Peter Gavorník, PhD., mim. prof. ; Prednosta: prof. MUDr. Andrej Dukát, CSc., FESC. ; Prvé angiologické pracovisko (PAP) ; II. interná klinika LFUK – FNsP, Bratislava
Vyšlo v časopise: Prakt. Lék. 2009; 89(7): 395-398
Kategorie: Terapie
Souhrn
Antitrombocytová liečba kyselinou acetylsalicylovou (aspirínom) viedla k zásadným pokrokom v prevencii a liečbe obliterujúcich (koronárnych; cerebrálnych, končatinových, obličkových, genitálnych, očných a iných periférnych) artériových chorôb obehového systému. V súčasnosti dostupné antitrombocytové lieky však majú určité limitácie, ktoré by mohlo prekonať zlepšenie dávkovacích režimov, použitie kombinácií liekov s pôsobením na rôzne funkcie trombocytov a predovšetkým nové antitrombocytové lieky (nové artériové antitrombotiká) so zreteľnými farmakodynamickými účinkami, ktoré ponúkajú výhody rýchlejšieho nástupu, silnejšieho účinku, prípadne reverzibilného pôsobenia na trombocyty.
Kľúčové slová:
Artériový cievny systém, artériová trombóza, artériotromboprofylaxia, klasické antitrombocytové lieky, nové artériové antitrombotiká.Úvod
Trombóza je intravitálne zrážanie krvi v cievach (intravaskulárna trombóza) alebo v srdci (intrakardiálna trombóza).
Angiotrombóza, ktorá vzniká v artériách sa nazýva artériová trombóza, pri uvoľnení trombu a jeho pohybe do periférnejších, distálnejších častí tepnového systému sa hovorí o artériovej tromboembólii (ATE); artériovej tromboembolickej chorobe (ATECH).
Angiotrombóza, ktorá vzniká v malých cievach sa nazýva presnejšie mikrovaskulárna trombóza, mikroangiopatická trombóza (1); patria k hlavným príčinám vysokej vaskulárnej morbidity a mortality – angiopandémia tretieho milénia (7).
Na rozdiel od vénovej trombózy (5) sa v etiopatogenéze artériovej tromboembólie zúčastňujú predovšetkým trombocyty a dysfunkcia endotelu (6, 7). Treba zdôrazniť, že dysfunkcia endotelu a aktivácia trombocytov majú ústredný význam aj pri vzniku a progresii všetkých stenotizujúcich (obliterujúcich) artériových chorôb, vrátane/nielen aterosklerózy (obr. 1).
Obr. 1. Dysfunkcia endotelu a jej význam v patogenéze artériovej trombózy a iných cievnych chorôb a orgánových ischemických chorôb (Gavorník P., 2002) 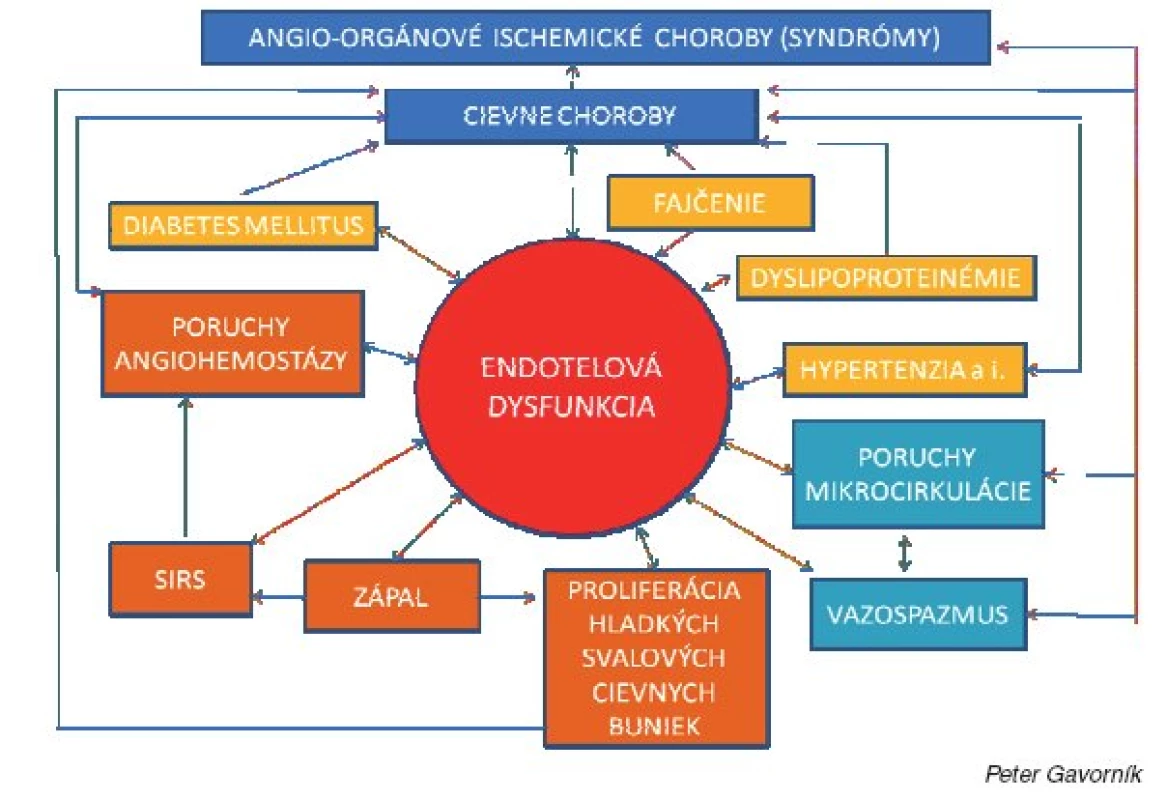
Artériová trombóza a vazospazmus (vazokonstrikcia) sú dva hlavné dynamické faktory akútnej instabilnej artériovej stenózy (obštrukcie) a príslušných orgánových akútnych instabilných ischemických syndrómov (7). Z toho vyplýva, že antitrombocytové lieky (predtým nazývané aj ako antiagreganciá) by mali mať nielen antitrombogénne, ale aj angioprotektívne (vaskuloprotektívne) účinky.
Udržiavanie trombocytov v neaktívnom (pokojovom) stave v cirkulujúcej krvi je jednou z mnohých funkcií endotelu (endotelových buniek ciev), ktoré produkujú antiagregačne pôsobiaci prostacyklín (PGI1) a oxid dusnatý (NO) a na svojom povrchu exprimujú ADP-ázu, ktorá štiepi ADP na AMP. Pri porušení integrity cievneho endotelu adherujú trombocyty na kolagén obnaženého subendotelového tkaniva prostredníctvom adhezívneho proteínu – von Willebrandovho faktora (vWF), ktorý sa viaže na špecifický membránový glykoproteín Ib-IX (GPIb-IX) trombocytu a sám má receptor pre kolagén.
Okrem kolagénu aktivujú trombocyty ďalšie agonisty:
Trombín sa viaže na receptory aktivované proteázami (Protease Activated Receptors) PAR1 a PAR4; ADPna špecifické receptory pre ADP: P2X1, P2Y1 a P2Y12. Táto väzba prostredníctvom párových G proteínov spúšťa proces intracelulárnych signálov, vedúcich k viacerým na seba nadväzujúcim procesom:
Aktivácia membránovej fosfolipázy A2 a uvoľnenie kyseliny arachidónovej (AA), ktorá za účasti dvoch enzýmov – cyklooxygenázy (COX1) a tromboxán-syntetázy (TS) – konvertuje na tromboxán A2 (TXA2), látku, ktorá má vazokonstriktorický, proagregačný a mitogénny účinok;
- zvýšenie koncentrácie vnútrobunkového Ca2+;
- aktivácia myozínkinázy;
- uvoľnenie obsahu trombocytových granúl;
- zmena tvaru trombocytov a konformačné zmeny glykoproteínu IIbIIIa (GPIIbIIIa) s aktiváciou väzobných miest pre fibrinogén a vWF (4).
Molekulovým základom agregácie trombocytov je premostenie GPIIbIIIa receptorov susedných trombocytov fibrinogénom (13). Agregáciu amplifikuje väzba endogénneho ADP uvoľneného z delta granúl na receptory P2X1, P2Y1 a P2Y12 a väzba v trombocytoch generovaného TXA2 na tromboxán-prostaglandínový receptor trombocytovej membrány (TP receptor).
Kolagén a trombín majú priamy efekt na uvoľnenie granúl, TXA2 a zvýšená koncentrácia intracelulárneho Ca2+ zvyšujú priamo expozíciu GPIIbIIIa. Naopak intracelulárny cAMP, ktorý vzniká z ADP za účasti adenylátcyklázy (AC), pôsobí antiagregačne (3, 13, 15). Za patologických okolností môže aktivovať trombocyty celý rad rizikových vaskulárnych faktorov, buď priamo, alebo väčšinou prostredníctvom endotelovej dysfunkcie (pozri obrázok 1).
Pod názvom dysfunkcia endotelu sa rozumie akákoľvek kvantitatívna a/alebo kvalitatívna zmena jednej funkcie (selektívna, parciálna endotelová dysfunkcia), alebo viacerých funkcií (kombinovaná endotelová dysfunkcia), alebo dokonca všetkých funkcií endotelu (globálna endotelová dysfunkcia).Vzájomné interakcie sú mimoriadne zložité aj z hľadiska etiológie endotelovej dysfunkcie (vrodená, primárna a sekundárna endotelová dysfunkcia) (6, 7).
Poznanie angiohemostázy je základným predpokladom pre racionálne používanie antitrombocytových liekov pri chorobách artériového cievneho systému (1, 7, 18). Na rutinné monitorovanie účinnosti antitrombocytových liekov nie je dostatočne spoľahlivý a vhodný žiaden z dostupných laboratórnych testov a žiadna štúdia doteraz nepotvrdila význam testovania funkcie trombocytov pre adjustáciu dávok. Preto sa monitorovanie antitrombocytovej liečby neodporúča (1, 4). O to významnejší je adekvátny internisticko-angiologický manažment (7).
Klasické antitrombocytové lieky (klasické artériové antitrombotiká)
Podľa mechanizmov účinku sa klasické antitrombocytové lieky, používané v prevencii artériovej trombózy, obvykle delia na 4 skupiny (tabuľka 1):
Tab. 1. Klasické artériové antitrombotiká (klasické antitrombocytové lieky) 
Inhibítory cyklooxygenázysú lieky, ktorí inhibujú enzým cyklooxygenázu (COX1) a tým tvorbu tromboxanu A2 (TXA2). Acetylsalicylová kyselina (ASK) (Aspirin®; Acylpyrin®; Anopyrin®) je najpoužívanejším antitrombocytovým liekom v klinickej medicíne. Účinok ASK je ireverzibilný a kompletný, už pri pomerne malej dávke (30 mg) zasiahne celú populáciu cirkulujúcich trombocytov a účinok trvá počas celého ich života (7–10 dní). Pri dlhotrvajúcej liečbe je účinná dávka 75–160 (325) mg denne. Pri tejto dávke nie je ovplyvnená cyklooxygenéza (COX2) v monocytoch a makrofágoch, nedochádza k potlačeniu tvorby prostacyklínu v endotelových bunkách, navyše pri vyšších dávkach stúpa aj riziko nežiaducich účinkov, predovšetkým gastrointestinálnych erózií a krvácania.
Veľký počet štúdií potvrdil asi 25% redukciu relatívneho rizika vaskulárneho úmrtia, čo viedlo k zavedeniu ASK ako štandardného lieku pri primárnej i sekundárnej prevencii artériových stenotizujúcich (obliterujúcich) chorôb a orgánových ischemických chorôb (syndrómov) (1, 7, 18) (pozri obr. 1).
Dávno diskutovaným problémom je aspirínová rezistencia, fenomén klinickej neúčinnosti (zlyhania ASK v prevencii artériovej trombózy) a/alebo fenomén laboratórnej neúčinnosti ASK (neschopnosť laboratórne dokázať inhibíciu trombocytových funkcií). Vyskytuje sa v rozmedzí 5–45 %, etiopatogenéza je multifaktoriálna. Okrem menšieho podielu farmakokinetických a farmakodynamických príčin sa všeobecne zdôrazňuje faktor nonkompliancie (11). V skutočnosti sa za fenoménom zlyhania akejkoľvek vaskulárnej prevencie skrýva s veľkou pravdepodobnosťou komplexný problém endotelovej dysfunkcie, ktorú zatiaľ štandardne ani kvantitatívne, ani kvalitatívne v klinickej praxi neurčujeme (pozri obr. 1).
Medzi lieky, ktoré reverzibilne inhibujú cyklooxygenázu (COX1), a tým aj tvorbu tromboxanu TX2 (pri ukončení liečby sa obnovuje funkcia trombocytov do 24 hodín) patrí indobufen(Ibustrin® tbl., inj.)a sulfinpyrazón(Anturan®), ktorý má naviac aj urikozurický efekt (7, 19).
Blokátory ADP receptorov; antagonisty receptorov P2Y12 pre ADP (tienopyridíny).
Tienopyridinové deriváty selektívne inhibujú trombocytový ADP receptor P2Y12, kľúčový pre signálnu aktiváciu, adhéziu a agregáciu trombocytov. Patrí sem tiklopidín napr. Ticlid®, Ticlopidin®, Ipaton® atd. 250 mg tbl; a jeho 6-krát účinnejší novší následník klopidogrel (Plavix®)75 mg tbl., zároveň s menším rizikom nežiaducich účinkov, najmä neutropénie a trombotickej trombocytopenickej purpury (TTP).
Inhibícia trombocytov závisí od dávky, pričom účinné potlačenie funkcií sa dosiahne po 2–3 dňoch užívania 500 mg tiklopidínu alebo 75 mg klopidogrelu. Blokáda je ireverzibilná, nie je ovplyvniteľná trombocytovým koncentrátom, funkcia sa upravuje 5–7 dní po vynechaní klopidogrelu. Postupy pre použitie klopidogrelu sa neustále prehodnocujú a inovujú (1, 8, 18), keďže ostatné štúdie prinášajú nové výsledky i prekvapenia pri duálnej antitrombocytovej liečbe (kombinácia kyselina acetylsalicylová a klopidogrel).
Klopidogrelová rezistencia sa opisuje u 10–33 % pacientov. Príčinou „slabej odpovede“ na klopidogrel môže byť okrem nedostatočnej dávky, nedostatočnej absorpcie, nonkompliancie, variabilnej transformácie lieku na aktívny metabolit (závislej od aktivity cytochrómu P-450-3A4) aj multifaktoriálna patogenéza artériovej endotelovej dysfunkcie a artériovej tromboembólie.
Antagonisty receptorov GPIIbIIIa; blokátory trombocytových fibrinogénových receptorov
sú treťou skupinou klasických antitrombocytových liekov (tzv. skutočné antiagreganciá), ktorej vývoj bol inšpirovaný Glanzmanovou trombasténiou, pri ktorej tento receptor chýba (3, 13). V súčasnosti sa používajú tri lieky na parenterálne intravénové použitie. Abciximab (ReoPro®) je Fab fragment monoklonálnych myších protilátok proti humánnemu glykoproteínu IIbIIIa. Eptifibatid (Integrilin®) je cyklický heptapeptid, obsahujúci sekvenciu Lys-Gly-Asp. Tirofiban (Aggrastat®) je nepeptidický tyrozínový derivát s nízkou molekulovou hmotnosťou, ktorého štruktúra napodobňuje sekvenciu Arg-Gly-Asp na molekule fibrinogénu, ktorá zodpovedá za jeho väzbu na receptor GPIIbIIIa (1, 18). Spolu s nárazovou liečbou klopidogrelom majú svoje miesto v neivazívnej liečbe akútnych cievnych trombotických príhod, najmä v koronárnej oblasti cirkulácie u vysokorizikových osôb (1). K hlavným nežiaducim účinkom patrí krvácanie a trombocytopénia.
Inhibítory fosfodiesterázy a akcelerátory zvyšovania cAMP v trombocytoch blokádou konverzie cAMP na neaktívny AMP
sú štvrtou skupinou klasických artériových antitrombotík. Dipyridamol(Persantin®; Curantyl®; Dipyridamol®) nemá samotne podávaný lepšie výsledky ako ASK a klopidogrel (1, 18). Kombinovaný liek dipyridamol 200mg v kombinácii s 25 mg acetylsalicylovej kyseliny (Aggrenox®) sa uprednosťuje pri sekundárnej prevencii náhlych cievnych mozgových ischemických príhod (1, 18)
Cilostazol (Pletal®) je chinolínový derivát, inhibujúci fosfodiesterázu a pôsobiaci ako vazodilatátor, má aj účinok na plazmatické lipidy (znižuje triacylglyceroly a zvyšuje HDL cholesterol). Je schválený americkým FDA už od r. 1999 pre liečbu končatinovej artériovej choroby.
Porovnávacia štúdia cilostazolu a pentofylínu, ktoré sú v USA schválené na liečbu ischemickej choroby končatín, preukázala vyššiu účinnosť cilostazolu. Okrem Veľkej Británii, nie je v Európe cilostazol registrovaný.
Trifusal (Disgren®)má napriek štruktúrnej i funkčnej podobnosti s acetylsalicylovou kyselinou, vrátane ireverzibilnej blokády cyklooxygenázy (preferenčne COX-2), viacero odlišností. Jeho hlavný metabolit – kyselina hydroxytrifluormetylbenzoová (HTB) inhibuje fosfodiesterázu a zvyšuje obsah cAMP v trombocytoch (1, 18).
Slabšie antitrombocytové antitrombotické účinky majú aj niektoré vazoaktívne lieky, napríklad naftidrofuryl (Enelbin retard®), ktorý blokuje serotonínové receptory typu 5-HT2; molsidomín (Corvaton®) zvyšuje cGMP v trombocytoch, obdobne ako niektoré vazodilatačné prostanoidy – alprostadil (Alprostan®; Prostavasin®), iloprost (Ilomedin®; Ventavis®), treprostinil (Remodulin®) a iné (1, 7, 13, 18).
Nové antitrombocytové lieky (nové artériové antitrombotiká)
Vývoj nových protidoštičkových liekov (nových artériových antitrombotík) dnes smeruje ku komplexnejšiemu potlačeniu funkcií trombocytov (1, 3, 13, 15). Podľa mechanizmu účinku sa rozdeľujú do minimálne šiestich skupín (tab. 2).
Tab. 2. Nové artériové antitrombotiká (nové antitrombocytové lieky) 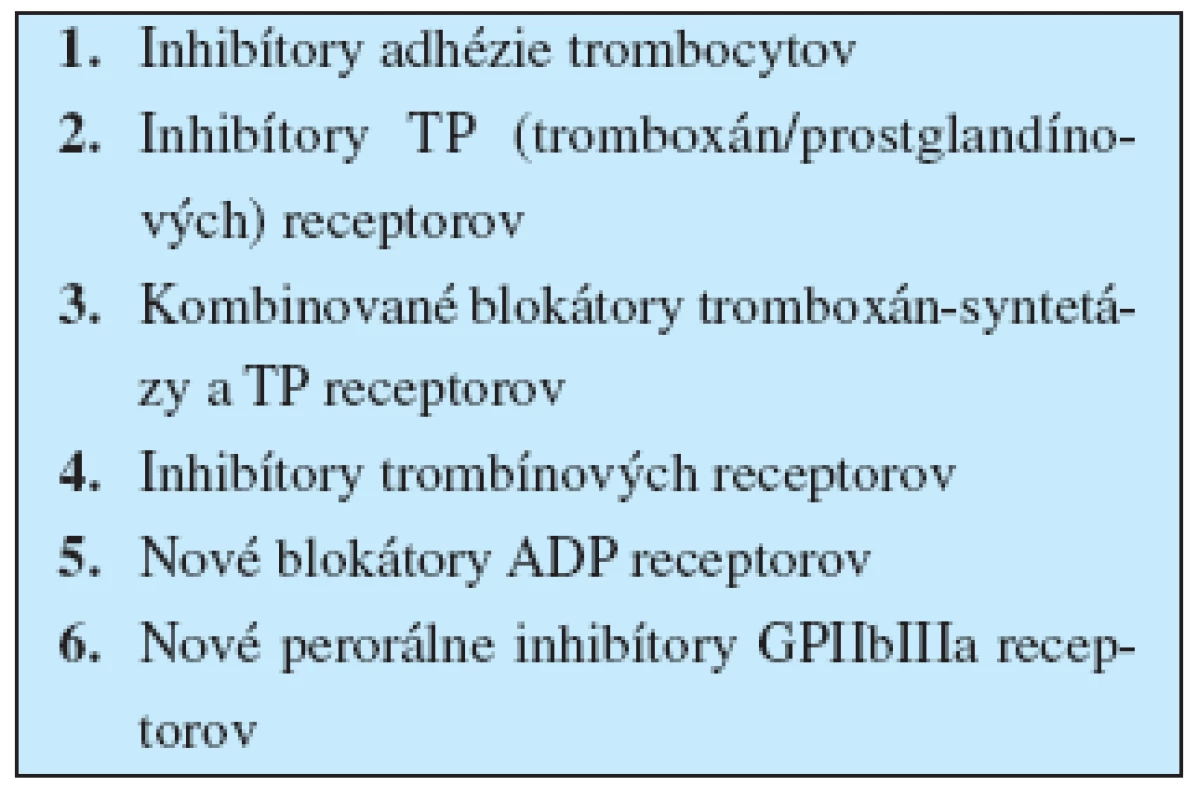
Inhibítory adhézie trombocytov sa zatiaľ u ľudí neskúšali. Mohli by sa uplatniť monoklonálne protilátky proti GP1b/IX, proti GPVI a proti vWF (2).
Inhibítory TP receptorov (tromboxán A2/prostaglandín H2).
Klinické skúšanie vapiprostu sa zastavilo pre neúčinnosť v prevencii artériovej restenózy, novší terutroban (S-18886) je derivát 2-aminotetralínu s prolongovaným účinkom, ktorý v predklinických skúškach ukázal trojaký (antitrombotický, vazodilatačný a antisklerotický) účinok. V súčasnosti prebieha už III. fáza klinického skúšania v sekundárnej prevencii artériovej trombózy (17).
Kombinované inhibítory tromboxán-syntetázy a TP receptorov.
Takúto kombinovanú inhibíciu spôsobujú dva prípravky.
Terbogrel je orálne účinná látka, ktorej klinické skúšanie bolo zastavené v II. fáze pre nežiaduce účinky (bolesti v dolných končatinách).
Ridogrel je aminooxypentanová kyselina, používaná aj v liečbe zápalových črevných chorôb. V ostatných odporúčaniach nie je spomínaný (1).
Inhibítory trombínových (PAR-1, PAR-4) receptorov.
Okrem inhibície „proteázami aktivovaných receptorov“ a následnej inhibície agregácie trombocytov, potláčajú aj uvoľnenie a expresiu zápalových mediátorov, čím blokujú účasť zápalu na aterogenéze (12). Dve látky sú na perorálne použitie (TRA SCH 530348; E-5555), jedna na parenterálne podanie (RWJ-58259).
Nové inhibítory ADP receptorov P2Y12.
Snáď najviac v súčasnosti sledovaná skupina. Cangrelor (AR-C69931MX)je analóg ATP. Je to selektívny priamy a reverzibilný inhibítor P2Y12 receptora na intravénovú aplikáciu s rýchlym nástupom účinku a biologickým polčasom 3–5 minút. Účinok trvá asi 30 minút, čo môže byť výhodou pri perkutánnych koronárnych intervenciách, vyžadujúcich urgentný chirurgický výkon (10).
Prasugrel (Efient®)60 mg tbl, je ostatný tienopyridínový derivát, účinnejší než klopidogrel (9, 14), ktorý je určený zatiaľ na sekundárnu prevenciu akútnych trombotických príhod u pacientov, ktorí podstúpili perkutánnu koronárnu intervenciu (PKI) pre akútny koronárny syndróm.
Súhlas Európskej liekovej agentúry (EMEA) vzišiel 18. 12. 2008, v SR je registrovaný od 23. 2. 2009 (9).
Cyclo-Pentyl-Triazolo-Pyrimidín, CPTP (AZD6140) je prvé reverzibilné perorálne artériové antitrombotikum, ktoré pôsobí na rozdiel od ireverzibilných tienopyridínov priamo (bez metabolickej aktivácie cytochrómom P-450) a jeho biologický polčas je 12 hodín (10).
PRT060128 je jediný perorálny aj intravénový reverzibilný antagonista P2Y12 receptora na sekundárnu prevenciu akútnych trombotických príhod (10).
Nové perorálne inhibítory GPIIbIIIa receptorov.
Na rozdiel od vysokoúčinných intravénových antagonistov GPIIbIIIa, štúdie s perorálnymi prípravkami (xemilofiban, orbofiban, sibrafiban, lotrafiban), ktoré zahŕňali asi 40 000 pacientov, neukázali vyššiu účinnosť oproti ASK, ani v kombinácii s ASK nemali vyššiu účinnosť ako placebo. Celkovo sa pozoroval aj vyšší výskyt krvácania (2, 13, 15, 16).
Záver
V súčasnosti dostupné antitrombocytové lieky (artériové antitrombotiká) sú účinné v primárnej i sekundárnej artériovej tromboprofylaxii chorôb nielen koronárnych artérií, ale aj cerebrálnych, končatinových, renálnych, abdominálnych, genitálnych, okulárnych a iných periférnych artérií a príslušných orgánových ischemických chorôb. Napriek tomu majú určité limitácie, dané najmä rizikom krvácania a fenoménom rezistencie s recidívami artériovej tromboembólie a akútnych ischemických príhod. Ak nové artériové antitrombotiká zlepšia účinnosť, bezpečnosť a pohodlné dávkovanie, mohlo by to viesť k zmenám súčasných postupov pri artériovej tromboprofylaxii.
V blízkej budúcnosti však žiadnu radikálnejšiu zmenu, zdá sa, nemožno očakávať. Hlavným koordinátorom komplexného manažmentu cievnych chorôb periférnej cirkulácie musí byť internista-angiológ. Racionálna angioprotektívna liečba by mala byť čo najúčinnejšie endotelnormofunkčná, antitrombogénna, antilipidogénna, antiproliferatívna a mala by eliminovať všetky individuálne existujúce vaskulárne rizikové faktory.
Práca je venovaná 90. výročiu vzniku Lekárskej fakulty Univerzity Komenského a 35. výročiu vzniku Prvého angiologického pracoviska (PAP) v Slovenskej republike
doc. MUDr. Peter Gavorník, Ph.D.,
mim. prof.
II. interná klinika LFUK – FNsP v Bratislave
Prvé angiologické pracovisko (PAP)
Mickiewiczova 13
813 69 Bratislava
E-mail: gavornik@faneba.sk
Zdroje
1. Antithrombotic and thrombolytic therapy: American College of Chest Physicians (ACCP) evidence-based clinical practice guidelines (8th edition). Chest 2008, 133, (6 Suppl), 67S-968S.
2. Bates, S.M., Weitz, J.I. New antitrombotic drugs. In: Coman RW, Marder VJ, Clowes AW (Eds). Hemostasis and Thrombosis. Basic principles of clinical practice. 5th ed. Philadelphia: Lippincott Williams and Wilkins 2006, p. 1763-1783.
3. Bátorová, A. Protidoštičkové lieky – súčasnosť a nové perpektívy. Kardiol. prax. 2008, 6 (2), s. 79-86
4. Gachet, C., Aleil, B. Testing antiplatelet therapy. Eur. Heart J. 2008; 10 (Suppl), p. 28-34.
5. Gavorník, P. Prevencia vénovej trombózy (flebotromboprofylaxia) v klinickej praxi. Prakt. lék. 2009, 89: v tisku.
6. Gavorník, P. Vaskulárna endotelová dysfunkcia – etiopatogenéza, základné diagnostické metódy a liečebné možnosti. Gen. angiol. 2002; 2(2), s. 59-66.
7. Gavorník, P. Všeobecná angiológia. Angiologická propedeutika. Cievne choroby. 2. vyd. Univerzita Komenského – Vydavateľstvo UK. Bratislava: 2001. 268. ISBN 80-223-1608-3.
8. Hricák, V. Aktualizované odporúčania pre používanie klopidogrelu u pacientov s akútnym koronárnym syndrómom, stabilnou angínou pektoris a pri sekundárnej prevencii aterotrombotických príhod. Cardiol. 2009, 18 (2), s. 87-90.
9. Hudec, R. Prasugrel (Efient). Interná med. 2009, 9 (Suppl 1), S44-S45.
10. Husted, S. New developments in oral antiplatelet therapy. Eur. Heart J, 2007, 9 (Suppl), D20-D27.
11. Kriška, M. Rajec, J. Aspirínová dilema. Interná med. 2008, 8 (6), s. 361-364.
12. Leger, A.J., Covic, L., Kuliopulos, A. Protease-actived receptors in cardiovascular diseases. Circulation 2006, 114, p. 1070-1077.
13. Michelson, A.D. (ed). Platelets. 2nd ed. San Diego: Elsevier/Academic Press, 2007.
14. Morrow, D.A., Wiviott, S.D., White, H.D. et al. Effect of the novel thienopyridine prasugrel compared with clopidogrel on spontaneous and procedural myocardial infarction in the trial to assess improvement in therapeutic outcomes by optimizing platelet inhibition with prasugrel-thrombolysis in myocardial infarction: An application of the classification system from the universal definition of myocardial infarction. Circulation 2009, 119 (21), p. 2758-2764.
15. Pecka, M., Malý, J. Metabolické a aktivačné děje v krevních deštičkách a možnosti jejich inhibice. Vnitř. Lék. 2009, 55 (3), s. 263-266.
16. Remková, A. Aktuálne otázky antidoštičkovej liečby kyselinou acetylsalicylovou v primárnej a sekundárnej prevencii cievnych ochorení u diabetikov. Interná med. 2007, 7 (1), p. 36-39.
17. Sorbera, L.A., Serradell, N., Bolós, J. et al. Terutroban sodium. Drugs Fut. 2006, 31, p. 867.
18. The seventh American College of Chest Physicians (ACCP) conference on antithrombotic and thrombolytic therapy. From evidence to application. Chest 2004, 126 (3 Suppl), 1S-696S.
19. Uhrinová, A., Pišková, T. Klinický význam a liečba hyperurikémie pri cievnych chorobách a cievnych poruchách. Prakt. flebol. 2007, 16 (2), s. 45-48.
Štítky
Praktické lekárstvo pre deti a dorast Praktické lekárstvo pre dospelých
Článok vyšiel v časopisePraktický lékař
Najčítanejšie tento týždeň
2009 Číslo 7- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
- Srovnání analgetické účinnosti metamizolu s ibuprofenem po extrakci třetí stoličky
- Vareniklin jako pomocník v léčbě nikotinismu i u psychiatrických pacientů
-
Všetky články tohto čísla
- Změny v postgraduálním vzdělávání posudkových lékařů
- Pochybení a omyly v lékařské praxi
- Nastaly nějaké změny v epidemiologii a terapii chronické hepatitidy B?
- Přehled vybraných vzdělávacích akcí pořádaných IPVZ v druhé polovině roku 2009 Úvodní slovo ředitele Institutu
- Jak se hlásit na vzdělávací akce IPVZ
- Postgraduální vzdělávání
- Vliv časné nutriční podpory a fyzioterapie během akutního onemocnění u geriatrických pacientů
- Ocenění prof. MUDr. Zdeňku Mařatkovi, DrSc.
- Názory praktických lékařů na činnost lékařské posudkové služby
- Usnadnění práce lékaře při použití formalizovaných českých hypertenzních doporučení
- Léčba závislosti na kanabinoidech
- Regionální migrující osteoporóza – diferenciálně diagnostický problém
- Prevencia artériovej trombózy (artériotromboprofylaxia) v klinickej praxi
- Miniportréty slavných českých lékařů Profesor fyziologie MUDr. Jaroslav Mělka
- Zaokrouhlíme to, vážený
- Nejvyšší ocenění ČLS JEP profesoru Jiřímu Tichému
- Dosavadní nositelé Purkyňovy ceny
- Ani berlička, ani bič
- Krevní testy na internetu
- Rotavirus – nebezpečí, které trvá po celý rok
- Přehled akcí v Lékařském domě
- Masarykův onkologický ústav získal 70 mil. Kč z Evropských fondů
- Jubilea
- Praktický lékař
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Regionální migrující osteoporóza – diferenciálně diagnostický problém
- Pochybení a omyly v lékařské praxi
- Léčba závislosti na kanabinoidech
- Prevencia artériovej trombózy (artériotromboprofylaxia) v klinickej praxi
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



