-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Echokardiografická diagnostika perikardiálního výpotku a srdeční tamponády
Autoři: Syrovátka Petr 1; Říha Hynek 1,2; Matloch Zdeněk 1; Rzyman Robert 1; Kotulák Tomáš 1,2
Působiště autorů: Klinika anesteziologie a resuscitace, Kardiocentrum IKEM, Praha 1; Klinika anesteziologie, resuscitace a intenzivní medicíny, 1. LF UK, Praha 2
Vyšlo v časopise: Anest. intenziv. Med., 26, 2015, č. 2, s. 99-104
Kategorie: Postgraduální vzdělávání - Echodidaktika
ÚVOD
Perikard (osrdečník) představuje obal srdečního svalu; skládá se ze dvou listů (lamina visceralis neboli epikard a lamina parietalis neboli perikard v užším slova smyslu) a jeho bazální část je přirostlá k bránici. Serózní tekutina v perikardiální dutině (normálně 15–50 ml), která zajišťuje skluznost obou listů v průběhu srdečního cyklu (lubrikace), je vytvářena mezoteliálními buňkami viscerálního listu a odváděna lymfatickými cévami. Hlavním účelem perikardu je ochrana srdečního svalu, snižování odporu během pohybů srdce a bariérová funkce (především proti přestupu infekce z plic).
Patologické stavy, které vedou k hromadění tekutiny v perikardu, zahrnují celou řadu onemocnění. Typické interní diagnózy představují malignity (plicní nádory, mezoteliom perikardu, perikarditida způsobená radioterapií), autoimunitní onemocnění (revmatoidní artritida, lupus erythematodes), infekce (tuberkulóza, HIV a další virové infekce), urémie a myxedém; chirurgické stavy zastoupené kardiochirurgickými výkony, perkutánními koronárními intervencemi, penetrujícími traumaty hrudníku a disekcí vzestupné hrudní aorty (retrográdní extenze s krvácením do perikardu).
Důležitým faktorem ovlivňujícím vztah mezi objemem tekutiny v perikardiálním vaku a tlakem, který tekutina vyvíjí na srdeční oddíly, je rychlost jejího hromadění. Při pomalém nárůstu objemu tekutiny se tlak v perikardiálním vaku zvyšuje pomalu. To umožňuje pozvolnou distenzi perikardu a nahromadění relativně velkého množství tekutiny u chronických výpotků (v extrémních případech až 2 l). Naopak při akutním vzestupu objemu perikardiální tekutiny může již 150 ml vést k rozvoji srdeční tamponády, např. při poranění.
Srdeční tamponáda je definována jako stav, kdy daný objem tekutiny vede k nárůstu tlaku v perikardiálním prostoru s negativním ovlivněním funkce srdečního svalu, tedy plnění a vyprazdňování srdečních oddílů, což nakonec způsobí pokles srdečního výdeje s orgánovou hypoperfuzí a následným rozvojem multiorgánového selhání.
ULTRAZVUKOVÝ OBRAZ PERIKARDIÁLNÍHO VÝPOTKU
Nejpřínosnější metodou pro diagnostiku perikardiálního výpotku je echokardiografické vyšetření. Kolekce tekutiny v perikardu může být difuzní nebo lokalizovaná v závislosti na přítomnosti fibrózních adhezí, krevních koagul nebo nádorových hmot. K detekci perikardiálního výpotku je důležité využít všech dosažitelných projekcí (parasternálních, apikálních, subxifoidálních – obr. 1–10). Echokardiograficky se perikardiální výpotek projeví echolucentním (tmavým) signálem v prostoru mezi parietálním a viscerálním listem perikardu. Na první pohled ho může imitovat epikardiální tuk, který je charakteristický slabě echogenním (světlejším) signálem (1). Malé perikardiální výpotky (< 100–200 ml se separací perikardiálního prostoru do 5–10 mm) jsou převážně lokalizované za zadní stěnou levé komory (LK). Středně velké výpotky (200–500 ml, separace 10–20 mm) expandují více laterálně a apikálně okolo komor. Velké pleurální výpotky (> 500 ml, separace > 20 mm) jsou distribuované kolem celého srdce. Rozsáhlé chronické výpotky bývají často spojeny s antero-posteriorním pohybem srdce s rotací v horizontální ose tzv. obraz swingujícího srdce [2].
Obr. 1. PLAX – parasternální projekce na dlouhou osu – odlišení pleurálního a perikardiálního výpotku PV – perikardiální výpotek, PK – pravá komora, LK – levá komora, Ao – aorta, LS – levá síň, PL – pleurální výpotek 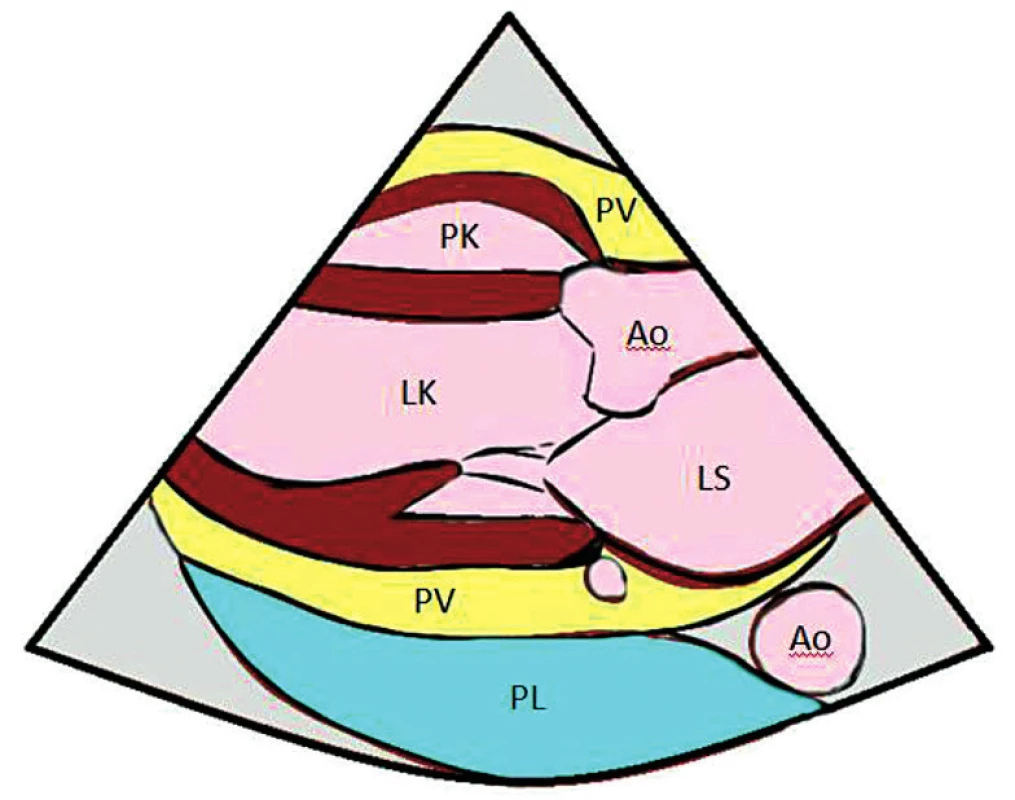
Obr. 2. Echo PLAX – měření separace perikardu výpotkem 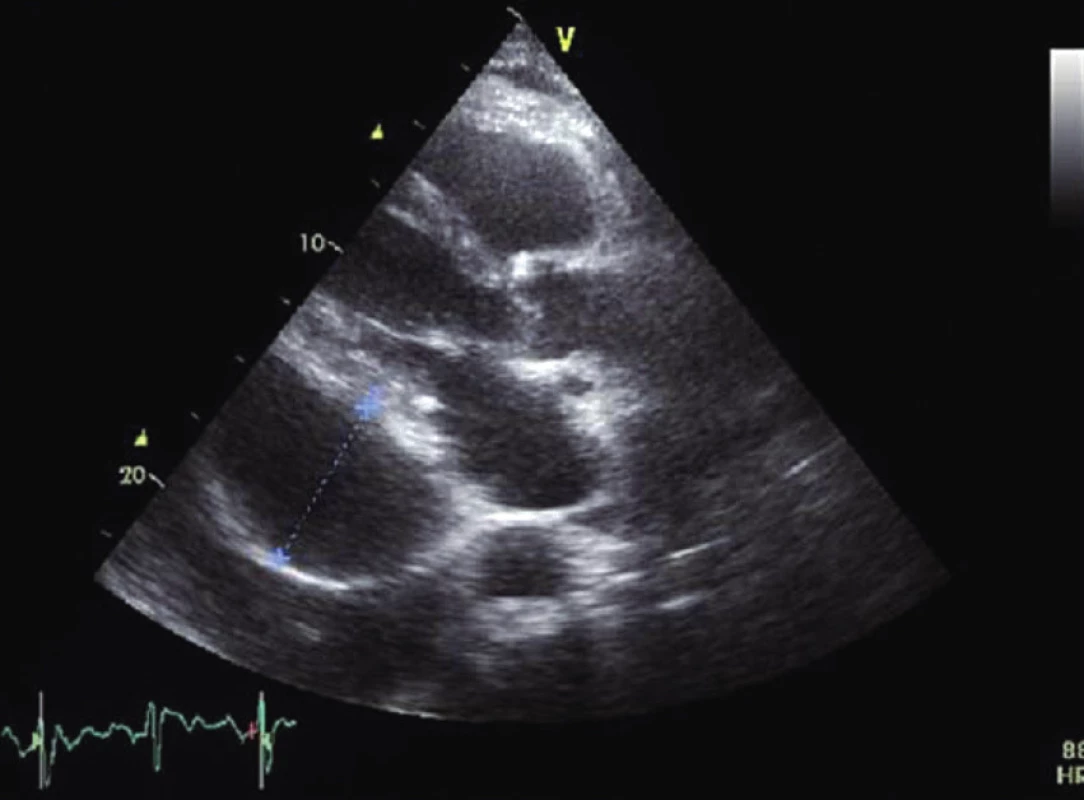
Obr. 3. PSAX – parasternální projekce na krátkou osu – kolaps PK 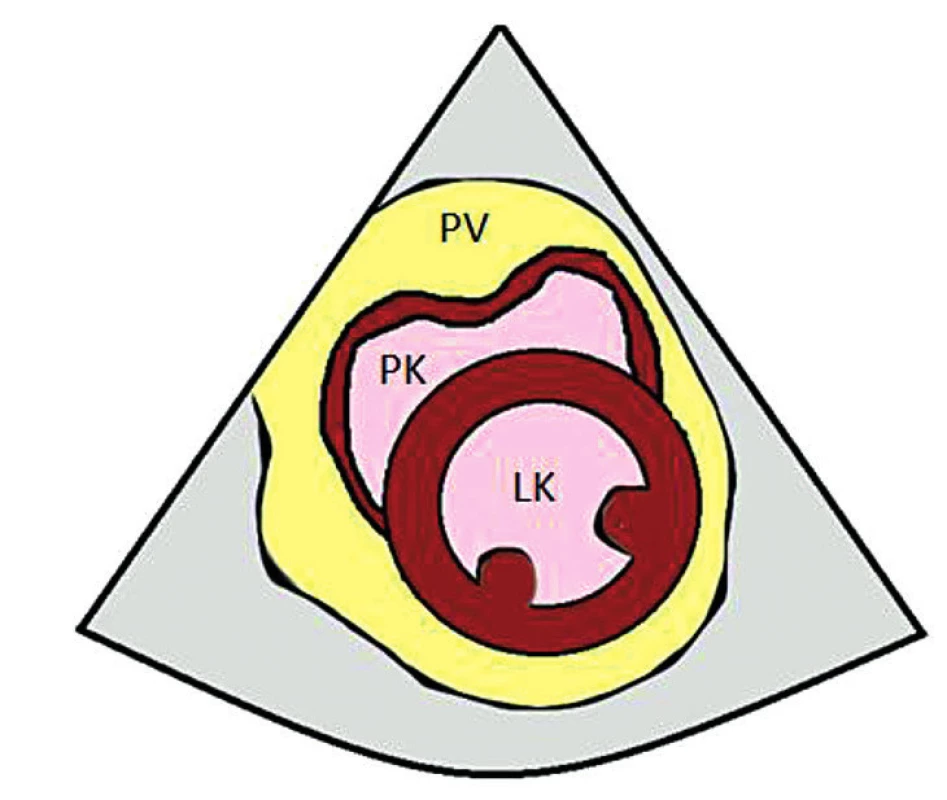
Obr. 4. Echo PSAX – výpotek na spodní stěně LK i PK 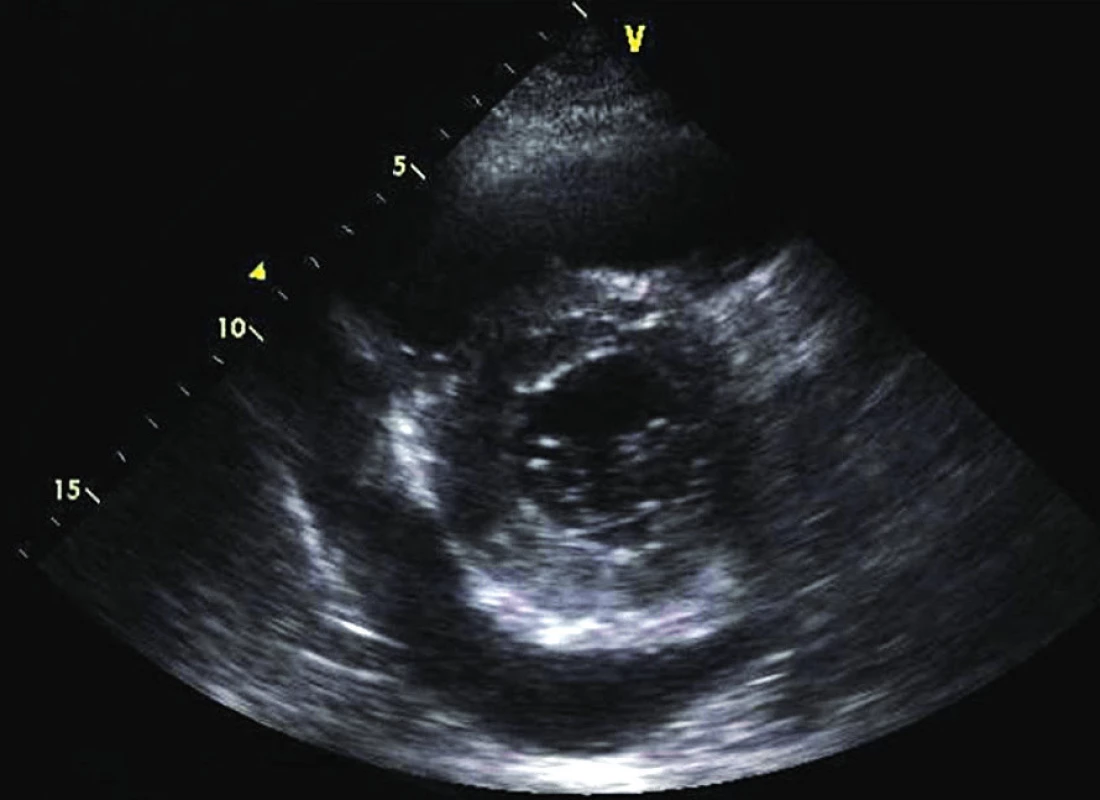
Při déletrvající perikarditidě nebo u maligních výpotků mohou být přítomna fibrinová vlákna na epikardu či uvnitř výpotku. V případě purulentní perikarditidy můžeme ve výpotku pozorovat difuzní tečkování. Pro hemoperikard je charakteristický spontánní echokontrast („granulovaný vzhled“). Krev se postupně organizuje do koagul, která mají více denzní charakter, to pak může působit problémy v odlišení od extraperikardiálních tkání (obr. 9). V takovém případě je přínosné doplnění jícnového echokardiografického vyšetření, které má lepší rozlišení a lépe zobrazí např. koagula lokalizovaná okolo srdečních síní. K orientaci a odlišení perikardiálního a levostranného pleurálního výpotku nám poslouží obraz descendentní aorty v PLAX projekci, kde pleurální výpotek zasahuje posterolaterálně za descendentní aortu, avšak perikardiální výpotek vybíhá mezi levou síň a aortu (sinus obliquus) – obr. 1.
ECHOKARDIOGRAFICKÁ DIAGNOSTIKA SRDEČNÍ TAMPONÁDY
Echokardiografické známky hemodynamické významnosti perikardiálního výpotku je nutné vždy posuzovat v klinickém kontextu. Patří mezi ně [3, 4]:
- Systolický kolaps pravé síně > 30% srdečního cyklu (obr. 5–9).
- Diastolický kolaps pravé komory (obr. 3, 7, 8).
- Méně často vyjádřený kolaps levé síně nebo levé komory např. při regionální tamponádě po kardiochirurgické operaci.
- Nekolabující dilatovaná dolní dutá žíla v inspiriu při spontánní ventilaci (obr. 10).
- Vystupňované respirační variace průtoků na mitrálním a trikuspidálním ústí (obr. 13).
- Vyklenování mezikomorového septa směrem do levé komory v inspiriu.
Obr. 5. Apikální čtyřdutinová projekce (A4C) s kolapsem pravé síně 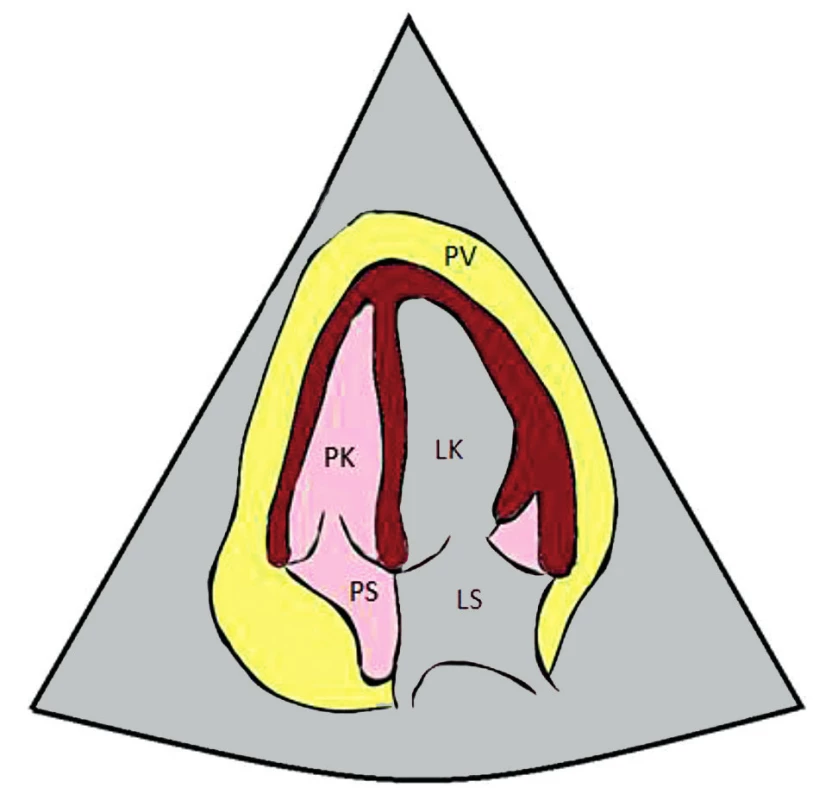
Obr. 6. Echo A4C – kolaps pravé síně 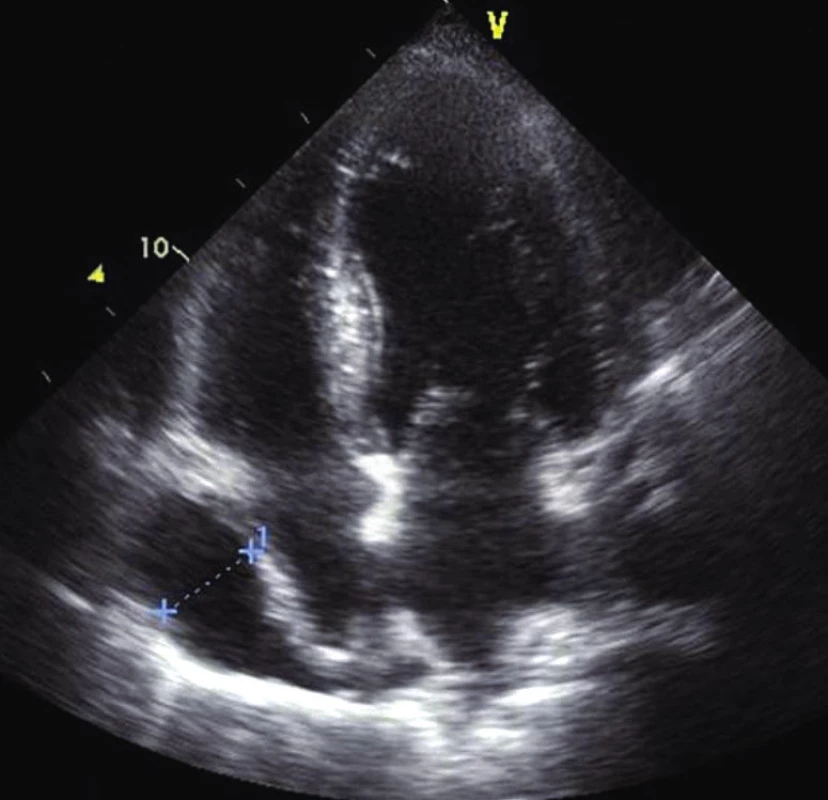
Obr. 7. Subxifoidální projekce, kolaps pravé síně a pravé komory JT – jaterní parenchym, PV – perikardiální výpotek, PK – pravá komora, PS – pravá síň, LK – levá komora, LS – levá síň 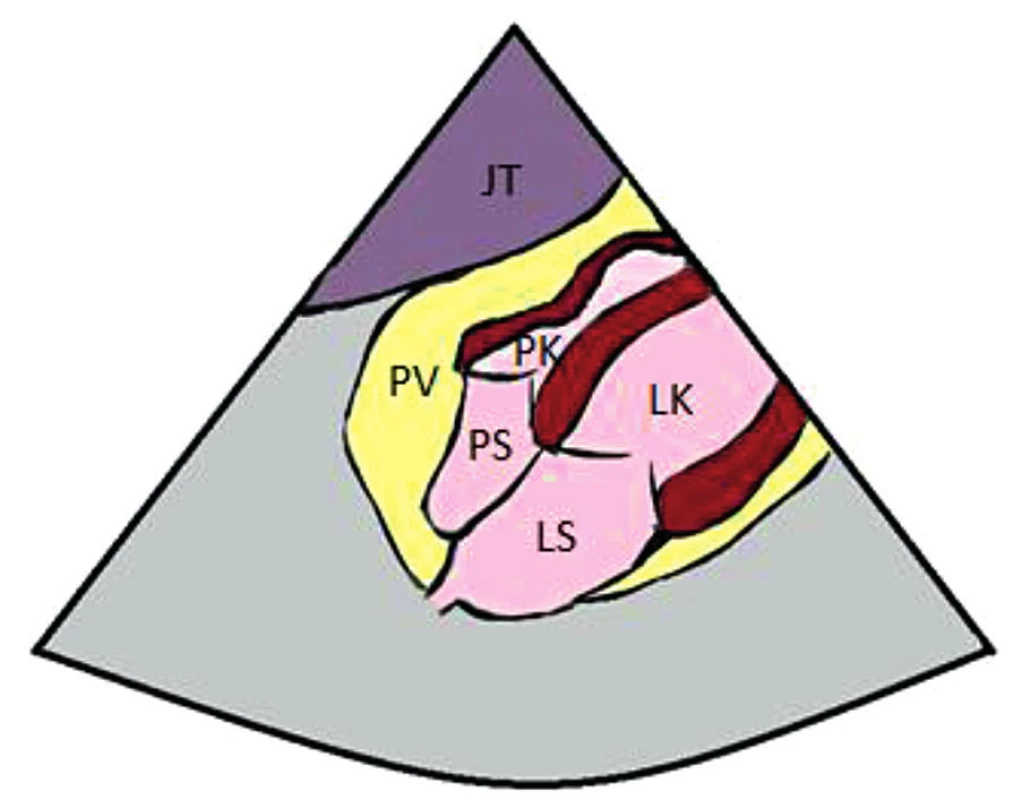
Obr. 8. Subxifoidální projekce, útlak pravé síně a pravé komory výpotkem 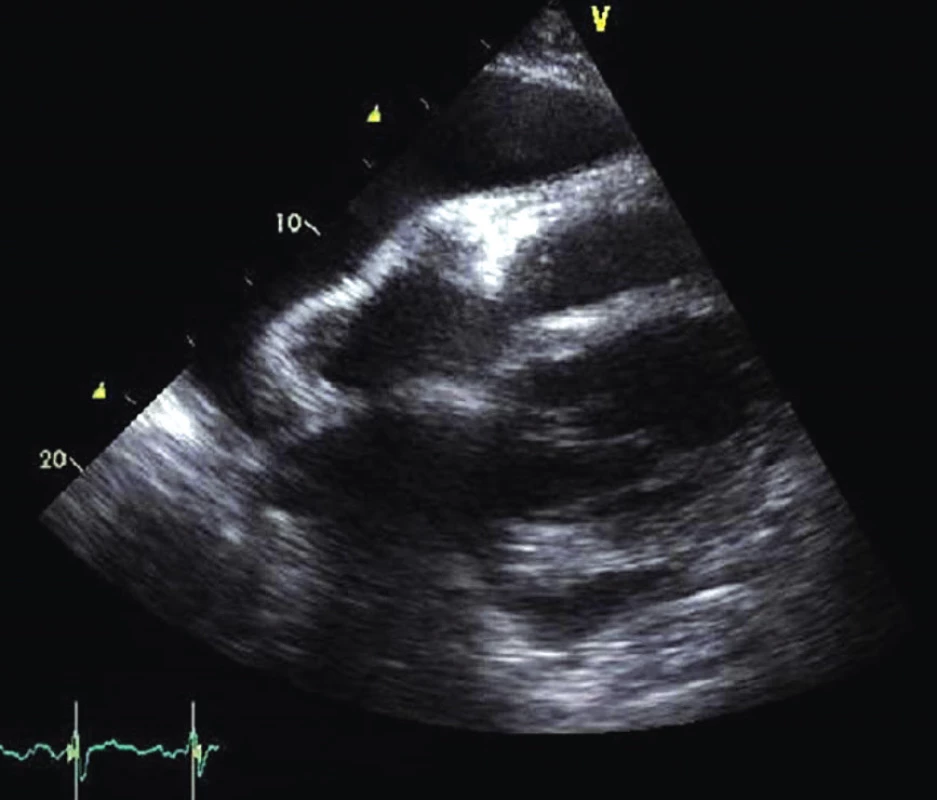
Obr. 9. Organizovaný hematom okolo pravé síně s jejím útlakem (projekce A4C) 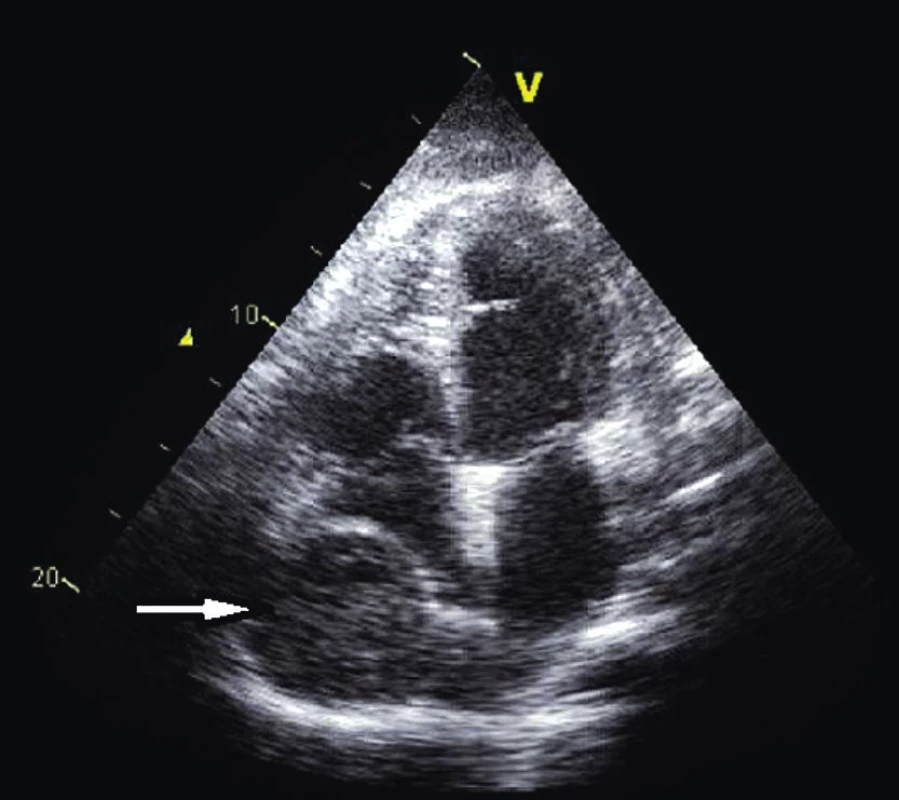
Obr. 10. Zobrazení ústí dolní duté žíly do pravé síně ze subxifoidea 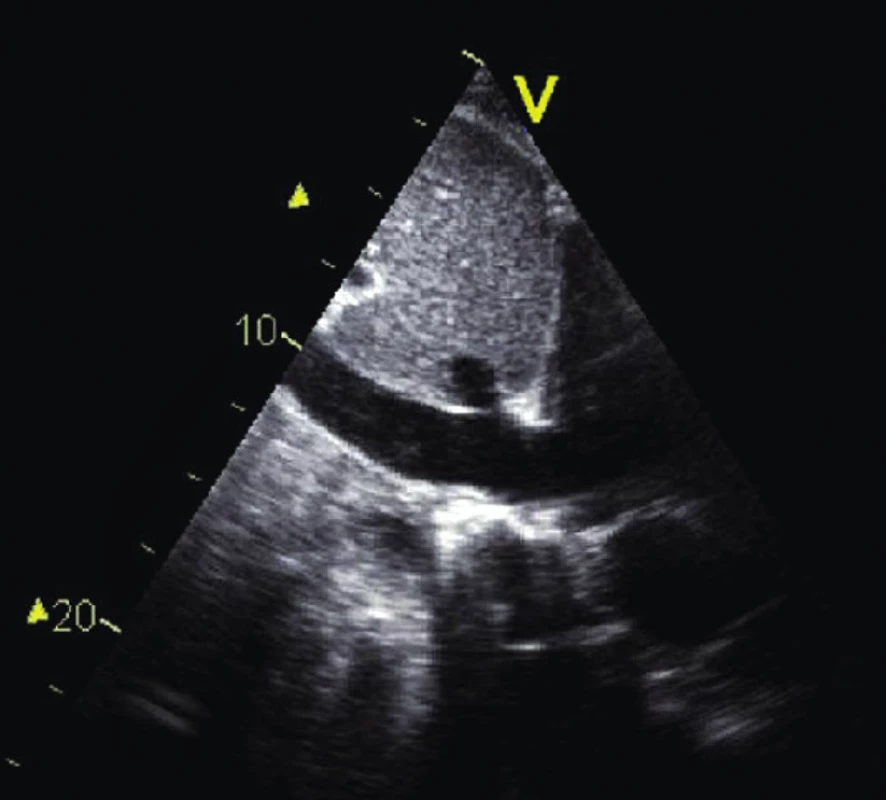
Obr. 11. Významné respirační kolísání transmitrálního průtoku (pulzní dopplerovské vyšetření) 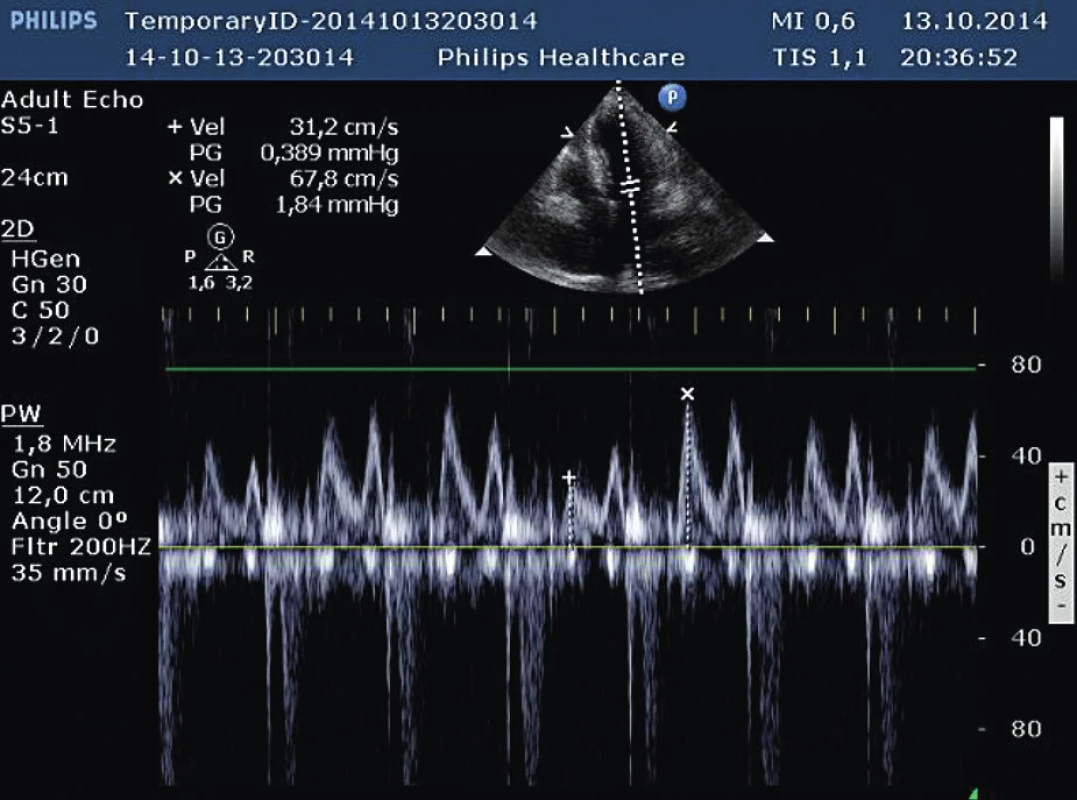
Obr. 12. Významné respirační kolísání transtrikuspidálního průtoku (pulzní dopplerovské vyšetření) 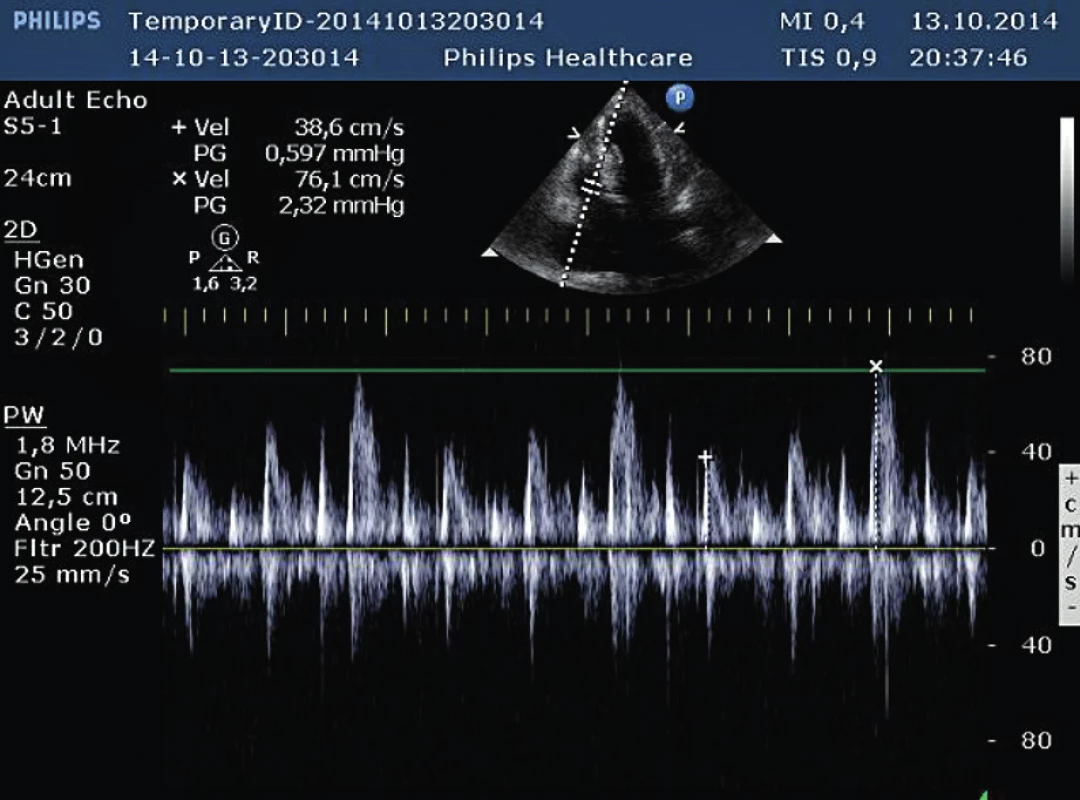
Obr. 13. Významné respirační kolísání průtoků na atrioventrikulárních ústích při spontánní ventilaci 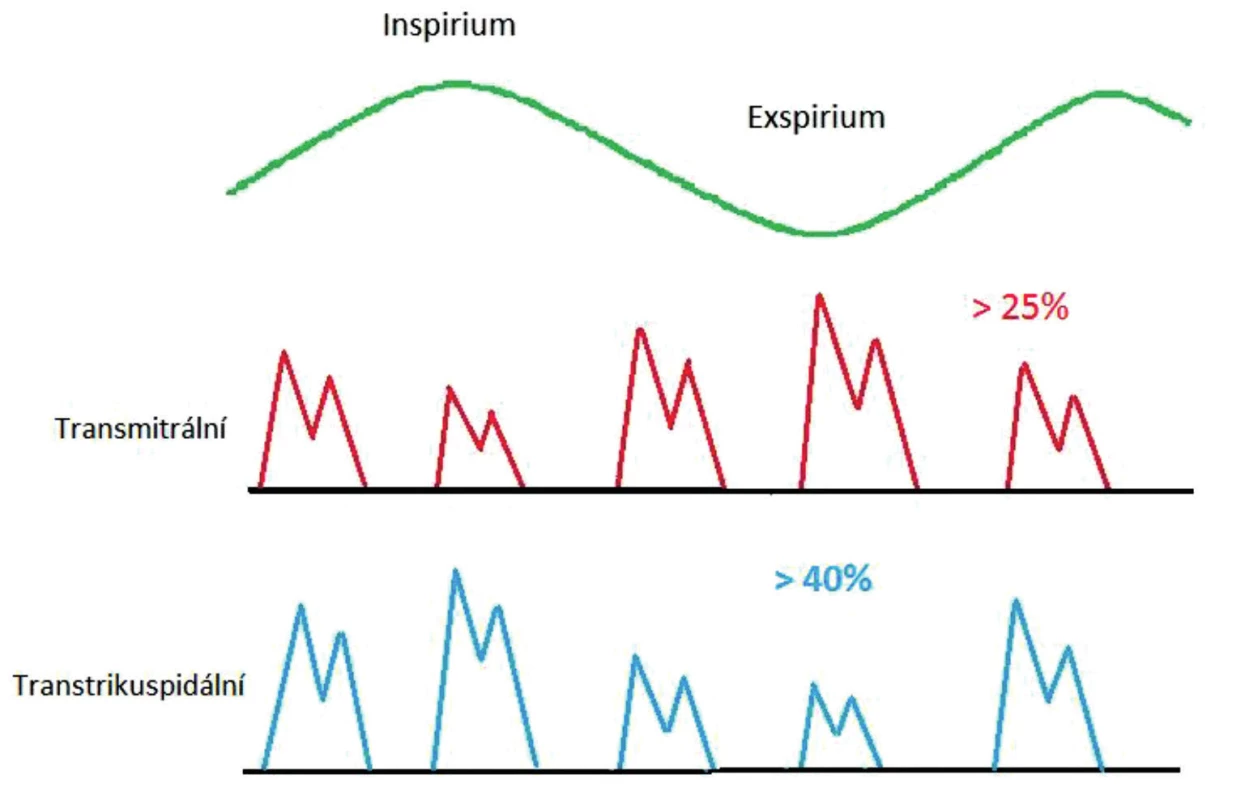
Diagnostika regionální tamponády, omezené na určitý srdeční oddíl, může být obtížná, protože často nejsou vyjádřeny typické hemodynamické a echokardiografické známky srdeční tamponády. Často tento typ tamponády nacházíme u kardiochirurgických pacientů. Může imitovat srdeční selhání se sníženým srdečním výdejem s jednostrannou elevací plnících tlaků. Velmi přínosná je v těchto případech jícnová echokardiografie, protože výpotek, resp. koagula, nemusí být dobře zobrazitelná z transtorakálního vyšetření (přítomnost sternotomie, umělé plicní ventilace, nepolohovatelnost, sterilní obvazy, drény apod.) [5]. Při komunikaci perikardiálního prostoru s prostředím obsahujícím vzduch může dojít k nahromadění vzduchu pod tlakem s rozvojem srdeční tamponády při pneumoperikardu. Diagnóza je zřejmá po provedení rentgenového snímku hrudníku, protože pro transthorakální echokardiografické vyšetření a kvalitní zobrazení srdce představuje přítomnost vzduchu v perikardu překážku [6].
INTERAKCE SRDCE-PLÍCE A PULSUS PARADOXUS
Pulsus paradoxus označuje pokles systolického tlaku o více než 10 mmHg (nebo 10%) během inspiria. Mechanismus paradoxního pulzu spočívá v kombinaci diastolické komorové interakce s poruchou diastolického plnění [6]. Skutečným plnícím tlakem je myokardiální transmurální tlak, tzn. rozdíl intrakardiálního a intraperikardiálního tlaku. Nárůst intraperikardiálního tlaku výpotkem snižuje transmurální tlak nejprve pro pravostranné a později pro všechny srdeční oddíly. Při spontánním dýchání během inspiria dochází k poklesu pleurálního tlaku, zvyšuje se systémový žilní návrat, plnění a objem pravé komory. Současně je snížen žilní návrat do levostranných srdečních oddílů, což vede k poklesu tepového objemu levé komory i snížení systémového arteriálního tlaku. Zvýšenou náplní pravé komory se v inspiriu mezikomorové septum vyklenuje směrem do levé komory a tím dále zhoršuje její plnění. Tato ventrikulární interdependence je u srdeční tamponády vystupňována, protože při zvyšující se náplni pravé komory narůstá i intraperikardiální tlak, který komprimuje celé srdce [5]. V nádechu navíc klesá tlak v plicních žilách a to přispívá k dalšímu snížení tlaku proudění krve do levé komory („pulmonary vascular pooling“). Opačné změny se odehrávají během exspiria (vyklenutí mezikomorového septa doprava a zvýšení žilního návratu z plicních žil). Při spontánním nádechu se transtrikuspidální rychlosti fyziologicky zvyšují o 20 % a naopak transmitrální rychlosti klesají přibližně o 10%. K opačným změnám vede připojení pacienta k umělé plicní ventilaci pozitivním přetlakem, která v inspiriu snižuje dotížení (afterload) levé komory a současně snižuje žilní návrat a plnění pravé komory [8]. Mechanická ventilace pozitivním přetlakem tak vede v přítomnosti srdeční tamponády k dalšímu poklesu srdečního výdeje – snížení systémového žilního návratu a zvýšení nitrohrudního tlaku [9].
Echokardiografie umožňuje velmi dobře demonstrovat vliv perikardiálního výpotku na hemodynamiku. Při spontánní ventilaci pozorujeme během nádechu pokles průtoků na mitrálním a aortálním ústí s recipročním zvýšením průtoků na trikuspidálním a plicnicovém ústí. Proporcionálně je pokles průtoků na mitrálním (aortálním) ústí menší v porovnání se vzestupem rychlostí průtoků na trikuspidální (pulmonální) chlopni. Vzhledem k srdeční kompresi jsou celkově průtoky (resp. objemy) snížené [6]. Echokardiograficky svědčí pro hemodynamicky významný perikardiální výpotek u spontánně ventilujícího pacienta respirační kolísání průtoků na mitrálním ústí > 25% a na trikuspidálním ústí > 40% (obr. 11 až 13). Naproti tomu při umělé plicní ventilaci pozitivním přetlakem u nemocného s perikardiálním výpotkem vede vzestup nitrohrudního tlaku k poklesu respiračních variací na mitrálním ústí, takže tento parametr nelze spolehlivě pro diagnostiku tamponády využít [8].
Zvláštní hemodynamickou situací je tzv. „low pressure“ tamponáda u hypovolemických pacientů, kdy při nízkém intraperikardiálním tlaku (6–12 mm Hg) dochází v nádechu k vyrovnání tlaků pouze s pravostrannými plnícími tlaky. K demaskování tamponády může přispět objemová výzva 1 000 ml krystaloidního roztoku [3].
S absencí pulsus paradoxus u srdeční tamponády se setkáváme u extrémní hypotenze, adhezí perikardu (regionální tamponáda), aortální regurgitace, defektu septa síní a u hypertrofie pravé komory [3]. Naopak jiná onemocnění mohou vést k pulsus paradoxus i v nepřítomnosti srdeční tamponády; příkladem je těžká chronická obstrukční plicní nemoc, městnavé srdeční selhání při dysfunkci LK, mitrální stenóza, masivní plicní embolie, hypovolemický šok, infarkt myokardu pravé komory, rozsáhlý pleurální výpotek, tenzní ascites, tenzní pneumotorax (hemotorax), restriktivní kardiomyopatie a tracheální komprese [10].
ZÁVĚR
Nejpřínosnější metodou pro diagnostiku perikardiálního výpotku (resp. srdeční tamponády) je echokardiografické vyšetření; při rozhodování o dalším terapeutickém postupu je nicméně vždy nutné zasadit echokardiografický nález do klinického kontextu. Mezi echokardiografické známky hemodynamické významnosti perikardiálního výpotku patří kolaps srdečních oddílů, vystupňované respirační variace průtoků na atrio-ventrikulárních ústích a nekolabující dolní dutá žíla během inspiria při spontánní ventilaci. Při špatné kvalitě transtorakálního zobrazení nebo diskrepanci s klinickým nálezem je vždy s výhodou doplnit jícnovou echokardiografii, která disponuje lepším rozlišením.
Adresa pro korespondenci:
MUDr. Petr Syrovátka, Ph.D.
Klinika anesteziologie a resuscitace
Kardiocentrum IKEM
Vídeňská 1958/9
140 21 Praha 4
e-mail: petr.syrovatka@seznam.cz
Zdroje
1. Linhart, A., Paleček, T., Aschermann, M. Onemocnění perikardu. In Echokardiografie pro praxi. Praha: Audioscan, s. r. o., 2002, s. 167–171.
2. Avery, E. G., Shernan, S. K. Echocardiographic Evaluation of Pericardial Disease. In Savage, R. M., Solomon, A., Shernan, S. K.Comprehensive Textbook of Perioperative Transesophageal Echocardiography. 2nd Edition. Philadelphia: WK Health/Lippincott Williams & Wilkins, 2011, p. 725–740.
3. Spodick, D. H. Acute cardiac tamponade. N. Engl. J. Med., 2003, 349, 7, p. 684–690.
4. Otto, C. M. Pericardial disease. In Textbook of Clinical Echocardiography. 3rd Edition. Philadelphia: Elsevier Saunders, 2004, p. 259–276.
5. Saito, Y., Donohue, A., Attai, S., Vahdat, A., Brar, R. et al. The syndrom of cardiac tamponade with “small“ pericardial effusion. Echocardiography, 2008, 25, 3, p. 321–327.
6. Riedel, M. Srdeční tamponáda. Interv. Akut. Kardiol., 2002, 1, p. 41–48.
7. Roy, C. L., Minor, M. A., Brookhart, M. A., Choudhry, N. K. Does this patient with a pericardial effusion have cardiac tamponade? JAMA, 2007, 297, 16, p. 1810–1818.
8. Faehnrich, J. A., Noone, R. B. Jr, White, W. D., Leone, B. J., Hilton, AK. et al. Effects of positive-pressure ventilation, pericardial effusion, and cardiac tamponade on respiratory variation in transmitral flow velocities. J. Cardiothorac Vasc. Anesth., 2003, 17, 1, p. 45–50.
9. Duke, G. J. Cardiovascular Effects of Mechanical Ventilation. Crit. Care Resusc., 1999, 1, p. 388–399.
10. Swami, A., Spodick, D. H. Pulsus paradoxus in Cardiac tamponade: A Pathophysiologic Continuum. Clin. Cardiol., 2003, 26, 5, p. 215–217.
Štítky
Anestéziológia a resuscitácia Intenzívna medicína
Článek Svědkové Jehovovi – část 1
Článok vyšiel v časopiseAnesteziologie a intenzivní medicína
Najčítanejšie tento týždeň
2015 Číslo 2- DESATORO PRE PRAX: Aktuálne odporúčanie ESPEN pre nutričný manažment u pacientov s COVID-19
- Realita liečby bolesti v paliatívnej starostlivosti v Nemecku
- MUDr. Lenka Klimešová: Multiodborová vizita je kľúč k efektívnejšej perioperačnej liečbe chronickej bolesti
- Metamizol v liečbe pooperačnej bolesti u opioid-tolerantnej pacientky – kazuistika
- e-Konzilium.cz — Masivní plicní embolie při tromboembolické nemoci
-
Všetky články tohto čísla
- Možnosti ochrany orgánů v anestezii a intenzivní péči
- Je peroperační oligurie vždy známka renální poruchy? Musíme vždy na oligurii během anestezie reagovat podáním tekutin?
- Konsenzuální stanovisko k cirkulačnímu šoku a hemodynamickému monitorování
- Svědkové Jehovovi – část 1
- Souhrny přednášek z 23. Hoderova dne
- Statistika oboru anesteziologie a resuscitace
- Zpráva o atestační zkoušce oboru Anesteziologie a intenzivní medicína
- Akademická anesteziologie – pro koho je důležitá?
- Sledování bolesti v krku po zavedení laryngeální masky
- Obstrukční spánková apnoe v perioperační medicíně
- Současné postupy v porodnické anestezii V. – pooperační péče po císařském řezu
- Echokardiografická diagnostika perikardiálního výpotku a srdeční tamponády
- Anesteziologie a intenzivní medicína
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Echokardiografická diagnostika perikardiálního výpotku a srdeční tamponády
- Svědkové Jehovovi – část 1
- Obstrukční spánková apnoe v perioperační medicíně
- Současné postupy v porodnické anestezii V. – pooperační péče po císařském řezu
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



