-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Chylózní píštěle
Chylous Fistulas
Chylous fistulas belong to complications of cervical block dissections or operations of injuries in supraclavicular region. Its occurrence is between 1 and 4% and is situated mostly on the left. The leakage of lymph is a great load for the patient leading even to disorders of metabolic balance. We have been dealing with six cases of chylous fistulas, two of them on the right side, at our workplace in the years 1990 – 2005. In one patient a conservative treatment was applied, in four patients surgical revisions were made and in one female patient it proved impossible to use any intervention for an extremely rapid course of the disease.
Dietary measures are always necessary in the first detection of chylous fistula as well as after a surgical treatment. The operation revision or the time period it is applied is dependent on the extent of the outflow and the time period of duration of conservative treatment.Key words:
chylous fistula, thoracic duct, the right lymphatic duct, blocking cervical dissection.
Autoři: D. Kovář
; Z. Voldřich
Působiště autorů: Otorinolaryngologické oddělení, Ústřední vojenská nemocnice Praha primář plk. MUDr. M. Navara, Ph. D.
Vyšlo v časopise: Otorinolaryngol Foniatr, 56, 2007, No. 1, pp. 31-34.
Kategorie: Původní práce
Souhrn
Chylózní píštěl je jednou z komplikací krčních blokových disekcí nebo operací a úrazů v supraklavikulární krajině. Její výskyt se pohybuje mezi 1–4 %, a to převážně vlevo. Únik lymfy znamená pro nemocného velkou zátěž, vedoucí až k poruchám metabolické rovnováhy. Na našem pracovišti jsme řešili v letech 1990 – 2005 šest chylózních píštělí, z nichž byly dvě pravostranné. U jedné nemocné jsme postupovali konzervativně, u 4 operovaných jsme přistoupili k revizi a u jedné pacientky nebylo možné léčebně zasáhnout pro perakutní průběh základního onemocnění.
Dietologická opatření jsou nezbytná vždy při prvním zjištění chylózní píštěle i po jejím chirurgickém ošetření. O operační revizi, respektive době jejího provedení, rozhoduje velikost výtoku a čas, po který je prováděna konzervativní léčba.Klíčová slova:
chylózní píštěl, ductus thoracicus, ductus lymfaticus dexter, bloková krční disekce.ÚVOD
Cestou lymfatického systému se do krevního oběhu vrací část tekutiny, která do tkáňového moku přešla z krevních kapilár a látky, které se sem dostaly z buněk a pro svoji velikost nemohou být zpět vstřebány krevními kapilárami. Bez mízních kapilár by tyto látky zůstávaly v tkáňovém moku a jejich vazbou s vodou by docházelo ke vzniku otoků. Složení mízy je podobné krevní plazmě, obsah bílkovin je však menší (3, 12).
Lymfa se sbírá do dvou hlavních mízních kmenů: Ductus thoracicus a ductus lymfaticus dexter, kterými se dostává do krevního oběhu skrze angulus venosus dexter a sinister (obr. 1).
Obr. 1. Lymfatický systém. vji dx – vena jugularis interna l.dx., vji sin – vena jugularis interna l.sin., vs dx – vena subclavia l.dx., vs sin – vena subclavia l.sin., vcs – vena cava superior, 1 angulus venosus sinister, 1‘ angulus venosus dexter, 2 ductus thoracicus, 3 ductus lymphaticus dexter, 4 truncus jugularis sinister, 4‘ truncus jugularis dexter, 5 truncus subclavius sinister, 5‘ truncus subclavius dexter, 6 truncus bronchomediastinalis sinister, 6‘ truncus bronchomediastinalis dexter 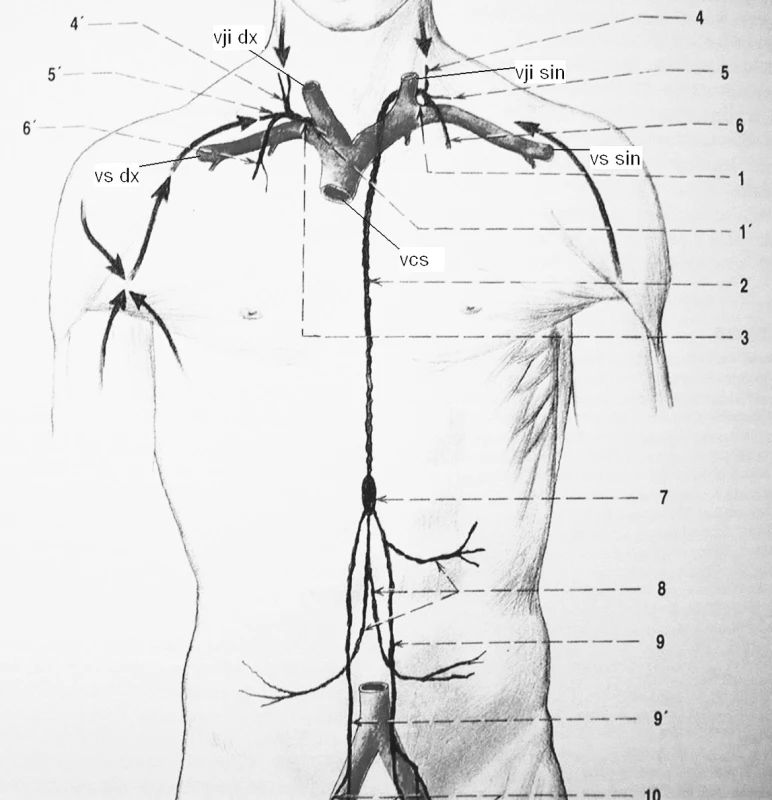
Ductus thoracicus - DT
Sbírá mízu ze 3/4 těla (obou dolních končetin, pánve, břicha, stěn a orgánů levé poloviny hrudníku, levé horní končetiny a levé poloviny hlavy a krku). DT běží při levém boku jícnu, za a. subclavia a a. carotis communis. Obloučkem zezadu dopředu překročí a. subclavia a vstoupí do angulus venosus sinister. Přítoky jsou truncus jugularis sinister, truncus subclavius sinister, truncus bronchomediastinalis sinister.
Ústí DT je variabilní - v 1/3 míří do venózního úhlu, ve 2/3 do vena jugularis interna sinistra nebo vena subclavia sinistra. Vytváří deltovité ústí nebo se jeho rozvětvené řečiště opět spojuje v jeden kmen a končí ve výše zmíněných místech (3).
Ductus lymfaticus dexter – DLD
Sbírá mízu z pravé poloviny hlavy a krku, pravé horní končetiny, ze stěn a z orgánů pravé poloviny hrudníku i z části horní plochy jater. Jde asi o 1 cm dlouhý kmen, uložený vpravo na m. scalenus anterior, do kterého se vlévají truncus jugularis dexter, truncus subclavius dexter, truncus bronchomediastinalis dexter.
DLD ústí šikmo shora do angulus venosus dexter. Jednotlivé kmeny mohou vyúsťovat samostatně. Hlavní kmen může být nahrazen pletení (3). Chylózní píštěl vzniká nejčastěji po blokových disekcích, méně často po operacích a úrazech v supraklavikulární krajině (1, 4, 5, 6, 9, 10).
Po blokových disekcích se vyskytuje v 1–4 %, a to ze 75–92 % na levé straně (4).
Nizozemští autoři uvádějí soubor 221 nemocných, u kterých bylo provedeno 132 pravostranných a 139 levostranných krčních blokových disekcí. Chylózní píštěl vznikla u 11 z nich, z toho 10krát vlevo a 1krát vpravo. Celkem tedy ve 4 % (4). Španělští autoři popisují 2% výskyt (1).
Léčba chylózních píštělí je konzervativní (komprese opakované krajiny, dieta s malým množstvím tuků) a chirurgická. Novější literární prameny přinášejí poznatky o úspěšnosti některých metod v rámci konzervativní terapie.
Italští a američtí kolegové docílili úspěchu při konzervativní léčbě po podání somatostatinu v dávce 3 mcg/kg/h v kontinuální nitrožilní infuzi po dobu několika dnů. Podařilo se jim zmenšit chylózní výtok do 24 hodin a dosáhnout jeho úplnou zástavu do 6 dnů. K podobným výsledkům vedlo i podání octreotidu (dlouhodobě působícího somatostatinu) v intradermálních injekcích (2, 11, 13).
Japonští autoři provádějí laváž operační rány (cestou vyvedeného drénu) minocyklinem, přetrvává-li chylózní píštěl déle než jeden týden a po neúspěchu standardní konzervativní terapie. U šesti z osmi takto léčených nemocných ustal výron lymfy velmi rychle, žádný z nich nemusel podstoupit chirurgickou revizi (7). Obdobný efekt měl také roztok tetracyklinchloridu nebo doxycyklinu (8).
SOUBOR NEMOCNÝCH A METODIKA
V letech 1990–2005 jsme provedli na našem pracovišti 397 krčních blokových disekcí. Po nich se objevila chylózní píštěl 4krát (z toho 2krát na pravé straně), t.j. v 1 %.
U jedné nemocné jsme postupovali konzervativně, u čtyřech operovaných jsme přistoupili k revizi a u další pacientky (pouze s vykonanou tracheotomií) nebylo možné léčebně zasáhnout pro perakutní průběh základního onemocnění. U zmíněných nemocných jsme sledovali příjem a výdej tekutin, hladinu albuminu a celkové bílkoviny, lipidy, minerály a hematologické parametry.
Zpočátku jsme postupovali konzervativně (komprese operační rány, dieta s nízkým obsahem tuků). Při hrozícím nebo počínajícím metabolickém rozvratu jsme zahájili parenterální nebo enterální výživu. Při přetrvávání chylózního výtoku jsme přistoupili k chirurgické léčbě. Spočívala v podvazu, případně prošití supraklavikulární stopky tuku, elektrokoagulaci, aplikaci fibrinového lepidla, absorbovatelného hemostatika, vypreparování a podvazu ductus thoracicus, tamponádě pomocí laloku m. pectoralis major nebo m. sternocleidomastoideus i v kombinaci jednotlivých metod.
KAZUISTIKA 1.
Žena, 79 let
U nemocné s podezřením na lymfom jsme museli provést urgentní tracheotomii pro dušnost. Od 10. pooperačního dne docházelo k mohutnému rozpadu tkání v okolí tracheostomatu. 11. den byla zjištěna hypoalbuminémie a hypoproteinémie, 21. den po výkonu vznikla masivní chylózní píštěl vlevo. Ztráty lymfy píštělí jsme odhadovali na 1 litr denně.
Pacientku jsme léčili konzervativně. Zahájili jsme plnou parenterální výživu s nízkým obsahem tuků. 22. pooperační den došlo k exitu pro edém plic a kardiální selhání.
Histologicky byla potvrzena diagnóza lymfomu.
KAZUISTIKA 2.
Muž, 73 let
Byl přijatý pro podezření na metastázu adenokarcinomu prostaty, k exstirpaci supraklavikulární uzliny vlevo z diagnostických důvodů. 1. pooperační den se objevila chylózní píštěl vlevo. Zpočátku jsme zahájili konzervativní léčbu. Pro její neúspěšnost jsme museli přistoupit od 6. pooperačního dne postupně ke 3 revizím. Lymfa odtékala z několika drobných zdrojů, které byly likvidovány opichy a ligaturami. Přetrvávání drobné chylózní píštěle si nakonec vyžádalo protizánětlivé ozáření levé nadklíčkové krajiny (3 x 1Gy) – za účelem zjizvení a zástavy sekrece. Píštěl přetrvávala 32 dnů. Albumin a celková bílkovina měly nižší hodnoty, ale se zmenšováním píštěle a s pokračováním v konzervativní léčbě docházelo k jejich postupnému nárůstu.
KAZUISTIKA 3.
Žena, 53 let
Byla operována pro papilární karcinom levého laloku štítné žlázy. Provedli jsme totální thyreoidektomii a selektivní blokovou disekci vlevo. 1. pooperační den vznikla chylózní píštěl vlevo, která po konzervativní terapii ustala během dvou dnů. Hladiny albuminu i celkové bílkoviny zůstaly ve fyziologických mezích.
KAZUISTIKA 4.
Muž, 56 let
Nemocný byl operován pro karcinom hrtanu, byla vykonána totální laryngektomie s oboustrannou krční blokovou disekcí. 1. pooperační den se objevila chylózní píštěl vpravo. Nejprve byla zahájena konzervativní léčba (komprese, částečná parenterální a enterální výživa - Nutramin 4% Neo i.v., Nutrison do sondy, Nutrilac do sondy). Pro přetrvávání píštěle jsme provedli 4. pooperační den revizi. Zdroj ale nebyl nalezen. Do supraklavikulární krajiny jsme vložili proužky Surgicelu. Doba trvání píštěle byla 7 dnů. Sledované laboratorní parametry se pohybovaly ve fyziologických hodnotách.
KAZUISTIKA 5.
Muž, 56 let
Pacient s karcinomem levé tonzily se podrobil rozšířené tonzilektomii vlevo se stejnostrannou krční blokovou disekcí. Od 13. pooperačního dne se objevovala měkká fluktuující rezistence v operační ráně na krku s intermitentním obsahem 2-15ml chylózní tekutiny při punkci. Opakovaně jsme prováděli punkce, komprese operační rány a byla dodržována nízkotučná dieta. 36. pooperační den jsme přistoupili k revizi s likvidací chylózní pseudocysty, k prošití její distální stopky a elektrokoagulaci okolí, mobilizaci m. sternocleidomastoideus a aplikaci Tissucolu s TachoCombem. Od reoperace se již chylus neobjevil. Chylózní náplň na krku se manifestovala po 24 dnů. Všechny sledované laboratorní hodnoty byly ve fyziologických rozmezích.
KAZUISTIKA 6.
Muž, 56 let
U nemocného jsme provedli totální laryngektomii s oboustrannou krční blokovou disekcí pro karcinom hrtanu. Chylózní píštěl se objevila vpravo, 2. den po operaci. Revizní výkon s aplikací Surgicelu jsme vykonali 5. pooperační den. Chylózní sekrece byla ještě 3., 8. a naposledy 10. den po druhé operaci. Po celou dobu dodržoval nemocný dietu s nízkým obsahem tuků. Laboratorní hodnoty se pohybovaly na dolní fyziologické hranici.
VÝSLEDKY
U našich nemocných se chylózní píštěl objevila v časovém rozpětí od 1. do 21. pooperačního dne. Bezprostředně po jejím vzniku byla vždy zahájena konzervativní léčba. K uzavření píštěle však byla dostačující pouze u jediné pacientky.
U nemocné s prokázaným lymfomem pochopitelně nemohla přinést úspěch vzhledem k místnímu nálezu. S ohledem na něj a celkový stav pacientky nepřicházelo v úvahu chirurgické ošetření.
K operační revizi jsme se rozhodli u třech nemocných v době od 4. do 6. dne od prvotní operace. U dvou z nich chylózní výtok ustal během 3–10 dnů. U třetího operovaného se chylózní píštěl neuzavřela. Bylo nutné přikročit k dalším dvěma revizím a ke konečnému zhojení musela být konzervativní terapie doplněna protizánětlivým ozářením levé nadklíčkové krajiny. Chylózní výtok u tohoto nemocného přetrvával 32 dnů. Léčebné těžkosti zajisté souvisely i s okolností, že chylózní píštěl vznikla po exstirpaci metastázy adenokarcinomu prostaty do krčních uzlin.
U posledního operovaného jsme vykonali revizi až 36. pooperační den. U něho nevznikla zevní píštěl, ale došlo k vytvoření chylózní pseudocysty. Po jejím odstranění se již neobjevil chylózní obsah.
DISKUSE
Nizozemští autoři (de Ger, Balm, Bruning, Gregor, Hilgers), jak již bylo uvedeno, léčili 11 nemocných s chylózními píštělemi. U 5 z nich se píštěle uzavřely po perorální dietě, u 6 pacientů musela být zahájena parenterální výživa. Pouze 2 nemocní z této skupiny následně podstoupili chirurgickou revizi. Autoři doporučují léčbu ukončit do 30 dnů po vzniku chylózní píštěle, m.j. také s ohledem na plánovanou aktinoterapii (4).
Nowaczyk (Polsko) má podobné stanovisko. Terapie má být podle jeho názoru završena do 4. – 6. týdne (9).
Nussenbaum, Liu, Sinard (USA) indikují revizní chirurgický výkon tehdy, jestliže denní ztráta lymfy činí více než 1000 ml. Přetrvávání píštěle nad 10 dnů prodlužuje a komplikuje další léčení, zejména u zhoubných nádorů a ohrožuje celkový metabolismus nemocného (10).
Nadějné jsou výsledky konzervativní léčby italských, japonských amerických autorů. Novými konzervativními postupy dosáhli vymizení výronu lymfy během několika dnů (2, 7, 8, 11, 13).
Výskyt chylózních píštělí u našich operovaných, zvláště po krčních blokových disekcích, se pohybuje při dolní hranici literárně uváděných procentuálních hodnot. Naše zkušenosti s jejich léčbou tudíž nejsou příliš velké, což vyplývá z prezentované sestavy nemocných. Nicméně si dovolujeme sdělit některé získané poznatky.
Při krčních blokových disekcích a jiných operacích v nadklíčkové krajině je nutné vždy pečlivě podvazovat supraklavikulárně stopky tuku oboustranně, zvláště vlevo. Protětí lymfatických kmenů nebo jejich větví nemusí být bezprostředně patrné při operaci a objevuje se až později jako bělavý výtok z operační rány. Ten je mnohdy markantní v polohách vsedě a vstoje. Vleže někdy výtok lymfy ustává a v důsledku toho se obtížně zjišťuje při operační revizi jeho lokalizace. Při píštěli trvající delší dobu a současné přísné dietě bez tuků nemusí již mít výtok charakteristickou bělavou barvu. Může připomínat serózní tekutinu. Zdroj výronu lymfy se za této situace rovněž obtížně určuje. Tyto okolnosti pochopitelně ztěžují chirurgické ošetření chylózních píštělí. Dietologická opatření jsou nezbytná vždy při prvním zjištění chylózní píštěle i po jejím chirurgickém ošetření. O operační revizi, respektive době jejího provedení, rozhoduje velikost výtoku a čas, po který je prováděna konzervativní terapie. Jelikož naše zkušenosti s konzervativní léčbou se odlišují od poznatků jiných, zvláště nizozemských autorů, přikláníme se k časnému provedení operačních revizí, zejména tehdy, kdy je zjevné, že dosavadní terapie nepřináší patřičné zlepšení. V čerstvě operovaných tkáních je také podstatně lepší orientace.
ZÁVĚR
Chylózní píštěle vznikají nejčastěji po krčních blokových disekcích. Mohou se ovšem objevit po podstatně menších operacích. Dokladem toho je průběh onemocnění u dvou operovaných z našeho souboru. Prevencí jejich výskytu je šetrná a cílená operační technika, především pečlivé podvazování stopek tuku v supraklavikulární oblasti. Konzervativní léčba nevede vždy ke zhojení. S aplikacemi somatostatinu, jeho derivátu octreotidu ani s minocyklinovou, tetracyklinovou nebo doxycyklinovou sklerotizací nemáme žádné zkušenosti.
K revizní operaci je zapotřebí přistoupit, nedochází-li po konzervativní terapii během několika dnů k zastavení chylózního výtoku. Chirurgické řešení chylózních píštělí není většinou snadné. Dietologická omezení a sledování laboratorních hodnot jsou nutná od vzniku píštěle až do jejího vymizení, aby se zamezilo poruchám metabolické rovnováhy.
Došlo 19. 9. 2006
MUDr. Daniel Kovář
ORL oddělení ÚVN Praha
U Vojenské nemocnice 1200
169 02 Praha 6
Zdroje
1. Cabra Duenas, J., Monux Martinez, A., de Diego Sastre, J. I., Gavilas Bouzas, J.: Postoperative complications in patiens with functional neck dissection. Acta Otorrinolaringol. Esp., 45, 1994, č. 6, s. 447-449.
2. Carcoforo, P., Soliani, G., Maestroni, U., Donini, A., Inderbitzin, D., Hui, T. T., Lefor, A., Avital, I., Navarra, G.: Octrotide in the treatment of lymphorrhea after axillary node dissection: a prospective randomized controlled trial. J. Am. Coll. Surg., 196, 2003, č. 3, s. 365-369.
3. Čihák, R.: Anatomie 3. Avicenum, Grada, 1997, s. 170-202.
4. de Gier, H. H., Balm, A. J., Bruning, P. F., Gregor, R. T., Hilgers, F. J.: Systematic approach to the treatment of chylous leakage after neck dissection. Head Neck, 18, 1996, č. 4, s. 347-351.
5. Gregor, R. T.: Management of chyle fistulization in association with neck disection. Otolaryngol. Head Neck Surg., 122, 2000, č. 3, s. 434-439.
6. Har-El, G., Lucente, F. E.: Lymphatic drainage system after left radical neck dissection. Ann. Otol. Rhinol. Laryngol., 103, 1994, č. 1, s. 46-48.
7. Koda, H., Gotsu, K., Sugimoto, T., Ishikawa, N., Kishimoto, S.: Minocycline sclerotherapy for lymphorhea following neck dissection. Nippon Jibiinkoka Gakkai Kaiho, 106, 2003, č. 2, s. 160-163.
8. Metson, R., Alessi, D., Calcaterra, T. C.: Tetracycline sclerotherapy for chylous fistula following neck dissection. Arch. Otolaryng. Head Neck Surg., 112, 1986, č. 6, s. 651-653.
9. Nowaczyk, M. T.: Lymphorrhea after neck dissection. Otolaryngol. Pol., 53, 1999, č. 3, s. 271-273.
10. Nussenbaum, B., Liu, J. H., Sinard, R. J.: Systematic management of chyle fistula: the Southwestern experience and review of the literature. Otolaryngol. Head and Neck Surg., 122, 2000, č. 1, s. 31-38.
11. Pelizzo, M. R., Toniato, A., Piotto, A., Bernante, P.: Somatostatin in the treatment of lymphorhea after lateral neck dissection. Minerva Chir., 47, 1992, č. 18, s. 1485-1487.
12. Trojan, S. a kolektiv: Lékařská fyziologie. Avicenum, Grada, 2003, s. 261-262.
13. Valentine, C. N., Barresi, R., Prinz, R. A.: Somatostatin analog treatment of a cervical thoracic duct fistula. Head Neck, 24, 2002, č. 8, s. 810-813.
Štítky
Audiológia a foniatria Detská otorinolaryngológia Otorinolaryngológia
Článok vyšiel v časopiseOtorinolaryngologie a foniatrie
Najčítanejšie tento týždeň
2007 Číslo 1- Facilitovaná subkutánna imunoglobulínová terapia u seniorov s imunodeficienciami v reálnej praxi
- fSCIG v reálnej klinickej praxi u pacientov s hematologickými malignitami
- Sekundárna imunodeficiencia z pohľadu hematoonkológa
-
Všetky články tohto čísla
- Kvalita života u pacientů s tracheostomií
- Rizikové faktory tranzitorní hypoparatyreózy a stanovení jejich statistické významnosti po operacích štítné žlázy
- Role superoxiddismutázy u spinocelulárních karcinomů hlavy a krku – pilotní výsledky
- Výsledky léčby u časných stadií glotického karcinomu hrtanu
- Chylózní píštěle
- Komplexní reedukace hlasu v AFC
- Oxidativní stres a karcinogeneze - teoretický úvod
- The International Otopathology Society (a.k.a. The Schuknecht Society) Eleventh Triennial Meeting
- 4th International Symposium on Middle Ear Mechanics in Research and Otology (MEMRO 2006)
- Update in Otology and Otologic Surgery
- Up-dated Management of Vertigo and Vestibular Disorders (Marseille Training Course 2006)
- František Ninger ve vzpomínkách Jana a Ivana Hybáškových
- Životní jubilea členů naší společnosti v roce 2007
- Kalendář akcí České společnosti otorinolaryngologie a chirurgie hlavy a krku a dalších oznámených schůzí, kongresů a kurzů v ČR a v zahraničí
- Mikrobiální osídlení zdravého zevního zvukovodu
- Otorinolaryngologie a foniatrie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Kvalita života u pacientů s tracheostomií
- Výsledky léčby u časných stadií glotického karcinomu hrtanu
- Chylózní píštěle
- Komplexní reedukace hlasu v AFC
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



