-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Hodnocení kostní minerální denzity ultrazvukem patní kosti a duální rentgenovou absorpciometrií předloktí v klinické praxi
Measurement of bone mineral density by heel ultrasound and forearm DXA in clinical practice
Objective:
The comparation of two possibilities of bone mineral density measurement – ultrasound and dual energy x-ray absorptiometry.Design:
Open nonrandomized observation study.Setting:
Department of Obstetrics and Gynecology, 1st Faculty of Medicine Charles University and General Faculty Hospital Prague.Methods:
We examined 190 women with mean age 56 years by both methods - Lunar PIXI (dual energy x-ray absorptiometry) on forearm and CUBA Clinical (broadband ultrasound attenuation) on heel. We took personal history for menopause status, hormone replacement therapy, smoking, sport activity and age.Results:
The incidence of T-scores was the same for both methods, there were differences in Z-scores. In both methods we have seen the same tendencies of interaction with risk factors. Bone mineral density (BMD) respective T-score significantly decreased with age. There were no significant connections between BMD and body mass index (lineary regression test), hormone replacement therapy (paired t-test), smoking and physical exercise (Mann-Whitney U test). T-score was significantly (p<0.003) lower in women with history of fracture (Mann-Whitney U test).Conclusion:
In spite of totally different principles of measurement both methods are able to screen BMD.Key words:
bone mineral density, osteoporosis, ultrasound, dual energy x-ray absorptiometry.
Autoři: Tomáš Fait
; J. Živný
Působiště autorů: Gynekologicko porodnická klinika 1. LF UK a VFN, Praha, přednosta prof. MUDr. A. Martan, DrSc.
Vyšlo v časopise: Ceska Gynekol 2010; 75(4): 340-344
Souhrn
Cíl studie:
Srovnat dvě možnosti měření kostní minerální denzity – ultrazvukovou denzitometrii a duální rentgenovou absorpciometrii.Typ studie:
Otevřená nerandomizovaná observační studie.Název a sídlo pracoviště:
Gynekologicko-porodnická klinika 1. LF UK a VFN Praha.Metodika:
Skupinu 190 žen v průměrném věku 56 let jsme vyšetřili předloketní dvouenergetickou rentgenovou absorpční fotometrii přístrojem Lunar PIXI a patním ultrazvukovým denzitometrem CUBA Clinical. Současně jsme hodnotili přítomnost menopauzy, užívání hormonální substituční terapie, kouření, sportovní aktivity a věk.Výsledky:
Výskyt jednotlivých hodnot T-skóre byl stejný pro obě metody, rozdíly byly v distribuci hodnot Z-skóre. Obě metody prokazovaly stejné tendence v interakci s rizikovými faktory osteoporózy. Kostní minerální denzita (BMD) respektive T-skóre významně klesalo s věkem. Nebyl prokázán vztah mezi BMD a body mass indexem (test lineární regrese), užíváním hormonální substituční terapie (párový t‑test), kouřením a fyzickou aktivitou (Mannův-Whitneyho U test). T-skóre bylo významně (p<0,003) nižší u žen s anamnézou zlomeniny (Mannův-Whitneyho U test).Závěr:
Přes rozdílné principy měření jsou obě metody srovnatelné ve schopnosti screenovat kostní minerální denzitu.Klíčová slova:
kostní minerální denzita, osteoporóza, duální rentgenová absorpciometrie, ultrazvuková denzitometrie.ÚVOD
Výskyt osteoporózy u žen je ve srovnání s muži několikanásobně vyšší. Nejčastější osteoporózou je osteoporóza postmenopauzální. Proto je prevence, diagnostika a léčba osteoporózy u žen v odborném zájmu gynekologů.
Podle Světové zdravotnické organizace jsou osteoporóza a její předstupeň, osteopenie, definovány podle počtu směrodatných odchylek od referenční hodnoty (tzv. T-skóre), kterou je vrcholné množství kostní hmoty mladých zdravých jedinců, dosažené v období okolo 30. roku věku (tab. 1) [5]. Další používanou hodnotou je Z skóre, tedy poměr k průměrné kostní denzitě v dané věkové kategorii.
Tab. 1. Definice osteoporózy podle Světové zdravotnické organizace 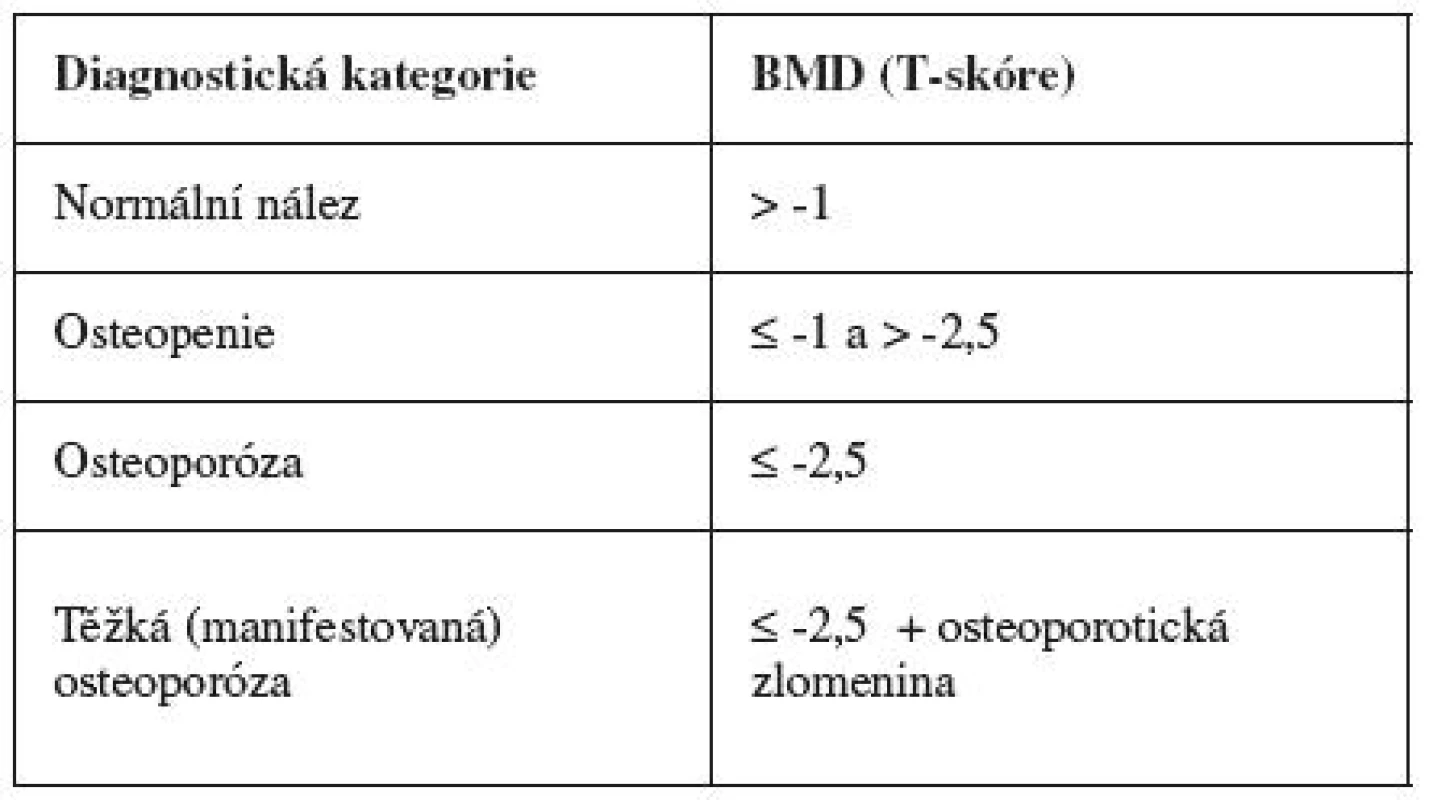
V současné době je základem diagnostiky osteoporózy celotělová kostní denzitometrie duální rentgenovou absorpciometrií (dvouenergetickou rentgenovou absorpční fotometrií, DEXA). Je založena na principu pohlcování rentgenového záření, z kterého je určována kostní minerální hustota (BMD). Doporučení vyžadují měření v prediktivních místech pro zlomeniny, tedy v krčku kosti stehenní, v bederní páteři a při nehodnotitelnosti páteře na předloktí [8].
Ztráta BMD vysvětluje jen část zvýšení rizika zlomenin. Mechanickou odolnost ovlivňuje také mikroarchitektura a elasticita kosti. Kvantitativní ultrazvuková denzitometrie (QUS) hodnotí vedle BMD také tyto vlastnosti kosti. Hodnotí se oslabení ultrazvukového signálu (BUA) a rychlost signálu (SOS), které stroj přepočítává na index tuhosti (stiffness index, SI) [11]. Vhodným místem pro měření je patní kost, kde není příliš velká vrstva tkáně mezi kostí a přístrojem. Patní kost má také vysoký (95 %) obsah trámčité kosti [4]. Bohužel není stanoven vztah mezi ztrátou kostní hmoty v patní kosti a rizikem osteoporotických zlomenin v obvyklých lokalizacích.
Včasné stanovení poruchy kostního metabolismu je podmínkou k úspěšné prevenci i léčbě. V praxi jej provádíme u pacientek ve vyšším riziku osteoporózy: věk nad 65 let, hypogonadismus, časná menopauza, kouření, astenie, dlouhodobé užívání kortikoidů, poruchy příjmu potravy.
CÍL STUDIE
Cílem naší studie bylo zhodnotit vzájemnou korelaci ultrazvukové denzitometrie patní kosti a dvouenergetické rentgenové absorpční fotometrie předloktí, jejich korelaci s anamnézou a zjistit možnost jejich zařazení do screeningu osteoporózy. Dále je sledován vztah některých rizikových faktorů ke kostní denzitě měřené těmito přístroji.
METODIKA
V otevřené neintervenční studii jsme vyšetřili 190 žen současně ultrazvukovou denzitometrií patní kosti na přístroji CUBA Clinical a předloketní duální rentgenové absorpciometrií přístrojem Lunar PIXI. Výsledkem sonografie bylo změření BUA, výsledkem absorpciometrie BMD. Ze získaných parametrů bylo automaticky vypočteno T-skóre a Z-skóre. U všech žen byly zaznamenány věk, váha a výška. BMI bylo vypočteno podle vzorce: váha (kg) / výška (m)2. Současně jsme hodnotili přítomnost menopauzy, užívání hormonální substituční terapie, kouření, sportovní aktivity a věk. Výsledky byly zpracovány statistickým hodnocením – testem lineární regrese, párovým t-testem a Mannovým-Whitneyho U testem.
VÝSLEDKY
Průměrný věk skupiny 190 žen byl 56 let s rozmezím 43 – 88 let. Výsledky jsou v přehledu zobrazeny v tabulce 2. Ze 147 postmenopauzálních žen postmenopauzálních žen 74 užívalo hormonální substituční terapii. Průměrná délka menopauzy byla 9,8 roku.
Tab. 2. Charakteristika souboru a přehled výsledků (HT – hormonální substituční terapie, BMI – body mass index) 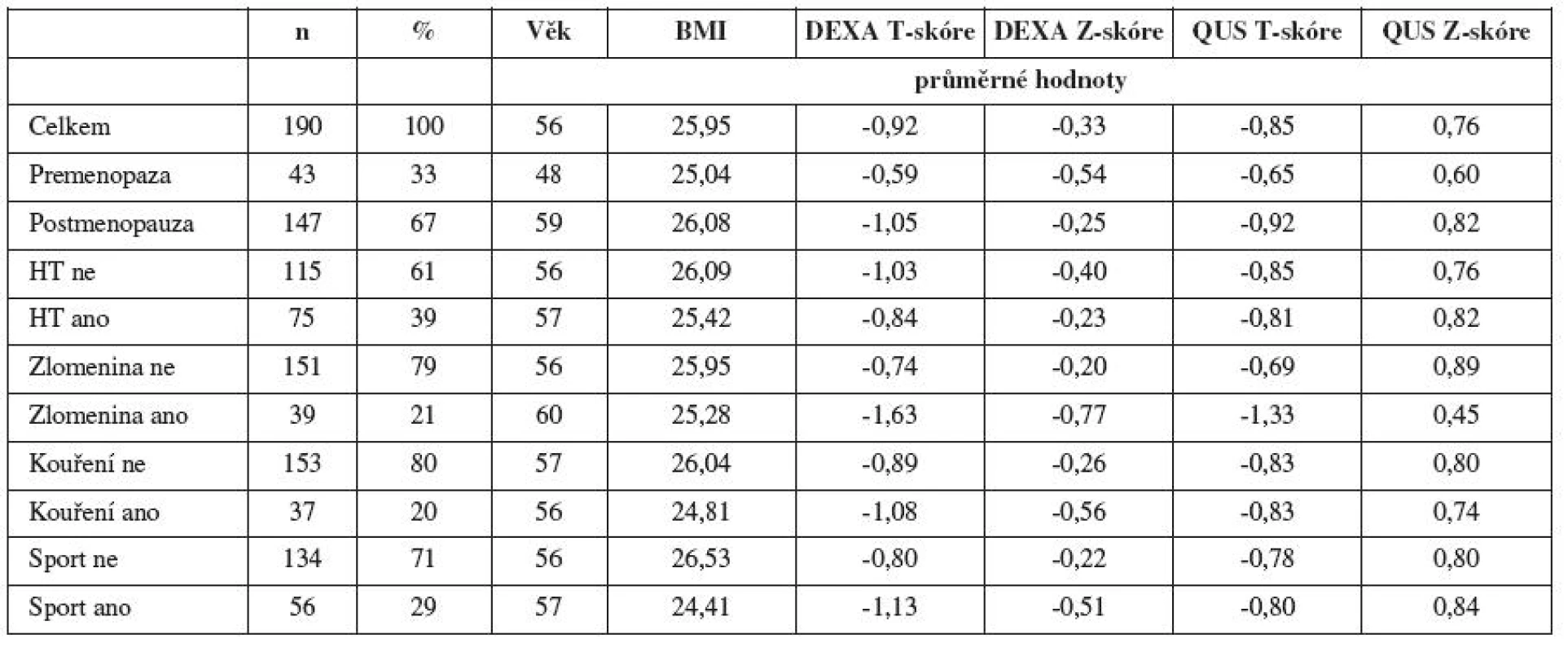
Výskyt jednotlivých hodnot T-skóre při hodnocení párovým t-testem byl stejný pro obě metody (graf 1) – 100 žen mělo normální kostní denzitu, 65 osteopenii a 25 osteoporózu. Rozdíly mezi metodami byly v rozložení hodnot Z-skóre (graf 2).
Graf 1. Rozložení hodnot T-skóre 
Graf 2. Rozložení hodnot Z-skóre 
Obě metody prokazovaly stejné tendence v interakci s rizikovými faktory osteoporózy. Kostní minerální denzita (BMD) respektive T-skóre hodnocené testem lineární regrese statisticky významně klesalo s věkem (graf 3).
Graf 3. Snižování BMD s věkem (p < 10-6) 
U obou metod shodně nebyl prokázán vztah mezi kostní minerální denzitou a body mass indexem (hodnoceno testem lineární regrese) (graf 4), užíváním hormonální substituční terapie (párový t-test) s průměrnou délkou užívání 5,3 roku (graf 5), kouřením (graf 6) ani fyzickou aktivitou (Mannův-Whitneyho U test) (graf 7). T-skóre bylo významně nižší u žen s anamnézou osteoporotické zlomeniny (Mannův-Whitneyho U test), a to na hladině významnosti p<0,003 pro sonografii patní kosti a na hladině významnosti p<0,00003 pro DEXA předloktí (graf 8).
Graf 4. Body mass index neovlivnil T-skóre 
Graf 5. Užívání hormonální substituční terapie nezlepšilo T-skóre uživatelek proti neuživatelkám 
Graf 6. Kouření nesnížilo T-skóre 
Graf 7. Sport nezvýšil T-skóre 
Graf 8. Anamnéza zlomeniny je spojena s nižším T-skóre 
DISKUSE
Ke kvantifikaci desetiletého rizika zlomeniny lze použít WHO Fracture Risk Assessment Tool (FRAX) (www.shef.ac.uk/frax/). Tento systém ze statisticky ověřených a na hodnotě BMD nezávislých neskeletálních rizikových faktorů identifikuje pacienty ve vyšším riziku zlomeniny. Praktický přínos FRAX v našich podmínkách, v nichž léčba osteoporózy je vyhrazena pacientům s denzitometricky prokázanou osteoporózou a/nebo osteoporotickou frakturou, spočívá v možnosti určit pacientky, u nichž by mělo být provedeno denzitometrické vyšetření, případně zvážena aplikace estrogenů [9].
Srovnání měření kostní denzity DEXA a QUS patní kosti a celotělové DEXA publikovala Michalská [7], která současně určovala variabilitu výsledků při opakovaných měřeních. Zjistila chybu měření DEXA při normální kostní denzitě 1 %, při osteoporóze 2,7–3 %. Při QUS byla chyba dvojnásobná. Obě měření na periferii korelovala vzájemně i s BMD krčku kosti stehenní, ale neumožňují přesné určení osteoporózy podle kritérií WHO. Doporučuje metodu pouze jako doplňkové vyšetření.
Naše výsledky odpovídají zjištěním této studie, nebyly však korelovány s celotělovým vyšetřením DEXA. V dostupné literatuře jsme nenašli obdobnou studii srovnávající tyto dva typy měření a současně význam anamnestických dat.
Studie u 124 jedinců s ulcerózní kolitidou, tedy ve vysokém riziku osteoporózy, srovnávala nález ultrazvukovou kostní denzitometrií s celotělovou DEXA. Citlivost QUS byla 74 % a specificita jen 63 % [10], tedy nevhodná pro pacientky s vysokým rizikem osteoporózy.
Naproti tomu recentní studie 791 žen prokázala velmi dobrou citlivost QUS pro odlišení menopauzálního stavu a významnou korelaci (p< 0,0001) s přítomností obratlové zlomeniny srovnatelnou s celotělovou DEXA [1]. Stejně tak studie 360 pacientů s frakturou dolní končetiny prokázala dobrou korelaci mezi denzitou krčku kosti stehenní měřenou DEXA a patní kostní měřenou QUS, kdy hranici pro osteoporózu respektive vysoké riziko zlomeniny stanovili pro QUS na T-skóre méně a rovno 1,6, a naopak hodnoty nad -0,9 hodnotili jako riziko minimální [2].
V různých místech skeletu ubývá kostní hmota jinou rychlostí, nejrychlejší je úbytek v bederní páteři, měřený DEXA nebo výpočetní tomografií, pomaleji v předloktí, měřeno DEXA a nejpomaleji v kosti patní, měřeno QUS [3]. QUS je schopna predikovat riziko zlomenin zejména v oblasti kyčle, je citlivá na změny vyvolané věkem a menopauzou, ale není vhodná pro sledování efektu léčby [6].
ZÁVĚR
Obě zkoumané metody vykázaly obdobné výsledky v hodnocení T-skóre i hodnocení významu jednotlivých rizikových faktorů osteoporózy. Lišily se pouze rozložením hodnot Z-skóre. Jako významný rizikový faktor nízké kostní denzity byl hodnocen věk a anamnéza osteoporotické zlomeniny. Překvapivě nebyl nalezen statisticky významný rozdíl v závislosti na kouření, sportovních aktivitách či užívání hormonální substituční terapie.
Ultrazvukové denzitometry a předloketní DEXA přístroje nejsou uznány jako podklad pro diagnostiku osteoporózy z pohledu zdravotních pojišťoven. Při neexistenci plošného screeningu osteoporózy by však mohly být levnou metodou pro orientační vyšetření stavu kostní hmoty.
Přes rozdílné principy měření jsou obě metody srovnatelné ve schopnosti screenovat kostní minerální denzitu. Je tedy možné je použít jako levnou alternativu orientačního zjištění stavu kostní hmoty.
MUDr. Tomáš Fait, Ph.D.
Gynekologicko-porodnická klinika
1. LF UK a VFN
Apolinářská 18
128 53 Praha 2
e-mail: tfait@seznam.cz
Zdroje
1. Albanesse, CV., Cepollaro, C., de Terlizzi, F., et al. Performance of five phalangeal QUS parameters in the evaluation of gonadal-status, age and vertebral fracture risk compared with DXA. Ultrasound Med Biol 2009, 35, 4, p. 537-544.
2. Collinge, CA., Lebus, G., Gardner, MJ., Gehring, L. A comparison of quantitative ultrasound of the calcaneus with dual-energy x-ray absoptiometry in hospitalized orthopaedic trauma patients. J Orthop Trauma 2010, 24, 3, p. 176-180.
3. Faulkner, KG., von Stetten, E., Steiger, P., et al. Discrepancies in osteoporosis prevalence at diferent skeletal sites: impact on the WHO criteria. Bone 1998, 23, p. 194.
4. Jensen, NC., Madsen, LP., Linde, F. Topographical distribution of trabecular bone strenght in the human os calcanei. J Biomchanics 1991, 24, p. 49-55.
5. Kanis, JA.Assesment of fracture risk and its application to screening for menopausal osteoporosis: synopsis of a WHO report. Osteop Int 1994, 4, p. 368-381.
6. Knapp, KM. Quantitative ultrasound and bone health. Salud Publica Mex 2009, 51, Suppl 1, S18-S24.
7. Michalská, D., Zikán, V., Štěpán, J. a kol. Rentgenová denzitometrie a ultrasonometrie patní kosti – přesnost a srovnání s denzitometrií osového skeletu. Čas Lék Čes 2000, 139, 8, s. 231‑236.
8. NAMS. Management of osteoporosis in postmenopauzal women: 2010 Statement position statement of the NAMS. Menopause 2010, 17, 1, p. 25-54.
9. Rosa, J. Léčba primární postmenopauzální osteoporózy, s. 133‑149. In: Fait, T., Dvořák V., Skřivánek J. a kol. Almanach ambulantní gynekologie. Praha: Maxdorf Jessenius 2009, 284 s.
10. Schwartz, DA., Connolley, CD., Koyama, T., et al. Calcaneal ultrasound bone densitometry is not a useful tool to screen patients with inflammatory bowel disease at high risk for metabolic bone disease. Inflamm Bowel Dis 2005, 11, 8, p. 749‑754.
11. Wahner, HW., Fogelman, L., Blake, GM., et al. The evaluation of osteoporosis. London: Martin Dunitz 1999, p.185.
Štítky
Detská gynekológia Gynekológia a pôrodníctvo Reprodukčná medicína
Článok vyšiel v časopiseČeská gynekologie
Najčítanejšie tento týždeň
2010 Číslo 4- Ne každé mimoděložní těhotenství musí končit salpingektomií
- I „pouhé“ doporučení znamená velkou pomoc. Nasměrujte své pacienty pod křídla Dobrých andělů
- Mýty a fakta ohledně doporučení v těhotenství
- Gynekologické potíže pomáhá účinně zvládat benzydamin
-
Všetky články tohto čísla
- Česká perinatologie 2010: Quo vadis?
- Etika neonatální intenzivní péče
- Dystokie ramének plodu při vaginálním porodu
- Perinatální paréza brachiálního plexu
- Sutura ruptury perinea 3. a 4.stupně
- Závažné porodnické poranění a anální inkontinence
-
Rekombinantní aktivovaný faktor VII (rFVIIa) v léčbě závažného poporodního krvácení
Data z registru UniSeven v České republice -
Trombotická trombocytopenická purpura v těhotenství
Kazuistika - Ruptury dělohy v těhotenství – kazuistiky
- Analýza fragmentů volné fetální DNA v plazmě těhotných žen v průběhu těhotenství
- DNA analýza AZF oblasti Y chromozómu u Slovákov s poruchou plodnosti
- Doporučení k provádění prevence RhD aloimunizace u RhD negativních žen
- Aloimunizace těhotných žen non-RhD erytrocytárními antigeny: přehledový článek
- Lokální protilátky proti spermiím a celkové hladiny imunoglobulinů v ovulačním cervikálním hlenu
- Hodnocení kostní minerální denzity ultrazvukem patní kosti a duální rentgenovou absorpciometrií předloktí v klinické praxi
- Komplikace radikálních onkogynekologických operací
- Proces reprodukčního stárnutí ženy – jeho příčiny a možnosti ovlivnění v praxi
- Postřehy z Turnhoutu – Belgie (3.–8. 5. 2010)
- Postřehy z ENTOG exchange Genk, Belgie(3.–8. 5. 2010)
- Univ. prof. MUDr. Ján Štencl, CSc., člen ČGPS ČLS J. E. Purkyňu h. c. – sedemdesiatročný
- K významnému životnímu jubileu prof. MUDr. Z. Štembery, DrSc.
- XXII. evropský kongres perinatální medicínyGranada, Španělsko
- Zápis ze 42. konferenceSekce gynekologie dětí a dospívajících ČGPS ČLS JEP
- Reakce na Zápis z konference Sekce gynekologie dětí a dospívajících ČGPS ČLS JEP
- Prof. MUDr. David Cibula, CSc. a Doškolování lékařů LEVRET s.r.o. připravili ve spolupráci se společností Bayer s.r.o. MALÉ DOŠKOLOVACÍ DNY podzim 2010
- Akce IPVZ
- Abstrakta kongresu ČGPS SSG 3.–6. 6. 2010 v Karlových Varech
- Česká gynekologie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Dystokie ramének plodu při vaginálním porodu
- Sutura ruptury perinea 3. a 4.stupně
- Perinatální paréza brachiálního plexu
- Komplikace radikálních onkogynekologických operací
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



